Статья Елены Клещенко в журнале «Химия и жизнь», номер 1, 1999
Жили-были царь с царицей, и не было у них детей. Не обязательно царь, может быть и купец, и бедняк — в сказке, точно так же, как и в жизни, это несчастье может случиться с кем угодно. Ну, а потом происходит чудо — на то она и сказка.
А чудеса, по определению, отличаются от обыкновенных событий всего лишь более низкой вероятностью. Диагноз «бесплодие» вовсе не означает, что ребенка никогда не будет. Но в норме вероятность зачатия довольно высока — когда супруги решают завести детей, ожидания обычно сбываются в первый же год. А если вероятность снижена в десять раз? При максимальном невезении придется ждать десять лет, но за эти десять лет шансы еще уменьшатся. В общем, рассуждения о ненулевой вероятности в подобной ситуации едва ли утешат.
Однако с этой точки зрения понятно, почему бывает так, что женщина, вроде бы ничем не болевшая, не может забеременеть. Скажем, воспалительное заболевание, ухудшившее проходимость маточных труб, небольшое нарушение функции яичников, легкие изменения гормонального цикла — каждый фактор незначительно снижает вероятность, но все вместе (что не так уж редко в нашей тяжелой жизни) они вполне способны отсрочить наступление беременности до потери последней надежды.
Не следует забывать и о мужчинах. Глава семьи, ожидающий наследника, часто не желает и слышать, что может быть сам виноват. Многие даже не помнят, болели или не болели свинкой, и понятия не имеют, какие осложнения дает это «детское» заболевание у взрослых людей. (О свинке мы еще поговорим).
Но допустим, у мужчины все в порядке, и будущая мать тоже избавилась от своих болячек, а беременность так и не наступает. Платные обследования показывают полный порядок, врач в женской консультации разводит руками, друзья и родные сыплют советами и соболезнованиями. Что делать и как быть?
В России сегодня еще не так плохо с медициной, как принято считать. Гематология, иммунология, акушерство и гинекология — все это у нас есть. А вот врачей и ученых, работающих на пересечении этих областей явно не хватает. Между тем как раз иммунологические реакции, которые происходят во время оплодотворения и ранней беременности, могут вызывать таинственное и зловещее «бесплодие неясного генеза» (а таким диагнозом сопровождаются примерно 10–15% всех случаев бесплодия!). И генитальный хламидиоз, и обычные, нехорошо нам знакомые воспалительные процессы тоже могут быть связаны с иммунологическими нарушениями. Но кто будет в этом разбираться?
Теперь пробел отчасти заполнен. В Москве работает Центр иммунологии и репродукции. Здесь занимаются не только иммунологией беременности. Один из самых важных проектов — ранняя диагностика предраковых заболеваний шейки матки, иначе говоря, именно то, что само собой разумеется в развитых странах и за отсутствие чего гражданки России (не про нас будь сказано, дорогие читательницы) расплачиваются здоровьем и жизнью. ЦИР сотрудничает с Институтом ревматологии РАМН, Кардиологическим научным центром РАМН, Гематологическим научным центром РАМН, Онкологическим научным центром.
Однако основная цель, которая была поставлена при создании центра, — организовать диагностику и лечение иммунологических форм невынашивания беременности и бесплодия, собрать и ввести в практику все существующие методики на максимально высоком уровне. Уникальные (для России) методы анализа позволяют определить многие заболевания, вызывающие якобы беспричинное бесплодие. И, что более важно, эти заболевания, оказывается, излечимы. Настрадавшиеся женщины становятся матерями. (Из «первой волны» пациенток забеременело около половины, при том, что не все прошли обследование до конца — не у всех хватает терпения.)
ЦИР — некоммерческая организация: хотя услуги здесь платные, но доход, который приносят клиенты, только-только перекрывает расходы на оказание этих услуг. Есть еще у нас непрактичные люди, которые считают, что приоритетной в таком деле должна быть организация медицинской помощи, а не материальная выгода. Дай-то Бог, чтобы в фондах, распределяющих гранты, ценили подобную непрактичность.
Впрочем, о том, как существует теоретическая и прикладная медицина в условиях экономического кризиса, можно рассказывать долго. Но давайте сейчас не будем о деньгах, которых не хватает и врачам, и пациентам, и вообще большинству наших соотечественников. Поговорим о высоком, о научном.
Так спрашивал себя, размышляя о жизни, герой романа Евгения Замятина «Мы». Микроб не микроб, а на протозойную инфекцию похож — такое «решение» принимает иммунная система женщины примерно в каждом десятом случае бесплодия. Секрет шейки матки из благоприятной среды превращается в агрессивную — в нем присутствуют антитела, которые связывают и обездвиживают сперматозоиды. Оплодотворения при этом, естественно, не происходит.
Здесь важно отметитья, что иммунизация женщины сперматозоидами партнера происходит в любом случае, поэтому обыкновенное определение уровня антител в крови не всегда помогает поставить диагноз. Искать надо именно те антитела, которые мешают движению сперматозоидов, и коль скоро они найдены — искусственное оплодотворение спермой мужа снимет все проблемы.
Бывает и так, что расправу учиняет иммунная система самого мужчины. Дело в том, что она считает «своими» только белки, которые были в организме на момент рождения. Белки, которые синтезируются позже (например, в тканях яичка), — уже как бы чужие, их приходится прятать от агрессивного внимания иммунной системы. В ткани яичка лимфоциты просто не попадают — доступ им преграждает так называемый гемато-тестикулярный барьер. А коль скоро лимфоцит не видит белкового антигена, то и антителам взяться неоткуда. (Но при травме одного яичка через некоторое время будет поражено и второе именно потому, что лимфоциты проникают через брешь в барьере и начинают производство антител.)
Однако у всех хитрых систем защиты есть и свои слабые места. Организм человека, больного свинкой, вырабатывет антитела, которые взаимодействуют с тканями органа, пораженного вирусом, — околоушной железы. Но, оказывается, в иммунологии, как и везде, бывают глупые совпадения. Те же антитела «помечают» и ткани яичка; таким образом, их атакует не вирус, а собственная иммунная система организма. Следствие — резкое снижение числа сперматозоидов.
Но вообще-то, если задуматься, самое удивительное то, что сама беременность, как правило, протекает нормально. Вспомним, с какими осложнениями связана пересадка органов и тканей, даже если донор приходится пациенту кровным родственником. Почему же организм матери терпит это чудовищное вторжение — не сердечный клапан или кусочек кости, а что-то огромное, растущее, пожирающее питательные вещества, отравляющее мать токсикозом? Откуда иммунная система узнает, что это трех-четырехкилограммовое нечто — не страшная опухоль, подлежащая немедленной ликвидации, а, наоборот, любимое дитя?
Чтобы разобраться в этом вопросе, придется напомнить, с чего все мы, уважаемые читатели, начинали. Неоплодотворенная яйцеклетка человека живет 21 час. За это время она входит в маточную трубу и ожидает прихода сперматозоида. Если дождаться ей не суждено, тут все и заканчивается — до следующей овуляции. Если же оплодотворение происходит, продукт слияния яйцеклетки и сперматозоида получает гордое имя «зародыш» и направляется по трубе в полость матки. Путешествие длится 6—7 суток, в продолжение которых зародыш живет, так сказать, своим умом, за счет собственного запаса питательных веществ, ведь связь с материнским организмом еще не установлена.
И вот в эти-то несколько дней зародыш — крохотное тельце размером 0,1 мм, ничем пока не похожее на разумное существо — посылает сигналы иммунной системе матери, синтезируя особые белки. Один из этих белков, называемый фактором ранней беременности, особым образом перенастраивает иммунную систему. Как легко догадаться, его очень мало — оцените сравнительные размеры матери и ее будущего ребенка! — и определять наличие этого фактора в крови проще не напрямую (хотя современные методы позволяют и это), а по так называемой реакции розеткообразования с эритроцитами барана.
(Кстати, это единственный признак, по которому можно определить беременность до имплантации зародыша в стенку матки. Иначе говоря, узнать, было ли, собственно, зачатие, ведь потерю зародыша в возрасте нескольких дней сама женщина воспринимает как обычную менструацию. Но пока этот метод применяют только в рамках научных исследований. Клинический метод, знакомый большинству женщин, — определение в моче хорионического гонадотропина, или ХГ, — эффективен на более поздних сроках, когда зародыш имплантируется в стенку матки и между его оболочкой и стенкой матки установлен контакт.
Как же изменяются иммунные реакции у женщины, в теле которой странствует зародыш? В начале 50-х предполагали, что зародыш (с самого начала своего существования, и позже, когда его называют плодом) получает своего рода «статус невидимости». Это предположение высказал английский биолог Питер Брайан Медавар, один из основоположников иммунологии и трансплантологии, нобелевский лауреат.
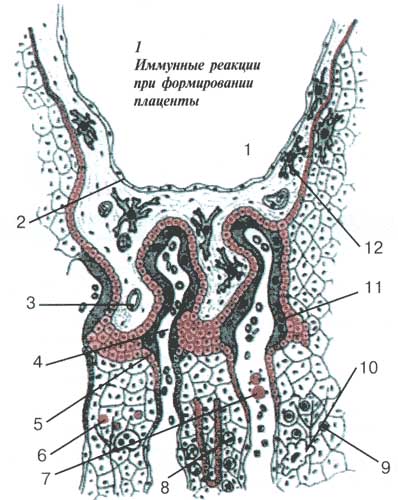 | 1 — околоплодные воды, 2 — амнион, 3 — капилляр плода, 4 — артериола матери. Клетки трофобласта (5) несут на своей поверхности так называемый антиген HLA-G — один из важнейших сигналов, который плод подает иммунной системе матери. Эти клетки попадают в толщу слизистой оболочки матки (6) и в кровяное русло (7), усиливая при этом иммунную реакцию. При благоприятном течении беременности обязательно наблюдается иммунный ответ матери: активизируются NK-клетки (8), Т-лимфоциты (9) и макрофаги (10) матери. В трофобласте идет слияние клеток — образуется синцитиотрофобласт (11). Макрофаги плода (12), в свою очередь, готовы к борьбе |
Как известно, иммунологическую индивидуальность человека определяет главный комплекс тканевой совместимости, или система лейкоцитарных антигенов (сокращенно ее называют HLA — human leucocyte antigens). При переливании крови, пересадке тканей донор предстает перед иммунной системой больного в виде множества антигенов, или, точнее. эпитопов — небольших характерных участков биомолекул, с которыми взаимодействуют антитела. Это такая же неотъемлемая часть нашей индивидуальности, как черты лица или отпечатки пальцев. Предполагалось, что эпитопы плода спрятаны от иммунной системы матери (примерно так, как ткани яичка у мужчин). Но все оказалось гораздо интереснее: чтобы беременность протекала нормально, антигены, которые плод получил от отца, ДОЛЖНЫ распознаваться иммунной системой матери!
Для исследования системы HLA, естественно, понадобились антитела к этим антигенам. Так вот, источником таких антител стала кровь беременных женщин, много рожавших: чем больше было детей у супружеской пары, тем выше содержание антител к HLA мужа. Получалось, что иммунный ответ все-таки возникает, и именно при нормальной беременности! И наоборот, если таких антител мало (например, в случае близкородственного брака, когда HLA мужа похожа на собственную HLA женщины), велика вероятность невынашивания, патологии беременности. Разумеется, тут свою долю проблем приносят и гены — возможность передать потомству две копии дефектного гена выше, если супруги связаны хотя бы отдаленным родством. Но основной причиной невынашивания приходится назвать, как это ни парадоксально, недостаточную чуждость плода.
Необходимо иметь в виду, что плод — не часть материнского организма, а отдельное существо. Когда зародыш «пускает корни» в стенку матки, это весьма агрессивное вторжение, на которое организм матери должен бы ответить резким отпором. Так и происходило, например, в эксперименте на животных: когда зародыш пересаживали под капсулу почки матери, он мгновенно отторгался. Стало быть, не вся иммунная система матери подвергается перенастройке: особыми полномочиями обладают только лимфоциты слизистой оболочки матки. Они позволяют зародышу внедряться в слизистую, разрушая ее, но лишь до определенного этапа. Затем вторжение принудительно останавливают. Если этого не происходит, последствия могут быть плачевными.
Имплантация плода — это установление контакта между трофобластом (наружной оболочкой плода) и кровотоком матки. Позднее между клетками трофобласта исчезают перегородки, он превращается в синцитий — как бы одну гигантскую многоядерную клетку. Получается своего рода мембрана, которая и ограничивает, и соединяет. Оказалось, что и слияние клеток трофобласта, и последующее формирование плаценты регулируются извне, теми же лимфоцитами матери. Лимфоциты вырабатывают особые регуляторные вещества — цитокины. Собственно, этот класс низкомолекулярных пептидов-регуляторов — отдельная большая тема. В разных тканях разные типы клеток синтезируют различные цитокины, структурно сходные, но с различными функциями. Есть и такие, которые «учат» плаценту, как ей развиваться.
Вот и выстроилась причинно-следственная цепочка: распознавание плода иммунной системой матери — размножение соответствующих клонов лимфоцитов — синтез цитокинов — нормальная плацента, нормальный обмен веществ между матерью и плодом, нормальное протекание беременности. И обратно: нет иммунной реакции у матери — нет регуляции развития плода — патологии, невынашивание.
Какие именно сочетания антигенов HLA отца и матери ведут к бесплодию, пока неясно, хотя гипотезы, конечно, есть, и некоторые из них подтверждены экспериментально. Кроме того, известно, что существуют особые белки, которые синтезируются только в эмбриональном периоде, — именно они отличают плод от пересаженного органа, сигнализируют иммунной системе матери: свои, мол. (Эти белки синтезируют и раковые опухоли, чтобы не быть уничтоженными.)
Но пока теоретики думают, практики используют в работе метод, позволяющий ответить на самый общий вопрос: достаточно ли хорошо иммунная система женщины реагирует на антигены будущего отца? Если у пациентки уже были выкидыши по непонятной причине, просто необходимо это проверить. Технически это несложно: в сыворотку крови женщины помещают лимфоциты мужа, и смотрят, сколько их выживет и сколько погибнет. А погибнуть должны не менее 30% клеток. Если этот процент снижен, скорее всего, причина невынашивания в том самом «равнодушии» материнской иммунной системы к мужу и ребенку. Значит, надо вызвать у матери иммунный ответ, иммунизировав ее антигенами мужа, — сделать своего рода прививку.
Интересно, что эта методика появилась еще в конце 70-х — начале 80-х, когда основной причиной выкидышей считалась чрезмерная агрессивность материнской иммунной системы по отношению к плоду. Методом лечения выбрали пересадку женщине кожного лоскута мужа, чтобы он «оттитровывал» избыток антител, тем самым спасая зародыш. На самом деле пересаженный лоскут стимулировал иммунный ответ — но именно это и обеспечивало нормальную беременность! Теперь, конечно, к пластической хирургии уже не прибегают: для иммунизации вполне достаточно инъекции лимфоцитов мужа.
Но есть и другой вариант развития событий, почти совпадающий с первоначальной гипотезой: иммунная система матери может быть чересчур агрессивна по отношению к плоду. Виновниками агрессии оказались так называемые естественные клетки-киллеры (по английски natural killers, NK). Наверное, все наши читатели знают про T-киллеры и сложный многоступенчатый механизм их запуска: клетка-макрофаг захватывает чужой антиген, при необходимости вычленяет из него фрагменты, которые соединяются со специальными белками (как раз из числа HLA) и уже в этом виде преподносятся T-лимфоцитам. Клеткам типа NK все эти сложности чужды. Они руководствуются правилом: «Постороннее? Разрушить». Предполагают, что это наиболее древняя форма иммунитета. — примитивная в смысле «первичная», но не в смысле «простая», ибо свои сложности есть и у «естественных убийц».
На этой схеме очень упрощенно изображены иммунные взаимодействия матери и ребенка в норме и при патологии беременности. По одной из последних теорий, если организмы матери и плода отличаются по так называемым HLA DQ и DR, NK-клетки взаимодействуют с антигенами HLA-G трофобласта (слева). После этого на поверхности NK-клеток появляются рецепторы, ингибирующие киллерную активность (KIR). NK-клетки становятся неактивными под воздействием антител к KIR. Клетки иммунной системы матери выделяют также цитокины, регулирующие рост трофобласта, и антитела, которые останавливают реакцию отторжения. При патологии (справа) взаимодействие NK-клеток с HLA-G нарушено, и киллер начинает свою работу. В отсутствие цитокинов нарушается развитие трофобласта. Другой причиной гибели плода может стать аутоиммунная реакция (антитела к фосфолипидам)
В норме NK — это основа противоопухолевого иммунитета. Их главная задача состоит в том, чтобы как можно раньше распознать «сбойные» клетки и уничтожить их. NK играют важную роль в ходе нормальной беременности. Но когда уровень NK в крови женщины повышен, повышается и вероятность выкидыша — понятно почему: зародыш принимают за раковую опухоль.
При повышенном уровне естественных клеток-киллеров в крови назначают терапию, механизм которой не совсем ясен. Женщине вводят внутривенно, через капельницу, так называемые естественные донорские иммуноглобулины — смесь белков, полученных из плазмы тысяч доноров. Что в точности происходит, пока не совсем понятно, но результаты обнадеживают: неспецифическая агрессия бывает отражена.
До сих пор мы говорили по большей части об аллоиммунных формах бесплодия, то есть таких, в основе которых лежит взаимодействие «чужой (отцовский) антиген — антитело матери». Но существуют также аутоиммунные заболевания, связанные с появлением антител против собственных антигенов матери. Например, при заболевании, которое называется антифосфолипидный синдром, антитела атакуют «родные» фосфолипиды — один из главных структурных элементов клеточных мембран. Антифосфолипидный синдром у женщин сопровождается невынашиванием беременности. Дело в том, что фосфолипиды стенок сосудов — одна из узловых точек в процессе свертывания крови, образования трехмерной сетки тромба. Антитела к фосфолипидам сбивают регуляцию свертывания/антисвертывания. В результате повышается опасность микротромбозов, нарушается формирование плаценты и опять-таки происходит выкидыш.
Но этого можно избежать. Если в сыворотке крови женщины присутствуют антитела к кардиолипину (это один из главных фосфолипидов), терапию начинают еще до зачатия. Малые дозы аспирина и гепарина корректируют коагуляционные свойства крови, и очень часто это приводит к хорошим результатам — беременность развивается нормально.
Два слова в заключение. «Черный сентябрь» минувшей осенью стал черным и для ЦИРа. Телефоны молчали, прежние больные не показывались, и новые не приходили. Собственная жизнь становилась не по карману, что говорить о жизни нерожденного ребенка! А месяц спустя прием возобновился. Слава Богу, экономическая форма бесплодия нам пока не грозит. Чтобы с нами ни делали, женщины хотят иметь детей.
Автор благодарит за предоставленную информацию Игоря Ивановича Гузова, директора АНО «Центр иммунологии и репродукции»
источник



Лечение иммунологического бесплодия — услуга, предлагаемая несколькими клиниками по лечению бесплодия. Данная услуга включает в себя ряд анализов и методов лечения иммунной системы пациентки для достижения беременности.
Ученые спорят о роли иммунной системы в стимуляции или предотвращении здоровой беременности. Представленная информация в общих чертах описывает последние результаты исследований и мнения экспертов по данной теме. После данной публикации могут появиться и другие результаты исследований лечения иммунологического бесплодия.
Если в прошлом у вас были повторяющиеся самопроизвольные аборты, некоторые специалисты посчитают, что ваша иммунная система отклоняет беременность. Вообще, иммунная система способна вытеснять клетки, которые по генетической структуре отличаются от клеток вашего организма. Это могут быть клетки различных вирусов или пересаженные органы. Генетическая структура плода в матке также отличается от вашей, поскольку помимо ваших генов он несет также гены отца. Считается, что при нормальной беременности ваше тело делает что либо, чтобы остановить отторжение плода — другими словами, подавляет нормальную реакцию иммунной системы. Однако не существует убедительных доказательств самого факта иммунного отторжения плода у женщин с проблемами бесплодия.
Естественная клетка-киллер (NK-клетка) – это клетка иммунной системы, которая обычно помогает телу бороться против инфекций. У специалистов возникла идея, что NK-клетки могут нападать на плод как на инородное тело. Доктора могут предложить вам сделать анализ крови на наличие повышенного уровня NK-клеток, а затем назначить вам препараты, подавляющие действия этих клеток.
Однако многие специалисты подвергают сомнению подобный подход. Поскольку не ясно:
- нападают ли вообще на плод NK-клетки, определенный уровень которых постоянно поддерживается в крови;
- влияет ли анализ, а затем и подавление уровня NK-клеток на вероятность успешной беременности.
Что такое естественная клетка-киллер (NK-клетка)?
NK-клетки – лимфоциты одного типа, точнее говоря клетки иммунной системы, содержащиеся в крови.
Ткани, выстилающие матку, содержат иммунные клетки, во много схожие с NK-клетками, поэтому их называют маточными (или утробными) NK-клетками.
Но есть два основных отличия:
- Маточные NK-клетки не содержатся в крови. Они встречаются только в тканях матки в период ранней беременности, пока происходит имплантация эмбриона и развитие плаценты. Поэтому некоторые доктора и ученые подвергают сомнению факт получения достоверной информации о маточных NK-клетках путем взятия анализа крови.
- Не существует подтверждения информации о том, что маточные NK-клетки деструктивны и нападают на клетки плаценты или эмбриона.
Каковы функции маточных NK-клеток?
Маточные NK-клетки в больших количествах присутствуют в стенках матки в период имплантации и на ранних стадиях беременности. Возможно, они помогают плаценте соединиться с вашими кровеносными сосудами и наладить здоровое питание плода. Однако ученые точно не знают, как именно они осуществляют этот процесс. Мыши с недостаточным количеством NK-клеток имеют патологию развития плаценты, помимо этого их потомство меньше по размерам, чем у обычных мышей.
Некоторые клиники предлагают анализы крови для измерения уровня NK-клеток в крови, а также для оценки их эффективности по уничтожению внедренных клеток. Однако подобные анализы способны измерить только уровень NK-клеток, содержащихся в крови, не затрагивая маточные NK-клетки. Нет никаких убедительных доказательств того, что количество и активность кровяных NK-клеток как-либо связано с маточными NK-клетками.
Таким образом, можно заключить, что подобные анализы и методы лечения, основанные на них, находятся пока на ранних стадиях своего развития, а доказательства их эффективности крайне незначительны.
Лечение, основанное на «подавлении NK-клеток», которое предлагают некоторые клиники, включает:
- большие дозы стероидов
- внутривенный иммуноглобулин (IVIg)
- блокирующие агенты фактора некроза опухоли (ФНО).
Такая терапия не лицензирована для лечения иммунологического бесплодия. Как и при подобных медицинских вмешательствах, она сопряжена с рисками и потенциальными побочными эффектами. Вам необходимо удостовериться в том, что вы получили всю информацию о подобном лечении. Подобное лечение возможно только при вашем согласии, после того, как вас хорошо проинформировали.
Кроме того, нет никакого общепринятого научного объяснения преимуществ, которыми обладает подобное лечение при иммунологическом бесплодии.
Кортикостероиды — тип лекарственного средства (синтетический гормон), которое способно подавлять ответные реакции иммунной системы; обычно используется при лечении артрита, астмы и других аутоиммунных нарушений.
Однако нет никаких доказательств относительно пользы стероидов в первые три месяца беременности, а риски для вас и вашего ребенка превосходят любые возможные преимущества. Национальная информационная служба тератологии рекомендует беременным женщинам на данном этапе избегать приема любых препаратов, которые с большой вероятностью не принесут пользы им и их будущим детям.
Комитет по безопасности лекарственных средств утверждает, что кортикостероиды, принимаемые во время беременности, могут спровоцировать плохой эмбриональный рост, а также другие риски.
Клиническое исследование в Канаде, проведенное на беременных женщинах, ранее перенесших два или более самопроизвольных аборта, подтвердило последствия приема кортикостероида (преднизона). Ученые обнаружили, что преднизон не способен предотвратить самопроизвольный аборт, он лишь повышает кровяное давление и увеличивает риск преждевременных родов.
Внутривенный иммуноглобулин (IVIg)
IVIg производят из антител, извлеченных из плазмы крови от различных доноров. Используют, преимущественно, внутривенную капельницу для лечения иммунно-дефицитов и аутоиммунных болезней.
IVIg влечет за собой различные и непредсказуемые риски:
- Побочные эффекты могут включать головную боль, мышечные боли, лихорадку, озноб, боли в области поясницы, тромбоз (кровяные сгустки), почечную недостаточность и анафилаксию (плохая реакция на лекарственное средство), хотя эти эффекты являются, вообще говоря, слабыми и встречаются менее чем у каждого 20-ого пациента.
- Поскольку иммуноглобулины получают из донорской крови, присутствует вероятность внедрения в организм инфекций, таких как гепатит, ВИЧ или болезнь Крейцфельда-Якоба.
- IVIg содержит антитела. Во время беременности антитела соединяются с плацентой, обеспечивающей приток крови к плоду. Поэтому, теоретически, антитела IVIg могут входить в эмбриональный кровоток, уничтожать клетки плода. Однако на практике подобного не наблюдается.
Подробный обзор рисков, связанных с постулатами «практик, рассматривающих бездоказательное использование IVIG, должен серьезно оценить потенциальные преимущества данного метода в противовес возможного вреда, вследствие его меняющихся и иногда непредсказуемых иммуномодулирующих эффектов».
Фактор некроза опухоли (ФНО) – это химическое вещество, производимое клетками иммунной системы, такими как NK-клетки, которое активизирует воспаление и позволяет иммунной системе нападать на источник инфекций. Блокирующие агенты ФНО — препараты, обладающие эффектом блокировки ФНО. Они останавливают воспаления, понижая эффективность атаки на инфекцию; подобные препараты обычно используются в лечении артрита, астмы и других иммунологических нарушений.
Ряд клиник предлагает применение блокирующих агентов ФНО (Enovel, Remicade и Humira). Однако присутствуют и риски:
- Производители Remicade (инфликсимаб) предупреждают, что использование препарата может увеличить риск сепсиса, хронических инфекции, таких как туберкулез, рака лимфатической системы; также присутствует риск появления проблем с печенью, заболевания лейкоцитов и резкой реакции на лекарственное средство.
- Британский национальный формуляр утверждает, что инфликсимаб нельзя использовать во время беременности.
- Humira (адалимумаб) не лицензирован для приема при отказе имплантации (когда эмбрион не в состоянии поместить себя в покровные ткани матки). Его влияние на воспроизводство и эмбриональное развитие неизвестно.
Подобные анализы и лечение появились совсем недавно. Они основаны на утверждениях о том, что женщины, у которых были самопроизвольные аборты, которым не помогло экстракорпоральное оплодотворение, обладают повышенным уровнем NK-клеток в крови; а также на исследованиях протекания беременности у женщин, подвергавшихся терапии внутривенного иммуноглобулина. Однако, весьма вероятно, что подобные исследования не достоверны, вследствие различий между кровяными и маточными NK-клетками. Также ценность результатов исследований подвергает сомнению весьма небольшое количество пациентов.
На основании трех дополнительных исследований было сделано предположение, что инъекции внутривенно иммуноглобулина могут помочь предотвратить самопроизвольный аборт. Но результаты не надежны, поскольку уж слишком мало пациентов приняли участие в исследованиях, более того самих пациентов подвергали различной терапии.
До настоящего времени (март 2010 года), присутствует небольшое научное доказательство того, что данное лечение улучшает ваши шансы на рождение ребенка. Однако это доказательство подвергают сомнению многие врачи и эксперты.
Согласно профессиональному руководству, подобные терапии должны предлагаться вам только в качестве части клинических испытаний, запланированных, рандомизированных и управляемых (другими словами, это те испытания, в которых метод анализа определяется заранее, пациенты выбираются случайным образом, а новый способ лечения сравнивается с хотя бы одним проверенным методом). Кроме того, доктора должны оценивать последствия таких исследований прежде, чем делать выводы об их потенциальных выгодах.
Вы можете получить информацию о данном лечении в следующих источниках:
1) Для обзора последнего исследования посмотрите ссылку на последний обзор Кокрейн Коллэборэйшн в этой области: Porter TF, LaCoursiere Y, Scott JR. Immunotherapy for recurrent miscarriage. Cochrane Database Syst Rev. 2006; 19 (2): CD000112. («Иммунотерапия при рецидивных выкидышах»).
Кокрейн Коллэборэйшн — группа из более чем 11500 добровольцев в более чем 90 странах, которые используют тщательный, систематический процесс исследования эффектов вмешательств, проводимых при биомедицинских рандомизированных контролируемых исследованиях. Обзоры Кокрейн, как полагают, служат надежными источниками в здравоохранении.
На основании данного обзора об иммунотерапии при рецидивном самопроизвольном аборте можно сделать вывод о том, что:
«Ни иммунизация отцовскими лейкоцитами, ни терапия внутривенным иммуноглобулином (IVIG) не улучшают уровень живорождения у женщин, имевших необъяснимые рецидивные самопроизвольные аборты. Оба способа являются дорогими и, потенциально, имеют серьезные побочные эффекты. Кроме того, женщин следует избавить от боли и чувства горя, связанных с неоправдавшимися ожиданиями от неэффективного лечения. Не следует предлагать такие методы лечения в качестве решения проблемы рецидивных абортов. Кроме того, иммунологические лабораторные исследования, которые ранее оправдывали иммунотерапию, больше не способны прогнозировать успешность беременности, поэтому их следует оставить в прошлом»
2) Королевская коллегия акушеров и гинекологов (RCOG) научного консультативного комитета опубликовала свое мнение (Иммунологическое исследование и вмешательства при репродуктивных проблемах, июнь 2008 года), которое доступно на их веб-сайте.
В данном мнении указано, что “измерение количества NK-клеток в периферической крови (PBNK) или их активности, в качестве заменителя показателя событий взаимодействия матери и эмбриона — неприемлемо… Недавно проведенное обширное исследование в Великобритании показало, что измерять уровни PBNK-клеток и, на основании этого, предсказывать результат цикла IVF – это ‘немногим лучше, чем бросать монету’”.
Поэтому ученые пришли к выводу, что “за исключением ААФ [антител антифосфолипидов] протестированных на женщинах, имевших рецидивные самопроизвольные аборты, присутствует некоторое доказательство эффективности иммуномодулирующего лечения у пар с иммунологическими проблемами беременности. Подобные анализы и лечение должны быть ограничены формальными изысканиями”.
3) Британское общество по вопросам рождаемости (BFS) издало обзор доказательств использования медицинских препаратов (дополнительных процедур) в IVF, который включает в себя диапазон иммунологических анализов и способов лечения.: L Nardo et al. (2009) Medical adjuncts in IVF: evidence for clinical practice. Human Fertility 12(1):1 – 13. («Медицинские приложения в экстракорпоральном оплодотворении: случаи клинической практики»)
4) Две работы, в которых рассматривается теория об NK-клетках во время беременности, имеются в свободном доступе:
Moffett A, Regan L, Braude P. Natural killer cells, miscarriage, and infertility. BMJ. 2004; 329:1283-1285. («NK-клетки, выкидыши и бесплодие»).
Rai R, Sacks G, Trew G. Natural killer cells and reproductive failure—theory, practice and prejudice. Human Reproduction. 2005; 20(5):1123-1126. («NK-клетки и теория репродуктивной недостаточности, практика и предубеждение»).
Новые исследования и взгляды в области лечения иммунологического бесплодия появляются непрерывно. Обзор Кокрейн Коллэборэйшн, мнения RCOG, обзор BFS не учитывают результаты исследований, которые поступили в печать с момента написания.
В отличие от IVF, иммунологические анализы и лечение не требуют лицензирования HFEA (Британского комитета по оплодотворению и эмбриологии человека). Основная роль HFEA заключается в лицензировании и контроле центров, обеспечивающих экстракорпоральное оплодотворение, а также других вспомогательных концепций по исследованию человеческих эмбрионов.
Но клиники для больных бесплодием, прошедшие лицензирование, действительно должны предоставлять соответствующую информацию о любых предлагаемых анализах или способах лечения, поскольку им необходимо удостовериться, что вы понимаете любые риски и побочные эффекты, связанные с лечением, и даете им свое информированное согласие.
Существует некоторое научное доказательство пользы лечения иммунологического бесплодия. Лучшая информация, которую мы можем предоставить пациентам — это обзор Кокрейн Коллэборэйшн, мнение RCOG и обзор BFS.
Любому пациенту, которому предлагают подобную терапию, мы посоветовали бы обратиться к своему терапевту и оценить все «за» и «против» подобного лечения.
Если вам рекомендуют лечение иммунологического бесплодия, советуем вам удостовериться в том, что вы проинформированы о потенциальных преимуществах и рисках данного лечения.
- Почему они считают, что данная терапия может помочь вам.
- Какие риски и побочные эффекты имеет данная терапия.
- Стоимость данного лечения.
Помните, что данное лечение может быть должным образом оценено только в контексте рандомизированных клинических исследований. Истории об отдельных женщинах, которые достигли успешной беременности после прохождения такого лечения, не доказывают эффективность самой терапии. Без надлежащих клинических исследований нет никакого способа оценить, обладала ли конкретная терапия какими-либо преимуществами.
Прежде, чем дать согласие на любое иммунологическое лечение, важно всесторонне обсудить данную тему с клиникой, а также с вашим терапевтом. Вам должны дать возможность взвесить все возможные результаты такого лечения и должны быть довольны своим решением.
То, что вы возможно захотите узнать:
- Почему вы считаете, что я нуждаюсь в данном лечении — можете ли вы объяснить, что происходит в моем теле?
- Какие данные доказывают, что лечение иммунологического бесплодия улучшит мои шансы иметь детей?
- Что включает в себя данное лечение?
- Что изменится для меня после лечения?
- Каковы побочные эффекты и риски лечения иммунологического бесплодия?
- Во что мне обойдутся анализы и лечение?
источник
А сейчас глянула в заключении, диагноз она пишет вторичный иммунодифицит. чет вообще не пойму. Я не болею вообще, какой такой иммунодифицит?
Как происходит прерывание беременности с клетками киллерами? у меня две потери и хорионамнионит (воспаление и отхождение вод) на больших сроках.С клетками может быть связано или нет, я думаю.
Лара, Я была у Ковалевой СВ, по совету Марии.Понравилась, все рассказывает, щупала меня, смотрела.
А она тебе что прописала? анализы какие то назначила?
а мне врач объясняла что это не дефицит. киллеры это сбой иммунной системы. то есть иммунная система работает не правильно
Все это корректируется при правильном лечении и выяснении причин сбоя.
Такой же дигноз… Не пугайся! И я тоже не болею))) а в иммунограмме проблемы в каких-то звеньях… повышенные клетки-киллеры, это и есть снижение функции имунной системы, что и является имунодефицитом)
У меня та-же беда. Мне назначили курс иммуноглабулина
Алена Ефремова, Я в перинатальном центре у иммунолога
Юлия, В самой процедуре, может, ничего и страшного… а вот эффективность не доказана! Беременеют и рожают и с 6-тью совпадениями, а у кого-то и после ЛИТ остаются проблемы(бесплодие и выкидыши)… у нас три совпадения, ЛИТы не делали) глобулины — противопоказаны…
Да и последствия на организм через несколько лет не изучены… Это я разговаривала с очень грамотным иммунологом!
Я никого не отговариваю и не уговариваю. Каждый должен решить для себя сам, что делать… Тем более информации для изучения уйма!
источник
| |||||||||||||||||
Проявлением иммунологического конфликта матери и плода является гемолитическая болезнь плода. Она возникает, когда на эритроцитах плода имеется специфический антиген, полученный от отца и называемый резус-фактором, а у матери такой белок отсутствует (резус-отрицательная кровь). В результате у женщины могут начать вырабатываться антитела против эритроцитов плода, которые приводят к разрушению его эритроцитов. Поскольку в норме плод достаточно эффективно изолирован от иммунных клеток матери, такая реакция обычно развивается уже перед самыми родами или в момент родов, и плод не успевает пострадать. Но эти антитела будут представлять опасность для следующего резус-положительного плода. Еще одним иммунологическим осложнением является тромбоцитопения — повреждение под действием материнских антител тромбоцитов плода. Обычно при этом снижены вес плода, содержание в крови лейкоцитов и лимфоцитов. Установлено, что в 3 из 4 случаев тромбоцитопения сопровождается наличием антител против отцовских HLA-антигенов плода. Все описанные синдромы являются отражением гипериммунных состояний, то есть таких состояний, при которых система иммунитета работает слишком активно. Но в последние годы появились данные, что причиной патологии беременности может явиться и отсутствие иммунологического распознавания матерью плода. Было показано, что женщины, близкие с мужем по HLA-антигенам, например родственники, часто страдают привычным выкидышем. Исследования HLA-антигенов матери и плода при невынашивании беременности показали, что совпадающие с матерью по HLA-антигенам II класса плоды отторгаются чаще всего. Оказалось, что развитие «терпимости» иммунной системы матери к плоду при беременности является разновидностью активного иммунного ответа, предполагающего на начальном этапе распознавание и активную переработку чужеродных антигенов. Трофобласт, распознанный организмом матери, обусловливает не реакцию отторжения, а реакцию наибольшего иммунологического благоприятствования. Диагностика иммунологического бесплодия должна быть комплексной, причем к специалистам — андрологу и гинекологу — должны обратиться обязательно оба супруга. Мужчинам. Первым и обязательным этапом обследования является комплексное исследование спермы. Обнаружение АСАТ любым из лабораторных методов (MAR-тест, 1ВТ-тест, ИФА/ELISA И др.) позволяет установить существование аутоиммунных реакций против сперматозоидов. Если АСАТ покрыты более 50% подвижных сперматозоидов, ставится диагноз «мужское иммунное бесплодие». Поскольку нередко причиной развития антиспермального иммунитета являются уро-генитальные инфекции, обязательно надо обследоваться на хламидии, микоплазмы, герпес и другие возбудители. При этом нужно помнить, что выявляемость этих микроорганизмов у мужчин даже при использовании современных методов диагностики, таких как, полимеразная цепная реакция (метод обнаружения микроорганизмов по их специфическим ДНК и РНК), далеко не 100%. Лечение мужского иммунного бесплодия базируется на данных об установленных причинах формирования данного состояния и может включать оперативные вмешательства, направленные на устранение непроходимости семявыносящего тракта и нарушений кровообращения, назначение различных гормональных и негормональных лекарственных препаратов, применение методов отмывки спермы для удаления антител с поверхности сперматозоидов с сохранением их функции. Нужно быть готовым к тому, что лечение может быть длительным. При отсутствии эффекта лечения в течение года может быть рекомендовано ЭКО и ПЭ с применением инъекции сперматозоидов непосредственно внутрь яйцеклетки (ИКСИ). Женщинам. К развитию иммунологических нарушений часто приводят хронические воспалительные заболевания и генитальные инфекции, нередко у женщины обнаруживается эндометриоз (разрастание эндометрия — клеток внутреннего слоя матки в нетипичных местах). Для обнаружения АСАТ у женщин применяются посткоитальный тест (ПКТ), тест взаимодействия сперматозоидов с ЦС «на стекле» (проба Курцрока-Мюллера) и непосредственное определение АСАТ. Привычный выкидыш, определяемый как две и более клинически обнаруженных потерь беременности на сроке до 20 недель, требует кариотипирования — определения числа и целостности хромосом в клетках трофобраста: в основе 60-70% ранних самопроизвольных выкидышей лежит изгнание генетически неполноценного эмбриона; полезно также определение динамики бета-ХГЧ и прогестерона. При обследовании пациенток с невынашиванием беременности в обязательном порядке проводят исследование крови на аутоантитела. Обычно проводится определение антител к фосфолипидам, к ДНК и к факторам щитовидной железы. Важное диагностическое значение для распознавания иммунных форм невынашивания беременности имеет определение генотипа супругов по HLA-антигенам II класса. Желательно проведение определения HLA-DR и -DQ антигенов. Методы лечебных воздействий при иммунологических нарушениях репродуктивной функции у женщин зависят от характера нарушений, степени нарушений и общего состояния пациентки. Обычно лечение включает три этапа:
Обнаружение АСАТ в цервикальной слизи требует регулярного применения презервативов для исключения попадания спермы в половые пути и уточнения причин иммунных реакций против сперматозоидов: АСАТ у мужа, инфекции, гормональные нарушения и др. Лечение включает меры специфического и неспецифического характера, в качестве дополнительного способа лечения может быть рекомендована внутриматочная инсеминация спермой мужа. При обнаружении значимых количеств АСАТ в сыворотке крови лечение может потребовать продолжительно периода. Инсеминации и ЭКО до нормализации количества АСАТ в крови не рекомендуются. Общая иммунокоррекция и лечение сопутствующих заболеваний направлено на устранение иммунодефицитного состояния, выявленного при обследовании пациентки, лечение воспалительных заболеваний половых органов и генитальных инфекций, устранение дисбактериоза кишечника и влагалища, проведение общеукрепляющего лечения и психологической реабилитации. При этом нужно иметь в виду, что в настоящее время, несмотря на довольно значительное количество препаратов, обладающих иммуномодулирующими свойствами, их применение при лечении беременных резко ограничено. По-прежнему активно применяется иммуноцитотерапия — введение женщине лимфоцитов мужа или донора. Метод может успешно применяться как при избыточных реакциях иммунной системы матери против плода, так и при совпадении генотипа супругов по HLA. Наиболее успешным лечение невынашивания беременности бывает тогда, когда иммунологическая подготовка к беременности начинается как минимум за месяц до прекращения предохранения. Конкретные лечебные мероприятия определяет врач-гинеколог. Независимо от исходных нарушений, после наступления беременности большое значение имеет периодическое исследование показателей гемостаза и анализа крови на аутоантитела с проведением адекватной коррекции в случае обнаружения отклонений. Собственный опыт и данные научной литературы свидетельствуют, что бесплодие и осложнения беременности, связанные с нарушением регулирующей функции иммунной системы, в настоящее время в большинстве случаев излечимы. источник | |||||||||||||||||