Маточные трубы в женском организме играют немаловажную роль, ведь без них зачатие просто невозможно по причине их прочного соединения непосредственно с маткой и яичниками.
Одним из эффективных методик лечения при выявлении патологий (непроходимость, спаечный процесс, внематочная беременность, эндометриоз, бесплодие) сегодня признана лапароскопия маточных труб. Назначается женщинам с целью перевязки труб по результатам анализов, медицинским показаниям.
По сути, это – стерилизация половой сферы. Проводится часто женщинам возрастной категории, уже не планирующим беременность, либо в случае заболеваний, явно препятствующих естественному зачатию.
Лапароскопия – хирургическая манипуляция, проводимая под наркозом. В тяжелых случаях возможно подведение искусственной вентиляции легких, мышечной тотальной релаксации. Процедура требует тщательной подготовки от пациенток с учетом того, как будет проводиться: в плановом либо экстренном порядке.
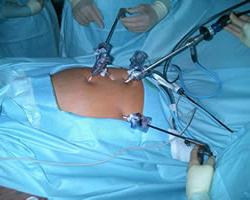
Смысл процедуры заключается в произведении небольших надрезов на коже до 10 мм, введении короткого троакара с клапанами в полость брюшины с углекислым газом, дополнительно – видеокамеры с цветным изображением. Подобное визуализация дает возможность проконтролировать нижние боковые отделы передней брюшной стенки.
В работе врачи используют манипуляторы – инструменты (электроды, ножницы, зажимы) с целью смещения яичников, маточных труб в стороны для придания нужного положения, отодвигания кишечных петель, проведения коагуляции кровоточащих сосудов, рассечения спаек.
Процесс слияния сперматозоидов с яйцеклеткой происходит непосредственно в маточных трубах. Если же возникает некое препятствие на пути или состояние – непроходимость по причине забитости труб, аномального расположения, то деторождение у женщин может стать под вопросом.
В случае возникновения патологического процесса в фаллопиевых трубах речь может идти о развитии бесплодия.
Маточные трубы – небольшой и довольно узкий парный орган, когда забитость может привести к непроходимости, проблемам с зачатием. Развивается воспалительный процесс, когда уже не обойтись без проведения операции или лапароскопии, к которой часто и прибегают сегодня врачи – хирурги для решения проблем с бесплодием у женщин.
Строение маточных труб:
-
Маточные трубы – парный трубный орган. Длина – 12 см, – ширина 0,5 см. Отхождение начинается с боковых углов полости матки, далее с постепенным расхождением в стороны, примыкая к стенкам малого таза. Основная роль труб – транспортировочная, по которым и передвигаются сперматозоиды, яйцеклетка. В ампулярной части как раз и происходит оплодотворение.
- Строение труб, примыкающих к матке – слоистое в составе из 3-ех слоев: внутреннего слизистого, среднего мышечного и наружного серозного. Каждый из них выполняет проталкивающую роль для яйцеклетки с продвижением в маточную полость.
- В конце самой расширенной части трубы имеется воронка с множеством фимбрий ISO разной длины. Самые длинные из них плотно соприкасаются с яичниками, расположенными по обе стороны матки.
- Внутри яичников – полость, предназначенная для вызревания половых клеток, выработки прогестерона и эстрогена – как главных женских гормонов. 1 фолликул с выходом полой зрелой яйцеклетки созревает примерно за 1 месяц. Бахромки же на концах воронок помогают попасть яйцеклетке в фаллопиеву трубу. Если же она встречается со сперматозоидом, то оплодотворение вполне возможно.
Лапароскопия – современная оперативная методика по вмешательству на маточные трубы. Делаются небольшие разрезы на передней части брюшины, вводится лапароскоп для визуализации всей полости матки. В работе врачами используется 2 разновидности специальных инструментов – эндоскоп и лапароскоп.
К первой группе стоит отнести:
-
монитор для урегулирования операционного процесса;
- лапароскоп с наличием видеокамеры для увеличения полости брюшины в размерах;
- инсуфлятор путем подачи струи газа в брюшину;
- ирригатор-аспиратор с целью промывки оперируемого участка.
К лапароскопическим инструментам стоит отнести:
- стилеты с целью разведения рассеченной ткани в стороны;
- иглы, иглодержатели для соединения (скрепления) тканей;
- электроды с целью прижигания пораженных участков;
- зажимы для пережима кровеносных сосудов;
- клипсообразные приспосбления для приостановки кровотечения;
- троакары в виде специальных трубок для поддержки герметичности в полости брюшины.
Лапароскопия – малотравматичная методика и редко приводит к осложнениям. Восстановительный период составляет не более 3 часов. Уже на следующий день женщина может заниматься повседневными делами.
Благодаря специальным инструментам врачам удается рассмотреть не только состояние органов малого таза внешне, но и полость матки совместно с придатками изнутри.
Раньше врачи восстанавливали проходимость маточных за счёт разреза передней части брюшины и проведения таких методик, как тубэктомия, сальпингэктомия, которые приводили к осложнениям, формированию нового спаечного процесса.
А сегодня операция проводится даже при незначительной непроходимости яйцеклетки, несерьезных повреждениях фимбрий. Причём беременность после проведения лапароскопии наступает в 60% случаев.
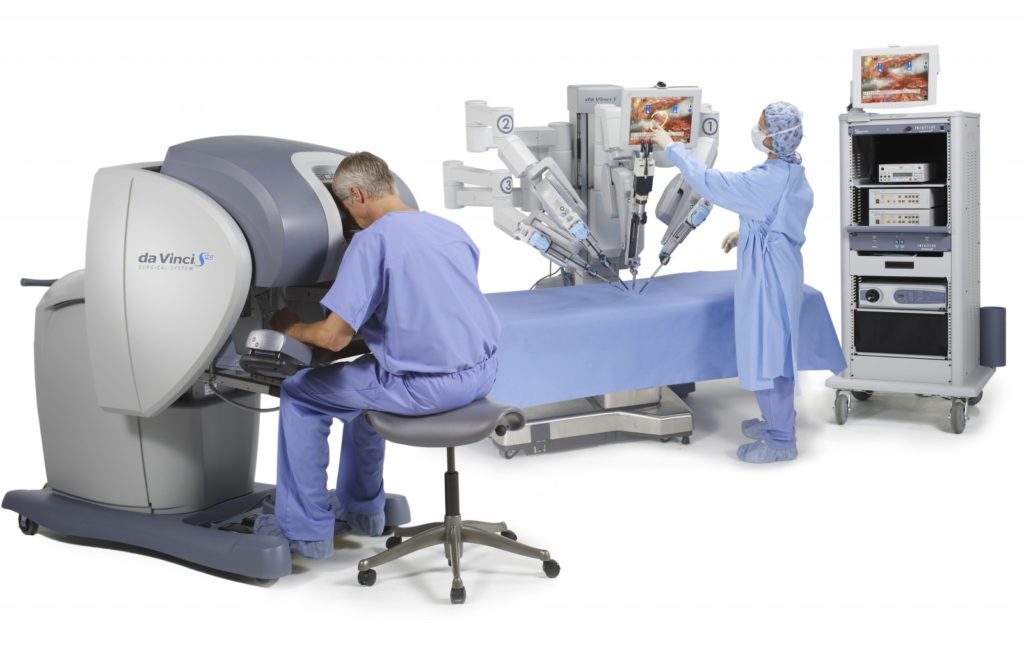
Сегодня часто врачи прибегают к хирургическому роботу как высокотехнологичному методу с наличием 4 роботизированных рук (3 – инструменты, 4 – видеокамера) и выведением на монитор изображения высокого качества.
Прибор с наличием блока управления дает возможность управлять и контролировать роботом в целом. Врачам же это – помощь в проведении операционных лапароскопических действий по восстановлению непроходимости труб.
Плюсы подобной системы:
- подавление резких движений рук хирурга при проведении манипуляций;
- проведение исключительно плавных движений (без рывков), поскольку все нужные действия будут делать только роботизированной руки;
- безболезненность процедуры;
- снижение временного послеоперационного периода;
- исключение рисков инфицирования в послеоперационный период
- сведение возможных осложнений к минимуму;
- устранение рисков кровотечений;
- минимизация травматичности операции.
Лапароскопия на трубах в полости матки назначается при постановке предварительного диагнозе у женщин – бесплодие либо неясном генезе, когда нужно установить точный диагноз.
Основные показания:
- развитие воспаления в придатках на фоне ИППП, хламидий;
- сальпингит;
- ранее проведенное полостное вмешательство в части малого таза, приведшее к спаечному процессу;
- наличие перитубарных спаек;
- лечение бесплодия;
- внематочная беременность;
- непроходимость труб, закупорка;
- гидросальпинкс, препятствующий приходу беременности;
- ухудшение качества, снижение толщины выстилающего слоя эндометрия;
- стерилизация с целью предохранения от нежелательной беременности, метод контрацепции.
В области малого таза, трубах спайки может спровоцировать:
- плотное разрастание соединительной патологической ткани;
- воспалительный процесс;
- проведенная операция накануне на половые органы, брюшной брюшины.
Это приводит к видоизменению строения матки, развитию бесплодия. Разрастается соединительная ткань и выстилает трубы изнутри. Начинает развитие спаечный процесс, не давая возможности для встречи сперматозоидов с яйцеклеткой.
Зачатие становится практически невозможным. При этом видоизменяется анатомическое строение полости матки. У женщин развивается бесплодие. Процесс приводит к нарушению менструации, болям внизу живота.
Лапароскопия позволяет восстановить правильное анатомическое расположение репродуктивных органов.
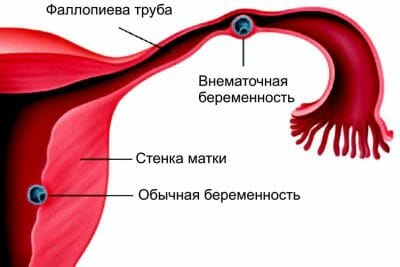
Сперматозоид способствует оплодотворению яйцеклетки, но вне маточной трубы. Эмбрион начинает развитие за пределами полости матки. Подобной беременности как раз и способствует патология в маточных трубах, чему служит воспалительный процесс, спайки или гормональный дисбаланс.
Основная опасность развития подобной беременности вне полости матки – возможный разрыв трубы, если вовремя не выявить патологию и не предпринять срочные меры воздействия. И только вовремя проведенная операция позволит сохранить в целостности маточную трубу.
Основные признаки при внематочной беременности – болезненность низа живота, спайки, слабость, кровянистые выделения, нарушение мочеиспускания, задержка менструации. Только своевременно проведенное УЗИ позволит выявить диагноз.
Лапароскопия может быть назначена как срочное хирургическое вмешательство по удалению остаточных патологических проявлений в трубах. Женщинам возрастной категории, не планирующим рождение детей, возможно удаление матки и предлежащих фаллопиевых труб.
Закупорка фаллопиевых труб близ яичника приводят к явно выраженному процессу нарушения проходимости, когда уже не обойтись без операционного вмешательства. Своевременно проведенная лапароскопия позволяет женщинам забеременеть в ближайшее время в 35% случаев.
-
высокая информативность методики с увеличением изображения на оптической аппаратуре до 10 раз;
- обеспечение точности диагностики;
- безболезненность процедуры;
- низкая травматичность;
- отхождение незначительных кровопотери по причине отсутствия затрагивания здоровых тканей;
- укорачивание срока пребывания в стационаре (не более 5 суток);
- непродолжительность реабилитационного периода (всего 10-15 дней);
- предотвращение труб от случайного разрыва в случае протекания внематочной беременности;
- сохранение органа в целостности при дополнительном проведении коагуляции путем наложения швов, гипса;
-
отсутствие необходимости соблюдения строгой диеты в послеоперационный период;
- снижение формирования спаечного процесса вновь, чего невозможно бывает добиться за счет полостного вмешательства;
- быстрое восстановление после операции;
- оставление незначительных шрамов в диаметре до 1,5 см;
- высокая информативность при эндоскопическом вмешательстве за счёт видеоконтроля, полного вывода информации на экран.
Лапароскопия доказала свою эффективность как щадящая процедура без травмирования соседних органов.
Операция проводится под общим наркозом и требует тщательной подготовки:
- сдача анализов, моча и кровь;
- проведение УЗИ.
Как правило, проводится на 8-10 день менструального цикла, пока не наступила овуляция.
Суть процедуры в:
- подаче углекислого газа для увеличения брюшной полости в размерах;
- приподнимании брюшных стенок для доступа по-максимуму к внутренним органам;
- проведении манипуляций врачом в виде нескольких проколов в диаметре до 5 мм.
Все манипуляции контролируются и выводятся на монитор. Это позволяет врачам быстро выявить пораженный участок с наличием спаек в маточной трубе. Вводится контрастный цветной раствор и врачу остаётся рассечь, удалить спайки, восстановить в маточных трубах просвет по мере возможности.
Важно выявить противопоказания к проведению операции. Врачом тщательно изучается анамнез пациентки, проводится визуальная оценка для возможности проведения экстренного вмешательства.
Подготовка назначается за несколько месяцев до проведения процедуры, если конечно, не предстоит экстренное вмешательство.
Примерно за 2 недели пациенткам предстоит сдать:
-
анализ крови на свертываемость, группу и резус фактор;
- тест на ВИЧ, гепатит;
- анализ мочи, дабы исключить либо опровергнуть воспалительный процесс в организме;
- мазок на флору;
- УЗИ;
- Флюорографию;
- ЭКГ.
Только после получения готовых анализов на руки врач примет решение о проведении операционных мероприятий. В частности, в учет берутся некие противопоказания.
Лапароскопия не проводится, если в организме присутствует:
-
острая инфекция;
- злокачественное новообразование с поражением половой сферы;
- высокоактивный эндометриоз;
- плохая свертываемость крови;
- сердечно-сосудистая патология;
- заболевания дыхательной системы;
- излишне коротких маточных труб (менее 4 см) на фоне ранее проведенной операции;
- заболеваний почек, надпочечников;
- грыжи оперированной;
- шокового состояния.
Накануне операции женщинам важно провести разгрузочную диету за несколько дней, исключить газ напитки, овощи, фрукты. Не кушать после 6 часов и на ночь поставить клизму.
СПРАВКА! Анализы готовятся не менее 10 дней. Врач должен выявить возможное хроническое течение болезней в организме, когда лапароскопия может быть отменена и предприняты иные меры лечебного воздействия.
Немаловажное значение имеет день проведения операции по удалению маточных труб. В период менструального течения процедура не проводится. Как правило, рекомендуется в первой половине менструального цикла во избежание и исключения возможного наступления беременности.
Анастасия назначается анестезиологом, поскольку лапароскопия предусматривает проведение операции под общим наркозом, когда всё-таки будут задействованы нервные импульсы в спинном, головном мозге. Это может привести к частичной потере сознания, усилию болезненности как реакции на раздражители извне.
Перед операцией обязательно проверяется у пациентки артериальное давление, степень насыщенности кислородом состава крови.
Предполагается введение (внутривенно) растворов (Тиопентал натрия) для обеспечения кратковременной анестезии с длительностью до 25 минут. Возможно применение масочного либо эндотрахеального способа наркоза, в частности введение ингаляционных анестетиков совместно с газом (Галотан, Севофлуран).
Операция проводится хирургом и гинекологом в стерильных условиях. Женщине необходимо произвести накануне гигиену, сбрить волосы с лобка, опорожнить мочевой пузырь.
Вводится анестезия непосредственно перед процедурой, обрабатывается операционная область антисептиками.
Этапы проведения:
-
уложение пациентки на операционный стол;
- введение общего эндотрахеального наркоза;
- погружение женщины в сон;
- проведение санации оперируемой области спиртом, антисептиками;
- произведение первого прокола иглой Вереша пупка без травмирования соседствующих органов;
- подача в полость углекислого газа, закиси азота для искусственного расширения пространства и свободной визуализации для врача;
- введение видеокамеры через другой прокол в диаметре 10 мм;
- введение лапароскопических инструментов через 3 прокол для осмотра полости органов и оценки ситуации;
- обозначение места спаечного процесса;
- проведение манипуляций по высвобождению тканей от спаек, их рассечение;
- удаление эмбриона при внематочной беременности;
- извлечение используемых инструментов;
- наложение швов;
- высвобождение полости живота от газов.
На операцию уходит не более 0,5 часа. В среднем длительность составляет 40 минут.
В качестве осложнений возможно:
-
сильное кровотечение по причине травмирования близлежащих тканей и органов;
- развитие гнойно-воспалительного течения;
- появление повторной внематочной беременности;
- образование спаек в малом тазу;
- развитие эндометриоза.
Лапароскопия сегодня пользуется популярностью, хотя минусы тоже имеются. Возможно оставление рубцов на животе.
Редко, но формируется вновь грыжа или трубные спайки. Повышается риск развития этопической беременности, инсульта, миокардита, тромбообразования нижних конечностей, пневмонии.
Может произойти травматизация мочевыводящих путей, повреждение сосудов с последующей эмболией, несущей смертельно опасную угрозу для женщин.
Последствия:
- инфицирование органов забрюшинного пространства;
- расхождение швов;
- нарушение строения репродуктивных органов, когда не обойтись без проведения повторной экстренной лапаротомии с привлечением к работе сердечно – сосудистых хирургов.
Лапароскопия не приводит к серьезным последствиям. Осложнения случаются крайне редко. Послеоперационный период протекает быстро и легко по причине малой травматизации, отсутствии больших разрезов.
Курс реабилитации составляет не более 3-4 дней. Пациентки быстро идут на поправку и выписываются домой. Швы подживают, восстанавливается работа кишечника.
Конечно, в первые месяцы стоит поберечь, оградиться от тяжелого физического труда и подъёма тяжестей. Нельзя пренебрегать диетой. Стоит исключить газированные напитки и жареные блюда, усиливающие газообразование. Лучше посидеть немного на лёгких супах, кашах.
Женщинам не рекомендуется долго сидеть на одном месте. Лучше чаще ходить после проведенной операции, что наоборот, поспособствует быстрому заживлению тканей, устранению проблем с кишечником, тромбообразованию вен на ногах и прочим осложнениям.
Если наблюдается непроходимость маточных труб в тяжелой стадии, то конечно, лапароскопия не сможет излечить от бесплодия.
При желании иметь детей для женщин единственный выход из ситуации – проведение ЭКО. В случае же развития спаечного процесса в полости труб эффективность лапароскопии не превышает 10%. А при выявлении спаек по окружности трубы восстановление фертильности допустимо в 60%.

Если ситуация не запущенная, то вероятность зачатия наиболее высока в первые 2-3 месяца после проведенной операции.
В последующие 6 месяцев уже идет на спад. Если зачатия не произойдет, то высока вероятность образования спаечного процесса вновь.
Специалисты не советуют откладывать беременность на затяжной срок, поскольку именно после лапароскопии в первые 2-3 месяца высоки шансы на беременность в 60% случаев.
Лапароскопия – щадящая хирургическая операция и не приводит к рубцеванию в отличие от иных агрессивных методик. Период госпитализации – всего несколько дней. Восстановление проходит быстро и без осложнений.
Отзывы женщин о лапароскопии и беременности:
источник
Бесплодие является далеко не такой редкой проблемой, как может показаться. Более 5% населения планеты сталкивается с трудностями при зачатии ребенка. Причин может быть много: патологии матки, плохие характеристики спермы, антитела. Трубное бесплодие – отсутствие зачатия из-за патологии маточных труб. Составляет 25-30% от всех случаев бесплодия. Трубный фактор диагностируют как при первичном, так и при вторичном бесплодии.
Существует также трубно-перитонеальное бесплодие, когда закупорка располагается не в фаллопиевой трубе, а на границе с яичником. При несвоевременном лечении непроходимости диагностируют бесплодие, внематочную беременность и симптом хронических тазовых болей.
Женским бесплодием называют состояние, когда женщина детородного возраста не способна воспроизводить потомство. Есть две степени бесплодия: 1 степень (первичное), когда зачатия не было ни разу, и 2 степень (вторичное), когда у пациента уже есть дети.
Бывает абсолютное и относительное бесплодие. Абсолютное бесплодие зачастую связано с необратимыми пороками развития, которые нарушили функцию половых органов. Относительное бесплодие имеет причину, которую можно устранить и обеспечить восстановление репродуктивной функции. Трубное бесплодие относят ко второму типу.
Фаллопиевы или маточные трубы являются парным органом, который отвечает за перемещение яйцеклетки после оплодотворения в матку. Закупорка просвета трубы спайками или жидкостью препятствует свободному перемещению яйцеклетки. Смещение маточных труб спайками также приводит к бесплодию.
Фаллопиевы трубы прилегают к яичникам цилиндрическим воронкообразным каналом. По нему движется яйцеклетка. В здоровом женском организме маточные трубы устланы микроворсинками фимбриями. Их роль заключается в продвижении созревшей яйцеклетки к сперматозоидам.
Естественное оплодотворение происходит в другом отделе фаллопиевой трубы. Яйцеклетка перемещается обратно в матку благодаря сокращениям трубы. Клетке нужно 3-5 дней, чтобы преодолеть трубы и попасть в матку, где она крепится к ее внутренней поверхности.
Естественное зачатие совершается именно в фаллопиевых трубах. Любая патология этого участка половых органов может вызвать бесплодие. Самая частая причина – нарушение проходимости маточных труб. Данное явление диагностируют при образовании спаек или скоплении жидкости. Непроходимость останавливает яйцеклетку и она элементарно не может слиться со сперматозоидом.
Бывает полная или частичная непроходимость. При частичной одна труба может быть свободной или все будут не полностью перекрыты. При таком диагнозе шанс зачать ребенка естественным путем есть, но очень малый. Пока есть хотя бы один здоровый участок трубы, шанс забеременеть остается, но вероятность будет зависеть от размера отверстия. Полное непрохождение зачастую обусловлено скоплением жидкости в трубах (гидросальпинкс).
Бывает, что образовывается всего один рубец, но он прикрывает именно край маточной трубы, что тоже затрудняет процесс зачатия. Явление также называют частичной непроходимостью. Такие патологии повышают риск образования внематочной беременности.
Чаще всего непроходимость устраняют хирургическим путем. Для улучшения эффекта пациентке назначают препараты для стимуляции овуляции.
Непроходимость фаллопиевых труб может быть врожденной и приобретенной. Бывает, что девочки рождаются с аномальным строением матки и маточных труб. Приобретенная непроходимость может возникнуть на фоне эндокринного сбоя, сильного воспаления или болезни.
Непроходимость чаще всего является результатом воспаления или развития инфекции. Воспалительный процесс может быть связан со специфический и неспецифической флорой. В частности, в фаллопиевых трубах воспаление вызывают хламидии, гонококки и микоплазмы. Без своевременного лечения спайки будут образовываться вокруг труб, яичников и в малом тазу.
Нередко инфекционные осложнения диагностируют после родов, аборта, выскабливания или операций на органах малого таза или кишечнике. Нередко спайки появляются на фоне осложнений после удаления аппендикса.
Причиной воспаления может стать эндометриоз (разрастание клеток эндометрия). Многие инфекции, передающиеся половым путем, возбуждают острые воспалительные процессы в половых органах и малом тазе (герпес, цитомегаловирус, гонорея).
Необязательно, чтобы воспаление «соседствовало» с маточными трубами. Заболевания верхних дыхательных путей способны вызвать хроническое воспаление придатков. В группе риска женщин с воспалительными процессами в кишечнике.
Крупная миома матки (доброкачественная опухоль) на фоне эндометриоза способна спровоцировать закупорку фаллопиевых труб.
Существует мнение, что гормональные сбои и проблемы с обменом веществ также влияют на проходимость труб и возможность зачатия. В частности, повышение уровня мужских половых гормонов и неправильное соотношение прогестерона и эстрогена.
Трубно-перитонеальное бесплодие возникает из-за спаек в брюшинной полости. Спайки опасны тем, что могут смещать органы: матка, маточные трубы и яичники в неправильном положении работают с нарушениями. Примечательно и то, что даже маленькие спайки могут отрезать фаллопиевы трубы от яичника.
Нередко такое бесплодие диагностируют после операций на половых органах и в брюшине. Хроническое воспаление – верный путь к дисфункции репродуктивной системы.
Бывает, что трубы проходимы, но отдельные участки сужены или функционируют неправильно. Явление не будет сопровождаться ярко выраженными симптомами, поэтому многие оставляют его без внимания. Однако эти мелкие проблемы способны направить эмбрион за пределы матки.
Часто бывает слишком поздно, и непроходимость обнаруживают вместе с внематочной беременностью. Женщина может долгое время не догадываться об отклонении и будет пытаться зачать ребенка. А так как трубы проходимы, это вполне реально, но, к сожалению, рискованно.
Психологический фактор также может стать причиной трубного бесплодия. Постоянные стрессы и неустойчивое психоэмоциональное состояние негативно влияют на организм в целом. Избыток стрессовых гормонов усугубляет любые аномальные процессы.
Трубное бесплодие обычно развивается без симптомов. Иногда женщина может ощущать непродолжительные боли внизу живота. Единственным верным признаком будет отсутствие беременности. Диагноз бесплодие ставят только после года безуспешных попыток. Если партнерам больше 35 лет, врачи дают полтора года. Отсутствие беременности является серьезным поводом для похода в клинику. Невозможность зачать ребенка сама по себе не опасна, куда опаснее болезнь, которая стала причиной бесплодия.
Проблемой бесплодия занимается репродуктолог . Чтобы узнать причину, необходимо сдавать анализы и женщине, и мужчине. Это обусловлено тем, что мужское бесплодие встречает едва ли реже женского. Диагностировать трубное бесплодие довольно сложно, поэтому с такой проблемой нужно обращаться только в опытному врачу.
При наличии подозрения на непроходимость фаллопиевых труб назначают ряд исследований для подтверждения диагноза. Стоит помнить, что нельзя проходить обследование при наличии воспалительного процесса или острой инфекции.
В первую очередь врач изучает анамнез, жалобы. При диагностике бесплодия важную роль играет гинекологический анамнез ( ИППП , беременности, аборты, операции и прочее) и календарь менструального цикла. Гинекологический осмотр обязателен.
Дополнительные анализы:
- изучение гинекологического мазка;
- бактериологическое исследование;
- метод полимеразной цепной реакции.
Наиболее результативными являются гистеросальпингография (рентген маточных труб), лапароскопия (хирургическое обследование маточных труб и ближайших органов), эхогистеросальпингоскопия ( УЗИ с физраствором). Иногда также исследуют кровь на антихламидийные антитела, но они не всегда говорят о наличии непроходимости.
Гистеросальпингография позволяет вычислить непроходимую трубу и область скопления спаек. Перед процедурой в матку вводят специальную жидкость, которая дает возможность сделать снимки. Первый делается сразу, потом еще один через десять минут и последний через сутки. Опытный врач сможет поставить или опровергнуть диагноз на основании таких снимков.
Однако метод не безопасен. Если на момент проведения теста в половых органах будет развиваться воспаление, исследование может усугубить его, вплоть до разрыва фаллопиевых труб. Гистеросальпингографию рекомендуют только в крайнем случае. Это обусловлено еще и тем, что бесплодным женщинам можно делать рентген только два раза в год.
Врачи охотно пользуются КГТ методом диагностики. Кимографическая гидротубация позволяет определить количество свободного места в маточных трубах: их продувают, определяют объем введенного воздуха и вычисляют проходимость труб. Аппарат позволяет записать колебания давления в трубах и матке в виде кривой, по которой врач может определить степень проходимости. Метод КТГ является не только диагностическим, но и терапевтическим.
Диагностировать спайки вокруг яичников и фаллопиевых труб позволяет биконтрастная гинекография. Исследование полезно тем, что дает возможность оценить интенсивность спаечного процесса. Результаты будут точнее, если провести тест во второй половине цикла.
Противопоказания к БГ:
- воспаление половых органов;
- маточное кровотечение;
- порок сердца;
- туберкулез;
- гипертония.
Лапароскопия позволяет изучить воспаленные ткани. Исследование дает полную картину при подготовке к хирургическому восстановлению проходимости.
Все методы диагностики непроходимости фаллопиевых труб могут быть опасными, поэтому предварительно каждая пациентка должна проконсультироваться с гинекологом. Все тесты дают результаты, но не каждый подходит в определенной ситуации.
Данное бесплодие считается одним из сложнейших. Оно может поддаваться консервативному лечению или требовать хирургического вмешательства.
Консервативный метод заключается в назначении противовоспалительных препаратов, физпроцедур, гидротурбации и пертурбации. Гидротурация заключается в введении непосредственно в матку жидких медикаментов. Пертурбация – обработка маточных труб воздушными потоками. Процедура рискованная, поэтому требует наблюдения врача. Продув фаллопиевых труб может стать причиной их разрыва.
Если бесплодие развилось на фоне эндокринных нарушений, в курс лечения добавляют коррекцию гормонального фона. Это обязательное условие для оперативного вмешательства. Гормональные сбои могут сделать любое лечение неэффективным, и только обострят распространение спаек.
Консервативный метод лечения трубного бесплодия применяется все реже. Зачастую он направлен на устранение инфекций и воспалений перед диагностикой и хирургическим вмешательством. Физиотерапия рекомендована в качестве «зачистки» от последствий воспаления: восстановить реакции в тканях, размягчить и даже удалить спайки.
Хирургическое вмешательство требуется пациенткам с полной или частичной непроходимостью, перекрутами или уплотнениями. Чаще прибегают к лапароскопии. Операция проводится через небольшое отверстие, когда разъединяют все спайки и совершают пластику труб для дальнейшего восстановления проходимости. Трубы возвращают в правильное положение по отношению к органам малого таза. Лапароскопия считается лучшим методом лечения трубного бесплодия. Его преимущество заключается в быстром восстановлении, минимальном риске и небольшом шансе на рецидив. Чтобы предотвратить повторное образование спаек, хирурги применяют противоспаечные барьеры.
Рекомендуется удалить трубу с жидкостью до зачатия, ведь гидросальпинкс негативно влияет на эмбрион и мешает ему прикрепиться в матке.
Противопоказания для операции:
- угнетенное или тревожное состояние пациентки;
- туберкулез половых органов;
- интенсивное образование спаек;
- возраст от 30 лет (иногда).
При выраженном стрессовом состоянии пациентке назначают седативы и другие препараты, способные улучшить настроение и психическое состояние женщины.
Хирургическое вмешательство может не дать результатов, в особенности когда анатомия труб слишком выражено изменилась. И таких случаев действительно много. Бывает, что после удаления спаек трубы не могут восстановиться: перистальтика отсутствует, микроворсинки не функционируют. В таком случае фаллопиевы трубы признают погибшими.
В случае неудачи врачи советуют ЭКО, ведь этот метод позволяет оплодотворить яйцеклетку искусственно и вовсе миновать маточные трубы при помещении эмбриона в матку.
Во избежание проблем с репродуктивной функцией из-за патологий маточных труб следует вовремя лечить все воспаления вне зависимости от их локализации. В особенности это касается половых органов и аппендицита. Немаловажно полностью проходить реабилитацию после хирургического вмешательства.
Профилактика инфекций осуществляется путем использования контрацептивов. В противном случае нужно исключить любые потенциально опасные половые связи. Ежедневно женщина должна соблюдать правила личной гигиены. Любой симптом и дискомфорт нужно исследовать. Консультация гинеколога обязательна 2 раза в год.
Необходимо следить не только за физическим состоянием, но также реагировать на психологические сбои. Сильные переживания, стрессы, хроническая усталость и тревоги способны навредить организму не хуже осязаемых инфекций. Женщине необходимо контролировать эмоции и бороться со страхами.
Оптимальный срок ожидания зачатия после восстановления труб – 2 года. Таким пациентам рекомендуют альтернативные методы, которые предоставляют современные репродуктивные технологии. Трубное бесплодие автоматически становится показанием к ЭКО.
Экстракорпоральное оплодотворение требует тщательного отслеживания всех фаз менструального цикла. Пациентке назначают препараты, стимулирующие овуляцию. Созревание яйцеклетки контролируют, и готовую извлекают.
Этап непосредственного оплодотворения происходит «в пробирке». Создаются благоприятные условия, отбираются только лучшие сперматозоиды. При удачном раскладе эмбрион помещают в матку не затрагивая маточные трубы. Если эмбрион приживется, плод будет развиваться нормально. В целях профилактики дополнительно выписывают укрепляющие препараты.
При любом диагнозе и исходе нужно морально настоится на победу. В вопросах бесплодия психологический фактор играет важнейшую роль, ведь организм женщины, особенно в период созревания яйцеклетки, когда гормоны бушуют, остро реагирует на эмоции и переживания.
Патологии маточных труб являются одной из самых частых причин бесплодия. Однако современные методы диагностики позволяют досконально изучить проблему, а схемы лечения успешно применяются на практике многие годы.
Бесплодие гораздо легче предотвратить, чем вылечить. Профилактика является гарантом здоровья, ведь трубное бесплодие лишь осложнение другой болезни. И зачастую эта болезнь очень быстро лечится. Главное, своевременно обратиться за помощью.
источник
Трубное бесплодие — вариант женского бесплодия, вызванный функциональной или органической непроходимостью фаллопиевых труб. Специфическая симптоматика отсутствует. Как и другие формы бесплодия, проявляется невозможностью забеременеть при наличии регулярных половых отношений на протяжении 6-12 месяцев. При постановке диагноза используют гистеросальпингографию, ультразвуковую гистеросальпингоскопию, лапароскопию, лабораторные анализы для выявления ИППП. Лечение трубно-перитонеального варианта бесплодия включает медикаментозную и физиотерапию, гидротубацию, чрескатетерную реканализацию, реконструктивно-пластические операции, ЭКО.
Трубное (трубно-перитонеальное) бесплодие или ТПБ выявляют у 35-60% пациенток с жалобами на отсутствие беременности. При этом анатомическое повреждение или дисфункция труб наблюдается в 35-40%, спаечный процесс – в 9-34% случаев. Поскольку указанные варианты патологии часто сочетаются между собой, имеют сходные этиологические факторы и патогенетические механизмы, специалисты в области гинекологии объединили эти два фактора бесплодия одним общим термином. Более чем в половине случаев трубное бесплодие является относительным и поддаётся коррекции в ходе лечения. ТПБ может быть как первичным и вторичным — возникшим у женщин, которые уже выносили беременность.
К нарушению проходимости маточных труб приводят функциональные нарушения и органические изменения в органах малого таза. Функциональные расстройства проявляются снижением или повышением тонуса гладкомышечных волокон стенки труб, нарушением координации их сокращений, ухудшением подвижности ресничек эпителиального слоя, недостаточной продукцией слизи без видимых анатомо-морфологических изменений. Их основными причинами являются:
- Нарушения гормонального баланса. Обычно функциональная трубная непроходимость возникает на фоне сниженного синтеза женских и повышенного уровня мужских половых гормонов.
- Высокая активность медиаторов воспаления. Функциональные расстройства – один из локальных эффектов простагландинов, интерлейкинов, эйкозаноидов и других физиологически активных соединений, которые интенсивно синтезируются при хронических воспалительных процессах в малом тазу.
- Изменения в симпатоадреналовой системе. Подобные отклонения характерны для хронического стресса, в том числе для постоянных переживаний из-за бесплодия.
Органическая трубная непроходимость возникает при наличии физических препятствий на пути движения яйцеклетки – окклюзии, спаек, сдавливания объемными новообразованиями и пр. Причинами таких анатомических изменений служат:
- Воспалительные заболевания. Спайки, синехии, сращения, жидкость в трубах выявляются как при неспецифическом воспалении, так и (особенно) на фоне инфекций, передающихся половым путем.
- Хирургические вмешательства. Спайки в малом тазу развиваются после полостных операций на кишечнике, матке и ее придатках.
- Инвазивные процедуры. Провоцирующими факторами трубно-перитонеального бесплодия могут стать аборты, диагностические выскабливания, гидротубация, гидросальпингография, кимопертубация и т. д.
- Травматические повреждения. К анатомической трубной непроходимости приводят проникающие травмы брюшной полости, тяжелые роды.
- Перевязка маточных труб. Добровольная хирургическая стерилизация женщины фактически является одной из форм трубного бесплодия.
- Объемные процессы в малом тазу. Трубы могут сдавливаться большими опухолями яичников, субсерозными миомами, другими новообразованиями.
- Наружный генитальный эндометриоз. Тяжелые формы заболевания осложняются нарушением трубной проходимости.
Ключевое звено патогенеза бесплодия при действии трубно-перитонеальных факторов – нарушение продвижения в полость матки неоплодотворенной зрелой яйцеклетки или эмбриона. Полностью непроходимая труба становится барьером, исключающим оплодотворение созревшей яйцеклетки сперматозоидом. При функциональном нарушении сократительной активности стенки и частичной органической непроходимости движение яйцеклетки по фаллопиевой трубе замедляется. В результате она либо вообще не оплодотворяется, либо эмбрион имплантируется в трубе и наступает внематочная трубная беременность.
Клиническая классификация трубного бесплодия проводится с учётом локализации патологического процесса, наличия или отсутствия анатомических изменений. Специалисты в сфере гинекологии и репродуктивной медицины различают:
- Собственно трубное бесплодие. Женщина не может забеременеть из-за функциональных или органических нарушений в маточных трубах. В таком случае непроходимость может быть проксимальной с наличием препятствий в маточной части или перешейке трубы и дистальной с нарушенным захватом яйцеклетки во время овуляции.
- Перитонеальное бесплодие. Яйцеклетка не может попасть в воронку трубы из-за воспалительных или других процессов в органах малого таза. Зачастую перитонеальное бесплодие сопровождается морфологическими или функциональными изменениями в трубах.
Специфических симптомов, характерных для этого варианта нарушения репродуктивной функции, не существует. Как и при других формах бесплодия, пациентка отмечает отсутствие беременности в течение 6-12 месяцев, хотя ведет регулярную половую жизнь и не предохраняется. Болевой синдром не выражен или отличается малой интенсивностью – периодически беспокоят боли в нижней части живота и (реже) в пояснице, которые возникают или усиливаются во время менструации и полового акта. Менструальная функция обычно сохранена. Некоторые женщины отмечают обильные выделения во время месячных.
Наиболее грозное осложнение трубного бесплодия, возникшего на фоне функциональной или частичной органической непроходимости маточных труб, – внематочная беременность. Оплодотворенная яйцеклетка при невозможности попасть в матку способна имплантироваться в стенку трубы, ткань яичника или органы брюшной полости. Самопроизвольное прерывание внематочной беременности сопровождается массивным кровотечением, выраженным болевым синдромом, критическим падением артериального давления и другими нарушениями, представляющими серьёзную опасность для жизни женщины.
При выявлении трубного бесплодия важно учитывать анамнестические сведения о перенесенных в прошлом цервицитах, эндометритах, сальпингитах, аднекситах, травмах брюшной полости, операциях на кишечнике и тазовых органах, абортах, осложненных родах, инвазивных диагностических и лечебных процедурах. План обследования включает такие методы, как:
- Осмотр гинеколога. При бимануальном обследовании могут обнаруживаться несколько увеличенные, уплотненные и болезненные придатки. Иногда подвижность матки ограничена, ее положение изменено, своды влагалища укорочены.
- Гистеросальпингография. При контрастировании определяются изменения формы (локальные сужения, расширения) и проходимости труб вплоть до полного нарушения, при котором контрастное вещество не поступает в брюшную полость.
- Ультразвуковая гистеросальпингоскопия (ЭхоГСС, УЗГСС). Позволяет обнаружить непроходимость маточных труб и признаки спаечного процесса в малом тазу.
- Фертилоскопия и лапароскопия с хромопертубацией. Визуально выявляет спайки, очаги эндометриоза, обеспечивает объективную оценку проходимости фаллопиевых труб за счет контроля поступления в брюшную полость красителя, введенного в цервикальный канал.
- Трансцервикальная фаллопоскопия. Эндоскопический осмотр эпителия и просвета труб позволяет наиболее точно оценить их состояние.
- Кимопертубация. Двигательная активность придатков при поступлении в них углекислого газа или воздуха нарушена.
- Лабораторная диагностика ИППП. Поскольку в ряде случаев причиной трубно-перитонеального бесплодия являются инфекционные процессы, для назначения этиотропного лечения важно выявить возбудителя и оценить его чувствительность к антибактериальным препаратам.
Трубно-перитонеальное бесплодие необходимо дифференцировать от бесплодия, вызванного дисфункцией яичников, патологией полости матки, действием шеечного фактора и причинами со стороны мужа пациентки. К проведению дифференциальной диагностики привлекают репродуктолога и гинеколога-эндокринолога.
Для устранения причин, вызвавших нарушение проходимости труб, применяют консервативные и оперативные способы лечения. Медикаментозная терапия включает:
- Антибактериальные препараты. Этиопатогенетическое лечение направлено на элиминацию возбудителя ИППП, который вызвал воспалительный процесс.
- Иммунотерапию. Позволяет корригировать иммунологические нарушения, приводящие к затяжному и хроническому течению сальпингитов и аднекситов.
- Рассасывающую терапию. Местное и общее назначение ферментных препаратов, биостимуляторов, глюкокортикостероидов показано для рассасывания спаек и синехий, возникших после инфекционного и асептического воспаления.
- Гормонотерапию. Применяется при расстройствах, развившихся на фоне дисбаланса в женской гормональной сфере.
- Седативные препараты. Эффективны для коррекции функциональных нарушений.
В комплексном лечении трубно-перитонеального бесплодия широко используют физиотерапевтические методики: электрофорез, трансвагинальный ультрафонофорез, электростимуляцию маточных труб и матки, гинекологические орошения, грязевые аппликации, КВЧ-терапию, вибрационный и гинекологический массаж. Для восстановления нарушенной проходимости труб также применяют малоинвазивные вмешательства – чрескатетерную реканализацию, гидротубацию, пертубацию.
Более эффективным способом решения проблемы трубного бесплодия является использование хирургических подходов. Оперативное лечение показано пациенткам в возрасте до 35 лет с давностью бесплодия не более 10 лет при отсутствии острого и подострого воспаления, туберкулезного поражения половых органов, выраженного эндометриоза и спаек. Для восстановления трубной проходимости применяются такие реконструктивно-пластические лапароскопические вмешательства, как:
- Сальпинголизис. В ходе операции трубу освобождают из окружающих ее спаек.
- Сальпингостомия. При массивных сращениях и спайках в области воронки эффективно формирование нового отверстия.
- Фимбриолизис и фимбриопластика. Операция направлена на освобождение фимбрий фаллопиевой трубы из спаечных сращений или пластику её воронки.
- Сальпинго-сальпингоанастомоз. После иссечения пораженного участка оставшиеся части трубы соединяются между собой.
- Пересадка трубы. При непроходимости интерстициального отдела трубы рекомендовано её перемещение в другой участок матки.
Часто такие вмешательства дополняют курсом послеоперационных гидротубаций. Кроме пластики труб во время лапароскопии можно коагулировать и разделять спайки, удалять сопутствующие новообразования, которые могут препятствовать зачатию и вынашиванию беременности, – ретенционные кисты яичников, интрамуральные и субсерозные миомы матки, очаги эндометриоза. При наличии противопоказаний и неэффективности хирургического лечения пациенткам с трубным бесплодием рекомендовано ЭКО.
Прогноз ТПБ зависит от вида нарушений и степени их выраженности. После реконструктивно-пластических операций беременность наступает в 20-50% случаев, при этом наибольшее число зачатий отмечается в первый год после операции, в последующем вероятность гестации существенно уменьшается. При использовании ЭКО эффективность составляет от 35 до 40%. Основными методами профилактики трубного бесплодия являются своевременное выявление и лечение воспалительных процессов, эндокринных расстройств, комплексная реабилитация после операций на тазовых органах, адекватное родовспоможение, отказ от абортов и неоправданных инвазивных лечебно-диагностических процедур.
источник
Лапароскопия – это эндоскопический метод диагностики и лечения, заключающийся в осмотре и манипуляциях на органах брюшной полости с применением оптической системы и инструментария, введенных через небольшие отверстия в передней брюшной стенке.
Основными достоинствами метода лапароскопии являются:
- Отсутствие крупных послеоперационных рубцов. Это важно как с косметической точки зрения (рубец в районе пупка незаметен, а боковые рубцы очень сложно заметить на коже живота), так и с точки зрения безопасности. Так, после лапароскопии крайне низка вероятность инфицирования рубцов. Поэтому даже такое явление, как повышение температуры, при лапароскопической операции встречается редко, тогда как после полостных операций оно воспринимается как «нормальный» спутник послеоперационного периода.
- Боль в послеоперационном периоде выражена значительно меньше. Это связано как с малым размером разрезов, так и с деликатным операционным вмешательством. Так, например, лапароскопия маточных труб крайне редко вызывает боль в послеоперационном периоде.
- Нет необходимости соблюдать длительный постельный режим. Это снижает вероятность появления пролежней, застойных явлений в легких и тромботических осложнений.
- Возможность амбулаторного ведения послеоперационного периода. Часто выписка домой после лапароскопии происходит уже в день операции. В редких случаях срок пребывания в стационаре увеличивают до 4-5 суток.
- Короткий реабилитационный период. Так как лапароскопия – малотравматичная операция, период реабилитации значительно сокращается. Это снижает как расходы на пребывание пациентки в стационаре, так и издержки работодателя в связи с вынужденным отсутствием женщины на рабочем месте.
- Низкая вероятность формирования послеоперационных грыж и келоидных рубцов.
- Кровопотеря при лапароскопии минимальная (или отсутствует). Следовательно, отпадает потребность в переливании крови и ее компонентов. Это снижает риск развития аллергических реакций и заражения инфекциями, передающимися через кровь.
- Возможность быстрого перехода от диагностической лапароскопии к лечебной.
- Приближение лапароскопии к микрохирургической операции за счет многократно приближающей оптической способности эндоскопа. Это дает возможность удалить пораженные участки в максимально полном объеме, при этом минимально затронув здоровую ткань.
Маточная труба (лат. Tuba uterina, греч. Salpinx, Фаллопиева труба) – парный орган, соединяющий полость матки с брюшной полостью и с яичниками. Фаллопиевы трубы имеют длину от 10 до 12 см. Диаметр трубы различен на всем ее протяжении и варьируется от 2-5 до 8-10 мм. В маточной трубе выделяют маточную часть, через маточное отверстие связанную с полостью матки; перешеек; ампулу и воронку.
Воронка имеет бахромки, самая длинная из которых – яичниковая – подходит к трубному концу яичника. Эта бахромка направляет яйцеклетку в трубу.
Стенки фаллопиевых труб обладают способностью к сокращению (перистальтике), в связи с чем яйцеклетка, вышедшая из яичника, направляется в полость матки.
Но при воздействии некоторых неблагоприятных факторов оплодотворенная женская половая клетка не эвакуируется в матку, а прикрепляется к стенке фаллопиевой трубы. Развивается внематочная (трубная, эктопическая) беременность. Развитие и увеличение зародыша (эмбриона) вызывает разрыв стенки фаллопиевой трубы. Это сопровождается массивным внутренним кровотечением.
Спектр показаний к лапароскопии в гинекологии очень широк. Считается, что до 95% всех гинекологических операций потенциально могут выполняться эндоскопически. На данный момент это ограничивается дороговизной оборудования и недостаточным распространением образовательных курсов для хирургов-эндоскопистов.
Среди патологии маточных труб показаниями к лапароскопии являются:
Плановая лапароскопия:
- бесплодие, связанное с нарушением перемещения яйцеклетки по маточной трубе (трубно-перитонеальное);
- истинные опухоли и опухолевидные образования фаллопиевых труб;
- киста фаллопиевой трубы;
- киста яичника;
- аномалии развития придатков матки;
- стерилизация.
Экстренная лапароскопия:
- эктопическая (трубная) беременность;
- перекрут маточной трубы;
- перекрут или разрыв опухоли фаллопиевой трубы;
- перекрут или разрыв кисты или опухоли яичника;
- кровоизлияние в ткань яичника (апоплексия);
- другая экстренная неясная гинекологическая или хирургическая патология.
Это не окончательный список показаний. По мере развития технологии и профессионализма хирургов лапароскопия будет все шире внедряться в гинекологию и хирургию.
Можно выделить абсолютные, относительные и временные противопоказания к лапароскопии.
Абсолютные противопоказания (операция с высокой степенью вероятности ухудшит текущее состояние пациентки ввиду тяжести основного заболевания):
- шок, вызванный массивной кровопотерей;
- декомпенсированные заболевания системы кровообращения и легких;
- декомпенсированная патология свертывающей системы крови;
- почечная и печеночная недостаточность (острая и хроническая).
Относительные противопоказания (лапароскопия может быть проведена, если потенциальный риск операции ниже, чем риск ухудшения состояния женщины в связи с основным заболеванием):
- аллергические реакции (компоненты наркоза, латекс);
- обширное воспаление брюшины;
- значительный спаечный процесс после ранее перенесенных операций на органах пищеварения и мочеполовой сферы;
- беременность сроком 17 недель и более;
- миоматозные узлы матки, размерами соответствующие 17 и более неделям беременности;
- размеры опухолей яичников 15 см и более.
Временные противопоказания к плановой лапароскопии (требуется предварительное лечение текущего состояния):
- перенесенные ОРВИ, ОРЗ или ОКИ менее, чем 1 месяц назад;
- подострый аднексит;
- бактериальный вагинит и вагиноз (соответствует 3-4 степени чистоты женских половых путей по данным исследования гинекологического мазка).
Менструальное кровотечение является противопоказанием для любой операции.
Плановую лапароскопию нельзя делать во время месячных. Это связано с повышенным риском развития геморрагических осложнений.
Лапароскопию в гинекологии лучше всего делать в I фазу цикла (фолликулярную), на 3-5-й день после прекращения менструального кровотечения. Исключением являются операции по удалению кист яичников. Их следует делать на 10-14-16-18-й день (в зависимости от длительности цикла) после менструаций (ровно в середине цикла, непосредственно перед овуляцией).
Лапароскоп (лапароскопическая оптическая система) – первая ступень передачи изображения на монитор. Практически все современные лапароскопы снабжены встроенными видеокамерами, поэтому справедливо называть их видеолапароскопами.
Основной элемент лапароскопа – оптоволоконная трубка с системой линз и видеокамерой.
Видеолапароскоп характеризуют следующие показатели:
- Диаметр оптической трубки; наиболее распространены инструменты диаметром 10 мм, 5 мм (используется в диагностике и детской эндоскопии), 2 мм (приближен к микрохирургическим инструментам); также выпускаются лапароскопические трубки диаметром 2,7 мм, 2,9 мм, 4 мм и 6,5 мм.
- Угол обзора камеры; чаще всего он составляет около 80°.
- Направление оси зрения; лапароскопы могут быть торцевыми (прямыми) – ось зрения составляет 0°, или косыми – угол оси зрения 30°, 45° или 75°; косой лапароскоп обладает более высокой функциональностью благодаря возможности «заглянуть» за орган при невозможности сдвинуть его в сторону.
- Разрешение видеокамеры; все современные камеры эндоскопов передают и снимают видео в форматах HD (1280 × 720 пикселей) или FullHD (1920 × 1080 пикселей).
Помимо видеолапароскопа, в операционный набор входят: источник света (чаще всего используется галогеновая лампа, но более перспективными являются ксеноновая или металлогалоидная лампы), аппарат для нагнетания воздуха в брюшную полость (инсуффлятор), прибор для подачи и отсасывания воды (система аспирации-ирригации), электронож (способен как разъединять ткани, так и прижигать (коагулировать) кровоточащие участки), видеомонитор с возможностью записи, набор стандартных хирургических инструментов.
Аппарат для проведения эндоскопических операций «Да Винчи» состоит из двух модулей. С помощью первого хирург управляет роботом. Второй модуль непосредственно «оперирует». За счет наличия у «Да Винчи» двух рук отпадает необходимость присутствия ассистента.
Преимущества робота «Да Винчи»:
- высокая точность движений;
- большая «ловкость» аппарата (благодаря бо́льшей амплитуде и бо́льшему числу степеней свободы движений по сравнению с кистью хирурга);
- исключается фактор «дрогнувшей руки»;
- возможность выведения на монитор трехмерного изображения органа.
Показания для применения «Да Винчи» в гинекологии:
- экстирпация матки;
- удаление миоматозных узлов;
- лечение эндометриоза;
- удаление кист яичников;
- лечение непроходимости фаллопиевых труб.
На территории Российской Федерации роботы «Да Винчи» установлены в Москве, Санкт-Петербурге, Новосибирске, Краснодаре, Владивостоке, Ростове-на-Дону, Екатеринбурге, Тюмени, Ханты-Мансийске.
Стоимость одного робота «Да Винчи» составляет более 2000000$.
В предварительной беседе с женщиной хирург и анестезиолог определяют показания и противопоказания к лапароскопии, хронические заболевания и степень их компенсации, перенесенные острые заболевания.
Подготовка к лапароскопии включает выполнение лабораторных анализов (ОАК и ОАМ, БАК, анализ крови на ВИЧ, гепатиты B и C, сифилис, анализ крови на групповую принадлежность и резус-фактор, коагулограмма), а также инструментальных методов исследования (ЭКГ, флюорография). Кроме того, требуется специальное гинекологическое обследование (бимануальное влагалищное исследование, УЗИ органов малого таза, мазок на влагалищную флору).
Лечащий врач в беседе перед операцией должен подготовить женщину к лапароскопии. Эта психологическая подготовка подразумевает разъяснение всех тонкостей диагноза, объяснение сложных медицинских терминов, поэтапный разбор предстоящей операции.
Пациентка должна быть предупреждена о всех возможных осложнениях (включая самые тяжелые), возможных как во время операции, так и в восстановительном периоде.
Такую беседу не следует проводить непосредственно в день хирургического вмешательства. Нужно сделать это заранее, чтобы пациентка смогла осознать все детали операции и обсудить их с родными. Следует предупредить женщину, что в ряде случаев лапароскопическая операция может перейти в полостную (если решить проблему эндоскопическим доступом не получится).
Важно, чтобы во время лапароскопии кишечник пациентки был пуст. Для этого за 3-4 дня до операции ей следует отказаться от продуктов, усиливающих газообразование (бобовые, капуста, злаки, груши, яблоки, виноград, грибы, все молочные продукты). В день перед лапароскопией можно есть только жидкую, преимущественно белковую пищу. Накануне операции последний прием пищи должен быть не позднее 18.00.
Вечером накануне лапароскопии и утром непосредственно перед операцией делают очистительную клизму.
Накануне вечером или утром в день операции следует принять гигиенический душ.
Мочевой пузырь перед лапароскопией нужно обязательно опорожнить. Если длительность операции превышает 60 минут, проводят катетеризацию мочевого пузыря.
Если пациентка принимает какие-либо лекарственные препараты, она должна сообщить об этом анестезиологу (это принципиально важно, так как возможно взаимодействие принимаемых лекарств с компонентами наркоза).
Отсутствие волос в области операции является важным условием профилактики воспалительных осложнений. Нельзя сбривать волосы за несколько дней до лапароскопии, так как микроповреждения могут нагноиться. Удалять волосы в области предполагаемых разрезов нужно накануне, причем желательно пользоваться электробритвой или триммером.
Перед операцией кожу в местах разрезов обрабатывают антисептическим раствором, содержащим этиловый спирт. Также антисептиком следует обработать зону промежности и наружных половых органов.
Выбор способа обезболивания определяется наличием сопутствующей патологии, показаниями и противопоказаниями, общим состоянием пациентки, планируемой длительностью операции, экстренностью лапароскопии, желанием самой женщины.
В лапароскопических гинекологических операциях доступны следующие виды анестезии:
- эпидуральная: вызывает онемение ниже уровня введения лекарства в спинномозговой канал, позволяет сохранять контакт с пациенткой;
- проводниковая: вызывает обезболивание конкретной области при возможности общения с женщиной;
- внутривенная общая анестезия: используется при выполнении коротких операций;
- эндотрахеальный наркоз: позволяет анестезиологу регулировать уровень сознания пациентки путем изменения концентрации наркозного вещества во вдыхаемой смеси; используется во время больших по объему, длительных операций;
- комбинированные методы обезболивания – внутривенный с ИВЛ, внутривенная с эпидуральной, внутривенная с ИВЛ и эпидуральной анестезией.
Первым этапом любой операции является придание правильного положения пациентке. В гинекологической лапароскопии чаще всего применяется положение Тренделенбурга (лежа на спине, таз приподнят под углом 45°). Далее пациентку вводят в наркоз. Следующим этапом операции является нагнетание в брюшную полость газа. Это делается для увеличения рабочего пространства для операционной бригады. Газ вводят через отверстие под пупком.
Далее создают первое пункционное отверстие, через которое вводят лапароскоп и осматривают брюшную полость. Затем через остальные три отверстия вводят инструменты (биполярный электрод, ножницы, щипцы). После окончания операции, если это необходимо, дренируют брюшную полость. На заключительном этапе лапароскопии сначала извлекают инструменты под контролем лапароскопа, затем сам эндоскоп. После этого откачивают газ из брюшной полости и накладывают швы на операционные отверстия.
Самыми распространенными показаниями для применения лапароскопии в гинекологии являются трубно-перитонеальное бесплодие, трубная беременность и киста яичника.
По некоторым данным, непроходимость фаллопиевых труб является причиной бесплодия в 55% случаев. Основной причиной развития непроходимости является спаечный процесс.
В таком случае «золотым стандартом» лечения является лапароскопическое удаление спаек.
Данная операция является плановой, поэтому специфической подготовки к ней не требуется.
Если спаечный процесс сочетается с развитием в спаечных трубах мешотчатых образований, заполненных жидкостью (гидросальпинкс), то рассечение спаек дополняется дренированием этих образований (сальпингостомией).
При наличии выраженного спаечного процесса операция по рассечению спаек маточных труб может длиться достаточно долго по времени (45-90 минут). Если же процесс не так запущен, вмешательство может занять около 30 минут.
Следует помнить, что однократная операция по иссечению спаек приводит к наступлению беременности только в 56% случаев, тогда как повторная лапароскопия решает проблему бесплодия в 70% случаев.
Месячные после лапароскопического удаления спаек маточных труб восстанавливаются сразу. Но беременеть сразу после иссечения спаек не следует, так как необходим период реабилитации и врачебного наблюдения. Только через 3 месяца после операции возможны зачатие и беременность.
Трубная беременность – это состояние, которое угрожает не только репродуктивному здоровью женщины, но и ее жизни. Теоретически при развитии эктопической беременности возможно использование медикаментов для ее прерывания или выжидательная тактика в условиях стационара. Но лапароскопическая операция – метод выбора при лечении данной патологии. При данной патологии возможно как сохранение маточной трубы (если плод не больше 4 см, стенка фаллопиевой трубы полностью сохранна), так и ее удаление (если пациентка не планирует иметь детей в дальнейшем; стенка трубы имеет сильные анатомические дефекты; рецидив внематочной беременности в этой же фаллопиевой трубе; выраженное развитие спаек; если эктопическая беременность развилась в трубе, подвергшейся операции по лечению трубно-перитонеального бесплодия).
Если трубная беременность привела к развитию кровотечения, проводится экстренная лапароскопическая сальпингэктомия. Подготовка к операции по удалению маточной трубы в таких случаях сводится к компенсации жизненных показателей и обработке операционного поля.
После сальпингэктомии месячные восстанавливаются через 28-40 дней и чаще всего имеют регулярный характер.
При удалении одной фаллопиевой трубы возможно наступление естественной беременности. При двусторонней лапароскопической сальпингэктомии естественное зачатие невозможно, поэтому придется прибегнуть к вспомогательным репродуктивным технологиям. В любом случае планировать беременность следует не ранее, чем через 6 (по некоторым рекомендациям — 12) месяцев после операции.
Киста яичника – опухолевидное полое образование, заполненное жидкостью. Диаметр кисты может быть от 2 до 25 см.
Клинически киста яичника проявляется тупыми, тянущими болями в животе, нарушением менструального цикла, асимметрией живота (при больших размерах кисты). Но следует также сказать, что часто киста яичника не проявляет себя и является «случайной находкой». Возможен вариант, при котором киста яичника разрывается, и ее содержимое вытекает в брюшную полость. Тогда возникает клиника «острого живота». Это состояние требует экстренной хирургической помощи.
Некоторые типы кист способны уменьшаться в объеме и исчезать самопроизвольно. Но зачастую выжидательная тактика не приносит результата. Тогда прибегают к оперативному удалению кисты. Предпочтение отдают лапароскопии как более щадящему и деликатному методу по сравнению с полостной операцией.
В случае плановой лапароскопии подготовка к операции осуществляется по стандартным правилам. Если требуется экстренная операция, ограничиваются обработкой операционного поля.
Операция по удалению кисты яичника называется цистэктомией.
При больших размерах кисты ее предварительно пунктируют и откачивают жидкость.
После удаления кисты яичника менструальный цикл восстанавливается достаточно быстро. Планировать беременность после лапароскопической цистэктомии можно не ранее, чем через 4-6 месяцев (в течение этого времени происходит врачебное наблюдение для исключения рецидива кисты).
Основная цель реабилитационных мероприятий после лапароскопии маточных труб и яичников – сохранение (или восстановление) детородной способности. Но даже если женщина не планирует в будущем заводить детей, реабилитация должна проводиться, так как образующиеся спайки могут привести к неприятным последствиям для организма. Основной метод реабилитации – физиотерапия. С первых часов после операции назначают низкочастотную магнитотерапию, лазеротерапию, электростимуляцию фаллопиевых труб. В позднем периоде реабилитации проводятся импульсная ультразвуковая терапия, терапия волнами ультравысокой частоты, электрофорез с лидазой и цинком.
В послеоперационном периоде лапароскопии маточных труб и яичников с первых суток рекомендуется обильное питье (желательно минеральной воды). Первый прием пищи разрешается через сутки после операции (так как возможно развитие пареза кишечника). В течение нескольких дней после лапароскопии пациентка должна соблюдать диету, исключающую продукты, способствующие газообразованию и повышающие нагрузку на желудок, кишечник, печень и поджелудочную железу (горячее, жареное, копченое, жирное). Со второго дня после операции можно кушать легкоусвояемые продукты, богатые белком (нежирные мясо и рыба, обезжиренные кефир и йогурт).
Ранняя активизация пациентки после лапароскопии является важным компонентом профилактики тромбоэмболических и застойных осложнений. Ходить в пределах палаты женщине разрешается уже через несколько часов после операции.
Полезны занятия лечебной физкультурой под руководством врача и инструктора. Это позволит безопасно укрепить мышцы живота.
Занятия профессиональным спортом можно начинать не ранее, чем через 4 месяца после лапароскопии маточных труб. Особенно вредны бег (сопровождается тряской внутренних органов) и поднятие тяжестей (не рекомендуется поднимать вес более 5 кг).
Также следует на 4-6 недель воздержаться от секса, поскольку это ведет к повышению внутрибрюшного давления.
Лапароскопия, как любая операция, может сопровождаться рядом неблагоприятных для организма последствий. Самыми распространенными осложнениями лапароскопии в гинекологии являются:
- газовая эмболия вследствие ошибочного прокола сосуда и закачки в него воздуха во время нагнетания газа в брюшную полость либо в результате повреждения сосуда при напряженном перитонеуме;
- тромбоз; для профилактики образования тромбов в нижних конечностях применяется тугое эластическое бинтование ног компрессионными чулками, гольфами или эластичными бинтами;
- ишемические инфаркты внутренних органов на фоне отягощенного анамнеза: пожилой возраст, склонность к образованию тромбов, перенесенные инфаркты и ишемические инсульты, большая продолжительность операции;
- механическое повреждение во время лапароскопии кишечника, мочеточника, мочевого пузыря, крупных сосудов;
- кровотечение — на это могут указывать обильные кровянистые выделения и картина анемизации по данным анализа крови. При этом незначительные выделения из половых путей, даже с примесью крови, в течение нескольких лет после лапароскопии маточных труб не следует считать патологией;
- ожоги операционным электродом;
- послеоперационный панкреатит;
- рецидив образования спаек, кист.
Следует сразу отметить, что лапароскопия при наличии достаточных оснований может быть выполнена за счет средств Фонда обязательного медицинского страхования (фактически в этом случае она осуществляется бесплатно). Можно также предположить, что с ростом профессионализма хирургов-эндоскопистов и с увеличением количества необходимого оборудования бесплатная лапароскопия получит еще большее распространение.
С другой стороны, лапароскопия относится к высокотехнологичной медицинской помощи, поэтому ее себестоимость высока. Зачастую на плановую лапароскопию образуется очередь. В таком случае операция может быть выполнена на платной основе. Цены на лапароскопию значительно отличаются в зависимости от региона. Так, одна и та же операция в разных регионах России может стоить от 12 тысяч до 23 тысяч рублей. Максимальная стоимость оперативной лапароскопии в гинекологии может достигать нескольких сотен тысяч рублей.
источник
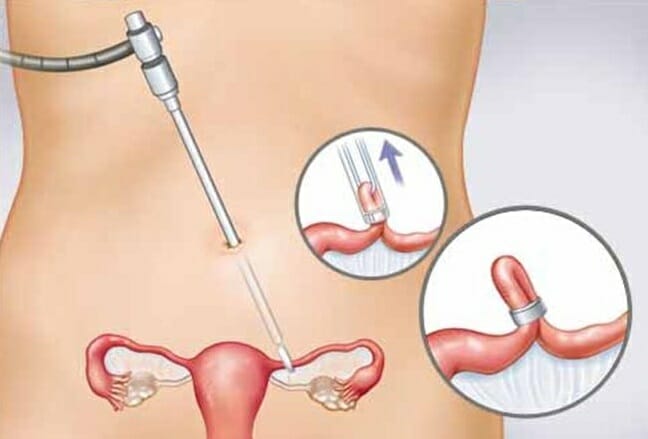
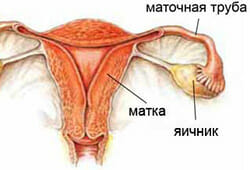 Маточные трубы – парный трубный орган. Длина – 12 см, – ширина 0,5 см. Отхождение начинается с боковых углов полости матки, далее с постепенным расхождением в стороны, примыкая к стенкам малого таза. Основная роль труб – транспортировочная, по которым и передвигаются сперматозоиды, яйцеклетка. В ампулярной части как раз и происходит оплодотворение.
Маточные трубы – парный трубный орган. Длина – 12 см, – ширина 0,5 см. Отхождение начинается с боковых углов полости матки, далее с постепенным расхождением в стороны, примыкая к стенкам малого таза. Основная роль труб – транспортировочная, по которым и передвигаются сперматозоиды, яйцеклетка. В ампулярной части как раз и происходит оплодотворение. монитор для урегулирования операционного процесса;
монитор для урегулирования операционного процесса;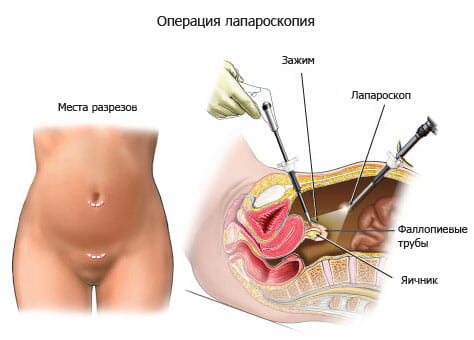
 высокая информативность методики с увеличением изображения на оптической аппаратуре до 10 раз;
высокая информативность методики с увеличением изображения на оптической аппаратуре до 10 раз;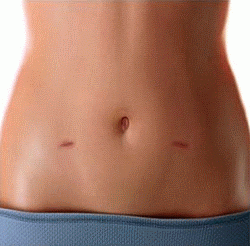 отсутствие необходимости соблюдения строгой диеты в послеоперационный период;
отсутствие необходимости соблюдения строгой диеты в послеоперационный период; анализ крови на свертываемость, группу и резус фактор;
анализ крови на свертываемость, группу и резус фактор;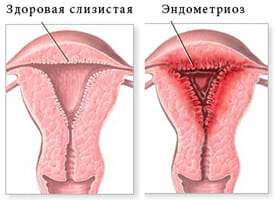 острая инфекция;
острая инфекция; уложение пациентки на операционный стол;
уложение пациентки на операционный стол;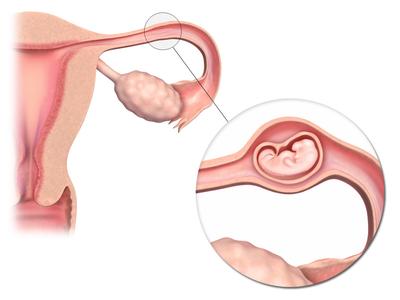 сильное кровотечение по причине травмирования близлежащих тканей и органов;
сильное кровотечение по причине травмирования близлежащих тканей и органов;
