Гипогонадизм представляет собой недостаточность функции половых желез, при котором нарушается выработка половых гормонов. Как правило, данный синдром сопровождается нарушением обмена веществ, изменением в структуре костной ткани, аномалиями развития половых органов и вторичных половых признаков.
- нарушения в гипоталамо-гипофизарной системе;
- воздействие на половые железы радиации, токсических веществ или повреждение их в результате перенесенных инфекций;
- врожденные аномалии в развитии половых желез.
При данном синдроме снижается функция яичек и уменьшается выработка ими тестостерона. Принято различать первичный гипогонадизм, характеризующийся нарушением структуры тестикулярной (секреторной) ткани яичек вследствие дефекта их развития, и вторичный гипогонадизм, возникающий из-за нарушения гипоталамо-гипофизарной системы. Выраженность симптомов гипогонадизма связана с возрастом, а также напрямую зависит от того, насколько нарушена выработка половых гормонов. Заболевание впервые может возникнуть как до начала полового созревания, так и после его завершения.
У взрослого мужчины гипогонадизм проявляется следующим образом:
- Оволосение лобка по женскому типу, отсутствие или малое количество волос на лице и теле, недоразвитие гортани, при котором мужчина имеет высокий голос, схожий с женским.
- Половые органы могут отличаться малым размером полового члена, отсутствием складчатости кожи мошонки, аномалией развития яичек (их недоразвитость) и предстательной железы.
- Помимо снижения выработки мужских половых гормонов, вторичный гипогонадизм может проявляться нарушением функции щитовидной железы и надпочечников, снижением либидо и потенции, а также ожирением.
40-60% мужского бесплодия приходится на данный синдром.
-
Диагностику начинают с тщательного сбора анамнеза пациента, предъявляемых им жалоб. Затем проводят инструментально-лабораторные исследования.
- Рентген турецкого седла позволяет определить его размеры и наличие опухоли гипофиза.
- В спермограмме определяется азооспермия (полное отсутствие сперматозоидов в эякуляте) или олигоспермия (снижение уровня концентрации спермиев в эякуляте).
- Обязательно проводится исследование крови на содержание свободного и общего тестостерона, ЛГ, ФСГ, антимюллеровского гормона, гонадолиберина, пролактина и эстрадиола. Содержание тестостерона при гипогонадизме всегда снижено. Уровень гонадотропинов (ЛГ, ФСГ) при первичном гипогонадизме будет повышен, при вторичном – понижен или в пределах нормы. Уровень эстрадиола важен при таких ярко выраженных проявлениях, как оволосение и ожирение по женскому типу и высокий «женский» тембр голоса, а также при вторичном гипогонадизме в случае подозрения на эстрогенпродуцирующие опухоли яичек и надпочечников.
- Также проводится анализ мочи на 17-КС (кетостероиды). При гипогонадизме их уровень в норме или снижен.
Терапия гипогонадизма зависит от клинических проявлений заболевания, выраженности нарушений в гипоталамо-гипофизарной системе, возраста, в котором возникло заболевание и в котором диагноз был установлен, а также от сопутствующих ему проявлений. Лечение должно быть в первую очередь направлено на устранение первопричин, повлекших за собой развитие синдрома. В случае если гипогонадизм развился до переходного возраста, особенно, если он сопровождается азооспермией, выздоровление пациента невозможно. В случае сохранения резервных возможностей яичек при первичном гипогонадизме проводится гормональная терапия с применением небольших доз андрогенов и гонадотропинов. При отсутствии резервов назначается прием тестостерона в течение всей жизни.
При вторичном гипогонадизме назначается стимулирующая терапия гонадотропинами, в некоторых случаях в сочетании с тестостероном. Также показана лечебная физкультура и общеукрепляющие воздействия на организм. Оперативное лечение заключается в трансплантации яичка, фаллопластике (увеличение полового члена) и низведении яичка в случае крипторхизма (аномалия опущения яичка).
Прогноз лечения благоприятный, но полного выздоровления не наступает. Однако даже небольшая коррекция уровня тестостерона вернет мужчине уверенность в своих силах, потребность в сексуальной жизни и получении удовольствия от нее, желание реализовать себя в карьере и личной жизни – быть заботливым любящим мужем и стать лучшим в мире отцом.
источник
Как правило, гипогонадотропный гипогонадизм связан с недоразвитостью половых органов и вторичных половых признаков. Жировой и белковый обмены при патологии также нарушены, что вызывает ожирение, кахексию, нарушения в костной системе и сбои в работе сердца.
Следует отметить, что различается мужской и женский гипогонадотропный гипогонадизм.
Диагностирование и лечение заболевания проводится совместно врачами-эндокринологами, гинекологами и гинекологами-эндокринолонгами, если пациентом является женщина, и андрологами, если пациент — мужчина.
Основу лечения составляет гормональная терапия. При необходимости показано оперативное вмешательство, пластическая хирургия.
Гипогонадизм может быть первичным и вторичным. Первичная форма спровоцирована нарушением функциональности тестикулярной ткани из-за дефекта в яичках. Нарушения на хромосомном уровне могут спровоцировать аплазию или гипоплазию тестикулярной ткани, проявляющуюся в отсутствии секрета андрогенов или недостаточности их выработки для полноценного формирования половых органов и вторичных половых признаков.
Гипогонадотропный гипогонадизм у мальчиков выражен в психическом инфантилизме.
Вторичная форма вызвана нарушением строения гипофиза, снижением его гонадотропной функции или поражением центров гипоталамуса, которые оказывают влияние на гипофиз и регулируют его деятельность. Заболевание выражается в психических расстройствах.
Как первичная, так и вторичная форма может быть врожденной или приобретенной. Патология может способствовать бесплодию у мужчин в 40-60 % случаев.
Низкое количество андрогенов может быть вызвано снижением количества продуцируемых гормонов или патологическим состоянием самих яичек, нарушением функции гипоталамуса и гипофиза.
К этиологии первичного проявления заболевания можно причислить:
- врожденную недоразвитость половых желез, которая возникает при дефектах генетического характера,
- аплазию яичек.
К предрасполагающим факторам можно отнести:
- нарушение опущения яичек;
- воздействие токсических веществ;
- проведение химиотерапии;
- воздействие растворителей на органической основе, нитрофуранов, пестицидов, алкоголя, тетрациклина, препаратов на гормональной основе в повышенной дозировке и др.;
- заболевания инфекционной природы (паротит, корь, орхит, везикулит);
- наличие лучевой болезни;
- приобретенная патология яичек;
- перекручивание семенного канатика;
- заворот яичек;
- атрофический процесс после оперативного вмешательства;
- иссечение грыжи;
- хирургическая операция в области мошонки.
При первичном гипогонадизме наблюдается падение уровня андрогенов в крови. Развивается компенсаторная реакция надпочечников, возрастает продукция гонадотропинов.
К вторичной форме приводят нарушения гипоталамуса и гипофиза (процессы воспалительного характера, новообразования, нарушение в работе сосудов, патологии внутриутробного развития плода).
Способствовать развитию вторичного гипогонадизма может:
- аденома гипофиза, вырабатывающего гормон роста;
- адренокортикотропный гормон (болезнь Кушинга);
- пролактинома;
- дисфункция гипофиза или гипоталамуса после оперативного вмешательства;
- процесс старения, который провоцирует снижение тестостерона в крови.
При вторичной форме отмечается снижение гонадотропинов, приводящее к уменьшению выработке андрогенов яичками.
Одной из форм заболевания, поражающего мужчин, является понижение продукции спермы при нормальном показателе тестостерона. Весьма редко наблюдается снижение уровня тестостерона при нормальном уровне спермы.
Гипогонадотропный гипогонадизм у мужчин обладает своими клиническими проявлениями. Они обусловлены возрастом пациента, а также уровнем недостаточности андрогенов.
Если поражены яички мальчика до полового созревания, то формируется типичный евнухоидизм. Скелет при этом становится непропорционально большим. Это связано с запаздыванием окостенения в зоне роста. Плечевая область и грудная клетка также отстают в развитии, конечности становятся длинными, скелетная мускулатура слабо развита.
Может отмечаться ожирение по женскому типу, гинекомастия, гипогенитализм, что проявляется в маленьком размере полового члена, отсутствии складок в области мошонки, гипоплазии яичек, недоразвитости предстательной железы, отсутствии волос в области лобка, недоразвитости гортани, высоком тембре голоса.
При вторичном проявлении заболевания часто отмечается большой вес пациента, повышенная функция коры надпочечников, нарушение работы щитовидной железы.
Если функция яичек снижена после пубертатного периода, то симптоматика такой патологии, как гипогонадотропный гипогонадизм, прослеживается слабее.
Отмечаются следующие явления:
- уменьшение яичек;
- небольшое оволосение области лица и тела;
- потеря эластичности кожи и ее истончение;
- снижение половой функции;
- вегетативные нарушения.
Уменьшение размеров яичек всегда сопряжено с пониженной выработкой спермы. Это вызывает бесплодие, возникает регресс вторичных половых признаков, отмечается мышечная слабость, астения.
Диагностика проводится посредством антропометрии, осмотра и пальпации гениталий, оценки клинической симптоматики степени полового созревания.
Рентгенологическое исследование поможет оценить костный возраст. Для определения насыщенности костей минералами применяется денситометрия. При рентгене турецкого седла определяется его размер и наличие новообразований.
Оценивание костного возраста позволяет по срокам окостенения сустава кисти и запястья определить, когда началось половое созревание. При этом следует учитывать возможность более раннего (для пациентов, рожденных на юге) и более позднего (для пациентов, рожденных на севере) окостенения, а также тот факт, что нарушение остеогенеза может быть вызвано и другими факторами.
Исследование в области лаборатории спермы позволяет говорить о таких состояниях, как азо- или олигоспермия.
Обозначается содержание таких гормонов:
- половые гонадотропины;
- общий и свободный тестостерон;
- лютеинизирующий гормон;
- гонадолиберин;
- антимюллеровский гормон;
- пролактин;
- эстрадиол.
При первичной форме заболевания показатель гонадотропинов в крови повышен, а при вторичной — понижен. Иногда их уровень находится в переделах нормы.
Определение эстрадиола в сыворотке крови нужно при клинически выраженной феминизации и при вторичном проявлении заболевания, в случае наличия опухолей в яичках, продуцирующих эстроген, или же опухолей в области надпочечников.
Показатель содержания кетостероидов в моче может быть нормальным или сниженным. При подозрении на наличие синдрома Клайнфелтера показано проведение анализа хромосом.
Биопсия яичек не способна дать информацию для правильной диагностики.
Лечение гипогонадотропного гипогонадизма направлено на устранение главной причины, вызвавшей патологию. Цель терапии заключена в профилактических мероприятиях, способствующих нормализации полового развития, последующему восстановлению тестикулярной ткани яичек и устранению бесплодия. Терапия проводится под контролем уролога и эндокринолога.
Как устраняется гипогонадотропный гипогонадизм у мужчин? Лечение зависит от ряда факторов:
- клинической формы патологии;
- выраженности нарушения работы гипоталамуса, гипофиза и половой системы;
- наличия параллельно существующих патологий;
- времени возникновения заболевания;
- возраста пациента.
Лечение взрослых заболевших состоит в коррекции уровня андрогенов и устранении половой дисфункции. Бесплодие, которое возникло при врожденной форме гипогонадизма, лечению не подлежит.
В случае первичной врожденной формы аномалии или приобретенного заболевания при сохранности эндокриноцитов в яичках применяются стимулирующие препараты. Мальчики лечатся негормональными средствами, а взрослые пациенты — препаратами на гормональной основе (андрогенами и гонадотропинами в малых дозах).
При отсутствии резервной функции яичек показана заместительная терапия посредством андрогенов и тестостерона. Прием гормонов осуществляется на протяжении всей жизни.
При вторичной форме заболевания у детей и взрослых необходимо использовать гормонотерапию гонадотропинами. При надобности они комбинируются с половыми гормонами.
Также показано общеукрепляющее лечение и физкультура.
Операция при заболевании состоит в пересадке яичника при крипторхизме, при недоразвитости полового члена применяется пластическая хирургия. С косметической целью прибегают к имплантации яичка на синтетической основе (при отсутствии неопущенного яичка в брюшной полости).
Хирургическое вмешательство применяется при использовании микрохирургической техники наряду с контролем состояния иммунной системы, уровня гормонов, а также имплантированного органа.
В процессе систематически проводимой терапии уменьшается недостаточность андрогенов, возобновляется развитие вторичных половых признаков, частично восстанавливается потенция, снижаются проявления остеопороза и отставания костного возраста.
Гипогонадотропный гипогонадизм у женщин характеризуется недоразвитостью и повышенной функцией половых желез яичников. Первичная форма обусловлена врожденной недоразвитостью яичников или их повреждением в период новорожденности.
Происходит пониженное продуцирование половых гормонов, что провоцирует увеличение уровня гонадотропинов, которые стимулируют яичники.
При анализе отмечается высокий показатель гормонов, стимулирующих фолликулы и лютеин, а также низкий уровень содержания эстрогенов. Пониженный показатель эстрогенов вызывает атрофию или недоразвитость женских половых органов, молочных желез, отсутствие менструаций.
Если функция яичников была нарушена до полового созревания, то отмечается отсутствие вторичных половых признаков.
Гипогонадотропный гипогонадизм у женщин в первичном виде отмечается при следующих состояниях:
- врожденном нарушении на генетическом уровне;
- врожденной гипоплазии яичников;
- инфекционных процессах (сифилис, туберкулез, паротит, облучение, хирургическое удаление яичников);
- поражении аутоиммунной природы;
- синдроме тестикулярной феминизации;
- поликистозе яичников.
Вторичный гипогонадотропный гипогонадизм у женщин возникает при патологии гипофиза и гипоталамуса. Ее отличает низкое содержание или же полное прекращение продуцирования гонадотропинов, регулирующих функцию яичников. Такой процесс спровоцирован воспалением в области головного мозга. Такие заболевания оказывают повреждающее воздействие и сопровождаются снижением уровня воздействия гонадотропинов на яичники.
Как связаны такое заболевание, как гипогонадотропный гипогонадизм у женщин, и беременность? Неблагоприятное внутриутробное развитие плода также может повлиять на возникновение патологии.
Яркие симптомы заболевания в детородном периоде — это нарушение месячных или их отсутствие.
Низкий уровень женских гормонов ведет к недоразвитию половых органов, молочных желез, нарушению отложение жировой клетчатки и скудному оволосению.
Если заболевание имеет врожденный характер, то вторичные половые признаки не появляются. У женщин отмечается наличие узкого таза и плоских ягодиц.
Если заболевание возникло до полового созревания, то половые признаки, которые появились, остаются сохраненными, но месячные прекращаются, ткани гениталий атрофируются.
При гипогонадизме отмечается снижение уровня эстрогенов и повышение уровня гонадотропинов. Посредством ультразвука выявляется уменьшенная в размерах матка, диагностируется остепопороз и задержка формирования скелета.
Как устраняется гипогонадотропный гипогонадизм у женщин? Лечение предполагает заместительную терапию. Женщинам назначается прием медикаментов, а также половых гормонов (этинилэстрадиол).
В случае наступления менструации назначают оральные контрацептивы, содержащие эстрогены и гестагены, а также препараты «Тризистон», «Триквилар».
Средства «Климен», «Трисеквенс», «Климонорм» назначают пациенткам после 40 лет.
Лечение гормональными средствами противопоказано при следующих состояниях:
- онкологические опухоли в области молочных желез и половых органов;
- заболевания сердца и сосудов;
- патология почек и печени;
- тромбофлебит.
Такое заболевание, как гипогонадотропный гипогонадизм, имеет благоприятный прогноз. Профилактика заключается в медико-санитарном просвещении населения и наблюдении за беременными женщинами, а также в мероприятиях по охране здоровья.
источник
Гипогонадизм у женщин представляет собой заболевание, для которого характерна недостаточность функционирования половых желез и проблемы с выработкой половых гормонов. Как правило, данная патология сопровождается недостаточной развитостью органов репродуктивной системы и вторичных половых признаков.
Это заболевание встречается у мужчин и у женщин, однако в каждой ситуации оно имеет характерные черты. В женском организме обычно наблюдается гипофункция яичников, что негативно влияет на состояние половой и репродуктивной систем.
При таком недуге, как женский гипогонадизм, у больной снижается яичниковая функция. В некоторых случаях работа яичников прекращается совсем. Гипогонадизм подразделяется на первичный и вторичный.
Первичный гипогонадизм у женщин представляет собой нарушение яичниковой функции ввиду их повреждения в новорожденном возрасте, а также ввиду врожденной недоразвитости. В организме наблюдается недостаточное количество эстрогена и прогестерона, а это приводит к тому, что гипофиз начинает в больших дозах вырабатывать гонадотропины, которые стимулируют яичники.
В крови в большом количестве содержатся фолликулостимулирующий и лютеинизирующий гормоны, а количество эстрогенов, напротив, очень мало. Из-за этого наблюдается недоразвитость женских гормонов, молочных желез. Менструации могут отсутствовать на протяжении полугода. Если яичниковые нарушения возникли перед периодом полового созревания, можно наблюдать слабое развитие вторичных женских половых признаков.
В данном случае функция яичников снижена ввиду того, что гипофиз не вырабатывает достаточное количество фолликулостимулирующего и лютеинизирующего гормонов. Повреждения яичников при этом нет.
- Узкий таз;
- Аменорея (явление, при котором менструации отсутствуют на протяжении полугода или более);
- Если болезнь начала развиваться в детстве, вторичные половые признаки практически не представлены; если они и представлены, то недоразвиты (малое оволосение лобка, отсутствие распределения жировой клетчатки по женскому типу);
- Нарушенный менструальный цикл (месячные либо нерегулярны, либо совсем отсутствуют);
- Наблюдается слабое развитие внутренних половых органов (гипоплазия яичников, матки и маточных труб).
Причинами возникновения первичного гипогонадизма принято считать:
- Поликистозные яичники;
- Гипоплазию яичников (их недоразвитость врожденного характера);
- Перенесенное удаление яичников;
- Влияние ионизирующего облучения;
- Аутоиммунный оофорит;
- Врожденная патология генетического характера (синдром Шерешевского-Тернера);
- Влияние перенесенной инфекции (сифилис, свинка, туберкулез).
Если рассматривать причины возникновения вторичного гипогонадизма, можно выделить:
- Инфекционные процессы, протекающие в головном мозге (менингит, арахноидит, энцефалит);
- Развитие опухолей в мозге;
- Врожденный и приобретенный гипопитуитаризм;
- Возрастной гипогонадизм у женщин.
- В первую очередь, проводится общий осмотр пациентки, при котором врач обследует молочные железы, изучает распределение по телу подкожно-жировой клетчатки, определяет наличие или отсутствие оволосения.
- Осмотр и наблюдение врача-гинеколога.
- Консультация эндокринолога.
- Исследование уровня гормонов в крови (главным образом, эстрогена, пролактина, ФСГ, ЛГ, прогестерона).
- УЗИ органов малого таза.
- Рентген скелета в целях определения задержки его развития.
- Исследование на наличие остеопороза.
У женщин гипогонадизм приводит к следующим нарушениям:
- гипоплазия матки;
- развитие аменореи;
- бесплодие;
- гипоэстрогения.
Одним из видов вторичного гипогонадизма у женщин является гиперпролактинемический гипогонадизм. Это – нейроэндокринный синдром, связанный с избыточной секрецией гормона пролактина передней долей гипофиза и сопровождающийся рядом эндокринных и соматогенных расстройств. Для гиперпролактинемического гипогонадизма характерна патологическая галакторея, нарушение менструальной функции, , гирсутизм, бесплодие у женщин.
Также данное заболевание может провоцировать другие аномальные состояния, обусловленные острым дефицитом эстрогенов. В остальном симптомы напрямую зависят от стадии патологии и индивидуальных особенностей женского организма.
К примеру, врожденная форма заболевания сопровождается отсутствием менструации. У женщины присутствует недостаточное развитие вторичных половых признаков на фоне преобладания умеренного оволосения области лобка.
Однако наиболее опасным состоянием, которое сопровождает гипогонадизм, считается аменорея. Данное нарушение нередко обостряется во время полового созревания. При этом аменорея может иметь первичный или вторичный характер. В первом случае отсутствие менструации наблюдается на протяжении всей жизни.
Менопауза и гипогонадизм. Связь вторичной аменореи обладает определенными особенностями. Такие женщины вначале имеют стабильный менструальный цикл, однако под воздействием определенных факторов у них появляются конкретные симптомы. К ним относят приливы жара, высокую потливость, колебания настроения.
Как проявляется гипогонадизм у женщин (симптомы)?
- Нерегулярный менструальный цикл и аменорея;
- Гениталии не развиваются полноценно в период полового созревания;
- Оволосение недостаточное для конкретного возраста;
- Жировые отложения распределены по мужскому типу;
- Недоразвитие молочных желез;
- Необъемные ягодицы;
- Если нарушение является врожденным, не видно вторичных половых признаков;
- Узкий таз;
- Вторичные половые органы не развиты соответственно возрасту больной;
- Втянутые соски.
Иногда заметны костные нарушения в виде небольшого роста, искривления шейного позвоночного отдела, искривленного локтевого членения костей.
Гипогонадизм у женщин может быть представлен тремя видами: гипергонадотропным, гипогонадотропным и нормогонадотропным.
При данном состоянии снижена яичниковая функция ввиду наличия нарушений в работе гипофиза или гипоталамуса. Яичники в данном случае продуцируют недостаточное количество гормонов или не продуцируют их вовсе. Если нарушена работа гипоталамуса, снижается выработка гонадотропин-рилизинг гормона, что, в свою очередь, ведет к появлению клинических симптомов гипогонадотропного гипогонадизма. Данный гормон необходим для нормальной работы репродуктивной системы и производства нужного количества половых гормонов.
У пациенток с данным диагнозом заметно увеличено количество фолликулостимулирующего и лютеинизирующего гормонов в крови, отмечается преждевременная яичниковая недостаточность, патологии развития гонад. Функция яичников снижена, вследствие чего организм пытается компенсировать недостаток вырабатываемых гормонов за счет производства гормонов гипофиза (гонадотропинов), которые стимулируют деятельность яичников. Количество эстрогенов в крови снижено по сравнению с нормой.
Все перечисленные типы гипогонадизма нужно лечить только совместно с доктором. Самостоятельно не рекомендуется предпринимать каких-либо действий. Лечебная тактика будет различна, в зависимости, например, от того, является гипогонадизм врожденным или нет.
Если пациентка молода, врач назначает ей гормонозаместительную терапию, в которой применяется лечение препаратами, содержащими натуральные эстрогены. Если у нее появляется менструальноподобное кровотечение, врач рекомендует прием двухфазных гормональных контрацептивов (они должны содержать эстрогены и гестаген). Женщины позднего репродуктивного возраста, то есть достигшие сорока лет, должны также проходить лечение при помощи гормонов, однако в этом случае назначаются монофазные средства.
В начале лечения данной патологии доктора рекомендуют устранить такие причины возникновения заболевания как:
- Устранить стрессы из повседневной женщины;
- Нормализовать массу тела, избавившись от лишнего веса;
- Исключить тяжелые для организма физические нагрузки;
- Произвести терапию гипофизарных опухолей.
Приведенные выше меры способны благотворно влиять на менструации и фертильность женщины. Далее доктора обычно назначают эстроген-гестагенное лечение в циклическом режиме. Часто применяются эстрадиол и дидрогестерон в комбинации.
Для лечения данной патологии врачи назначают заместительную терапию с применением женских половых гормонов, в частности, этинилэстрадиолом. После того, как наступит менструальноподобное кровотечение, нужно будет применять оральную контрацепцию для продолжения лечения. Препараты должны содержать эстрогены и гестаген. Самые известные представлены Триквиларом, Силестом, Тризистоном, Диане-35.
Каким образом женщины могут предупредить развитие у них гипогонадизма?
Ведение правильного, здорового образа жизни, при котором женщина регулярно занимается спортом, питается здоровой пищей и отказывается от вредных привычек;
- Консультации у акушера-гинеколога на протяжении беременности и постановка на учет в женской консультации в нужный период (до двенадцатой недели беременности);
- Диспансеризация населения;
- Качественное и своевременное устранение инфекционных процессов в органах малого таза, а также ЗППП.
Следует помнить, что самостоятельное лечение недуга способно лишь нанести урон женскому здоровью, поэтому при наличии подозрений на данное заболевание необходима консультация специалиста.
К каким последствиям может привести гипогонадизм?
- Замедление полового развития девочки-подростка;
- Невозможность забеременеть;
- Яичниковая дисфункция;
- Слабое развитие или гипоплазия внутренних половых органов.
Гипогонадизм и беременность: каким образом взаимосвязаны два этих понятия?
Если у женщины диагностирована гонадотропная недостаточность гипофиза, представленная гипогонадизмом, для наступления беременности ей понадобится применение заместительной терапии, которая позволит достичь фолликулярного роста в яичниках и овуляторного процесса.
Подготовительный этап предполагает использование заместительной гормональной терапии. Данное лечение длится от трех месяцев до года. Индукцию овуляции осуществляют при помощи гонадотропинов. Насколько успешным было лечение, оценивают при помощи ультразвукового исследования. В пределах нормы фолликулы при таком лечении должны вырастать на 2 мм в сутки. При дальнейшее диагностике с помощью УЗИ наблюдают, отсутствует ли доминантный фолликул. Если это так, овуляция произошла (после ее подтверждения поддерживается лютеиновая фаза), и беременность будет возможна.
источник
Гипогонадизм женский – это патологическое состояние, проявляющееся нарушением функций яичников. При этом наблюдается недостаток эстрогенов – половых гормонов, а также сбои в циклической работе яичников.
Присоединяйтесь к нам в социальных сетях! Общайтесь и задавайте свои вопросы нашим специалистам.
В зависимости от причин, различают первичный и вторичный гипогонадизм. Эти заболевания по-разному проявляются клинически.
Причины женского гипогонадизма кроются в недостаточном синтезе эстрогенов (женский половой гормон). Под воздействием гонадотропина увеличивается продуцирование ЛГ (лютеинизирующий гормон) и фоллитропина (фолликулостимулирующий гормон). Повышенный уровень ЛГ является нормальным для климактерического периода, но это патология для женщин в репродуктивном возрасте. В норме лютропин повышается у женщин только при овуляции. Постоянный сдвиг ФСГ в сторону повышения приводит к снижению либидо, сексуальной холодности, торможению созревания фолликулов, бесплодию.
Все это характерно для первичного гипогонадизма у женщин, причинами которого могут быть:
- врожденные генетические патологии;
- аномалия развития, гипоплазия яичников;
- инфекции (венерические инфекции, туберкулез);
- резекция яичников;
- аутоиммунные патологии;
- радиация, облучение;
- синдром тестикулярной феминизации;
- СПКЯ.
Причиной вторичного гипогонадизма является гипоталамо-гипофизарные заболевания, чаще всего новообразования или нейроинфекции. Это может быть арахноидит, менингит, энцефалит, нейроглиомы, астроцитомы и другие виды опухолей головного мозга, поражающие гипоталамо-гипофизарную область. При этом гонадотропины, влияющие на функцию яичников, не синтезируются вообще либо наблюдается их существенный недостаток. Симптомы и лечение женского гипогонадизма зависят от причины возникновения заболевания.
В зависимости от причин возникновения, различают такие формы заболевания:
- Первичный гипогонадизм (гипергонадотропный). Основной причиной является органическое нарушение самого яичника, произошедшее вследствие аномалий развития, поликистоза, инфекционных или аутоиммунных поражений. При такой форме патологии в гипофизе вырабатывается избыточное количество гормона гонадотропина, который оказывает непосредственное влияние на яичник. Но так как он поврежден, ответная реакция на данную стимуляцию не возникает. Вследствие этого уровень гонадотропина в крови значительно возрастает.
- Вторичный гипогонадизм (гипогонадотропный). При такой форме нарушается функция яичников, однако, признаков их патологии нет. Причиной этому могут быть заболевания гипоталамуса и гипофиза вследствие инфекционных поражений, различных травм, злокачественных или доброкачественных новообразований, ишемии.
В данном случае гипофиз не вырабатывает гормоны гонадотропины, или их секреция значительно уменьшается. Следовательно, нарушается функция яичников, так как отсутствует их стимуляция.
Установить форму патологии по клиническим проявлениям невозможно, поэтому пациенткам обязательно назначаются все необходимые обследования для выяснения причины женского гипогонадизма.
Клинические проявления патологии зависят от степени выраженности недостатка женских половых гормонов, а также от возрастного периода, в котором началось заболевание.
Гипогонадизм, возникший у девушек до периода полового созревания. Проявляется в виде недоразвития органов репродуктивной системы (гипоплазии органов малого таза и молочных желез). У женщины могут наблюдаться деформации скелета, нарушение размера и формы таза. Характерные симптомы женского гипогонадизма – отсутствие вторичных половых признаков. К ним относят оволосение в подмышечных и лобковой области, рост груди, начало менструации, формирование женственной фигуры за счет отложения жировой ткани на бедрах и ягодицах.
При осмотре у больной наблюдаются:
- недостаточное оволосение тела;
- узкий таз;
- отложение жировых масс по мужскому типу;
- небольшие молочные железы;
- плоские ягодицы;
- нарушение менструаций.
Гипогонадизм, возникший после периода полового созревания. У женщин наблюдаются такие проявления, как нерегулярные менструации или даже полное их прекращение. Со временем происходит атрофия органов репродуктивной системы, редеют волосяные покровы в подмышечных впадинах и на лобке. Появляются симптомы климакса: сухость слизистых оболочек, остеопороз, внезапные приливы, повышенная потливость.
Относительно нарушения цикла возможны такие варианты:
- Гипоменорея – уменьшение количества менструальной крови (до 50 мл).
- Гиперменорея (меноррагия) – регулярно повторяющиеся маточные кровотечения (до 100 мл).
- Олигоменорея – ослабление месячных с длительными интервалами (40–180 дней), при котором кровь выделяется всего 2–3 дня.
- Полименорея – месячные с коротким циклом (до 21 дня).
- Аменорея – отсутствие менструальных выделений: ранее отсутствие (с 14-ти лет, когда неразвиты вторичные половые признаки), отсутствие месячных к 16-ти годам при развитых половых признаках, отсутствие месячных у женщин на протяжении года и более.
Для постановки точного диагноза «женский гипогонадизм» учитываются все признаки, а не только нарушение цикла.
В обоих случаях к клиническим проявлениям гипогонадизма у женщин присоединяется и бесплодие. Причиной этому является угнетение функциональной деятельности яичников и нарушение созревания яйцеклетки.
Последствиями гипогонадизма у женщин могут быть следующие патологические состояния:
- Ожирение.
- Снижение сексуальной активности.
- Остеопороз – патология костной ткани, характеризующаяся повышенной ломкостью костей.
- Быстрая утомляемость, связанная с дефицитом микроэлементов и витаминов на фоне гормонального сбоя.
- Анемия.
Женщины, болеющие сахарным диабетом, ВИЧ-инфекцией, перенесшие хирургическое вмешательство по поводу злокачественной опухоли больше подвержены заболеваемости гипогонадизмом.
При подозрении на патологию, пациентке назначается обследование для подтверждения диагноза.
Диагностика женского гипогонадизма включает:
- Осмотр у гинеколога.
- УЗИ органов полости малого таза.
- Анализы крови на гормоны.
- УЗИ молочных желез.
Дополнительно может быть назначена денситометрия (определение плотности костных тканей) и рентгенография, что требуется для выявления остеопороза.
Помимо этого, в диагностику женского гипогонадизма входят дополнительные обследования. Например, для оценки степени минерализации костей назначается денситометрия. Анализ мочи берется для выявления кетостероидов – веществ, образующихся в результате метаболизма андрогенов. При подозрении на гипофизарную опухоль проводится МР-сканирование или компьютерная томография. При постановке окончательного диагноза учитывается анамнез, жалобы пациентки, результаты диагностики, характерные симптомы женского гипогонадизма.
Лечение патологии зависит от ее формы, причины возникновения, а также возраста, в котором она началась. Основной задачей лечебных мероприятий является снижение проявлений дефицита эстрогенов.
В основном пациенткам назначают терапию, замещающую выработку необходимых гормонов организмом, если нет противопоказаний. Препараты, дозировки и схема приема определяется для каждой женщины индивидуально врачом.
Как лечить гипогонадизм у женщин с тяжелыми нарушениями сердечно-сосудистой системы, наличием злокачественных новообразований? В данном случае заместительная терапия, как правило, не назначается. Лечение женского гипогонадизма подбирается индивидуально, в зависимости от конкретного случая.
Заболевание требует обязательного лечения, поскольку осложнения женского гипогонадизма, могут привести к бесплодию. Причем терапию нужно начинать как можно раньше еще в подростковом возрасте. Если этого не сделать, то возможна задержка полового развития у девочек-подростков, недоразвитие внутренних половых органов. Так, среди осложнений женского гипогонадизма встречаются гипоплазия матки, фаллопиевых труб, дисфункция яичников. Кроме того, наблюдаются деформации костей скелета, малокровие, заболевания сердца и сосудов.
Восстановить репродуктивную функцию при первичном гипогонадизме очень сложно, хотя есть возможность при своевременном обнаружении заболевания провести заместительную терапию для правильного развития вторичных половых признаков. В некоторых случаях используя импульсную замещающую гормональную терапию, удается добиться нормального менструального цикла.
При вторичном гипогонадизме, нормальное развитие половых органов позволяет на фоне заместительной терапии женщине забеременеть и выносить ребенка. Здесь требуется постоянный контроль и коррекция доз препаратов.
При первичной форме заболевания профилактика женского гипогонадизма может быть пренатальной и заключается в тщательном обследовании женщины на хромосомные патологии, инфекционные заболевания. Выявление таких болезней, как туберкулез, сифилис являются относительным противопоказанием для беременности. Во избежание развития у плода гипогонадизма следует планировать беременность после полного излечения или достижения стабильной клинической ремиссии.
Беременная должна вовремя встать на учет, регулярно посещать врача на протяжении беременности.
Необходимо также выполнять рекомендации акушера-гинеколога:
- вести здоровый образ жизни;
- правильно питаться;
- отказаться от вредных привычек.
Профилактика женского гипогонадизма также заключается в бережном отношении к своему здоровью, своевременному выявлению и лечению заболеваний, приводящих к нему. Необходимо с осторожностью выбирать половых партнеров, использовать барьерные методы контрацепции, а при обнаружении симптомов инфекционного заболевания обратиться к врачу. Терапия должна быть полноценной и адекватной, чтобы полностью вылечить болезнь и не допустить ее перехода в хроническую форму.
Особое значение приобретают заболевания половых органов инфекционного и воспалительного характера, которые могут привести к поражению тканей яичника, необходимости его резекции. Это могут быть ЗППП, аднекситы, оофориты, перитониты на фоне аппендицита, перфорации желудка, кишечника и другие болезни.
Удаление обеих яичников, при отсутствии адекватной замещающей терапии приведет не только к появлению симптоматики гипогонадизма и раннему климаксу, но и полностью исключит возможность женщины самостоятельно забеременеть.
Конечно, можно воспользоваться вспомогательными репродуктивными технологиями и программой донорства яйцеклеток. В случае вторичного гипогонадизма, есть возможность путем стимуляции яичников добиться созревания фолликулов. Если у больной обнаружена опухоль и требуется химио- или лучевая терапия лучше заранее обеспокоиться и сделать забор и криоконсервацию яйцеклеток. Это позволит после лечения использовать качественный, неповрежденный биоматериал, для того чтобы забеременеть и родить.
Если у вас поставлен диагноз «женский гипогонадизм», то для лечения, а также с целью преодоления бесплодия, вы можете обратиться в клинику «АльтраВита». Наши врачи специализируются на подобного рода проблемах, и смогут вам помочь. Клиника оборудована новейшей аппаратурой и имеет собственную лабораторию, в которой можно сдать все необходимые анализы и пройти обследование.
Наши врачи гинекологи, репродуктологи, используя вспомогательные репродуктивные технологии, могут сделать криоконсервацию яйцеклеток, и ЭКО, после полного излечения. Позвоните нам или запишитесь на прием на сайте, и мы сделаем все возможное, чтобы помочь вам.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
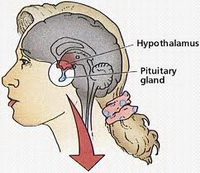
Гипогонадотропный гипогонадизм (ГГ) — заболевание, в основе которого лежит гипоталамо-гипофизарная недостаточность, сопровождающаяся задержкой полового развития центрального генеза, дефицитом эстрогенов.
Краткая информация о гипоталамусе, гипофизе и о механизмах работы данных органов изложена в статьях: «Бесплодный брак. Физиология женской репродуктивной системы» и «Бесплодный брак. Репродуктивная система женщины».
Данный вид бесплодия встречается в 15-20% случаев аменореи.
По времени развития различают врождённый и приобретённый ГГ.
По уровню повреждения различают гипоталамическую и гипофизарную формы.
По степени тяжести выделяют лёгкую, средней тяжести и тяжёлую формы.
Приобретённая недостаточность гонадотропинов — следствие воздействия внешних неблагоприятных факторов и может быть обратимой:
• аменорея (отсутствие менструации) при неврогенной анорексии (отказе от еды)
• при быстром снижении массы тела
• аменорея физической нагрузки – при чрезмерных физических нагрузках. Данное явления характерно для спортсменок.
• психогенная аменорея. Исчезновение месячных вследствие психического перенапряжения или стрессов
• послеродовый гипопитуитаризм (синдром Шиена). Как правило появляется вследствие обильной кровопотери в родах.
По причине недостаточности гипоталамо-гипофизарной системы отсутствует её циклическое стимулирующее влияние на яичники, развивается вторичная недостаточность яичников, обусловливающая отсутствие овуляции и дефицит эстрогенов. При этом анатомически и функционально яичники полноценны. Также изначально анатомически и функционально полноценны все половые органы женщины, но в условиях длительного состояния сниженного уровня эстрогенов органы репродукции претерпевают определенные дегенеративные изменения, несовместимые с наступлением беременности.
Бесплодие при ГГ относится к эндокринным формам. Основная причина бесплодия у женщин с ГГ — отсутствие роста фолликулов и овуляции. Это происходит из-за отсутствия стимулирующего влияния гонадотропинов (ФСГ, ЛГ) на фолликулярный аппарат яичников. Отсутствие гонадотропинов может быть обусловлено нарушением выработки гипофизом данных гормонов в условиях адекватной секреции Гн-РГ или отсутствием гипоталамической секреции Гн-РГ. Так же встречаются формы характеризующиеся дефектами гормонов Гн-РГ, ЛГ, ФСГ или дефектами их рецепторов на поверхности клеток мишеней.

Дефицит эстрогенов в организме женщины обусловливает характерные особенности внешности:
• Тип телосложения евнухоидный: высокий рост за счёт увеличения длины ног, увеличение длины рук, уменьшение поперечных размеров таза, увеличение ширины плеч.
• Вторичные половые признаки недоразвиты, реже отсутствуют, особенно это касается молочных желёз.
• Молочные железы у женщин с ГГ недоразвиты, иногда значительно, но могут быть нормально развиты, в зависимости от выраженности дефицита эстрогенов. При рентгенологическом или УЗИ исследовании часто выявляют полное замещение железистой ткани молочной железы жировой тканью с участками уплотненной соединительной ткани преимущественно в преареолярных (околососковых) областях. У части больных (18%) обнаруживают фиброзно-кистозную мастопатию.
• Оволосение в подмышечных впадинах и на лобке скудное или умеренное.
• Гинекологическое исследование выявляет гипоплазию наружных и внутренних половых органов. Слизистая оболочка влагалища тонкая, сухая, неэластичная. Шейка матки уменьшена, наружный зев точечный. Матка значительно уменьшенных размеров, иногда не удаётся прощупать матку отдельно от шейки. Яичники так же не прощупываются. Гипоплазия (недоразвитие) матки более выражена, чем недоразвитие яичников. Выраженное уменьшение размеров матки и яичников выявляют и при УЗИ органов малого таза.
Лабораторно инструментальные исследования
Основа диагностики ГГ, как и других форм эндокринного бесплодия, это гормональное исследование.
Характерные показатели при гипогонадизме:

1. Ввиду низкой эстрогенной насыщенности прогестероновая проба и проба с кломифеном у пациенток с ГГ отрицательная.
2. Циклическая гормональная проба — положительная.
Приведенные выше примеры лабораторной диагностики носят своей целью определение функционального состояния репродуктивной системы.
• ГГ с лёгкой степенью гипоталамо-гипофизарной недостаточности. При позднем наступлении менструации с нерегулярными скудными выделениями менструации исчезают вовсе. Телосложение пропорциональное. Молочные железы развиты с жировым замещением железистой ткани. Размеры матки и яичников соответствуют возрасту 12-13 лет. Уровни гонадотропинов в крови: ЛГ 5,8 МЕ/л (3,6-9,3 МЕ/л), ФСГ 2,6 МЕ/л (1,3-3,8 МЕ/л), эстрадиол — 50 пмоль/л (25,7-75,3 пмоль/л).
1. УЗИ органов малого таза для определения степени гипоплазии матки и яичников
2. липидограмма
3. исследование минеральной плотности костной ткани для выявления и профилактики возможных системных нарушений на фоне длительной гипоэстрогении
• ГГ с умеренной степенью гипоталамо-гипофизарной недостаточности. При наступлении менструации, но после 2-4 редких менструаций цикл исчезает. Телосложение диспропорциональное. Молочные железы недоразвиты, уменьшены в размере с жировым замещением железистой ткани. Размеры матки и яичников соответствуют возрасту 10-11 лет. Уровни гонадотропинов в крови: ЛГ 2,0 МЕ/л (1,7-2,5 МЕ/л), ФСГ 1,3 МЕ/л (1,1-1,6 МЕ/л), эстрадиол 30 пмоль/л (22,8-37,2 пмоль/л).
• ГГ с тяжёлой степенью гипоталамо-гипофизарной недостаточности. Полное отсутствие менструации, клинически больные характеризуются евнухоидными чертами телосложения. Молочные железы визуально отсутствуют или очень слабо развиты, с полным жировым замещением железистой ткани. Размеры матки и яичников женщины соответствуют таковым в возрасте 2-7 лет. Уровни гонадотропинов в крови: ЛГ 1,8 МЕ/л (1,3-2,4 МЕ/л), ФСГ ниже 1 МЕ/л, эстрадиол: ниже 30 пмоль/л.
Лечение бесплодия складывается из двух этапов: подготовительный этап и индукция овуляции.
1. На подготовительном этапе производят заместительную циклическую гормонотерапию последовательным назначением эстрогенов и гестагенов с целью коррекции гормонального статуса женщины. Так же производится стимулирование роста и развития женских половых органов: увеличения размеров матки, роста эндометрия, формирования рецепторного аппарата в органах-мишенях, что повышает эффективность последующей стимуляции овуляции. Длительность подготовительной терапии определяется в зависимости от выраженности гипогонадизма и составляет в среднем 3-12 месяцев.
2. Индукция овуляции производится гонадотропинами и преследует цель – осуществление овуляции. Адекватность назначенного лечения оценивается посредством УЗИ исследования фолликулов яичников. Адекватность дозы применяемых препаратов оценивают по динамике роста фоллликулов (в норме — 2 мм в сутки). При медленном росте фолликулов дозу увеличивают, при слишком быстром росте — снижают. Медикаментозное лечение продолжают до образования зрелых фолликулов диаметром 18-20 мм. Затем в/м однократно вводят определенную дозу хорионического гонадотропина (ХГЧ). Под контролем УЗИ наблюдают за овуляцией – отсутствие доминантного фолликула говорит о том, что произошла овуляция.
После констатации овуляции проводят поддержку лютеиновой фазы цикла препаратами из группы гестагенов.
Профилактика развития бесплодия при дефиците эстрогенов включает заместительную терапию. Исходя из механизме развития заболевания, общепризнанна необходимость проведения заместительной терапии женскими половыми гормонами — эстрогенами и гестагенами, цель которой — формирование женской внешности.
• В период полового созревания — для формирования женского типа телосложения, нормального развития половых органов, молочных желёз и вторичных половых признаков, а также для достижения нормальной массы костной ткани. Необходимы ранняя диагностика ГГ и своевременное назначение заместительной гормональной терапии (с 16-18 лет), продолжение её по возможности непрерывно до 20-23 лет.
• В репродуктивный период — перед индукцией овуляции в качестве подготовки к беременности желательна заместительная гормональная терапия в течение 3 месяцев. После беременности, родов и лактации необходима заместительная гормональная терапия виде длительных курсов минимум в течение 12 месяцев с целью профилактики остеопороза.
• В период после рождения ребенка — необходимы диагностика системных изменений, вызванных гормональными нарушениями и их коррекция с помощью заместительной гормональной терапии, фитотерапии и специфических препаратов для лечения остеопороза. Заместительную гормональную терапию при гипогонадотропном гипогонадизме у женщин можно продолжать до возраста естественной менопаузы (45-50 лет).
Автор: Ткач И.С. врач, хирург офтальмолог
источник
Гипогонадизм представляет собой недостаточность функции половых желез, при котором нарушается выработка половых гормонов. Как правило, данный синдром сопровождается нарушением обмена веществ, изменением в структуре костной ткани, аномалиями развития половых органов и вторичных половых признаков.
- нарушения в гипоталамо-гипофизарной системе;
- воздействие на половые железы радиации, токсических веществ или повреждение их в результате перенесенных инфекций;
- врожденные аномалии в развитии половых желез.
При данном синдроме снижается функция яичек и уменьшается выработка ими тестостерона. Принято различать первичный гипогонадизм, характеризующийся нарушением структуры тестикулярной (секреторной) ткани яичек вследствие дефекта их развития, и вторичный гипогонадизм, возникающий из-за нарушения гипоталамо-гипофизарной системы. Выраженность симптомов гипогонадизма связана с возрастом, а также напрямую зависит от того, насколько нарушена выработка половых гормонов. Заболевание впервые может возникнуть как до начала полового созревания, так и после его завершения.
У взрослого мужчины гипогонадизм проявляется следующим образом:
- Оволосение лобка по женскому типу, отсутствие или малое количество волос на лице и теле, недоразвитие гортани, при котором мужчина имеет высокий голос, схожий с женским.
- Половые органы могут отличаться малым размером полового члена, отсутствием складчатости кожи мошонки, аномалией развития яичек (их недоразвитость) и предстательной железы.
- Помимо снижения выработки мужских половых гормонов, вторичный гипогонадизм может проявляться нарушением функции щитовидной железы и надпочечников, снижением либидо и потенции, а также ожирением.
40-60% мужского бесплодия приходится на данный синдром.
-
Диагностику начинают с тщательного сбора анамнеза пациента, предъявляемых им жалоб. Затем проводят инструментально-лабораторные исследования.
- Рентген турецкого седла позволяет определить его размеры и наличие опухоли гипофиза.
- В спермограмме определяется азооспермия (полное отсутствие сперматозоидов в эякуляте) или олигоспермия (снижение уровня концентрации спермиев в эякуляте).
- Обязательно проводится исследование крови на содержание свободного и общего тестостерона, ЛГ, ФСГ, антимюллеровского гормона, гонадолиберина, пролактина и эстрадиола. Содержание тестостерона при гипогонадизме всегда снижено. Уровень гонадотропинов (ЛГ, ФСГ) при первичном гипогонадизме будет повышен, при вторичном – понижен или в пределах нормы. Уровень эстрадиола важен при таких ярко выраженных проявлениях, как оволосение и ожирение по женскому типу и высокий «женский» тембр голоса, а также при вторичном гипогонадизме в случае подозрения на эстрогенпродуцирующие опухоли яичек и надпочечников.
- Также проводится анализ мочи на 17-КС (кетостероиды). При гипогонадизме их уровень в норме или снижен.
Терапия гипогонадизма зависит от клинических проявлений заболевания, выраженности нарушений в гипоталамо-гипофизарной системе, возраста, в котором возникло заболевание и в котором диагноз был установлен, а также от сопутствующих ему проявлений. Лечение должно быть в первую очередь направлено на устранение первопричин, повлекших за собой развитие синдрома. В случае если гипогонадизм развился до переходного возраста, особенно, если он сопровождается азооспермией, выздоровление пациента невозможно. В случае сохранения резервных возможностей яичек при первичном гипогонадизме проводится гормональная терапия с применением небольших доз андрогенов и гонадотропинов. При отсутствии резервов назначается прием тестостерона в течение всей жизни.
При вторичном гипогонадизме назначается стимулирующая терапия гонадотропинами, в некоторых случаях в сочетании с тестостероном. Также показана лечебная физкультура и общеукрепляющие воздействия на организм. Оперативное лечение заключается в трансплантации яичка, фаллопластике (увеличение полового члена) и низведении яичка в случае крипторхизма (аномалия опущения яичка).
Прогноз лечения благоприятный, но полного выздоровления не наступает. Однако даже небольшая коррекция уровня тестостерона вернет мужчине уверенность в своих силах, потребность в сексуальной жизни и получении удовольствия от нее, желание реализовать себя в карьере и личной жизни – быть заботливым любящим мужем и стать лучшим в мире отцом.
источник
| Заболевание | Ориентировочная цена, $ |
|---|---|
| Цены на обследование рака щитовидной железы | 3 850 — 5 740 |
| Цены на лечение ожирения и коррекцию фигуры | 15 400 — 27 900 |
| Цены на диагностику и лечение диабета | 3 880 — 4 980 |
| Цены на лечение рака щитовидной железы | 15 400 — 27 900 |
| Заболевание | Ориентировочная цена, $ |
|---|---|
| Цены на обследование и лечение при раке яичка | 3 730 — 39 940 |
| Цены на вапоризацию аденомы простаты «зеленым лазером» | 16 050 |
| Цены на диагностику и лечение импотенции | 1 320 — 50 000 |
| Цены на диагностику мочеполовой системы у мужчин | 5 630 |
| Цены на лечение рака яичка | 15 410 |
| Цены на лечение мочекаменной болезни | 11 760 — 16 180 |
| Цены на лечение рака мочевого пузыря | 21 280 — 59 930 |
| Цены на диагностику простатита | 2 720 |
| Цены на диагностику мужского бесплодия | 6 300 |
| Цены на лечение рака предстательной железы | 23 490 — 66 010 |
Первичный гипогонадизм возникает на фоне дефицита женских половых гормонов — эстрогенов. Яичники перестают вырабатывать эти гормоны. Гипофиз и гипоталамус реагируют на низкий уровень эстрогенов и принимают свои меры для улучшения ситуации — начинают в большем количестве вырабатывать ЛГ и ФСГ. В крови в этом случае находится большое количество гонадотропных гормонов.
Одной из разновидностей первичного гипогонадизма является синдром истощённых яичников. Болезнь, как правило, носит наследственный характер и встречается у нескольких родственниц. Половые гормоны перестают вырабатываться внезапно на фоне полного благополучия. Вероятнее всего, причина кроется в дефекте генов, управляющих выработкой эстрогенов в яичниках.

К первичному гипогонадизму могут приводить ещё несколько факторов:
- рентгеновское облучение яичников по поводу различных патологий;
- химиотерапия по поводу опухолей;
- воспалительные заболевания яичников;
- опухоли женской половой сферы;
- удаление яичников при лечении опухолей.
При вторичном гипогонадизме клетки яичников вполне способны вырабатывать нужное количество эстрогенов. Их низкий уровень обусловлен дефицитом гонадотропных гормонов гипофиза — лютеинизирующего и фолликулостимулирующего. Он может иметь наследственную природу. Неправильное строение генов не позволяет гипофизу вырабатывать ЛГ и ФСГ. Случаи заболевания можно проследить в родословной у нескольких родственниц.
Выработка ЛГ и ФСГ нарушается также по следующим причинам:
- опухоли гипофиза;
- инфекции, проникшие в нервную систему;
- нарушение кровообращения в области гипофиза и гипоталамуса;
- облучение головы;
- заболевания других желёз внутренней секреции.
Гипогонадизм, возникший рано, приводит к недоразвитию молочных желёз, отсутствию оволосения лобка и подмышечных впадин. В этом случае менструации не наблюдаются совсем или происходят в более позднем возрасте. Типичным проявлением гипогонадизма является невозможность зачать ребёнка, поскольку не происходит роста фолликулов и выхода зрелой яйцеклетки.
Низкий уровень эстрогенов приводит к изменениям скелета. Вещество, из которых состоят кости, становится более хрупким, возникает остеопороз. При гипогонадизме отмечается повышенная склонность к переломам. Кроме того, изменённый гормональный фон сказывается на эмоциональной сфере женщины.
- нарушения в гипоталамо-гипофизарной системе;
- воздействие на половые железы радиации, токсических веществ или повреждение их в результате перенесенных инфекций;
- врожденные аномалии в развитии половых желез.
При данном синдроме снижается функция яичек и уменьшается выработка ими тестостерона. Принято различать первичный гипогонадизм, характеризующийся нарушением структуры тестикулярной (секреторной) ткани яичек вследствие дефекта их развития, и вторичный гипогонадизм, возникающий из-за нарушения гипоталамо-гипофизарной системы.
У взрослого мужчины гипогонадизм проявляется следующим образом:
- Оволосение лобка по женскому типу, отсутствие или малое количество волос на лице и теле, недоразвитие гортани, при котором мужчина имеет высокий голос, схожий с женским.
- Половые органы могут отличаться малым размером полового члена, отсутствием складчатости кожи мошонки, аномалией развития яичек (их недоразвитость) и предстательной железы.
- Помимо снижения выработки мужских половых гормонов, вторичный гипогонадизм может проявляться нарушением функции щитовидной железы и надпочечников, снижением либидо и потенции, а также ожирением.
40-60% мужского бесплодия приходится на данный синдром.
Приведенная выше классификация поможет разобраться, из-за чего возникает патология.
Врождённая форма является следствием:
- синдрома Клайнфельтера, при котором снижается концентрация тестостерона в крови;
- анорхизма яичек, при котором последние недоразвиты или полностью отсутствуют;
- синдрома Шерешевского-Тернера – генетической патологии, при которой одна из Х-хромосом повреждена или отсутствует полностью.
Из всего вышеперечисленного можно сделать вывод, что основными причинами возникновения гипергонадотропного гипогонадизма являются патологические изменения в клетках яичек. В результате чего в кровь не поступает в достаточном объеме в мужские половые гормоны.
В то же время гипогонадотропный вариант заболевания развивается из-за поражения гипоталамо-гипофизарного участка головного мозга. И как результат уровень гонадотропных гормонов снижается или вовсе отсутствует.
Нормогонадотропный гипогонадизм у мужчин является следствием: гиперпролактинемии, то есть высокого уровня пролактина в крови.
Часто патология появляется еще в эмбриональный период, когда будущая мама болеет определенными заболеваниями, а также при родовых травмах и токсикозах. При этом состоянии уровень гонадотропных гормонов в норме, но свои функции они не выполняют. Из-за болезни мужской организм быстро стареет, нередко при этом еще развивается цирроз.
При лечении гипергонадотропного гипогонадизма назначают гормонотерапию малыми дозами. В случае необходимости терапия становится заместительная, то есть курсы уколов проводятся в течение всей жизни. Кроме того, периодически обязательно нужно посещать уролога и эндокринолога. При этом виде заболевания иногда не удается восстановить фертильность мужчины. Особенно это касается тех случаев, когда болезнь стартовала в эмбриональный или препубертатный период.
Для лечения нормагонадотропного гипогонадизма также используют гормоны, но для начала врач выявляет причину появления болезни. Единой схемы нет, поэтому терапия имеет строго индивидуальный характер. Основные цели – устранение малигнизации семенных тканей, а также упреждение потери фертильности. В случае необходимости проводится хирургическое вмешательство, например, для вывода яичка в мошонку или пересадки семенников.
Существует несколько разновидностей гипогонадизма у женщин:
- По характеру гормональных нарушений гипогонадизм подразделяется на следующие формы:
- первичный гипогонадизм, возникающий при дефиците эстрогенов (гипергонадотропный);
- вторичный, являющийся следствием дефицита ЛГ и ФСГ (гипогонадотропный).
- По причине заболевания гипогонадизм подразделяется на:
- врождённый, связанный с наследственными заболеваниями яичников и гипофиза;
- приобретённый, возникший на фоне инфекционных, опухолевых и других заболеваний.
- По времени возникновения гипогонадизм у женщин подразделяется на:
- эмбриональный, при котором дефицит гормонов появляется в период нахождения в утробе матери;
Большинство стадий развития яйцеклетка проходит в организме плода
- допубертатный, когда гормональный фон нарушается до периода полового созревания;
- постпубертатный. В этом случае страдает гормональный фон зрелой женщины.
- эмбриональный, при котором дефицит гормонов появляется в период нахождения в утробе матери;
Недостаток половых стероидов в организме может быть обусловлен поражением гипоталамуса, гипофиза, яичников или яичек.
В зависимости от уровня поражения выделяют 3 формы заболевания:
- первичный гипогонадизм;
- вторичный гипогонадизм;
- третичный гипогонадизм.
Третичная форма заболевания связана с поражением гипоталамуса. При такой патологии перестают в достаточном количестве вырабатываться рилизинг-гормоны (люлиберин и фоллилиберин).
Вторичный гипогонадизм ассоциируется с нарушением работы гипофиза. При этом перестают синтезироваться гонадотропины (ЛГ и ФСГ).
Первичный гипогонадизм – это заболевание, связанное с патологией гонад. При этой форме яички (яичники) не могут ответить на стимулирующее влияние ЛГ и ФСГ.
Другая классификация недостатка андрогенов и эстрогенов:
- гипогонадотропный гипогонадизм;
- гипергонадотропный гипогонадизм;
- нормогонадотропный гипогонадизм.
Нормогонадотропный гипогонадизм наблюдается при ожирении, метаболическом синдроме, гиперпролактинемии. По данным лабораторной диагностики при этой форме заболевания наблюдают нормальный уровень ЛГ и ФСГ, снижение эстрогенов или андрогенов.
Гипергонадотропный гипогонадизм развивается при поражении яичек (яичников). В этом случае гипофиз и гипоталамус выделяют повышенное количество гормонов, стараясь активировать синтез половых стероидов. В результате в анализах фиксируется повышенная концентрация гонадотропинов и низкий уровень андрогенов (эстрогенов).
Гипогонадотропный гипогонадизм проявляется одновременным падением в анализах крови уровней гонадотропинов и половых стероидов. Эта форма заболевания наблюдается при поражении центральных отделов эндокринной системы (гипофиза и/или гипоталамуса).
Таким образом, первичный гипогонадизм является гипергонадотропным, а вторичный и третичный – гипергонадотропным.
Первичный и вторичный гипогонадизм могут быть врожденным или приобретенным состоянием.
Вторичный гипогонадизм у мальчиков и мужчин может быть как врожденным, так и приобретенным. Обычно врожденный гипогонадизм сопровождается инфантилизмом, а иногда и слабоумием. Приобретенный вторичный гипогонадизм проявляется вторичным мужским бесплодием.
В зависимости от возраста манифестации заболевания вторичный гипогонадизм можно разделить на следующие формы:
- Эмбриональная (нарушения появляются еще в период эмбрионального развития);
- Допубертатная (проявляется до двенадцати лет)
- Постпубертатная (проявляется после начала полового созревания).
Причиной развития вторичного гипогонадизма является нарушение работы гипоталамо-гипофизарной системы. Такие нарушения могут вызывать опухоли гипофиза. Они сопровождаются повышенной выработкой адренокортикотропного и соматотропного гормонов, пролактинома (гормаонактивная опухоль, вырабатывающая пролактин в повышенных количествах).
Важную роль в развитии вторичного гипогонадизма может играть повреждение гипофиза в результате травмы или операционного вмешательства, а также гемохроматоз (заболевание связанное с высоким содержанием железа в сыворотке крови). Иногда гипогонадизм сопровождает процессы старения (из-за снижения уровня тестостерона в сыворотке крови).
Механизм развития вторичного гипогонадизма заключается в уменьшении гонадотропного гормона, что вызывает снижение секреции яичками андрогенов.
Помимо вышеперечисленных нарушений, к вторичному гипогонадизму относят такие состояния как снижение уровня тестостерона с сохранением продукции нормального количества спермы и снижение продукции спермы с сохранением нормального уровня тестостерона. Однако данные патологии встречаются довольно редко.
Врожденный вторичный гипогонадизм развивается при следующих заболеваниях:
- Врожденное недоразвитие гипоталамуса. В такой ситуации наблюдается патология только половой системы. Основной признак – нехватка гонадотропных гормонов.
- Врожденная краниофарингиома (из-за опухоли головного мозга). Снижается не только половое развитие, но и умственное. Помимо дефицита половых гормонов, отмечается нехватка гормонов щитовидной железы.
- Гипофизарный нанизм. При данной патологии отмечается недостаточность половых гормонов, а также гормонов щитовидной железы и надпочечников. Проявляется болезнь бесплодием, неразвитыми половыми признаками, очень низким ростом.
- Синдром Мэддока. Признаки появляются в период полового созревания – первичные и вторичные половые признаки недоразвиты, либидо снижено. Мужчины, страдающие данной патологией, бесплодны.
- Синдром Каллмена. Помимо нарушений половой системы, при данном заболевании имеются нарушения в сердечно-сосудистой системе, пороки развития (заячья губа, волчья пасть, укорочение уздечки языка, шестипалость и т.д.), а также отсутствует обоняние.
Приобретенный вторичный гипогонадизм сопутствует таким заболеваниям как:
- Гипоталамический синдром. Возникает вследствие поражения гипофиза инфекционными агентами, или в результате травм и оперативных вмешательств, опухолей.
- Гиперпролактинемический синдром . Если данная патология возникает в детском возрасте, то происходит задержка полового развития. А во взрослом возрасте вызывает бесплодие и расстройства половой функции.
- Адипозогенитальная дистрофия. Проявляется повышением массы тела вплоть до ожирения, а также недоразвитием первичных и вторичных половых признаков. Проявляется болезнь в периоде полового созревания. Затем присоединяется патология сердечно-сосудистой и дыхательной систем.
Длительная болезнь существенно ухудшает внешний вид представителя сильного пола, а также отрицательно влияет на продолжительность жизни и её качество. Помимо этого, она лишает мужчину способности к размножению, так как сперматозоиды перестают вырабатываться яичками.
Заболевание классифицируется по видам в зависимости от многих факторов. Ниже приведены основные.Первопричина дисфункции половых желез подразделяет гипогонадизм на:
- Первичный (гипергонадотропный гипогонадизм у мужчин), который характеризуется патологией яичек, но при этом уровень гонадотропных гормонов является высоким.
- Вторичный (или гипогонадотропный), который возникает из-за повреждений структуры и функций гипофиза – гипоталамуса. Его часто называют также возрастным. Здесь уровень гонадотропных гормонов является, наоборот, пониженным, а мужские органы становятся менее чувствительными к половым гормонам.
- Нормогонадотропный, который характеризуется дисфункцией яичек, но уровень выработки гормонов остается в нормальном пределе. Такой вид заболевания часто является следствием банального ожирения.
Возраст представителя классифицирует болезнь на:
- эмбриональную, при которой нарушения уже есть во внутриутробном периоде;
- препубертатную, при которой больному меньше 12 лет;
- постпубертатную, здесь пациент уже старше 12 лет.
Характер приобретения делит недуг на:
- врожденный, то есть мальчик появляется на свет уже с нарушениями;
- приобретенный – является следствием травмы или другого заболевания.
Если не удалось обнаружить причину возникновения гипогонадизма у человека, то его называют «идиопатическим».
Разновидности патологии классифицируют по разным признакам. С учетом уровня поражения выделяют гипогонадизм:
- гипергонадотропный. Это первичное заболевание, развивающееся на фоне патологий яичек , при этом число гонадотропных гормонов увеличивается;
- гипогонадотропный. Это вторичное заболевание, вызванное нарушенной структурой, сбоем работы гипофиза, гипоталамуса. Число гонадотропных гормонов уменьшается;
- нормогонадотропный. Патология связана со сбоями работы гипофиза, число гонадотропинов находится в норме, пролактин больше нормы;
- связанный с пропаданием чувствительности специфических органов к мужским гормонам.
Учитывая возраст представителя мужского пола, гипогонадизм различается на:
- эмбриональный (развивается внутриутробно);
- препубертатный (у мальчиков до 12 лет);
- постпубертатный (у мальчиков, мужчин после 12 лет).
Самым типичным клиническим проявлением у женщин при гипогонадизме является дисфункция в области репродуктивной системы – нарушение цикла менструаций и аменорея. В совокупности данного заболевания наблюдается типичный процесс недоразвитости признаков половой принадлежности. Среди них:
- Дисфункция отложения жировых клеток по женскому типу.
- Наружные половые органы и молочные железы.
- Волосяной покров скудного характера в области промежности.
Как было указано выше, если у девочки наблюдается заболевание врожденного характера. То признаки вторичных половых проявлений абсолютно отсутствуют. Ягодицы слабо развиты, а таз крайне узкий. Если же гипогонадизм начал возникать в период пубертата, то развитость половых признаков никуда не деваются.
Цель лечения сводится к нормализации количества андрогенов в крови, восстановлению способности к оплодотворению. Для выравнивания баланса мужских гормонов прописывают андрогены под контролем врача через определенные промежутки времени.
С учетом вида патологии могут назначаться стимуляторы – ХГЧ внутримышечно в индивидуально подобранной дозировке. Вещество активирует выработку андрогенов яичками, если они еще способны функционировать.
Если клетки, вырабатывающие сперму, не повреждены, то для восстановления способности к репродукции назначают гонадотропины. Курс длится около 6 месяцев, дозировка выбирается индивидуально.
Если причина проблема кроется в патологиях гипофиза, гипоталамуса, назначают Гонадоделин. Вещество активирует выработку гонадотропинов. Вводится каждые 2 часа.
Иногда необходима хирургическая операция. К примеру, опускание яичка в мошонку при крипторхизме, имплантация яичка (в косметических целях), фаллопластика (когда орган недоразвит) и т.д.
При первичной форме бесплодие не лечится гормонами, обычно количество спермы недостаточное, но поддается коррекции операцией. Если применить вспомогательные репродуктивные технологии, оплодотворение возможно.
При вторичной форме терапия гонадотропином помогает, а другие симптомы устраняются тестостероном. Особенно успешно лечится вторичный гипогонадизм, спровоцированный болезнями гипофиза.
Улучшение качества спермы ожидается спустя 4 месяца с начала терапии. У многих мужчин появляется возможность зачать ребенка после лечения, даже если количество спермы считается недостаточным.
При лечении первичного гипогонадизма у мужчины, когда поражена сама тестикулярная ткань, применяется гормональная терапия, включающая прием небольшими дозами гормонов андрогинов и гонадотропинов. В особых случаях мужчине может понадобиться принимать тестостерон на протяжении всей жизни.
Вторичный гипогонадизм характеризуется поражением гипоталамо-гипофизарной системы. В таких случаях возможна традиционная терапия с помощью приема гонадотропинов, а также хирургическое лечение, включающее фаллопластику и трансплантацию тканей яичка.
- Восстановить репродуктивные способности мужчины.
- Возродить выработку мужских стероидных половых гормонов (андрогенов).
Чтобы справиться с этими задачами, взрослым пациентам прописывают пройти курс гормонотерапии. Андрогены назначают для восполнения тех гормонов, которые не вырабатываются мужским организмом. При этом больному нужно обязательно посещать врача-уролога не реже 2 раз в год.
При подобной терапии лечащий доктор периодические исследует анализы пациента на предмет:
- уровня тестостерона;
- концентрации гематокрита, то есть объема красных кровяных клеток;
- уровня холестерина, щелочной фосфатазы, АлАТ, липопротеидов и АсАТ.
Лечение проводят врачи разных специальностей: педиатры, эндокринологи, урологи, гинекологи, репродуктологи.
У мальчиков лечение необходимо начинать сразу же, как только выявлено заболевание. У девочек гипогонадизм корректируют с 13–14 лет (после достижения костного возраста 11–11,5 лет).
Гипогонадизм у мужчин корректируют с помощью препаратов с гонадотропной активностью. Терапия экзогенным тестостероном не восстанавливает собственный сперматогенез и синтез половых стероидов.
Выбор конкретного медикамента для защиты от формы дефицита. Чаще всего применяют препараты хорионического гонадотропина. Это вещество эффективно в лечении недостатка ЛГ или сочетанного снижения двух гонадотропинов. Хорионический гонадотропин применяют при идиопатическом вторичном гипогонадизме, синдромах Мэддока и Каллмена, адипозогенитальной дистрофии.
Если у больного преобладает дефицит ФСГ, то ему показано лечение другими препаратами – менопаузальным гонадотропином, сывороточным гонадотропином, пергоналом и проч.
У женщин лечение проводят:
- хорионическим гонадотропином;
- кломифеном;
- менопаузальным гонадотропином;
- пергоналом;
- эстрогенами и прогестероном.
Кломифен стимулирует в гипофизе синтез гонадотропинов. Хорионический гормон, менопаузальный гонадотропин и пергонал замещают ЛГ и ФСГ. Эстрогены и прогестерон используют с осторожностью. Эти гормоны подавляюще действуют на гипофиз. Но они с успехом замещают естественные гормоны яичников.
Кроме того, проводится коррекция системных нарушений, связанных с дефицитом андрогенов и эстрогенов. Пациентам может потребоваться лечение остеопороза, ожирения, депрессии и т.д.
Терапия гипогонадизма зависит от клинических проявлений заболевания, выраженности нарушений в гипоталамо-гипофизарной системе, возраста, в котором возникло заболевание и в котором диагноз был установлен, а также от сопутствующих ему проявлений. Лечение должно быть в первую очередь направлено на устранение первопричин, повлекших за собой развитие синдрома.
В случае если гипогонадизм развился до переходного возраста, особенно, если он сопровождается азооспермией, выздоровление пациента невозможно. В случае сохранения резервных возможностей яичек при первичном гипогонадизме проводится гормональная терапия с применением небольших доз андрогенов и гонадотропинов. При отсутствии резервов назначается прием тестостерона в течение всей жизни.
При вторичном гипогонадизме назначается стимулирующая терапия гонадотропинами, в некоторых случаях в сочетании с тестостероном. Также показана лечебная физкультура и общеукрепляющие воздействия на организм. Оперативное лечение заключается в трансплантации яичка, фаллопластике (увеличение полового члена) и низведении яичка в случае крипторхизма (аномалия опущения яичка).
Прогноз лечения благоприятный, но полного выздоровления не наступает. Однако даже небольшая коррекция уровня тестостерона вернет мужчине уверенность в своих силах, потребность в сексуальной жизни и получении удовольствия от нее, желание реализовать себя в карьере и личной жизни – быть заботливым любящим мужем и стать лучшим в мире отцом.
При дефиците гормонов основным видом лечения является назначение их химических аналогов, полученных искусственным путём. Используются лекарственные препараты, содержащие половые и гонадотропные гормоны. Препараты назначаются врачом после комплексного изучения гормонального фона женщины.
В первую очередь для лечения женщины необходимо провести терапию заместительного характера. Назначаются медикаменты, а именно половые гормоны – этинилэстрадиол. Если у женщины наблюдаются признаки менструаций, то назначаются контрацептивы комбинированного плана (гестагены и эстрогены). Если женщине за 45, то им следует комбинировать следующие препараты:
- Норэтистерон эстрадиол.
- Ципротерон эстрадиол.
Если у женщины выявлена опухоль злокачественного происхождения, то терапия заместительного плана запрещена.
Гипогонадизм — хроническое заболевание, которое полностью вылечить не удается, но возможно уменьшить симптомы андрогенной недостаточности. Лечение направлено на устранение причин, вызывавших заболевание. Оно назначается строго индивидуально. Лечение гипогонадизма должно осуществляться под контролем уролога и эндокринолога.
Основная цель лечения — профилактика в отставании полового развития и бесплодия, если заболевание развилось, когда половое созревание уже завершено. Бесплодие, возникшее на фоне врожденного гипогонадизма или в период до завершения полового созревания, неизлечимо.
Выбор терапии зависит от клинической картины заболевания и степени выраженности его симптомов. Большое значение имеет наличие сопутствующей патологии, времени возникновения болезни и возраста, когда был поставлен диагноз.
Лечение взрослых пациентов состоит в коррекции недостаточности андрогенов и половой дисфункции. Длительная и постоянная терапия позволяет возобновить рост вторичных половых признаков и восстановить выработку андрогенов.
При врожденном и приобретенном гипогонадизме с резервной способностью яичек применяется стимулирующая терапия. Для лечения мальчиков используются негормональные препараты, а взрослых пациентов лечат гормональными средствами — небольшими дозами гонадотропинов или андрогенов. При отсутствии резервной способности яичек назначают прием тестостерона в течение всей жизни.
В редких случаях прибегают к хирургическому лечению гипогонадизма. Оно заключается в трансплантации яичка или имплантация синтетического яичка, а при недоразвитии полового члена — в фаллопластике. Это сложные операции с использованием микрохирургической техники.
Для упреждения развитии болезни представителям мужского пола необходимо регулярно проходить осмотр у эндокринолога, андролога и уролога. Хотя бы раз в год. Заболеваний, которые влияют на развитие гипогонадизма, довольно много. Если их вовремя выявить и лечить, то можно существенно сократить риски для здоровья мужчины.
Появлению болезни будет препятствовать:
- здоровый образ жизни;
- полезная и питательная пища;
- отказ от вредных привычек;
- долечивание других появившихся патологий;
- активный образ жизни и спорт.
Профилактика гипогонадизма у женщин включает использование следующих мероприятий:
- планирования беременности;
- вакцинации против возбудителей инфекционных заболеваний;
- лечения осложнений беременности, в том числе гестоза первой и второй половины;
- медико-генетического консультирования при подозрении на наследственную природу заболевания;
- ежегодной диспансеризации.
Гипогонадизм у женщин — серьёзная проблема. Изменения в этом случае касаются не только репродуктивного здоровья, но и всего организма в целом. Своевременно назначенное лечение формирует вторичные половые признаки, нормализует гормональный фон. В ряде случаев женщина способна зачать и выносить здорового ребёнка, в том числе с применением современных медицинских технологий.
При обнаружении симптоматики необходимо обратиться к специалисту. Поставить диагноз «гипогонадизм» у мужчин может только врач. Что эта патология означает, должен объяснить врач на первичном осмотре.
- анализ урины;
- спермограмма;
- кариотипирование;
- специальный перечень исследований крови на гормоны (прежде всего, пролактина и тестостерона);
- УЗИ.
-
Диагностику начинают с тщательного сбора анамнеза пациента, предъявляемых им жалоб. Затем проводят инструментально-лабораторные исследования.
- Рентген турецкого седла позволяет определить его размеры и наличие опухоли гипофиза.
- В спермограмме определяется азооспермия (полное отсутствие сперматозоидов в эякуляте) или олигоспермия (снижение уровня концентрации спермиев в эякуляте).
- Обязательно проводится исследование крови на содержание свободного и общего тестостерона, ЛГ, ФСГ, антимюллеровского гормона, гонадолиберина, пролактина и эстрадиола. Содержание тестостерона при гипогонадизме всегда снижено. Уровень гонадотропинов (ЛГ, ФСГ) при первичном гипогонадизме будет повышен, при вторичном – понижен или в пределах нормы. Уровень эстрадиола важен при таких ярко выраженных проявлениях, как оволосение и ожирение по женскому типу и высокий «женский» тембр голоса, а также при вторичном гипогонадизме в случае подозрения на эстрогенпродуцирующие опухоли яичек и надпочечников.
- Также проводится анализ мочи на 17-КС (кетостероиды). При гипогонадизме их уровень в норме или снижен.
Выявить изменения в органах и гормональном фоне при гипогонадизме, а также установить его причину — задача для специалиста-эндокринолога. Установление правильного диагноза может потребовать глубокого и всестороннего обследования организма с применением следующих методик:
- объективный осмотр выявляет недоразвитие молочных желёз, половых органов, скудное оволосение лобка и подмышечных впадин;
- офтальмолог при осмотре отметит сниженную остроту зрения и выпадение полей зрения;
Опухоль гипофиза часто приводит к изменениям зрения
- анализ крови при первичном гипогонадизме позволяет определить низкий уровень эстрогенов и высокий — ЛГ и ФСГ. При вторичном гипогонадизме отмечается низкий уровень половых и гонадотропных гормонов;
- при инфекционном заболевании нервной системы информативным является исследование спинномозговой жидкости, полученное через прокол (пункцию). В составе отмечается повышенный уровень белка и белых клеток крови — лейкоцитов;
- рентгеновское исследование костей кисти и предплечья выявляет признаки остеопороза;
Плотность костей позвоночника вычисляется методом денситометрии
- ультразвуковое исследование репродуктивной системы выявляет уменьшение размеров яичников, матки, отсутствие фолликулов;
- компьютерная (магнитно-резонансная) томография позволяет оценить структуру гипоталамуса, гипофиза, выявить опухоли и признаки инфекционных заболеваний нервной системы.
Для выявления опухоли гипофиза используется метод компьютерной (магнитно-резонансной) томографии
Гипогонадизм у женщин необходимо отличать от следующих заболеваний:
- синдрома Тернера-Шерешевского — наследственного заболевания, связанного с отсутствием одной Х-хромосомы;
Для синдрома Тернера-Шерешевского характерно наличие крыловидных складок на шее
- синдрома Прадера-Вилли, связанного с генетическим дефектом. Болезнь сопровождается ожирением и гипогонадизмом;
- избытка в организме гормона пролактина;
- дефицита в организме гормонов щитовидной железы — гипотиреоза;
- нарушений менструальной функции при кистах яичника;
- синдрома поликистозных яичников.
Вторичный гипогонадизм можно заподозрить у детей и взрослых с характерными нарушениями в репродуктивной системе.
Для подтверждения диагноза проводят:
- наружный осмотр;
- УЗИ яичек у мужчин;
- УЗИ малого таза у женщин;
- анализ крови на ЛГ и ФСГ;
- анализ на рилизинг-гормоны (люлиберин);
- анализ крови на андрогены или эстрогены.
У мужчин может быть исследована сперма (с оценкой количества и морфологии гамет). У женщин отслеживают созревание яйцеклеток (например, с помощью тестов на овуляцию).
Вторичный гипогонадизм ставят, если выявляется низкий уровень ФСГ, ЛГ, андрогенов (эстрогенов).
Основывается на жалобах пациента, данных анамнеза, исследовании общего статуса с использованием антропометрии, осмотре и пальпации гениталий, оценке клинических симптомов гипогонадизма, степени полового созревания.
По данным рентгенологического исследования оценивается костный возраст. Для определения минеральной насыщенности костей проводится денситометрия. При рентгенографии турецкого седла определяются его размеры и наличие опухоли. Оценка костного возраста позволяет по срокам окостенения лучезапястного сустава и кисти достаточно точно определить начало полового созревания.
Начало полового созревания связывают с формированием сесамовидной кости в I пястно-фаланговом суставе (примерно в 13,5 — 14 лет). О полной половой зрелости свидетельствует появление анатомических синостозов. Этот признак дает возможность разграничить допубертатный возраст от пубертатного. Оценивая костный возраст, нужно учитывать возможность более раннего (для пациентов из южных районов) и позднего (для пациентов из северных районов) окостенения, а также то, что нарушение остеогенеза может быть обусловлено и другими факторами. При допубертатном гипогонадизме отмечается отставание на несколько лет «костного» возраста от паспортного.
Лабораторное исследование анализа спермы (спермограмма) при гипогонадизме характеризуется азо- или олигоспермией; иногда эякулят получить не удается.
Проводится измерение уровня половых и гонадотропинов: сывороточного тестостерона (общего и свободного), лютеинизирующего, фолликулостимулирующего гормона и гонадолиберина, а также антимюллеровского гормона сыворотки крови, пролактина, эстрадиола. Содержание тестостерона в крови снижено. При первичном гипогонадизме уровень гонадотропинов в крови повышен, при вторичном — понижен, иногда их содержание находится в пределах нормы.
Определение уровня сывороточного эстрадиола необходимо при клинически выраженной феминизации и при вторичном гипогонадизме, в случае эстрагенпродуцирующих опухолей яичек или надпочечников.
Уровень 17-КС (кетостероидов) в моче при гипогонадизме может быть в норме или снижен. При подозрении на синдром Клайнфелтера показано проведение хромосомного анализа.
Биопсия яичек редко дает информацию для диагностики, а также оценки прогноза или лечения.
На фоне регулярного приема препаратов, оперативного вмешательства удается стабилизировать половые гормоны, восстановить потенцию, даже способность к зачатию (не всегда).
На раннем этапе первичной формы патологии бесплодие, как правило, обратимо. Наиболее тяжелое осложнение – малигнизация яичка, развитие опухоли.
Первичный гипогонадизм частично корректируется – удается сформировать мужской фенотип, улучшить функции пениса. Семяизвержение не восстанавливается.
Единственная возможность оплодотворения – экстракорпоральная методика с помощью биопсии яичка, забора спермы. Это возможно, когда сперматогенез сохранен. Вторичный гипогонадизм дает надежду на восстановление возможности репродукции.
Прогноз для жизни при первичном и вторичном гипогонадизме определяется индивидуально в зависимости от причины заболевания. При злокачественных опухолях яичников прогноз в большинстве случаев неблагоприятный. При удалении опухоли гипофиза в 70% случаев отмечается положительный эффект вмешательства, хотя при некоторых обстоятельствах возможен рецидив.

Проявление заболевания у женщин характеризуется:
- нарушением развития и сниженной работой яичников;
- недоразвитием половых признаков (молочной железы, гениталий);
- изменением процесса обмена веществ (жировой клетчатки).
Если гипогонадизм врожденный, то вторичные половые признаки отсутствуют — отмечается узкость таза и атрофия ягодичных мышц.
При возникновении болезни в период полового созревания сохраняются половые признаки, развитые до заболевания, но прекращаются менструации и атрофируются ткани женских гениталий.
Гипогонадизм в детородном возрасте характеризуется нарушением либо прекращением менструального цикла и аменореей.
Признаки заболевания обусловлены степенью недостаточности гормонов, а также возрастным показателем:
- заболевание во внутриутробном возрасте – возможность развития половых наружных органов двух полов;
- проявление до полового созревания – задержка развития половой системы (малый размер полового органа, недоразвитие яичек), несоответствие частей тела (неразвитая грудная клетка, непропорциональный рост и длина рук, ног), развитие ожирения, недоразвитие гортани (появление высокого голоса);
- нарушения после периода полового созревания – уменьшение размера яичек, потеря эластичности кожи, снижение потенции и либидо, развитие бесплодия.
Лечение гипогонадизма при первичной стадии обуславливается заместительной медикаментозной терапией женскими половыми гормонами. Если в последствии наступает менструация либо подобная реакция организма, то назначаются комбинированные гормональные препараты (содержат гестагены и эстрогены). Лечение гипогонадизма гормональными средствами противопоказана при нарушении функций сердечно-сосудистой системы, почек и печени, тромбофлебите, а также при злокачественных опухолях органов половой системы и молочных желез.
Лечение гипогонадизма у мужчин основано на устранении непосредственной причины болезни. Обязательно проведение профилактических мер по отставанию в половом развитии, а далее – устранение основных проявлений болезни (бесплодие, нарушение тканей половых органов). Лечение гипогонадизма у мужчин проходит под постоянным наблюдением у врачей эндокринолога и уролога.
Лечение гипогонадизма проводится в зависимости от ряда факторов:
- Клиническая форма заболевания (первичный, вторичный).
- Период возникновения болезни.
- Возраст, в котором диагноз был установлен.
- Симптоматическая картина заболевания.
- Нарушение половой и гипоталамо-гипофизарной систем.
При лечении гипогонадизма первичного врожденного и приобретенного типа используют стимулирующую гормонотерапию для взрослого пациента и негормональные средства для мальчиков (до 11 лет).
Если у пациента отсутствуют в резерве половые гормоны в яичках, то применяется заместительная терапия с приемом гормонов на протяжении всей жизни.
Осуществляется также и оперативное лечение гипогонадизма у мужчин. Как правило, это касается поздней фазы коррекции заболевания. Если анализы пациента в норме, то проводят такие операции, как фаллопластика (при недоразвитии полового члена), трансплантация и имплантация яичка. Процедуры проводятся специальной микрохирургической техникой с постоянным контролем уровня гормонов.
Очень важно в лечении гипогонадизма у мужчин придерживаться систематичности. Контроль гормонального и общего состояния организма врачами с выполнением всех рекомендаций способствует снижению недостаточности андрогенов, а именно:
- возобновление развития вторичных половых признаков;
- уменьшение визуальных внешних проявлений болезни;
- частичное восстановление потенции и половой функции.
В первую очередь, лечебная терапия проводится для каждого пациента в индивидуальных условиях. Основным критерием проведения лечения является устранение факторов, которые провоцируют различные клинические проявления. Важнейшей задачей является не допустить отставания в области развития репродуктивности.
Также надо исключить процесс развития малигнизации. Такое явление может быть диагностировано в области тестикул яичек, а именно тканевой поверхности. Задачей любого доктора, который сталкивается с такой проблемой, является формирование бесплодности у пациента. Лечебные мероприятия проводятся только после рекомендаций и обследования доктором. Лечением занимается эндокринолог и уролог. Самолечение опасно для вашего здоровья в дальнейшем.
Лечение гипогонадизма у мужчин проводится в условиях стационара, так и амбулаторно. Все зависит от того, какова степень тяжести и проявление недуга.
Тактика проведения купирования болезни зависит от критериев классификации. Подход к болезни учитывает следующие факторы:
- Форма клинического проявления.
- Процессы дисфункции системы репродуктивности, а также работоспособности гипофиза, гипоталамуса.
- Различные патологии сопутствующего характера.
- Длительность заболевания, которое беспокоит больного человека.
- Возрастные показатели.
Изначально проводится терапия основных причин, которые вызвали гипогонадизм. На первых этапах постепенно начинают регулировать уровень андрогена и других половых гормонов, которые были недостаточны в организме. Если, к большому сожалению, у пациента выявлено бесплодие, то купировать его практически невозможно.
Терапия проводится для гипогонадизмов приобретенного и врожденного характера. В лучшем случае если есть наличие в резерве у больного в яичках эндокриноциты. В целом проводится терапия стимулирующего характера. У мальчиков проводится лечение препаратами негормонального происхождения. У взрослых мужчин, наоборот, применяется терапия средствами гормонального генеза. Используются препараты заменяющие андрогены и гонадотропины, но в небольших дозах. Если резервов у пациента не выявлено в яичках, то заместительная терапия тестостерона в обязательном случае, то есть всю жизнь. Гипогонадизм вторичного происхождения независимо от возрастных критериев проводится в целях стимуляции гормонов. Используются гонадотропины, которые комбинативно сочетаются с гормональными средствами полового характера. Как вторичной терапией, хорошо воздействует на пациента терапия общеукрепляющего характера, а также физкультура в лечебных целях.
Хирургическое вмешательство проводится с целью трансплантации репродуктивного органа – яичка. При выявлении у пациента крипторхизма, то проводится вправление яичка на свое положенное место. Для исключения осложнения – некроза. При маленьком половом члене, проводится операция, которая положительно сказывается на его размере. В определенных источниках такая операция называется фаллопластика.
Для улучшения косметического состояния репродуктивной системы, применяется имплантация яичка синтетического плана. Обычно такое используется тогда. Когда яичко не опустилось по своему паховому каналу в мошонку. Технические компоненты, которые необходимы для проведения вышеуказанных операций, являются микроскопического плана.
- Нормализуется нормальный процесс развития признаков полового характера. Особенно развитие вторичного плана.
- Незначительное улучшение признаков потенции.
- Значительное снижение проявлений сопутствующего плана. Особенно это касается признаков остеопороза, а также недостаточное формирование костных признаков опорно-двигательного аппарата.
Значительную роль при лечении такого заболевания является своевременное обращение к врачу за помощью. Ведь запущенные процессы такой патологии в дальнейшем тяжело купируются, и прогноз менее благополучный.
В свою очередь, гипогонадизм женского плана является также неблагоприятным явлением. Наблюдается недоразвитость и гипофункциональность яичников, то есть желез полового генеза. Такие процессы происходят либо с самого рождения малыша, либо вследствие травматизации на момент родов. В теле женского организма происходит тот факт, что отсутствует нормальное количество женского гормона для развития репродуктивной системы и вторичного полового развития. Этот процесс провоцирует развитие высокой продукции гонадотропинов, которые формируются в гипофизе. Они активно стимулируют яичники у женщины. Если изучить сыворотку крови у женского организма, то там можно выявить огромное количество гормонов. Таковыми у женщины может быть лютеинизирующего и фолликулостимулирующего происхождения. Но насчет эстрогенов, их количество несколько снижено.
Низкий уровень эстрогенов приводит к снижению развития, а также различным признакам атрофии органов репродукции. Кроме того, недостаточно развиваются молочные железы. Первичная аменорея типична для всех женщин с таким диагнозом. Существует основной закон, если наблюдались изменения патологического плана в период до пубертатного развития. То признаки развития половых проявлений вторичного генеза полностью отсутствуют.
Если изучать различные проявления гипогонадизма различных типов, в том числе первичного плана, то они относятся больше к врожденному происхождению. Таковыми врожденными патологическими процессами являются:
- Синдром Шерешевского – Тернера.
- Гипоплазия яичников врожденного происхождения.
- Процессы инфекционного генеза. Это может быть туберкулез, сифилис, паротит эпидемического происхождения.
- Хирургическая резекция яичников.
- Излучение ионизирующего плана. Рентгеновские лучи чаще всего.
- Поражение яичников идиопатического генеза.
Кроме того, наблюдается факт феминизации тестикулярного плана. Данное состояние предусматривает внешность женского плана, когда генотип мужской. Такое явление диагностируется только при врожденном гипогонадизме. В редких случаях у женщин можно выявить при диагностике яичников поликистоз.
Если у женщины в результате диагностических мероприятий выявлено гипогонадизм вторичного плана, то можно определить причины появления. Основными среди таких причин является:
- Патология со стороны гипоталамуса и гипофиза. В данном случае наблюдается отсутствие синтеза гонадотропа, который отвечает за функциональную деятельность яичников.
- Воспалительные процессы в области головного мозга. Такими недугами могут быть менингиты, арахноидиты и энцефалиты.
- Опухолевидные процессы в области гипофиза и гипоталамуса непосредственно приводит к резкому снижению синтеза гонадотропов, что жизненно важно для яичников.
- Зная причину заболевания у женщин, можно с легкостью выстроить тактику лечения и помочь пациенту.
Причины возникновения первичного врожденного вида гипогонадизма следующие:
- синдром Клайнфельтера, когда количество тестостерона снижено вдвое;
- анорхизм, когда есть патологии в развитии яичек, либо органа нет;
- синдром Шерешевского-Тернера.
Причины возникновения первичного приобретенного вида гипогонадизма следующие:
- травмы яичек;
- последствия лучевой, химиотерапии;
- поражение яичек токсическими веществами;
- запоздалая терапия крипторхизма;
- ложный синдром Клайнфельтера, когда выявляется дефицит функций клеток, задача которых – вырабатывать тестостерон.
Причины вторичного врожденного вида гипогонадизма следующие:
- синдром Кальмана, когда выявляется задержка в половом развитии;
- синдром евнуха, когда есть возможность оплодотворения, а в крови – недостаточное число лютеинизирующего гормона;
- генетические заболевания.
Факторы вторичного приобретенного вида гипогонадизма следующие:
- опухоли гипофиза, гипоталамуса;
- облучение мозга;
- операция по удалению перечисленных выше опухолей;
- кровоизлияние, новообразования в мозгу;
- адипозогенитальная дистрофия.
Клиническая картина варьируется в зависимости от возраста пациента. В препубертатном периоде симптоматика следующая:
- у ребенка короткое туловище, удлиненные конечности (т.н. евнухоидная внешность);
- при нормальной численности соматотропного гормона рост ребенка высокий, при низкой – маленький (карликовый);
- гинекомастия;
- подкожные жиры распределяются по женскому типу;
- высокий (женский) голос;
- нет волос на лобке и в подмышках;
- член длиной до 5 см;
- недоразвитая мошонка;
- непробужденное либидо;
- бледная кожа.
В постпубертатном периоде симптоматика следующая:
- слабая редкая эрекция;
- отсутствие либо слабый оргазм;
- не выделяется сперма;
- снижается либидо;
- тонкие, мягкие волосы на голове;
- мало волос на лице, спине, груди, паху, в подмышках;
- бледная кожа;
- длина пениса до 9 см;
- яички мягкие, дряблые.
Диагностировать гипогонадизм не сложно, врач оценивает жалобы, анамнез, результаты лабораторного, а также инструментального исследования и делает выводы.
В анамнезе имеет значение следующая информация:
- нормальность половых органов к моменту появления на свет;
- наличие операций на головном мозгу, половых органах ;
- травмы мозга, половых органов;
- наличие либо отсутствие либидо;
- качество и количество семяизвержения;
- качество оргазма.
Врач оценивает рост, массу пациента, окружность талии для оценки типа телосложения, соответствия развития возрасту. Оценивается состояние мышц, грудных желез, характер оволосения.
Важными показателями будут следующие:
- количество тестостерона;
- уровень глобулина;
- количество гонадотропных гормонов;
- анализ спермы;
- уровень пролактина.
Инструментальная диагностика включает ультразвуковое исследование органов в малом тазу трансректальным способом.
Когда подозревается поражение гипоталамуса, гипофиза, показано проведение МРТ мозга.
Клинические проявления гипогонадизма зависят от того, в каком возрасте болезнь стартует.
Симптомы заболевания в препубертатном периоде:
- длинные конечности и укороченное туловище (евнуховидная внешность);
- отсутствие или минимальный рост волос на лице, лобке и в подмышечных впадинах;
- очень высокий рост или, наоборот, карликовость;
- увеличенные молочные железы;
- дистрофия мышечных тканей;
- женское распределение подкожного жира, при котором он концентрируется в области талии, бедер и ягодиц;
- маленький половой член, до 5 см;
- высокий голос, который похож на женский;
- неразвитая атоничная мошонка, у которой нет пигментов и характерных складок;
- болезненная бледность кожи и слизистых оболочек.
Клиническими проявлениями гипогонадизма в постпубертатном периоде являются:
- слабая эректильная функция у полового члена;
- отсутствие эякуляции;
- галакторея;
- волосяной покров на голове нехарактерно мягкий и тонкий;
- уменьшение или отсутствие сексуального влечения (пол не важен);
- длинный половой член (более 9 см);
- слабовыраженный оргазм или его отсутствие;
- бледность (синюшность) кожи и слизистых;
- нехватка волосяного покрова на теле и лице;
- мошонка умеренно пигментирована.
- Отсутствие или малое количество сперматозоидов в семенной жидкости (согласно результатам спермограммы ).
- Недоразвитость половых органов.
- Импотенция.
- Ожирение вследствие нарушения обмена веществ – гипотериоза.
- Нарушения в работе органов эндокринной системы – надпочечников и щитовидной железы.
- Психологические расстройства, выраженные в депрессивности, бессонницах, повышенной раздражительности и утомляемости.
- Диагностированное бесплодие (гипогонадизм является причиной мужского бесплодия в 40-60% случаев).
В случаях, когда гипогонадизм развивается до полового созревания, симптомы заболевания могут пополнить: худощавое телосложение, высокий голос, тонкая кожа, оволосение и распределение веса по женскому типу, а также задержка психологического развития.
Вторичный гипогонадизм может развиваться по целому ряду причин.
Врожденные формы связаны с:
- синдромом Каллмена (гипогонадизм и нарушение обоняния);
- синдром Прадера-Вилли (генетическая патология, сочетающая ожирение, гипогонадизм и низкий интеллект);
- синдром Лоренса-Муна-Барде-Бидля (генетическая патология, сочетающая ожирение, гипогонадизм, пигментную дегенерацию сетчатки и низкий интеллект);
- синдром Мэддока (выпадение гонадотропной и адренокортикотропной функций гипофиза);
- адипозогенитальная дистрофия (сочетание ожирения и гипогонадизма);
- идиопатический гипогонадизм (причина неизвестна).
Изолированный идиопатический гипогонадизм может быть связан с неблагоприятным воздействием на плод в момент внутриутробного развития. Избыток хорионического гонадотропина в крови матери, нарушения функции плаценты, интоксикация, воздействие лекарственных средств может негативно сказаться на формирующихся гипофизе и гипоталамусе.
Приобретенный вторичный гипогонадизм может быть вызван:
- сильными стрессами;
- недостатком питания;
- опухолью (злокачественной или доброкачественной);
- энцефалитом;
- травмой;
- операцией (например, удалением аденомы гипофиза);
- облучением головы и шеи;
- системными заболеваниями соединительной ткани;
- сосудистыми заболеваниями головного мозга.
источник
 Диагностику начинают с тщательного сбора анамнеза пациента, предъявляемых им жалоб. Затем проводят инструментально-лабораторные исследования.
Диагностику начинают с тщательного сбора анамнеза пациента, предъявляемых им жалоб. Затем проводят инструментально-лабораторные исследования.
 Диагностику начинают с тщательного сбора анамнеза пациента, предъявляемых им жалоб. Затем проводят инструментально-лабораторные исследования.
Диагностику начинают с тщательного сбора анамнеза пациента, предъявляемых им жалоб. Затем проводят инструментально-лабораторные исследования. Большинство стадий развития яйцеклетка проходит в организме плода
Большинство стадий развития яйцеклетка проходит в организме плода
 Опухоль гипофиза часто приводит к изменениям зрения
Опухоль гипофиза часто приводит к изменениям зрения Плотность костей позвоночника вычисляется методом денситометрии
Плотность костей позвоночника вычисляется методом денситометрии Для выявления опухоли гипофиза используется метод компьютерной (магнитно-резонансной) томографии
Для выявления опухоли гипофиза используется метод компьютерной (магнитно-резонансной) томографии Для синдрома Тернера-Шерешевского характерно наличие крыловидных складок на шее
Для синдрома Тернера-Шерешевского характерно наличие крыловидных складок на шее