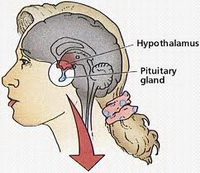
Основой репродуктивной системы женщины является связь гипоталамус — гипофиз — яичник, правильное функционирование которой обеспечивает созревание полноценной яйцеклетки, изменение структуры эндометрия, необходимое для нормальной имплантации эмбриона, правильное функционирование эпителия маточных труб для продвижения оплодотворенной яйцеклетки в матку, имплантацию и сохранение ранней беременности.
Высшим органом регуляции гипоталамо-гипофизарно-яичниковой системы является центральная нервная система, путем целого комплекса прямых и обратных взаимодействий обеспечивающая стабильность работы системы репродукции.
Гипоталамус (участок головного мозга) является центром регуляции менструального цикла. С помощью рилизинг-гормонов гипоталамус управляет работой гипофиза (железа в основании головного мозга). Гипофиз в свою очередь регулирует работу всех желез внутренней секреции — вырабатывает фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ). Под влиянием гормонов гипофиза (ФСГ, ЛГ и пролактина) осуществляются циклические изменения в яичниках — созревание яйцеклетки и овуляция.Так же уровень АМГ- гормон вырабатывается фолликулами яичников женского организма , показатель репродуктивной возможности конкретной женщины.Средними показателями уровня антимюллерова гормона являются цифры от 1 до 12 нг/мл. эти показатели свидетельствуют о высоком овариальном резерве.Амг для эко должно быть не менее 1,0 нг/мл
При большинстве гипоталамо-гипофизарных заболеваний у женщин развивается менструальная дисфункция вплоть до аменореи.
Эта патология характеризуется снижением уровня гормонов гипоталамуса, приводящее к гипоменструальному и гиперменструальному (реже) синдрому, – скудные или обильные менструации.
У женщин с гипоталамо-гипофизарной недостаточностью матка уменьшена, шейка матки имеет коническую форму, трубы удлиненные, тонкие, извитые, влагалище узкое. Такое патологическое состояние называют половым инфантилизмом. Такие анатомические особенности половых органов играют определенную роль в происхождении бесплодия, но основное значение имеет отсутствие овуляции.
Лечение эндокринного бесплодия проводится в зависимости от характера и локализации патологического процесса.
При гипоталамо-гипофизарной недостаточности и явлениях инфантилизма используется гормонотерапия. Лечение должно проводиться строго по назначению врача-гинеколога под регулярным контролем количества половых гормонов (эстрогена) в крови и моче.
Причинами дисфункции гипоталамо-гипофизарной системы могут быть физический или психический стресс, инфекционные заболевания (менингит, энцефалит), заболевания носоглотки (тонзиллит, гайморит), травмы, недосыпание,недостаточное содержание витаминов в организме женщины,голодание. В результате чего нарушается выработка гормонов.
Гипоталамо-гипофизарной дисфункцией страдают больные с расстройствами менструального цикла: недостаточность лютеиновой фазы, ановуляторные циклы (отсутствие овуляции) или аменорея. Отмечается повышенная секреция эстрогенов и высокий уровень пролактина и гонадотропина в крови (гормонов, синтезирующихся в гипоталамусе). Недостаточное количество ФСГ приводит к отсутствию роста фолликулов, ановуляции, и как следствие, к бесплодию.
К этой же группе можно отнести женщин с повышенным уровнем выработки яичниками андрогенов (гормонов, отвечающих за мужские половые признаки). Постоянно высокий уровень андрогенов приводит к подавлению овуляции и может вызвать гирсутизм (повышенное оволосение), угревую сыпь (акне), ановуляцию, отсутствие менструаций.
У женщин с гипоталамо-гипофизарной дисфункцией лечение зависит от уровня гормонов в крови. При наличии высокого уровня пролактина в крови перед назначением гормональной терапии проводится курс лечения, направленного на снижение выработки пролактина. На фоне проводимой гормональной терапии женщине проводят также стимуляцию овуляции определенными препаратами, что зачастую дает возможность зачать ребенка.
Одной из причин гипоталамо-гипофизарной дисфункции является недостаточность лютеиновой фазы (НЛФ) менструального цикла. Эта патология возникает при выработке желтым телом недостаточного количества прогестерона, что приводит неполноценному изменению структуры эндометрия, необходимому для нормальной имплантации эмбриона, нарушению функционирования эпителия маточных труб для продвижения оплодотворенной яйцеклетки в матку, нарушению процессов имплантации из-за тонкой структуры эндометрия. Это может привести к эндокринному бесплодию , появлению скудных кровянистых выделений за 4-5 дней до начала очередной менструации или же к самопроизвольному выкидышу на ранних сроках беременности (6-7 недель).
Гормональным проявлением недостаточности лютеиновой фазы является снижение продукции прогестерона желтым телом, сопровождающееся нормальной или повышенной секрецией эстрадиола. На клеточном уровне недостаточность лютеиновой фазы проявляется усилением клеточных делений (эндрометрий, молочная железа, миометрий). Клинически недостаточность лютеиновой фазы проявляется предменструальным синдромом, нарушениями менструального цикла, снижением фертильности, доброкачественными опухолями молочных желез и миомой матки. Причинами бесплодия при недостаточности лютеиновой фазы являются недостаточная зрелость эндометрия, затрудняющая нормальную имплантацию яйцеклетки и низкий уровень прогестерона, недостаточный для поддержки ранней беременности.
Для проведения ЭКО при микроаденоме гипофиза, как и у пациенток без такового диагноза, проводится стимуляция овуляции, которая при данном диагнозе при условии успешной терапии не противопоказана. Предпочтения для данной манипуляции отдают препаратам гонадотропинов.
Недостаточность лютеиновой фазы встречается в 25% случаев эндокринного бесплодия. Лечение бесплодия у пациенток с недостаточностью лютеиновой фазы проводится путем назначения препаратов прогестерона.
В репродуктивной системе женщины прогестерон имеет большое значение. Он отвечает за формирование благоприятной для зачатия среды в области матки, помогает имплантировать плодное яйцо и сохраняет вещество, укрепляющее эмбрион на протяжении всего периода вынашивания.Но в случаи превышение нормального количества гормона чревато для женщины появлением неприятной симптоматики такими как киста молочной железы.В этих случаях назначают узи молочных желез для эко
Для диагностики нарушений в гипоталамо-гипофизарной-яичниковой системе необходим весь спектр клинико-лабораторных, биохимических исследований крови, исследований на гормоны, рентгенологический снимок черепа (области турецкого седла, где находится гипофиз). Информативным является измерение базальной температуры. В период овуляции отмечается увеличение ректальной температуры в среднем на 1 °С. При недостаточности лютеиновой фазы отмечается укорочение второй фазы цикла, разница температуры в обе фазы цикла составляет менее 0,6 °С.
Проводится ультразвуковое сканирование роста фолликулов и толщины эндометрия в течение всего менструального цикла.
Проводится биопсия эндометрия за 2–3 дня до начала менструации, позволяющая определить функциональные возможности эндометрия, лапароскопия.
Информативным методом исследования гипофиза является компьютерная томография (КТ). Рентгеновское КТ-исследование головы позволяет выявить изменения плотности гипофиза, дифференцировать микро- и макроаденомы, «пустое» седло и кисты от нормальной ткани гипофиза.
Для диагностики новообразований гипоталамо-гипофизарной области применяется МРТ-исследование. Нормальный гипофиз на МРТ имеет очертания эллипса. МРТ позволяет различить стебель гипофиза, малейшие изменения структуры гипофиза, отдельные кисты, кистозную опухоль, кровоизлияния, кистозное перерождение гипофиза. Преимущество МРТ — исследования в отсутствии рентгеновского облучения, что дает возможность многократно проводить обследования больного в динамике.
источник
Аденома гипофиза – это доброкачественная опухоль гипофиза, исходящая из его передней части (аденогипофиза).
Вес всего гипофиза составляет примерно 1 г., но это главный дирижер всей эндокринной системы организма человека.
Поэтому, при возникновении в нем даже самой маленькой опухоли появляется эндокринно-обменный синдром, проявления которого зависят от повышенной продукции того или иного гормона гормонально-активной аденомой гипофиза.
Чаще всего (в 50% случаев) среди аденом гипофиза встречается пролактинома.
Пролактинома секретирует пролактин – лактотропный гормон, стимулирующий секрецию молока в молочных железах.
Рецепторы пролактина расположены во многих органах, не только в молочных железах: в матке, в яичниках, в надпочечниках, тимусе, печени и других.
И его повышение ( гиперпролактинемия ) вызывает нарушение менструального цикла, бесплодие , снижение либидо ( нежелание заниматься сексом) , депрессию, раздражительность.
Повышение пролактина в крови бывает не только при пролактиноме. Часто причинами гиперпролактинемии являются гипотериоз и другие заболевания, но аденома гипофиза – это основная причина.
В аденоме могут быть признаки кровоизлияний в опухоль, кистозные изменения, для пролактином характерны кальцификаты. Аденомы гипофиза редко переходят в рак (не имеют признаков злокачественности), но могут прорастать в твердую оболочку мозга и кости черепа.
Клинические симптомы аденомы зависят от активации органа – мишени и направления роста опухоли. При пролактиномах примерно у трети женщин наблюдаются гипертрихоз (избыточный рост волос на теле), умеренное ожирение, акне, себорея. Основным синдромом при пролактиноме является синдром галактореи — аменореи. Нередко бывает только галакторея или аменорея.
Чаще всего аденома гипофиза сопровождается тупой головной болью , не сопровождающейся тошнотой, и не снимающейся анальгетиками, офтальмоплегией (паралич мышц глаза из-за поражения черепно-мозговых нервов), диплопия (двоение в глазах). При росте опухоли книзу появляются заложенность носа и ликворея (истечение из носа цереброспинальной жидкости).
Методы лечения аденомы, пролактиномы в частности, обусловлены выраженностью клинических проявлений.
Пролактиномы любого размера сперва лечат консервативно агонистами дофаминовых рецепторов (парлодел, достинекс (каберголин), они принимаются только по назначению и под контролем врача). Нельзя заниматься самолечением и уповать на народные методы лечения аденомы гипофиза, это чревато негативными последствиями.
На фоне грамотного длительного лечения можно разрешить беременность, так как после родов опухоль может уменьшиться.
Но в период беременности рост опухоли может ускориться, что сопровождается усилением головной боли.
При аденоме больших размеров, ее резистентности к медикаментозному лечению и нарастании офтальмологических симптомов показано оперативное лечение опухоли.
Многие боятся операции, что естественно для любого человека, а не только для пациента с аденомой гипофиза, чья нервная система находится под влиянием измененного гормонального фона. Но удаление аденомы гипофиза чаще всего проводится микрохирургическим методом, и нестабильный эмоциональный фон после этого нормализуется.
Нейрохирургическая операция проводится при больших опухолях, и если врачи говорят, что делать ее надо, значит, это действительно так. Операция и последующее облучения позволят предотвратить дальнейшее распространение аденомы и ее малигнизацию.
При пролактиномах прогноз для жизни благоприятный. Более того, после удаления аденомы гипофиза, женщина сможет избавиться от бесплодия, если причиной было именно это заболевание.
Только не надо заниматься самодиагностикой, и приписывать себе все только что прочитанные описания болезней, как студенты-первокурсники в медицинском университете.
Диагноз «Аденома гипофиза» ставится только специалистами на основе комплексного обследования.
источник
В последние годы увеличивается число женщин, страдающих различными нарушениями менструальной функции, а также возрастает количество бесплодных браков, причем среди причин бесплодия доминирующую роль играют эндокринные факторы.
Гипоталамические и гипофизарные формы бесплодия у женщин; этиология и патогенез, клинико-лабораторные данные
В последние годы увеличивается число женщин, страдающих различными нарушениями менструальной функции, а также возрастает количество бесплодных браков, причем среди причин бесплодия доминирующую роль играют эндокринные факторы.
Этиология:
1. Патология гипофиза.
• Синдром Шихена (о. гипопитуитаризм).
• Гипофизарный гипогонадизм.
• Гиперпролактинемия (пролактинома, гипотиреоз, нейролептики ).
• Гипофизарный нанизм.
• Болезнь Иценко-Кушинга.
2. Патология гипоталамуса.
• Синдром Каллмена.
• Нейрогенная анорексия.
• Перетренированность, тяжелый физический и умственный труд.
• Синдром Бабинского-Фрелиха.
Патогенез:
Данные виды бесплодия являются гипогонадотропными формами гипогонадизма. Таким образом, имеются нарушения выработки гонадотропинов (ФСГ и ЛГ), что приводит в свою очередь к нарушению деятельность регулируемых ими яичников, а также снижению в крови содержания эстрогенов, прогестерона и в моче 17-КС. Таков механизм возникновения бесплодия при синдроме Шихена, гипофизарном нанизме и гипогонадизме, синдроме Каллмена, Бабинского-Фрелиха.
При болезни Иценко-Кушинга наблюдается недостаточная стимуляция яичников гонадотропинами за счет блокады зон аденогипофиза при гиперпродукции кортикотропина.
Особое внимание следует уделить патогенезу бесплодия при гиперпролактинемии. Увеличение выработки пролактина наблюдается при пролактиноме, гипотиреозе, а также применении нейролептиков. Различают следующие группы факторов, ведущих к гиперпролактинемии:
• операции на молочной железе и грудной клетке.
• стрессы.
• избыточная пальпация молочной железы.
• избыточное употребление пива.
• избыток жирной пищи.
Увеличенное количество пролактина вызывает блок выработки ФСГ и ЛГ, приводит к снижению количества эстрогенов, аменорее и атрофии половых органов, а также снижению выработки прогестерона. Увеличенное количество пролактина в крови, высокий уровень ТТГ и бесплодие могут свидетельствовать о развитии гипотиреоза.
Клинико-лабораторные проявления:
Диагностический поиск начинается с анализа жалоб и сбора анамнеза. Наиболее характерны жалобы на нарушение менструальной функции по типу олиго- или аменореи ( первичной или вторичной ), бесплодие ( первичное или вторичное ), иногда на выделения из сосков (галакторея). Особую группу составляют больные с жалобами на избыточный рост волос на лице и теле по мужскому типу ( гирсутизм ), вульгарные угри, жирную себорею, выпадение волос на голове (алопецию ) и др. Данный симптомокомплекс является отражением гиперандрогении и будет рассмотрен отдельно.
Клиническое обследование должно включать:
— оценку роста и массы тела с вычислением индекса массы тела;
— оценку фенотипа ( женский, мужской );
— оценку состояния кожи ( цвет, влажность или сухость, наличие стрий, себореи, вульгарных угрей, характер полового оволосения, состояние волос на волосистой части головы);
— оценка степени развития молочных желез, наличие или отсутствие галактореи, тяжистых или узловатых уплотнений;
— гинекологическое бимануальное исследование и осмотр шейки матки в зеркалах;
— оценку общего состояния ( заторможенность, отечность, артериальное давление, пульс, изменение черт лица, увеличение размера обуви и т.д. );
— регистрацию осмотических генетических стигм ( высокое небо, короткая шея, бочкообразная грудь и др.).
Кроме общеклинического исследования, применяются функциональные тесты — измерение базальной, или ректальной температуры в течение не менее 3-х месяцев, оценка состояния цервикальной слизи ( симптом «зрачка», симптом натяжения слизи, симптом арборизации), кольпоцитология вагинального мазка с подсчетом индекса созревания и кариопикнотического индекса.
При бесплодном браке обязательным является обследование мужа: (сперматограмма, посткоитальный тест, консультация андролога).
Для уточнения уровня нарушения репродуктивной и других систем используют весь спектр современных методов обследования, включающий ЭЭГ,РЭГ, рентгенологические методы, КТ,МРТ, УЗИ, лапароскопию, гистероскопию с морфологическим исследованием. Кроме того, в ряде случаев необходимо определение уровня гипофизарных ( ЛГ, ФСГ, ПРЛ, ТТГ, СТГ и АКТГ ) и стероидных гормонов — Э-2 и других фракций эстрогенов, прогестерона, тестостерона, андростендиона, дегидроэпиандростерона ( ДЭА ) и его сульфата, 17-гидроксипрогестерона, кортизола и т.п. При необходимости проводят генетическое обследование.
При одновременном снижении уровней Э-2, ЛГ и ФСГ на фоне нормального содержания пролактина речь идет о вторичной гипофункции яичников, обусловленной выпадением их стимуляции со стороны гипоталамо -гипофизарной системы, т.е. о гипогонадотропной гипофункции яичников.
К гипогонадотропной гипофункции яичников условно относят так называемую нормогонадотропную гипофункцию, при которой базальный уровень гонадотропных гормонов не снижен. Однако, при определении частоты и амплитуды секреторных импульсов ЛГ и ФСГ обнаруживают нарушение циклического ритма их секреции.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Гипогонадотропный гипогонадизм (ГГ) — заболевание, в основе которого лежит гипоталамо-гипофизарная недостаточность, сопровождающаяся задержкой полового развития центрального генеза, дефицитом эстрогенов.
Краткая информация о гипоталамусе, гипофизе и о механизмах работы данных органов изложена в статьях: «Бесплодный брак. Физиология женской репродуктивной системы» и «Бесплодный брак. Репродуктивная система женщины».
Данный вид бесплодия встречается в 15-20% случаев аменореи.
По времени развития различают врождённый и приобретённый ГГ.
По уровню повреждения различают гипоталамическую и гипофизарную формы.
По степени тяжести выделяют лёгкую, средней тяжести и тяжёлую формы.
Приобретённая недостаточность гонадотропинов — следствие воздействия внешних неблагоприятных факторов и может быть обратимой:
• аменорея (отсутствие менструации) при неврогенной анорексии (отказе от еды)
• при быстром снижении массы тела
• аменорея физической нагрузки – при чрезмерных физических нагрузках. Данное явления характерно для спортсменок.
• психогенная аменорея. Исчезновение месячных вследствие психического перенапряжения или стрессов
• послеродовый гипопитуитаризм (синдром Шиена). Как правило появляется вследствие обильной кровопотери в родах.
По причине недостаточности гипоталамо-гипофизарной системы отсутствует её циклическое стимулирующее влияние на яичники, развивается вторичная недостаточность яичников, обусловливающая отсутствие овуляции и дефицит эстрогенов. При этом анатомически и функционально яичники полноценны. Также изначально анатомически и функционально полноценны все половые органы женщины, но в условиях длительного состояния сниженного уровня эстрогенов органы репродукции претерпевают определенные дегенеративные изменения, несовместимые с наступлением беременности.
Бесплодие при ГГ относится к эндокринным формам. Основная причина бесплодия у женщин с ГГ — отсутствие роста фолликулов и овуляции. Это происходит из-за отсутствия стимулирующего влияния гонадотропинов (ФСГ, ЛГ) на фолликулярный аппарат яичников. Отсутствие гонадотропинов может быть обусловлено нарушением выработки гипофизом данных гормонов в условиях адекватной секреции Гн-РГ или отсутствием гипоталамической секреции Гн-РГ. Так же встречаются формы характеризующиеся дефектами гормонов Гн-РГ, ЛГ, ФСГ или дефектами их рецепторов на поверхности клеток мишеней.

Дефицит эстрогенов в организме женщины обусловливает характерные особенности внешности:
• Тип телосложения евнухоидный: высокий рост за счёт увеличения длины ног, увеличение длины рук, уменьшение поперечных размеров таза, увеличение ширины плеч.
• Вторичные половые признаки недоразвиты, реже отсутствуют, особенно это касается молочных желёз.
• Молочные железы у женщин с ГГ недоразвиты, иногда значительно, но могут быть нормально развиты, в зависимости от выраженности дефицита эстрогенов. При рентгенологическом или УЗИ исследовании часто выявляют полное замещение железистой ткани молочной железы жировой тканью с участками уплотненной соединительной ткани преимущественно в преареолярных (околососковых) областях. У части больных (18%) обнаруживают фиброзно-кистозную мастопатию.
• Оволосение в подмышечных впадинах и на лобке скудное или умеренное.
• Гинекологическое исследование выявляет гипоплазию наружных и внутренних половых органов. Слизистая оболочка влагалища тонкая, сухая, неэластичная. Шейка матки уменьшена, наружный зев точечный. Матка значительно уменьшенных размеров, иногда не удаётся прощупать матку отдельно от шейки. Яичники так же не прощупываются. Гипоплазия (недоразвитие) матки более выражена, чем недоразвитие яичников. Выраженное уменьшение размеров матки и яичников выявляют и при УЗИ органов малого таза.
Лабораторно инструментальные исследования
Основа диагностики ГГ, как и других форм эндокринного бесплодия, это гормональное исследование.
Характерные показатели при гипогонадизме:

1. Ввиду низкой эстрогенной насыщенности прогестероновая проба и проба с кломифеном у пациенток с ГГ отрицательная.
2. Циклическая гормональная проба — положительная.
Приведенные выше примеры лабораторной диагностики носят своей целью определение функционального состояния репродуктивной системы.
• ГГ с лёгкой степенью гипоталамо-гипофизарной недостаточности. При позднем наступлении менструации с нерегулярными скудными выделениями менструации исчезают вовсе. Телосложение пропорциональное. Молочные железы развиты с жировым замещением железистой ткани. Размеры матки и яичников соответствуют возрасту 12-13 лет. Уровни гонадотропинов в крови: ЛГ 5,8 МЕ/л (3,6-9,3 МЕ/л), ФСГ 2,6 МЕ/л (1,3-3,8 МЕ/л), эстрадиол — 50 пмоль/л (25,7-75,3 пмоль/л).
1. УЗИ органов малого таза для определения степени гипоплазии матки и яичников
2. липидограмма
3. исследование минеральной плотности костной ткани для выявления и профилактики возможных системных нарушений на фоне длительной гипоэстрогении
• ГГ с умеренной степенью гипоталамо-гипофизарной недостаточности. При наступлении менструации, но после 2-4 редких менструаций цикл исчезает. Телосложение диспропорциональное. Молочные железы недоразвиты, уменьшены в размере с жировым замещением железистой ткани. Размеры матки и яичников соответствуют возрасту 10-11 лет. Уровни гонадотропинов в крови: ЛГ 2,0 МЕ/л (1,7-2,5 МЕ/л), ФСГ 1,3 МЕ/л (1,1-1,6 МЕ/л), эстрадиол 30 пмоль/л (22,8-37,2 пмоль/л).
• ГГ с тяжёлой степенью гипоталамо-гипофизарной недостаточности. Полное отсутствие менструации, клинически больные характеризуются евнухоидными чертами телосложения. Молочные железы визуально отсутствуют или очень слабо развиты, с полным жировым замещением железистой ткани. Размеры матки и яичников женщины соответствуют таковым в возрасте 2-7 лет. Уровни гонадотропинов в крови: ЛГ 1,8 МЕ/л (1,3-2,4 МЕ/л), ФСГ ниже 1 МЕ/л, эстрадиол: ниже 30 пмоль/л.
Лечение бесплодия складывается из двух этапов: подготовительный этап и индукция овуляции.
1. На подготовительном этапе производят заместительную циклическую гормонотерапию последовательным назначением эстрогенов и гестагенов с целью коррекции гормонального статуса женщины. Так же производится стимулирование роста и развития женских половых органов: увеличения размеров матки, роста эндометрия, формирования рецепторного аппарата в органах-мишенях, что повышает эффективность последующей стимуляции овуляции. Длительность подготовительной терапии определяется в зависимости от выраженности гипогонадизма и составляет в среднем 3-12 месяцев.
2. Индукция овуляции производится гонадотропинами и преследует цель – осуществление овуляции. Адекватность назначенного лечения оценивается посредством УЗИ исследования фолликулов яичников. Адекватность дозы применяемых препаратов оценивают по динамике роста фоллликулов (в норме — 2 мм в сутки). При медленном росте фолликулов дозу увеличивают, при слишком быстром росте — снижают. Медикаментозное лечение продолжают до образования зрелых фолликулов диаметром 18-20 мм. Затем в/м однократно вводят определенную дозу хорионического гонадотропина (ХГЧ). Под контролем УЗИ наблюдают за овуляцией – отсутствие доминантного фолликула говорит о том, что произошла овуляция.
После констатации овуляции проводят поддержку лютеиновой фазы цикла препаратами из группы гестагенов.
Профилактика развития бесплодия при дефиците эстрогенов включает заместительную терапию. Исходя из механизме развития заболевания, общепризнанна необходимость проведения заместительной терапии женскими половыми гормонами — эстрогенами и гестагенами, цель которой — формирование женской внешности.
• В период полового созревания — для формирования женского типа телосложения, нормального развития половых органов, молочных желёз и вторичных половых признаков, а также для достижения нормальной массы костной ткани. Необходимы ранняя диагностика ГГ и своевременное назначение заместительной гормональной терапии (с 16-18 лет), продолжение её по возможности непрерывно до 20-23 лет.
• В репродуктивный период — перед индукцией овуляции в качестве подготовки к беременности желательна заместительная гормональная терапия в течение 3 месяцев. После беременности, родов и лактации необходима заместительная гормональная терапия виде длительных курсов минимум в течение 12 месяцев с целью профилактики остеопороза.
• В период после рождения ребенка — необходимы диагностика системных изменений, вызванных гормональными нарушениями и их коррекция с помощью заместительной гормональной терапии, фитотерапии и специфических препаратов для лечения остеопороза. Заместительную гормональную терапию при гипогонадотропном гипогонадизме у женщин можно продолжать до возраста естественной менопаузы (45-50 лет).
Автор: Ткач И.С. врач, хирург офтальмолог
источник
Дата публикации: 20.04.2017 2017-04-20
Статья просмотрена: 2694 раза
Романенко В. А., Теплякова М. А., Шабаева В. И. Гормональные нарушения при аденоме гипофиза как причина бесплодия // Молодой ученый. 2017. №14.2. С. 36-39. URL https://moluch.ru/archive/148/41929/ (дата обращения: 18.07.2019).
Представлена информация об аденоме гипофиза и расстройствах менструального цикла, встречающихся при данном заболевании и приводящих к бесплодию. Особое внимание уделено современной классификации аденом гипофиза, их распространенности, рассмотрены варианты этой доброкачественной опухоли и клинические проявления, диагностика. Отмечены возможности и варианты лечения при каждом из них. Подробно описаны нарушения фертильности женщин при данной патологии.
Ключевые слова: аденома гипофиза, доброкачественная опухоль, фертильность, менструальный цикл, пролактинома, МРТ, соматотропинома, аменорея
Проблемы бесплодия продолжают будоражить умы людей, на первом месте идет стерильность воспалительного генеза [7,9,10,8,6], на втором гормональное бесплодие [11].
Влияние аденомы гипофиза на нарушения менструального цикла и репродуктивной функции остаётся актуальной проблемой современной гинекологии [12]. Аденома гипофиза — это доброкачественное новообразование, происходящее из железистой ткани аденогипофиза, явлениями чего будут возникновения гипер- или гипосекреция гормонов. Между всеми интракраниальными опухолями занимает третье место по встречаемости после глиом и менингиом [1]. Процент встречаемости данного заболевания между всеми первичными опухолями ЦНС составляет от 7,3 до 18 % и выявляется в возрасте от 20 до 50 лет. Чаще встречается у женщин 20–30 и 50–60 лет [2]. Помимо серьезных неврологических расстройств, данная патология может привести к не менее серьезным нарушениям репродуктивной функции женщин.
Целью нашей работы явилось изучение особенностей вариаций аденом гипофиза и нарушений менструального цикла при данной патологии.
Репродуктивная система женщины представлена по типу функциональной системы [11], в которой все компоненты взаимодействуют в целях обеспечения различных полезных адаптивных результатов (Анохин П. К., 1974). Менструальный цикл (МЦ) является неотъемлемой частью этой структуры, и его регуляция осуществляется по принципу обратной связи, которая обеспечивается правильным синхронным взаимодействием всех уровней [3]. Гипофиз, а точнее, его передняя доля — аденогипофиз, которая синтезирует гонадотропные гормоны, представляет собой третий уровень из пяти. Поэтому, функциональные и органические поражения этого органа получают отклик со стороны репродуктивной системы женщины в виде расстройств МЦ и половой функции, сложностей с зачатием, бесплодия.
Различат следующие классификации аденом гипофиза:
- По гормональной активности аденомы гипофиза делятся на гормонально активные (ГА) и гормонально неактивные (НАГ). Гормонально активные аденомы могут клинически себя никак не проявлять, если количество вырабатываемого гормона незначительно выше или ниже нормы, но если выработка или недостаток гормона усиливается, то появляется соответствующий симптом.
- По гистологическому критерию подразделяются на:
– микроаденома (не более 10мм);
Рассмотрим наиболее распространенные из них.
Пролактиномы наиболее часто встречаются среди аденом гипофиза и составляют 40–50 % от них. Это гормонально активная опухоль, секретирующая повышенное количество пролактина. Наблюдается у женщин детородного возраста в 6–10 раз чаще, чем у мужчин. В норме пролактин вместе с фолликулостимулирущим (ФСГ) и лютеинизирующим гормонами (ЛГ) оказывает регулирующее действие на фертильную функцию женщины. К функциям пролактина можно отнести:
– синхронизирует созревание фолликула и овуляцию совместно с ЛГ;
– поддерживает существование желтого тела и образование прогестерона через участие в синтезе холестерина;
– подготавливает молочные железы к лактации;
– регулирует объем и состав амниотической жидкости;
– стимулирует молокообразование в альвеолах молочных желез во время лактации [3].
Таким образом, пролактин — один из основных гормонов, необходимых для репродукции, от него зависит овуляция, лактация. Верхней границей нормы пролактина у женщин является 25нг/мл(500 мЕД/л), это значение необходимо для диагностики гипер- или гипопролактинемии.
По локализации в пределах гипофизарной ямки и своим размерам пролактиномы делятся на:
- Интрасселярные микропролактиномы (пролактинсекретирующие аденомы диаметром до 1 см, находящиеся в пределах турецкого седла);
- Экстрасселярные макропролактиномы (пролактинсекретирущие аденомы диаметром более 1 см, выходящие за пределы турецкого седла).Размеры опухоли во многом определяют симптоматику и выбор терапии [5].
В основе патогенеза лежит патологическое повышение в крови концентрации пролактина, которое ведет к:
– нарушению рецепции к ЛГ, препятствует секреции тестостерона гранулезными клетками фолликула,в результате чего эстрогенов становится меньше;
– нарушению фолликулогенеза и развитию желтого тела — овуляции;
– формированию стойкой гипофункции яичников, недостаточности лютеиновой фазы, ановуляторные циклы, олигоменореи, аменореи [3].
Клинические проявления пролактиномы обусловлены повышенной секрецией пролактина и сдавлением опухолью близлежащие ткани.
Основными симптомами будут:
– нарушения МЦ (цикл нерегулярный, удлинение цикла до 40 дней, отсутствие овуляции, аменорея). Аменорея (отсутствие менструаций) носит гипогонадотропный характер, обусловлена первичной недостаточностью гипофиза и вторичной яичниковой недостаточностью) [3,4];
– галакторея (выделение грудного молока из молочных желез, не связанное с послеродовым периодом). Молоко может выделяться по каплям при надавливании на сосок либо независимо от контакта. Так же сочетание галактореи и аменореи носит название синдрома Форбса-Олбрайта [3];
– так как отсутствует овуляция — невозможно забеременеть;
– дефицит эстрогенов приводит к увеличению массы тела, задержки жидкости в организме, утрате либидо (половое влечение), диспареунии (болезненный коитус).
Что касается неврологической симптоматики, то она будет представлена:
– головными болями, обычно постоянного характера (за счет сдавления опухолью диафрагмы турецкого седла, иннервируемого тройничным нервом);
– зрительными нарушениями — от снижения цветоощущения до гемианопсии и потери зрения (при супраселлярном распространении опухоли с компромацией перекреста зрительных нервов);
– офтальмоплегией, диплопией, птозом
– болевыми ощущениями кожи области нижнего века, латерального угла глаза, верхней части щеки (нейропатия второй ветви тройничного нерва) [5].
Диагностику пролактиномы можно представить следующими действиями:
- Данные анамнеза и осмотра;
- УЗИ;
- Исследование уровня пролактина;
- Рентгенография турецкого седла;
- Микроаденому позволяет обнаружить МРТ с введением контрастного вещества.
В анамнезе пациентка обычно указывает на нарушения менструального цикла, бесплодие, головные боли, выделение молозива из молочных желез.
На УЗИ можно обнаружить уменьшение матки и яичников, поликистозные изменения в яичниках.
Необходимо определить концентрацию пролактина в сыворотке крови. Взятие крови осуществляется в 8–9 утра (т.к выработка пролактина носит циркадный характер ритма), в начале первой фазы цикла [5]. Существуют определенные значения для микроаденом (1500–400 МЕ/л)- и макроаденом (>8000 МЕ/л).
Рентгенография позволяет выявить опухоль, но если это не микроаденома. Для более качественной и точной визуализации применяют МРТ с введением контрастного вещества, 83–87 % микроаденом гипофиза диагностируются именно этим методом.
При пролактиномах проводят медикаментозное (основное), хирургическое и лучевое лечение. Основные цели при консервативном лечении пролактином:
- Контроль над уровнем пролактина;
- Наблюдение за размерами опухоли с целью восстановления дефектов полей зрения и функции черепно-мозговых нервов;
- Сохранение или восстановление функции гипофиза;
- Предупреждение вероятности рецидива и прогрессирования болезни.
Медикаментозная терапия будет представлена препаратами из группы агонистов дофамина (бромокрипин, абергин, каберголин) [3].
Транссфеноидальная хирургия — метод выбора при хирургическом лечении.
Лучевая терапия применяется если выше перечисленные методы неэффективны или как дополнение к ним, основной метод — радиохирургия.
Соматотропинома — это аденома гипофиза, гиперпродуцирущая соматотропный гормон (гормон роста-ГР). Составляет 20–25 % от общего числа аденом гипофиза. Заболевание чаще развивается в зрелом возрасте, 30–50 лет. Данное расстройство отличается низким качеством жизни, ранней инвалидизацией и невысокой выживаемостью.
Основной клинический синдром — это акромегалия, то есть увеличение отдельных частей тела и внутренних органов (чаще нос, конечности, язык). Нарушения менструального цикла могут быть такими же, как и при пролактиноме. Так же присутствуют жалобы на повышенную потливость, сонливость, быструю утомляемость, непереносимость жары, боли в конечностях и суставах. Нервно-офтальмологический синдром аналогичен пролактиноме.
Диагностика представляет собой комплекс процедур как при диагностике пролактиноме, только в крови исследуют концентрацию соматотропина и инсулиноподобного ростового фактора-1 (ИРФ-1), а так же при отсутствии подавления уровня ГР в крови на фоне пищевой нагрузки с 75 г глюкозы (величина минимального уровня ГР (ГР-надир) > 0,4 нг/мл). Содержание в крови ИРФ-1 отражает суточный соматотропиновый секреторный статус и является базовым показателем для диагностики акромегалии.
Лечение больных затруднено из-за несвоевременной диагностики заболевания и представляет собой:
– резекцию опухоли гипофиза;
– уменьшение содержания соматотропина и ИРФ-1;
– ослабление выраженности симптомов заболевания.
Хирургический метод — основной, он представляет собой селективную аденомэктомию трансназальным транссфеноидальным доступом.
Тиреотропинома — разновидность аденомы гипофиза, характеризующаяся гиперсекрецией тиреотропного гормона(ТРТГ). Наименее распространенное новообразование — от 0,5 до 2 % среди всех опухолей гипофиза. Встречаются в любом возрасте, наиболее часто у лиц в возрасте 30–60 лет, с равной половой частотой.
Клинически проявляются синдромом тиреотоксикоза, при опухоли больших размеров выпадают поля зрения. Помимо этого часто нарушается репродуктивная функция и функции половых желез. У женщин это нарушения менструального цикла вплоть до аменореи.
Диагностируется при помощи УЗИ щитовидной железы и анализ крови на концентрацию ТРТГ (в норме 0,4 до 4 мкМЕ/мл). Целями лечения будет восстановление эутиреоза и удаление опухоли. Метод выбора — хирургический, представлен эндоскопической трансназальной либо транскраниальной аденомэктомии [6].
Таким образом, аденома гипофиза — серьезная требующая внимания и безотлагательных действий патология, охватывающая многие органы и системы, которая приводит к нарушению регуляции репродуктивной функции женщин. У пациенток может привести к различным нарушениям менструального цикла (аменореи, нерегулярность, ановуляторные циклы), которые могут значительно снизить качество жизни и привести к такой сложной медико-социальной проблеме как бесплодие. Эта патология остается актуальной и требует более тщательного обследования больных.
- Сытый В. П., Гончар А. А., Сытый Ю. В.. Аденомы гипофиза: история, распространенность, клиника, диагностика, лечение/ Журнал проблемы здоровья и экологии -2010-№ 3-с.41–50.
- Ребекевша В. Г. Оценка маркеров пролиферации в аденомах гипофиза у женщин с нарушением репродуктивной функции /Журнал акушерства и женских болезней -2010-№ 4-c.111–117.
- Радзинский, В.Е., Фукс. А. М. Гинекология. — М.; «Гэотар» — Медиа, 2014.-1000с.
- Эрол. Р. Норвиц, Джон О.Шордж. Наглядное акушерство и гинекология. –М.;«ГЭОТАР»-Медиа,2010,-160 с.
- Насыбуллина Ф.А., Вагапова Г.Р.. Проблемные вопросы диагностики и лечения пролактином/ журнал лечащий врач-2013-№ 3-с.23.
- Петров Ю. А. Современные подходы к лечению хронического эндометрита у женщин с ранними репродуктивными потерями //Владикавказский медико-биологический вестник. -2011. –Т.ХШ. -№ 20–21. –С.42–46.
- Петров Ю. А. Результаты иммуно-микробиологической составляющей в генезе хронического эндометрита //Вестник Волгоградского государственного медицинского университета. -2011. -№ 3. –С.50–53.
- Петров Ю. А. Роль иммунных нарушений в генезе хронического эндометрита //Вестник Российского университета дружбы народов. Серия: Медицина. -2011. -№ 6. — С.282–289.
- Петров Ю. А. Современный взгляд на лечение хронического эндометрита в когортах с ранними репродуктивными потерями // Вестник Российского университета дружбы народов. Серия: Медицина. -2011. -№ 6. — С.274–282.
- Петров Ю. А. К вопросам патогенеза хронического эндометрита //Вестник Российского университета дружбы народов. Серия: Медицина. -2011. -№ 6. — С.386–392.
- Петров Ю. А. Специфика репродуктивного и контрацептивного поведения студентов медицинского университета //Валеология. -2016. -№ 2. –С.31–34
- Петров Ю. А., Байкулова Т. Ю. Клинические особенности течения беременности, родов и послеродового периода у первородящих повторнобеременых женщин//Международный журнал прикладных и фундаментальных исследований. -2016. -№ 8–5. –С.719–723.
источник
- средство от грибка на руках (0)
- какое средство от грибка (0)
- дешевое средство от грибка (0)
- средство от грибка ногтей на ногах недорогое (0)
- средство от плесени и грибка (0)
- средство от грибка на ногах недорогое (0)
- средства от грибка ногтей цена (0)
- самое эффективное средство от грибка ногтей (0)
- средство от грибка на стенах (0)
- средство от грибка цена (0)
- самое эффективное средство от грибка (0)
- недорогое средство от грибка ногтей (0)
- лучшее средство от грибка ногтей на ногах (0)
- народные средства от грибка ногтей быстро (0)
- номидол средство от грибка ногтей (0)
- лучшее средство от грибка на ногах (0)
- народные средства от грибка на ногах быстро (0)
- недорогое средство от грибка (0)
- средство от грибка стопы (0)
- грибок на пальце лечение (0)
- грибок ногтей на руках лечение (0)
- грибок на ногах лечение в домашних (0)
- грибок симптомы и лечение (0)
- народное лечение грибка на ногах (0)
- грибок фото симптомы лечение (0)
- грибок пальцев ног лечение (0)
- лечение грибка кожи (0)
- грибок на руках лечение (0)
- быстрый способ лечения грибка ногтей (0)
- лечение грибка ногтей в домашних условиях самый (0)
- самое быстрое лечение грибка ногтей (0)
- лечение грибка ногтей в домашних условиях быстро (0)
- быстрое лечение грибка ногтей (0)
- лечение грибка домашним способом (0)
- препараты недорогие но эффективные (0)
- лечение грибка в домашних условиях быстро (0)
- грибок ногтей лечение недорогое лечение (0)
- быстрое лечение грибка (0)
- грибок ногтя способы лечения (0)
- способы лечения грибка (0)
- лечение грибка ногтей отзывы (0)
- лечение грибка недорого (0)
- лечение грибка ногтей народными средствами (0)
- грибок стопы лечение (0)
- мази крема от грибка (0)
- лучший крем от грибка (0)
- крем здоров от грибка (0)
- тербинафин крем от грибка ногтей отзывы цена (0)
- тинедол крем от грибка на ногах аналоги (0)
- тербинафин крем от грибка ногтей цена (0)
- крем от грибка на ногах цена аналоги (0)
- тинедол крем от грибка аналоги (0)
- тинедол крем от грибка купить в аптеке (0)
- тербинафин крем от грибка цена (0)
- тербинафин крем от грибка ногтей отзывы (0)
- tinedol тинедол крем от грибка купить (0)
- тербинафин крем от грибка отзывы (0)
- аналоги крема от грибка (0)
- тербинафин крем от грибка ногтей (0)
- тербинафин крем от грибка (0)
- крем от грибка купить в аптеке (0)
- крем от грибка ногтей отзывы цена (0)
- купить крем от грибка стопы (0)
- крем против грибка (0)
- купить тинедол крем от грибка (0)
- купить крем от грибка ногтей (0)
- крем от грибка ногтей на ногах (0)
- tinedol тинедол крем от грибка отзывы (0)
- tinedol крем от грибка отзывы (0)
- тинедол крем от грибка отзывы (0)
- крем от грибка ногтей цена (0)
- крем от грибка ногтей отзывы (0)
- nomidol номидол крем от грибка стоп (0)
- крем номидол от грибка ногтей (0)
- крем тинедол tinedol от грибка (0)
- крем от грибка стоп и ногтей (0)
- nomidol номидол крем от грибка (0)
- купить крем от грибка (0)
- крем от грибка nomidol (0)
- tinedol крем от грибка (0)
- тинедол крем от грибка цена в аптеках (0)
- номидол крем от грибка (0)
- крем от грибка отзывы (0)
- крем от грибка стопы (0)
- тинедол крем от грибка на ногах цена (0)
- крем от грибка на ногах цена (0)
- тинедол крем от грибка на ногах (0)
- тинедол крем от грибка цена (0)
- крем от грибка ногтей (0)
- крем от грибка цены (0)
- крем от грибка на ногах (0)
- тинедол крем от грибка (0)
Все процессы в организме контролируются гормонами. От гормонов зависит наше настроение, желание, внешний вид и самочувствие. Уровни некоторых гормонов передаются нам по наследству, а другие гормоны человек может сам контролировать и питанием, и препаратами. Железа, на первичном уровне вырабатывающая гормоны, которые в дальнейшем действуют на другие железы внутренней секреции, — это гипофиз.
Эта железа размером с черную семечку способна держать под контролем весь организм. Но бывают воздействия на человека или заболевания, при котором поражается гипофиз. Какое заболевание развивается при снижении или прекращении функции гипофиза?
Причины нарушения функции гипофиза. Виды гипопитуитаризма
При повреждении клеток гипофиза развивается заболевание под названием гипопитуитаризм. Это повреждение развивается из-за аутоиммунного или лучевого воздействия на организм.
Тогда гипопитуитаризм называется первичный. Основной фактор, который приводит к развитию патологических процессов в гипофизе – повышенное внутричерепное давление в полости турецкого седла, где располагается гипофиз. Клинические проявления симптомов возникают при нарушении 70% клеток гипофиза. Признаки пангипопитуитаризма развиваются при повреждении 90% клеток аденогипофиза.
Вторичный гипопитуитаризм обусловлен снижением контроля гипоталамуса над гипофизом. Рилизинг- гормоны контролируют не только функцию гипофиза, а и пролиферацию его клеток. Так, при нарушении регуляции со стороны гипоталамуса клетки гипофиза атрофируются.
При повреждении гипофиза нарушение его функции происходит постепенно и последовательно. Сначала нарушается секреция СТГ, потом секреция гонадов, позже ЛГ и ФСГ, далее ТТГ, АКТГ – в самую последнюю очередь.
Клиническая картина гипопитуитаризма. Симптомы нарушения функции гипофиза
Симптомы гипопитуитаризма могут развиваться молниеносно или постепенно. При нейрохирургических операциях по поводу опухоли гипофиза или кровоизлияния в него симптоматика развивается остро. При медленном росте гормонально неактивной микроаденомы гипофиза прогрессирование заболевания медленное.
Больные могут отмечать лишь незначительные неспецифические жалобы – головная боль, усталость, повышенная утомляемость, уменьшение толерантности к физическим нагрузкам. Часто с момента появления первых жалоб до установления диагноза проходит несколько лет.
От того, выработка каких гормонов нарушается, зависит и симптоматика.
Дефицит гормона роста :
— увеличение содержания жировой ткани и уменьшение мышечной массы;
— частые переломы костей;
— уменьшение силы в мышцах, снижение выносливости к физическим нагрузкам;
— одышка из-за снижения сократительной функции миокарда;
— снижение основного обмена;
— истончение и сухость кожных покровов, нарушение сна;
— нарушения психики — склонность к апатии, депрессии, нарушение самооценки.
Недостаточность гонадотропных гормонов (вторичный гипопитуатаризм )
— бесплодие, аменорея и нарушение регулярности менструального цикла по типу олигоменореи;
— атрофические изменения слизистой оболочки влагалища;
— уменьшение или исчезновение оволосения половых органов;
— атрофические изменения в молочных железах;
— снижение полового влечения или полное отсутствие;
— ослабление памяти, интеллектуальной активности;
— нарушения мочеиспускания, недержание мочи.
— снижение или отсутствие полового влечения, ослабление адекватных эрекций;
— отсутствие семяизвержения, ослабления интенсивности оргазма;
— уменьшение количества волос на теле и лице, их истончение, бледность кожных покровов;
— уменьшение пигментации и складчатости мошонки, снижение плотности и эластичности яичек.
Длительный дефицит половых гормонов провоцирует развитие остеопороза, нарушение в обмене липидов и раннее развитие атеросклероза у обоих полов.
Недостаточность тиреотропных гормонов:
— увеличение массы тела;
— атонические изменения в органах ЖКТ, запоры, брадикардия, снижение АД;
— сухость и бледность кожи, усиленное выпадение волос на голове;
— сонливость, вялость, апатия, снижение умственной и физической активности.
Недостаточность АКТГ (вторичный гипокортицизм):
— снижение массы тела, сильная слабость и утомляемость;
— склонность к гипогликемии, тошнота, рвота по утрам;
— нарушение аппетита, боли в животе;
— ортостатическая АГ, снижение АД.
Диагностика и лечение нарушений секреции гормонов гипофиза
Для диагностики используют лабораторные исследования (анализ крови на гормоны), инструментальные методы (МРТ головного мозга, остеоденситометрию) и тщательно собранный анамнез.
Лечение проводят с целью купирования симптомов, уменьшения недостатка гормонов и устранения причин гипопитуитаризма.
Медикаментозное лечение включает замещение недостатков гормонов синтетическими гормонами той же группы и контроль их эффективности.
Немедикаментозное лечение включает лечебную физкультуру, рациональное питание. При адреналовом кризе показана срочная госпитализация.
Хирургическое лечение может потребоваться для устранения причины гипопитуитаризма (объемного образования в области зрительного перекрестка и турецкого седла).
источник



—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
Лечение Гипофиза Бесплодии
https://vk.com/topic-302401_35677626
https://vk.com/topic-501247_37966341
https://vk.com/topic-304416_35496701
13 мар . Гипофиз — своеобразный дирижер всего эндокринологического оркестра в
. женщинам с подобными проблемами избавиться от бесплодия и .
Например, лечение обычно проводится в течение долгого времени.
Аденома гипофиза и беременность. и уповать на народные методы
лечения аденомы гипофиза , это чревато негативными последствиями. На
фоне .
Симптомы . Диагностика. Что делать при диагнозе эндокринное бесплодие .
. и ФСГ гипофизом , угнетению функций яичников, редким менструациям (по
.
Недостаток или избыток гормонов гипофиза неизбежно приводит к тяжелым
. у женщин проявляется нарушением менструального цикла, бесплодием , .
Лечение заболеваний гипофиза направлено на нормализацию уровня .
у меня тоже микроаденома гипофиза , был повышен пролактин (1.400) .. У
меня микроаденома гипофиза , диагнос поставили при лечении бесплодия .
Аденома у женщин; Беременность и новообразование; Лечение . конечно,
если проблема бесплодия крылась только в опухоли гипофиза , без .
7 июн . Аденома гипофиза может приводить к гормональному дисбалансу, .
веществ, зрительным и неврологическим нарушениям, бесплодию .
Симптомы данного заболевания, как и его классификация зависят от того .
27 янв . Кто Б и рожали с аденомой гипофиза ! . А до этого год лечилась от якобы
бесплодия , оббегала всех врачей в городе.. Akonyaтолько слушаться
врачей и довести лечение до конца. а лучше наити хорошего врача .
Причины развития эндокринного бесплодия у женщин и мужчин. Методы
лечения в зависимости от этиологии болезни. взаимосвязь между
основными регулирующими органами – гипоталамусом, гипофизом – и
яичниками.
[Архив] Аденома гипофиза , беременность. Проходила лечение — сначала
ударные дозы достинекса, затем постепенный . банальная причина
бесплодия и ее ликвилдация приводит к беременности у 85 .
Однако большой размер опухоли не исключает возможности успешного
лечения с помощью лекарственных препаратов. В мужском .
15 апр 2016 . Чем и как лечить опухоль гипофиза . Как выявить опухоль нижнего мозгового
придатка; Методы удаления опухоли питуитарной железы .
30 янв . Краткая информация о гипоталамусе, гипофизе и о механизмах работы
данных .. Лечение бесплодия складывается из двух этапов: .
Симптомы : головная боль, менструальные нарушения, маточные
кровотечения, бесплодие , ожирение, угри, себорея, снижение либидо,
аноргазмия, .
Лечение аденомы гипофиза на медицинском портале EUROLAB.
воспрепятствовать последствиям аденомы гипофиза — бесплодию ,
нарушениям .
18 авг 2009 . Довольно часто в результате описываемой дисфункции гипофиза —
гипоталамуса образуется недостаточность лютеиновой фазы, или .
Гормональное бесплодие у мужчин – это целая группа причин мужского .
будет выявлено новообразование гипофиза , то после хирургического
лечения .
Лечение женского бесплодия в позднем репродуктивном периоде .
лютеинизирующего гормона (вырабатывается в гипофизе ) в плазме крови, .
Симптомы , диагностика и лечение эндокринного бесплодия . гипогонадизм
при поражениях гипоталамуса, гипофиза или при гиперпролактинемии); .
Если аденому гипофиза не лечить медикаментозно или хирургическим
путем, размеры опухоли могут достичь критических показателей, что
повлечет .
Медикаментозное лечение бесплодия может быть показано как при . к тому,
что слаженная работа гипоталамуса, гипофиза и
источник
Женское бесплодие — это заболевание, которое беспокоит многих. Согласно статистике — почти каждая 3 супружеская пара встречается с бесплодием. И в 45% случаев — именно женщина, оказывается неспособной родить ребенка. К сожалению с каждым годом, в результате экологических и экономических проблем, таких женщин становится все больше и больше.
К причинам женского бесплодия можно отнести различные факторы, связанные как с патологией репродуктивной системы женщины, так и с заболеваниями организма в целом.
К числу основных причин бесплодия относят следующие заболевания:
• воспалительные заболевания половых органов
• недоразвитие половых органов (инфантилизм и гипоплазия)
• эндометриоз матки, труб и яичников
• заболевание желез внутренней секреции
• неправильные положения половых органов
• экстрагенитальные заболевания (ревматизм, туберкулез и др.)
• неполноценное в количественном и качественном отношении питание
• опухоли половых органов
• иммунологические факторы
В зависимости от уровня поражения женской репродуктивной системы принято различать такие формы женского бесплодия:
• расстройство овуляции (35-40%), что в основном связано с расстройствами в деятельности желез внутренней секреции
• трубное бесплодие (20-30%) — обусловлено патологией маточных труб
• бесплодие, связанное с развитием различных гинекологических заболеваний (15-25%);
• иммунологическое бесплодие (2%).
Но не всегда возможно объяснить все причины бесплодия, поэтому выделена группа больных с так называемым необъяснимым бесплодием, причину возникновения которого применяемыми методами исследования установить не удается.
Такое бесплодие характеризуется нарушением процесса овуляции (выхода яйцеклетки из созревшего фолликула в яичнике). Вариантов эндокринных расстройств, ведущих к бесплодию, очень много. Основным проявлением этих расстройств является ановуляция — отсутствие овуляции, причина которой заключается в нарушении гипоталамо-гипофизарно-яичниковой системы.
Основные группы нарушений в эндокринной системе:
• I группа — гипоталамо-гипофизарная недостаточность
• II группа — гипоталамо-гипофизарная дисфункция
• III группа — яичниковая недостаточность
• IV группа — врожденные и приобретенные нарушения половой системы
• V группа — гиперпролактинемия при наличии опухоли гипоталамо-гипофизарной области
• VI группа — гиперпролактинемия без поражения в гипоталамо-гипофизарной области
• VII группа — аменорея на фоне опухоли в гипоталамо-гипофизарной области
I группа нарушений характеризуется наличием гипоменструального и (реже) гиперменструального синдромом (с пониженным или повышенным количеством выделений крови в менструацию) — такое патологическое состояние еще называют половым инфантилизмом. Матка у таких больных уменьшена; трубы удлинены, тонкие, извитые, шейка матки конической формы; влагалище узкое. Имеется снижение уровня гормонов гипоталамуса, регулирующих функционирование половой сферы женщины.
Во II группу входят больные с расстройствами менструального цикла (недостаточность лютеиновой фазы, ановуляторные циклы или аменорея). Отмечается повышенная секреция эстрогенов и невысокий уровнем пролактина и гонадотропина в крови (гормонов, синтезирующихся в гипоталамусе).
Для IV группы характерна аменорея стойкого характера. К этой группе относятся больные с облитерацией полости матки и образований синехий после абортов (возникает спаечный процесс).
У женщин V группы имеется стойкая ановуляция или недостаточность функции желтого тела.
У больных VII группы снижена продукция гормонов гипоталамуса и гипофиза. К тому же снижена продукция эстрогенов, овуляция; развивается аменорея при нормальном уровне пролактина.
Главным при бесплодии, связанном с проблемами эндокринной системы, являются своевременная диагностика уровня нарушения (система «гипоталамус — гипофиз — яичники») и применение адекватной терапии.
Для диагностики нарушений в гипоталамо-гипофизарной-яичниковой системе необходим весь спектр клинико-лабораторных, биохимических исследований крови, мочи, рентгенологический снимок черепа (области турецкого седла). Информативным является измерение базальной температуры. В период овуляции отмечается увеличение ректальной температуры в среднем на 1°С. При недостаточности мотеиновой фазы отмечается укорочение второй фазы цикла, и разница температуры в обе фазы цикла составляет менее 0,6°С.
Используется также биопсия эндометрия за два-три дня до начала менструации, позволяющая определить функциональные возможности эндометрия. Проводится также ультразвуковое сканирование роста фолликулов и толщины эндометрия в течение всего менструального цикла. Лапароскопическое исследование (чрезкожное проникновение лапароскопом через брюшную стенку) также является информативным после овуляции.
Лечение эндокринного бесплодия проводится в зависимости от характера и локализации патологического процесса.
При гипоталамо-гипофизарной недостаточности и явлениях инфантилизма (группа I) используется гормонотерапия. Если после месячного курса лечения менструация отсутствует (скудная), лечение должно продолжаться не более 1-2 месяцев. Для определения оптимальной дозы гормонального препарата необходимо применять его строго после назначения врача-гинеколога и регулярного контроля количества половых гормонов (эстрогена) в крови и моче.
У женщин с гипоталамо-гипофизарной дисфункцией лечение зависит от уровня гормонов в крови. При наличии высокого уровня пролактина в крови перед назначением гормональной терапии проводится курс лечения, направленного на снижение выработки пролактина. На фоне проводимой гормональной терапии женщине проводят также стимуляцию овуляции определенной группой препаратов, что зачастую дает возможность зачать ребенка. Для стимуляции овуляции также используются физиотерапевтические методы: эндоназальный электрофорез с витамином В1, шейно-лицевая ионогальванизация с витаминами Е, B6, воздействие ультразвуком, продольная диатермия головы, электростимуляция шейки матки, воздействие на шейку матки гелий-ионовым лазером.
При недостаточности функции яичников показана циклическая терапия половыми гормонами (эстрогеном и прогестероном). При измененных склерокистозно яичниках начинают со стимуляции овуляции медикаментозными препаратами, а при отсутствии эффекта применяется оперативное лечение, заключающееся в клиновидной резекции яичников и последующей гормонотерапии (на усмотрение врача).
Нужно отметить, что при всех видах эндокринного бесплодия хороший эффект отмечен после применения в комплексе лечения фитотерапии.
Если имеется облитерация полости матки (замещение эндометрия матки соединительной тканью), после аборта эффективно только оперативное лечение — подсадка децидуальной оболочки, эндометрия. Также оперативному лечению подлежат женщины с опухолями гипоталамо-гипофизарной области; лечение проводят в сочетании с соответствующей лучевой терапией.
Часто наблюдаются случаи бесплодия смешанного характера, причем такие нарушения достаточно сложно диагностировать. Поэтому перед непосредственным лечением необходимо провести весь комплекс диагностических мероприятий и без предписания врача не использовать лекарственных препаратов.
Ранее считалось, что лечение бесплодия следует проводить соматически здоровым женщинам только до 35-летнего возраста. В настоящее время в связи с успехами в антенатальной диагностике стимуляция овуляции возможна и в позднем репродуктивном возрасте. Однако риск для матери и ребенка при этом высок. При наступлении беременности женщина нуждается в тщательном обследовании (клиническом, УЗИ, гормональном) и наблюдении ее с самых ранних сроков, при необходимости — в условиях стационара. К тому же тактика ведения родов строго индивидуальна, она проводится с учетом возраста женщины, наличия эстрагенитальной патологии, предыдущих беременностей, продолжительности бесплодия и лечения.
Повышению эффективности лечения при гормональном бесплодии способствуют грязи, которые применяются в виде аппликаций, вагинальных или ректальных тампонов. Грязелечение желательно проводить в комплексе с углекислыми ваннами, гимнастическими упражнениями, увеличивающими кровообращение в органах женской репродуктивной системы.
Из физиотерапевтического лечения рекомендуются методы, активизирующие функцию гипоталамуса и гипофиза. С этой целью назначается 10-12 сеансов гальванизации с цинком (шейно-лицевое наложение электродов), а также электростимуляция шейки матки по С. Давыдову. Для проведения электростимуляции шейки матки женщину укладывают на кресло, шейку матки обнажают с помощью зеркал и обрабатывают спиртом, после чего дезинфицированный электрод вводят в канал шейки матки до внутреннего зева и включают электростимулятор. Курс лечения — 3-6 сеансов электростимуляции по два сеанса в неделю продолжительностью 3-8 минут.
К развитию бесплодия может привести развитие заболеваний в матке, трубах, яичниках и даже влагалище и наружных половых органов: инфекционное осложнение, опухолевое перерождение, дистрофические нарушения, а также воздействие механических (многократные выскабливания полости матки) влияний.
При нормальном функционировании всех клеточных элементов эндометрия после оплодотворения структура эндометрия становится оптимальной для имплантации и развития плодного яйца.
К развитию бесплодия зачастую приводит эндометриоз различной локализации (в матке, придатках, трубах, брюшной полости). У таких женщин при исследовании крови были обнаружены антиэндометриальные антитела, что играет немаловажную роль как в развитии бесплодия, так и в повышении частоты спонтанных выкидышей.
Немаловажную роль в развитии бесплодия играет наличие миомы матки или оперативного удаления миоматозных узлов у женщины. Развитие бесплодия в данном случае объясняется нарушением эндокринных процессов во всей репродуктивной системе женщины.
Нужно учитывать наличие в организме женщины стимуляции овуляции кломифеном, что также может быть причиной бесплодия (средство влияет на имплантацию плодного яйца посредством антиэстрогенного эффекта на рецепторы эндометрия, но этот механизм недостаточно изучен).
К органическим нарушениям эндометрия матки можно отнести:
• начальные формы внутреннего эндометриоза
• воспалительные процессы различной этиологии
• полипы
• гиперплазию эндометрия
Причину бесплодия не всегда легко выявить, и поэтому женщины длительное время обследуются, а часто лечатся недостаточно эффективно, и долгожданная беременность не наступает. Чтобы окончательно разобраться в причине ненаступления беременности, женщине необходимо находиться на длительном стационарном и амбулаторном обследовании у гинеколога, где будут проведены достаточный объем обследований и в дальнейшем лечение, а также наблюдение за женщиной после наступления беременности вплоть до родов.
В комплекс обследования при данной форме бесплодия входят:
• контроль своего состояния и изменений в организме
• обследование по тестам функциональной диагностики и определения уровня гормонов (прогестерона) — указывает на сохранение функции яичников
• гормональные пробы с прогестероном, комбинированным эстроген-гестагенными препаратами (в циклическом режиме отрицательные)
• гистероскопия (позволяет уточнить расположение и характер синехий)
• гистерография (гистероскопия) и ультразвуковое исследование слизистой оболочки матки, что в результате может выявить истончение или наличие внутриматочных сращений
На основании этого обследования устанавливается тяжесть заболевания (тяжелая, средней тяжести и легкая форма).
Лечение заключается в разрушении синехий (спаек в полости матки), сразу же после окончания очередной менструации и применении циклической гормонотерапии в течение 2-3 менструальных циклов. После отмены гормонотерапии проводится контрольная гистеросальпингография.
Имеется опыт использования «суррогатной» матки или матки здоровой женщины для вынашивания эмбриона. В России этот метод пока еще широко применения не имеет.
Механизм формирования данного вида бесплодия обусловлен образованием антиспермальных антител (антител к сперматозоидам мужа), которые возникают как у мужчин, так и у женщин, причем у женщин значительно реже. Антиспермальные антитела в свою очередь блокируют продвижение сперматозоидов. В настоящее время известно около 40 антигенов эякулята мужчин, к которым образуются антитела.
Наиболее активно образование антител происходит в шейке матки, реже — в эндометрии и трубах.
Поэтому шейка матки является основным звеном так называемого локального иммунитета, так как в ней образуются иммуноглобулины, здесь же абсорбируются иммуноглобулины, циркулирующие в плазме. Именно это обеспечивает защиту матки и придатков от инфекции, которая может проникнуть из влагалища (внешней среды).
Диагностировать иммунный фактор бесплодия возможно с помощью посткоитального (после полового акта) теста.
Для лечения данного заболевания проводится терапия, направленная на коррекцию иммунного статуса, снижающая выработку антител к сперматозоидам мужа. Применяемая при этом группа препаратов уменьшает реакцию организма на гистамин (вещество, стимулирующее ответную реакцию на поступление антигена, в данном случае сперматозоидов мужа), снимает вызываемые гистамином спазмы гладкой мускулатуры, уменьшает проницаемость капилляров, предупреждает развитие вызываемого гистамином отека тканей.
Вторая группа препаратов — иммуносупрессоры — снижает количественное образование иммунных комплексов к сперматозоидам. Лечение осуществляют или небольшими дозами этих препаратов в течение двух-трех месяцев, или ударными дозами в течение недели, в последние или первые дни менструального цикла.
В дополнение ко всему назначается антибактериальная терапия с целью снижения количества антиспермальных антител, возникающих при дремлющей инфекции в половых путях женщины.
В качестве немедикаментозных средств воздействия на данную причину бесплодия используется в первую очередь механический метод контрацепции (использование презерватива) в течение шести месяцев, в результате чего исключается контакт антигена с половыми органами женщины.
Хороший результат отмечается при использовании внутриматочного обсеменения — семенную жидкость мужчины вводят в матку, минуя нежелательный контакт с цервикальной слизью, содержащей антиспермальные антитела. Возможно искусственное осеменение спермой мужа и искусственное осеменение спермой донора. В зависимости от способа введения спермы различают влагалищный, интрацервикальный (через цервикальный канал шейки матки) и маточный способы искусственного осеменения.
При влагалищном способе сперма вводится при помощи шприца в задний свод влагалища. Но чаще отдается предпочтение введению спермы в шеечный канал или непосредственно полость матки.
Искусственное обсеменение спермой мужа применяется при импотенции, отсутствии сперматозоидов в эякуляте, при вагинизме у женщин (спазме циркулярной мускулатуры влагалища). Для искусственного осеменения отбираются сперматозоиды с сохраненной нормальной подвижностью и отсутствием морфологических изменений.
Такое состояние, как ретроградная эякуляция, для которого характерно попадание спермы в мочевой пузырь, может возникнуть после двухсторонней симпатэктомии, при повреждениях межпозвоночных дисков в поясничных отделах, сахарном диабете, параплегии, также является показанием для искусственного осеменения. В этих случаях возможно выделение жизнеспособных сперматозоидов из мочи мужчины и использование их в дальнейшем для искусственного осеменения.
У женщин показанием к проведению искусственного осеменения являются анатомо-функциональные, воспалительные и вышеупомянутые изменения в шейке матки.
Искусственное осеменение спермой донора осуществляется по медицинским показаниям, которые подразделяются на абсолютные и относительные.
Абсолютные показания:
• олигоспермия (малое количество сперматозоидов) с морфологическими изменениями сперматозоидов и нарушением их подвижности, не поддающаяся лечению
• несовместимость супругов по резус-фактору
• наследственные заболевания у мужа, которые могут передаваться потомству
Нужно отметить, что сперма мужа и донора никогда не смешивается, так как это ухудшает качество спермы донора.
По мнению многих специалистов, недопустимо проведение искусственного осеменения спермой донора в следующих случаях:
• у незамужних, разведенных и овдовевших женщин
• без письменного согласия на эту процедуру обоих супругов и установления неоспоримых доказательств к вмешательству
• без ведома мужа
• без согласия женщины
• под наркозом
• при возможности устранения бесплодия путем лечения или операции
• более 1 раза у одной и той же женщины, за исключением тех случаев, когда ребенок умер
Но все эти условия достаточно относительны, каждая женщина сама по себе индивидуальность, и врачи подходят ситуации как к единичной и постараются помочь при любой возможности.
Достаточно трудным является подбор донора. Донор должен быть моложе 36 лет, физически и психически здоров, не иметь наследственных заболеваний или нарушений развития, у родственников первой степени родства не должно быть в анамнезе более одного случая мертворождения, неонатальной смертности, а среди женщин — более трех спонтанных абортов. Донор подвергается полному обследованию на инфекции, передаваемые половым путем, гепатит, ВИЧ и т.д. При отсутствии всех этих заболеваний, а также генетических заболеваний у ближайших родственников производится забор донорской спермы.
Трубное и перитониальное бесплодие обусловлено в первую очередь анатомо-функциональными нарушениями в маточных трубах. Перитониальное бесплодие обусловлено развитием спаечного процесса в малом тазу. При этом нарушается проходимость одной или обеих маточных труб (частота данного вида бесплодия варьирует от 9,2 до 34 %). При нормальном функционировании маточные трубы направлены на обеспечение приема сперматозоидов и яйцеклетки, питание и транспорт их и эмбриона в матку для имплантации в эндометрий. Возникновение неблагоприятных условий в полости труб приводит к слишком быстрому или медленному перемещению эмбриона, это может отразиться на его дальнейшем развитии и имплантации.
В маточной трубе различают три анатомических отдела, которые находятся под особым нейрогормональным контролем. Основным механизмом в приеме яйцеклетки и перемещении гамет являются движение ресничек (фимбрий) на поверхности клеток, выстилающих трубы, а также движение мышц и ток жидкости в их полости. Скорость движения тока жидкости в полости маточных труб в большей степени зависит от соотношения половых гормонов в течение менструального цикла.
Механизм влияния гормонов на физиологические изменения в маточных трубах очень сложен. Во время овуляторной и предовуляторной фаз менструального цикла, когда гладкая мускулатура маточных труб находится под доминирующим влиянием эстрогенов, в перешейке трубы образуется блок, препятствующий попаданию незрелой оплодотворенной яйцеклетки в неподготовленный эндометрий матки. Перед овуляцией отмечается пик секреции эстрогенов, что приводит к максимальному повышению тонуса маточной трубы (она почти не расслабляется), что и доставляет оплодотворенную яйцеклетку в полость матки.
Дальше в фолликулярной фазе цикла тонус трубно-маточного отдела снижен, а истмико-ампулярного отдела трубы повышен. В результате это дает возможность яйцеклетке в течение суток находиться в истмико-ампулярном отделе, где происходят ранние стадии деления. Оплодотворенная яйцеклетка находится внутри маточной трубы в течение двух-трех дней.
Можно выделить две формы трубного бесплодия:
• нарушение функции маточных труб
• органическое поражение маточных труб
К функциональным расстройствам относится нарушение сократительной активности маточных труб: повышение тонуса, понижение тонуса, дискоординация (в разных отделах маточной трубы тонус то повышен, то понижен).
К нарушениям функции маточных труб приводят многочисленные причины, при наличии которых у вас может развиться трубное бесплодие:
• сильный психологический стресс и эмоциональные переживания
• нарушение синтеза половых гормонов и особенно их соотношение в организме
• нарушение глюкокортикоидной функции коры надпочечников и симпатико-адреналовой системы, и другие нарушения
Безусловно, на функциональную активности маточных труб сказываются и воспалительные процессы в маточных трубах и в области малого таза.
Органические поражения маточных труб включают непроходимость, спайки, перекрут, стерилизацию и пр. Органические поражения маточных труб, как правило, сопровождаются их непроходимостью для яйцеклетки в полость матки.
Органические поражения маточных труб встречаются на сегодняшний момент не так уж редко, причины этого различны:
• воспалительные заболевания половых органов, пельвиоперитонит (воспаление только околоматочной жировой клетчатки) или перитонит (воспаление брюшины)
• аппендицит с последующим оперативным его удалением, что также ведет к спаечному процессу в брюшной полости (однако у каждой женщины спаечный процесс выражен по-разному, у кого-то больше, у кого-то меньше)
• оперативные вмешательства на внутренних половых органах (миомэтомия — удаление миоматозных узлов в теле матки; резекция яичников, перевязка маточных труб и др.)
• послеродовые осложнения — воспалительные и травматические
• полипы слизистой оболочки маточной трубы
• эндометриоз маточных труб и другие формы наружного эндометриоза
При наличии у вас какого-либо из этих заболеваний и состояний вам следует задуматься о данной причине бесплодия. Хочется отметить, тем не менее, что все ваши страхи нужно излагать врачу, вам помогут справиться с недугом только при вашем активном желании вылечиться и стать матерью.
Достоверно диагностировать данные формы трубного бесплодия достаточно трудно.
Прежде всего имеет значение наличие всех вышеперечисленных факторов риска для развития трубного бесплодия: наличие хронических заболеваний половых и других органов и систем (хронического тонзиллита, колита, пиелонефрита, аппендицита). Важными являются течение послеабортных, послеродовых, послеоперационных периодов; наличие (или отсутствие) синдрома тазовых болей, боли при половом акте, нарушение менструального цикла (альгодисменореи), частота половых отношений и количество половых партнеров, воспалительные заболевания партнеров, характер болей.
Применяются специальные методы исследования: бактериологическое, кольпоскопию, гистеросальпингографию; рентгенокимографию, кимографическую пертурбацию, радиоизотопное сканирование, лапароскопию, микробиопсию маточных труб и др.
Гистеросальпингография — один из основных методов диагностики при подозрении на непроходимость маточных труб. Он также может дать относительную информацию о спаечном процессе в малом тазу. Сущность метода заключается во ведении в полость матки и маточные трубы специального контрастного вещества, которое заполняет все имеющиеся полости, после чего проводится выполнение серии снимков на рентгенологическом аппарате. В результате получаются снимки, на которых явно видно заполнение жидкости всех полых органов половой системы, сужение и непроходимость сразу отображаются на снимке. После исследования вещество полностью удаляется из половых органов женщины.
Наиболее информативным методом, тем не менее. Лапароскопию выполняют через 1-3 месяца после выполнения гистероскопии, при неясностях диагноза и через шесть месяцев при нормальных данных гистероскопии. В настоящее время этот метод стал более информативным и удобным в связи с появлением гибкого эндоскопа, с которым удобнее работать. К тому же возможно некоторые процессы в маточных трубах устранить во время проведения данного исследования. К примеру, при помощи катетеризации маточных труб устраняются мемжфимбриальные спайки. К тому же для данной формы бесплодия характерны признаки спаечного процесса, что проявляется ограничением подвижности и изменением положения матки, укорочением сводов влагалища, тяжистостью в области придатков матки. При проведении лапароскопии определяется степень спаечного процесса, основанная на степени вовлечения в спаечный процесс придатков. При I и II степени распространения спаечного процесса обнаруживают пленчатые, легко разрываемые сращения вокруг маточных труб и яичников. При III и IV степени распространения спаечного процесса в малом тазу спайки чаще бывают плотными, они снабжены сосудами, трудно поддаются разделению; в патологический процесс вовлечены матка, кишечник, сальник.
Лечение этой болезни начинается с применения консервативных методов. При отсутствии органических (анатомических) изменений в маточных трубах используются следующая терапия: психотерапия, седативная терапия, спазмолитическая (расслабляющая мышечный слой матки и ее труб) и противовоспалительная терапия, а также коррекция гормональных нарушений.
Комплексная противовоспалительная терапия должна носить этапный характер и обеспечивать:
• купирование воспалительного процесса
• восстановление проходимости маточных труб
• коррекцию нарушений их функций
• активизацию гипоталамо-гипофизарной системы.
1 этап — активное применение медикаментозных препаратов, включающее использование антибиотиков широкого спектра действия, биостимуляторов, при необходимости применение вакцин против выявленного специфического возбудителя воспаления.
2 этап — физиотерапия: радоновые ванны, озокерит, лечебные грязи и сероводородные ванны, ультразвук в импульсном режиме, электростимуляция маточных труб;
3 этап — проводят в тех случаях, когда после второго этапа проходимость маточных труб восстановлена, но отмечается нарушение их функционального состояния. Лечение заключается в использовании сероводородных ванн с 5-7 дня цикла, жемчужных ванн, достаточного физиотерапевтического лечения (электрофореза и йодом, алоэ и т. д.), применении фитотерапии.
Если же после курса лечения положительного эффекта не отмечается, необходимо проводить хирургическое лечение. Хирургическое лечение — обычно единственная возможность для лечения органических поражений маточных труб.
Нередко при длительном консервативном лечении развиваются грубые анатомо-функциональные нарушения в трубах: дистрофические изменения, сращение складок слизистой оболочки, развитие соединительной ткани в слизистом и мышечном слое. Нарушается рецепторный аппарат, чувствительность которого к гормонам и без того снижена вследствие хронического воспаления.
Широкое применение приобретают микрохирургические пластические операции.
Противопоказанием для таких вмешательств являются:
• туберкулез половых органов
• относительными противопоказаниями считаются возраст больного старше 35 лет
• длительность трубного бесплодия более двух-трех лет и бесперспективное консервативное лечение более 1,5-2 лет
• частые обострения воспалительного процесса в придатках матки и недавно (до года) перенесенный острый воспалительный процесс
• наличие больших гидросальпинксов (воспалительных кист), при удалении которых остается не более 5 см трубы
• выраженный (3 степень) спаечный процесс в малом тазу
Успех микрохирургических пластических операций во многом зависит от правильного послеоперационного ведения, которое должно включать рассасывающую терапию — электрофорез с цинком и медью, магнитотерапию, ультразвук, ферментные препараты, прямую электростимуляцию маточных труб и др. После операции рекомендуется контрацепция в течение 3-4 месяцев. Частота наступления беременности после внедрения в гинекологическую практику микрохирургического метода лечения возросла до 30-60%.
При лечении перитонеальной формы бесплодия рекомендуется в первую очередь оптимальная противовоспалительная терапия (антибактериальная терапия, физиотерапевтические методы лечения). Отсутствие беременности после проведения лечения в течение 6-12 месяцев является зачастую показанием к лапароскопическому исследованию причины бесплодия. Однако это не должно вас пугать. Сама по себе операция малотравматичная, зато эффективность этого метода очень велика, возможно, именно после этого метода обследования и, может быть, даже лечения вы наконец-то сможете стать мамой. С помощью данного исследования также можно производить удаление образовавшихся спаек, что зачастую вылечивает бесплодие.
При своевременном и адекватном лечении воспалительного процесса гениталий и органов малого таза развитие перитонеального бесплодия не отмечается, т. е. еще раз обращаем ваше внимание: лучше предотвратить возможность развития данной патологии, чем в дальнейшем пытаться вылечить.
Также при данном виде бесплодия возможно использование экстракорпорального оплодотворения (путем непосредственного переноса эмбриона в полость матки), что иногда является единственным способом после проведенного длительного лечения забеременеть и родить ребенка.
Следует отметить следующие возможные оперативные мероприятия по лечению трубного бесплодия:
• фибромиолиз — освобождение фимбрий из сращений
• сальпинголиз — разделение сращений вокруг труб, ликвидация перегибов и искривлений
• сальпингостоматопластика — создание нового отверстия в маточной трубе с иссечением суженной облитерированной части
• пересадка трубы в матку, которая производится при окклюзии трубы в интрамуральной части и сохранении ее проходимости в среднем и дистальном отделах.
• Точечный массаж. Этот метод заключается в воздействии пальцем на акупунктурные точки с лечебной или профилактической целью. Интенсивность такого воздействия зависит от состояния больной. Применяют однопальцевое «вонзание», пальцевое разминание, ногтевой «укол», пальцевое надавливание.
• Иглорефлексотерапия (акупунктура). Данный метод нетрадиционного лечения обусловлен воздействием на определенные, высокоактивные точки в организме. Процедуры воздействия ежедневные. При олигоменорее (скудных менструациях) иглоукалывание начинают производить в предменструальный период (за 2-3 дня до менструации), а при аменорее — в любое время. Проводят 1-2 курса по 10 дней с недельным перерывом между курсами.
• Лечебная гимнастика. Наиболее успешное воздействие данный метод оказывает в комплексе с другими лечебными мероприятиями. Являясь биологическим стимулятором благоприятных реакций, лечебная гимнастика улучшает результаты лечения, предотвращает развитие осложнений, сокращает сроки нетрудоспособности, ускоряет функциональное восстановление организма больных.
Полезны упражнения для мышц брюшного пресса и тазового дна, для дистальных, а затем и проксимальных отделов конечностей (преимущественно нижних), общеукрепляющие и дыхательные упражнения брюшного, грудного и смешанного типа.
Хороший результат отмечается при выполнении упражнений с отведением ног в стороны, специальных упражнений с напряжением мышцы, поднимающей задних проход, при сведенных и скрещенных ногах; а также упражнения с максимальным разгибанием в голеностопных суставах при разогнутых коленных суставах и вытянутых носках (подошвенное сгибание стоп).
Даже в послеоперационный период можно начинать выполнение упражнений (со 2-го дня после операции), но следует выбирать наиболее облегченные, легко переносимые упражнения.
• Теплолечение. Теплолечение может быть проведено в домашних условиях. Данное теплолечение можно выполнить при помощи минералов.
Озокерит — минерал из группы нефтяных битумов. Действие его складывается из температурного, механического и химического факторов. Температурный фактор действия озокерита обусловлен способностью озокерита передавать тепло в организм из вышележащих слоев очень медленно, не вызывая ожога кожи. Механический фактор действия основан на легком сдавление подлежащих тканей (компрессионном действии). Химическое действие обусловлено наличием биологически активных веществ (оказывает действие по типу гормонального воздействия на организм). В озокерите содержатся также вещества, обладающие антибиотическим действием. Установлено, что озокерит может оказывать противовоспалительное, рассасывающее, болеутоляющее, стимулирующее процессы заживления действие.
Озокерит нагревают до необходимой температуры на водяной бане. Свернутую в 3-10 слоев марлю погружают в расплавленный озокерит (температура 50-55°С), отжимают и накладывают на низ живота и на крестцовую область, прикрывают клеенкой, а затем одеялом. Обычно процедуры проводят ежедневно или через день, длительность процедуры от 15 до 30-40 минут; курс лечения — 10-20 процедур, после следует отдыхать 30-40 минут. Повторять курсы лечения можно не менее чем через 3-4 месяца.
1. При бесплодии нетрадиционная медицина рекомендует пить немного присоленный свежий сок шалфея. Нужно помнить, что длительное употребление и большие дозы могут вызвать отравление. Для заварки достаточно 1 ч. ложки на стакан кипятка, разделить это на три дневные порции. Сок пьют по 1 д. л. 2 раза в сутки натощак, утром и вечером в течение 12 дней, каждый раз после прекращения месячных.
2. В некоторых случаях при женском бесплодии хорошие результаты дает отвар семян подорожника: 1 ст. ложку залить 200 мл горячей воды, кипятить 4 минуты на слабом огне. Дать настояться. Принимать по 1-2 ст. ложке три раза в сутки до еды при непроходимости маточных труб.
3. В старину при бесплодии принимали отвар спорыша: 3-4 ст. ложки спорыша на 1/2 л кипятка, настоять в теплом месте или термосе 4 часа. Принимать по 1/2 стакана 4 раза в сутки за 20-30 минут до еды.
4. В народной медицине для лечения многих гинекологических заболеваний (инфантильности матки, миоме, воспалительных заболеваниях и др.), в том числе и бесплодия, часто используют рамшию. Траву рамшии заваривают 3 ст. ложками на 1/2 л кипятка, настаивают 6-3 часа и пьют по 100-150 мл три раза в сутки через 1 час после еды. Так как частой причиной бесплодия бывают воспалительные заболевания маточных труб и яичников, лечение должно быть комплексным и включать рецепты, применяемые при воспалении придатков (описаны в разделе «Воспалительные гинекологические заболевания»).
5. При бесплодии, связанном с непроходимостью труб, народная медицина рекомендует следующие рецепты:
Сбор № 1. 1/2 л пчелиного меда, 100 г семени укропа, 50 г семени аниса, 50 г сельдерея, 50 г травы крапивы обыкновенной. Перемешать, перемолоть и растереть. Принимать три раза в день по 3 ст. ложки смеси.
Сбор № 2. 10 ст. ложек листьев подорожника большого варить в 1 л воды на слабом огне 20 минут, добавить 250 г меда и варить еще 10 минут, остудить, процедить. Принимать три раза в день по 1 ст. ложке сиропа при непроходимости маточных труб и загибе матки вперед.
здрасьте! скажите пожалуста, если у меня идёт менструация регулярно, но имеются хронические воспаления, могу ли я быть бесплодной? Вот мужчина говорит что если есть менструация, значит я должна быть плодной. а у меня всё болит внутри, я в жизни перенесла тяжелый медикаментозный аборт с 2-х недельным кровотечением, потом хронический аднексит и удар в живот машиной в ДТП когда я переходила дорогу и в меня врезалась машина. (ушиб передней брюшной стенки был диагноз) И вот теперь у меня ужасные боли в ПМС. А ещё у меня матка с загибом кзади — т.е. полный набор… Мужчины настаивают на «давай попробуем» кончать внутрь а я не хочу. Если у меня заведомо будет выкидыш или даун — то зачем меня мучать? мне уже становится плохо от одной мысли о 9-месячном ношении «ведра с кирпичом» на животе и я не знаю как ещё я могу ответить на такие настойчивые вопросы , я же не подопытный кролик чтобы пробовать, мне больно, как мне взять справку о том что я бесплодная? но трахаться (извините) при этом я могу… да, и после аборта мне совсем не хочется иметь детей так как я уже познала что это такое внутри… как мне обьяснить что я не могу? что я бесплодная? меня насилуют сами разговоры об этом, я не хочу пробовать так как я уже напробовалась… С меня хватит экспериментов на моём животе! спасибо за внимание…
спасибо за статью.
женское как и мужское бесплодие очень страшно, рушится много семей.
Сейчас многие проблемы решаемы, врачи научились многие болезни лечить, так что мы с мужем не теряем надежду на своего ребеночка.
У нас уже 4 года забеременеть никак не получается(( Каких врачей только не проходили — без толку((
источник