Пересадка костного мозга – это сложная процедура имплантации стволовых клеток, потребность в которой рождается при одном из ряда заболеваний системы кроветворения. Костный мозг – это жизненно необходимый орган кровеносной системы, который выполняет функцию гемопоэза.
Без проведения операции по пересадке костного мозга невозможно помочь пациентам с серьезным поражением иммунной системы. Чаще всего необходимость в трансплантации возникает при раковых болезнях крови.
Чаще всего решение о срочном проведении операции принимают при лейкозе (лейкемии). В народе этот страшный недуг, практически не оставляющий шансов больному на выздоровление, называют белокровием. Патология характеризуется нарушением процесса образования и обновления крови: клетки, не успевая созревать, начинают сразу же делиться. Дальнейших этапов развития не происходит. Когда количество незрелых клеток превышает допустимый максимум, они вытесняют здоровые тельца. Лейкоз может протекать в качестве:
- острого миелобластного типа;
- острого лимфобластного типа;
- хронического миелолейкоза;
- плазмоцитомы.
Трансплантация здоровых клеток крайне необходима при лимфоме – патологии крови, для которой свойственно накопление опухолевых лимфоцитов. Разновидностью лимфомы является болезнь Ходжкина, а также неходжкинские типы недуга.
При доброкачественных патологических процессах пересадка костного мозга может быть рекомендована из-за высокого риска перехода болезни в злокачественную форму. К заболеваниям неонкологической природы, для лечения которых прибегают к применению донорского биоматериала, относят:
- Недуги, связанные с нарушениями обмена веществ. В первую очередь это синдром Хантера и адренолейкодистрофия. Последнее заболевание характеризуется чрезмерной концентрацией жирных кислот в клетках. Синдром Хантера – это патология, при которой происходит атипичное накопление жиров, белков и углеводов в тканях.
- Иммунные нарушения. В первую очередь речь идет о ВИЧ-инфекции и врожденном иммунодефиците. Этот метод лечения не может дать стопроцентной гарантии на выздоровление, но способствует продлению жизни пациента.
- Патологии костного мозга (анемия Фанкони, апластическая анемия), которые протекают с угнетением кроветворных функций.
- Аутоиммунные болезни, среди которых — красная волчанка, ревматоидный артрит. Специфика этих заболеваний заключается в поражении соединительной ткани и мелких кровеносных сосудов.
Не так давно единственным способом лечения вышеуказанных патологий считалось облучение и химиотерапия. Однако каждый из этих методов борьбы с онкологией помогает уничтожать не только раковые клетки, но и здоровые. Сегодня тактика лечения заболеваний крови приняла другой оборот: после проведения курсов интенсивной противораковой терапии пораженные гемопоэтические тельца сменяются при пересадке здоровыми.
На проведение такой операции необходимо добровольное согласие человека, генетический материал которого полностью подойдет нуждающемуся реципиенту. Судя по отзывам, о пересадке костного мозга и предоставлении своих стволовых клеток больным люди задумываются часто, но многих пугает неосведомленность в данном вопросе и незнание вероятных последствий такой сложной манипуляции.
Получить материал для трансплантации кровяных клеток можно:
- От самого пациента в период ремиссии заболевания. Если симптомы болезни затихли и показатели анализов соответствуют норме, у больного осуществляют забор тканей, которые подсаживают ему же при развитии рецидива. Такую пересадку называют аутологической.
- От его близнеца (однояйцевого). Данный вид трансплантации именуют сингенным.
- От кровного родственника. Стоит отметить, что далеко не все люди, состоящие в родстве с реципиентом, могут подойти на роль донора костного мозга из-за расхождений в генетическом коде. Чаще биоматериал совпадает у братьев и сестер – вероятность составляет приблизительно 25%. При этом практически никогда не встречается генетическая совместимость с родителями. Приживление стволовых клеток от родственника называется аллогенным.
- От чужого (неродственного) человека. Если среди родни не нашлось человека с подходящими генетическими данными, за помощью обращаются к национальным или зарубежным банкам донорства. Речь идет об аллогенной трансплантации тканей постороннего донора.
Случается и так, что человек, готовый пожертвовать свои ткани ради спасения другого, не допускается к трансплантации. К потенциальным донорам выдвигается целый ряд требований, при несоответствии хотя бы одному из них заявка на донорство отклоняется. В первую очередь предоставить свои стволовые клетки может только совершеннолетний человек. Донор пересадки костного мозга должен быть абсолютно здоров. Особенно важно отсутствие следующих заболеваний:
- аутоиммунных нарушений;
- тяжелых инфекционных патологий;
- гепатитов B и C;
- сифилиса;
- туберкулеза любой формы;
- врожденного или приобретенного иммунодефицита;
- любого вида онкологии;
- расстройств психики.
Донором не может быть беременная женщина. Забор биоматериала не осуществляется у людей, возраст которых превышает 50 лет.
К слову, замена стволовых клеток также не рекомендуется физически слабым и пожилым пациентам. Операцию по трансплантации не проводят лицам, страдающим сложнейшими заболеваниями внутренних органов. К противопоказаниям пересадки костного мозга относят проведение продолжительной антибактериальной или гормональной терапии.
И даже при отличных показателях здоровья донора и реципиента единственным серьезным препятствием для проведения процедуры считается несовместимость биоматериала. Шансы найти донора, идеально подходящего для пересадки костного мозга, ничтожны. Чаще всего прибегают к аутологическому и аллогенному способу трансплантации тканей.
Операция по пересадке костного мозга – сложнейшее для организма вмешательство. Кроме того, процедура является весьма дорогостоящей. Поскольку преимущественное число больных не в состоянии самостоятельно оплатить лечение, на помощь в этом вопросе часто приходит государство. Но так как оказать всем больным необходимые услуги невозможно, установлена определенная квота на трансплантацию стволовых клеток. Благодаря введению системы квотирования, нуждающиеся пациенты получают шанс абсолютно бесплатно пройти лечение в лучшей клинике, но, по сути, именно он же является главным препятствием для больных из-за сформированной огромной очереди. К тому же сам поиск донора занимает немалое время, а ведь для пациентов с таким диагнозом дорога каждая неделя.
О том, как происходит пересадка костного мозга, вы узнаете после описания процедуры сбора донорского биоматериала. Манипуляция может осуществляться двумя способами. Выбирают его врачи, в зависимости от медицинских показаний для конкретного донора.
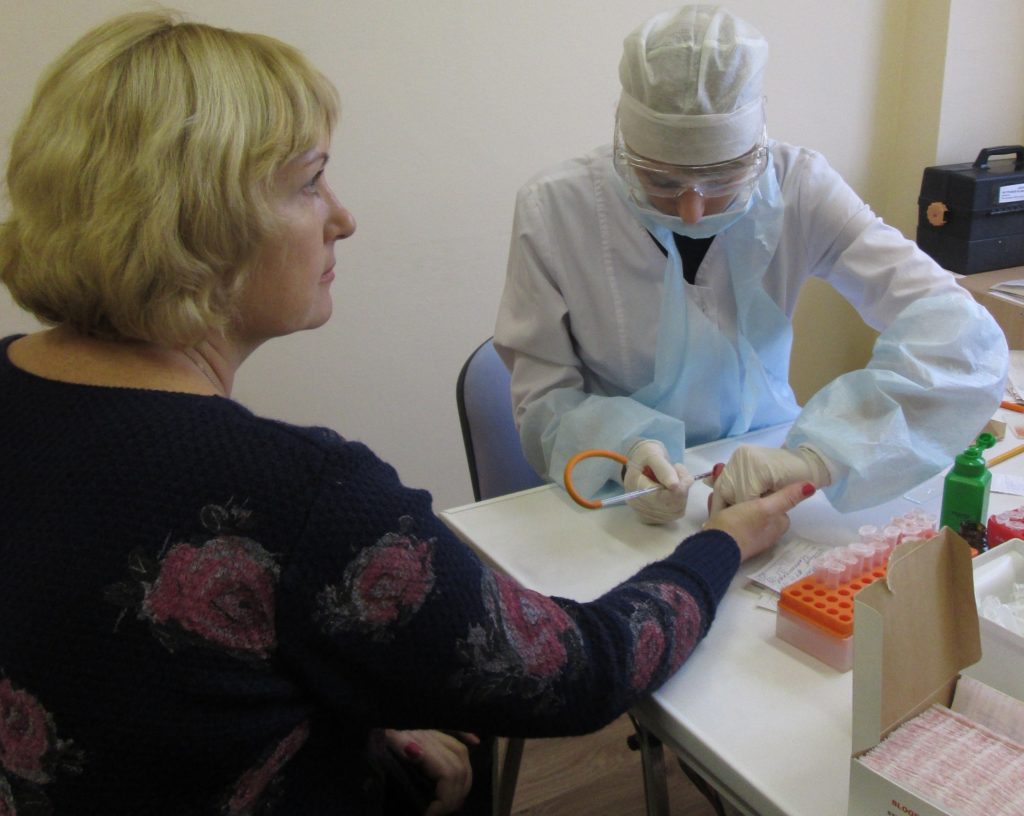
Первый вариант – извлечь необходимое количество тканей из тазовой кости. Для проведения манипуляции заранее берут анализ, результаты которого покажут, сможет ли человек перенести наркоз. Госпитализация донора обязательна за несколько дней до процедуры. Забор необходимых клеток осуществляют под анестезией с помощью шприца, который вводят в область высокой концентрации нужного биоматериала. Как правило, сразу делают несколько проколов, чтобы получить необходимый объем жидкости для пересадки костного мозга. Как происходит процедура? Практически безболезненно и быстро – на проведение манипуляции требуется не более получаса, а вот для полного восстановления организму донора понадобится почти целый месяц.
Второй способ заключается в заборе венозной крови, из которой извлекаются стволовые клетки. На протяжении недели до назначенной даты манипуляции донор должен принимать «Лейкостим» – специфический препарат, который провоцирует активный выброс стволовых клеток в кровь. У донора берут кровь, отделяют из нее необходимые элементы и возвращают ее обратно через вторую руку. Такой способ забора биоматериала занимает несколько часов, а на восстановление потребуется не более двух недель.
При лейкозе пересадке костного мозга должен обязательно предшествовать курс мощной химио- или радиотерапии – так называемый подготовительный режим. Длится он столько, сколько требуется в каждом индивидуальном случае. Продолжительность курсов определяет врач.
Перед тем как делать пересадку костного мозга, врачи должны убедиться, что реципиент готов к проведению подобного рода вмешательства. За пару дней до операции у донора и человека, нуждающегося в имплантации стволовых клеток, берут повторные анализы. Во время процедуры донорские стволовые клетки вводят больному парентерально.
После пересадки костного мозга в течение первого месяца больной находится под тщательным наблюдением врачей, ожидающих приживление инородных тканей. Этот период должен обязательно сопровождаться приемом антибиотиков, которые необходимы для профилактики инфекции. Помимо антибактериальной терапии, реципиенту делают еще одно вливание в кровь – на этот раз ее обогащают тромбоцитами с целью предупредить внутренние кровотечения, риск которых после имплантации стволовых клеток возрастает в несколько раз. Наряду с антибиотиками пациенту назначают иммуносупрессивные препараты, позволяющие предотвратить отторжение организмом пересаженных тканей.
Последствием пересадки костного мозга нередко является длительная слабость, в тяжелых случаях могут развиваться кровотечения, происходить сбои в работе внутренних органов. При острой реакции иммунной системы на трансплантат чаще всего поражается желудочно-кишечный тракт, печень и кожные покровы. Пациенты могут жаловаться на следующие симптомы:
- тошноту, иногда с рвотой;
- появление во рту небольших изъязвлений;
- неустойчивость психоэмоционального состояния;
- гнойнички на коже спины и груди;
- диарею с примесями крови;
- поражение слезных и слюнных желез.
Персонал медучреждений, в которых проводят пересадку костного мозга при лимфоме, лейкемии и других заболеваниях крови, должен быть достаточно компетентным и способным создать комфортные условия для реабилитации пациентов. К тому же не менее важным в этом вопросе является участие родственников и близких.
Прием иммуносупрессоров, о которых было сказано выше, угнетает работу органов кроветворения, при этом значительно ослабляя иммунитет. В реабилитационный период после пересадки костного мозга организм становится очень уязвимым перед патогенной микрофлорой. Если пациент уже был заражен цитомегаловирусом, вполне вероятна активизация инфекции на фоне восприимчивости иммунитета. В тяжелых случаях развивается пневмония, которая приводит к летальному исходу.
В нашей стране есть несколько медицинских учреждений, специализирующихся на проведении подобных операций. Пересадкой костного мозга в России занимаются высококвалифицированные специалисты в области гематологии, онкологии, трансфузиологии и др.
Среди 13 действующих на территории РФ клиник стоит отметить:
- Институт детской гематологии и трансплантологии имени Раисы Горбачевой в Санкт-Петербурге, который является одним из крупнейших отделений. Сюда обращаются в самых безнадежных случаях.
- «ОН Клиник» – международный медицинский центр, имеющий несколько представительств в России. Филиалы клиники занимаются диагностикой гематологических и онкологических заболеваний, требующих трансплантации костного мозга.
- ФГБУ НМИЦ ДГОИ им. Дмитрия Рогачева Минздрава России – бюджетная клиника, расположенная в Москве. Это учреждение имеет многолетний стаж. Здесь делают пересадку костной ткани пациентам разных возрастов.
Восстановление организма после имплантации стволовых клеток длится не менее года, и его успешность во многом определяется:
- типом трансплантации;
- степенью совместимости донорского материала;
- течением и злокачественностью болезни;
- возрастом пациента;
- общим состоянием больного;
- интенсивностью проведенной до пересадки лучевой или химической терапии.
Наиболее высокие шансы имеют реципиенты, страдающие наследственными патологиями системы кроветворения. При онкологии спрогнозировать дальнейший исход достаточно сложно, так как шансы на выздоровление зависят от вероятности рецидива. Если в течение последующих пяти лет он не возник, то очевидной становится ничтожная доля вероятности его развития и в дальнейшем. Такой показатель выживаемости наблюдается приблизительно в половине случаев.
источник
Две угрозы стоят на пути выздоровления. Первая это возможность отторжения организмом трансплантата. Чтобы этого не произошло, защитное сопротивление организма подавляется мощными медикаментами. Вторая же угроза в том, что в течение двух трех послеоперационных месяцев организм пациента практически лишен иммунной системы. Малейшее инфицирование может стать смертельным. Чтобы избежать заражения, пациент помещается в специальную палату с особыми мерами защиты, он изолируется от внешнего мира.
Даже после выхода из больницы за пациентом устанавливается тщательное наблюдение, и он должен посещать ее для регулярных проверок. На нормальное восстановление иммунной системы после трансплантации уходит около года, но если самочувствие пациента ухудшится, может возникнуть необходимость в повторной госпитализации.
Химиотерапия в высоких дозах и облучение всего тела, необходимые для пересадки костного мозга, могут вызывать серьезные побочные эффекты. До того как принять решение по поводу процедуры, необходимо обсудить с лечащим врачом возможные осложнения, токсичность и другие опасности, связанные с трансплантацией. Пациента попросят подписать согласие на проведение пересадки, подтверждающее, что он получил информацию в устном и письменном виде о пользе и возможных опасностях предложенного лечения, альтернативных методах лечения, и что больной получил ответы на все вопросы.
Одними из наиболее распространенных побочных эффектов являются мукозит (воспаление слизистых) и диарея. Они вызываются повреждением быстро размножающихся клеток, таких как клетки слизистой оболочки рта и желудочно-кишечного тракта, химиотерапией и облучением. Тяжелый мукозит может привести к затруднению приема пищи, и может понадобиться внутривенное питание (полное парентеральное питание). Кроме того, как правило, необходим прием обезболивающих лекарств. В настоящее время доступен препарат для профилактики развития мукозита — KGF (Kepivance®). Одно из исследований показало, что использование Kepivance® у пациентов, проходящих аутологичную трансплантацию с облучением всего тела, значительно снижает возможность мукозита.
Потеря волос временное явление и в большинстве случаев захватывает всю поверхность тела. После завершения химиотерапии и облучения рост волос возобновляется. К сожалению, не существует лечения для предотвращения выпадения волос или для ускорения их роста.
Вероятность развития бесплодия после пересадки костного мозга зависит от вида применяемого лечения и дозы. Если пациент находится в детородном возрасте, стоит обсудить с лечащим врачом меры по снижению риска бесплодия и возможность сохранения яйцеклеток или спермы до начала лечения.
Легкие, печень и кости — подвержены наибольшему риску повреждения в результате цитотоксического лечения. У лиц, прошедшие общее облучение тела, могут возникнуть катаракты, хотя это осложнение становится все более редким с появлением современных методов облучения.
Существует небольшая вероятность появления вторичного рака после трансплантации костного мозга, вероятно в результате лечения первичного рака и лечения, связанного с пересадкой. Вторичный рак может развиться в течение нескольких лет (в среднем 3-5) после трансплантации.
У 10% до 50% больных, получивших аллогенный трансплантат, может развиться осложнение, называемое реакцией трансплантат против хозяина (РТПХ). Этот эффект может быть острым (развивается в первые 100 дней) или хроническим (развивается после 100 дней). Данное осложнение не возникает при аллогенной пересадке, когда донором является сам пациент. Понятие «трансплантат» относится к пересаженным кроветворным клеткам, а под понятием «хозяин» подразумевается организм пациента. Таким образом, РТПХ представляет собой состояние, когда трансплантированные клетки иммунной системы донора начинают атаковать органы реципиента. РТПХ, наряду с основным заболеванием, является главной угрозой успешной пересадке костного мозга. Для предотвращения реакции трансплантат против хозяина используются иммунносупрессивные препараты, антибиотики, и иногда, кортикостероиды. Для лечения развившейся РТПХ применяются большие дозы стероидных препаратов. Симптомами этой реакции могут служить сыпь, диарея, повреждение печени и другие проявления, в зависимости от пораженных органов.
Отторжение трансплантата редкое осложнение, возникающее примерно в 1% проценте случаев после пересадки костного мозга. Риск отторжения может быть повышен при определенных видах трансплантации и источников кроветворных клеток.
Существует определенная вероятность смертности в результате лечения. Степень риска зависит от возраста, характера основного заболевания, вида трансплантата (аутологичный или аллогенный) и других факторов, таких как квалификация и опыт медицинского учреждения в проведении подобных процедур. Перед согласием на проведение пересадки важно четко представлять себе индивидуальный уровень риска в сравнении с необходимостью проведения процедуры.
источник
Трансплантация стволовых клеток – это инъекция здоровых стволовых клеток в организм больного, которая должна заменить поврежденные или больные клетки.
Трансплантация стволовых клеток может понадобиться в тех случаях, когда костный мозг вырабатывает недостаточно здоровых стволовых клеток.
Эта процедура может понадобиться, если высокие дозы химиотерапии или радиации для лечения рака убивают кроветворную систему больного.
Пересадка стволовых клеток поможет организму производить достаточно лейкоцитов, эритроцитов и тромбоцитов, снижая риск инфекции, анемии или кровотечения.
Эта процедура может называться немного по-разному, в зависимости от источника стволовых клеток. Трансплантация стволовых клеток может быть от собственного организма (аутологичная), от донора (аллогенная) или от генетически идентичного близнеца (сингенная, или изотрансплантация).
Трансплантация стволовых клеток назначается больным, у которых родные стволовые клетки повреждены болезнью или агрессивным лечением, а также как способ научить иммунную систему бороться с заболеванием (например, с лейкемией). Трансплантация стволовых клеток может быть полезна при множестве злокачественных и доброкачественных заболеваний.
Стволовые клетки могут помочь благодаря своей способности лечить рак. При некоторых типах рака крови врачи сначала дают больному большую дозу химии, а иногда и облучения, чтобы полностью убить злокачественные клетки. При этом умирают все больные и здоровые клетки костного мозга. Затем в кровь больного вводят предварительно отобранные у самого пациента или у донора стволовые клетки. Эти клетки мигрируют в кости и дают начало новому, полностью здоровому костному мозгу. Кроме того, донорские клетки имеют способность бороться с чужеродными клетками рака.
Важным показанием для терапии стволовыми клетками является восстановление костного мозга после губительного воздействия больших доз радиации или химиотерапии.
При пересадке стволовых клеток возможны разнообразные осложнения, в том числе фатальные. Риск осложнений зависит от многих факторов, включая тип заболевания крови, тип процедуры, возраст и общее состояние здоровья больного.
У одних людей возникают незначительные проблемы, а другим людям после процедуры требуется госпитализация и интенсивное лечение. В редких случаях трансплантация стволовых клеток приводит к смертельным осложнениям.
Возможные осложнения процедуры включают:
• РТПХ (реакция «трансплантат против хозяина»).
• Повреждение органов больного.
• Возникновение инфекций.
• Развитие нового рака.
• Катаракта.
• Бесплодие.
• Летальный исход.
Врач объяснит возможные осложнения в каждом конкретном случае. К примеру, РТПХ возможна только в случае аллогенной трансплантации (от другого человека), поэтому при пересадке собственных стволовых клеток нет причин для беспокойства. Помните, что только вместе со своим лечащим врачом вы должны принять взвешенное решение о проведении этой процедуры.
РТПХ (реакция «трансплантат против хозяина») представляет угрозу только при пересадке стволовых клеток от другого человека. Это реакция, при которой пересаженные клетки от неподходящего донора начинают атаковать организм нового хозяина. Реакция может быть как незначительно выраженной, так и смертельно опасной. РТПХ может развиться как вскоре после трансплантации, так и через месяцы (годы) после процедуры.
Это осложнение может затронуть практически любой орган, потому что новые иммунные клетки считают любые клетки реципиента чужеродными.
Могут возникать такие проблемы:
• Поражение кожи (чаще всего), при котором образуются очаги, похожие на солнечные ожоги.
• Поражение ЖКТ, которое проявляется тошнотой, рвотой, диареей, болью в животе и др.
• Поражение печени, проявляющееся желтухой и изменениями биохимических показателей печени.
• Поражение легких, включая возникновение непроходимости дыхательных путей и отказ легких.
• Поражение глаз (раздражение, боль и светочувствительность) и другие осложнения.
Тяжело протекающая реакция может привести к инвалидности в результате отказа органов, а также к опасным для жизни инфекциям. РТПХ требует интенсивного лечения и постоянного наблюдения врача.
Перед процедурой вам необходимо пройти ряд анализов, чтобы определить состояние вашего здоровья и готовность к пересадке.
Вдобавок, хирург или радиолог (в США) имплантирует вам длинную тонкую трубку (внутривенный катетер) в вену возле шеи. Этот катетер, иногда называемый центральным катетером, обычно остается на месте во время лечения. Врачи смогут использовать центральный катетер, чтобы быстро вводить стволовые клетки и другие медикаменты, не прибегая к новым проколам кожи.
После завершения всех подготовительных анализов и процедур врачи приступят к одному из важнейших этапов – уничтожению старых клеток. Для этого вам назначат высокие дозы специальных химиопрепаратов и (или) облучения. Это подавит иммунную систему, чтобы она не помешала новым клеткам прижиться.
Конкретный способ подавления клеток реципиента зависит от многих факторов, таких как точный диагноз, тип трансплантации, состояние здоровья и др.
Побочные эффекты такой подготовки очень разнообразны, ведь подавление костного мозга лишает организм способности производить клетки крови.
Кроме того, радиация и химиотерапия сами по себе тяжело переносятся:
• Диарея.
• Тошнота и рвота.
• Выпадение волос.
• Язвы во рту.
• Анемия.
• Слабость.
• Катаракта.
• Тяжелые инфекции.
• Отказ органов (сердца, легких, печени).
Этот тип процедуры также называется немиелоаблятивной трансплантацией. Это разновидность аллогенной трансплантации стволовых клеток, которая не требует такой серьезной подготовки костного мозга реципиента. Термин «немиелоаблятивная» буквально означает «не разрушающая костный мозг».
Для подготовки к этой процедуре назначается химиотерапия и (или) облучение в меньших дозах. Такая подготовка убивает некоторые раковые клетки и немного подавляет иммунную систему. Затем реципиенту вводят стволовые клетки донора, которые со временем замещают костный мозг и помогают бороться с раком.
Такая щадящая схема трансплантации может выглядеть привлекательно, потому что не нужны огромные дозы химиотерапии и радиации. Тем не менее, этот тип процедуры подходит далеко не во всех ситуациях. Ваш врач порекомендует вам наиболее подходящий путь исходя из вашего состояния, типа и природы заболевания.
По сути, трансплантация стволовых клеток заключается в инъекции донорских стволовых клеток через центральный катетер реципиенту после нескольких дней интенсивной лучевой и (или) химиотерапии.
Само введение клеток обычно занимает от одного до пяти часов. Введенные больному клетки сами проделают путь внутрь костей и займут свое место в качестве нового костного мозга. После этого новые здоровые «ростки» начтут производить клетки крови. Весь этот процесс может занять несколько недель.
Костный мозг или стволовые клетки, которые были заморожены, а затем разморожены, содержат консерванты, которые должны защищать их при хранении. Непосредственно перед трансплантацией вам могут ввести лекарства, которые уменьшат побочные эффекты этих консервантов. Скорее всего, перед операцией и после нее вам будут вливать много жидкости, чтобы организм быстрее вывел эти вещества.
Побочные эффекты консервантов стволовых клеток включают:
• Тошнота.
• Диарея.
• Озноб.
• Жар.
• Крапивница.
• Кровь в моче.
Далеко не у каждого человека развиваются такие побочные эффекты от консервантов, а у многих больных реакция минимальна.
В течение следующих недель после процедуры у вас будут брать кровь на анализ, чтобы отслеживать ваше состояние. Вам также могут давать медикаменты, чтобы бороться с осложнениями, такими как тошнота и диарея.
После трансплантации вам придется оставаться под наблюдением врача. Если у вас возникнут серьезные проблемы, включая инфекцию, врач сразу сможет принять меры. Наблюдение может продолжаться в течение нескольких недель или месяцев после процедуры.
Вам могут также понадобиться периодические переливания эритроцитов и тромбоцитов, пока новые клетки приживутся и начнут производить кровяные тельца в достаточном количестве.
В это время придется соблюдать осторожность, потому что у вас будет повышен риск инфекций и кровотечений.
Трансплантация стволовых клеток способна полностью излечить некоторые заболевания, а некоторые может перевести в фазу ремиссии. Цель терапии зависит от конкретной ситуации – вылечить заболевание, продлить жизнь или улучшить качество жизни.
Некоторые люди переносят эту процедуру с незначительными побочными эффектами и осложнениями. У других развиваются тяжелые проблемы со здоровьем, в том числе долговременные и опасные для жизни. То, как больной перенесет трансплантацию, довольно трудно предугадать.
источник
Пересадка костного мозга в настоящее время является новой возможностью излечения сложных и до сегодняшнего дня неизлечимых заболеваний. Первая результативно проведенная трансплантация была совершена в 1968 году в госпитале города Миннеаполис США, больному апластической анемией ребенку.
Операции по пересадке костного мозга с тех пор довольно действенно практикуются при лечении достаточно сложных заболеваний. Лейкоза, лимфом, рака груди или рака яичников. Так в 2007 году американец Тимоти Браун благодаря данному хирургическому вмешательству излечился не только от лейкемии, но и от СПИДа. Инновационный метод лечения был испробован на Брауне, который всему миру был известен под псевдонимом «берлинский пациент». Сегодня люди излечиваются от тяжких недугов благодаря замене стволовых клеток. К сожалению, большинству пациентов, которым требуется трансплантация, не всегда удается трансплантировать клетки в связи со сложностями подбора донора имеющего совместимый трансплантируемый материал.
Замену стволовых клеток предваряют такие процедуры, как химиотерапия и радиотерапия. После этого радикального лечения разрушаются, как вредоносные, так и здоровые клетки организма. Именно по этому, человеку подвергшемуся такому жесткому лечению нужна трансплантация стволовых клеток. Существует два вида трансплантации, первая: аутологичная, когда используются плюрипотентные СК и кровь самого пациента. И аллогенная, когда для трансплантации используется материал от донора.

Показания к пересадке костного мозга актуальны для больных страдающих гематологическими, онкологическими или рядом наследственных заболеваний. Также своевременные показания важны для больных острыми хроническими лейкозами, лимфомами, разными видами анемий, нейробластомами и различными видами комбинированного иммунодефицита.
Пациенты, страдающие лейкемией или каким либо из видов иммунного дефицита, имеют плюрипотентные СК, которые работают не должным образом. У заболевших лейкозом в крови больного начинает вырабатываться огромное количество клеток, не прошедших все стадии развития. В случае же с апластической анемией, кровь перестает регенерировать необходимое количество клеток. Деградированные или же незрелые и некачественные клетки незаметно перенасыщают сосуды и костный мозг, а со временем распространяются и на остальные органы.
Для того, чтобы остановить рост и убить вредоносные клетки необходимо крайне радикальное лечение, такое как химиотерапия или радиотерапия. К сожалению, во время этих радикальных процедур умирают, как больные клеточные элементы, так и здоровые. И поэтому умершие клетки органа кроветворения заменяются здоровыми плюрипотентными СК либо самого больного, либо совместимого донора.
Донор подбирается по одному из трех вариантов. Совместимый донор – имеющий максимально приближенную генетическую структуру клеток. Стволовые клетки, взятые у такого донора, значительно понизят риск всевозможных отклонений связанных с иммунной системой. Лучший донор – это человек с похожей генетикой, такой, как кровные брат или сестра, другие родственники. У трансплантата, взятого от такого близкого родственника, есть 25% вероятность генетической совместимости. К сожалению, в большинстве случаев донорами не могут быть родители и дети из-за генетической несовместимости.
Совместимым неродственным донором может оказаться любой посторонний донор имеющий совестимый генетический материал. Многие крупные больницы обладают большой базой доноров, из которой есть возможность найти донора с совместимостью.
И третий вариант — это несовместимый состоящий в родстве донор или же несовместимый не состоящий в родстве донор. В случае невозможности ожидать совместимого донора, при остром протекании какого либо серьёзного заболевания, пациенту могут предложить плюрипотентные СКот частично совместимого близкого родственника или постороннего донора. В этом случае материал для трансплантации подвергают специальному подготовительному процессу, для того, чтобы уменьшить шансы отторжения трансплантируемых клеток организмом пациента.
Базы данных о донорах каждого из таких медицинских учреждений объединены во Всемирную поисковую систему доноров — BMDW (от англ. Bone Marrow Donors Worldwide), штаб-квартира которой находится в Голландии в городе Лейден. Данная международная организация занимается координацией соответствующих фенотипических данных о HLA – лейкоцитарном антигене человека у тех людей, которые готовы предоставить свои гемопоэтические клетки или периферические стволовые кроветворные клеточные элементы.
Эта самая крупная в мире на сегодняшний день база данных, известная с 1988 года, обладает редакционной коллегией, включающую в себя по одному представителю от всех банков доноров стволовых клеток. Коллегия созывается дважды в течение каждого года, чтобы обсудить достижения согласовать дальнейшую деятельность. Управление BMDW осуществляет Фонд Europdonor Foundation.
BMDW представляет собой совокупность реестров данных о донорах стволовых клеток и о банках, в которых имеются периферические стволовые кроветворные клетки. Объединенные на добровольной основе эти реестры обеспечивают централизованное и легкодоступное получение всей необходимой информации для врачей и людей, которым необходима трансплантация.

Существует ли определенная квота на пересадку костного мозга? Естественно, это есть. Но на самом деле все не так просто. Потому как государство может помочь далеко не всем нуждающимся людям.
Квота позволяет на бесплатной основе получить помощь в лучшей клинике. При этом все выполняется с использованием высоких технологий и медицинских процедур. Но, к сожалению, количество людей ограничено. Операция дорогостоящая и помочь всем государство просто не в силах. В основном квоты начисляются деткам. Потому как не многие молодые родители могут найти такую сумму на операцию. Да и в целом, поиск донора и благотворительной организации занимает длительное время. Но ведь людям с таким диагнозом тянуть нельзя.
Вот в таких случаях и приходит на помощь государство. Как правило, процедура полностью оплачивается семьям, которые совсем не способны оплатить лечение. Но если посмотреть на стоимость операции, то такой возможности нет ни у кого.
Для начала, после того, как больному было проведено лечение при помощи химиотерапии или же радикального облучения, пациенту вводят внутривенно при помощи катетера плюрипотентные СК. Зачастую это безболезненно и длиться примерно около часа. После этого наступает процесс приживления донорских или своих клеток, для того, чтобы ускорить процесс приживления иногда используют препараты стимулирующие работу органа кроветворения.
Если вы хотите знать, как делают пересадку костного мозга, вам будет необходимо понимать какие процессы, происходят в организме после его трансплантации, а также следует разобраться в механизмах воздействия пересаженных клеток. В процессе приживления, каждый день забирается кровь пациента на анализ. В качестве показателя используются нейтрофилы. Необходим определенный уровень их количества в крови, если их показатель в крови достигает количества 500 в течении трех дней, то это является положительным результатом и свидетельствует о том, что замененные плюрипотентные СК прижились. Для приживления стволовых клеток, как правило, требуется около 21-35 дней.
Операция по пересадке костного мозга предваряется мощной радиотерапией или интенсивной химиотерапией пациента, иногда оба этих элемента лечения практикуются вместе. Эти процедуры применяют для уничтожения раковых клеток, но в процессе также убивают и здоровые плюрипотентные СК пациента. Вышеперечисленные процедуры при замене стволовых клеток называются – подготовительным режимом. Длится этот режим столько, сколько требует конкретное заболевание пациента и рекомендации его лечащего врача.
Далее в вену (на шее) пациенту устанавливают катетер, при помощи которого будут вводиться лекарства, клеточные элементы крови и забираться кровь на анализ. Спустя два дня после радиотерапии или химиотерапии проводится хирургическое вмешательство, во время которой стволовые клетки вводятся внутривенно.
После замены стволовых клеток, на протяжении от 2 до 4 недель следует ожидать приживление клеток органа кроветворения. В этот период больному вводят антибиотики, которые помогут справиться с инфекцией и делают переливание тромбоцитов для того что бы избежать кровотечений. Пациентам, подвергшимся трансплантации от неродственного или родственного, но несовместимого донора требуются препараты, которые помогут минимизировать отторжение пересаженных стволовых клеток организмом.
После пересадки СК пациенты могут испытывать ощущение слабости, в ряде случаем могут открыться кровотечения, нарушение работы печени, тошнота, во рту возможно появление небольших язв, в редких случаях есть вероятность развития небольших психических отклонений. Как правило, персонал больницы достаточно компетентен и способен создать максимально комфортные условия для преодоления такого рода трудностей. И естественно одним из важных аспектов, которые приведут пациента к скорому выздоровлению, является внимание и участие родных и близких пациента.
Пересадка костного мозга при ВИЧ от здорового донора, позволит вылечить реципиента от этого заболевании. Для того чтобы осуществить эту процедуру, необходимо выбрать донора с особой генетической мутацией. Встречается она только лишь у 3% европейцев. Это делает такого человека восприимчивым ко всем известным штаммам ВИЧ. Данная мутация затрагивает структуру рецептора CCR5, таким образом, не позволяя «вирусу» связаться с клеточными элементами человеческого мозга.
Перед самой процедурой реципиенту необходимо пройти курс лучевой и лекарственной терапии. Это позволит уничтожить собственные плюрипотентные СК. Лекарства против самой ВИЧ-инфекции не принимаются. Спустя 20 месяцев со дня операции проводится исследование. Как правило, реципиент является полностью здоровым. Более того, он не носит вирус ВИЧ в крови, органе кроветворения и других органах и тканях. Проще говоря, во всех резервуарах, где он может быть.
Данное хирургическое вмешательство связано с высоким риском инфекционных осложнений. Вполне вероятно, что достигнутый результат может поспособствовать развитию нового направления в области генной терапии ВИЧ-инфекции.

Зачастую она применяется в случае острых миелобластных лейкозах и при рецидивах острых лейкозов. Чтобы провести операцию, необходима полная клинико-гематологическая ремиссия. Перед самой процедурой проводится курс химиотерапии, зачастую в сочетании с лучевой терапией. Это позволит полностью уничтожить лейкозные клетки в организме.
Чувствительность лифом к химиотерапии напрямую зависит от дозы, даже во время рецидивов. Шанс на достижение ремиссии в основном дает выскокодозная химиотерапия, а также она, но в сочетании с облучением всего тела. Правда, в этом случае такой подход чреват глубоким и продолжительным угнетением кроветворения.
Метод подразумевает проведение трансплантации стволовых клеток, источником которых может быть как орган кроветворения так и кровь больного или же донора. Если речь идет о изотрансплантации, то донором может выступить однояйцовый близнец. При аллотрансплантации даже родственник. При аутотрансплантации сам больной.
Если речь идет о лимфопролиферативных заболеваниях, то зачастую применяются именно аутотрансплантация СК крови. Такой метод получил всеобщее признание в лечении резистентных лимфом и рецидивов.

Пересадка костного мозга у детей используется в тех случаях, когда пациент страдает лейкозом. Более того, этот метод применяется и при апластической анемии, множественной миеломе и при нарушениях иммунной системы.
Когда плюрипотентные СК начинают несколько неправильно функционировать, тем самым провоцирую избыточное количество дефектных или незрелых клеток, развивается лейкоз. Если же наоборот, мозг резко уменьшает их выработку, то это приводит к развитию апластической анемии.
Незрелые клетки крови полностью заполняют орган кроветворения и сосуды. Тем самым они вытесняют нормальные клеточные элементы и распространяются в другие ткани и органы. Чтобы исправить положение дел и уничтожить лишние клетки, прибегают к использованию химиотерапии или радиотерапии. Такое лечение способно повредить не только дефектные, но и здоровые клеточные элементы мозга. Если трансплантация пройдет успешно, то пересаженный орган начнет вырабатывать нормальные клетки крови.
Если донорский орган кроветворения был получен от идентичного близнеца, то трансплантация в этом случае называется аллогенной. В этом случае, мозг должен генетически соответствовать собственному мозгу пациента. Чтобы выявить совместимость, проводятся специальные анализы крови.

Порой одной операции становится не достаточно. Так, орган кроветворения может не прижиться на новом месте. В этом случае проводится повторная операция.
Она ничем не отличается от обыкновенной трансплантации, только вот называют ее уже ретрансплантация. Перед тем как выполнить эту процедуру проводится диагностирование. Ведь необходимо определить, почему в первый раз орган кроветворения не смог прижиться.
После того как все процедуры будут выполнены, можно приступать к повторной операции. В этот раз человек подвергается более тщательному исследованию. Потому как нужно понять, почему так произошло и не допустить еще одного рецидива.
Сама по себе операция является сложной. Но многое в этом случае зависит и от стараний пациента. Если он тщательно соблюдает все рекомендации врача, то рецидива можно избежать.

Противопоказания, в первую очередь, создают острые инфекционные заболевания, такие, как ВИЧ, гепатит В и гепатит С, сифилис, всевозможные нарушения иммунной системы, а также беременность. Не рекомендуется операция по замене стволовых клеток слабым физически и пожилым пациентам, а также строго противопоказана пациентам, страдающим тяжелыми заболеваниями внутренних органов. Противопоказания могут также создавать долговременная терапия с применением антибиотиков или гормональных препаратов.
Противопоказаниями к донорству стволовых клеток, является заболевание донора аутоиммунным или же инфекционным заболеванием. Наличие любого из заболеваний легко выясняется путем обязательного медицинского всестороннего обследования донора.
Но, сегодня по-прежнему самым серьезным препятствием при процедуре замены стволовых клеток, остается несовместимость донора и пациента. Очень маленький шанс найти подходящего и совместимого донора для трансплантации. Зачастую донорский материал берется либо у самого пациента, либо у его физиологически совместимых родственников.

Могут ли наблюдаться какие-либо негативные последствия пересадки костного мозга? Иногда происходит острая реакция на трансплантат. Дело в том, что возраст человека является фактором риска этого осложнения. При этом может поражаться еще и кожа, печень и кишечник. На кожных покровах появляются крупные высыпания, причем в основном на спине и груди. Это может привести к нагноению, а также некротизации.
В этом случае назначается местное лечение, которое включает в себя использование мазей с преднизолоном. Если говорить о поражении печени, то они проявляют себя практически сразу. В основе этих явлений лежит дегенерация желчных протоков. Поражение органов ЖКТ приводит к постоянной диареи с болью и примесями крови. Лечение осуществляется с помощью антимикробной терапии и усиления иммуносупрессии. В более сложных формах, может появиться поражение слезных и слюнных желез, а также пищевода.
Угнетение собственного органа кроветворения способно спровоцировать недостаточность иммунитета. Поэтому организм становится довольно восприимчивым к различным инфекциям. Необходимо проводить курс восстановления. В противном случае может проявить себя цитомегаловирусная инфекция. Которая приводит к развитию пневмонии и летальному исходу.

После пересадки костного мозга наступает длительный период восстановления. Так, для нового органа кроветворения может понадобиться год, для того, чтобы он начал полноценно функционировать. На протяжении всего этого времени пациенты всегда должны находиться на связи. Потому как могут возникать инфекции или же осложнения, с которыми необходимо бороться.
Жизнь после пересадки может быть как тревожащей, так и радостной. Потому как появляется чувство полной свободы. Отныне человек здоров и он может делать все то, что хочет. Многие пациенты говорят о том, что качество их жизни значительно улучшилось после трансплантации.
Но, несмотря на новые возможности, всегда остается страх, что болезнь снова вернется. Поэтому после процедуры всегда стоит следить за собственным здоровьем. Особенно в первый год, потому как организму нужно длительное время на восстановление и этому процессу ничего не должно мешать.
На самом деле этим видом «работы» занимаются многие клиники России, Украины, Германии и Израиля.
Естественно, намного было бы удобнее, если процедура выполнялась неподалеку от места жительства человека. Но в большинстве случаев приходится отправляться за границу. Потому как это довольно сложная операция, которая требует специализированного вмешательства. Естественно, специалисты есть везде, но ведь нужно и оснащенная клиника для этого. Поэтому волей не волей, люди едут в другую страну. Ведь только лишь таким образом можно спасти человека и подарить ему шанс на дальнейшее выздоровление.
Зачастую пациенты отправляются в Германию, Украину, Израиль, Беларусь и Россию. Здесь есть специализированные клиники, которые выполняют такие сложнейшие операции. Важнейшим аргументом при выборе места проведения процедуры становятся не только высококлассные клиники, но и стоимость самой операции.
В Украине пересадку костного мозга можно сделать в Киевском центре трансплантации. Центр начал свою деятельность в 2000 году, и за время его существования в нем было проведено свыше 200 трансплантаций.
Наличие самого современного медицинского инструментария и оснащения обеспечивает проведение всего широкого перечня мероприятий по алогенной и аутологической трансплантации, а также реанимации, интенсивной терапии и гемодиализа.
Для того чтобы максимально снизить вероятность развития у пациентов осложнений инфекционного характера при иммунной депрессии в период после проведения трансплантации, в 12-и трансплантационных блоках и операционном зале отделения имеет место применение технологии «чистых помещений». 100%-я чистота воздуха при помощи специальных систем климат-контроля обеспечивается за счет изначального предотвращения проникновения вредоносных микроорганизмов, а не ликвидации их, уже присутствующих в помещении, традиционными средствами антисептической влажной уборки и УФ-облучения.
Провести пересадку костного мозга в Израиле можно во множестве лечебных учреждений, одним из которых является Институт онкологии им. Моше Шаретт в Иерусалиме. Научно-исследовательский институт в качестве одного из подразделений входит в состав медицинского центра «Хадасса». Качественное лечение разнообразных онкологических заболеваний обеспечивает применение самых прогрессивных медицинских методик и технологий известных в настоящее время.
У центра «Хадасса» имеется собственный банк доноров, а быстрому и эффективному поиску донора или реципиента способствует тесная связь и сотрудничество со многими подобными организациями, как внутри страны, так и за ее пределами. В отделении в наличии есть устройство позволяющее атравматичным способом (аферез) производить сбор лимфоцитов и СК для трансплантации. Длительное хранение такого клеточного материала для использования в дальнейшем, после лучевой и химиотерапии обеспечивает крио-банк.
Реестр потенциальных доноров органа кроветворения в Германии насчитывает свыше 5 миллионов человек, что делает его самым многочисленным в мире. Каждый год в него приходит более чем 25 000 заявок, в подавляющем большинстве от граждан других государств.
Провести такую процедуру со всеми необходимыми подготовительными и посредствующими мероприятиями можно, воспользовавшись услугами Берлинской компании GLORISMED.
Высокий уровень профессиональной подготовки специалистов обуславливает медицинское обслуживание в данном вопросе на самом высоком уровне. Предусматривается также программа реабилитационных мероприятий с учетом индивидуальных особенностей и состояния каждого конкретного пациента. Предлагается применение различных физиотерапевтических методик, мануальной, спортивной и арт-терапии, проведение консультаций относительно здорового образа жизни, оптимизации режима питания и диеты.
В этой стране есть несколько медицинских заведений, который специализируются на подобных операциях. Всего насчитывается около 13 отделений имеющих лицензии на трансплантацию. Эту процедуру выполняют высококлассные врачи гематологи, онкологи, трансфузиологии и т.д.
Одним из самых крупных отделений является СПбГМУ Центр имена Раисы Горбачевой. Здесь проводят операции даже довольно сложные. Это действительно больше отделение, которое специализируется на данной проблеме.
Есть еще одна клиника, под названием «ОН Клиник», она также занимается диагностикой заболевания и пересадкой костного мозга. Это довольно молодой медицинский центр, но, тем не менее, он успел себя зарекомендовать.
Стоит обратить внимание и на клинический центр детской гематологии, онкологии и иммунологии имена Дмитрия Рогачева. Это клиника с многолетним стажем. Которая помогает бороться со сложившейся ситуацией, как взрослым, так и деткам.

Пересадка костного мозга в Москве осуществляется в клинике «ОН Клиник». Это один из новых медицинских центров, который входит в глобальную сеть. Здесь любые виды операций проводятся только лишь с использованием новейших технологий. Профессионально подготовленный персонал полностью отвечает за работы. Врачи постоянно проходят обучение за рубежом и знакомы со всеми новейшими разработками.
Институт Гематологии, который расположился в Москве, также занимается данной процедурой. Здесь есть хорошие специалисты, которые подготовят человека к операции и качественно проведут ее.
Есть еще и небольшие клиники, которые занимаются данной процедурой. Но лучше отдавать предпочтение действительно профессиональным медицинским заведениям. К их числу относят самый крупный центр СПбГМУ Центр имена Раисы Горбачевой. Здесь работают настоящие профессионалы, которые проведут необходимые приготовления, диагностику и сделают операцию.

Именно в этой стране расположились одни их самых лучших клиник, выполняющих такой вид операций.
Больных из-за рубежа принимают в различных клиниках. Так, самыми востребованными из них являются клиника имена Гейне в Дюссельдорфе, университетские клиники г. Мюнстера и многие другие. Высоко ценится университетский центр Гамбург-Эппендорф.
На самом деле в Германии довольно много хороших медицинских центров. Здесь работают высококлассные специалисты. Они проведут диагностику заболевания, процедуры которые необходимы перед операцией и саму процедуру. Всего в Германии насчитывается около 11 специализированных клиник. Все эти центры имеют сертификаты международного общества клеточной терапии.

Пересадка костного мозга в Украине из года в год становится одной из востребованных процедур. Зачастую список больных пополняется детками. Именно они подвергаются этому явлению.
Так, на Украине операция проводится только лишь в 4-х самых крупных клиниках. К их числу относят Киевский центр трансплантации, центр трансплантации в «Охматдете». Кроме того аналогичной процедура проводится и в Национальном институте рака и в Донецком институте неотложной и восстановительной хирургии им. В. Гусака. Последний центр является одним из самых крупных на Украине. Каждая из этих клиник является компетентной в вопросе трансплантации.
Эти клиники славятся своим профессионализмом. Врачи, выполняющие эту сложную процедуру, постоянно проходят стажировку за рубежом. Они ознакомлены со всеми новейшими технологиями используемыми в этих областях.

В этой стране есть много больниц, которые специализируются на проведении подобных операций.
Ежегодно проводятся экспериментальные операции, после которых данная технология позволяет спасти жизнь при новые и ранее неизлечимых диагнозах. В клиниках Израиля постоянно увеличивается процент пациентов, которым удачно осуществили пересадку костного мозга.
Благодаря новым научным открытиям, используются новейшие технологии и препараты, которые успели себя положительно зарекомендовать в этой области. Появилась возможность проводить трансплантации от родственных доноров, причем даже с неполной совместимостью.
Все эти процедуры проводит Медицинский центр “Хадасса Эйн-Керем” в Иерусалиме – отдел трансплантации и иммунотерапии рака, Медицинский центр “Шемер” в Хайфе на базе больницы “Бней Цион», а также Клиника «Рабин». Но это далеко не весь список. На самом деле данное хирургическое вмешательство осуществляется в 8 клиниках. Некоторые из которых, не очень дорогие.

По уровню развития трансплантологии эта страна славится хорошими результатами. Ежегодно проводится около ста операций, которые действительно помогают людям.
На сегодняшний день Беларусь опережает все бывшие страны СССР по количеству проводимых операций. Процедура осуществляется в 9-й клинической больнице Минска и РНПЦ детской онкологии и гематологии. Это два цента, которые проводят эту сложную процедуру. Профессиональные врачи помогут подготовить человека к этому и провести операцию на высоком уровне.
Трансплантация на сегодняшний день это большой прогресс. Потому как еще несколько лет назад помочь пациентам с этим заболеванием было невозможно. Сейчас же трансплантация используется при лечении целого ряда заболеваний. Новые технологии не стоят на месте, и это позволяет справляться со многими серьезными проблемами.

Пересадка костного мозга в Минске осуществляется в Центре Гематологии и Трансплантации на базе 9-й городской клинической больницы. На сегодняшний день эта клиника стала членом Европейской Ассоциации Центров Трансплантации.
Эта клиника является единственной на территории столицы Беларуси. Она востребована потому, что выполняет одну из самых сложнейших операций. Ведь трансплантация это огромный прогресс в области работы с гемопоэтическими СК. Да и в целом, на сегодняшний день благодаря этой процедур можно справиться со многими серьезными заболеваниями.
Это новый рывок в медицине, который позволяет подарить людям шанс жить новой жизнью. Перед операцией проводится ряд мероприятий по выявлению самой проблемы, ее диагностированию и выбору методу выполнения процедуры.

Стоимость хирургического вмешательства варьируется в весьма высоких диапазонах. Ведь найти донора и провести саму процедуру не так просто. Во многих случаях это занимает длительное время. Ситуации бывают разные. Поэтому порой приходится не только долго ждать донора, но еще и проводить массу мероприятий перед самой операцией.
Стоимость полностью зависит от сложности операции. Естественно, в общую сумму входит и квалификация клиники и профессионализм врачей. Многое зависит и от страны, где проводится сама операция. Так, в Москве такая процедура может, стоить от 650 тыс. рублей до 3-х миллионов. В Санкт-Петербурге цена колеблется в район 2-х миллионов рублей.
Что касается дальнего зарубежья, то в Германии операция стоит 100 000 – 210 000 тыс. евро. Все зависит от самой работы и сложно процедуры. В Израиле стоимость хирургического вмешательства при родственном доноре колеблется в районе 170 тыс. долларов, при не родственном достигает 240 тыс. долларов.

Следует, сразу же оговорится, что процедура дорогостоящая. На цену влияет многое. Так, первым делом это специализация клиник и место ее расположения. Потому как израильские и немецкие медицинские центры являются самыми дорогими. Здесь стоимость операции варьируется в районе 200 000 тыс. евро. Но, несмотря на это, клиники действительно лучшие в своем роде.
На цену влияет и профессионализм врача, но это отражается минимально. Многое зависит от сложности самой процедуры. Так, стоимость зависит от родственности донора. В России операция будет, стоит около 3-х миллионов рублей. Кроме того, даже консультации перед процедурой платные.
Но когда речь идет о спасении жизни человека, цена особой роли не играет. Она не является выдуманной. Стоимость операции обусловлена ее сложностью.
Отзывы о пересадке костного мозга в основном положительные. Но отталкиваться только лишь от них не стоит. Необходимо обращать внимание и на тот факт, где была проведена операция. Потому как от компетентности клинки и врачей зависит многое.
Особой популярностью пользуются клиник в Израиле. Потому как здесь есть не только новейшее оборудование, но и специалисты, которые знают, как с ним обращаться. Рассматривая отзывы людей о тех или иных медицинских центрах, стоит учитывать и сложность самой операции. Без летальных исходов, к сожалению не обойтись. Поэтому нужно обращать внимание на качество выполнения операции. Зачастую, такая процедура помогает избавиться от заболевания раз и навсегда. Важно во время процесса реабилитации соблюдать все рекомендации врача и не исчезать из его поля деятельности. В любом случае не стоит опускать руки. Если верить всем сердцем в то, что процедура поможет, так и будет.
источник
Современная медицина предлагает пациентам такую сложную процедуру, как пересадка костного мозга. Это дорогостоящая операция, необходимость в которой возникает у больных с тяжелыми патологиями, нарушающими процессы кроветворения. Людям, которые располагают денежными средствами, врачи рекомендуют не отказываться от хирургической процедуры, так как это реальная возможность спасения их жизни.
Показания и противопоказания по вопросам пересадки костного мозга расскажет перед операцией лечащий врач
Пересадка костного мозга назначается пациентам при лейкозе и других патологиях, которые несут угрозу жизни. Оперативное вмешательство проводится строго по показаниям. Перед началом врач должен проверить больного на наличие возможных противопоказаний. Также он знакомит его со всеми этапами процедуры и объясняет правила прохождения реабилитационного периода.
На трансплантацию костного мозга следует соглашаться пациентам, у которых были выявлены следующие заболевания:
- Лейкоз острого или хронического характера;
- Анемия апластического типа;
- Аутоиммунные патологии;
- Иммунодефициты наследственного характера;
- Нарушения со стороны обменных процессов;
- Лимфома;
- Отдельные виды внекостномозговых новообразований.
При каких заболеваниях проводится данная операция, пациенту расскажет его лечащий врач. Чаще всего в пересадке возникает необходимость у больных с новообразованиями кроветворной ткани, а также при анемии.
С пересаженными тканями от донора у пациента появится шанс на жизнь. В случае успешного приживления пересаживаемого материала он начинает выполнять функцию костного мозга, которая была угнетена прогрессирующим заболеванием.
Не всем пациентам, у которых диагностирован лейкоз или другая опасная патология, подходит пересадка костного мозга. Все потому, что данное оперативное вмешательство имеет ряд противопоказаний к своему проведению.
Отказаться от забора костного мозга и его трансплантации необходимо при наличии следующих противопоказаний:
- Острые инфекционные поражения организма (ВИЧ, сифилис, гепатит);
- Беременность;
- Нарушение работы иммунной системы;
- Тяжелые патологии внутренних органов;
- Продолжительный прием гормональных средств или антибиотиков.
Оперативное вмешательство не рекомендовано пожилым и физически слабым пациентам, так как они могут не пережить ТКМ.
Перед началом процедуры обязательно проверяется донор на наличие различных заболеваний. Если в ходе диагностики будут выявлены инфекционные поражения, то человек не сможет выступать в качестве лица, предоставляющего материал для трансплантации.
Что такое пересадка, знает каждый пациент, которому требуется трансплантация биологического материала, в данном случае, костного мозга. Существует несколько видов хирургического вмешательства, каждый из которых имеет свои особенности.
Пересадку костного мозга такого типа проводят только после того, когда у больного наступает ремиссия
Аутологичная трансплантация донорского костного мозга не является полноценной пересадкой. Под данной процедурой подразумевается поддерживающее приживление стволовых клеток или мозга. Хирургическое вмешательство такого типа является оптимальным для больных, у которых заболевание перешло на стадию ремиссии. Также аутотрансплантация здорового костного мозга может потребоваться в случае течения патологии, которая не затрагивает ткани костного мозга.
Как происходит трансплантация, можно узнать во время посещения своего лечащего врача. Необходимый материал берется у пациента и ему же пересаживается после проведения специальной терапии. Чем раньше будет начато лечение, тем выше шансы на достижение положительного результата.
Откуда именно и почему костный мозг для пересадки берут у пациента, тоже можно узнать у врача. Медики настаивают на таком заборе материала, потому что трансплантация своих тканей является более успешной, чем приживление донорских клеток.
Делают пересадку такого типа только после того, как врач будет убежден в наступлении у больного ремиссии. В противном случае операция не даст желаемого результата, а состояние человека при этом может значительно усугубиться. Для подтверждения ремиссии достаточно взять у пациента образец ткани при помощи биопсии и исследовать его в лабораторных условиях.
Аутологическую пересадку делают поэтапно:
- Выполняется удаление костного мозга. Данную процедуру принято называть извлечением. Как правило, данная операция не представляет особой опасности для жизни пациента, так как берут материал из бедренных костей больного. Взятый образец обязательно помещают в камеру, где он хранится в замороженном виде. Если заболевание успело затронуть костный мозг, то на данном этапе проводится очищение органа от пораженных клеток.
- Пациент приступает к проведению интенсивного лечения. При поражении костного мозга требуется прохождение химиотерапии. Иногда в курс лечения врачи включают радиотерапию.
- Пациенту требуется пройти обратную пересадку органа. К этому этапу приступают те, кто прошли первые шаги процедуры. Проходит операция по пересадке костного мозга капельно. Этот метод позволяет совершить переливание крови в орган и ее введение в организм человека. Он способствует быстрому восстановлению и возрождению кроветворной системы.
Это основной метод проведения аутотрансплантации. Существует и другой вариант осуществления оперативного вмешательства. Он исключает необходимость извлечения костного мозга и его обратное введение. Во время операции затрагиваются лишь стволовые клетки. Данный метод считается менее опасным, так как требует меньше времени на восстановление больного после процедуры.
Аллогенная трансплантация – еще один вариант лечения пациента. Как делают пересадку костного мозга данным методом, знает врач, который специализируется на подобных операциях. Аллогенной принято называть процедуру, предусматривающую приживление донорского органа.
Операция проводится после проверки пациента и донора на совместимость. Делается это в медицинском учреждении. Если мозг, полученный с помощью донорства, не подходит, то организм больного начнет его отвергать. Это опасно для жизни человека с белокровием или другим тяжелым заболеванием.
Специалисты пробуют делать пересадку органа больному от его близких родственников. В идеале это должны быть родные братья или сестры. В 25% случаев их костный мозг является пригодным для трансплантации. Если такие родственники отсутствуют у человека, тогда ему пытаются подобрать подходящий материал в международном регистре доноров. Для операции может подойти человек, чей образец подходит пациента на 35%. Этого соотношения по шкале совместимости нередко бывает достаточно, чтобы добиться приживления новых тканей.
Сдача предварительных анализов обязательна для оценки текущего состояния человека и на наличие возможных противопоказаний к операции
Пациентов интересует, как может произойти забор костного мозга и его пересадка. Не менее актуальными являются вопросы о том, больно ли будет больному, как должно осуществляться восстановление после процедуры и из каких этапов состоит реабилитация.
Рассчитывать на успешное проведение оперативного вмешательства следует в том случае, если у пациента, проходящего радикальное лечение, отсутствуют какие-либо противопоказания к трансплантации. Специалист должен принимать во внимание возраст больного, его физическое состояние, а также стадию течения патологического процесса.
Все пациенты сдавали ряд тестов перед трансплантацией. Сдача предварительных анализов необходима для оценки текущего состояния человека. К тому же это минимизирует отрицательные последствия, которые могут проявиться у пациента в ходе операции или после нее из-за наличия не выявленных противопоказаний.
В ходе предварительной диагностики требуется проверка легких, почек, сердца и других внутренних органов больного, функция которых может сказываться на успешности трансплантации. К тому же врачи смогут сравнить их исходную работоспособность с показателями, полученными после завершения радикального лечения.
Успешность пересадки костного мозга пациенту с лимфосаркомами, при лимфоме и других опасных заболеваниях, зависит от профессионализма медицинской команды, которая будет задействована в лечении человека. Врачи и медсестры должны уметь различать опасные состояния, при которых больному потребуется особая помощь.
Чтобы повысить шансы на успешное проведение операции и минимизировать рецидив, требуется тщательно подготовиться к радикальному методу терапии. Больного госпитализируют и назначают прохождение курса химиотерапии или облучения. Такое лечение способствует разрушению костного мозга и раковых клеток. Благодаря этому в организме освобождается место для донорского органа.
ежим предварительной терапии при участии облучения и химиотерапии напрямую зависит от тяжести патологического процесса и запланированного лечения.
На этапе подготовки к операции, во время которой хирург пересаживает донорский или свой орган в организм пациента, больному в крупную вену на шее вводится катетер. Через него врачи и медсестры будут иметь возможность вводить нужные лекарственные составы. Также катетер позволяет избежать лишних проколов, которые делаются на протяжении всей терапии.
Больному дается повышенная доза препаратов для проведения облучения или химиотерапии. Для пациентов, которым не требуется пересадка, она значительно меньше. В связи с этим человек может почувствовать резкое ухудшение общего самочувствия, раздражение, тошноту и сильную слабость. По усмотрению врача пациенту дополнительно вводятся препараты, которые способны минимизировать данную симптоматику.
Примерно через двое суток после облучения или химиотерапии полученный орган (берут костный мозг у донора или самого пациента) можно начинать приживлять. Его вводят в организм человека постепенно путем вливания через вену.
Как правило, пересадку костного мозга специалисты проводят в палате пациента. Поэтому ему не требуется перемещаться в операционную. Во время осуществления процедуры врач должен внимательно следить за общим состоянием человека. Особое внимание обращается на повышение температуры тела, появление у него озноба, болей в области груди и других отрицательных реакций.
После переливания лечение лейкемии или другой патологии, нарушающей функционирование костного мозга, считается завершенным. Каким будет прогноз терапии, медики не могут сказать сразу. После операции они продолжают наблюдать за больным и ожидать результата.
После операции по пересадке костного мозга послеоперационный период выздоровления длится не более четырех – восьми недель
Пациенты, у которых миелома и другие патологии (не только при миеломной болезни назначается трансплантация), после радикального лечения должны пройти полный период реабилитации. Повысить их шансы на выздоровление помогает обеспечение соответствующего ухода.
Больной должен дождаться момента, когда новый костный мозг переместится в костные полости и окончательно укоренится в них. После этого ему удастся продуцировать в организме человека здоровые кровяные клетки. В этот период он является максимально подверженным развитию кровотечений и заражению инфекциями. Предупредить данные осложнения позволяет получение антибиотиков и множественные переливания крови.
Гаплотрансплантация (гаплоидентичная пересадка) и другие методы приживления костного мозга не является окончательным этапом лечения. После процедуры пациент получает препараты, которые позволяют снизить вероятность отторжения донорского органа.
Могут приниматься особые меры, которые способствуют уменьшению риска поражения организма больного болезнетворными микроорганизмами. Контактировать с ним врачи и медсестры могут лишь после того, как тщательно вымоют руки с антисептическим средством. Нередко требуется использование защитной одежды, маски и перчаток в момент нахождения в палате пациента.
Категорически запрещается приносить больному и оставлять в его палате свежие овощи и фрукты, цветы и различные предметы, которые могут являться источниками патогенных бактерий. Заражение ими может обернуться резким ухудшением состояния человека.
Когда пациенты после трансплантации костного мозга находятся за пределами палаты, они должны пользоваться защитной маской, которая располагается на лице. Находящийся вне своей палаты больной подвергает себя серьезной опасности заражения различными инфекциями. Поэтому лучше всего находиться в ее пределах.
Каждый день медсестры должны собирать кровь человека, пережившего пересадку костного мозга, на анализ. Эта мера дает возможность проследить динамику приживления донорских тканей и оценить текущее состояние организма.
Как только костный мозг полноценно приживается, он приступает к выполнению своих основных функций. Орган продуцирует кровяные клетки, благодаря чему человек перестает быть зависимым от постоянного приема лекарственных средств и переливаний крови. Все эти процедуры перестают быть жизненно важными.
Если костный мозг пациента начинает правильно функционировать, врач имеет право выписать его из больницы. Данная мера допустима лишь в том случае, если в ходе реабилитации у человека не были выявлены осложнения.
Как правило, после пересадки мозга больные проводят в госпитале не более 4-8 недель.
Продолжительность жизни после перенесенной операции напрямую зависит от выполнения пациентом всех рекомендаций врача
Не исключаются осложнения у пациентов после пересадки костного мозга. Вероятность их развития зависит от множества факторов. К ним относятся тяжесть течения патологического процесса, состояние больного, а также профессионализм врача, который выполнял операцию и наблюдал человека в период реабилитации.
Самым частым осложнением считается реакция ««трансплантат против хозяина». РТПХ беспокоит пациента, если ему был пересажен орган от человека, который не является его родственником. Чтобы справиться с осложнением, больным назначаются лекарственные препараты, действие которых направлено на угнетение иммунитета. В этом случае может повыситься вероятность летального исхода до 50%.
В периоды РТПХ организм пациента сильно восприимчив к различным инфекционным возбудителям. Самыми опасными для человека являются:
- Вирус герпеса;
- Вирус varicella-zoster;
- Вирус Эпштейна-Барр;
- Цитомегаловирус.
На предупреждение заражения ими направлено действие медикаментозного курса.
Какой может быть жизнь человека после пересадки костного мозга – это тот вопрос, который тревожит пациентов, нуждающихся в подобном лечении. Медики отмечают, что данная терапия накладывает на больных определенный отпечаток. Им приходится изменить свой привычный образ жизни и жить по новым правилам.
Человек должен понимать, что в ближайшие 6 месяцев после операции ему не удастся вернуться к трудовой деятельности. Ему придется избегать нахождения в многолюдных местах. Все потому, что даже банальное посещение магазина может обернуться для него заражением инфекционными возбудителями.
Если костный мозг успешно приживается, то продолжительность жизнь человека после терапии становится неограниченной. Пациент может спокойно жить, не опасаясь возвращения болезни. Живут люди после трансплантации столько, сколько позволяет им здоровье.
Выживаемость после радикального лечения напрямую зависит от того, соблюдает ли пациент требования врача или нет. Очень важно находиться под наблюдением врача, проходить все анализы и диагностики, которые позволяют проследить динамику улучшения работы пораженной системы.
На территории Российской Федерации пересадка костного мозга проводится только в крупных городах
Методы взятия и пересадки костного мозга – это сложные процедуры, которые должны выполняться опытным специалистом. Такая операция отличается высокой стоимостью. Пациенту требуется оплатить:
- Затраты на подготовительные этапы;
- Медикаментозные средства;
- Проведение процедуры;
- Дальнейшее наблюдение.
В столице России подобные трансплантации обходятся пациентам в сумму от 1 млн рублей. Специалисты, которые работают в зарубежных клиниках, предоставляют возможность пересадки костного мозга в среднем за 100 тысяч евро.
В России можно добиться права на проведение бесплатной трансплантации костного мозга. Однако шансы на это очень низкие из-за ограниченности государственного бюджета, рассчитанного на радикальную терапию. Также проблемой является поиск подходящих доноров среди россиян. За биологический материал иностранного донора пациенту приходится платить, так как эта услуга не входит в государственную программу.
На территории России пересадка донорского мозга проводится в крупных городах. Речь идет о Москве и Санкт-Петербурге. В местные медицинские учреждения может обратиться пациент, которому требуется трансплантация.
источник