Синдром поликистозных яичников (СПКЯ) — это эндокринное (гормональное) заболевание, характеризующееся патологическими изменениями структуры и функции яичников. Часто употребляемые синонимы СПКЯ — поликистоз или склерокистоз яичников.
СПКЯ – часто распространенное гормональное расстройство среди женщин репродуктивного возраста, приводящее к стойкому бесплодию. Несмотря на актуальнось проблемы, точные причины возникновения СПКЯ до сих пор неизвестны.
Известен тот факт, что почти у всех женщин с поликистозом яичников имеется инсулинорезистентность, т.е снижена чувствительность организма к инсулину — гормону поджелудочной железы, регулирующему уровень сахара в крови. Все это приводит к тому, что в крови циркулирует инсулин в больших количествах. Согласно проведенным исследованиям, можно предположить, что повышенный инсулин стимулирует яичники к избыточной выработке мужских половых гормонов -андрогенов, которые нарушают структуру и функцию яичников.
Прежде всего, андрогены пагубно влияют на процесс овуляции, без которой невозможна беременность, не давая нормально расти яйцеклеткам. Наружная оболочка яичников под воздействием мужских гормонов утолщается и созревший фолликул не может ее “разорвать”,чтобы яйцеклетка могла выйти и принять участие в процессе оплодотворения. Неразорвавшийся фолликул заполняется жидкостью и превращается в кисту.Тоже самое происходит и с другими фолликулами — они созревают и перестают работать, становясь кистами. Таким образом, яичники женщины с поликистозом представляют из себя скопление из множества мелких кист. Из-за этого яичники при СПКЯ больше по размеру, чем нормальные.
— наследственная предрасположенность занимает чуть ли не главное место в причинах СПКЯ;
— ожирение или избыточная масса тела;
— сахарный диабет.
Симптомы СПКЯ разнообразны. Первое, на что обычно обращает внимание женщина — это нерегулярные месячные. Задержки менструаций при СПКЯ могут быть месяцами и даже по полгода. Поскольку нарушение гормональной функции яичников начинается с пубертатного периода, то и нарушения цикла начинаются с менархе и не имеют тенденции к нормализации. Следует отметить, что возраст менархе соответствует таковому в популяции — 12-13 лет (в отличие от надпочечниковой гиперандрогении при адреногенитальном синдроме, когда менархе запаздывает). Примерно у 10-15% пациенток нарушения менструального цикла имеют характер дисфункциональных маточных кровотечений на фоне гиперпластических процессов эндометрия. Поэтому женщины с СПКЯ входят в группу риска развития аденокарциномы эндометрия, фиброзно-кистозной мастопатии и рака молочных желез.
Молочные железы развиты правильно, у каждой третьей женщины имеет место фиброзно-кистозная мастопатия, развивающаяся на фоне хронической ановуляции и гиперэстрогении.
Помимо нарушений менструального цикла, из-за повышенного количества мужских гормонов возникает повышенный рост волос по всему телу (гирсутизм). Кожа становится жирной, появляются прыщи и угри на лице, спине, груди. Характерно появление темно-коричневых пятен на коже по внутренней поверхности бедер, на локтях, в подмышечных впадинах. Волосы на голове быстро жирнеют из-за нарушенной функции сальных желез. Гирсутизм , различной степени выраженности, развивается постепенно с периода менархе, в отличие от адреногенитального синдрома, когда гирсутизм развивается до менархе, с момента активации гормональной функции надпочечников в период адренархе.
Практически все пациенки с СПКЯ имеют повышенную массу тела. При этом излишки жира откладываются, как правило,на животе (“центральный” тип ожирения). Поскольку уровень инсулина при СПКЯ повышен, довольно часто заболевание сочетается с сахарным диабетом 2 типа. СПКЯ способствует раннему развитию сосудистых заболеваний, таких как гипертоническая болезнь и атеросклероз.
И, наконец, один из основных и неприятных симптомов СПКЯ — это бесплодие из-за отсутствия овуляции. Чаще всего бесплодие первичное (в 85 %случаев), т.е. беременностей никогда не было. Иногда бесплодие является единственным симптомом поликистоза яичников. Бесплодие имеет первичный характер в отличие от надпочечниковой гиперандрогении, при которой возможна беременность и характерно ее невынашивание.
Поскольку симптомов заболевания много, СПКЯ легко можно перепутать с любым дисгормональным нарушением. В молодом возрасте жирную кожу, угри и прыщи принимают за естественные возрастные особенности, а повышенная волосатость и проблемы с лишним весом зачастую воспринимаются как генетические особенности. Поэтому если менструальный цикл не нарушен и женщина еще не пробовала беременеть, то к гинекологу такие пациентки обращаются редко. Важно знать,что любые подобные проявления не являются нормой и при обнаружении у себя подобных симптомов следует очно проконсультироваться у гинеколога-эндокринолога.
Структурные изменения яичников при СПКЯ характеризуются:
- гиперплазией стромы;
- гиперплазией клеток теки с участками лютеинизации;
- наличием множества кистозно-атрезирующихся фолликулов диаметром 5—8 мм., расположенных под капсулой в виде «ожерелья»;
- утолщением капсулы яичников
Диагностика СПКЯ включает:
— подробный опрос и осмотр гинеколога-эндокринолога. При осмотре врач отмечает увеличение обоих яичников и внешние признаки СПКЯ;
— УЗИ органов малого таза с вагинальным датчиком. При исследовании по периферии яичников выявляют множество неовулированных фолликулов до 10 мм, объем яичников сильно увеличен
Четкие критерии эхоскопической картины СПКЯ: объем яичников более 9 см 3 , гиперплазированная строма составляет 25% объема, более десяти атретичных фолликулов диаметром до 10 мм, расположенных по периферии под утолщенной капсулой. Объем яичников определяется по формуле: V = 0,523 ( L х Sx Н) см3, где V , L , S , Н — соответственно объем, длина, ширина и толщина яичника; 0,523 — постоянный коэффициент. Увеличение объема яичников за счет гиперплазированной стромы и характерное расположение фолликулов помогают дифференцировать поликистозные яичники от нормальных (на 5-7-й день цикла) или мультифолликулярных. Последние характерны для раннего пубертата, гипогонадотропной аменореи, длительного приема КОК. Мультифолликулярные яичники характеризуются при УЗИ небольшим числом фолликулов диаметром 4-10 мм., расположенных по всему яичнику, обычной картиной стромы и, главное, нормальным объемом яичников (4-8 см 3 );
— исследование гормонов плазмы крови (ЛГ, ФСГ,пролактин, свободный тестостерон, ДГЭА-с, 17-ОН прогестерон). Гормоны необходимо сдавать в определенные дни менструального цикла, иначе исследование не будет информативным. ЛГ,ФСГ и пролактин сдают на 3-5 день, свободный тестостерон и ДГЭА-с на 8-10 день, а 17-ОН прогестерон на 21-22 день цикла. Как правило, при поликистозе повышен уровень ЛГ (увеличение соотношения ЛГ/ФСГ более 2,5), пролактина, тестостерона и ДГЭА-с; а ФСГ и 17-ОН прогестерон понижен;
— биохимический анализ крови (при СПКЯ может быть повышен уровень холестерина, триглицеридов и глюкозы);
— пероральный тест на толерантность к глюкозе выполняют для определения чувствительности к инсулину;
— диагностическая лапароскопия с биопсией яичника — берется кусочек ткани яичника для гистологического исследования. Биопсия эндометрия показана женщинам с ациклическими кровотечениями в связи с большой частотой гиперпластических процессов эндометрия.
После пробы с дексаметазоном содержание андрогенов незначительно снижается, примерно на 25% (за счет надпочечниковой фракции).
Проба с АКТГ отрицательная, что исключает надпочечниковую гиперандрогению, характерную для адреногенитального синдрома. Отмечено также повышение уровня инсулина и снижение ПССГ в крови.
В клинической практике простым и доступным методом определения нарушения толерантности глюкозы к инсулину является сахарная кривая. Определяется сахар крови сначала натощак, затем — в течение 2 ч после приема 75 г глюкозы. Если через 2 ч уровень сахара крови не приходит к исходным цифрам, это свидетельствует о нарушенной толерантности к глюкозе, т. е. об инсулинрезистентности, что требует соответствующего лечения.
Критериями для постановки диагноза СПКЯ являются:
- своевременный возраст менархе,
- нарушение менструального цикла с периода менархе в подавляющем большинстве случаев по типу олигоменореи,
- гирсутизм и ожирение с периода менархе у более 50% женщин,
- первичное бесплодие,
- хроническая ановуляция,
- увеличение объема яичников за счет стромы по данным трансвагинальной эхографии,
- повышение уровня Т,
- увеличение ЛГ и отношения ЛГ/ФСГ > 2,5.
Лечение СПКЯ определяется с учетом выраженности симптомов и желанием женщины забеременеть. Обычно начинают с консервативных методов лечения, при неэффективности показано хирургическое лечение.
Если у женщины имеется ожирение, то лечение следует начать с коррекции массы тела. В противном случае консервативное лечение у таких пациенток не всегда дает желаемый результат.
При наличии ожирения проводятся:
- первый этап лечения — нормализация массы тела. Снижение массы тела на фоне редукционной диеты приводит к нормализации углеводного и жирового обмена. Диета предусматривает снижение общей калорийности пищи до 2000 ккал в день, из них 52% приходится на углеводы, 16% — на белки и 32% — на жиры, причем насыщенные жиры должны составлять не более 1/3 общего количества жира. Важным компонентом диеты является ограничение острой и соленой пищи, жидкости. Очень хороший эффект отмечается при использовании разгрузочных дней, голодание не рекомендуется в связи с расходом белка в процессе глюконеогенеза. Повышение физической активности является важным компонентом не только для нормализации массы тела, но и повышения чувствительности мышечной ткани к инсулину. Самое трудное — убедить пациентку в необходимости нормализации массы тела, как первого этапа в лечении СПКЯ;
- второй этап лечения — медикаментозное лечение гормональных нарушений;
- третий этап лечения — стимуляция овуляциипосле нормализации массы тела и при СПКЯ при нормальной массе тела. Стимуляция овуляции проводится после исключения трубного и мужского факторов бесплодия.
Цели консервативного лечения СПКЯ — стимулировать процесс овуляции (если женщина заинтересована в беременности), восстановить нормальный менструальный цикл, уменьшить внешние проявления гиперандрогении (повышенную волосатость, прыщи и т.д.), скоррегировать нарушения углеводного и липидного обмена.
При нарушенном углеводном обмене лечение бесплодия начинают с назначения гипогликемических препаратов из группы бигуанидов (Метформин). Препараты корректируют уровень глюкозы в крови, курс лечения составляет 3-6 месяцев, дозы подбирают индивидуально.
Для стимуляции овуляции применяют гормональный препарат-антиэстроген Кломифен-цитрат, который стимулирует выход яйцеклетки из яичника. Препарат применяют на 5-10 день менструального цикла. В среднем, после применения Кломифена овуляция восстанавливается у 60 % пациенток, беременность наступает у 35 %.
При отсутствии эффекта от Кломифена, для стимуляции овуляции применяют гонадотропные гормоны, такие как Пергонал, Хумегон. Стимуляция гормонами должна проводится под строгим контролем гинеколога. Эффективность лечения оценивают при помощи УЗИ и показателей базальной температуры тела.
Если женщина не планирует беременность, для лечения СПКЯ назначают комбинированные оральные контрацеативы (КОК) с антиандрогенными свойствами для восстановления менструального цикла.Такими свойствами обладают КОКи Ярина, Диане-35, Жанин, Джес. При недостаточном антиандрогенном эффекте КОКов, возможно совместное применение препаратов с антиандрогенами (Андрокур) с 5 по 15-й день цикла. Лечение проводят с динамическим контролем показателей гормонов в крови. Курс лечения составляет в среднем от 6 месяцев до года.
Высоким антиандрогенным свойством обладает калийсберегающий диуретик Верошпирон, который также используют при поликистозе яичников. Препарат снижает синтез андрогенов и блокирует их действие на организм. Препарат назначают минимум на 6 месяцев.
Кломифенотносится к нестероидным синтетическим эстрогенам. Механизм его действия основан на блокаде рецепторов эстрадиола. После отмены кломифена по механизму обратной связи происходит усиление секреции ГнРГ, что нормализует выброс ЛГ и ФСГ и, соответственно, рост и созревание фолликулов в яичнике. Таким образом, кломифен не стимулирует яичники непосредственно, а оказывает воздействие через гипоталамо-гипофизарную систему. Стимуляция овуляции кломифеном начинается с 5-го по 9-й день менструального цикла, по 50 мг в день. При таком режиме повышение уровня гонадртропинов, индуцированное кломифеном, происходит в то время, когда уже завершился выбор доминантного фолликула. Более раннее назначение кломифена может стимулировать развитие множества фолликулов и увеличивает риск многоплодной беременности. При отсутствии овуляции по данным УЗИ и базальной температуры дозу кломифена можно увеличивать в каждом последующем цикле на 50 мг, достигая 200 мг в день. Однако многие клиницисты полагают, что если нет эффекта при назначении 100-150 мг кломифена, то дальнейшее увеличение дозы нецелесообразно. При отсутствии овуляции при максимальной дозе в течение 3 месяцев пациентку можно считать резистентной к кломифену. Критериями эффективности стимуляции овуляции служат:
- восстановление регулярных менструальных циклов с гипертермической базальной температурой в течение 12-14 дней;
- уровень прогестерона в середине второй фазы цикла 5 нг/мл. и более, преовуляторный пик ЛГ;
- УЗ-признаки овуляции на 13-15-й день цикла:
- наличие доминантного фолликула диаметром не менее 18 мм.;
- толщина эндометрия не менее 8-10 мм.
При наличии этих показателей рекомендуется введение овуляторной дозы 7500-10000 МЕ человеческого хорионического гонадотропина — чХГ (профази, хорагон, прегнил), после чего овуляция отмечается через 36-48 ч. При лечении кломифеном следует учитывать, что он обладает антиэстрогенными свойствами, уменьшает количество цервикальной слизи («сухая шейка»), что препятствует пенетрации сперматозоидов и тормозит пролиферацию эндометрия и приводит к нарушению имплантации в случае оплодотворения яйцеклетки. С целью устранения этих нежелательных эффектов препарата рекомендуется после окончания приема кломифена принимать натуральные эстрогены в дозе 1-2 мг. или их синтетические аналоги (микрофоллин) с 10-го по 14-й день цикла для повышения проницаемости шеечной слизи и пролиферации эндометрия.
При недостаточности лютеиновой фазы рекомендуется назначить гестагены во вторую фазу цикла с 16-го по 25-й день. При этом предпочтительнее препараты прогестерона (дюфастон, утрожестан).
Частота индукции овуляции при лечении кломифеном составляет примерно 60-65%, наступление беременности — в 32-35% случаев, частота многоплодной беременности, в основном двойней, составляет 5-6%, риск внематочной беременности и самопроизвольных выкидышей не выше, чем в популяции. При отсутствии беременности на фоне овуляторных циклов требуется исключение перитонеальных факторов бесплодия при лапароскопии.
При резистентности к кломифену назначают гонадотропные препараты— прямые стимулятороы овуляции. Используется человеческий менопаузальный гонадотропин (чМГ), приготовленный из мочи женщин постменопаузального возраста. Препараты чМГ содержат ЛГ и ФСГ, по 75 МЕ (пергонал, меногон, менопур и др.). При назначении гонадотропинов пациентка должна быть информирована о риске многоплодной беременности, возможном развитии синдрома гиперстимуляции яичников, а также о высокой стоимости лечения. Лечение должно проводится только после исключения патологии матки и труб, а также мужского фактора бесплодия. В процессе лечения обязательным является трансвагинальный УЗ-мониторинг фолликулогенеза и состояния эндометрия. Овуляция инициируется путем однократного введения чХГ в дозе 7500-10000 МЕ, когда имеется хотя бы один фолликул диаметром 17 мм. При выявлении более 2 фолликулов диаметром более 16 мм. или 4 фолликулов диаметром более 14 мм. введение чХГ нежелательно из-за риска наступления многоплодной беременности.
При стимуляции овуляции гонадотропинами частота наступления беременности повышается до 60%, риск многоплодной беременности составляет 10-25%, внематочной — 2,5-6%, самопроизвольные выкидыши в циклах, закончившихся беременностью, достигают 12-30%, синдром гиперстимуляции яичников наблюдается в 5-6% случаев.
Хирургическое лечение также применяется при СПКЯ, чаще всего, для лечения бесплодия. Операция проводится лапароскопическим доступом, под общим наркозом делают небольшие разрезы. Существует два основных оперативных метода для лечения СПКЯ — клиновидная резекция яичников (удаляют ткани яичников, которые в избытке синтезируют андрогены) и электрокаутеризация яичников (точечное разрушение андрогенпродуцирующей ткани яичника, операция менее травматичная и менее длительная по сравнению с клиновидной резекцией). Преимуществом лапароскопической резекции является возможность ликвидации часто сопутствующего перитонеального фактора бесплодия (спаек, непроходимости маточных труб).
В результате оперативного вмешательства овуляция восстанавливается и в течение 6-12 месяцев женщина может зачать ребенка. В большинстве случаев в послеоперационном периоде через 3-5 дней наблюдается менструальноподобная реакция, а через 2 недели — овуляция, которая тестируется по базальной температуре. Отсутствие овуляции в течение 2-3 циклов требует дополнительного назначения кломифена. Как правило, беременность наступает в течение 6-12 месяцев, в дальнейшем частота наступления беременности уменьшается. Если и после операции долгожданная беременность не наступает в течение года — дальнейшее ожидание не имееет смысла и женщине рекомендуют прибегнуть к ЭКО (экстракорпоральное оплодотворение).
Несмотря на достаточно высокий эффект при стимуляции овуляции и наступлении беременности, большинство врачей отмечают рецидив клинической симптоматики СПКЯ примерно через 5 лет. Поэтому после беременности и родов необходима профилактика рецидива СПКЯ, что важно, учитывая риск развития гиперпластических процессов эндометрия. С этой целью наиболее целесообразно назначение КОК, предпочтительнее монофазных (марвелон, фемоден, диане, мерсилон и др.). При плохой переносимости КОК, что бывает при избыточной массе тела, можно рекомендовать гестагены во вторую фазу цикла: дюфастон в дозе 20 мг. с 16-го по 25-й день цикла.
Женщинам, не планирующим беременность, после первого этапа стимуляции овуляции кломифеном, направленного на выявление резервных возможностей репродуктивной системы, также рекомендуется назначение КОК или гестагенов для регуляции цикла, уменьшения гирсутизма и профилактики гиперпластических процессов.
Успешность лечения СПКЯ зависит не только от врача и от назначенных лекарств, но и от образа жизни больной. Как уже было сказано, коррекция веса имеет очень важное значение для лечения поликистоза яичников. Для снижения веса рекомендуется ограничить потребление углеводов — сахар, шоколад, картофель, хлеб, макароны, крупы. По возможности, необходимо снизить потребление соли. Помимо диеты, желательно заниматься спортом не менее 2-3 раз в неделю. Согласно проведенным клиническим испытаниям — 2,5 часа физической нагрузки в неделю в сочетании с диетой — у некоторых больных с СПКЯ имеют такой же положительный эффект,что и применение лекарственных препаратов! Это объясняется тем, что жировая ткань также является дополнительным источником андрогенов и, избавившись от лишних килограмов можно не только подправить фигуру, но и существенно уменьшить количество “лишних”андрогенов при поликистозе.
Физиотерапевтические процедуры также показаны при СПКЯ. Применяют гальванофорез лидазы для активации ферментативной системы яичников. Электроды устанавливают в надлобковой области. Курс лечения-15 дней ежедневно.
Средства из народной медицины для борьбы с СПКЯ, к сожалению, неэффективны, поэтому при поликистозе их, как правило, не рекомендуют.
Лечение поликистоза яичников длительное, требующее тщательного наблюдения у гинеколога-эндокринолога. Всем женщинам с СПКЯ рекомендуется, по возможности, как можно раньше беременеть и рожать, поскольку симптомы заболевания, увы, с возрастом довольно часто прогрессируют.
— бесплодие, не поддающееся лечению;
— сахарный диабет и гипертоническая болезнь, риск развития инфарктов и инсультов при СПКЯ возрастает в несколько раз;
— рак эндометрия может развиться при поликистозе из-за длительного нарушения функции яичников;
— у беременных женщин с СПКЯ чаще, чем у здоровых беременных, происходят выкидыши на ранних сроках,преждевременные роды, диабет беременных и преэклампсии.
— регулярное посещение гинеколога — дважды в год;
— контроль веса, регулярные физические упражнения, диеты;
— прием гормональных контрацептивов.
1. У меня ожирение и СПКЯ. Назначили гормоны-КОКи,от которых я еще больше поправилась. Что делать?
Надо сдать анализы на гормоны и обсудить их с гинекологом-эндокринологом, в любом случае пробуйте самостоятельно худеть(диеты, упражнения).
2. Может ли быть СПКЯ из-за ранней половой жизни?
Нет, не может.
3. У меня растут усы на лице. Это значит у меня поликистоз яичников?
Не обязательно, это может быть вариантом нормы.Обратитесь к гинекологу-эндокринологу и сдайте анализы на гормоны.
4. У меня СПКЯ. Проходила лечение — эффекта никакого. В последнее время волосы растут по всему телу. Гинеколог порекомендовала резекцию яичников. Поможет ли операция избавиться от волос?
Поможет, но эффект будет временным. Полное избавление от волос возможно только после коррекции гормонального фона.
5. Нужно ли для лучшего эффекта лапароскопии-перед и после операцией пить антиандрогены?
Нет, в этом нет необходимости.
6. У меня была задержка месячных. Врач поставил по УЗИ диагноз СПКЯ и назначил гормоны. Но у меня нет ни повышенного оволосения, ни ожирения. Надо ли вообще пить гормоны?
Диагноз СПКЯ не ставят только на основании УЗИ и тем более не назначают лечение без проверки уровня гормонов. Рекомендую повторно обратиться к гинекологу-эндокринологу и пройти полное обследование.
7. Можно ли ходить в сауну при СПКЯ?
Да, можно.
источник
Относительно существующих гинекологических заболеваний поликистоз яичников встречается крайне редко. Для более четкого понимания общей картины: в числе ста обследуемых женщин болезнь может быть выявлена у четырех или восьми пациенток. К этой болезни нельзя относительно легкомысленно. Опасность поликистоза яичников заключается в поражении женщин репродуктивного возраста. Практически не встречается среди возрастной категории старше 40-ка лет. Исходя из названия заболевания можно уже сделать вывод, что оно сопровождается появлением на яичниках большого количества кист, размер которых составляет от 8-ми до 10-ти мм.
Развивается поликистоз в подростковом возрасте, начиная с периода от тринадцати до четырнадцати лет. Несмотря на такой юный возраст, диагностируется болезнь значительно ранее: лет с двенадцати, но возможно и во время прохождения обследования относительно поиска причин женского бесплодия. В изначальном варианте присутствующие у девушек симптомы заболевания списывают на протекание полового созревания. В этот момент первостепенными являются совершенно иные вопросы, которые полностью затмевают существующие нарушения в менструальном цикле.
Нормальная работа яичников сопровождается следующими процессами:
- Во время менструального цикла, в его первой половине, в яичнике начинает расти антральный фолликул. Его стенка состоит из гранулезы и теки, что формирует благоприятную среду для созревания яйцеклетки и ее дальнейшего оплодотворения.
- Фолликулостимулирующий гормон ускоряет рост фолликула, достигающего пика развития на 12-ый или 16-ый день цикла. Его размер составляет от 18-ти мм.
- Под влиянием лютеинизирующего гормона в крови, в его пиковых концентрациях, происходит овуляция или, иными словами, выход в брюшную полость яйцеклетки из-за разрыва стенки фолликула. В случае правильного развития событий, бахромками или фимбриями маточных труб, захватывается яйцеклетка где она встречается с наиболее активным сперматозоидом.
- В месте разрыва фолликула образовывается желтое тело, которое является продукантом прогестерона, необходимого для поддержания нормального протекания беременности на ранних ее сроках.
Диагноз поликистоз яичников (синдром поликистозных яичников) устанавливается на основании наличия ряда клинических признаков у женщины.
В случае отсутствия беременности, к началу следующего цикла, рассасывается желтое тело. Его распад сопровождается значительным гормональным спадом, который провоцирует менструальный цикл. Поликистозные яичники не дают возможности созреванию фолликула и достижению его зрелости. Их циклическое накопление, в недоразвитом виде, обуславливает типичную общую картину данного заболевания.
Единого мнения относительно причин, провоцирующих такое заболевание среди врачей до сих пор нет. Установлено, что данная болезнь возникает на фоне нечувствительности тканей организма к инсулину, принимающему участие в регулировании в крови уровня сахара. Согласно результатам проведенных исследований было установлено, что женские яичники с синдромом поликистоза, продуцируют слишком большое количество мужских половых гормонов, из-за которых, должным образом, организму практически невозможно переработать избыток присутствующего инсулина.
Тем не менее, некоторые причины возникновения поликистоза яичников всё-таки известны, среди провокаторов заболевания выделяют:
- постоянные стрессы;
- простудные заболевания;
- наследственность;
- гормональные нарушения;
- ангину.
Болезнь способна проявиться даже в момент смены климата, даже на короткий промежуток времени. Присутствует мнение, что заболевание может развиваться на фоне болезней других органов:
- гипофиза;
- щитовидной железы;
- гипоталамуса;
- надпочечников.
Симптоматика болезни не обуславливается конкретным вековым отрезком и может проявить себя в любом возрасте. Развитие заболевания в пубертатном периоде способно не только задержать менструальный цикл, но и вовсе его исключить из функционирования женского организма. В связи с этим молодая девушка может страдать от избыточного веса или присутствия волос по мужскому типу: то есть иметь его в тех местах, где оно анатомически не должно присутствовать: грудь, лицо. Не редки случаи нарушения менструального цикла, а также присутствия достаточно тяжелого кровотечения.
У каждого пациента симптоматика будет самой разнообразной. Может наблюдаться, как все из перечисленного, так же и отдельные признаки:
- гирсутизм – несвойственное женщинам оволосение (грудь, живот, спина, ноги, лицо, носогубной треугольник, паховая область);
- гиперандрогения или высокий уровень полового мужского гормона – тестостерона;
- менструальные нерегулярные кровотечения или его полное отсутствие;
- кровотечение из матки;
- повышенное артериальное давление;
- прыщи, акне (угревая сыпь);
- ожирение в области талии;
- тонкие волосы либо алопеция (облысение по мужскому типу);
- бесплодие.
Данная болезнь может так же сопровождаться:
- диабетической симптоматикой;
- усиленным мочеиспусканием;
- кандидозом или вагинальной молочницей;
- кожными хроническими инфекциями.
Отсутствие или нерегулярный менструальный цикл должны всегда настораживать, поскольку они являются наиболее распространенным и верным признаком такого заболевания. В данном случае необходимо обратить внимание на скудные кровомазания вместо нормальных выделений и промежуток в 35-ть или 40-ок дней между двумя менструациями, количество которых, на протяжении года, составляет меньше восьми раз. Как правило, поликистоз проявляется с началом менструальных циклов во время полового созревания.
Женщины, болеющие поликистозом яичников, страдают от проблемной кожи, а также жирных и редких волос. В зрелом возрасте заболевание может спровоцировать слабоумие или болезнь Альцгеймера либо нежелательные новообразования.
Клинически, признаки поликистоза яичников проявляются совершенно разнообразно, что связано с причинами, провоцирующими данное заболевание. Симптомы поликистоза яичников схожи с симптоматикой иных заболеваний. Наиболее распространенным способом диагностирования является ультразвуковое обследование. Тем не менее, оно не всецело надежно. Клиническая, ложная, картина заболевания может отчетливо проявляться даже у совершенно здоровой женщины. Только в 20% случаев, с помощью ультрозвукового обследования заболевание удается обнаружить у женщин, которые еще не прошли менопаузу и симптоматика болезни никак не проявляется. Именно поэтому анализ крови, в процессе диагностики болезни является обязательным. Причем, анализы при поликистозе яичников делаются несколько раз, четко, в дни менструального цикла.
Несмотря на явные признаки поликистоза, окончательный диагноз устанавливается на основе сопоставления:
- присутствующих симптомов;
- ультразвукового обследования;
- результатов анализов.
Поставить верный диагноз, опираясь исключительно на результаты УЗИ невозможно.
Исходя из сложности диагностирования данного заболевания, его изменчивости нельзя однозначно ответить на вопрос, как лечить поликистоз яичников. Однако, способы существуют и достаточно действенные. В большинстве случаев лечение поликистоза яичников ограничивается:
- соблюдением диеты;
- лечением метаболических нарушений
- применением оральных контрацептивов, нормализующих менструальный цикл;
- стимуляцией овуляции в случае предпринятия попыток забеременеть;
- активным образом жизни в его дозированных физических нагрузках.
Тем не менее, существует два направления лечения данного заболевания:
Эффективность использования гормональных препаратов составляет около 50%. Такой способ лечения стимулирует в яичниках рост фолликулов и обеспечивает их зрелое развитие с последующей овуляцией. Редким случаем лечения является использование оральных контрацептивов с антиандрогенными свойствами, действующих от двух до трех месяцев. На протяжении этого периода, благодаря активной работе яичников, восстанавливается овуляция, которая располагает к беременности. Тем не менее, они эффективны и в тот период, когда беременность не планируется.
Для индуцирования регулярных менструальных циклов возможно применение синтетического аналога полового женского гормона прогестерона – прогестагена.
Как правило, в аптечной продаже можно встретить препараты на основе эстрогена с малым содержанием анти-андрогена: вещества, блокирующего влияние половых мужских гормонов и ципротерона ацетата. Схожим действием обладает спиронолактон. С помощью ацетата ципротерона эффективно контролируется появление угревой сыпи, прыщей и избыточного роста волос. В случае наличия лишнего веса, среди обязательных, присутствуют препараты, способствующие снижению массы тела. В некоторых случаях именно уменьшение веса является необходимым условием для восстановления процесса овуляции.
Довольно хорошо зарекомендовал себя метформин:
- принимает участие в правильном использовании организмом человека продуцируемого инсулина;
- способствует избавлению от лишнего веса;
- понижает артериальное давление;
- участвует, частично, в восстановлении менструального цикла;
- способен контролировать чрезмерный рост волос, спровоцированный высоким уровнем тестостерон.
Однако, стоит помнить, что эффект от используемых во время лечения поликистоза яичников препаратов не сразу будет виден.
Если вышеописанный метод не принесет положительных результатов, тогда возможно применение иной методики, длительность которой составляет от четырех до шести месяцев. Ее суть состоит в тщательном ультразвуковом контроле, а также получении, в первой фазе цикла, определенных гормонов, стимулирующих овуляцию в случае достаточного созревания доминантного фолликула. По завершении первой части лечения предписываются препараты, действие которых направлено на поддержание функционирования образовавшегося желтого тела.
Все известные сегодня способы оперативного вмешательства направлены на достижение двух целей:
- удалить пораженные части яичника;
- разрушить некоторые области яичника;
- поспособствовать синтезу андрогенов с целью нормализировать взаимоотношения между яичниками и центральными отделами структуры мозга.
Очередным оправданным способом хирургического вмешательства является уменьшения проявления нежелательных сторон заболевания, а именно: появление угрей (акне) или повышенного оволосения. С помощью хирургического вмешательства успешность частоты восстановления овуляции составляет 90%, а возможность достижения маточной беременности и рождения ребенка пребывает на показателе в 70%. Отрицательной стороной проведения таких операция является их кратковременность поэтому необходимо, чтобы беременность состоялась на протяжении четырех или пяти месяцев.
Все, проводимые на яичниках операции при поликистозе должны быть выполнены исключительно с применением лапароскопического доступа. В противном случае неизбежным будет образование в малом тазу спаек, что приведет к устранению одной причины бесплодия и появления другой, не менее вредоносной.
Современная хирургия использует два вида вмешательств:
- клиновидную резекцию;
- лапароскопическую электрокоагуляцию.
В первом случае овуляция восстанавливается в 85% случаев поэтому является крайне эффективным. Второй способ представляет собой нанесение, игольчатым электродом, своеобразных насечек. Он считается наиболее щадящим, поскольку практически не вызывает риска образования спаек. Если на протяжении четырех или же шести месяцев консервативное лечение не приносит никаких положительных результатов, применение лапароскопии неизбежно.
В дальнейшем, на фоне послеоперационного успешного лечения, возможно применение гормональной терапии, а конечный результат будет намного выше. Предложенная комбинированная схема лечения способна полностью избавить женщину от таких двух диагнозов, как поликистоз яичников и бесплодие.
После наступления периода менопаузы, некоторые симптомы поликистоза яичников исчезают. Тем не менее, могут проявиться самые разнообразные заболевания.
Поликистоз яичников может провоцировать возникновение онкологических заболеваний.
У более чем 50% женщин, страдающих данным заболеванием и достигших периода менопаузы, может вторично диагностироваться сахарный диабет второго типа. Для предотвращения такой ситуации необходимо соблюдать требуемую диету и вести здоровый способ жизни.
Увеличенное количество тестостерона может спровоцировать возрастание холестерина и, как следствие — сердечные заболевания или приступы.
У женщин, страдающих от поликистоза яичников недостаточно часто проходит, что в свою очередь провоцирует периоды, когда чрезмерно наращивается эндометрий. Такая ситуация чревата увеличению риска заболевания онкологическими болезнями стенок матки. Впрочем, данных, подтверждающих такое предположение, сегодня, еще не существует.
Поликистоз никогда не был приговором, способным оставить женщину бездетной. Данное заболевание успешно лечится. Еще более редким случаем является поликистоз яичников при беременности. Ведь именно это заболевание не позволяет женщине исполнить свою репродуктивную функцию. Впрочем, беременной женщине болезнь грозит:
- проблемами с вынашиванием;
- частыми угрозами выкидыша;
- замиранием плода;
- угрозой преждевременных родов (на более поздних сроках беременности);
- гестационным диабетом;
- чрезмерным кровяным давлением;
- резким увеличением массы тела;
- увеличением уровня андрогена.
В таком случае врач назначает лекарственную поддерживающую терапию. Тем не менее, шанс и возможность выносить и родить здорового ребенка существует в любом случае.
источник
Синдром поликистозных яичников (СПКЯ или СПЯ) – до сих пор малоизученное состояние, связанное с повышением количества эндрогенов (мужских половых гормонов) в женском организме. Одним из множества возможных последствий синдрома является нарушение работы яичников, которые выполняют различные функции в организме. Это и может стать причиной бесплодия, так как нарушается менструальный цикл – менструация и овуляция становятся нерегулярными или вовсе не происходят.
На само деле андрогены (мужские гормоны) необходимы и женщинам, ведь из них в процессе сложной ферментации образуются эстрогены (женские гормоны). Но при СПКЯ андрогены производятся в избытке, что и становится причиной нарушения менструального цикла и бесплодия.
Синдром поликистозных яичников поражает 6-15% женщин репродуктивного возраста во всем мире. Он приводит к повышенному риску самопроизвольного выкидыша (30-50% беременностей по сравнению с 10-15% без СПКЯ), гестационного сахарного диабета, артериальной гипертензии беременных, рождение ребенка с недостаточным весом для его гестационного возраста.
Симптомы СПКЯ могут сильно варьироваться от пациента к пациенту. У некоторых женщин наблюдаются очень нестабильные менструальные циклы с тяжелыми вагинальными кровотечениями в течение продолжительного времени. Это связано с невозможностью овуляции и продуцирования прогестерона. Слизистая оболочка матки (эндометрий) становится толще, чем обычно, и когда она, наконец, отторгается во время месячных, это сопровождается более болезненными ощущениями и продолжается дольше. Отсутствие овуляции на постоянной основе снижает вероятность зачатия.
Многие симптомы более легкие. Например, у Вас всегда было больше волос на лице, чем у ваших подруг. Можно заметить также больше волос на теле, чем обычно – это называется гирсутизм. Единственное место, где их количество не увеличится, хотя и хотелось бы, – на волосистой части кожи головы, кроме того, они могут стать более тонкими в этой области.
Некоторые распространенные симптомы часто игнорируются. Например, кожа обычно более жирная, а прыщи (акне) возникают гораздо чаще, чем у других в таком же возрасте. Если внимательно присмотреться, область вокруг шеи и складки кожи темнее по цвету, чем остальная часть тела. Некоторые женщины думают, что они выглядят неухоженными, но это изменение пигмента и не имеет ничего общего с чистотой.
Ожирение и диабет являются двумя распространенными симптомами этого синдрома. Высокие уровни андрогенов способствуют этим проблемам. Самостоятельная борьба с избыточным весом может быть очень сложной, но с повышенным уровнем андрогенов она еще сложнее.
УЗИ у пациенток с СПКЯ, которые проходят лечение для стимуляции овуляции, может показать множественные маленькие кисты на яичниках. Они не всегда визуализируются, но обычно присутствуют там.
Точная причина синдрома поликистозных яичников неизвестна. Вероятно, существует наследственный фактор, так как часто можно увидеть нескольких членов семьи с одинаковым диагнозом. Мы уже установили, что существует гормональный дисбаланс.
Инсулин – это тоже гормон, и была подтверждена прямая связь между СПКЯ и повышением уровня инсулина в организме. Это влияет на выработку эстрогена и прогестерона, и возникает дисбаланс в репродуктивной системе.
Неясно, повышается ли уровень инсулина, из-за большего количества сахара в крови, или из-за ожирения, связанного с избытком андрогенов. В любом случае ожирение тоже ставит под угрозу фертильность.
Первое решение, которое врач может предложить для лечения бесплодия, связанного с СПКЯ, – это потерять вес. Это непростая задача. Стоит обязательно попробовать, если вы хотите иметь ребенка. Старайтесь придерживаться правильного здорового питания, больше тренируйтесь и обратитесь за помощью к диетологу. Вы почувствуете себя лучше, и гормональный баланс значительно улучшится.
Ваш врач может назначить гормональные противозачаточные таблетки, содержащие синтетические аналоги гормонов эстрогена и прогестина. Данные препараты еще называют комбинированными оральными контрацептивами (КОК.) Эти таблетки могут помочь отрегулировать ваш менструальный цикл за счет сокращения производства андрогенов. Если вы плохо переносите препарат, то врач может заменить его на прогестиновые таблетки (содержат только прогестин без эстрогена).
Принимать нужно ежедневно примерно 2 недели в месяц в течение 1-2 месяцев. Это может помочь отрегулировать ваши месячные.
Существуют различные типы доступных препаратов для индукции (стимуляции) овуляции, которые активно применяются при СПКЯ:
- Антиэстрогены – препараты, которые усиливают производство естественных гонадотропных гормонов за счет препятствования образованию этрогенов или блокировки связи их с рецепторами. Самыми известными являются кломифен, летрозол. Обычно назначается кломифен, и если не помогает он и другие нижеперечисленные средства, то может быть применен летрозол.
- Метформин. Это препарат, разработанный для лечения диабета. Однако он очень важен и при попытках забеременеть с СПКЯ, так как дает хорошие результаты. Если добавить метформин к кломифену, наблюдается рост овуляции на двадцать процентов у женщин, принимающих их. Метформин самостоятельно имеет документированный положительный результат в борьбе с этой проблемой у более чем 50% пациентов. В то же время препарат уменьшит уровень инсулина – ослабит аппетит, одновременно снижая накопление жира. В ответ уровень андрогенов придет в норму и, возможно, наступит беременность. Это работает не всегда.
- Препараты гонадотропинов, которые на сегодня наиболее часто используются для стимуляции яичников при оплодотворении in vitro (ЭКО). Это аналоги естественных гормонов в женском организме организме, отвечающих за регуляцию работы половых желез. Однако они являются дорогостоящими, инвазивными (вводятся в форме инъекций) и связаны с более высоким риском синдрома гиперстимуляции яичников.
Каждое из этих средств эффективно в стимуляции овуляции, но они все более эффективны при нормальном весе тела. Нередко стимуляция яичников происходит даже чрезмерная, что увеличивает вероятность многоплодной беременности.
Можно изучить некоторые альтернативы. Как только овуляция подтверждается ультразвуковым исследованием, но зачатия не происходит, может потребоваться помощь.
- Внутриматочное оплодотворение (ВМО) – это довольно успешный для многих пар вариант.
- Лапароскопический дриллинг яичников (лапароскопическая диатермия) – это хирургический подход к лечению бесплодия при СПКЯ. Во время процедуры в этих органах уничтожаются ткани, продуцирующие андроген, что позволяет нормализовать его уровень.
- Экстракорпоральное оплодотворение (ЭКО) рекомендуется только при определенных условиях.
Поинтересуйтесь у врача, подходит ли конкретный метод для вашей ситуации.
Можно рассматривать только общую статистику относительно успеха в лечении.
В 2011 г. было опубликовано результаты не слишком масштабного, но интересного и достаточно информативного исследования, изучающего частоту зачатия у пациенток с СПКЯ при разных методах лечения. Сто женщин с этим синдромом, которые не смогли забеременеть в течение 1 года, принимая кломифен, были случайным образом разделены на пять равных групп (по 20 человек), для каждой из которых применялись разные методы терапевтического воздействия:
- 1 гр. – получали кломифена цитрат + человеческие менопаузальные гонадотропины (ЧМГ);
- 2 гр. – ЧМГ + хорионический гонадотропин человека (ХГЧ);
- 3 гр. – чистый (лишенный примесей) ФСГ + ХГЧ
- 4 гр. – ЧМГ + гонадорелин (ГнРГ)
- 5 гр. – подвергалась лапароскопическому дриллингу яичников
После такого лечения в группе (I) четыре из 20 женщин (20%) ответили на лечение и забеременели в 60 циклах лечения. В группе (II) шесть женщин (30%) забеременели в 60 циклах. В третьей группе – 3 женщины (15%) за тот же период. В четвертой группе – 11 забеременели (55%) в течение тех же циклов лечения, что статистически значимо по сравнению с I и III группами. В лапароскопической группе 9 (45%) женщинам удалось зачать ребенка уже в течение 3 месяцев после дриллиннга.
Вывод: существует несколько альтернативных методов стимуляции овуляции при СПКЯ. При этом использование аналога ГнРГ в сочетании с ЧМГ или ХГЧ имеет лучшие результаты, а лапароскопическая диатермия может быть второй по значимости при выборе лечения.
Организм каждой женщины реагирует по-разному, поэтому нужно много факторов учитывать.
- Различия в весе, истории болезни и генетике – все это вопросы, которые нужно обсудить при приеме лекарств.
- Непереносимость побочных эффектов определенных лекарств, таких как метформин. Может наблюдаться тошнота и рвота у некоторых женщин, но не у всех.
Репродуктолог проинформирует вас о каждом варианте и предложит наилучший из них. Если он порекомендует ЭКО, имейте в виду, что это несколько утомительно:
- Вы ежедневно получаете инъекции в течение примерно двенадцати дней.
- Вам понадобятся регулярные анализы крови и УЗИ, чтобы контролировать реакцию организма.
Ультразвуковые исследования определят, когда яйцеклетки готовы к выходу, и в то же время ваш партнер должен предоставить сперму. Затем их объединяют «в пробирке» и наблюдают до тех пор, пока они не будут готовы к имплантации в матку.
Итак, если вы беременны, поздравляем! Теперь необходимо лучше заботиться о себе, чем раньше. Осложнения при беременности с СПКЯ значительно выше, чем без этого синдрома:
- Гормональный дисбаланс и увеличение веса влияют на вероятность выкидыша.
- Гестационный диабет следует тщательно контролировать, чтобы предотвратить проблемы. Диета и физические упражнения имеют решающее значение.
- Преэклампсия и повышенное артериальное давление из-за нее возникают только во время беременности и в послеродовом периоде. Это влияет на ребенка, а также на мать. Наиболее заметными симптомами у пациентов являются отеки и головные боли или изменения зрения. Преэклампсию беременных можно обнаружить и вылечить относительно легко, но постоянное тщательное наблюдение за пациентом обязательно.
- Вы также должны знать, что СПКЯ удваивает вероятность инсульта у женщин всех возрастов.
источник
Женщинам с СПКЯ приходится мириться с такими симптомами, как акне, чрезмерный рост волос, облысение и увеличение веса. Помимо всего этого, 70% из них имеют бесплодие. Синдром поликизнозных яичников является, по сути, самой распространенной причиной ановуляторного цикла. Если вы не можете забеременеть долгое время, вот информация о вариантах лечения.
Поскольку поликистоз яичников может влиять на менструальные циклы, предотвращая овуляцию, иногда требуется фармакологическое лечение, чтобы помочь вашему телу овулировать. Регулярная овуляция является ключом к тому, чтобы наступила долгожданная беременность. Независимо от того, естественная у вас овуляция или с помощью лекарств, может произойти зачатие во время полового акта или внутриутробного осеменения.
Кломид (кломифенцитрат) является распространенным лекарством, назначаемым врачами для стимуляции овуляции у женщин. Он работает, помогая яичнику вырастить яйцо, которое в конечном итоге созреет и будет выпущено. Однако более новые исследования показывают хорошие результаты с использованием летрозола у женщин с поликистозом яичников.
Если эти лекарства не эффективны, есть и другие варианты. Инъекции также широко используются. Эти типы препаратов обычно представляют собой форму гормона ФСГ, — основного гормона, вырабатываемого организмом, который стимулирует рост яичного фолликула каждый месяц. Вам нужно будет научиться вводить себе эти инъекции, а также часто посещать своего врача, чтобы с помощью УЗИ контролировать рост фолликулов.
Наконец, врач может рекомендовать экстракорпоральное оплодотворение. Во время ЭКО дается лекарство, стимулирующее яичники, которое позволяет многим яйцам вырасти и созреть. Эти яйца удаляются хирургическим путем после созревания и оплодотворяются в лаборатории. Эмбрионы вырастают в течение нескольких дней, после чего их помещают обратно в матку, в надежде, что они приживутся и вызовут беременность. Это гораздо более интенсивная форма лечения, и не все готовы приступить к этому процессу.
Одним из симптомов поликистоза яичников являются нерегулярные или отсутствующие менструальные циклы.
Некоторые женщины с СПКЯ могут не иметь менструации в течение нескольких месяцев, даже лет, в то время как другие испытывают кровотечение в течение нескольких недель за один раз. Небольшой процент женщин будет испытывать регулярные месячные циклы.
Нерегулярные или отсутствующие менструальные циклы обусловлены гормональным дисбалансом. Обычно половые гормоны секретируются с постоянной частотой пульса. У женщин с поликистозом яичников лютеинизирующий гормон (ЛГ) секретируется с быстрой частотой пульса.
Это, в свою очередь, посылает сигналы яичникам, чтобы выкачать более высокие уровни мужских гормонов, такие как тестостерон. В результате слишком большое количество ЛГ и тестостерона повышают уровни других половых гормонов, которые работают, чтобы контролировать ваш менструальный цикл и влияют на овуляцию.
При СПКЯ фолликул, который должен созреть и выделиться для оплодотворения, никогда полностью не созревает и не освобождается из яичника. Крошечные фолликулы, которые называются «кистами», иногда окружающие яичник, появляются в виде нити жемчуга на ультразвуке. Это фолликулы, которые никогда не созреют или не освободятся из яичников.
Бесплодие обычно диагностируется после того, как женщина не может забеременеть в течение 12 месяцев или дольше. Зная риск, врачи могут начать лечение бесплодия раньше этого. Выкидыши также распространены при СПКЯ и могут быть вызваны дисбалансом половых гормонов и более высоких уровней инсулина.
Модификации стиля жизни
Изменения в вашем образе жизни могут иметь большое значение для регулирования гормонов и подготовки вашего тела к беременности. Это, в свою очередь, может улучшить качество яйцеклеток и возобновить овуляцию, увеличивая ваши шансы на зачатие. Было доказано, что если вы страдаете избыточным весом, следует потерять всего 5% от общего веса тела, чтобы добиться желаемой беременности. Внесение изменений в ваш рацион, физические упражнения, понижение уровня стресса и качество сна могут улучшить вашу фертильность.
Здоровая диета
Диета при поликистозе яичников должна включать продукты, которые содержат небольшое количество необработанных углеводов.
К ним относятся фрукты, овощи, бобы, чечевица и зерно, такое как лебеда и овес. Рекомендуется использовать ненасыщенные жиры, такие как оливковое масло, орехи, семена, рыба и авокадо.
По возможности избегайте рафинированных или обработанных источников углеводов, к ним относятся крекеры, белый хлеб, белый рис, крендели с солью и сладкие продукты, такие как печенье, пирожные и конфеты.
Если вы не знаете, с чего начать, подумайте о консультации с диетологом, который может помочь вам в принятии устойчивых изменений в вашем рационе.
Регулярная физическая активность
Исследования показывают, что регулярные физические упражнения могут улучшить овуляцию и резистентность к инсулину. В исследованиях женщины с СПКЯ, которые занимались умеренными упражнениями три или более дня в неделю, имели лучшую рождаемость, чем те, кто придерживался плана диеты с низким содержанием калорий.
Попытайтесь иметь по крайней мере 30 минут физической активности каждый день. Самый простой и доступный вид физической деятельности это прогулка, которая может быть реализована каждый день.
Иглоукалывание
Акупунктура может помочь вам забеременеть. Альтернативное лечение улучшает гормональный баланс, ИМТ и толщину эндометрия у женщин с поликистозом яичников. Акупунктура может проводиться самостоятельно или в сочетании с процедурами лечения бесплодия.
Мио и d-Chiro инозит в соотношении 40:1 улучшает качество яиц и овуляцию у женщин с СПКЯ спустя лишь три месяца, и оказывает даже лучшее действие, чем метформин, по сравнению с которым комбинация мио и DCI показала значительно лучшие результаты в отношении потери веса, овуляции и показателей беременности (46,7% против 11,2%).
N-Ацетилцистеин
N-ацетилцистеин (NAC) является мощным антиоксидантом, который борется с окислительным стрессом и, как было доказано, улучшает беременность и овуляцию лучше, чем плацебо.
Витамин D — это не только витамин, но и гормон. Рецепторы витамина D были обнаружены в яйцеклетках женщин. Добавление витамина D улучшает качество яиц и овуляцию у женщин самостоятельно или при проведении репродуктивной терапии.
Метформин является наиболее распространенным препаратом для лечения диабета, который также рекомендуется для снижения резистентности к инсулину у женщин с поликистозом яичников. У многих метформин также может улучшить менструальную закономерность. Существуют исследования, которые показывают, что метформин может также снизить риск выкидыша и гестационного диабета.
Кломид и Летрозол
Иногда женщинам с СПКЯ нужна помощь в улучшении овуляции, несмотря на изменения в рационе и образе жизни. Традиционно врачи назначают клостилбегит, который способствует улучшению овуляции. Более новые исследования показывают, что летрозол может работать лучше, чем клостилбегит, так как он не повышает эстроген, как кломид, и приводит к меньшему количеству множественной беременности.
Использование гонадотропинов также может помочь женщинам с поликистозом яичников. Гонадотропины состоят из половых гормонов ФСГ, ЛГ или их комбинации. Ваш врач может предложить совместить эти гормоны или использовать их самостоятельно. Например, летрозол с ЛГ.
Другим вариантом, который может предложить ваш врач, является использование гонадотропинов с процедурой IUI (внутриутробное осеменение). Оно заключается в помещении специально промытой спермы непосредственно в матку через катетер. Сперма может быть от донора или вашего партнера.
Основным риском гонадотропинов является синдром гиперстимуляции яичников (OHSS). Это когда яичники чрезмерно реагируют на лекарство от бесплодия. Если гиперстимуляция осталась незамеченной, то может быть опасной для жизни.
Внутриматочная инсеминация (IUI) — это процедура фертильности, рассчитанная на совпадение с овуляцией. Вашему партнеру будет предложено подготовить образец спермы, которую затем «промывают» или отделяют от других элементов спермы и собирают в меньший, более концентрированный объем. Образец помещают в тонкий стерилизованный мягкий катетер и проводят осеменение.
Процедура проходит следующим образом: женщина сидит на кресле, как и во время гинекологического обследования, в начале врач мягко очищается шейку матки, вставляет катетер во влагалище и вводит сперму в полость матки. Необходимо оставаться в положении лежа в течение нескольких минут после осеменения. Показатели успеха для IUI составляют приблизительно от 15 до 20 процентов и варьируются в зависимости от ряда факторов, таких как ваш возраст, тип стимуляции яичников, подвижность спермы и другие.
Оплодотворение in vitro (ЭКО) является более инвазивной и дорогостоящей процедурой, которая используется, если все другие методы лечения бесплодия терпят неудачу. ЭКО предполагает использование инъекционных препаратов для стимуляции яичников, чтобы они обеспечивали большое количество зрелых яйцеклеток. После чего яйца извлекают из яичников и комбинируют со спермой. Если они оплодотворяются, один или два эмбриона переносятся в матку. Эта процедура известна как перенос эмбрионов. Через две недели следует сдать тест на беременность, чтобы узнать, был ли этот цикл успешным.
Если вы пытаетесь забеременеть больше полугода, вам стоит обратиться за советом к репродуктивному эндокринологу. Эти врачи специализируются на половых гормонах и, как правило, имеют ультразвуковой аппарат в кабинете, чтобы помочь вам определить причину бесплодия и обеспечить рекомендуемое лечение.
Борьба с бесплодием трудна для женщин, особенно когда кажется, что все вокруг вас уже имеют детей или беременны. Если вы обнаружите, что бесплодие вызывает эмоциональные переживания, подумайте о том, чтобы проконсультироваться с квалифицированным специалистом в области психического здоровья или присоединиться к группе поддержки бесплодия.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Синдром поликистозных яичников (СПКЯ) – является сложным многофакторным гормональным заболеванием. Передается данное заболевание по наследству – генетически. Характерным для него являются такие проявления как: повышение содержания в крови мужских половых гормонов, отсутствием овуляции и регулярного менструального цикла, нарушения, связанные с общим обменом веществ организма.
СПКЯ выявляется у 5-10% женщин репродуктивного возраста и 20-25% случаев среди женщин с бесплодием. Среди эндокринных случаев бесплодия СПКЯ является основной причиной нарушений в 50-60% случаев.
Официальная международная классификация отсутствует.
• Центральная – обусловленная нарушениями в регуляции работы женских половых органов со стороны гипоталамо-гипофизарной системы.
• Яичниковая – нарушение гормонального статуса обусловлено поражением яичников.
• Смешанная (яичниково-надпочечниковая) – причиной данной формы заболевания служит нарушения эндокринной функции яичников и надпочечников.
• Первичная – врожденная патология.
• вторичная (на фоне врожденной дисфункции коры надпочечников (ВДКН), ожирения и других нарушений).
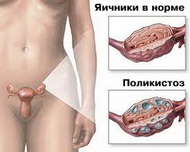
Основная черта СПКЯ — многообразие клинических проявлений, которые условно можно представить в виде трёх основных групп:
• Нарушения репродуктивной системы, проявляющиеся задержками или отсутствием самостоятельных менструаций и овуляции, часто приводящими к бесплодию и развитию спонтанных абортов.
• Кожные проявления андрогенизации в виде избыточного оволосенения (в том числе и на лице), акне, себореи и чернеющего акантоза (потемнение участков кожи с повышенным трением), что рассматривается как признак инсулинорезистентности (явление при котором инсулин не оказывает должного эффекта на клетки организма).
• Метаболические нарушения, которые проявляются ожирением в области живота, повышением уровня инсулина, нарушениями углеводного и липидного обмена.
Лаборатоно – инструменальные исследования
Диагностика основывается на клинической картине заболевания и на характерных морфологических изменениях в яичниках.
Диагноз синдрома поликистозных яичников может быть поставлен при наличии двух из указанных признаков:
• гиперандрогения (повышение уровня мужских половых гормонов)
• хроническая ановуляция (длительное отсутствие овуляции)
• эхографические признаки (признаки выявляемые при УЗИ исследовании органов малого таза)
Увеличение уровня ЛГ и индекса ЛГ/ФСГ более 2, хотя и не является универсальным признаком, но рассматривается как один из биохимических маркёров заболевания.
Эхографические критерии синдрома поликистозных яичников:
• не менее 12 фолликулов, расположенных по периферии яичника.
• УЗИ органов малого таза — для выявления указанных выше эхографических признаков поликистоза.
• Ультразвуковая цветовая доплерометрия – выявляет увеличение кровотока в тканях яичников.
Клиническое обследование – оценивается характер менструального цикла, репродуктивной функции и клинических признаков андрогенизации.
Гормональное обследование (определение в сыворотке крови ЛГ, ФСГ, пролактина, эстрадиола, общего и свободного тестостерона, андростендиона, ДГЭА-С, 17 -гидроксипрогестерона, кортизола, прогестерона). Позволяет выявить количественно дисгормональные нарушения.
• Проба с АКТГ (тетракозактидом) — при подозрении на врожденную дисфункцию коры надпочечников (ВДКН)
• Оценка инсулинорезистентности — на основе уровней глюкозы и инсулина натощак.
• Глюкозотолерантный тест с количественной оценкой гликемического профиля и кривых секреции инсулина (диагностика нарушенной толерантности к глюкозе и гиперинсулинемии) — проводится эндокринологом. Включает в себя измерения уровня глюкозы и инсулина натощак, далее производится прием сахарного сиропа и серия измерений через определенные промежутки времени инсулина и глюкозы. Исследование производится для оценки динамики концентрации в крови глюкозы и инсулина.
Исследование липидного спектра – оценивается количественно содержание различных форм жиров в крови.
Магнитнорезонансная томография (МРТ) при подозрении на опухоль яичников или надпочечников.
Нужны ли консультации других специалистов?
Всем пациенткам с СПКЯ показана консультация эндокринолога для диагностики гормональных изменений организма, а также уточнения степени выраженности нарушений обмена веществ.
Лечение бесплодия при СПКЯ
На втором этапе проводят индукцию овуляции. Препараты и схемы их введения определяют с учётом клинико-лабораторных характеристик пациентки. Во время индукции овуляции проводят тщательный ультразвуковой и гормональный мониторинг стимулированного цикла.
• При СПКЯ и ожирении наблюдается снижение инсулинорезистентности. Потому, рекомендуется назначение антидиабетических препаратов, повышающих чувствительность к инсулину (препараты из группы бигуанидов — метформин, или препараты из группы тиазолидиндионов — пиоглитазон). Терапия проводится в течение 12 месяцев.
• При наличии высоких уровней ЛГ – их медикаментозное снижение до полного подавления функции яичников.
• При надпочечниковой форме СПКЯ назначают глюкокортикоиды (гормональные препараты) для подавления синтеза мужских половых гормонов.
Индукция овуляции при СПКЯ
Производится гормональная терапия, направленная на достижение овуляции. При этом используются различные виды гормональных средств или средств, влияющих на гормональную активность половых гормонов.
Показания к оперативному лечению бесплодия при СПКЯ:
• яичниковая форма СПКЯ
• неадекватная реакция на применение индукторов овуляции
• отсутствие беременности в течение 4-6 месяцев на фоне адекватного консервативного лечения
• сочетание СПКЯ с трубно-перитонеальным фактором бесплодия
Оптимальными условиями хирургического лечения являются лапароскопический доступ, удаление или разрушение поверхностного слоя яичников как источника андрогенов. Данный способ предпочтителен ввиду снижения риска образования спаек и повреждения фолликулярного аппарата яичников. Лапароскопию проводят в стационаре под внутривенной общей анестезией.
После операции в амбулаторных условиях проводят оценку эффективности произведённой операции в течение 4-6 месяцев:
• восстановление регулярного ритма менструаций
• констатацию овуляции
• наступление беременности
При отсутствии данных, свидетельствующих о восстановлении овуляторного менструального цикла, назначают индукторы овуляции.
Оперативные вмешательства на яичниках при СПКЯ имеют кратковременный эффект, а медикаментозное лечение направлено на облегчение наступления беременности, то есть ни те, ни другие методы не обладают эффектом «излечения» больной от СПКЯ. Однако адекватное лечение данного заболевания часто приводит к достижению беременности, физиологическому протеканию вынашивания ребенка и его рождению.
Автор: Ткач И.С. врач, хирург офтальмолог
источник