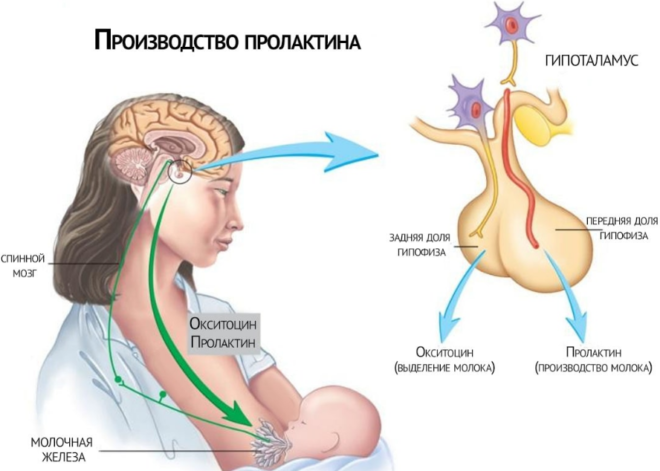
Все системы женского организма человека зависимы друг от друга, а управляют процессами — гормоны. Сегодня поговорим о пролактине — женском гормоне, избыток которого становится причиной бесплодия. Доказано, что пролактин и овуляция тесно связаны.
Пролактин — это гормон, синтезируемый клетками гипофиза, эндометрием (выстилающей оболочкой матки), яичниками и, если женщина беременна, плацентой. Превышение нормы пролактина называют гиперпролактинемией .
Это состояние опасно не только бесплодием. Осложнения гиперпролактинемии:
- нарушения работы всех эндокринных желез человека — яичников, надпочечников, гипофиза и щитовидки;
- потеря зрения;
- озлокачествление доброкачественных опухолей гипофиза.
Значительное превышение уровня гормона заканчивается прекращением менструаций — аменореей. А это не только бесплодие, но и ранний климакс .
Также повышенный пролактин — причина других опасных заболеваний , например, мастопатии . Гормон вызывает образование протоков в молочных железах и их закупоривание (если нет беременности). Неделя с мастопатией закончится операцией.
Этот гормон отвечает за лактацию и подавляет гормон, стимулирующий созревание фолликулов в яичниках, в которых созревает яйцеклетка. Если фолликул не созревает — нет и зрелой яйцеклетки, а это значит, что зачатие не возможно. Именно по этой причине многие женщины не беременеют в лактацию — при кормлении ребенка грудью. Избыток пролактина, необходимый для образования достаточного количества грудного молока, блокирует овуляцию.
При подозрении на женское бесплодие, гинеколог в первую очередь назначает анализы на пролактин и фолликулометрию , чтобы проверить качество созревания фолликулов. И так как повышенный пролактин и овуляция тесно связаны, уже по результатам первого анализа, можно назначить лечение, после которого беременность наступит.
Сдав анализ крови на гормоны и обнаружив повышенный уровень пролактина, нельзя бездумно принимать гормоны. Сначала нужно найти причину по которой повышен пролактин и нет овуляции . Устранение причины восстановит норму гормона и повлияет на всю деятельность организма.
В норме причины повышения этого гормона – только 2 состояния: беременность и лактация. Т.е. только в эти периоды нормы пролактина закономерно выше, чем обычно. Природой это предусмотрено для того, чтобы женщина спокойно перенесла беременность — в этот период овуляция ей не нужна, а затем могла кормить новорожденного.
Если овуляция отсутствует в любой другой период (кроме менопаузы и до полового созревания) это означает, что в организме созреванию фолликулов препятствуют физиологические и патологические факторы.
Физиологические факторы, дающие повышение пролактина:
- стресс, повышенная эмоциональность;
- активные тренировки и физические нагрузки;
- стимуляция груди ласками;
- неправильно подобранная гормоносодержащая внутриматочная спираль (ВМС);
- гормональные препараты, влияющие на деятельность гипофиза и яичников;
- восстановительный период после абортов , выскабливаний (кюретаж) , операций на молочных железах и др.
Патологические факторы, вызывающие гиперпролактинемию:
- опухоли гипофиза (пролактинома) и гипоталамуса, сбивающие деятельность этих отделов мозга;
- поликистоз яичников — СПЯ
- опухоли в молочных железах и органах репродуктивной системы;
- проблемы с почками, надпочечниками, тяжелые поражения печени (цирроз);
- анорексия, вызывающая дефицит веса и торможение функций репродуктивной системы.
Из вышесказанного можно сделать вывод, что отсутствие овуляции, даже если есть дети, требует обязательного обследования и лечения у гинеколога или эндокринолога . Повышение уровня пролактина не бывает без серьезной причины, разрушающей организм.
Главный симптом гиперпролактинемии — отсутствие овуляции, кроме этого важно обратить внимание на следующие симптомы:
- снижение либидо;
- усиление роста волос на теле — руках, ногах, лице;
- появление акне — угрей;
- нарушение менструального цикла ;
- плохое настроение, повышенная раздражительность, капризность;
- изменение вкусовых предпочтений;
- выделения из сосков, набухание груди вне периода перед менструацией.
При таких симптомах нужно срочно обратиться к врачу в хорошую гинекологическую клинику и сдать анализы на гормоны.
Гормональная система работает по особым правилам. На выработку гормонов влияет время суток, моральное состояние, половая активность и т.д. А это значит, что для того, чтобы получить точные результаты анализа на пролактин, нужно исключить любое влияние факторов, несвойственных привычному образу жизни.
- Исключить стрессы, прием антидепрессантов и алкоголя, тепловые процедуры, в т.ч. горячую ванну, курение;
- Отложить половые контакты и прием гормональных препаратов;
Сдавать анализы на пролактин рекомендуется натощак, утром в первые 3 часа после сна. Наиболее точный результат можно получить в первой фазе менструального цикла.
Эти рекомендации не означают, что кровь на пролактин нельзя сдать вечером или в другую фазу цикла. Если состояние требует срочного обследования, можно сдать анализ в срочном порядке и при реальных отклонениях потом его уточнить. Это даст возможность гинекологу подтвердить предварительный диагноз или опровергнуть наличие гиперпролактинемии.
Результаты анализов сравнивают с таблицей норм, которая зависит от фазы цикла. Дальнейшие действия зависят от выводов.
- При небольшом превышении гормона необходимо сдать дополнительный анализ на макропролактин.
- При высоких нормах врач направит на УЗИ молочных желез , УЗИ почек и надпочечников , УЗИ малого таза и другие обследования.
Когда нормы и причины изменения концентрации пролактина установлены, врач назначит лечение.
- Овуляцию восстанавливают гормонами, снижающими содержание пролактина в крови. Доза таких лекарств тщательно рассчитывается, ведь пониженный пролактин не менее опасен, чем повышенный. Курс длится минимум несколько месяцев, а иногда лечение затягивается на годы.
- Опухоли гипофиза, надпочечников и т.д. подтверждают на МРТ, их лечит онколог . Это сложный процесс, который мы не будем описывать в этой статье — это тема отдельного разговора.
- Процесс овуляции отслеживается на УЗИ — фолликулометрии.
Бывает, что гормон повышен по причинам, которые легко устранить, например, достаточно заменить метод контрацепции или удалить спираль . В этом случае никакого лечения не потребуется.
Своевременно сданные анализы и адекватные меры — гарантия того, что у женщины, столкнувшейся с проблемой повышенного пролактина, овуляция восстанавливается и бесплодие остается в прошлом. Сдать анализы на гормоны и получить консультацию опытного гинеколога-эндокринолога в СПБ без очереди и недорого можно в специализированной гинекологической клинике Диана.
Цена приема гинеколога по карману каждой пациентке — первичный прием стоит 1000 руб, а прием по результатам обследования всего 500 руб. Забор крови для анализа обойдется в 170 руб.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
При нормальном количестве пролактина вы можете полноценно кормить грудью своего ребенка. Повышение же уровня этого гормона вне беременности может стать причиной невозможности зачатия, то есть гормонального бесплодия. Состояние, при котором в организме пролактина синтезируется больше, чем необходимо, называется гиперпролактинемией.
В женском организме пролактина может продуцироваться гипофизом больше чем нужно по широкому ряду причин, которые можно разделить на следующие группы:
- физиологические – в этом случае повышенное продуцирование пролактина у вас может обуславливаться суточными ритмами выработки гормонов, чрезмерной физической нагрузкой, ранее перенесенными оперативными вмешательствами в область органов половой системы (выскабливания полости матки и т.д.);
- ятрогенные – иногда пролактин начинает вырабатываться выше нормы из-за приема лекарственных препаратов, в том числе и оральных контрацептивов;
- патологические – при опухолевых заболеваниях гипофиза, поликистозе яичников, почечной недостаточности, заболеваниях печени и иных патологиях пролактин также может продуцироваться в повышенных количествах. Бессонница и хронический стресс также приводят к гиперпролактинемии.
Вы сами можете заподозрить, что уровень пролактина в вашем организме повышен, по следующим характерным для данного состояния признакам:
- ановуляция и бесплодие;
- нарушения менструального цикла вплоть до полного отсутствия месячных;
- снижение полового влечения;
- ухудшение состояния кожи и волос;
- остеопороз, возникающий из-за снижения плотности ткани костей;
- гирсутизм – рост волос около сосков, в зоне пупка и т.д.;
- повышение аппетита и ожирение;
- нарушения психоэмоционального характера;
- зрительные нарушения, возникающие, если гиперпролактинемия является следствием опухоли гипофиза.
Бесплодие можно назвать одним из самых тяжелых последствий гиперпролактинемии у женщин. Несмотря на то, что сам пролактин не принимает непосредственно участия в регуляции процесса овуляции и вашего менструального цикла, его влияние определяется через особый белок – нейромедиатор. Когда уровень пролактина повышен, возникают нарушения регуляции гипоталамусом функционирования гипофиза, что провоцирует выброс фолликулостимулирующего и лютеинизирующего гормонов, которые и отвечают за менструальный цикл и овуляцию. При гиперпролактинемии наступает стойкая ановуляция, при которой зачатие в принципе невозможно.
Специалисты нашей клиники после проведения комплексного обследования смогут ответить на вопрос, почему же в вашем организме повышен уровень пролактина. Для выявления истинной причины такого патологического состояния наши врачи назначат вам следующие исследования:
- УЗИ почек, печени, яичников, молочных желез, щитовидной железы;
- МРТ гипофиза и гипоталамуса, при необходимости может применяться контрастное вещество;
- рентгенография костной ткани;
- биохимический анализ крови;
- анализ крови на определение уровня пролактина.
Специалисты нашей клиники грамотно подберут для вас индивидуальный план обследования, учитывая характер и особенности течения заболевания. По результатам исследований вам будет назначено оптимальное лечение, направленное на нормализацию уровня пролактина, устранение сопутствующих патологий и восстановление репродуктивной функции.
Лечение гиперпролактинемии будет зависеть от тех причин, которые стали толчком для развития заболевания. Если рассматривать лечение данного состояния при бесплодии, то главной целью терапии должно являться полное восстановление функции яичников и способности к деторождению.
Чаще всего лечение гиперпролактинемии проводится при помощи медикаментозной терапии, заключающейся в приеме препаратов, регулирующих продуцирование пролактина передней долей гипофиза. В процессе лечения вам потребуется регулярно посещать нашу клинику для контроля уровня пролактина. При наступлении беременности препараты отменяются.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Одной из причин гормонального женского бесплодия является повышенный уровень пролактина в крови. Данный гормон вырабатывается гипофизом – структурой головного мозга. Пролактин влияет на лактацию, функциональную активность молочных желез.
Повышенный уровень гормона пролактин встречают у 20-40% женщин с бесплодием.
• первичная, возникающая вследствие патологии гипоталамуса и гипофиза
• вторичная, возникающая на фоне заболевания других органов
• идиопатическая или функциональная гиперпролактинемия
Клиническая картина на фоне лабораторных показателей уровня пролактина.
Основные клинические проявления гиперпролактинемии — нарушение менструального цикла и бесплодие в сочетании секрецией молока. В то же время клиническая симптоматика может быть разнообразной и определяться длительностью заболевания, степенью гиперпролактинемии, размерами опухоли гипофиза.
• При гиперпролактинемии неопухолевого генеза обычно отсутствует овуляция на фоне нерегулярного цикла с малым объемом менструальных выделений. Уровни пролактина не превышают 3000 мМЕ/л.
• При гиперпролактинемии и синдроме поликистозных яичников (СПКЯ) в клинической симптоматике может преобладать признаки повышенного содержания в крови мужских гормонов.
• При гиперпролактинемии и дефиците гормонов щитовидной железы отмечают слабость, сухость кожи, ломкость ногтей, увеличение массы тела в сочетании с секрецией молока и нерегулярным циклом.
• При гиперпролактинемии и регулярном ритме менструаций повышение концентрации пролактина не является фактором, обуславливающим нарушение репродуктивной функции. Бесплодие у таких больных вызвано гинекологическими заболеваниями, а секреция пролактина имеет симптоматический (вторичный) характер и нормализуется самостоятельно после лечения основного заболевания.
Лечение преследует следующие цели: восстановление функции яичников и наступление беременности.
Методы лечения:
Показания для хирургического лечения:
При макроаденоме (доброкачественной опухоли больших размеров)
• сдавление зрительного перекрёста опухолью – выражается в появлении в поле зрения характерных дефектов.
• кровоизлияние в опухоль.
• ликворея — выход цереброспинальной жидкости из черепной коробки.
• прорастание опухоли во внутричерепные кровеносные сплетения.
При микроаденоме (доброкачественной опухоли малых размеров)
• чёткие границы опухоли (по данным КТ, МРТ).
• отказ пациентки от медикаментозного лечения.
• аденомы, рефрактерные к высоким дозам агонистов допамина.
• непереносимость антагонистов допамина.
Эффективность хирургического лечения при макроаденомах – 40%, при микроаденомах — 70-80%. Рецидив наступает в 50% случаев через несколько лет.
Лучевое лечение проводят при неполном удалении опухоли во время операции, противопоказаниях и отказе от оперативного лечения, неэффективности и непереносимости медикаментозной терапии.
• как первичный метод лечения гиперпролактинемии
• в качестве предоперационной подготовки
• при подозрении на рост опухоли после хирургического или лучевого лечения
1. Лечение препаратами бромокриптина. Дозу бромокриптина подбирают индивидуально. Начинают приём с 0,625 мг (1/4 таблетки), чтобы уменьшить побочные явления в виде гипотонии. Постепенно увеличивают дозировку до 2,5-5 мг (при функциональной гиперпролактиемии), при микроаденоме суточная доза 2-7,5 мг, при макроаденоме — 10-12,5 мг. Суточную дозу вводят в несколько приёмов.
«Абергин» (бромокриптин в виде мезилата) назначают по 4-16 мг в сутки в несколько приёмов. Побочные действия выражены меньше, чем при приёме бромокриптина.
У части больных отмечают резистентность к бромокриптину.
2. Лечение препаратом хинаголида. Хинаголид эффективен у 60% больных, не чувствительных к бромокриптину. Побочные действия менее выражены.
Дозу также подбирают индивидуально. Начинают с 0,025 мг 1 раз в сутки в течение 3 дней, затем по 0,05 мг 3 дня, затем по 0,075 мг (при функциональной гиперпролактинемии), при необходимости дозу увеличивают постепенно с интервалом в 7 дней до 0,15-0,3 мг (при пролактиномах).
3. Лечение препаратом каберголина. Каберголин в 2 раза эффективнее бромокриптина, имеет более длительное действие. Побочные эффекты выражены меньше.
Начальная доза составляет 0,5 мг (1 таблетка) в неделю в 2 приёма (1/2 таблетки 2 раза в неделю), в 8 ч вечера во время еды. Принимают 4 недели с последующим контролем уровня пролактина, при необходимости — увеличение дозы на 0,5 мг с интервалом в 4 недели. При Назначении дозы 1 мг/неделю и выше принимают чаще двух раз в неделю.
Оптимальные сроки медикаментозной терапии составляют:
• 6 месяцев при функциональной гиперпролактинемии.
• не менее 12 месяцев — при микрооаденомах,
• не менее 8- 24 месяцев — при макроаденомах.
Контроль уровня пролактина на фоне лечения осуществляют ежемесячно. Решение вопроса о возможности наступления беременности целесообразно при уменьшении размеров макроаденомы при повторном МРТ. Восстановление овуляции и месячного цикла без дополнительной гормональной терапии является признаком благополучного лечения бесплодия. Частота восстановления репродуктивной функции при гиперпролактинемии составляет 44-85%.
При наступлении беременности необходима отмена препарата. У большинства больных беременность протекает благополучно. Гиперпролактинемия не влияет на выбор метода родоразрешения. Лактация не усиливает степень гиперпролактинемии, показаниями для подавления лактации являются неврологические и зрительные нарушения и рост опухоли во время беременности. Для подавления лактации назначают медикаментозное лечение в течение 6-12 месяцев после родов.
Нормализацию менструальной и репродуктивной функции после родов отмечают у 20-48% больных. Последующие беременности не оказывают отрицательного влияния на течение заболевания.

После беременности и родов проводят диспансерное наблюдение. Профилактические курсы медикаментозной терапии показаны пациенткам с гиперпролактинемией с целью уменьшения роста опухоли. Длительность терапии — от 6 месяцев до нескольких лет.
Автор: Ткач И.С. врач, хирург офтальмолог
источник
Иногда у женщин отмечается в крови повышенный уровень гормона, который называется пролактин, и бесплодие – одно из последствий этого состояния. Пролактин вырабатывается эндокринным отделом головного мозга – гипофизом.
Данное вещество играет в организме очень важную роль, оказывая влияние на многие органы, в том числе и на репродуктивную систему. Однако его избыток снижает фертильность по причине нарушения процесса созревания яйцеклетки.
Основное количество пролактина синтезируется, как мы уже сказали, клетками гипофиза.
Также он поступает в кровь из яичников, плаценты и эндометрия. В норме концентрация гормона может незначительно увеличиваться в организме. Его количество возрастает на фоне:
Эти колебания носят временный характер. Концентрация пролактина возвращается к нормальным показателям вскоре после устранения фактора, который провоцирует его повышение.

Пролактин отвечает за секрецию молока в лактационном периоде. Однако наряду с этим, данный гормон подавляет овуляцию, поэтому у женщин, кормящих детей грудью, в большинстве случаев отсутствуют менструации. Уровень пролактина может повышаться под действием многих других факторов, препятствуя благополучному наступлению беременности. Поэтому определение его уровня в крови имеет важное диагностическое значение при выяснении причин бесплодия.
Нормальные показатели пролактина в крови: 40.28-530.0 мМЕ/л
Патологическое возрастание уровня гормона наблюдается при следующих ситуациях:
- Синдром поликистозных яичников (СПКЯ)
- Опухоли гипофиза.
- Почечная недостаточность.
- Гипотиреоз.
- Цирроз печени.
Кроме того, уровень пролактина зависит от эмоционального состояния женщины. Он повышается при стрессах, сильных переживаниях. Постоянное влияние негативных эмоций может спровоцировать стойкое возрастание его концентрации с развитием эндокринного бесплодия.
В больших концентрациях пролактин тормозит выработку фолликулостимулирующего гормона (ФСГ), отвечающего за рост и созревание фолликулов в яичниках. При недостатке ФСГ у женщин не наступает овуляция – зрелая яйцеклетка не выходит, и оплодотворение становится невозможным. В таком случае мы говорим об эндокринном бесплодии.
Именно поэтому каждой пациентке, обратившейся с жалобами на неспособность забеременеть, первым делом проводится анализ на выявление концентрации в крови различных гормонов, в числе которых и пролактин.
Повышенный пролактин бесплодие вызывает из-за нарушений функций репродуктивной системы женщины. Наблюдается расстройство менструального цикла. Месячные становятся нерегулярными, кровянистые выделения скудные. Снижается половое влечение.
Объективными симптомами повышения уровня гормона в крови могут быть:
У мужчин избыток пролактина тоже негативно сказывается на репродуктивной функции, что может повлиять на шанс зачатия. Снижается половое влечение, ослабевает эрекция, уменьшается выработка андрогенов. Повышенный пролактин негативно влияет на подвижность сперматозоидов и их количество в эякуляте.
Гиперпролактинемия бесплодие вызывает при значительном повышении уровня соответствующего гормона в крови. Незначительные колебания редко становятся причиной нарушения фертильности. Для установления причины гиперпролактинемии нужно сдать ряд анализов. Для этого следует обратиться к гинекологу или эндокринологу.
Процесс диагностики заключается в изучении концентрации гормона в крови пациента. Таким способом устанавливают факт гиперпролактинемии. Если на фоне бесплодия наблюдается только повышение количества пролактина, а другие гормоны в норме, анализ повторяют.
При достоверном повышении пролактина в крови проводят дополнительные диагностические процедуры:
- КТ головного мозга (при подозрении на опухоль).
- УЗИ органов малого таза.
- Изучение глазного дна.
- Анализ крови на гормоны щитовидной железы.
- Анализы крови на половые гормоны.
- Биохимический анализ крови.
По результатам исследований определяется терапевтическая тактика. Она направлена на устранение причины гиперпролактинемии и снижение уровня этого гормона в крови.
Правильное лечение в большинстве случаев способствует восстановлению фертильности, если кроме гиперпролактинемии нет других причин для нарушения репродуктивной функции. В большинстве случаев для нормализации состояния пациентов используют медикаментозные препараты – агонисты дофамина. После нормализации уровня пролактина овуляция, как правило, наступает, и становится возможным зачатие ребенка естественным путем.
При наличии опухолей в гипофизе требуется нейрохирургическое вмешательство. Реже применяется лучевая терапия.
Вопрос восстановления фертильности в каждом случае решается индивидуально. Для этого необходимо обратиться к врачу и пройти полноценное обследование, направленное на выяснение причины повышенного уровня пролактина в крови.
Женщины, у которых была установлена повышенная концентрация пролактина в крови, должны помнить, что это состояние поддается лечению, поэтому наступление беременности вполне возможно.
источник
Пролактин – гормон передней доли гипофиза, является пептидом. Репродуктивная система и ее развитие напрямую зависит от его выработки. Однако чрезмерная продукция связана с нарушением детородной функции, и бесплодие при повышенном пролактине не редкость. При диагностике нарушения фертильности обязательно исследуют этот гормон.
Продуцирует пролактин гипофиз, но некоторое количество секретируется молочной железой, плацентой, ЦНС и даже лимфоцитами.
Стимуляция синтеза происходит при увеличении в крови эстрогенов. За угнетение выработки отвечает дофамин.
Главный механизм увеличения секреции пролактина – это раздражение механорецепторов сосков при прикладывании младенца к груди. Импульс от рецепторов поступают в гипоталамус, который тормозит выброс дофамина, что повышает уровень пролактина – увеличивается лактация.
Однако, несмотря на большое содержание гормона во время беременности, лактация не начинается. Это связано с прогестероном, уровень которого в это время повышен. После рождения последа кормление грудью становится возможным.
Орган мишень пролактина – молочные железы. Его основная функция – лактация. Осуществляется она благодаря таким эффектам гормона:
- повышение секреции молозива;
- превращение молозива в молоко;
- лактогенез;
- заполнение ацинусов железы до последующих кормлений;
- рост и развитие молочных желез с увеличением долек и проток.
Хотя основную роль при лактации играет пролактин, выделение молока из сосков не осуществляется без окситоцина, который вырабатывается при раздражении сосков.
Рецепторы к пролактину находятся в большом количестве органов, хотя до конца не известно, каково его действие на них.
Важное влияние на репродуктивную систему оказывает пролактин, поскольку тормозит секрецию фолликулостимулирующего и гонадотропин-рилизинг гормонов. Преовуляторный всплеск лютеинизирующего гормона также подавлен. Это приводят к таким эффектам:
- невозможность овуляции;
- сохранение желтого тела;
- торможение секреции эстрогена яичниковыми фолликулами;
- угнетение синтеза прогестерона желтым телом.
Все эти эффекты предотвращают беременность в период кормления грудью, тем самым защищая организм от женщины, которая испытала недавно нагрузку. Но при патологии с этим механизмом связано бесплодие.
Пролактин обладает некоторым обезболивающим действием – это было доказано в опытах на животных. Это, скорее всего, обусловлена снижением болевой импульсации от сосков при укусе их ребенком.
Во время беременности отмечено участие пролактина в синтезе у плода сурфактанта – поверхностно активного вещества, без которого невозможно расправление легких.
Во время коитуса пролактин ответственен за оргазм. Он угнетает в этот момент действие дофамина, стимулирующего половое возбуждение.
Норма пролактина в крови мужчин – около 7 нг/мл, или 140 мЕд/л. В зависимости от единиц измерения норма у мужчин представлена в таблице.
Норма анализа на пролактин для женщин показана в таблице ниже. При повышении возникает бесплодие.
Существует ряд причин, по которым в норме повышается пролактин. К ним относится:
- беременность и лактация;
- сильный стресс, травма, операция;
- глубокий сон;
- после полового акта;
- сильная физическая нагрузка.
Причины патологической гиперпролактемии и бесплодия, что с ней связано:
- опухоли гипофиза – пролактиномы;
- гиперпродукция вещества фолликулами яичников – синдром гиперстимуляции яичников СПГЯ;
- цирроз печени;
- нейроинфекции;
- гипотиреоз;
- недостаточность функции почек;
- эктопическая продукция при бронхогенной карциноме, гипернефроме;
- операции области грудной клетки.
Некоторые препараты и наркотики вызывают повышение пролактина в крови, что может приводить к бесплодию:
- нейролептики;
- эстрогены;
- противорвотные;
- антигистаминные;
- галлюциногены;
- амфетамины.
На развитие беременности гипопролактемия не так влияет, как повышение уровня пролактина. Частота развития этого состояния немного меньше, чем гиперпролактинемии. Зачатие при этом возможно, но характерно перенашивание беременности.
Однозначно можно сказать, что повышенный пролактин может быть причиной бесплодия. Поэтому чаще всего женщины, или семейные пары, приходят с одним симптомом – невозможность зачать ребенка.
Женщины жалуются на отсутствие месячных или перебои в них – синдром галактореи-аменореи. Менструальные выделения скудные. Половое влечение снижено.
При осмотре женщины врач обращает внимание на следующие симптомы и данные анамнеза, которые сопутствуют гиперпролактинемии:
- оволосение по мужскому типу;
- транзиторное повышение АД;
- выделения из сосков;
- аноргазмия;
- увеличение размеров молочных желез;
- формирование в них кист и аденом, возможно даже онкологических процессов;
- угри;
- ожирение;
- инсулинорезистентность;
- если гиперпролактинемия связана с объемным образованием гипофиза – головная боль, нарушение зрения, выпадение полей;
- психическое возбуждение, депрессия, раздражительность, эмоциональная лабильность;
- если причина гиперпролактинемии в гипотиреозе – сухость кожи, пастозность, выпадение волос.
У мужчин гиперпролактинемия проявляется таким образом:
- снижено либидо;
- ослаблена эрекция;
- гинекомастия;
- выделения из сосков;
- ожирение.
При повышении пролактина в анализах у подростков наблюдается задержка полового развития.
Пролактин и бесплодие у женщин связаны напрямую, поэтому первым необходимым анализом является количественное определение гормона в крови. Норма пролактина представлена в таблицах выше.
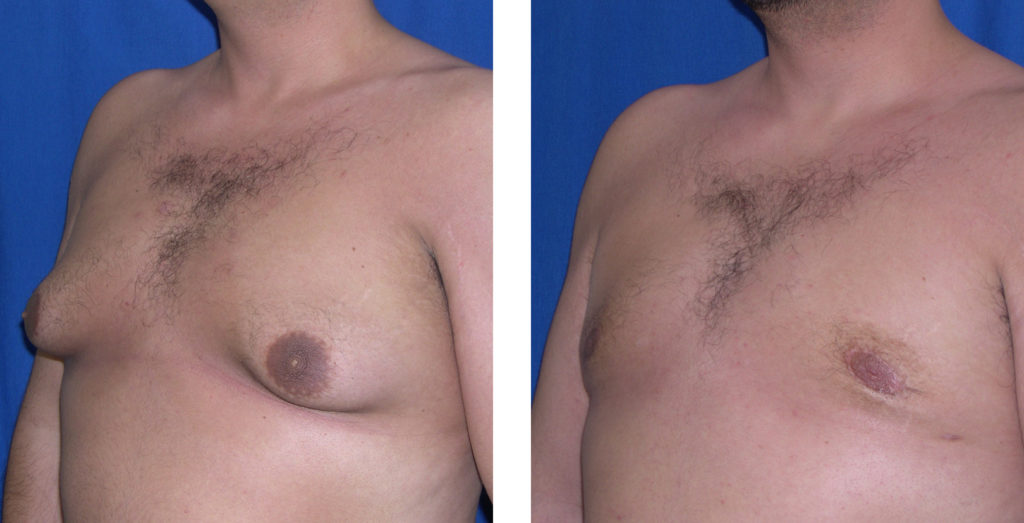
Функциональная гиперпролактинемия – уровень пролактина не превышает 3000 мМе/л, коррекция чаще всего с помощью терапевтических методов. Если уровень более 3000 мМе/л, то в 70-85% случаев повышенный пролактин связан с опухолью гипофиза.
Одного анализа на пролактин при бесплодии недостаточно – необходимо определить причины гиперпролактемии. Это можно сделать с помощью других лабораторных и инструментальных исследований:
- рентген турецкого седла;
- КТ, МРТ головного мозга;
- УЗИ органов малого таза;
- снижение содержания ЛГ и ФСГ;
- профиль половых гормонов, щитовидной железы;
- развернутая биохимия крови;
- изучение глазного дна и полей зрения.
Для лечения бесплодия при гиперпролактинемии используются как хирургические, так и терапевтические методы.
Бесплодие при гиперпролактинемии чаще всего поддается лечению при использовании препаратов – агонистов дофамина. Механизм их действия подобен дофамину – торможение секреции пролактина. Основные препараты этой группы:
- Бромокриптин – начало терапии с 0,625 мг, постепенно увеличивается до 2,5-5 мг при развитии функциональной гиперпролактинемии, до 7,5 мг – при микроаденоме гипофиза, до 12,5 мг – при макроаденоме. Дозировка разбивается на несколько приемов в сутки.
- Каберголин – начало лечения с 500 мкг в неделю на 2 приема – по 250 мкг 2 раза в неделю. Дозировка в неделю, как правило, составляет до 1-2 мг.
- Хинаголид – начальная доза 25 мкг в сутки в течение 3 дней. После третьего дня доза от 50 мкг/сутки. После 6 дней лечения принимают по 75 мкг. Если этой дозировки не хватает для клинического улучшения, то дозу увеличивают с интервалом в 1 неделю до 150 мкг.
Ежемесячно проводятся анализ на пролактин для контроля эффективности лечения. Длительность терапии таблетированными формами:
- полгода при функциональной гиперпролактинемии;
- при микроаденоме 1 год;
- 2 года – при макроаденоме.
Необходима контрольная КТ или МРТ головного мозга. При наступлении беременности препараты отменяют. Течение гестации не нарушается.
Оперативное вмешательство применяется при выявлении опухолей гипофиза и при наличии показаний:
- сдавление зрительных нервов;
- кровоизлияние в опухоль;
- прорастание в венозные сплетения;
- ликворея;
- отсутствии ответа на медикаментозное лечение;
- отказ пациента от терапевтического метода;
- непереносимость агонистов дофамина;
- четкие границы новообразования по данным КТ.
После хирургического лечения рецидив опухоли гипофиза наступает в 50% случаев.
В некоторых случаях прибегают к лучевой терапии образования гипофиза – рентгенотерапия и телегамматерапия. Показанием к лучевому воздействию является неполное удаление опухоли, противопоказание и отказ от операции, неэффективность ранее проведенного лечения.
Прогноз для жизни и беременности у женщин благоприятный. После излечения необходимо раз в год сдавать анализ на содержание пролактина, МРТ головного мозга для исключения рецидива.
источник

Не все функции пролактина до конца изучены. Рецепторы, реагирующие на этот гормон, имеются во всех органах, но пока еще неизвестно, какую роль они там выполняют. Нормальной концентрацией пролактина у женщин вне периода кормления грудью или вынашивания ребенка составляет 15-20 нг/мл. Его присутствие в крови повышается у беременных, достигая пика в третьем триместре. Он бывает настолько велик, что даже приводит к выработке молока у плода, пока он находится в утробе.
Капельки молока на сосках младенца иногда наблюдают акушеры, но его выработка прекращается после рождения сама собой. Когда-то молоко младенцев называли «ведьминым молоком», придавая этому мистическую окраску. Но ничего общего с мистикой и колдовством это не имеет: истинная причина в высоких гормонах и сложных биохимических процессах, происходящих в организме новорожденного ребенка. У кормящих матерей пролактин снижается, но может очень долгое время оставаться повышенным. Именно высокий показатель этого гормона не позволяет беременеть кормящим женщинам до конца периода лактации. Об этом позаботилась сама природа. Но это же обстоятельство при гормональных расстройствах, в частности приводящих к повышению пролактина, становится причиной женского бесплодия.
Роль гормона ПРЛ в деторождении велика. Его показатель напрямую связан с уровнем эстрогена, растущего в период вынашивания ребенка. Именно повышение концентрации эстрогена в крови сообщает мозгу о том, что женский организм вступил в подготовку к материнству. Ответная реакция мозга – повышение продукции ПРЛ, запускающее замену жировых тканей грудных желез секреторными. Грудь увеличивается в размерах, становится более упругой, готовясь к предстоящей лактации.
После рождения ребенка пролактин несколько снижается, но остается высоким. Он сдерживает выработку прогестерона – гормона, чрезвычайно важного для наступления беременности. Кроме того, пролактин уменьшает чувствительность сосков, что доказано научными исследованиями. Еще одна функция гормона – участие в процессе формирования защитного слоя легких эмбриона.
При диагностике женского фактора бесплодия может быть назначена сдача анализов на содержание гормонов, в числе которых и пролактин (ПРЛ). Для обнаружения ПРЛ исследуется кровь, взятая у пациентки утром, желательно через 3 часа после пробуждения. В течение дня концентрация пролактина может колебаться в значительных пределах. Во избежание ошибок необходимо сдавать кровь на анализ трижды, и в одно и то же время.
Усталость и стрессы, физическая нагрузка, тепловые процедуры (сауна, баня, прогревания), половые акты могут влиять на показатели ПРЛ. Перед сдачей анализов необходимо воздержаться от всего этого. Отклонение от нормы должно быть подтверждено трижды. Только в этом случае можно говорить о стабильном повышенном уровне ПРЛ в крови женщины.
Высокий пролактин – проблема, которая может стать серьезным препятствием к деторождению. Если врач по совокупности результатов обследования пациентки, обратившейся за помощью из-за невозможности забеременеть долгое время, решит, что причина бесплодия кроется в гиперпролактинемии, он назначит дополнительные обследования. Необходимо найти причину высокого уровня ПРЛ. А таких причин может быть достаточно много. Сред них:
- заболевания и патологии гипофиза;
- заболевания и патологии гипоталамуса;
- цирроз печени;
- повышенная продукция эстрогена;
- почечная недостаточность;
- травмы и патологии грудной клетки.
В медицинской практике наиболее частым заболеванием, приводящим к росту ПРЛ, считается аденома гипофиза (пролактинома). Это доброкачественное образование, приводящее к повышенной секреции пролактина. Аденома гипофиза сама по себе не представляет опасности, не увеличивается, но концентрация ПРЛ может превышать норму в десять раз. Наличие аденомы может протекать бессимптомно. Специалисты считают, что такие образования встречаются у каждого четвертого жителя планеты. Они диагностируются только, когда дают о себе знать проблемами с зачатием, головными болями, резким ухудшением зрения и прочими расстройствами ЦНС.
Кроме патологических, существуют также и фармакологические причины повышения ПРЛ. Установлено, что рост концентрации пролактина вызывают некоторые гормональные препараты, в частности повышающие уровень эстрогена и дофамина. Чаще всего это средства гормональной контрацепции, нейролептики, препараты опиатной группы, а также противорвотные.
Уровень ПРЛ устанавливается только лабораторно после взятия анализа крови. Никакие симптомы не могут точно указывать на повышение этого гормона. Но у лиц с повышенным уровнем ПРЛ отмечается широкая симптоматика. Типы симптомов могут касаться сексуальной, репродуктивной, метаболической и эмоциональной сферы.
Поскольку причинами повышенного ПРЛ могут оказаться многие заболевания, то присутствуют и их симптомы. Что касается репродуктивной функции, то высокий уровень пролактина сопровождается длительными менструальными задержками, плохо выраженными менструальными процессами, появление молока вне периода грудного вскармливания.
В сексуальном плане при высоких концентрациях ПРЛ отмечается снижение либидо, аноргазмия. Уменьшается плотность костной ткани, вызывая остеопороз. Растет масса тела, страдает сердечно-сосудистая система (гипертония, ишемия). Снижается работоспособность, возникают депрессивные состояния, перепады настроения, неврозы и фобии.
Недостаток пролактина тоже может указывать на то, что с организмом не все в порядке. Он возникает преимущественно по трем причинам:
- сильная кровопотеря при родах (синдром Шихана),
- падение уровня эстрогена при перенашивании плода,
- действие некоторых препаратов (противосудорожные, гормональные).
Гормон пролактин однозначно влияет на возможность забеременеть, поскольку при его высоких показателях не происходит овуляция. Но это не единственная проблема. Этот гормон уменьшает продукцию другого гормона – прогестерона, который играет важную роль в оплодотворении, имплантации зародыша и препятствует отторжению эндотермия.
Вероятность наступления беременности при повышенном пролактине ничтожно мала, а если она все-таки наступает, то возрастают риски потери плода. Необходимо искать причины высокого ПРЛ и принимать меры по приведению этого показателя в норму. Однако проблема повышенного пролактина не является основной при бесплодии. Только у каждой 5-ой пациентки с таким диагнозом в анализах обнаруживается превышение этого гормона. И в 80% случаев удается преодолеть бесплодие, вызванное гормональным фактором.
В отличие от женщин, мужчины намного реже сдают анализы на гормоны, хотя бы по той причине, что реже обращаются к врачам. Как и у женщин, передняя доля гипофиза мужчины также вырабатывает пролактин, участвующий в продукции собственного тестостерона. Без нормальной концентрации гормона ПРЛ невозможно правильное развитие сперматозоидов. Превышение нормы вызывает проблемы с эрекцией, снижение либидо, нарушение сна, а также приводит к неврозам, депрессии и прочим болезненным психическим состояниям.
Стабильно высокие показатели ПРЛ (свыше 360 мЕд/л) способны привести к мужскому бесплодию. Это часто становится предпосылкой эректильной дисфункции и увеличению груди по женскому типу. Кроме тех же заболеваний гипофиза и гипоталамуса, почечной недостаточности и цирроза печени, пролактин у мужчин часто повышается на фоне стрессов.
Показатели ПРЛ у мужчины могут быть также и ниже нормы (менее 53 мЕд/л), что чаще всего обусловлено приемом фармакологических наркосодержащих препаратов. При сдаче анализов на ПРЛ очень важно сделать это через 3 часа после пробуждения. При этом необходимо пребывать в полном спокойствии, поскольку даже незначительные стрессы вызывают выброс пролактина. И это обязательно приведет к неправильной гормональной картине, когда в анализе отразится не нормальный, а стрессовый уровень ПРЛ.
Почему повышен пролактин у женщин, если гипофиз в норме?
Пролактин может быть повышен при стрессе, заболеваниях щитовидной железы, молочных желез, надпочечников, эндометриозе, заболеваниях легких, заболеваниях ЖКТ, злоупотреблении алкоголем и других причинах.
источник
Сегодня довольно большое количество семей сталкиваются с бесплодием. Часто его причиной как у мужчин, так и у женщин являются гормональные нарушения. Самое распространенное из них – повышенное количество пролактина в крови.
Этот гормон синтезируется передней долей гипофиза, а также в небольших количествах децидуальной оболочкой и эндометрием. Он совместно с эстрадиолом воздействует на функционирование и рост молочных желез, отвечает за лактацию.
Также пролактин оказывает следующие воздействия на организм:
- имеет моделирующее действие на иммунитет;
- стимулирует рост волос;
- способствует активизации анаболических процессов;
- осуществляет регуляцию водно-солевого обмена (способствует всасыванию кальция, задерживает выделения натрия и воды почками);
- в повышенном количестве продлевает существование желтого тела (удлиняет лютеиновую фазу), тормозит овуляцию, снижает секрецию прогестерона и эстрогенов (именно этот механизм предотвращает беременность и менструации в период кормления грудью);
- в высокой концентрации подавляет развитие и образование сперматозоидов, а также выработку тестостерона.
Одним из первых этапов в обследовании мужчин и женщин, столкнувшихся с бесплодием, является анализ на пролактин. Сегодня он выполняется в любой современной лаборатории. Однако к этому исследованию надо подготовиться.
В течение суток до него исключить секс, стимуляцию сосков, стрессы, воздействие высоких температур, сильные нагрузки. За час до анализа отказаться о курения и как минимум 15 минут перед ним посидеть в приемной, чтобы отдохнуть и успокоиться. Если человек понервничал перед визитом в лабораторию, то анализ на гормон пролактин лучше отложить.
Проводить исследование рекомендуют на 5 день цикла. Лучше сдать кровь до 10 часов утра. Выделение пролактина носит пульсирующий характер и зависит от многих факторов. Поэтому при получении результата, выходящего за границы нормы, рекомендуется провести исследование еще несколько раз.
При постановке диагноза врач должен учитываться не только анализ крови на пролактин, но и жалобы пациента. Например, выделения из сосков, бесплодие, снижение либидо, нарушения цикла.
Итак, сделать анализ на пролактин необходимо в следующих случаях:
- остеопороз;
- гинекомастия;
- снижение потенции и либидо;
- гирсутизм;
- ожирение;
- тяжелый климакс;
- нарушения лактации после родов;
- перенашивание беременности;
- хроническое воспаление половых органов;
- половой инфантилизм;
- бесплодие;
- маточные кровотечения;
- аменорея, олигоменорея;
- анавуляция;
- мастопатия;
- боль в груди циклического характера;
- галакторея.
Нормы (в нг/мл) этого анализа следующие:
- мужчины: 2,7-17;
- 1 триместр: 3,3-43,1;
- 2 триместр: 13,1-166,1;
- 3 триместр: 13,1-318,1;
- фолликулярная фаза: 4,6-33;
- овуляция: 6,4-46,1;
- лютеиновая фаза: 5-40,1;
- менопауза: 4-29,6.
Обычно на бланке результата лаборатория указывает свои нормы, которые могут несколько отличаться от приведенных выше значений. Кроме того, используются и другие единицы измерения — мЕд/л. Чтобы их перевести в нг/мл, необходимо разделить на 21.
Уровень пролактина в крови у женщин репродуктивного возраста меняется на протяжении цикла. В лютеиновой фазе, которая начинается после овуляции и заканчивается перед менструацией, он выше, чем в фолликулярной. Также концентрация гормона меняется на протяжении беременности. С 8 недели она начинает увеличиваться и достигает своего максимума к 6 месяцу.
Уровень пролактина повышен при следующих состояниях:
- нехватка витамина В6;
- аутоиммунные заболевания;
- СПКЯ;
- цирроз печени;
- стресс;
- почечная недостаточность;
- гипотериоз;
- заболевания гипоталамуса;
- опухоли и дисфункции гипофиза;
- кормление грудью;
- беременность;
- синдром галактореи-аменореи.
Анализ на пролактин покажет результат ниже нормы в следующих случаях:
- рентгенотерапия;
- удаление гипофиза;
- перенашивание беременности.
Важно учитывать, что на уровень гормона в крови влияет прием различных лекарственных препаратов и веществ. Например, пиво повышает концентрацию пролактина.
Итак, анализ на пролактин является обязательным при обследовании по поводу бесплодия, поскольку он оказывает влияние на репродуктивную функцию как у женщин, так и у мужчин.
источник

Повышенный уровень гормона пролактин встречают у 20-40% женщин с бесплодием.
• первичная, возникающая вследствие патологии гипоталамуса и гипофиза
• вторичная, возникающая на фоне заболевания других органов
• идиопатическая или функциональная гиперпролактинемия
Механизм развития бесплодия при повышении уровня пролактина

Клиническая картина на фоне лабораторных показателей уровня пролактина.
Основные клинические проявления гиперпролактинемии — нарушение менструального цикла и бесплодие в сочетании секрецией молока. В то же время клиническая симптоматика может быть разнообразной и определяться длительностью заболевания, степенью гиперпролактинемии, размерами опухоли гипофиза.

• При гиперпролактинемии неопухолевого генеза обычно отсутствует овуляция на фоне нерегулярного цикла с малым объемом менструальных выделений. Уровни пролактина не превышают 3000 мМЕ/л.
• При гиперпролактинемии и синдроме поликистозных яичников (СПКЯ) в клинической симптоматике может преобладать признаки повышенного содержания в крови мужских гормонов.
• При гиперпролактинемии и дефиците гормонов щитовидной железы отмечают слабость, сухость кожи, ломкость ногтей, увеличение массы тела в сочетании с секрецией молока и нерегулярным циклом.
• При гиперпролактинемии и регулярном ритме менструаций повышение концентрации пролактина не является фактором, обуславливающим нарушение репродуктивной функции. Бесплодие у таких больных вызвано гинекологическими заболеваниями, а секреция пролактина имеет симптоматический (вторичный) характер и нормализуется самостоятельно после лечения основного заболевания.
Лечение преследует следующие цели: восстановление функции яичников и наступление беременности.

Показания для хирургического лечения:
При макроаденоме (доброкачественной опухоли больших размеров)
• сдавление зрительного перекрёста опухолью – выражается в появлении в поле зрения характерных дефектов.
• ликворея — выход цереброспинальной жидкости из черепной коробки.
• прорастание опухоли во внутричерепные кровеносные сплетения.
При микроаденоме (доброкачественной опухоли малых размеров)
• чёткие границы опухоли (по данным КТ, МРТ).
• отказ пациентки от медикаментозного лечения.
• аденомы. рефрактерные к высоким дозам агонистов допамина.
• непереносимость антагонистов допамина.
Эффективность хирургического лечения при макроаденомах – 40%, при микроаденомах — 70-80%. Рецидив наступает в 50% случаев через несколько лет.
Лучевое лечение проводят при неполном удалении опухоли во время операции, противопоказаниях и отказе от оперативного лечения, неэффективности и непереносимости медикаментозной терапии.

• как первичный метод лечения гиперпролактинемии
• в качестве предоперационной подготовки
• при подозрении на рост опухоли после хирургического или лучевого лечения
1. Лечение препаратами бромокриптина . Дозу бромокриптина подбирают индивидуально. Начинают приём с 0,625 мг (1/4 таблетки), чтобы уменьшить побочные явления в виде гипотонии. Постепенно увеличивают дозировку до 2,5-5 мг (при функциональной гиперпролактиемии), при микроаденоме суточная доза 2-7,5 мг, при макроаденоме — 10-12,5 мг. Суточную дозу вводят в несколько приёмов.
«Абергин» (бромокриптин в виде мезилата) назначают по 4-16 мг в сутки в несколько приёмов. Побочные действия выражены меньше, чем при приёме бромокриптина.
У части больных отмечают резистентность к бромокриптину.
2. Лечение препаратом хинаголида. Хинаголид эффективен у 60% больных, не чувствительных к бромокриптину. Побочные действия менее выражены.
Дозу также подбирают индивидуально. Начинают с 0,025 мг 1 раз в сутки в течение 3 дней, затем по 0,05 мг 3 дня, затем по 0,075 мг (при функциональной гиперпролактинемии), при необходимости дозу увеличивают постепенно с интервалом в 7 дней до 0,15-0,3 мг (при пролактиномах).
3. Лечение препаратом каберголина. Каберголин в 2 раза эффективнее бромокриптина, имеет более длительное действие. Побочные эффекты выражены меньше.
Начальная доза составляет 0,5 мг (1 таблетка) в неделю в 2 приёма (1/2 таблетки 2 раза в неделю), в 8 ч вечера во время еды. Принимают 4 недели с последующим контролем уровня пролактина, при необходимости — увеличение дозы на 0,5 мг с интервалом в 4 недели. При Назначении дозы 1 мг/неделю и выше принимают чаще двух раз в неделю.
Оптимальные сроки медикаментозной терапии составляют:
• 6 месяцев при функциональной гиперпролактинемии.
• не менее 12 месяцев — при микрооаденомах,
• не менее 8- 24 месяцев — при макроаденомах.
Контроль уровня пролактина на фоне лечения осуществляют ежемесячно. Решение вопроса о возможности наступления беременности целесообразно при уменьшении размеров макроаденомы при повторном МРТ. Восстановление овуляции и месячного цикла без дополнительной гормональной терапии является признаком благополучного лечения бесплодия. Частота восстановления репродуктивной функции при гиперпролактинемии составляет 44-85%.
При наступлении беременности необходима отмена препарата. У большинства больных беременность протекает благополучно. Гиперпролактинемия не влияет на выбор метода родоразрешения. Лактация не усиливает степень гиперпролактинемии, показаниями для подавления лактации являются неврологические и зрительные нарушения и рост опухоли во время беременности. Для подавления лактации назначают медикаментозное лечение в течение 6-12 месяцев после родов.
Нормализацию менструальной и репродуктивной функции после родов отмечают у 20-48% больных. Последующие беременности не оказывают отрицательного влияния на течение заболевания.
Необходимо ли дальнейшее наблюдение и лечение?

После беременности и родов проводят диспансерное наблюдение. Профилактические курсы медикаментозной терапии показаны пациенткам с гиперпролактинемией с целью уменьшения роста опухоли. Длительность терапии — от 6 месяцев до нескольких лет.
Перед применением необходимо проконсультироваться со специалистом.
Автор: Ткач И.С. врач, хирург офтальмолог
Гиперпролактинемия – это гормональная патология, связанная с повышением уровня гормона пролактина в крови.
Пролактин — гормон, вырабатываемый гипофизом. Пролактин играет очень важную роль в обеспечении нормальной работы репродуктивной системы. Повышение уровня пролактина часто встречается у женщин в возрасте 25 – 40 лет с гормональной формой бесплодия, реже — у мужчин такого же возраста.
Существует множество факторов, приводящих к повышению уровня пролактина. Содержание гормона в крови может увеличиваться вследствие физиологических причин у здоровых женщин. Например, во время беременности и грудного вскармливания, во время сна, физических нагрузок или менструации у женщин, при половом акте.
- Во время беременности пролактин вырабатывается в больших количествах, что приводит к росту груди у женщин, подготавливая грудь к секреции молока;
- В период грудного вскармливания ребенка пролактин стимулирует развитие молочных желез и выработку грудного молока у женщины;
Оказывает влияние на функцию яичников и матки, стимулируя образование женских половых гормонов эстрогенов и созревание яйцеклетки;
Основная роль пролактина у женщин и мужчин состоит в регуляции репродуктивной функции. Поэтому повышенный уровень пролактина в первую очередь приводит к различным дисфункциям половой системы и бесплодию у женщин и мужчин.
Гиперпролактинемия встречается в 25-30% случаев эндокринного бесплодия у одного или обоих партнеров.
В некоторых случаях гиперпролактинемия является побочным эффектом от приема лекарственных препаратов, например, нейролептиков, антидепрессантов, эстрогенов в больших дозах, опиатов, противозачаточных таблеток, гипотензивных средств, простагландинов. Однако о патологической гиперпролактинемии можно говорить в том случае, когда повышение уровня пролактина носит устойчивый характер, который должен быть подтвержден лабораторным анализом крови.
Гиперпролактинемия может возникнуть из-за радиоактивного облучения, перенесенных операций на молочных железах и органах грудной клетки, частых выскабливаний полости матки и др. Также гиперпролактинемия может возникнуть из-за хронической недостаточности почек, печени, функции щитовидной железы (гипотериоз), синдрома поликистозных яичников, гирсутизма (повышенное оволосение) и других проявлений гиперандрогении, нарушений жирового обмена, при эндометриозе, воспалительных заболеваний гениталий и спаечном процессе в малом тазу.
Патологическая гиперпролактинемия вызывается доброкачественной опухолью гипофиза – аденомой гипофиза, вырабатывающей пролактин (пролактиномой) и сопровождается синдромом «пустого» турецкого седла (турецкое седло – это костное образование на основании черепа, в котором располагается гипофиз).
Частой причиной гиперпролактинемии являются микропролактиномы (до 10 мм в диаметре) и макропролактиномы (более 10 мм в диаметре). У 40-45% пациенток с гиперпролактинемией она обусловлена наличием опухоли гипофиза.
Повышенние уровня пролактина может проявляться по-разному:
- У женщин наблюдается недостаточность II фазы менструального цикла, задержки месячных или полное их отсутствие, нарушение овуляции, выделение молозива или молока из молочных желез (галакторея ), бесплодие.
- У мужчин — снижение полового влечения, потенции, увеличение молочных желез по женскому типу, иногда в сочетании с выделением молока, бесплодие.
- Примерно у половины всех пациентов с гиперпролактинемией отмечается ожирение, у трети — уменьшение плотности костей и остеопороз.
- Гормональное обследование уровня пролактина и других гормонов в плазме крови.
Забор крови производится из вены натощак, в утренние часы, между 5-м и 8-м днями менструального цикла. При повышенном уровне гормона, как правило, необходимы повторные исследования. Это связано с возможностью временного повышения уровня пролактина, которое не говорит о наличии какого-либо заболевания.
Диагноз гиперпролактинемии может быть поставлен при двукратном обнаружении повышенного уровня пролактина. Верхняя граница нормы гормона пролактина — 500 мМЕд/л или 25 нг/мл. При уровне пролактина, превышающем 200 нг/мл (4000 мМЕд/л), обычно имеется макроаденома гипофиза. При уровне пролактина менее 200 нг/мл (4000 мМЕд/л) наиболее вероятные диагнозы микроаденома гипофиза или идиопатическая гиперпролактинемия.
Помимо определения уровня пролактина, необходимо обязательно проверить функцию щитовидной железы, а также определить уровень других гормонов.
- Проведение краниографии (рентгеновский снимок головы в 2-х проекциях).
Для диагностики органической гиперпролактинемии применяют обследование области гипофиза с помощью краниографии. Краниограмму делают для визуализации турецкого седла (области, где находится гипофиз). У 20% больных на краниограмме определяется увеличенное седло, «двойное» дно, расширение входа в турецкое седло, что является признаками наличия пролактиномы (макроаденомы) гипофиза. Если на краниограмме изменения отсутствуют, то рекомендуется проведение рентгеновской компьютерной томографии (КТ) или ЯМР томографии для выявления микропролактином гипофиза размером менее 10 мм.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Эти методы обладают значительно большей точностью и информативностью.
Если на краниограмме изменения отсутствуют, то рекомендуется проведение рентгеновской компьютерной томографии или МРТ для выявления микропролактином гипофиза размером менее 10 мм. Достоинством МРТ является отсутствие рентгеновского облучения, что позволяет проводить обследование многократно для контроля процесса лечения в динамике.
- Исследование глазного дна и полей зрения.
При подтверждении наличия макроаденомы проводится обследование глазного дна и полей зрения для выявления распространения опухоли за пределы турецкого седла — на перекрест зрительных нервов.
В большинстве случаев для лечения гиперпролактинемии назначают медикаментозные препараты, которые нормализируют уровень пролактина в крови и устраняют симптомы заболевания. При наличии макроаденом может потребоваться проведение лучевой терапии и хирургическое вмешательство.
На сегодняшний день существуют высокоэффективные и безопасные лекарственные средства из группы агонистов допамина, которые способствуют уменьшению выработки пролактина и возобновляют регулярные овуляторные менструальные циклы. Применение этих препаратов назначается циклами от 6 до 24-х месяцев. При этом репродуктивная функция восстанавливается у 80-90% женщин и мужчин, страдающих бесплодием на фоне повышенного уровня пролактина.
Клинические исследования показали, что агонисты допамина обладают высокой безопасностью и хорошо переносятся у 95% женщин и мужчин с гиперпролактинемией.
Пациентам с гиперпролактинемией необходимо постоянно наблюдаться у специалистов.
© 2011-2013 Лечение бесплодия методом ЭКО. Профилактика бесплодия и лечение воспаления придатков, поликистоза яичников, эндометриоза матки, спаек в маточных трубах. Здорая беременность ребенок. Раскрутка и продвижение сайта. услуги оптимизации – РА Promostart. Поддержка сайта, дизайн и разработка сайтов — Obsudim.

Причин, вызывающих бесплодие достаточно много. Одна из наиболее часто встречающихся – в 25–30 % случаев бесплодия – это гиперпролактинемия. Это гормональное нарушение, связанное с повышением в крови уровня гормона пролактина. Этот гормон – результат работы эндокринной железы гипофиза. Если уровень пролактина повышается, то происходит нарушение синтеза ЛГ (лютеинизирующего гормона) и ФСГ (фолликулостимулирующего гормона), что ведет к нарушению менструального цикла.
Пролактин, а также и ФСГ и ЛГ участвуют в регулировании половой жизни и влияют на способность зачатия. У женщин они оказывают влияние на образование эстрогенов (женских половых гормонов), когда происходит созревание яйцеклетки, также участвуют в регулировании менструального цикла. У мужчин влияют на выработку тестостеронов (мужских половых гормонов) и на подвижность сперматозоидов.
Пролактин обеспечивает развитие молочных желез, поэтому пролактин называют «молочным гормоном» Обычно во время беременности повышается уровень пролактина в крови, он снижается до нормы, когда женщина прекращает кормить ребенка грудью. Состояние, при котором увеличивается уровень пролактина в период беременности и кормления и не понижается до нормы при прекращении вскармливания, называют гиперпролактинемией.
Гиперпролактинемия проявляется у женщин в виде бесплодия, нарушений овуляции, нарушений или даже отсутствия менструаций, галактореи (выделение молока или молозива из молочных желез не связанного с кормлением ребенка).
У мужчин симптомами гиперпролактинемии являются бесплодие, понижение уровня тестостерона и как следствие снижается либидо, развивается импотенция.
Примерно у половины пациентов с этим диагнозом наблюдается ожирение, треть пациентов страдает уменьшением плотности костей и остеопорозом, у многих появляются психоэмоциональные нарушения.
Причины возникновения гиперпролактинемии
Причин появления гиперпролактинемии много. Можно выделить и патологическую и физиологическую гиперпролактинемию. Патологическая в свою очередь делится на органическую и функциональную.
Физиологические факторы могут наблюдаться во время сна, при половом акте, при физических нагрузках, при стрессах – даже такой министресс, как взятие анализа крови, может привести к повышению уровня пролактина.
О патологической гиперпролактинемии можно говорить: носит устойчивый характер и подтверждается анализами крови.
Органическая гиперпролактинемия может быть вызвана аденомой гипофиза – это доброкачественная опухоль гипоталамо-гипофизарной области, которая вырабатывает пролактин. Конкретного ответа на вопрос, что именно вызывает образование аденомы, нет.
Причиной возникновения функциональной гиперпролактинемии могут быть различные заболевания, например, синдром поликистозных яичников, гипотериоз и пр.
Если Вы будете принимать антидепрессанты, нейролептики, гипотензивные средства, пероральные контрацептивы в больших дозах, то это также может привести к повышению пролактина в организме.
Встречается идиопатическая форма гиперпролактинемии, когда отсутствуют видимые причины повышения уровня пролактина.
В случае подозрения гиперпролактинемии следует обращаться к эндокринологу или гинекологу-эндокринологу. Диагностика включает в себя необходимость определения в крови уровня пролактина. Этот анализ крови берется из вены между пятым и восьмым днем менструального цикла, в утренние часы. Как правило, анализ крови проводится три раза – при повышенном уровне пролактина для исключения возможности временного его повышения, при нормальном уровне – для исключения ошибки. В результате двукратных анализов, свидетельствующих о повышении уровня пролактина можно поставить диагноз этого заболевания.
Также понадобится сделать рентгеновский снимок головы (краниограмму), компьютерную или ядерную магнитно-резонансную томографию головы, исследовать глазное дно и поля зрений. Также будет определен уровень и у других гормонов, будет проведена проверка функционирования работы щитовидной железы.
Лечат это заболевание в основном медикаментами, реже лечат при помощи операций и лучевой терапии.

По мере нормализации уровня пролактина у женщин в 80% случаев восстанавливается менструальный цикл и способность зачать ребенка. Поэтому, если на данный момент беременность не планируется, необходимо обсудить с лечащим врачом приемлемые способы контрацепции. У мужчин при снижении уровня пролактина до нормы возрастает уровень тестостерона и нормализуется качество половой жизни.
В качестве медикаментозного лечения также могут быть назначены гормональные препараты: при надпочечниковой недостаточности – глюкокортикоиды, в качестве заместительной терапии – половые гормоны.
Пациентам с диагнозом гиперпролактинемии необходимо постоянно наблюдаться у специалиста.
Тем пациентам, опухоль у которых никак не уменьшается в размерах в результате медикаментозного лечения, проводится несколько томографических снимков для оценки изменений в ходе лечения. Лишь небольшой части пациентов может понадобиться операция, которая проводится с помощью разреза носовых пазух. Некоторым проводят лучевую терапию, однако при этом может развиться недостаточность гипофиза.
источник