Как показывает статистика, в бесплодии супружеской пары мужчина оказывается “повинен” приблизительно в 40-45% случаев.
Спермограммой называется метод исследования эякулята, который используется для проверки оплодотворяющей способности спермы мужчины. Данный анализ предоставляет морфологические, количественные и качественные характеристики спермы.
Проведение спермограммы может назначаться в следующих ситуациях.
Бесплодный брак. Анализ проводится для определения мужского фактора бесплодия. Брак считается бесплодным, если в течение года стабильной половой жизни без использования противозачаточных средств не наступает желанная беременность.
Мужское бесплодие. Причина проблемы может заключаться в варикоцеле, простатите, травмах, гормональных сбоях, инфекции и так далее.
Подготовка к инсеминации. Спермограмма обязательно проводится в рамках подготовки к проведению искусственной инсеминации.
Подготовка к беременности. Анализ позволит оценить оплодотворяющую функцию мужчины.
Желание мужчины проверить уровень фертильности.
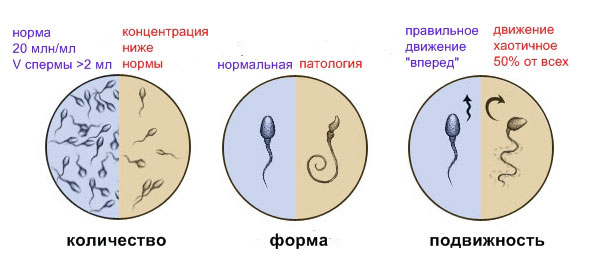
При расшифровке результатов спермограммы нормальными считаются следующие показатели:
- объем превышает 2 мл.;
- вязкая консистенция;
- разжижение происходит спустя 10-30 минут;
- вязкость составляет до 2 см;
- бело-сероватый цвет;
- специфический запах;
- мутность;
- pH насчитывает 7.2-8;
- слизь отсутствует;
- число сперматозоидов составляет 20-200 млн в 1 мл.;
- общее число сперматозоидов превышает 40 млн в эякуляте;
- число активноподвижных сперматозоидов превышает 25%;
- на неподвижные сперматозоиды приходится менее 50%;
- агрегация и агглютинация отсутствуют;
- число лейкоцитов не превышает 1 млн;
- показатель нормальных сперматозоидов превышает 50%;
- клетки сперматогенеза – 2-4;
- нормальная морфология головки наблюдается более чем у 30% сперматозоидов.
При изучении результатов спермограммы врач может прийти к следующим выводам.
Отсутствие эякулята рассказывает об аспермии. Эффективное и быстрое оплодотворение возможно, только если в 1 мл спермы мужчины содержится приблизительно 18 млн активных сперматозоидов.
Обнаружить олигозооспермию позволяет сокращение в эякуляте числа сперматозоидов (в 1 мл содержится менее 20 млн). Эта патология также препятствует зачатию.
О наличии азооспермии говорит отсутствие в эякуляте сперматозоидов. Азооспермия – одна из распространенных причин мужского бесплодия.
Криптозооспермия – в эякуляте наблюдаются единичные сперматозоиды после центрифугирования. Это говорит о нарушении здорового состояния спермы, существенно сокращает шансы на зачатие ребенка.
Сокращение уровня подвижности сперматозоидов указывает на астенозооспермию у пациента. Одна из причин бесплодия пары по вине мужчины.
Свидетельством тератозооспермии служит сокращение концентрации сперматозоидов нормальной морфологии. У аномальных сперматозоидов отсутствует возможность оплодотворения яйцеклетки.
Если результаты спермограммы не соответствуют нормы, врач порекомендует пациенту спустя пару недель повторить обследование. Далее специалист займется поисками причины проблемы. На качество спермы могут оказать влияние самые разнообразные факторы: ИППП, инфекционные простатиты, воспалительные процессы, варикоцеле и так далее. Оптимальная лечебная программа разрабатывается уролог-андрологом в индивидуальном порядке.
источник
Анализ спермограммы — это анализ, на который мужчине выписывает направление андролог. Если вы получили направление и вас интересует спермограмма, форум о мужском здоровье едва ли окажется полезен. Подвижность спермиев, количество сперматозоидов и другие показатели — это медицинские характеристики. Стоит ли полагаться на посты форумчан в вопросах здоровья? Посвященный тому, как сдается спермограмма, форум может оказаться полезен при выборе лаборатории и клиники мужского здоровья — прежде чем отправиться сдавать анализ, почитайте отзывы о выбранном мед. учреждении.
О том, какие показатели должна содержать спермограмма (норма для здорового мужчины), читайте далее.
По результатам спермограммы можно оценить состояние мужского здоровья, выявить простатит и другие инфекционные заболевания. Если вы давно пытаетесь завести ребенка, но пока безрезультатно, причины поможет узнать анализ эякулята на количество сперматозоидов и другие показатели. При бесплодии результаты спермограммы помогут врачу назначить эффективное лечение.
По рекомендации ВОЗ (Всемирной организации здравоохранения) сдача спермограммы должна проводиться путем мастурбации, а не с помощью прерванного полового акта или другим способом. Чтобы сдать анализ спермы, в лаборатории оборудуют специально отведенную комнату. Дверь в ней закрывается изнутри. Чтобы легче было сдать анализ эякулята, в комнате имеются журналы эротического содержания.
Если вам назначена спермограмма, правила сдачи предполагают 3–4 дневную подготовку:
- не пить алкогольные напитки, в том числе пиво;
- не заниматься сексом;
- не посещать сауны, бани, а также не принимать горячих ванн.
Повторная сдача спермограммы предполагает выполнение тех же правил.
Чтобы правильно оценить результаты спермограммы, необходимо сдать ее несколько раз. Если после первой сдачи спермограммы врач сказал, что спермограмма плохая, не отчаивайтесь. При повторном анализе сперма может иметь другие характеристики. Изменение этих характеристик может в целом повлиять на трактовку расшифровки спермограммы.
Иногда случается, что мужчина чувствует оргазм, но спермы нет. На самом деле произошло семяизвержение в мочевой пузырь. Этот процесс называется ретроградная эякуляция. В таком случае можно сдать анализ мочи, возможно, в ней остались сперматозоиды.
Чтобы описать сперму, врачи используют такие термины:
- азооспермия — в эякуляте не найден ни один спермий;
- акинозооспермия — спермии полностью неподвижны;
- антиспермальные антитела (АСАТ, или АСА) — антитела, которые организм вырабатывает против сперматозоидов;
- астенозооспермия — недостаточно подвижные спермии (категория А Время разжижения эякулята
Нормозооспермия предполагает разжижение спермы в течение 10–60 минут после эякуляции.
Во время извержения сперма находится в вязком состоянии. Через некоторое время ферменты предстательной железы, которые содержатся в семени, разжижают ее. Если же сперма не разжижается, это указывает, что нарушена работа предстательной железы. Соответственно, химический состав спермы неправильный. Это влияет на подвижность спермиев и на их способность оплодотворить яйцеклетку. Из-за недостаточного разжижения могут быть нездоровые показатели подвижности сперматозоидов.
После эякуляции спермий может погибнуть в кислой среде влагалища. Чтобы сперматозоид мог оплодотворить яйцеклетку и безопасно пройти этот «барьер», ему нужна защита. Таковой выступает семенная жидкость: она уменьшает кислотность влагалища, и сперматозоид может добраться «живым» до матки.
Если все показатели спермограммы в норме, кроме рН, это не указывает на какие-то отклонения. Но вместе с другими характеристиками может повлиять на диагноз.
При азооспермии пониженный уровень рН указывает на то, что забиты семявыбрасывающие протоки.
Нормоспермия — 2,0–6,0 мл спермы.
В недостаточном объеме эякулята содержится и небольшое количество мужских половых клеток. Если анализ показал, что у вас олигоспермия, то есть при эякуляции выделяется недостаточное количество спермы (меньше 2 мл), это может быть причиной бесплодия.
Маленький объем спермы также не может надолго защитить сперматозоиды от кислотной среды влагалища и «пробить» им дорогу к матке.
Чтобы подтвердить диагноз олигоспермии, необходимо сдать анализ спермы несколько раз. Даже если в первый раз объем был меньше 2 мл, это еще не повод волноваться.
Если при семяизвержении у вас выделяется более 6 мл спермы, зачатие это никак не ускорит. Дело в том, что во влагалище помещается примерно 5 мл спермы. Если при эякуляции у вас выделяется больше, лишний эякулят вытекает и не участвует в гонке «Кто первый».
Какого цвета сперма у здорового мужчины?
Бело-сероватый — цвет спермы в большинстве случаев (нормоспермия).
Желтоватый, молочный или бело-молочный — такой цвет спермы тоже в пределах нормы (нормозооспермия). Вышеупомянутые оттенки не свидетельствуют о наличии отклонений. ВОЗ рекомендует не учитывать ни цвет спермы, ни ее запах.
Но в некоторых лабораториях эту характеристику до сих пор записывают.
Так, розоватый цвет спермы говорит об увеличенном количестве эритроцитов в эякуляте (гемоспермия). При гемоспермии может быть и коричневатый оттенок спермы.
Прозрачный цвет спермы указывает на азооспермию (сперма не содержит сперматозоидов).
Нормоспермия предполагает их отсутствие, а нормозооспермия — не больше 1 млн/мл.
Анализ спермы может показывать, что семенная жидкость содержит небольшое количество лейкоцитов. Если их концентрация меньше 1 млн/мл, это нормально. Повышенное количество лейкоцитов (лейкоцитоспермия) указывает на воспаление в простате или семенных пузырьках.
При диагнозе нормоспермия их не должно быть в сперме.
Спермограмма плохая, если ваша сперма содержит эритроциты. Гемоспермию при сдаче спермограммы часто наблюдают в случае травмы, опухоли или воспаления предстательной железы. Кровь алого цвета в сперме (ложная гемоспермия) указывает на травму или заболевание уретры.
При гемоспермии сперма коричневого или темно-красного цвета. Когда эякуляция сопровождается выделением спермы таких оттенков, это признак серьезных заболеваний половой системы. Причиной может быть воспаление мочевого пузыря, семенных пузырьков или простаты.
У мужчин пожилого возраста гемоспермия может быть симптомом рака простаты. Недавние исследования доказали связь между гемоспермией и раком предстательной железы: у 14% пациентов с гемоспермией был рак.
Гемоспермия требует индивидуального подхода в лечении. При этом врач учитывает возраст пациента, продолжительность проявления симптомов гемоспермии и частоту их появления.
Если в сперме есть слизь, о диагнозе нормоспермия говорить нельзя. Когда при семяизвержении сперма содержит слизь, то это признак воспаления в половых органах.
Кислотная среда влагалища убивает и то небольшое количество мужских половых клеток, которое выделяется при эякуляции. Соответственно, даже они не успевают живыми добраться до матки. Низкая концентрация сперматозоидов (олигозооспермия) может быть причиной бесплодия.
При азооспермии количество сперматозоидов равно нулю.
Нативная сперма (необработанная) может содержать сперматозоиды четырех категорий:
Если спермий движется прямолинейно и проходит более половины собственной длины в секунду (примерно 0,025 мм/с), его относят к данной категории. Около половины всех спермиев группы А — это здоровые и молодые сперматозоиды, которые недавно образовались в яичках.
К категории В спермий относят, если он движется прямолинейно, но его скорость меньше 0,025 мм/с. Как правило, при семяизвержении их 10–15%. Это сперматозоиды либо стареющие, либо с нарушенным строением.
Снижение их подвижности может быть связано с длительным воздержанием от секса.
Если спермий вращается на месте или по кругу, его записывают в категорию С. Их количество обычно от 5 до 15%.
В данную категорию записывают, сколько сперматозоидов вообще не движется (азооспермия). Примерно 50% всех мужских половых клеток группы D — это старые спермии, которые либо уже погибли, либо погибают.
Даже если вы полностью здоровы и вам поставили диагноз нормоспермия или нормозооспермия, анализ спермы может выявить сперматозоиды всех четырех групп.
Если у вас акинозооспермия, необходимо узнать, с чем связана неподвижность сперматозоидов. Для этого используют эозин. В этом препарате мертвый сперматозоид окрашивается в красный цвет: его оболочка быстро разрушается, и эозин легко в нее проникает. В живой сперматозоид эозин не может проникнуть. Если спермий и не окрашивается, и не двигается, это указывает, что нарушена морфология.
Иногда при семяизвержении все сперматозоиды мертвые — это некрозооспермия. Она может быть ложной и истинной. Причины истинной некрозооспермии до конца не выяснены — она не поддается лечению. При частичной некрозооспермии живых сперматозоидов меньше 20%.
Если после нескольких расшифровок спермограммы доктор диагностирует некрозооспермию, такой семейной паре рекомендуют либо усыновление, либо искусственное оплодотворение спермой донора.
Сперматозоид: строение нормальных и аномальных форм
Чтобы исключить бесплодие, важно знать, сколько сперматозоидов имеют правильное и неправильное строение (морфологию). Аномальные сперматозоиды (с неправильным строением) медленнее двигаются и имеют меньшую частоту биения хвоста. Для того чтобы выявить аномальные сперматозоиды, используется окрашенный мазок и необработанная — нативная — сперма.
Агглютинация сперматозоидов — это их склеивание. Другое название этого процесса — спермагглютинация. Она указывает на воспаление в половых железах, нарушения иммунной системы. При агглютинации сперматозоидов в большинстве случаев можно зачать ребенка естественным путем. Но спермагглютинация почти всегда снижает скорость движения мужских половых клеток.
АСАТ — это иммуноглобулины (белки) групп А, М и G. Антиспермальные антитела становятся причиной того, что один сперматозоид склеивается с другим. АСАТ образуются в организме и мужчины, и женщины.
АСАТ могут быть причиной бесплодия. Если спермий слипся с АСАТ жгутиком, он медленнее движется, если головкой — не может оплодотворить яйцеклетку. Чтобы их выявить в эякуляте, чаще всего используют MAR-тест (в переводе с английского mixed immunoglobuline reaction — ‘реакция иммуноглобулинов при смешивании’). Если в анализе спермограммы в пункте MAR-тест стоит ноль, это означает, что у вас не выявлено АСАТ.
Если выявлена неподвижность или очень малая подвижность сперматозоидов, ее причинами могут быть:
- спиртные напитки;
- тесное нижнее белье;
- болезни половых органов;
- курение (табака, марихуаны и пр.);
- интимные смазки;
- гиповитаминоз;
- стресс.
Малая подвижность сперматозоидов может быть связана и с неправильным строением, которое имеет спермий.
Когда поднимается температура тела и происходит семяизвержение, наблюдается увеличение подвижности сперматозоидов, а при комнатной температуре — снижение. Соответственно, расшифровка спермограммы напрямую зависит от условий, в которых проводился анализ. Если делать анализ в помещении с температурой 10 °С, то низкая подвижность будет даже у вполне здоровых и молодых мужских половых клеток. Поэтому для анализа в лабораториях используют специальные термостолы, поддерживающие температуру, близкую к температуре тела.
Возможности партнерши забеременеть значительно снижаются, если доктор поставил диагноз астенозооспермия. Но даже когда наблюдается увеличение подвижности сперматозоидов, это еще не гарантия 100% беременности.
Как повысить подвижность сперматозоидов, вам расскажет врач. Чтобы произошло улучшение подвижности сперматозоидов, помогают антиоксидантные комплексы, связывающие свободные радикалы в теле.
Английские исследователи пытались выяснить, как увеличить подвижность сперматозоидов. В опыте, проведенном BBC, участвовали несколько мужчин, которые в течение двух лет не могли зачать ребенка. После анализа спермограммы мужчинам поставили диагноз тератозооспермия, то есть большое количество аномальных сперматозоидов. В их сперме также наблюдалась низкая подвижность сперматозоидов.
Диетолог разработал систему питания с большим количеством витаминов-антиоксидантов для участников эксперимента. Ежедневно утром и вечером мужчины выпивали по стакану фруктового или овощного сока. Через три месяца, при повторном анализе спермы испытуемых, специалисты наблюдали повышение подвижности сперматозоидов.
После шести месяцев с начала эксперимента у мужчин не только исчезла неподвижность сперматозоидов — партнерша одного из них даже забеременела. По результатам спермограммы специалисты наблюдали улучшение подвижности сперматозоидов у всех участников опыта.
В конце исследования ученые из Англии сделали вывод: при приеме витаминов‑антиоксидантов улучшается не только морфология сперматозоидов, но и наблюдается повышение их подвижности.
Если вы не знаете, как повысить подвижность сперматозоидов, обратитесь к врачу за консультацией.
Сразу отметим, что, в большинстве своем, результаты анализов не зависят от того, где сделать спермограмму. Следует сказать, что на репродуктивную функцию мужских половых органов оказывает влияние множество факторов, среди которых чуть ли не на первом месте находится стресс. Здесь подразумевается не только непосредственно нервное напряжение, но и токсикологические, инфекционные и физические раздражительности, а также все то, что может вывести организм человека из комфортного состояния. Если следить за своим распорядком дня и минимализировать вредные воздействия, качество спермограммы со временем улучшится самостоятельно, ведь наш организм имеет потрясающую способность к саморегуляции. Для этого необходимо:
- Жить в месте с благополучной экологической обстановкой;
- Заниматься активными видами спорта не реже 3-х раз в неделю;
- Следить за своим питанием;
- Исключить вредные привычки;
- Соблюдать режим работы и отдыха.
Руководствуясь этими простыми рекомендациями, в скором времени общее состояние организма значительно улучшится, а вместе с ним поднимется и качество спермограммы. Если же мужчина и до этого вел здоровый образ жизни, тогда гормональное состояние организма можно улучшить только посредством специальной медикаментозной терапии, которая обеспечивает высокий результат довольно быстро. Однако, по сравнению с «естественными» методами, такой подход дает непродолжительный результат. Когда проводится спермограмма-морфология, оценивается не только подвижность и количество сперматозоидов, но и их внешних вид. Такой анализ позволяет получить точную картину, отражающую состояние репродуктивных органов мужчины.
Как оценивается спермограмма-морфология и что делать, если она показала неутешительные результаты?
Следует сказать, что проведение спермограммы на морфологию проводится, руководствуясь определенными критериями внешнего вида каждого отдельного сперматозоида и их совокупности. Наиболее частыми патологиями, классифицированными Крюгером, являются:
- Макро — и микроголовки;
- Раздвоение головки или хвоста;
- Грушевидная головка;
- Морфологические патологии шейки или головки.
Отнюдь не всегда неутешительные результаты спермограммы морфологии означают патологии детородных органов или нарушение репродуктивной функции. Благо, современная медицина может решить большинство проблем, поэтому для улучшения состояния назначаются специализированные гормональные или поддерживающие препараты, позволяющие быстро увеличить качество спермограммы, что в дальнейшем приведет к желанной беременности и рождению здорового ребенка. Помните, что на мужчине лежит большая ответственность, ведь даже при отличном здоровье у будущей матери, при плохом качестве спермы, вряд ли на свет появится полноценный, здоровый малыш.
источник
Спермограмма – отражение образа жизни мужчины. Она основывается на микроскопическом исследовании половых клеток, которое учитывает концентрацию, подвижность и форму сперматозоидов. Результаты спермограммы помогают выявить хронические воспаления, инфекции, генетические отклонения, эндокринные нарушения и токсическое отравление. Нарушения также возникают после рентгеновского и радиационного облучения, отравления свинцом или ртутью.
Чтобы результаты были точными, сперму нужно сдавать после 3-5 дней воздержания. Эякуляцию осуществляют непосредственно перед тестом, поэтому сдавать образец нужно в лаборатории. Собирать сперму из презерватива нельзя, поскольку средства защиты содержат вредные вещества. Сдавать образец необходимо в стерильном контейнере. В лаборатории образец обрабатывают через 30-60 минут после сбора спермы. Анализ, проведенный позже, можно считать недостоверным, поскольку длительное время ожидания и охлаждение плохо влияют на характеристики спермы.
Оценка оплодотворяющей способности мужчины должна учитывать все показатели спермы одновременно, а не по отдельности. Стоит также помнит, что характеристики эякулята изменчивы. За три месяца сперма полностью обновляется, соответственно, все показатели могут поменяться. Поэтому время сдачи эякулята врач определяет индивидуально для каждого пациента.
Стандартное обследование спермы включает 2-3 спермограммы, сделанные с интервалами. Это позволяет сформировать объективную картину здоровья половой системы мужчины, поскольку показатели спермы даже у здорового человека меняются ежедневно.
Показатели спермограммы дают возможность провести первичный анализ фертильности мужчины. Самостоятельно расшифровывать показатели не рекомендуется, поскольку нужно учитывать многие особенности (возраст, сопутствующие заболевания, образ жизни, род занятий). Немаловажно правильно подготовиться к спермограмме.
Интерпретировать спермограмму может только квалифицированный андролог или эмбриолог, знакомый с историей болезни пациента. От расшифровки результатов будет зависеть точность диагностики и эффективность назначенной терапии. Как правило, диагноз ставят не только на основе результатов спермограммы. Чтобы выявить нарушения, нужно провести разные тесты. Только комплексный анализ результатов позволяет диагностировать нарушения.
Качество эякулята зависит от множества внешних и внутренних факторов. Обычно мужская фертильность нарушается при системных заболеваниях (сахарный диабет), патологиях мочеполовой системы (простатит, варикоцеле, инфекции), генетических отклонениях. Помимо этого, изменить результат спермограммы может стресс, тяжелый труд, вредные привычки, влияние экологии.
Частота половой контактов также влияет на качество эякулята. Если мужчина редко занимается сексом, сперма сгущается, уменьшается количеством живых и активных клеток. При частых сношениях сперма разжижается, сокращается ее объем, а концентрация половых клеток уменьшается. Поэтому рекомендуется вести умеренную половую жизнь, чтобы секрет предстательной железы и сперматозоиды успевали вырабатываться в достаточном количестве, и не происходил застой эякулята. Недостаточное количество спермы также наблюдается при болезнях предстательной железы, частичной непроходимости семявыводящих путей при наличии опухоли или спаек.
Повышенная кислотность спермы может указывать на острую инфекцию, а пониженная на хроническое воспаление или нарушения подвижности половых клеток. Склеивание спермы нередко наблюдают при иммунных нарушениях.
В норме сперма имеет серовато-молочный оттенок, поэтому наличие желтых или розовых оттенков указывает на патологию. Желтый цвет обычно заметен при воспалении, а розовый свидетельствует о скоплении эритроцитов в эякуляте. У здорового мужчины эритроциты в спермы не содержатся, но могут появляться при травме, опухоли, образовании камней в почках. Если эякулят становится прозрачным, это говорит об отсутствии или слишком малом количестве половых клеток.
- Не меньше 1,5 мл объема. Здоровая сперма включает плазму и сперматозоиды.
- Водородный показатель (PH) должен быть в пределах 7,2-8 единиц.
- Здоровая сперма имеет серо-молочный цвет.
- В норме время разжижжения спермы составляет до часа.
- Вязкость спермы должна заканчиваться на сантиметре.
- У здорового мужчины количество сперматозоидов больше 15 млн.
- В сперме могут содержаться разные по активности сперматозоиды, но состояние эякулята определяется количеством здоровых, аномальных и погибших клеток. В норме подвижных сперматозоидов должно быть больше 25%, хаотично подвижных 10-20%, непрогрессивно подвижных 10-20% и неподвижных 10-20%. Также важно, чтобы количество активных и хаотично подвижных составляло больше половины всех половых клеток мужчины.
- Живых сперматозоидов должно быть больше 58%.
- Морфологически нормальных форм в здоровой сперме свыше 15%.
- Клетки сперматогенеза (0-4,0).
- Здоровая сперма не склеивается.
- Лейкоцитов в эякуляте может быть меньше 1,0.
- Эритроциты отсутствуют.
- В нормальной сперме отсутствуют сперматофаги.
Нельзя ставить диагноз по результатам одного анализа. Обычно для определения всех особенностей состояния и назначения лечения проводят минимум два теста. Важно выждать 2-3 недели между каждым анализом, чтобы исключить влияние временных факторов на эякулят (неправильная подготовка, вредные привычки, неправильное питание).
Перед спермограммой рекомендуется воздерживаться от половой активности 2-7 дней. Оптимальный срок – 4 дня. Если не соблюдать сроки, результаты могут быть некорректными. Эти сроки определены ВОЗ и считаются оптимальными для правильного исследования спермы.
У здорового мужчины за одно семяизвержение выделяется более 2 мл спермы (в норме 3-5 мл). При недостаточном объеме спермы ставят диагноз микроспермия, который обычно связан с недостаточным функционирование придаточных желез. Допустимое верхнее значение ВОЗ не определено, но обычно при объеме более 5 мл диагностируют воспаление придатков.
В норме сперма имеет сероватый оттенок. Красный или бурый говорит о наличии крови в эякуляте, что нередко отмечается при опухолях, травмах и камнях в почках или предстательной железе. Желтый цвет спермы иногда бывает у здоровых мужчин, но чаще указывает на желтуху. Желтый оттенок наблюдается также при витаминной терапии.
Соотношение отрицательных и положительных ионов называют кислотностью (PH). В норме этот показатель составляет более 7,2 единиц. Всемирная организация здоровья определяет только нижнюю границу кислотности, но на практике при результате свыше 7,8 единиц наблюдается воспаление придаточных желез.
У спермы есть очень важная особенность – разжижение до нормальной вязкости. Обычно это происходит за час. Увеличение этого периода может свидетельствовать о длительном воспалении придаточных желез или семенных пузырьков, либо о ферментной недостаточности.
Врачи считают этот показатель одним из самых важных. Чтобы обеспечивалась фертильность, сперматозоиды должны максимально быстро начинать двигаться. Длительное разжижение способствует потере энергии, без которой сперматозоиды не успевают вовремя покинуть кислую среду влагалища, которая снижает их подвижность. Вследствие этого снижаются шансы на оплодотворение.
Вязкость спермы также важна. Ее измеряют в сантиметрах: лаборант формирует нить, которая собирается в каплю и отделяется от пипетки. В норме должны образовываться маленькие капли.
Увеличение вязкости обычно сочетается с увеличением периода разжижения. Четкой нормы вязкости спермы не существует, но в лабораториях показатель анализируют по тому, что образует сперма, вытекая из пипетки или специальной иглы. В норме образец формирует маленькие капли, а при патологической вязкости нить больше 2 см.
Большинство специалистов настаивают на том, что сперма с нормальными показателями вязкости и разжижения вытягивается только до 5 мм. При вязкости более 0,5-2 см значительно снижается фертильность мужчины.
Увеличение плотности сперматозоидов называют полизооспермией, а снижение – олигозооспермией. В норме 1 мл эякулята содержит более 20 млн сперматозоидов.
Официальное руководство ВОЗ не определяет верхнюю границу, однако на практике увеличение плотности половых клеток свыше 120 миллионов на миллилитр провоцирует низкую оплодотворяющую способность и последующую олигозооспермию. При полизооспермии лечение не требуется, но динамические наблюдение поможет вовремя отреагировать на патологические изменения.
Почему изменяется плотность половых клеток в эякуляте до конца не ясно. Считается, что такое явление обуславливается эндокринными заболеваниями, нарушениями кровотока в мошонке, воздействием радиации или токсинов на яички, воспалительными процессами. Редко плотность сперматозоидов нарушается при иммунологических отклонениях.
Изменение количества сперматозоидов наблюдается в тех же случаях, что и изменение плотности клеток в эякуляте. В норме у мужчины имеется более 40 млн на весь объем спермы.
Здоровая сперма содержит разные половые клетки: активные, малоподвижные, мертвые. Важным показателем считается соотношение этих клеток. Высокий индекс фертильности ставят только тем мужчинам, у которых количество активных сперматозоидов превосходит 30% от общего объема эякулята. Средний индекс ставят при 14-30%, а низкий при 14% и меньше.
Специалисты делят половые клетки на группы:
- тип А (активные и подвижные, двигаются прямолинейно);
- тип В (малоподвижные, двигаются по прямой);
- тип С (малоподвижные, вращаются или колеблются);
- тип Д (мертвые и неподвижные).
В норме клеток типа А должно быть больше 25%. Однако способность к оплодотворению сохраняется лишь в том случае, если количество сперматозоидов типа А и В превышает 50% от всего объема. Учитываются только те показатели, которые имеются через час после эякуляции, то есть после разжижения спермы в норме.
Недостаточное количество подвижных половых клеток называют астенозооспермией. Причины данной патологии точно не выяснены. Замечено, что астенозооспермия нередко наблюдается после токсического или радиационного воздействия на организм, при наличии сильного воспаления или иммунологических нарушений. Также нужно учитывать экологические условия жизни и работы. Астенозооспермию часто диагностируют у мужчин, которые трудятся в условиях повышенной температуры.
Помимо количества сперматозоидов и их подвижности, нужно учитывать морфологическое строение клеток. Количество сперматозоиов нормального строения – важный спермиологический показатель. Единого способа оценки морфологии мужских половых клеток не существует, как и официальной нормы содержания их в эякуляте. Поэтому морфологическое строение сперматозоидов считается самым неоднозначным параметром эякулята.
Общепринятая норма составляет 40-60%, но в России отклонением считается менее 20%. В этом случае в заключении пишут «тератоспермия», то есть имеется чрезмерное количество аномальных, измененных половых клеток. Плохие морфологические показатели часто бывают временными. Аномалии в сперматозоидах происходят на фоне стресса, плохой экологии или токсического воздействия. Не удивительно, что количество патологических сперматозоидов выше у жителей промышленных зон.
Способность к оплодотворению обеспечивается при наличии более 50% живых половых клеток. Если в эякуляте выявляют преобладание мертвых сперматозоидов, в заключении указывают некроспермию. Нередко это состояние носит временный характер. Причиной некроспермии часто становятся отравления, инфекции, стрессы. Длительная некроспермия является признаком тяжелого расстройства сперматогенеза.
Помимо этого, также исследуют жизнеспособность половых клеток при помощи окрашивания эозином. Краситель не может проникнуть через клеточные мембраны живых сперматозоидов, поэтому процент неокрашенных клеток определяет их общую жизнеспособность.
Это показатель содержания незрелых половых клеток в эякуляте. Клетками сперматогенеза называют те клетки, которые содержат эпителий семенных канальцев яичек. Норма не установлена, поскольку они есть в каждом эякуляте, но лучшая фертильность наблюдается при их количестве до 2%. Значительное увеличение концентрации незрелых клеток наблюдается при секторальном бесплодии.
Это показатель склеивания сперматозоидов, которое не дает клеткам совершать поступательные движения. В норме склеивание не происходит. Истинная агглютинация наблюдается очень редко и преимущественно при иммунологических нарушениях. Визуально она выглядит как сгустки в сперме.
Склеивание сперматозоидов наблюдается при иммунных нарушениях, когда образуются антиспермальные антитела. Это происходит при наличии контакта спермы с кровью, чего у здорового мужчины не происходит из-за гематотестикулярного барьера. Когда барьер ослабевает, иммунные клетки атакуют неизвестные им спермии, поскольку на этапе созревания мальчика иммунитет не зафиксировал сперматозоиды, как родные клетки, ведь в тот период их в организме еще не было. Нарушения гематотестикулярного барьера могут возникать при травме яичек и воспалении.
Бывает несколько видов агглютинации: хвостами, головками, шейками, несколькими частями. Из-за слипания клетки теряют подвижность и погибают. В результатах спермограммы указывают отсутствие или наличие агглютинации. Если она имеется, также описывают степень склеивания (единичные группы до 5-20 штук, более пяти групп склеивания, склеивание абсолютного большинства клеток).
Обычно степень агглютинации не учитывают, сразу отправляют пациента на бактериологический посев и MAR-тест для глубокой диагностики. Лаборант должен уметь отличать истинную агглютинацию от агрегации половых клеток. В истинном склеивании участвуют только сперматозоиды, а агрегация подразумевает склеивание половых клеток с эпителием, незрелыми спермиями, слизью и макрофагами.
Причины агрегации вполне естественными и обуславливаются особенностями физико-химического состава семенной жидкости. Обычно значительная агрегация наблюдается при повышении вязкости спермы и плохом ее разжижении. Эти явления нередко сопровождают хроническое воспаление половых желез. Только совокупность этих факторов влияет на фертильность, а конкретно агрегация – нет.
Белые кровяные тельца лейкоциты всегда присутствуют в сперме. Норма составляет 1*10 6 . Большее количество лейкоцитов указывает на воспаление в мочеполовой системе (простатит, уретрит, орхит и прочие).
Эритроцитов, то есть красных кровяных телец, в сперме быть не должно. Наличие эритроцитов в эякуляте указывает на травмирование половых органов, опухоль или везикулит. Красные тельца можно обнаружить при наличии камней в простате или почках. Эритроциты в сперме является поводом провести дополнительное обследование.
Эти частицы формируются при застое секрета простаты. Количество амилоидных телец не подсчитывается, указывают только наличие или отсутствие. Отсутствие этих частиц может свидетельствовать о снижении функциональности предстательной железы.
Лецитиновые зерна вырабатываются предстательной железой, их количество также не подсчитывается. Малое количество зерен наблюдается при недостаточной работе железы.
В нормальной сперме может присутствовать некоторое количество слизи. Переизбыток говорит о воспалении придатков половых желез.
Нужно помнить, что спермограмма является очень субъективным исследованием. Результаты будут зависеть от множества факторов вплоть до квалификации спермиолога и условий получения эякулята. Многие лаборатории используют специальное оборудование для исследования спермы – спермоанализаторы. Однако результаты будут точнее, если спермограмму продублирует спермиолог, чтобы исключить ошибки аппарата. Нередко спермоанализаторы путают морфологические структуры.
Нарушения, связанные со спермой, разделяют на -спермии (отклонения семенной жидкости) и -зооспермии (проблемы конкретно со сперматозоидами). В бланке спермограммы врач ставит заключение для других специалистов (терапевта, андролога, репродуктолога).
Какие диагнозы могут поставить по результатам спермограммы:
- Нормозооспермия (нормальное состояние здоровой спермы).
- Олигоспермия (недостаточный объем эякулята).
- Астенозооспермия (низкая концентрация активных клеток).
- Олигозооспермия (недостаточное количество половых клеток в эякуляте).
- Тератозооспермия (малое количество морфологических нормальных клеток, преобладание аномальных сперматозоидов).
- Лейкоцитоспермия (большое количество лейкоцитов).
- Гематоспермия (эритроциты в эякуляте).
- Некрозооспермия (подавляющее большинство сперматозоидов погибло).
- Акинозооспермия (подавляюющее большинство клеток неактивно).
- Азооспермия (в эякуляте нет половых клеток).
Не нужно паниковать, если в бланке указан один из диагнозов. Отклонения в эякуляте можно устранить путем лечения заболевания, которое стало причиной. Выполняя рекомендации врачей и осуществляя лечение, можно значительно улучшить качество спермограммы. Дополнительное обследование назначают только через несколько месяцев неэффективной терапии.
В первую очередь не нужно паниковать. Следует знать, что ни один показатель спермы не определяет минимальные шансы на оплодотворение. То есть даже при плохих показателях эякулята часто случаются беременности. Сперма очень чувствительна к разным раздражителям вроде продуктов питания и вредных привычек, поэтому результаты могут оказаться ложными. Чтобы избежать ошибки, врачи назначают повторный анализ через 1-2 недели. В этот период мужчина должен вести правильный образ жизни и отказаться от всех возможных раздражителей.
Для уточнения диагноза назначают дополнительные анализы (с учетом выявленных заболеваний). При наличии эндокринных нарушений, пациенту нужно проверить уровень тестостерона, пролактина и других гормонов.
В отдельных случаях врач может назначить расширенную спермограмму, чтобы полностью проанализировать состояние репродуктивной системы мужчины. Помимо основных параметров, расширенный анализ включает биохимическое исследование спермы. Тест показывает концентрацию белков, цинка, лимонной кислоты и фруктозы в семенной жидкости. Расширенный анализ позволяет оценить работу предстательной железы и всей половой системы.
Больше информации дает фрагментация ДНК сперматозоидов. Тест показывает количество поврежденных и аномальных половых клеток в эякуляте. Также расширенная спермограмма включает MAR-тест, позволяющий выявить антиспермальные антитела на оболочках поврежденных сперматозоидов.
Присутствие антител является подтверждением иммунологической несовместимости партнеров. Антиспермальные антитела запускают механизмы аутоиммунной реакции, которая провоцирует слипание половых клеток и, соответственно, снижение их подвижности.
Проходить спермограмму рекомендуется не только тем мужчинам, которые обнаружили трудности с оплодотворением. Результаты спермограммы позволяют выявить различные нарушения во многих системах организма. Исследование спермы – одна процедура, которая дает возможность найти воспаление, опухоль, последствия травмы, скрытые инфекции и другие нарушения.
источник
Показатели спермограммы позволяют провести первичный анализ фертильности мужчины.
Показатели спермограммы мужчины зависят от возраста, состояния здоровья и образа жизни, а также от правильной подготовки к анализу эякулята.
Результаты спермограммы не оцениваются по одному анализу. Как правило для постановки диагноза и начала лечения требуется как минимум два проведённых исследования с кратностью в 2-3 недели. Ведь они во многом зависят от правильной подготовки к анализу.
В «ВитроКлиник» результаты спермограммы (её расшифровка на бланке) выдаются пациентам в этот же день (через 1,5 часа после сдачи). Результаты спермограммы можно получить по электронной почте или на руки в клинике.
Объём спермы состоит из плазмы (секрет предстательной железы, семенных пузырьков) и сперматозоидов (вырабатываются в яичках).
В ВтроКлиник расшифровкой анализа спермы (спермограммы) занимаются врачи эмбриологи-генетики. Это позволяет оценить сперму с точки зрения её фертильности, но и определить наиболее подходящий метод оплодотворения (естественный, инсеминация, ЭКО, ИКСИ, ПИКСИ).
На качество эякулята оказывает влияние множество внешних и внутренних факторов.
К внутренним факторам относятся различные заболевания (например, острые инфекции, сахарный диабет), заболевания репродуктивной системы (половые инфекции, простатит, варикоцеле, частичная непроходимость семявыносящих путей и др.), генетические нарушения.
К внешним факторам относится образ жизни, стрессы, условия труда, вредные привычки, экология.
На качество спермы влияет также частота половых сношений. При редких – сперма сгущается, подвижных и живых сперматозоидов становится мало, при частых – наоборот, сперма становится более жидкой, её объём снижается, и концентрация сперматозоидов становится меньше. То есть объём секрета предстательной железы и сперматозоиды не успевают вырабатываться в достаточном количестве.
Низкий объём эякулята может указывать также на заболевания предстательной железы, частичную непроходимость семявыносящих протоков при спаечных процессах или опухолях.
Повышенный показатель рН (кислотность) указывает на наличие острой инфекции, а пониженный – о хронической инфекции и нарушении подвижности сперматозоидов.
Цвет не должен иметь жёлтых или розовых оттенков. Жёлтый может указывать о наличии воспалений, розовый – наличии эритроцитов в сперме (при травмах, опухолях, наличии камней в простате). Если сперма имеет серовато-прозрачный цвет, то это признак очень малого количества или полного отсутствия сперматозоидов в эякуляте.
Наличие агглютинации (склеивания) в сперме указывает о нарушениях в иммунной системе. В норме склеивания быть не должно.
В бланке спермограммы по результатам изучения эякулята врач-эмбриолог даёт своё заключение для андролога и репродуктолога. Не всегда эти термины понятны пациентам. Мы расшифруем для Вас эти сложные термины.
- Нормозооспермия – нормальные показатели спермы. Отклонений нет.
- Олигоспермия – объем эякулята меньше нормы;
- Олигозооспермия – снижение концентрации сперматозоидов, малое их количество в эякуляте;
- Астенозооспермия – низкий процент активноподвижных сперматозоидов в сперме;
- Тератозооспермия – низкий процент морфологически нормальных сперматозоидов, т.е. в сперме в основном присутствуют уродливые формы сперматозоидов (с патологией головки, тела и хвоста);
- Лейкоцитоспермия – наличие лейкоцитов в сперме;
- Гематосмермия – наличие эритроцитов в сперме;
- Акинозооспермия – все сперматозоиды неподвижны;
- Некрозоосперия – все сперматозоиды мертвые;
- Азооспермия – полное отсутствие сперматозоидов в эякуляте.
Не стоит отчаиваться, если в расшифровке анализа спермограммы Вы увидите какие-либо отклонения от нормы. После соблюдения некоторых рекомендаций показатели спермограммы могут улучшиться.
Но если этого не произойдёт через 2-3 месяца, стоит пройти дополнительное обследование и лечение у врача андролога, который имеет хороший опыт в лечении бесплодия.
Если в сперме обнаружены стойкие отклонения, то в этом случае есть два пути: лечение основного заболевания и индивидуальная стимуляция сперматогенеза, разработанная врачом урологом-андрологом.
Не всегда возможно лечение заболевания, например, при идиопатическом бесплодии, когда причину нарушения сперматогенеза найти не удаётся. В этом случае можно временно (на 2-4 месяца) улучшить показатели спермы индивидуально подобранным комплексом лекарственных препаратов. Это успешно применяется в «ВитроКлиник» нашими урологами-андрологами.
Показатели спермограммы улучшаются приблизительно на 35-40%. Это значительно повышает шансы на успешное зачатие естественным путём или с помощью методов ВРТ (искусственная инсеминация, ЭКО).

При наличии диагноза «Азооспермия» — отсутствие сперматозоидов в эякуляте – в нашей клинике возможно проведение биопсии TESA или MicroTESE.С помощью таких пункций сперматозоиды получат прямо из яичка. Их также используют для ЭКО или криоконсервации.
Высокий профессионализм специалистов эмбриологов и андрологов, современные технологии изучения и дополнительные исследования спермы, эффективные схемы стимуляции сперматогенеза и методы лечения позволяют эффективно справляться с проблемой мужского бесплодия в «ВитроКлиник».
источник
В последние десятилетия обращается большое внимание на вероятность мужского бесплодия, связанного с нервно-психической нагрузкой, снижением иммунитета, заболеваниями, передаваемыми половым путём и загрязнением окружающей среды.
Все эти факторы могут привести к нарушению подвижности сперматозоидов, а следовательно, — к снижению рождаемости.
Уменьшение количества сперматозоидов, снижение скорости их движения в эякуляте (сперме) влияет на фертильность (способность к оплодотворению и возможность зачатия).
Подвижность сперматозоидов делится на четыре группы: группа А – активно-подвижные сперматозоиды, с прямолинейным движением;
- группа B — мало-подвижные сперматозоиды, с прямолинейным движением;
- группа C — сперматозоиды мобильны, но только с колебательным или вращательным движением;
- группа D — фиксированные (неподвижные).
По стандартам Всемирной организации здравоохранения имеет хорошие свойства сперма, содержащая более 25% сперматозоидов группы A или типа B более 50%.
В случаях, когда количество сперматозоидов с нормальным строением менее 20% — тератоспермия, т.е. “уродливая сперма”.
Сперма, имеющая более 50% сперматозоидов группы D — некроспермия или “мёртвая сперма”.
Снижение подвижности сперматозоидов — астенозооспермия (может иметь временный характер, при воспалительных заболеваниях, при повышении температуры тела и окружающей среды и др.)
В порции эякулята не все сперматозоиды абсолютно мобильны. Содержание сперматозоидов с нормальным строением и способных к оплодотворению должно быть более 15%. Но теоретически шансы на зачатие сохраняются даже при минимальном количестве движущихся сперматозоидов, что оставляет возможность возникновения беременности.
Причинам плохого качества спермы ещё недостаточно выяснены.
Считается, что из-за воздействия различных токсичных веществ — алкоголя, никотина, наркотиков, загрязнения окружающей среды промышленными отходами, радиации, в результате различных инфекций, воспалительных процессов и других аутоиммунных заболеваний, — происходит изменение химического состава плазмы (жидкости) в сперме, что в свою очередь уменьшает количество углеводородов и других необходимых веществ.
Важное значение имеет снижение или отсутствие отрицательного электрического заряда сперматозоидов.
Есть и другие нарушения сперматогенеза (образования сперматозоидов), в результате сокращения количества движущихся сперматозоидов из-за их неправильной формы. Такие сперматозоиды не в состоянии продолжить своё движение в половых путях женщины в отведённый им срок.
Мужская фертильность не уменьшается с возрастом, как у женщин. Чаще всего состояние спермы обусловлено врождёнными характеристиками организма или из-за пережитых болезней. Количество сперматозоидов увеличивается при длительном половом воздержании.
В целом мужское бесплодие протекает бессимптомно. Единственным признаком его является бесплодие семейной пары, при этом диагностика здоровья женщины не показывает никаких проблем.
После сдачи анализов, дабы исключить или подтвердить какую-либо инфекцию или воспаление у мужчины, оценивается качество его эякулята в лаборатории.
Тестирование спермы назначается после 3 — 5 дней полового воздержания, в этот период также необходимо воздержаться от приёма алкоголя и курения. Материал должен быть доставлен в лабораторию в течение часа.
Качество исследования гарантирует специализированная лаборатория в клинике репродуктивного здоровья.
Нормальная сперма имеет серо-белый цвет, липкая, со специфическим запахом. Количество сперматозоидов — около 20 миллионов в 1 мл. Прежде всего специалист исследует форму сперматозоидов, затем выявляет показатели подвижности сперматозоидов, уровень жидкости в сперме и уровень рН.
Щелочность спермы имеет рН — 7,2-8,0. Как правило, в кислой среде влагалища большинство сперматозоидов погибают в первые несколько часов после полового акта. Однако щелочная среда эякулята нейтрализует кислоту в течение некоторого времени во влагалище и позволяет оставшимся активным сперматозоидам продвигаться в матку.
Лечение мужского бесплодия зависит от причины возникновения. При врождённой и генетической патологии состояние не поддаётся терапии. В других случаях лечение, как правило, в состоянии восстановить мобильность спермы.
Существует комплекс витаминов и лекарственных препаратов, которые стимулируют производство спермы в яичках и улучшают её качество.
В случае неудовлетворительных результатов исследования эякулята (спермограмма), семейная пара должна быть психологически готова приступить к вспомогательным репродуктивным технологиям, например, введение спермы во влагалище, в канал шейки матки или непосредственно в полость матки.
В России показатели статистики мужского бесплодия за последние 10 лет возросли чуть ли не в два раза.
Если раньше пара не могла иметь детей по причине неполадок в женском организме в 80 % случаев, то теперь на долю патологий мужской половой сферы приходится 30–40 %.
В связи с этим Всемирная организация здравоохранения (ВОЗ) несколько раз вносила изменения в нормы анализа спермограммы. И надо отметить, что это единственный случай во всей медицинской области.
Разберём подробнее, что собой представляет такое исследование, на какие виды подразделяется, в каких случаях назначается и для чего, а также как подготовиться, как расшифровать результаты, где сдать анализ фрагментации ДНК и чем он отличается от стандартной спермограммы.
Зная, в чём суть исследования и как правильно сдать анализ спермограммы, можно избежать многих осложнений, выявить болезнь на ранней стадии и приступить к лечению.
Сразу отметим, что подобный анализ является обязательным для доноров спермы и желающих заморозить семенную жидкость (криоконсервация эякулята).
Зачатие возможно при соединении полноценных яйцеклетки и сперматозоида – половых клеток мужчины и женщины. Для определения фертильности мужчины (способности к оплодотворению) проводят базовую спермограмму, анализ морфологии спермий или специальный МАР-тест. В некоторых случаях требуется расширенное исследование, включающие все виды, или тест на фрагментацию ДНК.
Так или иначе, мероприятие представляет собой сбор биоматериала и последующее микроскопическое изучение в лабораторных условиях. Чтобы оценить структурное состояние и функциональность спермиев, используются специальные реагенты.
Процедуру назначают в следующих случаях:
- По желанию пациента (в числе прочих профилактических обследований или при планировании беременности).
- Когда не наступает оплодотворения у пары, ведущей сексуальную жизнь без предохранения на протяжении 1 года.
- При наличии патологий мужской половой системы, способных привести к бесплодию (орхит, варикоцел, простатит, гормональные расстройства, повреждения механического характера).
В тех ситуациях, когда пациент самостоятельно решил провериться, выбрать тип анализа он может сам. В остальных назначение зависит от наблюдающего врача (уролога, андролога, репродуктолога).
В зависимости от анамнеза, жалоб, сопутствующих заболеваний мочеполовой сферы проводятся:
- Стандартное исследование эякулята (оцениваются количественные, качественные и морфологические параметры семенной жидкости).
- МАР-тест (определяется наличие или отсутствие тел, разрушающих спермии).
- Спермограмма с морфологией по Крюгеру (устанавливаются строение, форма, подвижность сперматозоидов).
Развитие половых клеток продолжается на протяжении всей жизни мужчины, и в разном возрасте при разных условиях жизни качество спермы тоже может различаться.
Так, к распространённым причинам плохой морфологии спермограммы (дефекты строения клеток) относится тот факт, что анализ проводился в период острого стресса, при воспалительном процессе мочеполовой системы или инфекциях, передающихся половым путём.
Поэтому в 99 % случаев анализ проводится дважды: повторное исследование обычно назначается через 1–3 месяца.
ИНТЕРЕСНО! В сомнительных случаях исследование повторяется 3–4 раза, причём в разных лабораториях. Самые лучшие показатели принимаются в качестве верного результата.
В роли материала для исследования выступает эякулят. На качество семени оказывают влияние очень многие факторы, как внешние, так и внутренние. Поэтому для максимально точных, хороших результатов анализа спермограммы необходимо 100-процентное соблюдение установленных правил и ограничений. Требования просты и доступны, главное – подойти с полной ответственностью.
Подготовка к анализу спермограммы включает в себя следующие пункты:
- 2–3-дневное половое воздержание (медики подчеркивают, что этого срока достаточно, а вот отсутствие секса больше недели может негативно отразиться на результатах исследования).
- Полностью запрещён алкоголь (даже лёгкое вино и пиво в умеренных дозах) и энергетики за 4 суток до проведения процедуры.
- На это же время следует исключить тепловое воздействие (посещение бани, сауны, длительное принятие горячей ванны) и переохлаждение.
- Нельзя употреблять снотворные препараты и антибиотики (рекомендуется прекратить приём подобных средств за 2 недели до тестирования).
- За 3–4 дня необходимо отказаться от тяжёлого физического труда, изнурительных тренировок.
Непосредственно манипуляции тестируемого мужчины должны проводиться в соответствии с нижеперечисленными требованиями:
- Использовать в качестве способа сбора семенной жидкости только мастурбацию. Это объясняется тем, что при прерванном половом акте сперма смешивается с выделениями из влагалища, что может исказить показатели исследования.
- Запрещается собирать эякулят в презерватив. Подобные контрацептивы подвергаются обработке спермицидными средствами, что также сказывается на качестве семени.
- Нельзя в процессе сбора эякулята использовать слюну, вспомогательные смазки.
- Настоятельно рекомендуется проводить процедуру в лабораторных условиях.Если по какой-то причине это невозможно, пациенту следует действовать в соответствии с правилами личной гигиены и по мере возможности создать стерильную обстановку. Для хранения и транспортировки образца следует использовать стерильную герметичную ёмкость. Оптимальный вариант для этого – термостат (упаковка, в которой поддерживается стабильная температура).В крайнем случае, во время перевозки следует поместить контейнер со спермой под мышку.
ВАЖНО! Доставить эякулят в лабораторию необходимо в течение часа. В противном случае возможны различные изменения, и оценка морфологии сперматозоидов будет неточной.
Это объясняется тем, что для жизнедеятельности мужской гаметы (половой клетки) важны определенные условия. Так, при температуре выше 38 0С и ниже 4 0С спермии погибают. Солнечный свет, воздух и другие факторы окружающего мира оказывают на сперматозоиды губительное влияние. Оказавшись вне питательной и защитной среды, клетки погибают в течение 20–120 минут.
Что показывает анализ спермограммы, зависит от вида исследования. При стандартном (базовом) анализе определяются следующие параметры семенной жидкости:
- вязкость и время разжижения;
- объём;
- кислотность;
- цвет и запах (необязательно);
- количество спермий в 1 мл и в полном объёме образца;
- подвижность сперматозоидов.
Любой из этих показателей играет важную роль и при отклонениях может влиять на репродуктивные способности мужчины.
Так, например, при слишком густой сперме (на медицинском языке это состояние называется вискозипатия) даже здоровый, полноценный носитель ДНК-хромосомы не может приблизиться к яйцеклетке.
В норме мужская половая клетка способна развивать скорость до 25–30 см в час. Но в вязкой среде это становится невозможным.
Во время анализа спермограммы по Крюгеру (морфологическое исследование) проводят микроскопические тесты с предварительным окрашиванием, что позволяет установить следующие показатели:
- внешний вид, форму спермий;
- численность половых клеток;
- уровень подвижности сперматозоидов;
- соотношение аномальных спермий и здоровых клеток.
В норме каждый носитель ДНК-хромосомы состоит из головки, тела и хвоста. В головке содержатся ферменты, с помощью которых мужская клетка «пробивает» оболочку женской. К тому же в этой части расположено самое главное – ядро с генетическими данными. В норме головка имеет овальную форму, просвет, ширину от 2,5 до 3,5 мкм, длину от 4 до 5,5 мкм.
В теле сперматозоида вырабатывается и накапливается энергия, а хвост служит для мобильности (нормальная форма – чуть изогнутый).
Аномалии в строении спермий могут быть разного характера:
- двойная головка;
- двойное тело;
- отклонения в размерах (макро- и микрогаметы);
- деформации тела или хвоста.
Но сами по себе подобные дефекты не влияют на фертильность. Главное – их концентрация. Медики подчёркивают, что при наличии в эякуляте хотя бы 4 % сперматозоидов с нормальной морфологией мужчина способен к оплодотворению.
Однако большое количество аномальных клеток повышает риски бесплодия и других проблем с зачатием. Так, в некоторых случаях носители ДНК с неправильным строением оплодотворяют яйцеклетку, но патологические изменения клетки негативно влияют на женский организм и на зародыш. В итоге наблюдается замершая беременность или самопроизвольный аборт (выкидыш).
Следующая разновидность анализа эякулята – МАР-тест. С помощью такого вида микроскопии устанавливается наличие и количество антиспермальных антител. Эти белки целенаправленно, покрывая спермии, разрушают и уничтожают их. Подобная ситуация связана с расстройством иммунной системы, которая воспринимает клетки собственного организма в качестве чужеродных.
Как правило, МАР-тест назначается, если расшифровка анализа спермограммы показала большое количество склеенных спермий (агглютинация) и при неустановленных причинах бесплодия.
Расширенная спермограмма (это все вышеперечисленные способы исследования и дополнительные тестирования) позволяет получить максимально полные и точные показатели анализа.
Помимо параметров, которые перечислены ранее, устанавливается:
- биохимический состав семенной жидкости (концентрация фруктозы, ферментов и других веществ в эякуляте);
- элементы крови в сперме (эритроциты, лейкоциты);
- агглютинация и агрегация (сгустки сперматозоидов и склеивание с другими клетками);
- наличие (отсутствие) слизи.
Отдельно стоит упомянуть инновационный способ исследования – фрагментация ДНК сперматозоида. Обычно такой тест назначается при нарушенной морфологии спермий, многократных выкидышах у партнёрши, варикоцеле и при комплексном обследовании перед ЭКО.
Вспомним, что в головке мужской клетки расположено ядро с набором хромосом. При подозрении на разрыв цепочек ДНК требуется подобное тестирование. По ограничениям, подготовке и сбору материала этот анализ не отличается от спермограммы.
Показатели фрагментации ДНК спермий выражаются в процентах. У здорового, способного к зачатию мужчины этот параметр не превышает 15 %. Передача генетического материала возможна, если количество сперматозоидов с разрывами ДНК не достигает 25 %. В остальных случаях естественное оплодотворение нереально.
Анализ фрагментации ДНК спермий пока не получил широкое распространение, он проводится в частных медицинских центрах и стоит дороже, чем другие виды исследования эякулята.
Расшифровка показателей входит в компетенцию специалистов, так что пациентам настоятельно рекомендуется не заниматься самодиагностикой и делать выводы касательно фертильности. Отклонения могут быть связаны с разными причинами, в том числе временными (несоблюдение правил сбора материала, воздействие стресса, наличие воспалений).
Нормативные показатели спермограммы по данным ВОЗ:
- объём семенной жидкости: 3–5 мл;
- кислотность: 7,2–8 pH;
- срок разжижения: до 60 минут;
- вязкость: до 2 см;
- концентрация спермий: от 20 млн в 1 мл;
- количество половых клеток: не менее 40 млн;
- подвижность: не менее 25 %;
- агглютинация и агрегация отсутствуют;
- лейкоциты: не более 1 млн;
- количество спермиев с правильной морфологией: не менее 40 %;
- количество незрелых спермиев: не более 2 %.
Если при сравнении с нормативами пациент самостоятельно обнаружил отклонения, не следует паниковать. Во-первых, необходимо дождаться комментария специалиста. Во-вторых, стоит вспомнить, что показатели первого анализа не всегда достоверны, именно поэтому исследование проводится 2 или 3 раза. В-третьих, отступления от нормы только у 2–3 % мужчин связаны с неизлечимым бесплодием.
В остальных случаях причинами плохого результата могут стать такие факторы, как:
- труд в тяжёлых и опасных условиях (промышленные и химические предприятия, нефтегазовая отрасль);
- малоподвижный образ жизни (офисная работа или работа водителем);
- постоянное ношение тесного, тёплого нижнего белья;
- переохлаждения (купание в холодной воде, опорожнение мочевого пузыря на морозе) или перегрев (частые посещения бани, сауны);
- радио- и магнитные излучения;
- повышенная температура тела в момент сбора материала (инфекции, простуда);
- заболевания урогенитальной системы (орхит, простатит, варикоцел);
- воздействие токсинов (алкоголь, энергетические напитки, БАДы, снотворные, антибиотики);
- длительное половое воздержание (или, наоборот, слишком активная сексуальная жизнь);
- нарушения работы эндокринной системы (диабет, патологии щитовидной железы);
- ожирение;
- многолетнее курение.
Плохое качество эякулята также может быть связано с травмами пениса и яичек, аномальным развитием детородных органов (например, недоразвитие семявыводящих путей), венерическими заболеваниями.
Какие сдать анализы при плохой морфологии спермограммы, решит наблюдающий доктор. Также только специалист способен установить сопутствующие заболевания и принять меры по их устранению. Пациенту остаётся только строго следовать предписаниям.
В 50 % дефекты в строении спермий связаны с оксидативным стрессом – нарушением окислительного метаболизма. Зачастую эта проблема возникает на фоне излишнего веса, нервных срывов, малоподвижности.
Дефицит витаминов и веществ, выступающих в роли антиоксидантов, приводит к тому, что за счёт чрезмерного окисления спермии образуются неправильно и в итоге становятся неспособны к полноценному слиянию с яйцеклеткой.
Соответственно, при установлении такого диагноза некоторым мужчинам будет достаточно провести курсовой приём антиоксидантов для улучшения качества спермы. Другим назначаются гормональные препараты.
Но что касается образа жизни, тут каждому вполне по силам внести кардинальные изменения, чтобы повысить качество эякулята и, соответственно, иметь больше шансов на естественное зачатие.
Как улучшить морфологию спермограммы и максимально приблизить показатели к норме:
- Регулярно обследоваться у андролога (уролога), вовремя выявлять болезни мочеполовой сферы и проводить лечение.
- Своевременно устранять другие проблемы со здоровьем (эндокринные нарушения, инфекции и т. д.).
- Отказаться от курения и распития алкогольных напитков.
- Наладить стабильный средний ритм половой жизни.
- Принять меры по регулированию кровоснабжения в области таза и брюшного пресса (массаж, физические упражнения, богатый витаминами и полезными микроэлементами рацион).
- Обеспечить полноценный сон.
- Избегать стрессовых ситуаций.
- Не использовать синтетическое и слишком плотное бельё.
- Снизить (или исключить по возможности) риск переохлаждений и перегреваний половых органов, то есть не купаться в холодной воде, не париться, не принимать горячую ванну.
- Устранить негативное воздействие излучений, химикатов, низкой экологии.
Конечно, при наличии серьёзных патологий в репродуктивной сфере мужчина не способен повлиять на результат анализа даже при соблюдении вышеперечисленных советов. Некоторые заболевания требуют терапевтических или операционных мер.
Однако в конечном итоге правильный образ жизни и создание благоприятных условий укрепляют организм и способствуют скорейшему выздоровлению.
Возможно, некоторым придётся в корне изменить жизненные позиции: переехать в регион с более подходящим климатом, сменить сферу деятельности, пересмотреть взгляд на сексуальные отношения. Но результат того стоит, ведь этот путь мужчина проходит с целью продолжения потомства.
О бесплодном браке нередко говорят шепотом, словно стесняясь. Это – подход в корне неправильный, к тому же в настоящее время разработаны уникальные репродуктивные технологии, которые позволяют по-новому взглянуть на старые проблемы. А начинать нужно с прохождения спермограммы.
Дело в том, что способность мужчины к зачатию в большинстве своем определяется качеством его спермы, так что на первой стадии обследования выполняется спермограмма, на которой можно увидеть развернутый анализ эякулята. Спермограмму важно провести в случае появления:
- простатита;
- инфекций;
- варикоцеле;
- травмы;
- гормонального нарушения.
Важно правильно подготовить себя к исследованию. Чтобы избежать искажения результатов, соблюдайте серию важных рекомендаций:
- в течение трех или пяти дней обеспечьте половое воздержание (более короткий срок воздержания становится причиной сниженной концентрации сперматозоидов или наличия в эякуляте незрелых сперматозоидов, более длительный период воздержания приводит к снижению жизнеспособности и подвижности сперматозоидов);
- откажитесь от приема алкогольных напитков и, если это возможно, лекарственных препаратов (снотворных и успокаивающих средств);
- от двух до семи дней воздержитесь от посещения бань, саун, пляжей, не нужно также принимать горячие ванны.
Специалисты не советуют получать сперму для исследования с использованием орального полового акта, прерванного полового акта, полового акта в латексном презервативе (слюна, влагалищные выделения, компоненты латекса способны серьезно исказить результаты исследования). Лучше всего производить сдачу материала в условиях клиники, в чьей лаборатории сделают анализ.
В стандартный анализ включено исследование качественных и количественных параметров эякулята.
К количественным относятся концентрация и подвижность сперматозоидов (в одном миллилитре и в общем объеме), а также характер подвижности сперматозоидов.
К качественным показателям относится морфологический анализ, содержание сперматозоидов, имеющих нормальное строение или патологические изменения.
В процессе выполнения спермограммы проводится оценка физических параметров (рН, объем эякулята, время разжижения, вязкость), анализ содержания различных клеточных элементов (эритроциты, лейкоциты, клетки сперматогенеза).
Оценка эякулята позволяет выявить самые характерные нарушения сперматогенеза. Но спермограмму нельзя считать полным и окончательным выводом о состоянии фертильности мужчины.
Даже в случае нормальных показателей спермограммы сперма может фертильной и не быть.
Поэтому прибегают к дополнительным исследованиям, которые прежде носили научный характер, а в настоящее время используются в клинике с диагностической целью.
- оценка акросомной реакции;
- оценивание связывания сперматозоидов с прозрачной оболочкой ооцита;
- анализ на наличие в эякуляте свободных радикалов;
- FISH-диагностика ДНК сперматозоидов.
От проведения комплексного обследования мужской репродуктивной системы, профессиональной диагностики переходят к назначению оптимального лечения, которое может быть как консервативным, так и оперативным, вплоть до использования метода экстракорпорального оплодотворения.
Для того чтобы проверить способность мужчины к зачатию ребенка, нужно сдать спермограмму, которая и даст ответ на многие вопросы. Через несколько часов, а в некоторых лабораториях и в пределах часа, будут готовы результаты такого анализа.
Такое исследование мужской спермы помогает не только определить способность мужчины к отцовству, но и выявить проблемы, которые могли препятствовать зачатию. Что показывает спермограмма, должен знать каждый, кто столкнулся с проблемами зачатия.
Наблюдение за спермиями во время анализа помогает установить их степень подвижности, жизнеспособность и наличие патологических форм. Результат проведенного анализа зачастую непонятен, если не знать, как расшифровать спермограмму.
Ведь хорошая спермограмма и нормальные сперматозоиды обеспечивают возможность ощутить всю радость отцовства.
Во время исследования происходит фиксация макроскопических и микроскопических показателей спермы, а также определяется их соответствие норме. Спермограмма способна показать многие отклонения в здоровье мужской половой системы.
Макроскопическими параметрами являются следующие показатели:
- запах;
- цвет;
- общий объем спермы;
- вязкость;
- время разжижения семени;
- кислотность;
- мутность;
- присутствие слизи.
При микроскопическом изучении определяются следующие показатели:
- морфология единиц;
- концентрация сперматозоидов;
- параметры лейкоцитов;
- параметры незрелых клеток;
- подвижность спермий и показатели жизнеспособности;
- наличие объединений и склеек сперматозоидов с другими элементами клеточного типа;
- присутствие лецитиновых зерен;
- присутствие склеек сперматозоидов.
Сдача спермы на анализы может происходить как в лаборатории, так и в домашних условиях. Но в последнем случае сперму на анализ следует доставить в течение часа в стерильной посуде.
Сдаваться такой анализ должен после предварительной подготовки. Перед тем, как сдавать анализ спермы следует:
- воздержаться от извержения семени любым путем в течение нескольких дней;
- отказаться от употребления алкоголя или медикаментозных препаратов на протяжении 3-4 суток;
- воздержаться от теплого воздействия на тело на протяжении недели;
- не курить на протяжении двух часов перед сдачей анализа.
Назначается анализ спермы не каждому мужчине, а в определенных случаях:
- Для определения причины бесплодия пары. Анализ спермограммы подтверждает или опровергает диагноз бесплодие для пар, которые не могут зачать ребенка.
- Сдача спермы для проведения искусственного оплодотворения. Донором мужчина может выступить только после проведения спермограммы и получения результатов, показатели которых не имеют отклонений от нормы.
- Для выполнения процедуры криоконсервации спермы, что подразумевает ее длительное хранение при низких температурах.
- Выполнение вазектомии, которая подразумевает перевязку семявыносящих протоков. После проведения процедуры необходима проверка эффективности ее выполнения.
При проведении анализа работники лаборатории придерживаются норм, установленных ВОЗ. Зная особенности расшифровки анализа спермограммы, каждый сможет предварительно сделать выводы о состоянии своего здоровья, чтобы быть морально готовым к диагнозу и лечению, что определит врач.
Среди основных характеристик, по которым проводится исследование эякулята, следует выделить значимые показатели спермограммы, нормы которых прописаны специальными документами, утвержденными Министерством Здравоохранения:
Этот показатель первый в списке характеристик. В пределах нормы считается объем эякулята в интервале от 2 до 5 мл.
Недостаточно количество спермы в образце может говорить о возникновении проблем с транспортировкой, так и присутствии в организме определенных нарушений работы желез половой системы.
А присутствие большого объема спермы свидетельствует о заболеваниях в половой системе. Это могут быть патологии воспалительного или опухолевого характера.
Нормальным цветом для спермы является белый, допустим желтоватый оттенок. Но признаком присутствия заболевания или любой патологии станет красный или коричневый окрас спермы.
Гемоспермия — явный признак наличия травм, заболеваний или различных патологий в мужской половой системе.
Такой цвет семенной жидкости свидетельствует о необходимости дальнейшего дополнительного диагностирования и профессионального лечения.
Сперма в нормальном состоянии имеет особый запах специфического характера, который свойственен исключительно для спермы и секрета предстательной железы.
Этот показатель для каждого мужчины различен. Степень и уровень мутности прямо пропорционально зависит от числа сперматозоидов в ней. Поэтому чем больше в образце сперматозоидов располагается, тем более мутной будет семенная жидкость.
С использованием определенных лабораторных методик получаются и другие характеристики спермы, которые также имеют значение при проведении анализа. Это кислотность, вязкость, скорость разжижения и присутствие слизи.
Одним из пунктов результата спермограммы является кислотность.
Для развития и протекания нормального жизненного цикла сперматозоидов нужна слабощелочная среда (pH). Отклонение этого показателя от нормы может говорить о присутствии различных патологий, которые и влияют на способность мужчины к оплодотворению.
В спермограмме этот показатель может иметь следующие значения:
- pH 7,2 – 8 – это нормальный показатель;
- pH8 свидетельствует об усиленной щелочной среде, которая говорит о присутствии инфекций в куперозных железах или простате, увеличенном количестве клеток округлой формы или невозможности перехода семенной жидкости в разжиженное состояние.
Чаще всего уровень кислотности зависит от образа жизни мужчины в период перед сдачей анализа.
Не менее важна и вязкость.
После разжижения материала выполняется замер текучести семенной жидкости. Для этого специальную стеклянную палочку помещают в эякулят и оценивают длину нити после ее извлечения. Нормой считается нить с длиной меньшей или равной двум сантиметрам.
Еще одним дополнительным показателем является период разжижения.
После семяизвержения сперма имеет достаточно вязкую консистенцию, но при попадании в среду женского влагалища она становится жидкой.
Для оценки этого показателя в лабораторных условиях создается среда аналогичная влагалищу, куда и помещается изучаемый образец. Нормой считается длительность процесса от 10 до 40 минут.
Следует отметить, что при времени свыше 60 минут можно говорить о присутствии у мужчины воспалительных процессов.
При отсутствии процессов разжижения разговор уже будет вестись о нарушениях функций предстательной железы.
Также указывается объем слизи в образце.
Нормой считается, если слизь в спермограмме отсутствует вообще. Допускается, если после длительного воздержания, в семенной жидкости будут присутствовать желеобразные сгустки. А вот наличие слизи и других отклонений, обнаруженных в спермограмме, потребует более досконального обследования пациента, так как свидетельствует о присутствии патологии в его организме.
Все проводимые исследования с использованием микроскопа помогут в установлении наличия бесплодия и возможных причин его появления. Анализ спермы выполняется для установления способности и возможности участвовать в благополучном оплодотворении именно мужчины.
Среди наиболее значимых показателей следует выделить:
Общее количество сперматозоидов в эякуляте.
Министерством Здравоохранения установлена норма количества спермий в разовом анализе. Средним показателем, который уже считается нормой, является 39 млн. Но это не значит, что при меньшем количестве не возможно зачатие.
Критическим порогом, при котором еще может произойти зачатие ребенка, является число не ниже 10 млн. спермий. При таком низком показателе и вероятность оплодотворения очень небольшая.
Снижение уровня сперматозоидов может быть спровоцировано генетическими особенностями, а может быть результатом влияния внешних факторов.
Норма спермий на 1 мл эякулята: у здорового мужчины количество половых клеток в одном миллилитре должно составлять более 15 млн.
Этот показатель также важен для определения возможности оплодотворения у мужчины. Половые клетки разделяются на несколько категорий по способности к движению по прямолинейной траектории (от А до D).
К категории А относятся клетки сперматогенеза, которые имеют хорошую скорость и прямолинейную траекторию. Категория В характеризуется спермиями с небольшой скоростью, но прямолинейным движением.
Категория С включает клетки сперматогенеза, которые совершают движения кругового или колебательного характера. В категорию D относятся неподвижные клетки сперматогенеза.
У мужчины ставится высокая степень возможности оплодотворения, если 50% половых клеток относится к категории А и В. Но по установленным ВОЗ нормам, содержание подвижной спермы не должно составлять менее 32%.
Чтобы определить жизнеспособность мужских сперматозоидов используют при исследованиях специальный фермент, что закрашивает только мертвые спермии. Нормой считается, если их объем не превышает 50%. Увеличение числа мертвых спермий может вызвать длительное воздержание в сексе, а также воздействие на тело высоких температур (например, посещение бань или саун).
Что удивительно, но на успешное зачатие играет роль и форма мужских половых клеток. Норма нормальных по структуре клеток составляет всего 4%.
Аномальные формы сперматозоидов не принимают участия в зачатии. Чаще всего они встречаются у мужчин, которые увлекаются алкоголем, наркотиками, а также у тех, у кого диагностируются генетические отклонения.
При помощи проведения спермограммы можно определить многие другие показатели мужского здоровья.
Характеристики лейкоцитов и незрелых клеток.
Этот показатель указывает на наличие в сперме нейтрофильных лейкоцитов, а также их склеек. Допустимым количеством является присутствие максимум 1 млн. лейкоцитов на каждый миллилитр спермы. Увеличение их количества чаще всего свидетельствует о развитии паталогических воспалительных процессов.
Под незрелыми половыми клетками понимают сперматозоиды мужчин, которые по каким-либо причинам не превратились в полноценные спермии, способные к оплодотворению. Нормальным является наличие таких клеток в объеме 2-4%.
При рассмотрении спермы под микроскопом склейки определяются, как сгустки сперматозоидов. Этот параметр в результате показывается специальными обозначениями, предусмотренными шкалой:
- (-) – склеек и сгустков не обнаружено;
- (+) – обнаружены, но в небольшом количестве, при этом их не более 5 и в каждом располагается до 5 сперматозоидов;
- (++) – найдены единичные группы (до 5 штук) объединений с количеством спермий от 10 до 20;
- (+++) – найдено большое количество сгустков, в которых объединены десятки спермий;
- (++++) – сгустками представлены практически все половые клетки мужчины.
Стоит отметить, чем больше спермий, объединенных в сгустки и склейки, тем меньше становится вероятность оплодотворения.
Агрегации спермий с другими клетками.
Половые клетки мужчины способны склеиваться с другими клетками, например, слизистого эпителия, макрофагами и мертвыми клетками. Аномальные сперматозоиды и их объединения говорят о присутствии нарушений.
Стоит отметить, что макрофаги – это клетки иммунной системы, которые отвечают за борьбу с бактериями и занимаются поглощением отмерших клеток.
Когда происходит склеивание макрофагов со сперматозоидами, соответственно, уменьшается количество оставшихся и ухудшается их работа.
При сдаче спермы каждому пациенту может быть предложено дополнительное изучение сока предстательной железы. Это одна из составляющих семенной жидкости мужчины. Сок предстательной железы чаще всего является третьей частью семенной жидкости, которая берется, чтобы провести анализ эякулята.
Этот сок играет большую и значимую роль в состоянии мужского здоровья. При обследовании именно секрета предстательной железы можно диагностировать развитие многих заболеваний, которые протекают в половых органах организма мужчины.
Лецитиновые зерна, что находятся в секрете, дают семенной жидкости уникальный и специфический запах и цвет.
Нормой считается наличие не более 10 миллионов лецитиновых зерен на каждый миллилитр спермы. При отсутствии их или, наоборот, большом объеме речь уже нужно вести о лечении простатита.
При обнаружении в спермограмме некоторых отклонений от нормы в большинстве случаев назначается дополнительное обследование. Показатели спермограммы могут меняться, поэтому чаще всего практикуется повторная сдача, но уже через некоторое время.
Дополнительное проведение анализов особенно важно при подозрении на присутствие воспалительных заболеваний, наличия патологий и злокачественных или доброкачественных опухолей.
Очень часто улучшить результаты спермограммы можно только путем изменения образа жизни.
Соблюдение определенных правил и рекомендаций поможет сделать семенную жидкость качественной:
- убрать из жизни алкоголь и курение;
- за неделю до проведения анализа не принимать горячую ванну и не посещать сауну или баню;
- каждый день пить не менее 1,5-2 литров воды;
- не носить мобильный телефон в кармане брюк;
- избегать в период подготовки к сдаче спермы стрессовых ситуаций и больших нагрузок физического плана;
- привести рацион в порядок, что подразумевает уменьшение жирной пищи и увеличение овощей, фруктов и зелени.
В некоторых случаях для улучшения результата врач может назначить специальные препараты, например, Тентекс, Спермаплант, Трибестан. Но приобретать такие средства самому без рекомендаций специалистов не стоит. Повторно проверить спермограмму стоит обязательно, чтобы предупредить возможные заболевания при обнаружении отклонений снова.
В заключение стоит отметить, что получение расширенной спермограммы практически всегда достаточно, чтобы сделать выводы о бесплодии и многих факторах мужского здоровья.
Читать спермограмму должен профессиональный доктор, который имеет определенный опыт работы с такими проблемами. Прочитать спермограмму может каждый врач, но вот назначить правильное лечение – нет.
Качественная и своевременная расшифровка спермограммы всегда позволяет выполнить правильное диагностирование, а затем начать своевременное и эффективное лечение.
Мужское здоровье очень часто становится причиной невозможности семейной пары иметь детей. Поэтому каждому стоит относиться к себе с должным вниманием. Прежде чем говорить о собственном бесплодии, следует сдать сперму и попытаться разобраться в причинах отсутствия детей.
источник