О предохранении от нежелательной беременности люди стали задумываться очень давно: еще у древних племен и народов были свои «действенные» способы по планированию семьи и продолжению рода. Современная медицина утверждает, что существующие многочисленные методы контрацепции при правильном применении безвредны, удобны и достаточно эффективны. Но так ли они на самом деле безопасны и могут ли в дальнейшем привести к бесплодию? Об этом мы свами сегодня и поговорим.
Современные средства контрацепции, существующие на рынке медицинской продукции, довольно разнообразны: сюда входят и специальные фармакологические препараты, и механические приспособления, и всевозможные химические вещества. Каждый из способов предохранения от нежелательной беременности подходит далеко не каждой женщине, поскольку имеет ряд побочных эффектов, достоинств и недостатков. Попробуем их определить.
Принцип действия этого типа контрацептивов заключается в создании механического барьера для спермы при попадании ее во влагалище и цервикальный канал. Сюда относятся влагалищные колпачки, губки, диафрагмы, женские и мужские презервативы.
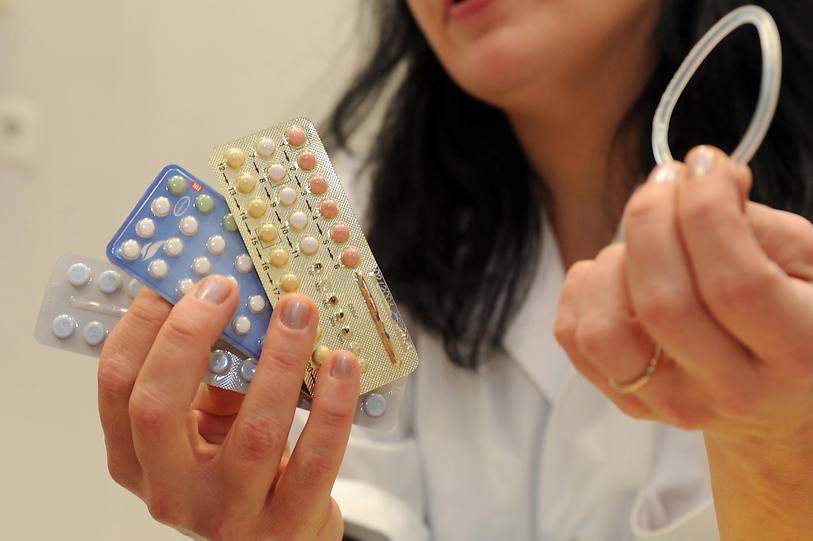
- в 90-95% случаев защищают от нежелательной беременности
- на 90% снижают вероятность заражения инфекциями, передающимися половым путем
- могут использоваться во время лечения иммунологического бесплодия и аллергических реакций на сперму
- идеальны при нерегулярной половой жизни
- сравнительно недорого стоят
Однако есть у них и заметные «минусы», такие как:
- риск повреждения во время полового акта при неправильном применении или из-за нарушений условий хранения
- снижение чувствительности при половом акте
- есть вероятность развития аллергической реакции на спермициды или латекс
Влагалищные диафрагмы и цервикальные колпачки имеют меньшую эффективность, чем презервативы, могут вызывать аллергические реакции, доставлять дискомфорт и, кроме этого, должны подбираться и, в некоторых случаях, устанавливаться врачом. Единственный «плюс» таких средств (кроме губок)— возможность многократного использования.
Как видим, барьерные контрацептивы никоим образом не снижают фертильность женщини мужчин, поскольку сами по себе никак не могут повлиять на репродуктивное здоровье. Однако если презервативы являются прекрасной профилактикой инфекционно-воспалительных заболеваний, то диафрагмы, колпачки и губки от них не защищают, что в ряде случаев может в дальнейшем привести к бесплодию.
Внутриматочные спирали (ВМС) — еще один из самых распространенных и наиболее эффективных (более 97%) видов современной контрацепции. Их действие основано на введении в полость матки особого устройства, содержащего медь, которая создает среду, неблагоприятную для существования в ней яйцеклеток и сперматозоидов, затрудняет процесс оплодотворения яйцеклетки и предотвращает имплантацию плодного яйца в эндометрий. Некоторые виды спиралей дополнительно содержат гормон левоноргестрел, обладающий определенными лечебными свойствами (применяется при миомах, аденомиозе, эндометриозе, предменструальном синдроме)и повышающий эффективность метода.
К неоспоримым «плюсам» внутриматочных спиралей можно отнести:
- их действие начинается непосредственно после установки
- контрацептивный эффект сохраняется до 6 лет
- риск беременности минимален, поэтому не требуется использование дополнительных методов предохранения
- могут использоваться при многих системных заболеваниях
- сравнительная дешевизна (в расчете на несколько лет действия).
Однако «минусов» у спиралей намного больше, а именно:
- ВМС не защищают от инфекций, передаваемых половым путем, поэтому не подходят при частой смене половых партнеров
- могут способствовать усилению интенсивности менструаций и их болезненности
- возможно развитие аллергических реакций на медь
- существует ряд противопоказаний к установке спирали (к примеру, их использование нежелательно для нерожавших женщин и при наличии инфекционно-воспалительных заболеваний)
- способность к зачатию полностью восстанавливается через 3-6 месяцев после удаления ВМС
- в некоторых случаях возможно самопроизвольное выпадение спирали
Но самое неприятное, что спираль представляет собой инородное тело, являющееся входными воротами для восходящей инфекции. Это может привести к развитию воспалительных процессов в эндометрии и фаллопиевых трубах, нарушениям менструального цикла, доброкачественным опухолям, эндометриту, внематочной беременности и бесплодию.
Данный метод контрацепции (сюда относятся оральные контрацептивы, гормональные кольца, пластыри, инъекции и имплантаты) основан на подавлении с помощью гормонов процесса овуляции (выхода яйцеклетки из яичника), а значит, предотвращении ее оплодотворения. В то же время под действием гормонов в матке нарушается полноценная трансформация эндометрия, что не позволяет яйцеклетке имплантироваться, если оплодотворение все же произошло.
Как и другие методы, гормональная контрацепция имеет очевидные «плюсы»:
-
при правильном подборе эффективность близка к 100%
- такие контрацептивы могут применяться с лечебной целью при разных гинекологических заболеваниях
- возможно применение некоторых средствпосле родов и в период грудного вскармливания
- после отмены возможно наступление многоплодной беременности
Но при всех достоинствах существует и ряд недостатков средств, содержащих гормоны:
- эффект достигается только при регулярном применении по установленной схеме (это касается только оральных контрацептивов)
- в первый месяц во время привыкания организма к гормонам рекомендуется применение дополнительных методов контрацепции
- не рекомендуются курящим женщинам и при ряде терапевтических болезней
- некоторые лекарственные средства могут снижать эффективность гормональной контрацепции
- иногда развиваются побочные явления в виде межменструальных мажущих выделений или «прорывных» кровотечений
- отсутствует защита от инфекций, передающихся половым путем
- высокая стоимость препаратов
Кроме того, при неправильном подборе данных средств возможны сильнейшие гормональные сбои и выраженные нарушения фертильности, а значит, гормональная контрацепция не так уж безопасна, как кажется на первый взгляд.
К этой группе средств относятся всевозможные свечи, кремы, гели и тампоны, представляющие собой препараты комплексного действия, вводимые во влагалище, обладающие противомикробным, противовирусным и противозачаточным эффектами. Однако их применение без дополнительного использования других контрацептивных средств эффективно лишь в 80% случаев.
«Плюсами» таких препаратов являются:
- исключительно местное воздействие, что позволяет избежать возникновения системных побочных эффектов и применять их у женщин, кормящих грудью
- имеют невысокую стоимость
А вот недостатков у химической контрацепции гораздо больше, чем достоинств:
- их действие нейтрализуется при попадании щелочи, поэтому до и после полового акта для мытья половых органов нельзя использовать мыло
- необходимо точное следование инструкции по применению, поскольку неправильное использование многократно повышает риск нежелательной беременности
- некоторые виды таких средств вызывают привыкание организма и теряют свою эффективность
- вызывают аллергические реакции
Кроме того, частое использование химических средств контрацепции приводит к нарушению состава микрофлоры влагалища (развитию дисбактериоза), что в дальнейшем может привести к развитию воспалительных процессов в матке и придатках и, в самой неблагоприятной перспективе, к бесплодию.
Конечно, любой современный способ контрацепции имеет неоспоримые преимущества над незащищенным половым актом и дальнейшими последствиями прерывания нежелательной беременности. Но все же, как мы выяснили, далеко не все методы безопасны для женского репродуктивного здоровья.
Поэтому перед тем, как остановить свой выбор на том или ином виде контрацепции и чтобы не ломать голову, как не забеременеть, предохраняясь, не поленитесь посетить своего врача — акушера-гинеколога. Именно он сможет адекватно оценить состояние Вашего здоровья, выявить все возможные противопоказания и назначить наилучшее средство. При этом обратите особое внимание на назначение врачом гормональных препаратов: подобрать их правильно можно только после исследования Вашего гормонального статуса и показателей крови, а также проведения УЗИ.
источник
Два американских контрольных исследования показали, что бесплодие, возникающее из-за непроходимости труб, в 2-3 раза более характерно для женщин, пользующихся ВМС до первой беременности, чем для женщин, использовавших ВМС после рождения первого ребенка. НОВЫЙ ВЗГЛЯД НА ВМС
ВОССТАНОВЛЕНИЕ ФЕРТИЛЬНОСТИ ПОСЛЕ ИСПОЛЬЗОВАНИЯ ВМС
У большинства женщин, прекративших пользоваться ВМС, беременность наступает так же быстро, как и у тех, кто не пользовался этими средствами. Однако использование ВМС увелич ивает риск возникновения воспалений органов малого таза. Иногда это приводит к бесплодию, связанному с закупоркой фаллопиевых труб.
Два американских контрольных исследования показали, что бесплодие, возникающее из-за непроходимости труб, в 2-3 раза более характерно для женщин, пользующихся ВМС до первой беременности, чем для женщин, использовавших ВМС после рождения первого ребенка. Риск бесплодия по причине непроходимости труб в значительной степени зависит от типа используемого ВМС и от числа половых партнеров. Женщины, пользовавшиеся ВМС типа Dalkon Shield, имели относительно более высокий риск развития бесплодия, связанного с непроходимостью труб (78, 81). Женщины, имеющие только одного полового партнера на протяжении всей жизни, независимо от типа используемого ВМС, не подвергались повышенному риску развития бесплодия из-за непроходимости труб. Женщины, имеющие более одного партнера, характеризовались в три-четыре раза более высокой степенью риска развития бесплодия в зависимости от используемого ВМС. Для женщин, уже имеющих одного ребенка, медьсодержащие ВМС не увеличивали риск развития бесплодия (78). Повторный анализ результатов одного из исследований, проведенный с учетом числа половых партнеров женщины в течение ее жизни, показал, что медьсодержащие ВМС значительно повышают риск развития бесплодия, вызываемого непроходимостью труб (502). Данные норвежского обзора рождаемости также свидетельствуют о том, что использование ВМС до наступления первой беременности может увеличить риск возникновения бесплодия в будущем, однако для решения этого вопроса необходимо провести широкомасштабное исследование, основанное на всей совокупности данных (551).
В противоположность двум вышеупомянутым контрольным исследованиям, большинство когортных обследований женщин, прекративших пользоваться ВМС, не показало ослабления способности женщин к деторождению. По результатам более 12 обследований, от 72 до 96% женщин забеременели в течение года после прекращения использования ВМС (5, 9, 23, 84, 267, 291, 294, 332, 337, 485, 514, 529, 549, 550, 553, 565) и, по результатам одного крупного обследования, 51% родили в течение года (следовательно, можно предположить, что процент забеременевших был еще выше) (414).
Эти результаты не выходят за пределы данных, полученных для женщин, никогда не пользовавшихся контрацептивами (32, 323), и относятся как к гормональному ВМС, LNG-20, так и к медьсодержащим ВМС (480, 550). При обследовании женщин, не пользовавшихся ВМС в течение более длительного периода времени, в среднем в течение четырех лет, было установлено, что число случаев бесплодия из-за непроходимости труб было достаточно низким (от 3 до 14 на 1000 женщин, прекративших использовать ВМС) относительно женщин в среднем (539, 551, 552, 565).
Большинство из этих обследований включало женщин, не имевших осложнений, вызываемых использованием ВМС, замужних, имевших детей и не страдающих ЗППП (5, 9, 23, 84, 267, 291, 294, 332, 337, 414, 514, 529, 541, 549, 553). Таким образом, показатели фертильности среди тех женщин, которые пользовались ВМС в прошлом, не были непосредственно сравнены с теми же показателями среди женщин, не пользующимися никакой контрацепцией. Следовательно, эти результаты не совсем подходят для оценки того, может ли использование ВМС ослабить способность к деторождению у небольшого процента женщин, порименявших это средство. Однако в двух исследованиях все же была проверена частота оплодотворения яйцеклеток у женщин, никогда не бывших беременными до использования ими ВМС (337, 565). После прекращения использования ВМС частота случаев наступления беременности у этих женщин была несколько ниже, чем у тех, которые имели ранее детей, хотя это различие не было статистически значимым и с течением времени уменьшалось. В трех исследованиях не было обнаружено никакой значительной разницы в восстановлении фертильности между женщинами, прекратившими пользоваться ВМС из-за осложнений, и теми, которые перестали их использовать, так как захотели иметь детей (414, 552, 565).
Большинство когортных исследований выявило, что у женщин, пользовавшихся ВМС в течение длительного периода, беременность наступает так же быстро, как и у тех, которые пользовались ВМС в течение короткого промежутка времени (9, 20, 23, 179, 291, 294, 337, 486, 514, 550, 553, 565). Тем не менее, в одном из американских контрольных исследований было обнаружено, что риск возникновения бесплодия немного выше у женщин, пользовавшихся ВМС в течение длительного времени. При этом женщины, пользовавшиеся ВМС менее трех месяцев, были исключены из рассмотрения. Большинство женщин, пользовавшихся ВМС менее трех месяцев, прекратили применять это средство из-за возникших осложнений (78). Данные обширного контрольного исследования дают основания предполагать, что у женщин, пользующихся или пользовавшися ВМС в прошлом, развитие трубных спаек (фиброзное разрастание ткани), вызываемое ВЗОТ и часто приводящее к трубному бесплодию, случается не чаще, чем у женщин, не применяющих это средство контрацепции. Обследование включало более 2100 повторнородящих женщин, принявших решение о добровольной стерилизации. Среди них не было тех, которые пользовались бы ВМС типа Dalkon Shield, хотя не все помнили тип ВМС, которым они пользовались. Результаты этого исследования ставят под сомнения выводы других работ о том, что использование ВМС может увеличивать риск развития ВЗОТ и бесплодия (462).
источник
Семейные пары, не планирующие в ближайшее время заводить детей, используют различные способы контрацепции. Выбирая эффективное средство, нужно проконсультироваться с врачом, чтобы не навредить. Здоровье женщины в первую очередь зависит от правильности выбранного метода предохранения. Спираль для женщин от беременности — популярный способ защиты, но безопасен ли он?
ВМС используется для защиты от беременности, не входящей в планы. Внутриматочный контрацептив представляет собой Т-образную палочку. Свое название прибор получил еще по первоначальной форме в идее спирали. Средство безопасное, поскольку изготовлено из материалов, не наносящих вред женскому организму.
Действие женской спирали от беременности:
- Медное устройство и иные материалы, входящие в состав ВМС убивают поступающие в матку сперматозоиды.
- Внутри образуется вязкая слизь, мужские клетки вязнут в ней и не проходят дальше для оплодотворения яйцеклетки.
- Гормоны, входящие в состав некоторых ВМС способны подавлять процесс овуляции.
- Если яйцеклетка оплодотворилась, то внутриматочная спираль провоцирует сократительные движения маточных мышц. Это приводит к гибели яйцеклетки.
| Наименование | Характеристика | Цена |
| Мультилоад | Негормональный вид ВМС. Металл, входящий в состав устройства отрицательно воздействует на сперматозоиды. Они гибнут или теряют способность оплодотворять. | От 2500 до 3000 рублей |
| Коппер | Негормональная. Содержит медь, способствующая гибели мужских половых клеток, и отсутствие возможности оплодотворять. | От 2000 рублей |
| Голдлили (Goldlily) | Содержит: медь, золото. Медь не дает забеременеть. Золото предотвращает развитие воспалительных процессов в органах малого таза. | От 4000 до 5000 рублей |
| Юнона Био-Т с Серебром | Помогает не только предупреждать беременность, но и левит некоторые заболевания: образование спаек внутри матки или синдром Ашермана. Серебро, благодаря бактерицидным свойствам устраняет воспаления и проникновения других инфекций. | 400−500 рублей |
| Нова Т | В своем составе имеет медь и серебро. Образуется вязкую слизь, в которой сперматозоиды погибают. | От 1500 до 2000 рублей |
| Мирена (Mirena) | Прибор выделяет гормон — гестаген — левоноргестрел. Выделение вещества происходит 1 раз в 24 часа. Обладает противозачаточной функцией и лечебной, убирает воспалительные процессы, проводит терапию миомы, эндометриоз. | 10 000−12 000 рублей |
Несмотря на удобство прибора, есть определенные случаи, когда установка внутриматочной спирали категорически запрещена:
- Беременность. Постановка данного устройства приведет к стимуляции матки и выкидышу.
- Онкологические опухоли, расположенные в шейке матки и ее теле.
- Повреждения в яичниках, фаллопиевых труб, воспалительные процессы в матке и во влагалище.
- Внематочная беременность.
- Заболевания матки на основе изменения гормонального фона.
- Болезни крови.
- Месячные, характеризуются обильными кровотечениями, возникновение явление в период между менструациями.
- Болевой синдром, проявляющийся при кровотечениях.
- В матке присутствуют деформации.
- Опухоль, развивающаяся в матке, а потом выходит снаружи органа — Субмукозная маточная миома.
- Внутренние воспалительные процессы, относящиеся к тяжелой форме.
- Нельзя ставить спираль, если не было родов.
- Непереносимость компонентов препарата.
Часты случаи внематочной беременности при нахождении внутри матки спирали. Возможно 2 выхода: беременность сама покинет организм, принудительный аборт. Как выглядит спираль против беременности, не представляют многие дамы, поэтому лучше заранее изучить эту информацию.
- Приборы просты в эксплуатации.
- Установка длится 5−15 минут. Производит операцию гинеколог.
- Желание забеременеть, легко осуществимо. Достаточно сходить к гинекологу и удалить аппарат.
- Отсутствие необходимости контроля за процессом контрацепции.
- После установки прибора о нем можно забыть и вспомнить, только перед желаемым процессом.
- Противопоказаны физические нагрузки в первый месяц установки.
- Не защищает на 100% от беременности.
- Действие спирали направлено только на предотвращение зачатия и снятие воспалительных процессов. Отсутствует эффект терапии при более сложных болезнях малого таза.
- Если спираль устанавливается неправильно или с нарушениями, то возможно повреждение стенки матки, развитию в дальнейшем воспаления.
- Невыполнение рекомендации в первые месяцы установки, женщина можно спровоцировать устройство выпасть из матки. Тот момент будет незаметен, но нежелательная беременность усложнить ситуацию.
Поставить спираль от беременности нельзя самостоятельно, этим должен заниматься опытный врач.
Ещё узнайте больше информации про донорство яйцеклетке
Как протекает гипоксия плода при беременности написано тут
ВМС не устанавливают, не проведя тестов на состояние здоровья. Проводится ультразвуковое обследование, берутся анализы крови и мочи, мазок из влагалища,
Исследования показали отсутствие патологий. Значит, можно назначать процедуру установки. Устанавливать должен гинеколог. Желательно сделать в 4−8 сутки после прохождения менструаций.
После установки спирали, могут возникнуть осложнения в виде:
- внутренние кровотечения в матке;
- возникновение половых инфекций;
- боль в районе матки.
Встречается, что после ВМС открывались кровотечения, не связанные с менструацией, либо много крови при месячных. При подобных явлениях развиваются следующие патологии:
- анемия;
- одышка, слабость;
- бледные и хрупкие ногти, выпадают волосы;
- дистрофические явления внутри органов.
Плюсы и минусы спирали от беременности следует изучить заранее, чтобы не столкнуться с проблемами в будущем.
Отзывы о данном методе положительные. Единственное, что не нравится пациенткам — отсутствие гарантии на беременность и риск получить внематочную беременность.
После консультации с гинекологом, он предложил Мультилоад. Мой выбор пал на Сu-250, правда бывает еще Cu-375, но разница между ними площади и срок действия каждого. То, что выбрала я, будет активно еще около 2-х (5 лет безопасной половой жизни). Правда потом, придется снова идти к своему гинекологу, менять на новый аппарат. На сегодня это лучшее что я могу предложить. В ней все соединилось идеально и цена и качество. Длительный срок действия, обеззараживающая (медь). Оптимальное противозачаточное средство.
Я скажу только положительно о спирали. Мой опыт составляет три года. За этот период не было ни сбоев в цикле, ни залетов. Отличный способ предохранения. Конечно, стоимость спирали от беременности высокая, если выбирать проверенных производителей.
Посетила двух гинекологов. Каждый написал небольшой список из рекомендация по ВМС сверив списки нашла схождение только в Мультилоад. Осмотрев весь интернет, ознакомилась с противопоказаниями, с отзывами. Решилась и поставила ее. Пока нареканий нет.
Видео «Внутриматочная спираль «Мирена»
источник
Вопрос об установке внутриматочной спирали (ВМС) обычно возникает на приеме у гинеколога после первых родов, когда специалист предлагает методы контрацепции с пролонгированным действием. Действительно, подобный способ предотвращения нежелательной беременности остается одним из самых популярных, так как эффективность его защиты достигает 99%.
Установка внутриматочной спирали в спб
Внутриматочной спиралью называют миниатюрное гинекологическое приспособление, устанавливаемое в полость матки для предотвращения ее смыкания. Это приводит к невозможности полноценного созревания яйцеклетки за счет ее быстрого движения в полость матки. Существует два вида ВМС:
Первый тип внутриматочных контрацептивов представляет собой основу из пластика (в виде спирали, кольца, буквы Ф или Т), на которую намотана медная, серебряная или золотая проволока. Такие спирали часто имеют шиповидную основу, которая предотвращает выпадение ВМС из матки. Металл, входящий в состав спирали, не только действует как механический барьер, но и постепенно окисляется, за счет чего в кислой среде сперматозоиды становятся менее активными. Серебро и золото к тому же оказывают антисептический эффект, предотвращая различные воспалительные процессы в полости органа.
Сегодня более востребованными являются гормоносодержащие спирали, в составе которых присутствуют прогестины. Такие ВМС ежедневно выпускают в матку определенное количество гормона левоноргестрела, который влияет на толщину эндометрия и не дает яйцеклетке закрепиться на нем.
Контрацептивный эффект внутриматочных спиралей комплексного действия (тех, что содержат в составе гормоны), основан на следующих действиях:
- Внутриматочная спираль механически не дает матке сомкнуться, из-за чего яйцеклетка попадает в ее полость быстро, т. е. не успевает полноценно созреть.
- Эндометрий под действием гормонов утончается, что препятствует имплантации уже оплодотворенной яйцеклетки, поэтому беременность не наступает.
- ВМС способствует выработке в шейке матки слизи, обладающей спермицидным эффектом. За счет этого сперматозоиды становятся малоподвижными и не могут полноценно контактировать с яйцеклеткой. Если оплодотворение все же случилось, происходит самопроизвольное отторжение яйцеклетки: наблюдается усиление перистальтики маточных труб, после чего в матку попадает плодное яйцо, еще не готовое к полноценной имплантации.
В самой матке под действием гормонов начинают вырабатываться антитела и ферменты, которые провоцируют асептическое воспаление в органе: оплодотворенная яйцеклетка погибает и выводится естественным путем (появляется менструальное кровотечение).
Если же плодное яйцо смогло закрепиться в эндометрии, ВМС приводит к усиленному сокращению матки и, как следствие, к мини-аборту на ранней стадии, который напоминает очередную менструацию.
Подобное комплексное действие гормоносодержащих ВМС подтверждает их высокую эффективность. Поэтому если перед женщиной стоит вопрос, ставить спираль или нет, специалисты рекомендуют принять положительное решение.
виды внутриматочных спиралей
Гинекологи выделяют спираль среди многих других средств контрацепции благодаря ее высокой эффективности и безопасности. Для пациенток решающими становятся следующие достоинства внутриматочных спиралей:
- Простота использования: достаточно один раз установить спираль и можно забыть о контрацепции на ближайшие 3-5 лет, в зависимости от типа ВМС. Не нужно каждый раз перед предстоящей близостью заботиться о методе предохранения, ежедневно пить таблетки и т. д.
- Процедура установки спирали не болезненна и занимает всего 10 минут.
- Удаление спирали производится в любое время по желанию пациентки. Если женщина с установленной ВМС планирует беременность, зачатие может наступить сразу после извлечения спирали: она не влияет на фертильность.
- У некоторых женщин спираль способствует облегчению течения менструации: делает ее более короткой и менее обильной.
- ВМС назначают женщинам, которым противопоказано применение эстрогенов (они входят в состав оральных контрацептивов).
- Спираль не вызывает дискомфорта во время полового акта как у женщины, так и у мужчины. Некоторые лишь могут ощущать концы нитей ВМС, но даже в этом случае можно обратиться к гинекологу, чтобы тот подрезал нити короче – это никак не повлияет на эффективность спирали.
- ВМС с содержанием гормонов могут применяться как противозачаточное и в то же время профилактическое или лечебное средство от некоторых гинекологических заболеваний.
- Нити спирали, находясь в шейке матки, стимулируют ее клеточный иммунитет, за счет чего предполагается надежная профилактика дисплазии и других патологических преобразований.
Гинеколог может принять решение о возможности установки спирали с целью внутриматочной контрацепции, если соблюдены следующие условия:
- женщина уже рожала ранее;
- пациентка не беременна в настоящее время;
- она физиологически здорова, нет абсолютных противопоказаний к данному методу контрацепции;
- менструация приходит регулярно, кровотечения умеренные;
- у женщины имеется один половой партнер; в противном случае все равно потребуется барьерный способ предотвращения заражения ИППП – использование презервативов.
Вопрос о нерожавших женщинах всегда рассматривается более тщательно и индивидуально. Таким пациенткам рекомендуют использовать альтернативные методы контрацепции. Но при нежелании их использования, отсутствии противопоказаний к установке ВМС и хорошем физиологическом здоровье допускают установку специальных спиралей для нерожавших женщин.
Перед установкой ВМС женщина всегда проходит тщательную диагностику: осмотр гинеколога, УЗИ матки и органов малого таза, взятие мазков, забор стандартных анализов (моча, кровь), иногда консультации узкопрофильных специалистов. Эти меры направлены на выявление скрытых заболеваний, которые могут стать причиной развития осложнений после установки спирали.
Только после подтверждения возможности использования данного способа контрацепции производится выбор самой спирали. Сделать это может только специалист, ознакомившийся с результатами предыдущих обследований. Особое внимание уделяется форме и материалам, из которых изготовлена ВМС. Так, например, Т-образная спираль подходит не всем пациенткам: при нетипичном расположении матки или аномальном развитии органа требуется подбор наиболее подходящей формы: зонтик, Ф-образная, петля и т. д.
Важно определиться с металлом, из которого будет изготовлена спираль. Так, хорошо себя зарекомендовали серебряные и золотые ВМС, которые оказывают противовоспалительное действие. Этот фактор особенно важен для пациенток, у которых в анамнезе присутствуют воспалительные гинекологические заболевания. Однако такие спирали не подойдут женщинам, у которых присутствует аллергия на данные металлы.
В редких случаях у женщин с внутриматочной спиралью могут наблюдаться некоторые осложнения:
- Более обильные и болезненные месячные. Если менструальные выделения наблюдаются в большом объеме, рекомендуют удалить спираль, так как подобные менструации могут спровоцировать развитие анемии.
- Иногда спирали смещаются, могут приносить боли или дискомфорт, особенно во время полового акта. В этих случаях нужно как можно раньше обратиться к врачу, чтобы тот поправил положение ВМС, иначе есть вероятность развития воспалительного процесса в матке.
- Возможно появление межменструальных выделений из влагалища, при этом их запах может быть непривычным.
- Если женщина вступила в половой контакт с мужчиной, у которого имеются ИППП, спираль не защитит от заражения.
- Есть небольшой риск наступления внематочной беременности. Особенно эта вероятность высока у женщин, у которых в анамнезе присутствует патологическое развитие беременности.
- При установленной ВМС эндометрий постепенно становится тоньше. По этой причине есть риск невынашивания беременности в будущем, поэтому спираль лучше не ставить женщинам, у которых еще нет детей.
Тот факт, что нужно периодически контролировать наличие нитей спирали во влагалище и неизменность их положения, может насторожить женщину. Но это необходимо для своевременного выявления смещения ВМС, что может стать причиной некоторых осложнений. Если нити стали короче или, наоборот, длиннее, нужно обратиться к врачу. Скорее всего, ВМС сдвинулась со своего места.
В более редких случаях, когда имели место такие факторы, как установка спирали неопытным специалистом, наличие невыявленных заболеваний, индивидуальные особенности организма и т. д., возможно развитие более тяжелых осложнений:
- воспалительный процесс в матке или органах малого таза;
- перфорация органа во время установки ВМС;
- развитие эндометриоза;
- занесение инфекции во время установки спирали;
- бесплодие.
- Но подобных осложнений в подавляющем большинстве случаев удается избежать, если установку спирали проводить у квалифицированного специалиста.
Перед проведением подобной манипуляции каждая пациентка проходит комплексное обследование, которое позволяет выявить патологии, при которых установка ВМС противопоказана. Так, спираль не ставят в следующих случаях:
- если есть подозрение на беременность;
- если в анамнезе есть внематочная беременность;
- при деформациях полости матки: миомы, кисты и т. д.;
- если у женщины обильные менструации или в анамнезе имеется анемия;
- при наличии любого острого или подострого воспалительного процесса в организме: ревматоидный артрит, перикардит, воспаление почек, придатков, органов малого таза, эндокардит и др.;
- если у пациентки наблюдаются вагинальные кровотечения невыясненной природы;
- при диагностированном перерождении эндометрия;
- если есть аллергия на металлы;
- при аденомиозе;
- если выявлено злокачественное поражение шейки матки и органов малого таза;
- при аномальном развитии матки, особенно при ее слишком малом размере.
Если у женщины с установленной внутриматочной спиралью появились такие симптомы, как беспричинное повышение температуры, влагалищные кровотечения, боли в нижней области живота или общее недомогание, необходимо как можно быстрее обратиться к акушеру-гинекологу. В этом случае необходимо удаление спирали.
Внутриматочная спираль на сегодняшний день является одним из самых простых, надежных и безопасных для здоровья способов контрацепции. Несмотря на возможные осложнения, которые имеются практически у любого противозачаточного средства, ВМС входит в тройку рекомендованных акушерами-гинекологами контрацептивов. Поэтому если возникают сомнения, ставить спираль или нет, лучше обратиться к гинекологу и пройти обследование. Если нет противопоказаний, спираль будет наилучшим способом предохранения от нежелательной беременности.
Введение данного контрацептива проводят в последние дни менструального цикла или же в первые после него. После аборта или родов без осложнений, процедуру проводят непосредственно после операции или же через 5-6 недель. После перенесенного кесарева сечения устанавливать спираль можно только по истечении 10-12 недель.
Как правило, установку проводят без анестезии. Безусловно, каждый вид спирали имеет свои особенности введение, однако основной принцип единый. Женщина располагается на гинекологическом кресле, проводится обработка антисептическим средством наружных половых органов, а затем шейки матки. После этого шейка фиксируется на пулевые щипцы и происходит ее выпрямление. Проводник с сомкнутым контрацептивом вводится в цервикальный канал и двигается в полость матки на необходимое расстояние. Затем движением поршня спираль раскрывается и располагается внутри. Нитки — усики размещают во влагалище и обрезают до нужной длины. Процедура практически безболезненная, занимает около 5-7 минут.
Применяющие внутриматочные спирали должны придерживаться следующих правил:
- Половую жизнь можно начинать после процедуры через 7-10 дней.
- Посещать баню и сауну разрешается через 14 дней.
- Желательно избегать сильных физических нагрузок.
- Периодически проверять длину нитей спирали.
- Посещать гинеколога 2 раза в год.
- Самостоятельно извлекать спираль категорически запрещается
- В первые дни после введения, возможны болевые ощущения, разрешается выпить таблетку обезболивающего.
- Несколько месяцев после установки возможны болезненные и обильные менструальные выделения.
Внутриматочная спираль — это одна из самых безопасных и надежных методик контрацепции. В случае необходимости в любой момент можно ее удалить и сразу же приступать к зачатию ребенка.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник


Сейчас придумано множество методов контрацепции. Это и традиционные презервативы, и колпачки, которые относят к барьерным контрацептивам; и внутриматочные спирали – медные и серебряные; гормональные (таблетки, пластыри, инъекции) и химические (гели, свечи, кремы) препараты.
Сейчас, пожалуй, самое сложное – определиться с выбором. Ведь, несмотря на широкий выбор таких средств, у каждого из них есть свои достоинства и недостатки. Опять же важно учитывать индивидуальные особенности каждого. Что подойдет одним, может оказаться абсолютно неприемлемым для других.
Цена на современные средства контрацепции, которые сегодня можно приобрести в любой аптеке вполне доступна. Тем не менее, ориентироваться при выборе препаратов только на цену, недальновидно.
Если презервативы можно приобрести без рецепта и подобрать самостоятельно, методом проб и ошибок, то при использовании влагалищных колпачков и других средств барьерного типа все же желательно посоветоваться с гинекологом.
Такие средства подходят для нерегулярных половых отношений, рекомендуются при аллергии на сперму. Хотя бывают и случаи аллергии на латекс, из которого сделаны сами презервативы. Они просты в использовании, могут защитить от передающихся половым путем инфекций. Производители утверждают, что презервативы, колпачки и прочие подобные средства гарантируют больше 90% защиты от незапланированной беременности. Но бывают и сбои. Так, при неаккуратном использовании изделия могут порваться и тогда защитить не смогут. Среди минусов многие отмечают снижение чувствительности во время полового акта. Но это индивидуально.
Использование презервативов никак не отражается на способности к зачатию, и в этом их достоинство. Чего не скажешь о подобных же средствах для женщин. Они вполне могут привести к бесплодию.
Тоже довольно-таки распространенный метод контрацепции. И его главное преимущество – высокая эффективность – до 97%. Выбор спиралей тоже довольно богат – как по форме, так и по цене. Есть подешевле, подороже, медные и покрытые серебром. А некоторые содержат особый гормон левоноргестрел. Такие спирали совмещают две функции – защита от незапланированной беременности и профилактика гинекологических расстройств.
Устанавливают спираль на долгое время – от 3-4 до 7 лет, но как только спираль снимают, возможность забеременеть восстанавливается уже через полгода. И в большей мере внутриматочные спирали подходят сложившимся парам. Поскольку от инфекционных заболеваний она не защищает.
Многие женщины выбирают именно этот метод контрацепции. Хотя здесь есть свои недостатки: болезненные менструации, риск хронических воспалений фаллопиевых труб, доброкачественным опухолям. Справиться с этой проблемой попытались, создав внутриматочные спирали с левоноргестрелом. Их рекомендуют для лечения эндометриоза, ПМС, миомы.
Гормональная контрацепция
Сюда относят таблетки (оральные контрацептивы), гормональные пластыри, инъекции. В этом случае овуляция подавляется под действием гормонов. Этот метод более дорогостоящий, но может применяться при различных заболеваниях как метод лечения. И здесь важно принимать препараты по схеме, только тогда эффективность метода контрацепции будет соответствовать той, которую обещает производитель. Этот метод может вызывать гормональные нарушения и не рекомендуется курящим женщинам.
Химические препараты
Разнообразные кремы, гели, свечи, которые вводят во влагалище. И действуют они исключительно местно. Их можно использовать женщинам, которые в какой-то момент не могут воспользоваться другими методами. Например, кормящие. Но здесь есть свои риски: до использования такого средства нельзя до и после него пользоваться мылом. В присутствии щелочи препарат теряет свои свойства. И тоже отражается на микрофлоре влагалища.
Каким бы из методов контрацепции вы не решили воспользоваться, лучше все же посоветоваться с врачом, которому вы доверяете. Ведь это ваше здоровье.
источник
Для женщины невозможность родить малыша часто становится огромной психологической травмой. Чего только женщины не предпринимают для того, чтобы забеременеть. Эта книга поможет каждой женщине, планирующей стать мамой, исполнить свое заветное желание.
Ольга Панкова, акушер-гинеколог, расскажет, как подготовиться к беременности, как рассчитать наиболее благоприятный день для зачатия и «поймать» овуляцию, чтобы выносить и родить здорового малыша. В книге представлена подробная информация о том, как устранить причины, препятствующие наступлению зачатия: поликистоз яичников, эндометриоз, миома матки, гипотиреоз, непроходимость маточных труб.
Автор расскажет о современных вспомогательных репродуктивных технологиях и восточных рецептах естественного зачатия, которые, взаимно дополняя друг друга, помогут многим читательницам обрести радость материнства.
Внутриматочная спираль и риск возникновения воспалительного процесса
Коли мы заговорили о методах контрацепции, мне хотелось бы упомянуть о внутриматочной спирали (ВМС), которую почему-то предпочитает использовать большинство наших женщин.
ВОПРОС: Я хочу поставить спираль. Нужно ли как-то обследоваться предварительно?
Обычные внутриматочные спирали повышают риск возникновения воспаления. Поэтому, прежде чем ее поставить, следует обследоваться: сдать мазки на флору и пройти обследование на все виды инфекции. По той же причине не следует оставлять ВМС в матке более чем на 2–3 года. По истечении этого срока контрацептив следует удалить во избежание осложнений.
ВОПРОС: Сегодня поясницу ломит и низ живота болит, выделения поменялись – чуть больше стало! До этого три месяца назад лечила воспаление шейки матки. И еще спираль стоит. Что это может быть?
Спираль – это инородное тело в матке. Она может вызывать воспалительный процесс верхних отделов половых органов: матки, маточных труб, яичников, брюшины малого таза. Если лечение начато несвоевременно, женщина может лишиться матки с придатками.
ИСТОРИЯ ИЗ ЖИЗНИ. Однажды, когда я работала в скоропомощной больнице, во время моего дежурства поступила женщина с болями в нижних отделах живота и температурой 38,8 °C. При опросе выяснилось, что боли у нее возникли 3 дня назад, а в день поступления в стационар усилились и стали резкими и нестерпимыми. Пациентка не могла сидеть на одном месте – она ерзала на стуле как ванька-встанька.
Из ее рассказа я узнала, что предохраняется она спиралью, которую ей поставили 5 лет назад. Анализ крови показал резкое повышение лейкоцитов, что указывало на воспалительный процесс.
Во время гинекологического осмотра я заметила обильные гноевидные выделения. Из цервикального канала торчали усики спирали. Я потянула за них нежно специальным инструментом. Спираль должна была выйти целиком. Но этого не произошло – усики отвалились. Это подтвердило мои худшие предположения – в матке сильный воспалительный процесс.
Женщине тотчас была начата активная инфузионная, противовоспалительная, антибактериальная терапия, которая проводилась в гинекологическом отделении. Я постоянно находилась рядом с ней.
Но лечение оказалось неэффективным: больной становилось все хуже, лейкоцитоз увеличивался. Было решено провести экстренное оперативное вмешательство.
Пациентку подняли в операционную. Во время операции были обнаружены гнойные конгломераты в области придатков с двух сторон и гной в малом тазу.
Нам пришлось произвести экстирпацию матки с придатками: удалили матку, шейку матки, яичники и маточные трубы. После операции женщина быстро восстановилась и выписалась домой. Я наблюдала за ней все время, пока она лежала в стационаре.
Впоследствии ко мне не раз поступали дамы со спиралями, вызвавшими воспалительный процесс матки и придатков, и практически всегда это заканчивалось радикальной операцией.
После этих случаев я часто размышляла: почему банальная спираль доводит женщин до такого состояния? То ли женщины у нас такие терпеливые, то ли спирали такие «опасные»?
Поэтому сегодня, когда меня спрашивают: «Ольга, а как вы относитесь к спиралям?», я честно отвечаю, что с большой настороженностью.
Спирали можно применять, если мазки идеальные и женщина не терпеливая, а крайне внимательная к себе. Но лично мне все же больше нравятся оральные контрацептивы. Их применение абсолютно точно снижает риск развития воспалительных процессов половых органов!
источник
Благодаря современной медицине сегодня существует огромное количество методов предотвращения нежелательной беременности. И наряду с оральной контрацепцией немалой популярностью пользуется такой вид предохранения, как внутриматочная спираль. Но, несмотря на широкое использование ВМС, многие считают этот метод не самым эффективным и безопасным. Каковы же плюсы и минусы использования внутриматочной спирали?
ВМС могут иметь различный вид. Они отличаются как по форме, так и по содержанию в них того или иного лекарственного вещества или же металла. Все внутриматочные спирали делятся на несколько поколений:
- ВМС 1-го поколения. Они выполнены из пластика без дополнительных металлических включений. Противозачаточное свойство в данном случае обеспечивается за счет провокации асептического воспаления и препятствия прикрепления гестационного яйца к стенке матки. Такие спирали уже практически не используются, что обусловлено высокими рисками развития инфекций в репродуктивной системе женщины.
- ВМС 2-го поколения. Такие контрацептивы изготавливаются с включением металлов. Они обладали антианидационным эффектом – препятствовали прикреплению оплодотворенной яйцеклетки к стенке матки. Такие образцы считаются наиболее эффективными – их результативность достигает 99%. Кроме этого, серебро- и золотосодержащие спирали препятствуют развитию воспалительных процессов, а их срок службы может достигать 7-10 лет.
- ВМС 3-го поколения. Спирали этого типа являются самой поздней разработкой. В основе таких образцов прогестин – леваноргестрел. Они также еще носят название ЛНГ-ВМС. Среди популярных спиралей этой категории – Мирена, LNG-20. Такой вид контрацепции не только обладает высокой эффективностью – до 100%, но и оказывают лечебное воздействие на репродуктивную систему женщины.
Кроме этого, ВМС делятся еще на несколько групп в зависимости от своей формы:
- Полуовальные. Это так называемые «зонтики» или «подковки». Их введение практически не вызывает болезненных ощущений. «Зонтики» особенно показаны к использованию женщинам, в анамнезе которых уже есть как минимум одни самостоятельные роды или же в случае «нерожавшей» шейки матки после оперативной родовой деятельности.
- Круглые, полукруглые. Такие контрацептивы еще называются кольцом или полукольцом. Согласно многочисленным отзывам, кольцеобразные ВМС недостаточно удобны: они могут вызывать дискомфортные и даже болезненные ощущения во время их введения. Исходя из практики, такие ВМС больше подходят для многорожавших пациенток.
- Т-образные. Один из самых популярных образцов ВМС. По внешнему виду контрацептив похож на букву «Т» – у него 1 стержень, обмотанный медной/серебряной/золотой проволокой и 2 «плечика». И именно эти спирали считаются самыми лучшими, как в плане контрацептивного эффекта, так и в плане введения, ношения и удаления. Такие ВМС рекомендованы женщинам после кесарево сечения или с единственными самостоятельными родами, поскольку у них цервикальный канал более-менее закрыт.
Внутриматочные спирали, как и противозачаточные таблетки, обладают несколькими механизмами действия:
- Торможение овуляторных процессов, подавление работы придатков. Во время использования таких контрацептивов гипоталамо-гипофизная система незначительно активизируется, что провоцирует некоторое увеличение выработки лютеинизирующего гормона, сохраняя при этом выработку эстрогенов и прогестерона. Вместе с тем фиксируется повышение концентрации эстрогенов и смещение их максимального уровня в середине менструального цикла на 1-2 дня.
- Препятствие прикреплению оплодотворенной яйцеклетки к стенке матки. Вторая фаза МЦ при ношении таких контрацептивов характеризуются значительным подъемом прогестерона и уменьшением продолжительности второй фазы. Изменение эндометрия хоть и происходит циклически, но при этом наблюдается нарушение синхронности этих преобразований: удлиняется первая фаза, при этом происходит торможение секреторных изменений. Проще говоря, на момент имплантации оплодотворенной яйцеклетки эндометрий еще недоразвит. Кроме этого, за счет присутствия меди в спирали наблюдается усиление поглощения эстрогенов. В случае же использования ЛНГ-ВМС происходит стимуляция раннего созревания эндометрия и его отторжения, когда плодное яйцо еще не успело надежно закрепиться. Это своего рода абортивный эффект.
- Нарушение перемещения спермиев и асептическое воспаление в маточной полости. Находящийся в полости матки контрацептив раздражает ее стенки, за счет чего провоцируется секреция органа простагландинов. Последние не только стимулируют выработку лютеинизирующего гормона и недоразвитость эндометрия, но и провоцируют развитие асептических воспалительных процессов в матке. Вместе с тем, наблюдается и повышение уровня простагландинов в цервикальной слизи, за счет чего процесс перемещения сперматозоидов затормаживается.
- Изменение характера перемещения гестационного яйца или неоплодотворенный яйцеклетки по маточной трубе. За счет выделения простагландинов стимулируется ускорение перистальтики фаллопиевых труб. Это приводит к тому, что в матку попадает либо неоплодотворенная яйцеклетка, либо оплодотворенная, но очень раньше циклического срока, когда слизистая еще недоразвита.
Выбирая такой способ контрацепции, необходимо принимать во внимание все его преимущества и недостатки. К основным положительным характеристикам внутриматочных спиралей относятся такие факторы:
- продолжительный срок службы – современные ВМС могут эффективно защищать от нежелательной беременности до 10 лет;
- наличие лечебного эффекта в некоторых видах контрацептивов – серебросодержащие спирали обладают бактерицидным эффектом, а в основе с гормональными веществами – помогают устранить некоторые проблемы в работе репродуктивной системы;
- выгода – при покупке спирали раз в 5-6 лет наблюдается немалая экономия на приобретении других видов контрацепции;
- после спирали не наблюдаются многие побочные эффекты, как в случае с некоторыми гормональными препаратами – резкий набор веса, депрессии, частые головные боли и т.п.;
- возможность продолжения лактации – ВМС не влияют на состав молока, чего нельзя сказать о ОК;
- быстрое восстановление полноценной работы репродуктивной системы – уже через месяц женщина может планировать беременность.
Среди основных недостатков ВМС:
- отсутствие 100-процентной защиты;
- повышение рисков внематочной беременности;
- при использовании ВМС существуют риски самопроизвольного отторжения спирали, что сопровождается обильным кровотечением;
- риск самопроизвольной экспульции после активных физических нагрузок;
- использование такого способа предохранения запрещено, если существует хотя бы одно противопоказание к этому;
- используя внутриматочную спираль, необходим регулярный контроля ее расположения – при сдвиге нитей риск зачатия повышается;
- риск недоношенности беременности в дальнейшем, что является результатом истощения эндометрия – один из самых значительных недостатков данных контрацептивов.
Кроме этого, стоит добавить, что такой вид предохранения не защищает от венерических заболеваний и проникновения инфекций в организм. Более того, ВМС могут даже способствовать развитию инфекций, поскольку полость матки считается немного раскрытой.
Категорически запрещается использовать такой вид контрацепции в следующих случаях:
- патологии органов малого таза;
- заболеваний органов малого таза и мочеполовой системы;
- опухоль органов детородной системы;
- миома матки, полипы, эрозия шейки матки, недоразвитость органов детородной системы;
- наступление беременности и при малейших подозрениях на наличие оплодотворенной яйцеклетки в маточной полости;
- инфекционные заболевания внутренних и/или наружных половых органов на различной стадии развития;
- маточные кровотечения невыясненной этиологии;
- наличие индивидуальной непереносимости на медь, серебро, золото и гормоны, входящие в состав ВМС;
- пубертатный возраст.
Это основные противопоказания к использованию такого вида контрацепции. В любом случае перед установкой спирали пациентка проходит тщательное обследование, в ходе которого врач определяет целесообразность использовать того или иного метода предохранения от нежелательной беременности.
С целью определения возможности использования внутриматочной спирали, как правило, рекомендуется пройти такие обследования:
- гинекологический осмотр, в ходе которого врач проверяет текущее состояние органов репродуктивной системы;
- исследование мазков с шейки матки на наличие атипичных клеток – онкоцитология -, иногда возникает необходимость в тщательном осмотре самой шейки матки при помощи калькоскопа;
- исследование выделений на степень чистоты;
- исследование на инфекции;
- общий анализ крови и мочи;
- анализ крови на ВИЧ, сифилис, гепатит;
- ультразвуковое исследование органов малого таза – по назначению врача.
После искусственного прерывания беременности ВМС обычно вводится сразу после процедуры, в случае с обычной родовой детальности – по истечению 2-3 месяцев. Установка внутриматочного контрацептива после кесарева сечения осуществляется по истечению 6-ти месяцев, за счет чего удается минимизировать риски развития инфекционных осложнений.
При этом стоит понимать, что ВМК не вводится в домашних условиях, что обусловлено ненадлежащими условиями и отсутствием всего необходимого медицинского инвентаря. Установку спирали должен производить только квалифицированный специалист, поскольку при недостатке опыта можно повредить эндометрий и стенки матки, что приведет к необратимым последствиям и осложнениям.
Этот вид контрацепции может сопровождаться рядом негативных последствий для женского организма. Среди самых основных осложнений такие:
- травматизация шейки матки, продолжительное кровотечение и перфорация маточной полости во время введения контрацептива;
- очень сильные боли во время менструации, при интимном контакте, а также в межменструальный период;
- инфицирование половых органов;
- самопроизвольный выход спирали, что может привести к травмированию детородного органа, спровоцировав кровотечение, инфицирование;
- нарушение менструального цикла;
- высокий риск возникновения внематочной имплантации плодного яйца;
- развитие хронических эндометритов и андекситов после удаления ВМС, бесплодие;
- при гиперполименорее такой вид средств предохранения может привести к анемии.
Вредна ли для женщины внутриматочная спираль? В данном случае все сугубо индивидуально. Кто-то на протяжении долгих лет прибегает к этому способу предохранения от нежелательной беременности, а у кого-то ВМК провоцирует сильное кровотечение.
Поэтому еще раз хотелось бы подчеркнуть: только специалист поможет подобрать вид контрацепции, максимально подходящий для конкретной пациентки с учетом индивидуальных особенностей ее организма и репродуктивной системы в частности.
Таков вид защиты от нежелательной беременности обладает высоким контрацептивным эффектом. Но при этом сказать, что он работает на 100% нельзя. Из 1000 женщин, которые используют гормональную ВМК, на протяжении первых 12 месяцев у 2-х из них наступает беременность. В 3 раза больше случаев было зафиксировано при использовании медных спиралей. При этом большая часть беременностей наступала по причине отсутствия спирали после ее самопроизвольной экспульции.
В целом же, при регулярном контроле положения ВМС, при соблюдении всех предписаний и назначений врача, такой вид контрацепции очень эффективен.
В завершении этой публикации хотелось добавить следующее: существует немало контрацептивов, которые помогают избежать нежелательной беременности. Внутриматочные спирали обладают достаточно высокими показателями эффективности и при правильном подборе, установке и ношении, она сможет на протяжении длительного времени защитить от незапланированного зачатия. А после удаления спирали, за неимением каких-либо патологий в работе репродуктивной системе, уже через месяц женщина может планировать беременность.
А что вы думаете о таком виде контрацепции? Возможно, вы или кто-то из ваших знакомых уже использовали ВМС?
источник
О предохранении от нежелательной беременности люди стали задумываться очень давно: еще у древних племен и народов были свои «действенные» способы по планированию семьи и продолжению рода. Современная медицина утверждает, что существующие многочисленные методы контрацепции при правильном применении безвредны, удобны и достаточно эффективны. Но так ли они на самом деле безопасны и могут ли в дальнейшем привести к бесплодию? Об этом мы свами сегодня и поговорим.
Современные средства контрацепции, существующие на рынке медицинской продукции, довольно разнообразны: сюда входят и специальные фармакологические препараты, и механические приспособления, и всевозможные химические вещества. Каждый из способов предохранения от нежелательной беременности подходит далеко не каждой женщине, поскольку имеет ряд побочных эффектов, достоинств и недостатков. Попробуем их определить.
Принцип действия этого типа контрацептивов заключается в создании механического барьера для спермы при попадании ее во влагалище и цервикальный канал. Сюда относятся влагалищные колпачки, губки, диафрагмы, женские и мужские презервативы.

Однако есть у них и заметные «минусы», такие как:
- риск повреждения во время полового акта при неправильном применении или из-за нарушений условий хранения
- снижение чувствительности при половом акте
- есть вероятность развития аллергической реакции на спермициды или латекс
Влагалищные диафрагмы и цервикальные колпачки имеют меньшую эффективность, чем презервативы, могут вызывать аллергические реакции, доставлять дискомфорт и, кроме этого, должны подбираться и, в некоторых случаях, устанавливаться врачом. Единственный «плюс» таких средств (кроме губок)— возможность многократного использования.
Как видим, барьерные контрацептивы никоим образом не снижают фертильность женщини мужчин, поскольку сами по себе никак не могут повлиять на репродуктивное здоровье. Однако если презервативы являются прекрасной профилактикой инфекционно-воспалительных заболеваний, то диафрагмы, колпачки и губки от них не защищают, что в ряде случаев может в дальнейшем привести к бесплодию.
Внутриматочные спирали (ВМС) — еще один из самых распространенных и наиболее эффективных (более 97%) видов современной контрацепции. Их действие основано на введении в полость матки особого устройства, содержащего медь, которая создает среду, неблагоприятную для существования в ней яйцеклеток и сперматозоидов, затрудняет процесс оплодотворения яйцеклетки и предотвращает имплантацию плодного яйца в эндометрий. Некоторые виды спиралей дополнительно содержат гормон левоноргестрел, обладающий определенными лечебными свойствами (применяется при миомах, аденомиозе, эндометриозе, предменструальном синдроме)и повышающий эффективность метода.
К неоспоримым «плюсам» внутриматочных спиралей можно отнести:
- их действие начинается непосредственно после установки
- контрацептивный эффект сохраняется до 6 лет
- риск беременности минимален, поэтому не требуется использование дополнительных методов предохранения
- могут использоваться при многих системных заболеваниях
- сравнительная дешевизна (в расчете на несколько лет действия).
Однако «минусов» у спиралей намного больше, а именно:
- ВМС не защищают от инфекций, передаваемых половым путем, поэтому не подходят при частой смене половых партнеров
- могут способствовать усилению интенсивности менструаций и их болезненности
- возможно развитие аллергических реакций на медь
- существует ряд противопоказаний к установке спирали (к примеру, их использование нежелательно для нерожавших женщин и при наличии инфекционно-воспалительных заболеваний)
- способность к зачатию полностью восстанавливается через 3-6 месяцев после удаления ВМС
- в некоторых случаях возможно самопроизвольное выпадение спирали
Данный метод контрацепции (сюда относятся оральные контрацептивы, гормональные кольца, пластыри, инъекции и имплантаты) основан на подавлении с помощью гормонов процесса овуляции (выхода яйцеклетки из яичника), а значит, предотвращении ее оплодотворения. В то же время под действием гормонов в матке нарушается полноценная трансформация эндометрия, что не позволяет яйцеклетке имплантироваться, если оплодотворение все же произошло.
Как и другие методы, гормональная контрацепция имеет очевидные «плюсы»:
-
при правильном подборе эффективность близка к 100%
- такие контрацептивы могут применяться с лечебной целью при разных гинекологических заболеваниях
- возможно применение некоторых средствпосле родов и в период грудного вскармливания
- после отмены возможно наступление многоплодной беременности
Но при всех достоинствах существует и ряд недостатков средств, содержащих гормоны:
- эффект достигается только при регулярном применении по установленной схеме (это касается только оральных контрацептивов)
- в первый месяц во время привыкания организма к гормонам рекомендуется применение дополнительных методов контрацепции
- не рекомендуются курящим женщинам и при ряде терапевтических болезней
- некоторые лекарственные средства могут снижать эффективность гормональной контрацепции
- иногда развиваются побочные явления в виде межменструальных мажущих выделений или «прорывных» кровотечений
- отсутствует защита от инфекций, передающихся половым путем
- высокая стоимость препаратов
Кроме того, при неправильном подборе данных средств возможны сильнейшие гормональные сбои и выраженные нарушения фертильности, а значит, гормональная контрацепция не так уж безопасна, как кажется на первый взгляд.
К этой группе средств относятся всевозможные свечи, кремы, гели и тампоны, представляющие собой препараты комплексного действия, вводимые во влагалище, обладающие противомикробным, противовирусным и противозачаточным эффектами. Однако их применение без дополнительного использования других контрацептивных средств эффективно лишь в 80% случаев.
«Плюсами» таких препаратов являются:
- исключительно местное воздействие, что позволяет избежать возникновения системных побочных эффектов и применять их у женщин, кормящих грудью
- имеют невысокую стоимость
А вот недостатков у химической контрацепции гораздо больше, чем достоинств:
- их действие нейтрализуется при попадании щелочи, поэтому до и после полового акта для мытья половых органов нельзя использовать мыло
- необходимо точное следование инструкции по применению, поскольку неправильное использование многократно повышает риск нежелательной беременности
- некоторые виды таких средств вызывают привыкание организма и теряют свою эффективность
- вызывают аллергические реакции
Конечно, любой современный способ контрацепции имеет неоспоримые преимущества над незащищенным половым актом и дальнейшими последствиями прерывания нежелательной беременности. Но все же, как мы выяснили, далеко не все методы безопасны для женского репродуктивного здоровья.
Поэтому перед тем, как остановить свой выбор на том или ином виде контрацепции и чтобы не ломать голову, как не забеременеть, предохраняясь, не поленитесь посетить своего врача — акушера-гинеколога. Именно он сможет адекватно оценить состояние Вашего здоровья, выявить все возможные противопоказания и назначить наилучшее средство. При этом обратите особое внимание на назначение врачом гормональных препаратов: подобрать их правильно можно только после исследования Вашего гормонального статуса и показателей крови, а также проведения УЗИ.
источник
 при правильном подборе эффективность близка к 100%
при правильном подборе эффективность близка к 100%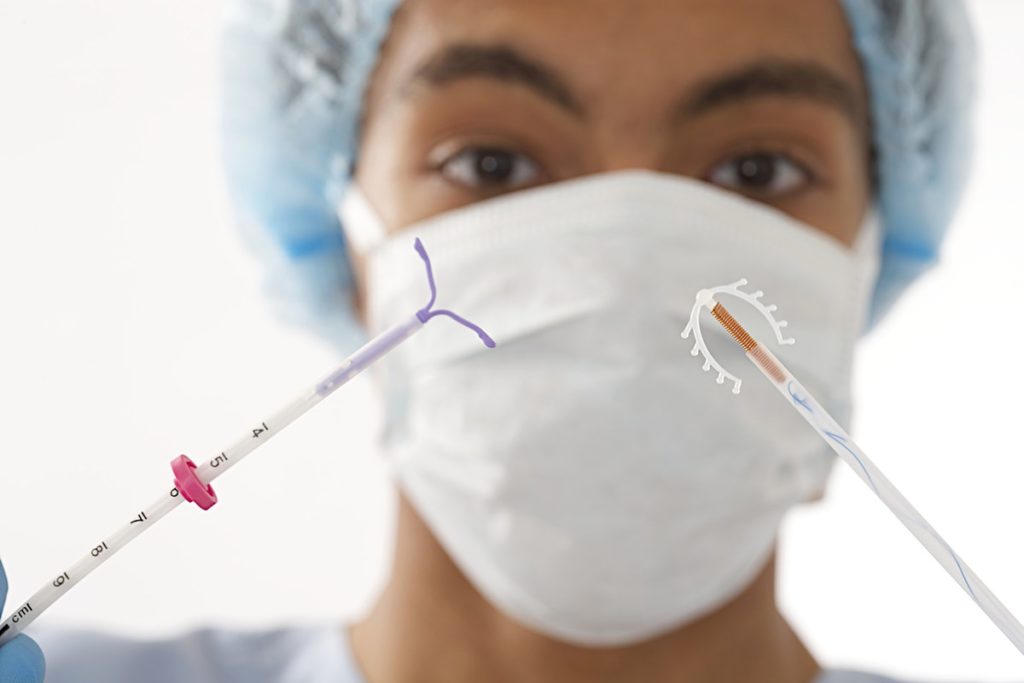

 при правильном подборе эффективность близка к 100%
при правильном подборе эффективность близка к 100%