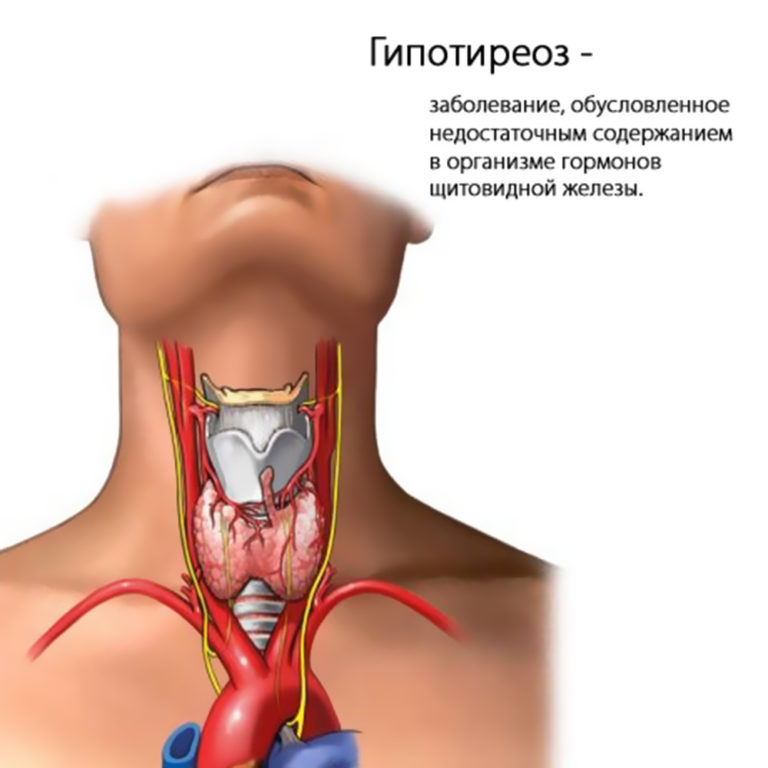
Щитовидная железа — это железа внутренней секреции. Она выделяет свои продукты (гормоны) в кровь. Железа эта находится на передней поверхности шеи над щитовидным хрящом гортани, поэтому так и называется. Основной функцией щитовидной железы является производство тиреоидных гормонов — тироксина (Т4) и трийодтиронина (ТЗ), которые обеспечивают нормальную жизнедеятельность практически всех органов и функциональных систем организма. Поэтому врачи уделяют ей особое внимание.
Клетки щитовидной железы — единственные в нашем организме способны извлекать получаемый из пищи йод и создавать из него такие важные гормоны. Нарушение работы щитовидной железы может привести к развитию умственно неполноценных детей. Заболевания щитовидной железы тесно связаны с возможностью женщины забеременеть и родить здорового ребенка, а мужчины — стать отцом. Основную роль при этом выполняет гормональный фон и специфика процессов в организме, которые запускаются при его нарушении.
Каждая женщина, планирующая рождение ребенка, вне зависимости от того, есть ли у нее подозрения на бесплодие или нет, должна обследовать щитовидную железу, то же самое касается и мужчин. Ведь проблема в том, что не всегда нарушения в работе этого органа бывают заметными, а проявляются неспецифично, как и при многих других болезнях.
Щитовидная железа вырабатывает тиреоидные гормоны, в состав которых входит йод. Тиреоидные гормоны являются жизненно необходимыми для нормального роста и развития организма. Также они активно взаимодействуют с половыми гормонами. Для того чтобы репродуктивная система у мужчин и женщин работала нормально, нужно, чтобы в щитовидной железе не было сбоев. Если в ней образуется слишком много гормонов (тиреотоксикоз) или слишком мало (гипотиреоз), это скажется на способности к зачатию, как у мужчин, так и у женщин.
Гормональный дисбаланс в мужском организме влияет на количество выработанной спермы и качество сперматозоидов. Изменения в организме могут быть различными в зависимости от диагноза. Если в щитовидной железе образуется избыточное количество гормонов, которые затем попадают в кровь, то тиреотоксикоз вызван либо повышенным содержанием йода в пище, либо узлами или воспалением в щитовидной железе. Для его симптоматики характерны: повышенная раздражительность, учащенное сердцебиение, потеря в весе, непереносимость высоких температур, мышечная слабость, повышенная потливость и дрожание рук. Если у кого-либо из вашей семьи были заболевания щитовидки, и вы заметили у себя несколько из вышеперечисленных симптомов, то обратитесь к эндокринологу.
Недостаток йода в организме тоже является проблемой и вызывает сбои в работе щитовидной железы. Эта болезнь называется гипотиреоз. При гипотиреозе замедляется обмен веществ, снижается половое влечение (либидо), начинается эректильная дисфункция. Сперматозоиды становятся малоподвижными, что может привести к бесплодию. Если вы быстро устаете, тяжело концентрируетесь, у вас участилось плохое настроение, вам холодно, болят мышцы и суставы, вы резко прибавляете в весе, питаясь, как обычно, вас мучают запоры, а кожа стала сухой, то есть смысл проверить состояние щитовидной железы.
Женские гормоны (эстроген и прогестерон) постоянно взаимодействуют с тиреоидными гормонами щитовидной железы. При этом происходит нормальный процесс образования и созревания яйцеклетки.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Гипотиреоз – это клинический синдром, обусловленный стойким дефицитом гормонов щитовидной железы в организме.
Заболевания щитовидной железы — самая распространённая эндокринная патология у женщин репродуктивного возраста. Общая распространенность проявившегося гипотиреоза составляет 0,2-2%, невыявленного — примерно 7-10% среди женщин и 2-3% среди мужчин. Среди женщин старшего возраста распространённость различных форм гипотиреоза достигает 12% и более. У женщин страдающих бесплодием диагноз гипотиреоза выставляется, по данным зарубежных исследователей, в широком процентном диапазоне – от 2-х до 34%.

• первичный — вызванным органическим или функциональным поражением самой щитовидной железы
• вторичный – вызванный отсутствием стимулирующего влияния гормонов гипофиза – ТТГ
• третичный – причиной дефицита гормонов щитовидной железы служат нарушения в системе гипоталамус — гипофиз. Отсутствие стимулирующего влияния ТРГ вызывает дефицит ТТГ, что снижает активность щитовидной железы.
У женщин репродуктивного возраста чаще встречается первичный гипотиреоз, развившийся вследствие разрушения самой щитовидной железы, обусловленной аутоиммунным воспалением. При аутоиммунном поражении имеет место чрезмерная активность иммунной системы направленная против тканей собственного организма. Реже дефицит гормонов щитовидной железы наблюдается после операций на щитовидной железе и лечении радиоактивным йодом. Центральный гипотиреоз (вторичный и третичный) в большинстве случаев сочетается с недостаточностью других гормонов гипофиза.
Уровень потребления йода — важный фактор, влияющий на распространенность тиреоидной патологии. Все дело в том, что гормоны щитовидной железы содержат в своем составе атом йода, потому при его отсутствии будет снижен синтез данного гормона. Выраженный и длительный йодный дефицит приводит к йододефицитному гипотиреозу, высокой распространенности зоба, нарушением развития вплоть до кретинизма. Мягкий и умеренный йодный дефицит, как правило, не приводит к развитию гипотиреоза за исключением лиц с врождёнными дефектами синтеза тиреоидных гормонов.
Классификация первичного гипотиреоза по степени тяжести основывается, прежде всего, на данных лабораторной диагностики с учётом клинических проявлений:
1. Субклинический (когда явных проявлений дефицита гормонов щитовидной железы не наблюдается, однако лабораторные данные выявляют изменения)- при данном виде гипотиеоза наблюдается повышение концентрации ТТГ в крови с одновременным понижением свободного Т4 — в пределах нормы. Клинически течение, бессимптомное или проявляется лишь неспецифическими симптомами.
2. Манифестный (с клиническими проявлениями) — концентрация ТТГ в крови возростает, концентрация же свободного Т4 – снижается. Клинически характеризуется симптомами гипотиреоза, однако возможно и бессимптомное течение.
3. Осложнённый – проявляется яркой клинической картиной гипотиреоза, с осложнениями в виде: выраженного нарушения обмена веществ, сердечной недостаточности, кретинизма, микседемы (симптом гипотиреоза, характеризующийся специфической отечностью) комы и др.
Дефицит гормонов щитовидной железы нарушает инактивацию эстрогенов с образованием их менее активных форм, что приводит к повышению уровня эстрогенов и нарушению адекватного механизма обратной связи в регуляции секреции гонадотропинов (ФСГ, ЛГ). А ведь гонадотропины – это ключевые гормоны в регуляции циклических процессов овуляции и менструации. Именно благодаря вышеизложенным причинам длительный гипотиреоз закономерно приводит к бесплодию. Если у женщин с гипотиреозом фертильность сохраняется, они составляют группу высокого риска невынашивания беременности, нарушения развития плода и акушерских осложнений, особенно в 1 триместре беременности, когда щитовидная железа плода ещё не функционирует, а весь эмбриогенез обеспечивается тиреоидными гормонами беременной женщины.
При длительном дефиците гормонов щитовидной железы повышается уровень пролактина, что вызывает бесплодие, связанное с данным феноменом. Для данной формы гормональных нарушений характерны — секреция молока, отсутствие овуляции и менструации. Механизм развития бесплодия вследствие повышения уровня пролактина подробно описан в статье «Гиперпролактинемия как причина бесплодия».
Основной причиной гипотиреоза у молодых женщин — аутоиммунный тиреоидит (АИТ) — органоспецифическое аутоиммунное заболевание щитовидной железы. При данном заболевании иммунная система воспринимает клетки ткани щитовидной железы как инородные, и начинает методично их уничтожать. Закономерным результатом такого поражения щитовидной железы становится снижение уровня вырабатываемых ею гормонов. Клинически принято выделять малые и большие признаки АИТ.
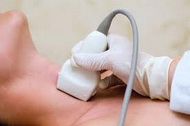
• наличие антител к ткани щитовидной железы. Определяется посредством проведения серологических анализов крови.
• ультразвуковые признаки аутоиммунной патологии. При УЗИ выявляется равномерное снижение акустической плотности ткани щитовидной железы.
Лишь при выявлении всех больших симптомов выставляется окончательный диагноз — аутоиммунный тиреоидит, в противном случае диагноз носит лишь вероятностный характер.
В настоящее время роль антител к ткани щитовидной железы как причины бесплодия и невынашивания беременности представляет интерес для исследователей и клиницистов. Под носительством антител к ткани щитовидной железы понимают выявление последних при нормальной структуре и функции щитовидной железы. Наличие антител к ткани щитовидной железы не сопровождающееся нарушением ее функции не требует какого-либо лечения. Однако доказано, что риск спонтанного прерывания беременности при наличии у женщины антител к ткани щитовидной железы возрастает в 2-4 раза. Высока вероятность данного осложнения в I триместре беременности. В дальнейшем у женщин с привычным (несколько спонтанных абортов в прошлом) невынашиванием этот риск повышается по мере увеличения срока беременности.
Аутоиммунное поражение щитовидной железы может способствовать появлению аутоиммунной патологии в репродуктивной системе. Чаще высокий уровень антител к ткани щитовидной железы выявляют у женщин с бесплодием и эндометриозом. Почти треть женщин с преждевременной яичниковой недостаточностью страдает аутоиммунными болезнями щитовидной железы. Своевременная коррекция гипотиреоза – является необходимым условием восстановления репродуктивной функции у женщин с синдромом поликистозных яичников.
Адекватная функция щитовидной железы имеет большое значение для повышения эффективности лечения бесплодия в программе ЭКО (экстракорпоральное оплодотворение) и ПЭ (перенос эмбриона). Потому, важнейшей задачей акушеров-гинекологов и эндокринологов является выявление нарушений функции щитовидной железы у женщин с нарушениями репродуктивной функции. Тщательная диагностика заболеваний щитовидной железы требуется женщинам, которым для достижения беременности планируют проведение стимуляции овуляции или программы ЭКО и ПС.
Исследования, необходимые для выявления нарушений функции щитовидной железы (ТТГ, АТ-ТПО) включены в обязательную программу обследования бесплодных супружеских пар. Коррекцию нарушений репродуктивной функции у женщин с гипотиреозом следует начинать с восполнения дефицита гормонов щитовидной железы и проводить регулярную оценку функции щитовидной железы на фоне беременности. Всем женщинам, проживающим в регионах даже лёгкого и умеренного йодного дефицита, на этапе планирования беременности показано проведение йодной профилактики (препараты калия йодида — 200 мкг/сутки или витаминоминеральные комплексы с йодом). Индивидуальную йодную профилактику необходимо проводить на протяжении всей беременности и периода грудного вскармливания. Носительство антител к ткани щитовидной железы не является противопоказанием к проведению йодной профилактики, однако при её проведении необходим регулярный контроль работы щитовидной железы в течение всей беременности.
Клинические проявления манифестного гипотиреоза.
• «маскообразное» лицо
• отёчные конечности – отеки холодные не зависят от времени суток
• ожирение
• понижение температуры тела. Пациентки постоянно жалуются на зябкость
• замедление речи
• охрипший голос
• сонливость
• заторможенность
• парестезии — нарушение чувствительности на определенных участках тела
• снижение памяти
• поредение волос на голове
• гиперкератоз кожи локтей
• анемия – снижение гемоглобина крови
• дискинезия желчевыводящих путей – нарушение работы желчного пузыря
• депрессия и т.п.
Лабораторно инструментальная диагностика

Тест первого уровня — определение уровня ТТГ (тиреотропный гормон, секретируется гипофизом). В норме, при нормальном уровне гормонов щитовидной железы концентрация в крови ТТГ составляет 0,4-4,0 м Е/л. Если концентрация ТТГ находится в пределах этих границ, то данного показателя достаточно для т ого, чтобы исключить у пациентки гипотиреоз. Выявление уровня ТТГ свыше 10 мЕ/л характерно для первичного гипотиреоза. При выявлении уровня ТТГ в приделах верхней границы нормы (4-10 мЕ/л) для диагностики субклинического гипотиреоза производится дополнительное исследование — определение концентрации свободного Т4.
Определение уровня общего Т4 (связанный с транспортными белками + свободный биологически активный гормон), имеет меньшее диагностического значение в выявлении гипотиреоза на ранних стадиях. Это связано с тем, что на уровень общего Т4 влияет множество факторов – в том числе колебания уровня транспортных белков крови. Определение уровня Т3 с целью диагностики гипотиреоза не показано, т.к. обычно этот показатель изменяется одновременно с изменением уровня Т4, но нередко Т3 остаётся в пределах нормы при сниженном Т4.
Чаще при вторичном и третичном гипотиреозе определяют одновременно сниженные уровни ТТГ и свободного Т4. В подавляющем большинстве случаев обнаружения этих изменений у пациенток с макроаденомами гипофиза и/или после операций в гипоталамо-гипофизарной области достаточно для постановки этого диагноза.
Целю назначения заместительной терапии первичного гипотиреоза – снижение уровня ТТГ в пределах значений 0,5-1,5 м Е/л. При манифестном гипотиреозе левотироксин натрия назначают из расчёта 1,6-1,8 мкг/кг массы тела (около 100 мкг).
Необходимость в назначении заместительной терапии при субклиническом гипотиреозе является сомнительной. Во время беременности для лечения манифестного и субклинического гипотиреоза назначается одинаковое лечение, но вне беременности терапия подбирается врачом эндокринологом в каждом конкретном случае индивидуально. Однако, имеются прямые показания в необходимости лечения женщин с субклиническим гипотиреозом, когда планируется беременность в ближайшее время, также у пациенток с бесплодием или невынашиванием беременности. Особенное внимание уделяется женщинам при выявлении в крови высокого уровня антител к ткани щитовидной железы, при выявлении увеличения в объёме щитовидной железы. Начальная доза левотироксина натрия при субклиническом гипотиреозе вне беременности может быть несколько ниже, чем при манифестном гипотиреозе, и составляет обычно около 1 мкг/ кг массы тела.
Целью заместительной терапии центрального (вторичного) гипотиреоза является снижение и поддержание уровня тироксина крови в верхней трети нормальных значений этого показателя.

При гипотиреозе, впервые выявленном во время беременности, сразу назначают полную заместительную дозу левотироксина натрия как при манифестной, так и при субклинической форме. Критерием адекватности заместительной терапии гипотиреоза на фоне беременности является поддержание низконормального (менее 2 мЕд/л) уровня ТТГ и уровня свободного Т4 на уровне верхней границы нормы. Контроль уровня ТТГ и свободного Т4 проводят каждые 8-10 недель. После родов дозу левотироксина натрия снижают до обычной заместительной (1,6-1,8 мкг/кг массы тела).
Автор: Ткач И.С. врач, хирург офтальмолог
источник
Самая главная причина возникновения гипотиреоза – аутоиммунное заболевание щитовидки (аутоиммунный тиреоидит). При нем щитовидная железа воспринимается иммунитетом, как чужеродное вещество. При данной патологии ткань щитовидки постепенно самим организмом уничтожается.
- Наличие в серологическом анализе крови антител к ткани щитовидки;
- Для уточнения диагноза щитовидная железа исследуется с помощью инструментальных методов исследования. Самым достоверным является УЗИ метод, при котором выявляется снижение акустической плотности ткани органа.
Совокупность клинических симптомов и данных дополнительных методов исследований свидетельствуют о заболевании.
Названия веществ «прогестерон» и «17-ОН-прогестерон» звучат очень похоже, на деле же это совершенно разные гормоны, функции которых частично пересекаются. Повышение и понижение уровня 17-ОН-прогестерона (17-ОПГ) нередко бывает вызвано совершенно другими причинами, нежели сбои в синтезе прогестерона.
17-ОПГ (как и гормон беременности прогестерон) входит во внушительную группу стероидов, то есть синтезируется из жироподобного вещества – холестерина. 17 он прогестерон – классический метаболит, он является промежуточным продуктом синтеза сразу нескольких важнейших гормонов.
Вопросы типа «17 он прогестерон и прогестерон – это одно и то же» очень часто звучат и в кабинетах гинекологов, и на женских и медицинских форумах. Названия похожи, ситуации, при которых нужно сдавать анализы, тоже могут совпадать.
При этом кардинально различаются сроки, в которые необходим забор крови на гормоны. Действие этих веществ тоже заметно отличается, и без 17-ОПГ провести полноценную диагностику (в том числе дифференциальную) гормональных расстройств бывает просто невозможно.
Все гормональные процессы в организме неразрывно связаны, не являются исключением и гормоны репродуктивной системы и щитовидной железы. Потому, если щитовидная железа и связанные с ней системы, функционируют некорректно, это сказывается и на уровне половых гормонов и аутоиммунных процессах. Недостаток гормонов щитовидной железы ведет к нарушению энергетических, обменных и многих других процессов. В результате снижается периферический процесс половых гормонов.
Этот эффект заключается в том, что под их действием в печени вырабатывается особое белковое соединение, с помощью которого половые гормоны эстрадиол, тестостерон и дигидротестостерон связываются между собой. В результате этого в крови повышается содержание свободного тестостерона. Это гормон способен подавлять овуляцию (а также вызывает внешние изменения).
Кроме этого, по той же схеме значительно повышается в организме содержание свободного активного эстрадиола. При таком положении дел происходит нарушение выработки гонадотропинов. А именно эти гормон отвечают за формирование яйцеклетки, развитие овуляции.
Иногда даже при длительном протекании заболевания фертильность сохраняется. Но в этом случае пациентка помещается в группу повышенного риска по невынашиванию, нарушениям развития плода и т. д. Важную роль играет и снижение уровня пролактина, который также влияет на способность зачать ребенка.
Изменение процесса синтеза, транспорта и обмена веществ, в том числе образование половых гормонов тесно связано с дефицитом тиреоидных гормонов, которые синтезирует щитовидная железа. Биологически активные вещества щитовидки оказывают стимулирующее влияние на выработку в клетках печени специального белка, который связывает тестостерон и эстрадиол с 5- дегидротестостероном.
При заболевании снижается уровень печеночного белка, что приводит к увеличению содержания тестостерона в активной форме. Под его влиянием происходит подавление овуляции и нарушение менструального цикла и, как правило, бесплодие. Внешне гормональные изменения проявляются избыточным ростом волос, изменением фигуры и поведения женщины.
Гонадотропины – самые главные гормоны, которые регулируют циклические процессы менструации и овуляции, а значит, нарушение в их синтезе отражается на процессах, сопровождающих бесплодие. Если при гипотиреозе женщину миновало бесплодие и ей удалось забеременеть, то она на протяжении всей беременности относится к группе риска по не вынашиванию плода, а так же по возникновению различных патологий.
Если щитовидная железа длительное время не синтезирует гормоны, то в крови повышается уровень пролактина (молочного гормона), который способствует секреции молока, а так же тормозит процессы овуляции и менструации. Почти всегда таких женщин сопровождает бесплодие.
- Вторичный гипотиреоз — возникает дефицит стимулирующего воздействия гормонов гипофиза на ткань эндокринного органа;
- При третичном гипотиреозе щитовидная железа и гипофиз не взаимодействуют между собой в результате отсутствия стимуляции и нарушении в системе гипоталамус – гипофиз.
У женщин бесплодие часто сочетается с первичной формой заболевания, которое возникает по причине аутоиммунного воспаления вследствие очагового разрушения ткани щитовидки. Реже возникает заболевание после лечения йодом или в послеоперационный период.
Как правило, устранив причину заболевания, щитовидная железа восстанавливает свою полноценную функцию и женщина способна забеременеть. При гипотиреозе назначается заместительная терапия, при которой подбираются в индивидуальном порядке гормональные препараты, например, левотироксин натрия. Целью заместительной терапии является поддержание уровня тироксина в нормальных значениях.
Особого внимания заслуживают женщины с гипотиреозом в компенсированной стадии, при которой щитовидная железа поддается восстановлению. Женщинам, у которых долгое время отсутствует наступление беременности, параллельно вместе с назначенными гормонами щитовидки стимулируется яичники. При наступлении беременности врач увеличивает дозу левотироксина, так как потребность в гормонах щитовидки возрастает. После рождения ребенка потребность в гормонах снижается, поэтому доза гормонального препарата уменьшается.
Щитовидная железа выполняет наиважнейшую функцию, принимая участие в обмене веществ. Ее биологически активные вещества косвенно влияют на секрецию женских половых гормонов. Заболевания щитовидки, в частности гипотиреоз, отражаются на репродуктивном здоровье женщины, приводя к бесплодию. Сниженное содержание гормонов успешно лечится с помощью заместительной терапии, в качестве которой используется синтетические гормональные препараты. Если женщине удается забеременеть, то она должна принимать всю беременность подобранную дозу гормональных препаратов щитовидной железы.
среда, декабря 4, 2013 — 12:08
Одной из самых распространенных патологий эндокринного характера среди женщин репродуктивного возраста является диффузный или узловой зоб щитовидной железы.
Это заболевание обусловлено чрезмерной выработкой гормона щитовидной железы. Среди женщин это заболевание встречается в два раза чаще, чем среди мужчин. Этот диагноз ставят почти 20 % женщин, страдающим бесплодием.
Диффузный зоб представляет собой равномерное увеличение объема ткани всей железы.
Если диагностируется один узел, то можно говорить об узловом зобе. Узловой зоб щитовидной железы симптомы практически никакие не дает, в этом и заключается его коварство. Заметным заболевание становится уже тогда, когда щитовидка увеличивается в размерах и начинает сдавливать расположенные рядом органы.
Только тогда узловой зоб щитовидной железы начинает проявлять такие симптомы, как хронический кашель, нередко с приступами удушья, «комок» в горле, иногда голос больного становится слегка сиплым.
Если причиной бесплодия у женщины является узловой зоб щитовидной железы, фото которого можно увидеть в сети, то пытаются установить и причину его появления; это может существенно повлиять на выбор схемы лечения. Основными причинами появления такого недуга является дефицит йода. Пациентка может проживать в районах с низким содержанием элемента йода в воде. Кроме этого, зоб может появиться в результате:
- наследственной предрасположенности;
- стресса;
- воздействия негативных факторов внешней среды.
В некоторых случаях это могут быть просто возрастные изменения на фоне наследственной предрасположенности.
Выявляют недуг на ранних стадиях чаще всего во время обследования пациента при лечении сопутствующего заболевания. Например — если женщина долго не может забеременеть. Как уже было сказано, узловой зоб щитовидной железы, симптомы которого не явны, нередко является причиной бесплодия.
Диагностируют заболевание с помощью:
- анализа крови на содержание гормонов щитовидной железы;
- тонкоигольной пункционной биопсии щитовидной железы;
- радиоизотопного сканирования;
- компьютерной томографии.
В зависимости от того, что послужило причиной заболевания, и определяется лечение. Если поставлен диагноз узловой зоб щитовидной железы, операция требуется в редких случаях.
В основном специалисты приходят к выводу, что пролиферативный коллоидный зоб лечения не требует. В этом случае назначается только наблюдение динамики заболевания.
Вмешательство требуется тогда, когда узел начинает стремительно расти или оказывает влияние на репродуктивную функцию.
Лечение узлового зоба щитовидной железы осуществляется только под наблюдением врача. Если узловой зоб является причиной бесплодия, то наблюдение эндокринолога является обязательным.
Медикаментозная терапия осуществляется препаратами, которые подавляют чрезмерную выработку гормона. Один из самых эффективных способов лечения узлов — введение в железу радиоактивного йода.
Это помогает нормализировать работу щитовидной железы и уменьшает ее в размерах.
На ранних стадиях допускается консервативная терапия тиреостатическими лекарственными препаратами. Если лечение оказывается неэффективным и щитовидная железа продолжает расти, при этом самочувствие пациента ухудшается, то специалистом может быть принято решение о необходимости применения оперативного лечения.
Лечение узлового зоба щитовидной железы хирургическим методом заключается в удалении узлов. Такое решение целесообразно только в случае наличия злокачественной опухоли, сдавливания соседних органов вплоть до удушья, а также при наличии загрудинного зоба. В такой ситуации удаляется одна доля или вся щитовидка.
Показанием к необходимости оперативного вмешательства будет размер узла больше 3-х сантиметров. Удаляется он, как правило, малоинвазивными способами и почти не оставляет после себя шрамов.
узловой зоб щитовидной железы, диагностика, лечение, женское бесплодие
Выделяется несколько типов протекания такой патологии. Они отличаются в зависимости от того, насколько пострадала и изменилась функция щитовидной железы у женщин. Выделяется три разновидности заболевания:
- О первичном говорят тогда, когда патология находится в самой щитовидной железе. В ней могут иметься функциональные изменения и патологии, поражения. Именно эти явления ведут к развитию симптоматики синдрома, по которой диагностируют гипотериоз;
- При вторичном типе заболевания собственно орган изменениям не подвергается, он нормально функционирует, не имеет очевидных патологий и поражений. Однако гормоны гипофиза не оказывают стимулирующего влияния на орган по той или иной причине;
- Щитовидная железа также бывает абсолютно здорова при третичной форме протекания заболевания. Но в этом случае имеются серьезные сои на уровне гипоталамус-гипофиз. Недостаток гормона одного из этих органов обусловливает недостаток гормонов другого, так как они взаимосвязаны между собой. Их взаимосвязь со щитовидкой в итоге ведет к тому, что угнетается ее гормональная функция, так как отсутствует стимулирующее воздействие с их стороны.
Заболевание первого типа наиболее распространено среди женщин репродуктивного возраста и именно оно является самой частой причиной бесплодия. Вызывается такое поражение органа, преимущественно, аутоиммунными процессами. В результате них иммунитет организма становится настолько активным, что начинает воспринимать собственные ткани организма как чужеродные и отторгать их, Понятно, что беременность при таком диагнозе наступить не может, ведь эмбрион, на который и в здоровом состоянии иммунная система реагирует активно, отторгается вовсе. Иногда такое заболевание развивается после лечения (химиотерапии и т. д. определенными препаратами).
Вторичный и третичный типы протекания обычно бывают связанными с другими комплексными поражениями, в особенности, с недостатком других гормонов гипофиза, что оказывает существенное влияние на весь остальной организм. Такие явления почти никогда не бывают прямой причиной бесплодия.
Нельзя исключать и влияние йододефицитного гипотиреоза. Он развивается при значительно сниженном потреблении йода на протяжении длительного времени. Связан с тем, что гормоны щитовидной железы имеют в своем составе атом йода и при его недостатке, они не могут нормально формироваться.
В связи с вопросом о том, как связаны гипотиреоз и бесплодие, необходимо подробнее рассмотреть виды первичного гипотиреоза, которые наиболее часто вызывают снижение фертильности у женщин. Выделяют несколько его типов в зависимости от тяжести протекания состояния. Определяется конкретный тип на основе лабораторных исследований, клинической картины и симптоматики.
- Субклинический – такой, при котором нет картины заболевания, симптоматика отсутствует полностью или нетипичная настолько, что вызывает сложности в дифференциальной диагностике. На анализе крови на гормоны определяется значительное повышение ТТГ и незначительное, в пределах нормы, понижение свободного Т4;
- Манифестный – такой, при котором присутствует более или менее типичная клиническая картина, то есть выражены симптомы заболевания. На анализе крови на гормоны определяется пониженное содержание свободного Т4 и высокая концентрация ТТГ (соответственно, дисбаланс между ними более выраженный, чем в предыдущем случае). В крайне редких случаях при таких гормональных показателях встречается и бессимптомное течение патологии;
- Осложненный, как ясно из названия, это такой, при котором, помимо ярко выраженных типичных симптомов гипотиреоза, присутствуют различные осложнения, и их симптоматика также присутствует. Осложнения могут быть такими: кретинизм, сердечная недостаточность, специфические отеки, кома, нарушения обмена веществ.
С одной стороны, на способность к зачатию у женщин может влиять любая разновидность этого заболевания. С другой стороны, многое зависит от выраженности дисбаланса гормонов. Потому, считается, что чем сильнее он выражен, тем выше вероятность снижения фертильности.
Широко распространён первичный гипотиреоз, связанный с поражением непосредственно тканей ЩЖ. Его причиной является аутоиммунный тиреоидит (АИТ).
Вторичный гипотиреоз развивается при отсутствии контроля гормонами гипофиза.
Третичный гипотиреоз возникает при нарушениях в работе гипоталамуса, в результате чего прекращается взаимодействие гипофиза и щитовидной железы.
Первичный, как наиболее часто встречающийся и самый изученный гипотиреоз, подразделяется на:
- Субклинический – изолированное повышение ТТГ при нормальном свободномТ4. Симптомы отсутствуют. Это не клинический, а лабораторный феномен.
- Манифестный – сочетание повышения ТТГ и снижения свободного Т4. Возможно проявление симптомов. Может быть компенсированным и декомпенсированным, от чего зависит выраженность клинической картины.
- Осложнённый (полисерозиты, сердечная недостаточность, кретинизм, микседема).
В настоящее время в качестве диагнозов фугируют только эти понятия: субклинический и манифестный гипотиреоз. Они указывают на недостаток гормонов и имеют чёткие общепринятые лабораторные нормативы.
Симптомы заболевания для верификации диагноза гипотиреоза не имеют значения. Это связано с тем, что проявления гипотиреоза многообразны и одновременно никогда не выявляются. К симптомам гипотиреоза относятся:
- отёки голеней, стоп;
- ожирение;
- выраженная сухость кожи;
- сонливость днём;
- заторможенность;
- зябкость;
- сниженная температура тела;
- снижение памяти и внимания;
- анемия;
- выпадение волос;
- депрессия.
Это лишь часть проявлений гипотиреоза. Они не являются специфическими, поскольку могут сопровождать многие патологические состояния. При наличии гипотиреоза, подтверждённом лабораторными анализами, женщина может обнаружить у себя некоторые из этих симптомов. Но в большинстве случаев, особенно в молодом возрасте, проявлений болезни нет.
Щитовидная железа (ЩЖ) – самая важная и самая крупная железа внутренней секреции. Где находится щитовидная железа? Расположена она вплотную к трахее, на уровне 2-3 ее кольца, чуть выше яремной вырезки, в районе щитовидного хряща.
Как выглядит щитовидная железа? Свое название получила из-за такого соседства – это раз; выглядит она как небольшой щит, бабочка или буква Н. Строение щитовидной железы: состоит их 2 долей и перешейка, которые прилегают к трахее.
Внешне доли абсолютно идентичны, но размеры в области правой доли несколько крупнее, это связано с особенностями онтогенеза, когда первой закладывается правая доля.
Строение щитовидной железы далее: она покрыта соединительнотканной капсулой, от которой внутрь паренхимы отходят перегородки, делящие ЩЖ на дольки.
Щитовидная железа: гистология и анатомия — дольки состоят из пузырьков-фолликулов, содержащих коллоид, в котором сохраняются гормоны. ЩЖ содержит 20-30 млн. таких фолликулов. Анатомия и гистология щитовидной железы: фолликулы выстланы однослойным эпителием, который начинает работать только при получении сигнала от гипофиза. Внутри пузырьков имеется желеобразное вещество – коллоид. Здесь гормоны накапливаются внеклеточно.
Расположение щитовидной железы таково, что она тесно граничит с трахеей, пищеводом, крупными сосудами, на задней ее поверхности находятся 2 пары паращитовидных желез. Патологии ЩЖ ведут к нарушению функций этих органов.
Гормоны продуцируются эпителием фолликулов, включающихся в работу при нехватке тиреоидных гормонов по команде гипофиза (его гормона ТТГ). Это вещество регулирует выработку гормонов ЩЖ. Гормоны всегда остаются хозяевами положения в любой ситуации, поэтому нарушение функции щитовидной железы никогда нельзя оставлять без внимания. Вес ЩЖ 15-25 грамм, женская ЩЖ по объему 9-18 мл, у мужчин – 9-25.
Патологии и проблемы с щитовидкой у женщин встречаются в 8-10 раз чаще. Это объясняется тем, что график работы организма у мужчин более стабилен. Нарушение работы щитовидной железы всегда гормонозависимо, а у женщин постоянно присутствуют эмоциональные и гормональные всплески: менструация, беременность, роды, лактация, климакс.
Щитовидная железа: что вырабатывает щитовидная железа и строение? Железа имеет одну особенность: она единственная из всех хранит в себе свои гормоны, выбрасывая их в кровь по мере надобности. В ЩЖ происходит синтез двух йодсодержащих гормонов — тироксина (T4) и трийодтиронина (T3), и в С-клетках парафолликулярной ткани ее вырабатывается тиреокальцитонин.
Он йода не содержит. Основой гормонов является йод, поэтому при его нехватке развивается нарушение ее функционирования. Активным гормоном является трийодтиронин, который образуется из тироксина путем отсоединения от него одной молекулы йода.
За что отвечает щитовидная железа? Ее можно сравнить с отопительной системой такого огромного сооружения, как человеческий организм. Без ЩЖ организм существовать не сможет, она подчиняет себе весь организм, поэтому и называют ее вездесущей. За что отвечает щитовидная железа в целом? Она отвечает за весь метаболизм организма, это его главный регулятор гомеостаза. ЩЖ отвечает за обмен БЖУ, усиливает гликогенолиз.
Щитовидная железа и ее функции: она участвует в нормальном протекании беременности, развитии плода. ЩЖ отвечает за нашу активность, вес, прочность скелета, работу сердца. Гормоны щитовидки осуществляют процесс образования новых клеток, их дифференциацию и апоптоз (гибель старых клеток).
Иначе говоря, функции щитовидной железы в организме человека оказывают влияние и на процессы старения. Также эти гормоны: поддерживают постоянство температуры тела, образование энергии (калоригенный эффект); регулируют кислородонасыщение тканей, иммунитет у мужчин путем стимуляции его Т-клеток. Эти клетки помогают организму бороться с инфекциями.
ЩЖ влияет на нейтрализацию свободных радикалов, синтез витамина А и эритроцитов; отвечают за психофизическое и интеллект индивида. Патология щитовидной железы с дефицитом ее гормонов у детей ведет к развитию у них кретинизма.
Если устранить причину гипотиреоза, восстановится нормальное состояние щитовидной железы, появится способность к развитию нормальной беременности. При гипотиреозе используется заместительная терапия. Дозировка гормональных препаратов подбирается индивидуально, в зависимости от:
- тяжести нарушения функции железы;
- длительности заболевания;
- веса женщины и её возраста;
- имеющейся патологии сердца (препараты вызывают тахикардию – учащённое сердцебиение).
Цель такого лечения — достичь, а затем поддерживать нормативные показатели тироксина. Длительность лечения зависит от давности патологии. Репродуктивная функция и у женщин, и у мужчин со временем полностью восстанавливается. Но принимать заместительную терапию во многих случаях приходится в течение всей жизни.
Параллельно проводится стимуляция овуляции специальными препаратами. Это лечение может занять длительное время и требует тщательного подхода ко всем процедурам. Схематически оно заключается в следующем: стимулируют рост фолликулов до определённой отметки, затем вводится инъекционно гормон ХГЧ (хорионический гонадотропин человека), чтобы яйцеклетка могла выйти из яичника. ХГЧ часто называют гормоном беременности: он регулирует гормональные процессы в женском организме в период вынашивания плода.
Все эти процедуры проводятся только в том случае, если не нарушена проходимость труб — существует опасность развития внематочной беременности.
Из-за нестабильного эмоционального фона, который возникает вследствие современного ритма жизни, сильных стрессов и усталости, страдает эндокринная система женщины.
Все системы в организме человека находятся в тесной связи между собой, поэтому влияние таких сбоев на фертильность очень высока.
Секреция женских половых гормонов яичниками происходит под действием гормонов гипофиза, которые, в свою очередь, регулируются гормонами гипоталамуса. Именно поэтому бесплодие и щитовидная железа тесно связаны между собой.
При их воздействии в женском организме происходит созревание ооцита и овуляция, процесс оплодотворения, прикрепление и развитие эмбриона.
Непосредственно гормоны щитовидной железы оказывают влияние на становление центральной нервной системы ребенка.
- 1 Функции
- 2 Нарушения
- 3 Гипотериоз
Прежде чем разобраться, почему щитовидная железа и бесплодие у женщин взаимодействуют, необходимо узнать, какова структура данного органа.
Располагается орган внутренней секреции на передней стенке горла. Первый вид клеток (тироциты), которые составляют структуру щитовидки, отвечают за синтез йода и тирозина. Второй вид (С-клетки) отвечают за продуцирование кальцитонина.
Контроль работы щитовидной железы так же, как и половой системы, осуществляется гормонами передней доли гипофиза, к которым относятся:
- ЛГ – лютеинизирующий гормон;
- ФСГ – фолликулостимулирующий гормон;
- ПРЛ – пролактин;
- ТТГ – тиреотропный гормон.
Работу этих гормонов контролирует гипоталамус, вырабатываемый им гормон – ТРГ.
Одним из важных гормонов, которые оказывают влияние на зачатие, беременность женщины, является ТТГ. Бесплодие и ТТГ имеют между собой тонкую грань, о которой чаще всего не подозревают женщины, поэтому не следят за его уровнем.
ТТГ – это гликопротеидный гормон, который оказывает воздействие на специальные рецепторы, расположенные в эпителиальных клетках щитовидки, что приводит к активации выработки тироксина.
Максимальная концентрация гормона в крови происходит в 2-4 часам ночи, а к 6-8 часам утра она постепенно снижается. Именно поэтому при терапии гормональными препаратами рекомендуют употреблять лекарство именно в эти часы.
К основным функциям эндокринного органа относят:
- участие в росте и развитии различных тканей и органов, в особенности ЦНС;
- регуляцию психических механизмов в организме;
- активацию окислительного процесса;
- регуляцию белкового, минерального, углеводного и липидного обменов;
- репродуктивное влияние.
Из-за нарушений в правильной выработке гормонов железы может происходить отставание в половом развитии.
Частым симптомом гипотиреоза является нарушение менструального цикла, что впоследствии становится причиной бесплодия. Другими отрицательными исходами, которые связаны с беременностью и бесплодием у женщины, становятся:
- галакторея;
- самопроизвольный выкидыш;
- аномальное развитие плода.
Не стоит забывать и об обратной связи, в процессе которой работа эстрогенов оказывает влияние на гормоны щитовидной железы. Так, у женщин старшего возраста при снижении уровня половых гормонов может развиться возрастной гипотиреоз.
В процессе обследования женщин, у которых диагностировали бесплодие, было выявлено, что у большинства (85-90%) присутствует проблема с щитовидной железой. На первом месте стоял гипотиреоз (70% от всех заболеваний).
При развитии манифестного гипотиреоза происходит нарушение в овуляции, что делает зачатие невозможным. Субклинические формы заболевания, напротив, оказывают отрицательное влияние на само вынашивание, то есть забеременеть женщина может легко, у нее будет присутствовать нормальная овуляция, но риск выкидыша очень высок.
При первичном типе происходит поражение функционального или органического типа клеток щитовидной железы. При вторичном — отмечается отсутствие воздействия гормонов, которые вырабатываются гипофизом. А при третичном — происходит развитие дефицита гормонов из-за нарушений в работе гипоталомус-гипофизарной системы.
Чаще всего диагностируется первичный тип, который характеризуется нарушениями в самой железе, возникающими из-за аутоиммунных воспалительных процессов.
Основными признаками, которые указывают на нарушения в работе щитовидки, являются:
- замедление обмена веществ;
- общая слабость;
- появление отеков;
- сухая кожа;
- прибавка в весе;
- высокое артериальное давление;
- выпадение волос.
Развитие гипотиреоза происходит из-за нехватки йода в организме, что очень актуально для большинства стран мира. При значительных увеличениях органа может произойти сдавливание нервов, трахеи, сосудов и даже пищевода. В области шеи появляется боль, ощущается инородное тело, которое затрудняет дыхание.
Лечение любого заболевания щитовидной железы происходит с помощью гормональных препаратов. В первую очередь женщине следует сдать анализ на гормоны, чтобы выяснить их точную концентрацию. На основании полученных результатов врач-эндокринолог назначает необходимую суточную дозу.
В дополнении при планировании беременности потребуется стимуляция овуляции, которая проводится специальными препаратами. На первом этапе происходит рост фолликулов до необходимого размера, после чего назначают укол ХГЧ, который дает сигнал фолликулу, и тот лопается. В результате этого яйцеклетка высвобождается.
Немаловажным аспектом становится питание женщины и ее образ жизни. Необходимо правильно питаться, избавиться от вредных привычек и лишнего веса. В рационе должно присутствовать достаточное количество йода.
Таким образом, при планировании беременности женщина в обязательном порядке должна пройти полное обследование всей своей гормональной системы.
Тоже самое рекомендовано сделать при выкидыше, замершей беременности, ведь отрицательные результаты могут происходить из-за нарушения в работе щитовидной железы. Важно помнить, что бесплодие и щитовидка связаны, и на процесс зачатия оказывает влияние не только репродуктивная система, но и эндокринная.
У женщин заболевания щитовидной железы нередко сочетаются с гинекологическими проблемами, бесплодием и невынашиванием беременности. Какие нюансы лечения для них особенно актуальны?
На вопросы читательниц отвечает эндо-кринолог, врач Эндокринологического научного центра РАМН в Москве Наталья Павловна Маколина.
«В последнее время я сильно похудела, хотя ем не так уж и мало. Беспокоят одышка, сердцебиение. И самое главное – месячные стали приходить редко, один раз в 2–3 месяца. Мы с мужем хотим ребенка, но ничего не получается. Как быть?»
Юлия, 24 года, Пензенская обл.
– Сердцебиение, снижение веса на фоне нормального или повышенного аппетита могут быть проявлением избытка гормонов щитовидной железы. Этот недуг зачастую сопровождается и нарушением ритма месячных. Вам необходима консультация гинеколога и эндокринолога.
Желательно также сделать анализ крови на содержание ТТГ. Это один из основных показателей функции щитовидной железы. Его определения достаточно для предварительной оценки активности щитовидки.
«У меня эндометриоз, аутоиммунный тиреоидит и бесплодие. Есть ли шансы на беременность?»
Светлана В., г. Новосибирск
– Гинекология и щитовидка тесно связаны. И «поломка» в одной сфере часто ведет к нарушениям в другой.
По последним данным ученых, у женщин с эндометриозом заболевания щитовидной железы встречаются чаще, чем у тех, кто гинекологически здоров. Это увеличивает риск бесплодия. Поэтому лечить вам нужно и щитовидную железу, и эндометриоз.
Современные схемы лечения позволяют поддерживать нормальный уровень гормонов щитовидной железы. А гинекологи при помощи лапароскопических методик помогают справиться с бесплодием на фоне эндометриоза. При таком комплексном подходе вероятность успеха повышается.
«Я беременна. Гинеколог назначила мне препарат йода. Но я слышала, что йод раздражает слизистую желудка. А у меня и так гастрит. Может, обойтись морской капустой и креветками?»
Симптоматика заболевания имеет место только при манифестном типе его протекания. На этом этапе формируется следующая клиническая картина:
- «Маскообразное» лицо;
- Отеки конечностей, как нижних, так и верхних;
- Постоянно сниженная температура тела, не связанная с внешними факторами;
- Ожирение;
- Замедленнее речи и охрипший голос;
- Ощущение холода;
- Сонливость, медлительность и заторможенность у пациентки;
- Ухудшение памяти;
- Выпадение волос;
- Исчезновение нервной чувствительности на некоторых частях тела;
- Гиперкератоз на локтях;
- Анемия;
- Депрессия;
- Дисфункции желчного пузыря и протоков, и т. д.
Симптоматика может протекать комплексно, формируя типичную киническую картину, или являться сочетанием только нескольких симптомов и всех перечисленных.
Для постановки диагноза используются следующие методы:
- Анализ крови на гормоны, особенно, ТТГ;
- Если ТТГ высокий или даже у верхней границы нормы, то назначают исследование крови на Т4, свободный и связанный;
- В некоторых случаях показано исследование на Т3;
- УЗИ щитовидной железы.
Именно исследование содержания уровня гормонов играет первостепенную роль в диагностике заболевания. Гормональный дисбаланс и присутствие более или менее типичной клинической картины являются достаточными основаниями для постановки такого диагноза.
Вне зависимости от типа патологии, пациенткам необходима заместительная терапия левотироксином натрия, являющимся синтетическим аналог ТТГ. Дозировка подбирается индивидуально, а препарат принимается один раз в день, натощак. При этом пить его желательно в одно и то же время, и не менее чем через 4 часа до, или 4 часа после приема других лекарств. Длительность приема также индивидуальная и зависит как от возраста, так и от состояния здоровья.
Специфическая терапия назначается беременным или планирующим беременность в ближайшее время. При субклиническом протекании болезни дозировка препарата составляет около 1 мкг на кг массы тела. При манифестном дозировка бывает чуть выше. Специфично то, что такие дозировки назначаются при беременности всегда, тогда как вне беременности их необходимо рассчитывать строго индивидуально.
Помимо этих врачебных манипуляций, женщине необходимо прикладывать определённые усилия самостоятельно:
- наладить правильное питание;
- пересмотреть образ жизни;
- устранить лишний вес и гиподинамию;
- избавиться от хронических стрессов.
Если беременность планируемая, то для её нормального течения и исключения патологии необходимо обследование эндокринной системы. Если этого не сделано, и забеременеть не удалось на протяжении года (что является нормальным сроком для наступления беременности у здоровой женщины), рекомендуется срочно обратиться к врачу и выяснять причину.
Профилактика гипотиреоза включает контроль уровня йода. Ущерб здоровью наносит не только недостаток его в организме, но и переизбыток. Поэтому употребление различных биоактивных добавок с йодом не рекомендуется при его нормальном содержании в организме.
Важно помнить, что гипотиреоз и бесплодие связаны, и процесс зачатия зависит не только от репродуктивной, но и от эндокринной системы.
источник
Заболевания щитовидной железы очень часто являются причиной бесплодия и у женщин и у мужчин.
Щитовидная железа – это орган эндокринной системы, который вырабатывает несколько гормонов. Наиболее важные из них, регулирующие практически все функции организма – трийодтиронин (Т3) и тетрайодтиронин (тироксин, Т4).
Эти гормоны влияют и на репродуктивную систему человека. Поэтому повышение или понижение активности щитовидной железы может стать причиной бесплодия.
У многих женщин не в полной мере функционирует щитовидная железа, и бесплодие наблюдается далеко не у каждой из них. Однако такие случаи бывают.
Нарушение деятельности щитовидной железы – одна из возможных причин эндокринного бесплодия.
При гипотиреозе (низком уровне тиреоидных гормонов) оно развивается, потому что:
- нарушается инактивация эстрогенов;
- нарушается регуляция образования фолликулостимулирующего гормона (ФСГ) по принципу обратной связи;
- подавляется овуляция и нарушается менструальный цикл.
Таким образом, фертильность снижается вследствие нарушения процесса созревания яйцеклетки, и виноватой в этом может быть щитовидная железа. Бесплодие у женщин в таком случае приходится лечить с использованием заместительной терапии.
Гормоны назначаются пожизненно, вне зависимости от того, собирается женщина беременеть самостоятельно, делать ЭКО, или же она вообще не планирует иметь детей.
Для выявления патологии нужно сдать анализ крови на гормоны щитовидной железы. При бесплодии в «ВитроКлиник» это исследование могут назначить женщинам, даже при отсутствии явных симптомов, указывающих на гипотиреоз или тиреотоксикоз.
Эти патологии часто протекают вообще без выраженных клинических проявлений, и только путём проведения лабораторной диагностики можно обнаружить заболевания щитовидной железы. Бесплодие в таком случае лечится с участием врача эндокринолога.
У мужчин гипотиреоз или тиреотоксикоз тоже может стать причиной нарушения фертильности. Это происходит из-за нарушения качества спермы. Но для мужчин с бесплодием анализы на гормоны щитовидной железы обязательными не являются. Во-первых, эти патологии у них встречаются значительно реже, чем у женщин. Во-вторых, заболевания щитовидной железы далеко не всегда нарушают мужскую фертильность.
Нередки случаи, когда вступать в протокол ЭКО щитовидная железа не позволяет, и процедуру приходится переносить на несколько месяцев или даже на целый год. Функция органа может быть усилена (тиреотоксикоз) или ослаблена (гипотиреоз).
Снижение функции – это более благоприятная ситуация для наступления беременности, если сравнивать эти два заболевания щитовидной железы, и ЭКО в таком случае можно будет провести уже через 1-2 месяца.
Именно столько времени потребуется, чтобы подобрать заместительную терапию тиреоидными гормонами и нормализовать уровень ТТГ в крови (гормон гипофиза, регулирующий секрецию тироксина и трийодтиронина).
Тиреотоксикоз требует более продолжительного лечения, и вступать с этим заболеванием в протокол ЭКО нельзя.
Повышенная функция щитовидной железы не всегда снижает вероятность оплодотворения, но при этом тиреотоксикоз значительно увеличивает шансы:
- неблагоприятного исхода беременности (замирание на ранних сроках);
- осложнений (фетоплацентарная недостаточность, эклампсия, отслойка плаценты);
- задержки внутриутробного развития плода.
Поэтому нужно сначала нормализовать гормональный фон, и только после этого беременеть.
Используют три метода лечения:
- Разрушение щитовидной железы радиоактивным йодом. Затем пожизненная заместительная гормональная терапия.
- Хирургическое удаление щитовидной железы. Принцип аналогичный. ЭКО без щитовидной железы можно будет сделать через год, на заместительной гормональной терапии.
- Лечение тиреостатиками. Наиболее неблагоприятный вариант для женщины, планирующей беременность, из-за больших временных затрат. Результаты лечения можно оценить только через 2 года терапии. Причем, не всегда они могут оказаться положительными.
Грамотные эндокринологи «ВитроКлиник» подбирают своим пациентам оптимальное лечение, которое направлено на нормализацию гормонального фона для естественного зачатия или получения долгожданной беременности с помощью ЭКО.
Если обнаружен узел на щитовидной железе, ЭКО проводят только после дополнительных исследований, направленных на исключение гипотиреоза и тиреотоксикоза.
Если узел больше 1 см, делают биопсию, чтобы исключить онкологию. При отсутствии злокачественных новообразований, нормальном уровне гормонов щитовидной железы и ТТГ в крови, можно вступать в протокол ЭКО.
источник
Одной из самых распространенных патологий эндокринного характера среди женщин репродуктивного возраста является диффузный или узловой зоб щитовидной железы.
Диффузный зоб представляет собой равномерное увеличение объема ткани всей железы. Если диагностируется один узел, то можно говорить об узловом зобе. Узловой зоб щитовидной железы симптомы практически никакие не дает, в этом и заключается его коварство. Заметным заболевание становится уже тогда, когда щитовидка увеличивается в размерах и начинает сдавливать расположенные рядом органы.
Только тогда узловой зоб щитовидной железы начинает проявлять такие симптомы, как хронический кашель, нередко с приступами удушья, «комок» в горле, иногда голос больного становится слегка сиплым.
Если причиной бесплодия у женщины является узловой зоб щитовидной железы, фото которого можно увидеть в сети, то пытаются установить и причину его появления; это может существенно повлиять на выбор схемы лечения. Основными причинами появления такого недуга является дефицит йода. Пациентка может проживать в районах с низким содержанием элемента йода в воде. Кроме этого, зоб может появиться в результате:
- наследственной предрасположенности;
- стресса;
- воздействия негативных факторов внешней среды.
В некоторых случаях это могут быть просто возрастные изменения на фоне наследственной предрасположенности.
Выявляют недуг на ранних стадиях чаще всего во время обследования пациента при лечении сопутствующего заболевания. Например — если женщина долго не может забеременеть. Как уже было сказано, узловой зоб щитовидной железы, симптомы которого не явны, нередко является причиной бесплодия.
Диагностируют заболевание с помощью:
- анализа крови на содержание гормонов щитовидной железы;
- тонкоигольной пункционной биопсии щитовидной железы;
- радиоизотопного сканирования;
- компьютерной томографии.
В зависимости от того, что послужило причиной заболевания, и определяется лечение. Если поставлен диагноз узловой зоб щитовидной железы, операция требуется в редких случаях. В основном специалисты приходят к выводу, что пролиферативный коллоидный зоб лечения не требует. В этом случае назначается только наблюдение динамики заболевания. Вмешательство требуется тогда, когда узел начинает стремительно расти или оказывает влияние на репродуктивную функцию.
При таком заболевании, как узловой зоб щитовидной железы, диета также может потребоваться. Например, если пациент получает медикаментозное лечение или проходит курс терапии. При лечении бесплодия врачом может быть назначена определенная строгая диета, которая во многих случаях дает положительный результат.
Лечение узлового зоба щитовидной железы осуществляется только под наблюдением врача. Если узловой зоб является причиной бесплодия, то наблюдение эндокринолога является обязательным. Медикаментозная терапия осуществляется препаратами, которые подавляют чрезмерную выработку гормона. Один из самых эффективных способов лечения узлов — введение в железу радиоактивного йода. Это помогает нормализировать работу щитовидной железы и уменьшает ее в размерах.
На ранних стадиях допускается консервативная терапия тиреостатическими лекарственными препаратами. Если лечение оказывается неэффективным и щитовидная железа продолжает расти, при этом самочувствие пациента ухудшается, то специалистом может быть принято решение о необходимости применения оперативного лечения.
Лечение узлового зоба щитовидной железы хирургическим методом заключается в удалении узлов. Такое решение целесообразно только в случае наличия злокачественной опухоли, сдавливания соседних органов вплоть до удушья, а также при наличии загрудинного зоба. В такой ситуации удаляется одна доля или вся щитовидка.
Показанием к необходимости оперативного вмешательства будет размер узла больше 3-х сантиметров. Удаляется он, как правило, малоинвазивными способами и почти не оставляет после себя шрамов.
источник