Для лечения суставов наши читатели успешно используют Око-плюс. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Близорукость — это нарушение зрения, при котором изображения предметов фокусируются не на сетчатке, как в здоровом глазу, а впереди неё. Близорукие люди нечётко различают отдалённые предметы, а для рассмотрения небольшого объекта приближают его близко к глазам. Но как улучшить зрение при близорукости, возможно ли это сделать безопасно и быстро?
Восстановление зрения при близорукости возможно для каждого
Проблема улучшения зрения при близорукости (миопии) остаётся актуальной, так как число людей с этим нарушением постоянно растёт.
Миопия может быть врождённой и приобретённой. Среди наиболее частых причин близорукости стоит выделить:
- длительные зрительные нагрузки;
- нарушение санитарных стандартов освещения рабочих мест;
- несоблюдение норм правильной осанки;
- изменения в склере, связанные со слабостью соединительной ткани, являются причиной наследственной близорукости;
- повышение глазного давления в юношеском возрасте.
Способ лечения близорукости рекомендует окулист с учётом возраста, профессии, предпочтений и финансовой обеспеченности пациента. Существуют следующие методы лечения миопии:
- очковая коррекция;
- контактная коррекция;
- лазерная коррекция;
- микрохирургические методы;
- аппаратные методы.
При близорукости используют очки с минусовыми стёклами, их должен подобрать офтальмолог. При индивидуальном заказе очков мастер готовит линзу отдельно для каждого глаза и учитывает персональное межзрачковое расстояние.
Улучшить зрение при близорукости помогает коррекция сферическими контактными линзами, которые подбирает окулист.
Различают линзы по материалу:
| Теперь вы сами можете настроить диоптрии для своих глаз.
По времени ношения линзы могут быть:
Задача лазера заключается в улучшении остроты зрения при близорукости методом изменения формы роговицы. Тончайшая часть роговицы снимается в виде лоскута, проводится коррекция лазерным лучом и роговица приобретает здоровую форму, позволяющую ей фокусировать изображение на сетчатку. При использовании методики Ласик лоскут снимается с помощью механического инструмента — микрокератома, а по методике ФемтоЛасика механический инструмент не используется, лоскут выкраивается фемтосекундным лазером. Более дорогостоящие – это персонализированные методики СуперЛасик, ФемтосуперЛасик, IQ LASIK OXYGEN. Эти методики учитывают индивидуальные особенности строения роговицы каждого пациента. Методы ФРК, ЭпиЛасик и Ласек используют у пациентов с тонкой роговицей. Минимально инвазивными считаются методики проводимые фемтосекундным лазером ReLEx SMILE и ReLEx FLEX. Используются в тех случаях, когда невозможно с помощью лазера провести коррекцию зрения. Это следующие виды операций:
С целью улучшить остроту зрения при близорукости могут быть использованы аппараты:
Ряд окулистов предлагают сохранять зрение при миопии, используя оздоровительные упражнения для глаз:
Людям, работающим за компьютером, рекомендуется установить компьютерную программу для глаз «Релакс» и использовать её два раза в день. При длительной работе можно использовать защитные компьютерные очки, которые содержат фильтры, задерживающие голубое свечение от экранов мониторов. Полезно проводить соляризацию глаз, на 1-2 минуты повернуть к солнцу закрытые глаза. При использовании достижений современной медицины и при правильной организации зрительной нагрузки каждый имеет шанс улучшить зрение при близорукости и получить зоркий взгляд.
источник
Близорукостью принято называть аномалию зрения, для которой характерна фиксация фокуса раньше чем в норме, и в результате изображение формируется перед сетчаткой (то есть не доходя до неё), а не непосредственно на ней, как должно быть в норме. Человек с таким дефектом зрения вблизи видит хорошо, а в отдалении плохо. В качестве возможного решения проблемы такой пациент может на время устранять неудобство, используя очки или линзы с соответствующими величинами оптической силы. Близорукость способна прогрессировать, если её вовремя не остановить. Это может привести к серьёзным изменениям в органе зрения, не поддающимся коррекции, вплоть до значительной или даже полной потери зрения, вследствие чего наступает частичная или полная утрата трудоспособности. Близорукость следует отличать от спазма аккомодации, который вполне успешно лечится.
При развитии любого из вариантов на глазном дне формируется не чёткое, а размытое изображение рассматриваемых на расстоянии объектов; близорукий человек видит отдалённые предметы нечётко.
В зависимости от уровня миопии пациент может испытывать непрерывную потребность в ношении очков или линз, либо временную потребность, например, только для того, чтобы разглядеть некоторые предметы на расстоянии (например, в таких ситуациях, как просмотр телепрограмм, при управлении автомобилем при работе за экраном компьютера). Известно и применяется 7 способов коррекции миопии:
При близорукости возможно развитие осложнений, особенно при несвоевременном лечении или неверной коррекции:
Человек, находящийся в молодом возрасте, при низких и средних показателях дальнозоркости может фокусировать изображение при помощи аккомодации. Чтобы на сетчатке получилось чёткое изображение, приходится усиливать рефракцию. Эту аномалию зрения имеет около 25% населения Земного шара. Значит ли это, что такой человек хорошо видит вдаль? Это совсем необязательное условие, во многих случаях дальнозоркие пациенты видят плохо как вблизи, так и вдаль. Однако люди, имеющие лишь возрастную дальнозоркость — пресбиопию, которая развивается после 45 лет, вдаль видят хорошо, ведь нарушений рефракции у них нет, и мышцы хрусталика не напряжены. Такие пациенты зачастую жалуются на головные боли и дискомфорт при выполнении работы вблизи или разглядывании близко расположенных объектов. В молодом возрасте дальнозоркость иногда может приобретать скрытую форму, ведь рефракционные возможности глаза в молодости ещё велики; проблемы со зрением человек не ощущает, но длительное напряжение глазных мышц ведёт к утомлению глаз, дискомфорту, головным болям, тошноте. По прошествии времени, с возрастом, скрытое заболевание станет явным. Если вовремя не диагностировать, в юном возрасте оно может обернуться косоглазием и амблиопией.
Пресбиопия, или возрастная разновидность дальнозоркости — это нормальное состояние для глазного яблока человека. Предотвратить появление пресбиопии нельзя, но избежать последствий возрастной дальнозоркости, таких как нечёткость зрения, головная боль и перенапряжение глаз — можно. С этой целью необходимо регулярно исследовать своё зрение, чтобы своевременно начать коррекцию дальнозоркости при помощи контактных методик, очков или хирургического лечения. Дальнозоркость может быть откорректирована при помощи как очков, так контактных линз; есть и другие методики, например, рефракционная хирургия, которая способна уменьшить или совсем устранить потребность в очках или контактных линзах при дальнозоркости. Какими бы разными по происхождению и механизмам развития ни были эти заболевания, профилактические меры для предотвращения их появления подозрительно похожи:
источник Создан неинвазивный способ долговременного восстановления зрения. Топография роговицы до и после лечения, а также виртуальное зрение, которое имитирует эффекты индуцированного изменения преломляющей силы. Близорукость, или миопия, – весьма распространённая проблема современного мира. Полвека назад в США и Европе таким недугом страдало вдвое меньше людей, чем в наши дни. В Восточной Азии порядка 70-90 процентов подростков и молодых людей близоруки. Специалисты считают, что бум близорукости вызван продолжительным пребываем людей в помещении. По некоторым оценкам, надо сказать, не самым оптимистичным, к 2020 году такой дефект зрения может затронуть примерно 2,5 миллиарда человек по всему миру, а к 2050 году число слепых в мире может увеличиться втрое. Напомним, что близорукость — это дефект зрения, при котором изображение формируется не на сетчатке глаза, а перед ней. Наиболее распространённая причина — увеличенное в длину глазное яблоко. Обычно миопия начинает проявляться в детском возрасте, когда зрительный аппарат проходит стадию быстрого роста. В этот период острота зрения часто падает, и науке пока не известны надёжные способы замедлить процессы ухудшения зрения. Самое простое решение проблемы – очки для корректировки зрения или же контактные линзы. Некоторые люди также, устав от необходимости покупки и ношения дополнительных аксессуаров, предпочитают воспользоваться рефракционной хирургией роговицы. (В этом случае длина глазного яблока уменьшается за счёт удаления части роговицы, в результате изображение вновь фокусируется на сетчатке.) Впрочем, такой метод подходит далеко не всем. Кроме того, несмотря на высокие показатели успеха подобной операции, у пациентов могут возникнуть послеоперационные осложнения, а в редких случаях происходит даже потеря зрения. Если говорить о конкретных недостатках лазерных операций по коррекции зрения (лазерного кератомилёза (LASIK) и фоторефракционной кератэктомии), то стоит вспомнить, что здесь до сих пор используется аблятивная технология. Последняя может истончить, а в некоторых случаях ослабить роговицу. (Впрочем, и с этим медики учатся бороться.) Пока к хирургическим методам вмешательства остаётся столько вопросов, учёные ищут и разрабатывают альтернативные методы восстановления зрения. Инженер Синиша Вукелич (Sinisa Vukelic) из Колумбийского университета не стал исключением: он разработал новый неинвазивный метод, позволяющий исправить зрение, как утверждается, навсегда. Результаты доклинических исследований уже показали многообещающие результаты. В новой технологии применяется фемтосекундный осциллятор – сверхбыстрый лазер, генерирующий импульсы с очень низкой энергией и высокой частотой. С его помощью можно выборочно и локализовано изменить биохимические и биомеханические свойства роговичной ткани без повреждения клеток и, соответственно, разрушения тканей. Новый метод по сути изменяет макроскопическое строение ткани. У технологии «достаточно сил», чтобы создать разрежённую плазму в заданном фокальном объёме (объёме, где сфокусирован луч лазера). При этом энергетические параметры лазера не позволяют ему причинить вред тканям, которые находятся в области, на которую он воздействует. Зачем же глазу плазма? Разрежённая плазма приводит к ионизации молекул воды в роговице. Ионизация в свою очередь порождает реактивный кислород — неустойчивую молекулу, содержащую кислород и легко реагирующую с другими молекулами в клетке. Реактивный кислород заставляет «нити» коллагена в роговице «сшиваться» (молекулы белка образуют химические связи). Выборочное внедрение с помощью лазера подобных «узлов» в коллагеновое полотно приводит к изменению механических свойств роговичной ткани в обработанных зонах. И в конечном счёте это приводит к изменениям в общей макроструктуре роговицы. Процесс является фотохимическим, и потому он не разрушает ткань, а полученные изменения не носят временный характер.
Новая технология не является хирургической процедурой. Кроме того, у неё намного меньше побочных эффектов и ограничений, чем у той же рефракционной хирургии. Например, пациенты с тонкими роговицами, синдромом сухого глаза и некоторыми другими патологиями не могут воспользоваться рефракционной хирургией.
Исследовательская группа планирует начать клинические испытания технологии к концу 2018 года. Результаты исследования, которое потенциально может привести к лечению близорукости, дальнозоркости и астигматизма, опубликовано в научном издании Nature Photonics. Ранее авторы проекта «Вести.Наука» сообщали о других инновационных способах борьбы с ухудшением зрения. В частности, прогрессирование близорукости у детей можно замедлить специальными каплями для глаз. источник Четыре типа нарушения зрения При нормальном зрении, оптическая система глаза правильно преломляет лучи света. Для того чтобы понять как происходит нарушение зрения, необходимо знать анатомию и физиологию глаза. Глаз как оптическая система в норме (видео). Расстройства зрения, как правило, возникают из-за неспособности нашего глаза преломлять правильно свет, а именно, на сетчатке глаза не точно фокусируется изображение. Существует четыре типа нарушений зрения. — это нарушение рефракции глаза, при котором изображение предметов фокусируется ЗА сетчаткой глаза. Гиперметропия возникает при значительном укорачивании глазной оси, либо роговица обладает слабой преломляющей силой. При дальнозоркости расстояние между роговицей глаза и сетчаткой слишком маленькое. Фокусировки не происходит, т.к луч света сталкивается на своем пути с сетчаткой глаза. Приведем пример из жизни. Если вы будете фокусировать на экран картинку диапроектором, а затем перемещать экран ближе к диапроектору, то вы заметите, что изображение на нем становится размытым. Так и при дальнозоркости сетчатка (экран) располагается слишком близко к зрачку. Головной мозг, воспринимая размытую картинку, дает хрусталику команду на аккомодацию (увеличение оптической силы сферы), чтобы фокус сместить вперед на сетчатку глаза. Эта «автоматическая система» работает, пока хватает эластичности хрусталика. Часто люди с дальнозоркостью не жалуются на качество зрения, так как способность к аккомодации у них вполне развита.
Способы коррекции дальнозоркости (гиперметропии): — это нарушение рефракции глаза, при котором изображение предметов формируется ПЕРЕД сетчаткой. Миопия бывает двух видов: 1) осевая — из-за увеличения длины глаза; 2) рефракционная — роговица с большой преломляющей силой. При близорукости расстояние от роговицы глаза до сетчатки слишком большое. Луч света, попадая в оптическую систему глаза, фокусируется перед сетчаткой, а затем рассеивается, что формирует размытое изображение. При фокусировке хрусталиком, размытость изображения только увеличивается. Четкость видения у близоруких людей увеличивается благодаря приближению предмета к глазам. Слабый прищур помогает рассматривать удаленные объекты, поскольку образуется малое входное отверстие для прохождения световых лучей.
Факторы риска:
Способы коррекции близорукости (миопии): – это нарушение преломления света в теле глаза, при котором изменяется сферичность роговицы (иногда хрусталика, сетчатки), соответственно, изображение предмета формируется не в виде точки, а как отрезок прямой. В нормальном состоянии оптические системы глаза (роговица, хрусталик) имеют ровную сферическую поверхность. При астигматизме поверхность дефективна. Она обладает разной кривизной по разным направлениям. Соответственно, при астигматизме в разных меридианах поверхности роговицы присутствует разная преломляющая сила и изображение предмета при прохождении световых лучей через такую роговицу получается с искажениями. Некоторые участки изображения могут фокусироваться на сетчатке, другие — «за» или «перед» ней (бывают и более сложные случаи). В результате вместо нормального изображения человек видит искаженное, в котором одни линии четкие, другие — размытые. Представить это можно, посмотрев на свое искаженное отражение в овальной чайной ложке. Считается, что примерно одна шестая часть населения всего мира страдает от астигматизма разной степени выраженности. Астигматизм до 0,5 DD («функциональный», врожденный) встречается у многих людей и почти не влияет на остроту зрения. Никакие коррекционные мероприятия не проводятся. При астигматизме в 1DD и выше ощущается сильный зрительный дискомфорт. Необходима коррекция нарушения, иначе возможно ухудшение зрения и развитие косоглазия. По характеру изменения рефракции астигматизм различают:
Способы коррекции астигматизма: — это такое нарушение рефракции, при котором человек теряет возможность видеть объекты на разном расстоянии, вследствие старения хрусталика. Пресбиопии подвержены все взрослые люди в возрасте от 40–50 лет. В связи с естественными возрастными изменениями уплотняется ядро хрусталика, он теряет прозрачность и, как следствие, нарушается способность правильно преломлять свет. Также ослабевает цилиарная мышца, отвечающая за фокусировку хрусталика.
Дальнозоркие люди раньше ощущают проявления пресбиопии, чем другие. Люди с близорукостью, особенно неглубокой (от -1 до -2 DD), имеют самое выгодное положение. Небольшой минус компенсирует нарушение фокусировки и смещает момент начала использования очков для чтения вблизи. Людям с более глубокой близорукостью (от -3 до -5 DD), вероятно, плюсовые очки вообще не понадобятся, они будут использовать только линзы для зрения в даль.
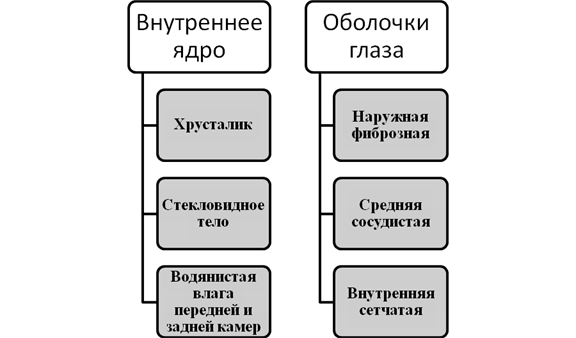
источник 1.Что такое близорукость? В какой части глаза фокусируется изображение у близорукого человека? Чем различаются врождённая и приобретённая формы близорукости? 1) близорукость — это заболевание органов зрения, при котором человек плохо различает удалённые предметы; 2) у близорукого человека изображение предметов возникает перед сетчаткой; 3) при врождённой близорукости изменяется форма глазного яблока (удлиняется); 4) приобретенная близорукость связана с изменением (увеличением) кривизны хрусталика. 2.Почему вспашка почвы улучшает условия жизни культурных растений? Элементы ответа: 1)способствует уничтожению сорняков и ослабляет конкуренцию с культурными растениями; 2) способствует снабжению растений водой и минеральными веществами; 3) увеличивает поступление кислорода к корням 3.Какие признаки характерны для моховидных растений? Элементы ответа: 1) большинство мхов — листостебельные растения, некоторые из них имеют ризоиды; 2) размножаются мхи как половым, так и бесполым путём с чередованием поколений: полового (гаметофит) и бесполого (спорофит); 3) взрослое растение мха — половое поколение (гаметофит), а коробочка со спорами — бесполое (спорофит); 4) оплодотворение происходит при наличии воды. 4.Какие особенности строения характерны для представителей типа Хордовых? Элементы ответа: 1) внутренний осевой скелет; 2) нервная система в виде трубки на спинной стороне тела; 3) щели в пищеварительной трубке. 5.Почему бактерии нельзя отнести к эукариотам? Элементы ответа: 1) в их клетках ядерное вещество представлено одной кольцевой молекулой ДНК и не отделено от цитоплазмы; 2) не имеют митохондрий, комплекса Гольджи, ЭПС; 3) не имеют специализированных половых клеток, отсутствуют мейоз и оплодотворение. 6.Чем отличаются по строению бактериальные клетки от клеток организме других царств живой природы? Укажите не менее трёх отличий. Элементы ответа: 1) отсутствует оформленное ядро, ядерная оболочка; 2) отсутствует ряд органоидов: митохондрии, ЭПС, комплекс Гольджи и др. 3) имеют одну кольцевую хромосому. 7.В чём проявляется усложнение кровеносной системы земноводных по сравнению с рыбами? Элементы ответа: 1) сердце становится трёхкамерным; 2) появляется второй круг кровообращения; 3) в сердце содержится венозная и смешанная кровь. 8.Каким образом происходит газообмен в лёгких и тканях у млекопитающих? Чем обусловлен этот процесс? Элементы ответа: 1) в основе газообмена лежит диффузия, которая обусловлена разницей концентрации газов (парциального давления) в воздухе альвеол и в крови; 2) кислород из области высокого давления в альвеолярном воздухе поступает в кровь, а углекислый газ из области высокого давления в крови поступает в альвеолы; 3) в тканях кислород из области высокого давления в капиллярах поступает в межклеточное вещество и далее в клетки органов. Углекислый газ области высокого давления в межклеточном веществе поступает в кровь 9.Что представляет собой плод? Каково его значение в жизни растений и животных? Элементы ответа: 1) плод — генеративный орган покрытосеменных растений; 2) содержит семена, с помощью которых происходит размножение и расселение растений; 3) плоды растений — пища для животных. studopedia.org — Студопедия.Орг — 2014-2019 год. Студопедия не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования (0.002 с) . источник Афферентного проводящего пути 3) зоны коры, куда проецируется данный вид чувствительности— И. Павлов назвал анализатором. В современной научной литературе анализатор чаще называют сенсорной системой. В корковом конце анализатора происходят анализ и синтез полученной информации. Зрительная сенсорная система Орган зрения — глаз — состоит из глазного яблока и вспомогательного аппарата. Из глазного яблока выходит зрительный нерв, соединяющий его с головным мозгом. Глазное яблоко имеет форму шара, более выпуклого спереди. Оно лежит в полости глазницы и состоит из внутреннего ядра и окружающих его трех оболочек: наружной, средней и внутренней (рис. 1). Рис. 1. Горизонтальный разрез глазного яблока и механизм аккомодации (схема) [Косицкий Г. И., 1985]. В левой половине хрусталик (7) уплощен при рассматривании далекого предмета, а справа он стал более выпуклым за счет аккомодационного усилия при рассматривании близкого предмета 1 — склера; 2 — сосудистая оболочка; 3 — сетчатка; 4 — роговица; 5 — передняя камера; 6 — радужка; 7 — хрусталик; 8 — стекловидное тело; 9 — ресничная мышца, ресничные отростки и ресничная связка (циннова); 10 — центральная ямка; 11 — зрительный нерв ГЛАЗНОЕ ЯБЛОКО Наружная оболочка называется волокнистой, или фиброзной. Задний отдел ее представляет белочную оболочку, или склеру, которая защищает внутреннее ядро глаза и помогает сохранить его форму. Передний отдел представлен более выпуклой прозрачной роговицей, через которую в глаз проникает свет. Средняя оболочка богата кровеносными сосудами и потому называется сосудистой. В ней выделяют три части: переднюю – радужку среднюю — ресничное тело заднюю — собственно сосудистую оболочку. Радужка имеет форму плоского кольца, цвет ее может быть голубой, зеленовато-серый или коричневый в зависимости от количества и характера пигмента. Отверстие в центре радужки — зрачок — способно суживаться и расширяться. Величину зрачка регулируют специальный глазные мышцы, расположенные в толще радужки: сфинктер (суживатель) зрачка и дилататор зрачка, расширяющий зрачок. Кзади от радужки находится ресничное тело — круговой валик, внутренний край которого имеет ресничные отростки. В нем заложена ресничная мышца, сокращение которой через специальную связку передается на хрусталик и он меняет свою кривизну. Собственно сосудистая оболочка — большая задняя часть средней оболочки глазного яблока, содержит черный пигментный слой, который поглощает свет. Внутренняя оболочка глазного яблока называется сетчаткой, или сетчатой оболочкой. Это светочувствительная часть глаза, которая покрывает изнутри сосудистую оболочку. Она имеет сложное строение. В сетчатке находятся светочувствительные рецепторы — палочки и колбочки. Внутреннее ядро глазного яблока составляют хрусталик, стекловидное тело и водянистая влага передней и задней камер глаза. Хрусталик имеет форму двояковыпуклой линзы, он прозрачен и эластичен, расположен позади зрачка. Хрусталик преломляет входящие в глаз световые лучи и фокусирует их на сетчатке. В этом ему помогают роговица и внутриглазные жидкости. При помощи ресничной мышцы хрусталик меняет свою кривизну, принимая форму, необходимую то для «дальнего», то для «ближнего» видения. Позади хрусталика находится стекловидное тело — прозрачная желеобразная масса. Полость между роговицей и радужкой составляет переднюю камеру глаза, а между радужкой и хрусталиком — заднюю камеру. Они заполнены прозрачной жидкостью — водянистой влагой и сообщаются между собой через зрачок. Внутренние жидкости глаза находятся под давлением, которое определяют как внутриглазное давление. При повышении его могут возникнуть нарушения зрения. Повышение внутриглазного давления является признаком тяжелого заболевания глаз — глаукомы. Вспомогательный аппарат глаза состоит из защитных приспособлений, слезного и двигательного аппарата. К защитным образованиям относятся брови, ресницы и веки. Брови предохраняют глаз от пота, стекающего со лба. Ресницы, находящиеся на свободных краях верхнего и нижнего века, защищают глаза от пыли, снега, дождя. Основу века составляет соединительнотканная пластинка, напоминающая хрящ, снаружи она покрыта кожей, а изнутри — соединительной оболочкой — конъюнктивой. С век конъюнктива переходит на переднюю поверхность глазного яблока, за исключением роговицы. При сомкнутых веках образуется узкое пространство между конъюнктивой век и конъюнктивой глазного яблока — конъюнктивальный мешок. Слезный аппарат представлен слезной железой и слезовыводящими путями. Слезная железа занимает ямку в верхнем углу латеральной стенки глазницы. Несколько ее протоков открывается в верхний свод конъюнктивального мешка. Слеза омывает глазное яблоко и постоянно увлажняет роговицу. Движению слезной жидкости в сторону медиального угла глаза способствуют мигательные движения век. Во внутреннем углу глаза слеза скапливается в виде слезного озера, на дне которого виден слезный сосочек. Отсюда через слезные точки (точечные отверстия на внутренних краях верхнего и нижнего век) слеза попадает сначала в слезные канальцы, а затем в слезный мешок. Последний переходит в носослезный проток, по которому слеза попадает в полость носа. Двигательный аппарат глаза представлен шестью мышцами. Мышцы начинаются от сухожильного кольца вокруг зрительного нерва в глубине глазницы и прикрепляются к глазному яблоку. Выделяют четыре прямые мышцы глазного яблока (верхняя, нижняя, латеральная и медиальная) и две косые мышцы (верхняя и нижняя). Мышцы действуют таким образом, что оба глаза движутся совместно и направлены в одну и ту же точку. От сухожильного кольца начинается также мышца, поднимающая верхнее веко. Мышцы глаза исчерченные и сокращаются произвольно. Физиология зрения Светочувствительные рецепторы глаза (фоторецепторы) — колбочки и палочки, располагаются в наружном слое сетчатки. Фоторецепторы контактируют с биполярными нейронами, а те в свою очередь — с ганглиозными. Образуется цепочка клеток, которые под действием света генерируют и проводят нервный импульс. Отростки ганглиозных нейронов образуют зрительный нерв. По выходе из глаза зрительный нерв делится на две половины. Внутренняя перекрещивается и вместе с наружной половиной зрительного нерва противоположной стороны направляется к латеральному коленчатому телу, где расположен следующий нейрон, заканчивающийся на клетках зрительной зоны коры в затылочной доле полушария. Часть волокон зрительного тракта направляется к клеткам ядер верхних холмиков пластинки крыши среднего мозга. Эти ядра, так же как и ядра латеральных коленчатых тел, представляют собой первичные (рефлекторные) зрительные центры. От ядер верхних холмиков начинается тектоспинальный путь, за счет которого осуществляются рефлекторные ориентировочные движения, связанные со зрением. Ядра верхних холмиков также имеют связи с парасимпатическим ядром глазодвигательного нерва, расположенным под дном водопровода мозга. От него начинаются волокна, входящие в состав глазодвигательного нерва, которые иннервируют сфинктер зрачка, обеспечивающий сужение зрачка при ярком свете (зрачковый рефлекс), и ресничную мышцу, осуществляющую аккомодацию глаза. Адекватным раздражителем для глаза является свет — электромагнитные волны длиной 400 — 750 нм. Более короткие — ультрафиолетовые и более длинные — инфракрасные лучи глазом человека не воспринимаются. Преломляющий световые лучи аппарат глаза — роговица и хрусталик, фокусирует изображение предметов на сетчатке. Луч света проходит через слой ганглиозных и биполярных клеток и достигает колбочек и палочек. В фоторецепторах различают наружный сегмент, содержащий светочувствительный зрительный пигмент (родопсин в Галочках и йодопсин в колбочках), и внутренний сегмент, в котором находятся митохондрии. Наружные сегменты погружены в черный пигментный слой, выстилающий внутреннюю поверхность глаза. Он уменьшает отражение света внутри глаза и участвует в обмене веществ рецепторов. В сетчатке насчитывают около 7 млн. колбочек и примерно 130 млн. палочек. Более чувствительны к свету палочки, их называют аппаратом сумеречного зрения. Колбочки, чувствительность к свету которых в 500 раз меньше,- это аппарат дневного и цветового видения. Цветоощущение, мир красок доступен рыбам, амфибиям, рептилиям и птицам. Доказывается это возможностью выработать у них условные рефлексы на различные цвета. Не воспринимают цвета собаки и копытные животные. Вопреки прочно установившемуся представлению, что быки очень не любят красный цвет, в опытах удалось доказать, что они не могут отличить зеленого, синего и даже черного от красного. Из млекопитающих только обезьяны и люди способны воспринимать цвета. Колбочки и палочки распределены в сетчатке неравномерно. На дне глаза, напротив зрачка, находится так называемое пятно, в центре его есть углубление — центральная ямка — место наилучшего видения. Сюда фокусируется изображение при рассматривании предмета. В центральной ямке имеются только колбочки. По направлению к периферии сетчатки количество колбочек уменьшается, а число палочек возрастает. Периферия сетчатки содержит только палочки. Недалеко от пятна сетчатки, ближе к носу, расположено слепое пятно. Это место выхода зрительного нерва. В этом участке нет фоторецепторов, и оно не принимает участия в зрении. Построение изображения на сетчатке. Луч света достигает сетчатки, проходя через ряд преломляющих поверхностей и сред: роговицу, водянистую влагу передней камеры, хрусталик и стекловидное тело. Лучи, исходящие из одной точки внешнего пространства, должны быть сфокусированы в одну точку на сетчатке, только тогда возможно ясное видение. Изображение на сетчатке получается действительное, перевернутое и уменьшенное. Несмотря на то что изображение перевернуто, мы воспринимаем предметы в прямом виде. Это происходит потому, что деятельность одних органов чувств проверяется другими. Для нас «низ» там, куда направлена сила земного притяжения. Острота зрения. Остротой зрения называется способность глаза видеть раздельно две точки. Нормальному глазу это доступно, если величина их изображения на сетчатке равна 4 мкм, а угол зрения составляет 1 мин. При меньшем угле зрения ясного видения не получается, точки сливаются. Остроту зрения определяют по специальным таблицам, на которых изображены 12 рядов букв. С левой стороны каждой строки написано, с какого расстояния она должна быть видна человеку с нормальным зрением. Испытуемого помещают на определенном расстоянии от таблицы и находят строку, которую он прочитывает без ошибок. Острота зрения увеличивается при яркой освещенности и очень низка при слабом свете. Поле зрения. Все пространство, видимое глазу при неподвижно устремленном вперед взоре, называют полем зрения. Различают центральное (в области желтого пятна) и периферическое зрение. Наибольшая острота зрения в области центральной ямки. Здесь только колбочки, диаметр их небольшой, они тесно примыкают друг к другу. Каждая колбочка связана с одним биполярным нейроном, а тот в свою очередь — с одним ганглиозным, от которого отходит отдельное нервное волокно, передающее импульсы в головной мозг. Периферическое зрение отличается меньшей остротой. Это объясняется тем, что на периферии сетчатки колбочки окружены палочками и каждая уже не имеет отдельного пути к мозгу. Группа колбочек заканчивается на одной биполярной клетке, а множество таких клеток посылает свои импульсы к одной ганглиозной. В зрительном нерве примерно 1 млн. волокон, а рецепторов в глазу около 140 млн. Периферия сетчатки плохо различает детали предмета, но хорошо воспринимает их движения. Боковое зрение имеет большое значение для восприятия внешнего мира. Для водителей различного вида транспорта нарушение его недопустимо. Поле зрения определяют при помощи особого прибора — периметра (рис. 133), состоящего из полукруга, разделенного на градусы, и подставки для подбородка. Испытуемый, закрыв один глаз, вторым фиксирует белую точку в центре дуги периметра впереди себя. Для определения границ поля зрения по дуге периметра, начиная от ее конца, медленно продвигают белую марку и определяют тот угол, под которым она видна неподвижным глазом. Поле зрения наибольшее кнаружи, к виску — 90°, к носу и кверху и книзу — около 70°. Можно определить границы цветового зрения и при этом убедиться в удивительных фактах: периферические части сетчатки не воспринимают цвета; цветовые поля зрения не совпадают для различных цветов, самое узкое имеет зеленый цвет. Аккомодация. Глаз часто сравнивают с фотокамерой. В нем имеется светочувствительный экран — сетчатка, на которой с помощью роговицы и хрусталика получается четкое изображение внешнего мира. Глаз способен к ясному видению равноудаленных предметов. Эта его способность носит название аккомодации. Преломляющая сила роговицы остается постоянной; тонкая, точная фокусировка идет за счет изменения кривизны хрусталика. Эту функцию он выполняет пассивно. Дело в том, что хрусталик находится в капсуле, или сумке, которая через ресничную связку прикреплена к ресничной мышце. Когда мышца расслаблена, связка натянута, она тянет капсулу, которая сплющивает хрусталик. При напряжении аккомодации для рассматривания близких предметов, чтения, письма ресничная мышца сокращается, связка, натягивающая капсулу, расслабляется и хрусталик в силу своей эластичности становится более круглым, а его преломляющая сила увеличивается. С возрастом эластичность хрусталика уменьшается, он отвердевает и утрачивает способность менять свою кривизну при сокращении ресничной мышцы. Это мешает четко видеть на близком расстоянии. Старческая дальнозоркость (пресбиопия) развивается после 40 лет. Исправляют ее с помощью очков — двояковыпуклых линз, которые надевают при чтении. Аномалия зрения. Встречающаяся у молодых аномалия чаще всего является следствием неправильного развития глаза, а именно его неправильной длины. При удлинении глазного яблока возникает близорукость (миопия), изображение фокусируется впереди сетчатки. Отдаленные предметы видны неотчетливо. Для исправления близорукости пользуются двояковогнутыми линзами. При укорочении глазного яблока наблюдается дальнозоркость (гиперметропия). Изображение фокусируется позади сетчатки. Для исправления требуются двояковыпуклые линзы (рис. 134). Нарушение зрения, называемое астигматизмом, возникает в случае неправильной кривизны роговицы или хрусталика. При этом изображение в глазу искажается. Для исправления нужны цилиндрические стекла, подобрать которые не всегда легко. Адаптация глаза. При выходе из темного помещения на яркий свет мы вначале ослеплены и даже можем испытывать боль в глазах. Очень быстро эти явления проходят, глаза привыкают к яркому освещению. Уменьшение чувствительности рецепторов глаза к свету называется адаптацией. При этом происходит выцветание зрительного пурпура. Заканчивается световая адаптация в первые 4 — 6 мин. При переходе из светлого помещения в темное происходит темновая адаптация, продолжающаяся более 45 мин. Чувствительность палочек при этом возрастает в 200 000 — 400 000 раз. В общих чертах это явление можно наблюдать при входе в затемненный кинозал. Для изучения хода адаптации существуют специальные приборы — адаптомеры. Не нашли то, что искали? Воспользуйтесь поиском: Лучшие изречения: Сдача сессии и защита диплома — страшная бессонница, которая потом кажется страшным сном. 8612 — 195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь. Отключите adBlock! источник Близорукость – это дефект зрения, который в профессиональной медицинской терминологии называется миопия. Термин миопия происходит от греческого myops — щурящий глаза. По статистике близорукостью страдает каждый третий человек на Земле. Эта патология рефракции глаза проявляется снижением остроты зрения вдаль. Близорукие люди плохо видят удаленные объекты, но хорошо видят объекты, расположенные на близком расстоянии. В подавляющем большинстве случаев близорукость обусловлена несоответствием преломляющей силы оптической системы глаза длине его оси. При миопии параллельные лучи света, попадающие в глаз, фокусируются перед сетчаткой, а не на ее поверхности, как это происходит в здоровом глазу. В зависимости от причин, по которым это происходит, миопия классифицируется следующим образом: Миопия бывает врожденной или приобретенной. Врожденная миопия встречается редко, но является, как правило, осложненной, то есть, сопровождается аномалиями развития глаза и слабовидением (амблиопией) при отсутствии коррекции в период развития глаза ребенка или патологией, не поддающейся лечению. Приобретенная миопия за последние годы стала встречаться все чаще, во многих случаях в силу ряда причин (например, в период роста организма) она может прогрессировать, приводя к дальнейшему ухудшению зрения. Близорукость признают прогрессирующей, если снижение зрения с каждым годом происходит на одну и больше диоптрий. Выделяют три степени миопии: слабая — до 3 диоптрий, средняя — от 3,25 до 6 диоптрий и высокая степень — свыше 6 диоптрий. Степень миопии определяет количество диоптрий, на которое нужно уменьшить преломляющую силу глаза, чтобы он стал эмметропичным. Обычно близорукость развивается при усиленном росте глазного яблока, поэтому прогрессирование миопии наблюдается, в основном, среди детей младшего возраста, а средний возраст, когда процесс стабилизируется, составляет приблизительно 18-20 лет. Развитию близорукости способствует напряженная зрительная работа на близком расстоянии, чем объясняется весьма распространенное ухудшение зрения у детей в начальных классах школы. Некоторые научные исследования подтверждают взаимосвязь избыточного напряжения аккомодации с прогрессированием близорукости. Их результаты лежат в основе выводов о том, что привычно избыточное напряжение аккомодации стимулирует развитие у ребенка ложной близорукости, при отсутствии своевременного лечения переходящей в истинную. В последние годы продолжающееся увеличение объема зрительной работы, в том числе и с использованием дисплейного оборудования (компьютеры, электронные книги, мобильные телефоны и т.д.) привело к росту количества пациентов со спазмом аккомодации. По мнению многих офтальмологов, длительное его наличие способствует росту передне-заднего размера глазного яблока и истинной миопизации глаза. Физиологическая близорукость не приводит в дальнейшем к значительной потере остроты зрения, но если процесс не стабилизируется и глазное яблоко продолжает расти, возникает миопическая болезнь. С самой большой интенсивностью миопия прогрессирует у учащихся — обычно на стадии максимальных нагрузок на зрение, которые происходят параллельно с ростом организма. Миопия высокой степени и особенно миопическая болезнь — это серьезное заболевание, приводящее к патологическим изменениям в сосудистой и сетчатой оболочках глаза, предрасполагающим к таким осложнениям, как отслойка сетчатки, глаукома, что может привести к полной потере зрения. Профилактика миопии и её прогрессирования имеет первостепенное значение, тем более, что данная патология приводит к снижению зрения в трудоспособном возрасте, а это влечет крайне негативные социально-экономические последствия. В последнее время быстро растет распространённость миопии среди молодых людей в странах Азии (в частности, Гонконг, Тайвань, Сингапур), где ей подвержены 80-90% школьников. Для сравнения: в США и странах Европы эта цифра значительно меньше, но тоже высока — 20-50%. В последние годы отмечается рост заболеваемости миопией у школьников: более, чем у 50% выпускников средних школ и гимназий России в настоящее время регистрируют миопическую рефракцию. Раннее начало заболевания может свидетельствовать о повышенном риске развития миопии высокой степени. Первыми признаками близорукости являются прищуривание, низкий наклон головы, стремление ребенка садиться поближе к телевизору. При работе на близком расстоянии может возникать боль в глазах, головная боль. Крайне важно своевременно выявлять проблемы со зрением, с момента начала учебы ребенка в школе желательно ежегодно проверять остроту зрения и при её снижении вовремя начинать лечение. Наследственность. Существуют разные гипотезы о механизмах развития и прогрессирования осевой миопии. К предполагаемым причинам относят избыточную аккомодацию, несогласованный рост глазных яблок в ответ на длительную зрительную работу вблизи. Данные некоторых исследований указывают на наличие генетического компонента среди факторов раннего начала миопии. Например, установлено, что риск возникновения миопии у ребёнка близоруких родителей возрастает. У таких детей, даже если они не страдают миопией, длина глазного яблока больше, чем у их сверстников, имеющих родителей-эмметропов. При этом миопическая рефракция у них может и не определяться, так как увеличение передне-заднего размера глаз компенсируется преломляющими средами и структурами глаза (роговица, водянистая влага и стекловидное тело, хрусталик). Вероятность наследования миопии в данном случае составляет 50-92%. Но так и не выявлены гены, структурная мутация в которых предположительно является причиной миопии или позволяет оценить семейный риск заболеваемости, а имеющиеся данные противоречивы. Механизм генетического наследования и регулирования данного заболевания многофакторный и сложный, и все еще остаётся до конца не выясненным. Внутриглазное давление. По одной из гипотез, увеличение размеров глаза при миопии может быть связано с повышенным ВГД. Ее сторонники утверждают, что дети с миопией имеют более высокое ВГД, чем их ровесники с эмметропией. Но это мнение не подтверждено убедительными доказательствами. Предполагается, что избыточная аккомодация или конвергенция также могут повышать ВГД, воздействие которого на склеру приводит к удлинению переднезадней оси глаза. Однако исследования показали, что у пациентов при рассматривании предметов вблизи, то есть, при аккомодировании, внутриглазное давление не изменяется или даже понижается. Аккомодация. Высказываются противоположные мнения относительно влияния аккомодационной способности глаза на прогрессирование миопии. Одни офтальмологи считают, что ее снижение может способствовать неконтролируемому росту глазного яблока. В таком случае ношение плюсовых очков при работе вблизи, облегчая работу глаза, препятствует дальнейшему развитию миопии. Другие, напротив, винят в этом видят причину в избыточном объёме аккомодации. Тогда ношение положительной коррекции для работы вблизи может только усугубить ситуацию. Большая задержка аккомодационного ответа также может быть связана с развитием близорукости. Она определяется при проведении скиаскопии. Задержка аккомодационного ответа — это разность в диоптриях между расстоянием от глаза до объекта и расстоянием, на котором нейтрализуется световой рефлекс. Приемлемой считается задержка аккомодационного ответа до 0,75 дптр. Например, при рассматривании объекта с расстояния 25 см пациенту требуется аккомодация в 4 дптр, а рефлекс нейтрализуется с расстояния 33 см до глаза пациента, то есть глаз аккомодирует только в 3 дптр. Задержка аккомодационного ответа в данном случае составляет 1 дптр. Коррекция. Существует мнение, что в случае, когда отсутствует оптическая коррекция миопии и тем самым ухудшается качество зрительного изображения, может развиваться так называемая «депривационная миопия» (от лат. deprivatio — потеря, лишение). В то же время, некоторые учёные утверждают, что коррекция миопии в детском возрасте может вызывать компенсаторный патологический рост глазного яблока. Дефокусировка. Как известно, младенцы в норме имеют гиперметропическую рефракцию около 3-4 дптр. Главный фокус в этом случае находится за сетчаткой, что является одной из причин невысокой остроты зрения у маленьких детей. В ответ на имеющийся оптический дефокус глаз начинает расти, чтобы попадающие в него световые лучи фокусировались в нужном месте на сетчатке — в макуле. При этом рефракция изменяется в сторону эмметропии — происходит эмметропизация. Имеются убедительные доказательства компенсаторного роста глазного яблока в ответ на так называемый ленс-индуцированный дефокус у различных видов животных, у которых он достигался искусственным созданием гиперметропии или миопии. Миопический дефокус, при котором зрительный образ формируется перед сетчаткой, вызывает торможение роста глазного яблока у животных, однако у человека он не замедляет, а, наоборот, ускоряет прогрессирование миопии. Поверхность роговицы у человека не имеет идеально сферической формы и равномерной толщины на всех участках. Это может приводить к дефокусировке зрительных образов не только в центральной области сетчатки (макуле), но и в периферической её части (периферическая ретинальная дефокусировка). Существует гипотеза, что эти периферические аметропии/аберрации также играют роль в развитии и прогрессировании миопии. Последние исследования на животных показали, что наличие визуального сигнала от фовеа может быть не столь важным для нормального роста глазного яблока, как от периферической части сетчатки, способной регулировать процесс эмметропизации и вызывать миопию в ответ на неправильный зрительный сигнал. Коррекция периферических аберраций может быть достигнута специально разработанными контактными линзами или при помощи ортокератологии. В настоящее время ведутся исследования для определения оптимального периферического миопического дефокуса, что поможет сделать лечение, применяемое для его коррекции, более целенаправленным. Окружающая среда. Большинство учёных соглашается, что факторы окружающей среды способствуют развитию миопии. По данным исследований, у детей, проводивших больше времени на открытом воздухе, реже наблюдалась миопическая рефракция, а проживающие в городах были более подвержены риску развития близорукости, чем живущие в пригороде. Оказалось, что это может играть даже более существенную роль, чем занятия физкультурой или спортом. Несмотря на катастрофическое распространение миопии в мире, методов лечения этого заболевания на данный момент не существует. Все известные средства направлены лишь на замедление прогрессирования близорукости, но ни одно из них не способно вернуть эмметропическую рефракцию глазу или хотя бы остановить прогрессирование. Поэтому в настоящее время близорукость входит в число важнейших социально-биологических проблем, а поиск возможностей стабилизации миопии является одной из главных задач офтальмологии. Для ее решения используются различные методы, которые можно разделить на следующие категории: Поскольку близорукость формируется, как правило, в детском возрасте, самое пристальное внимание уделяется, прежде всего, ее профилактике и предупреждению прогрессирования у детей и подростков. Проводятся обследования, назначаются оптическая коррекция, медикаментозное, физиотерапевтическое и хирургическое лечение. Все эти методы направлены на остановку развития близорукости, сохранение хороших зрительных функций и профилактику осложнений со стороны сетчатки. Нельзя оставлять без внимания прогрессирующую близорукость, так как со временем она может привести к необратимым изменениям центральных отделов сетчатки и ощутимому снижению зрения. Поэтому необходимо не реже двух раз в год проходить осмотр у офтальмолога, с проверкой глазного дна. На результатах этих осмотров будет основываться выбор методов лечения. Одним из простейших методов замедления прогрессирования миопии может оказаться увеличение времени пребывания детей на открытом воздухе. Хотя механизм действия его пока не изучен, этот способ может быть рекомендован в качестве профилактики развития миопии. Бифокальные и мультифокальные очки. Высказывалось предположение, что бифокальные или мультифокальные очки, обеспечивающие чёткое видение на различных дистанциях, могут уменьшить ретинальный дефокус и замедлить прогрессирование миопии. В клинических испытаниях в США, Финляндии, Дании проверялись различные степени аддидации от +1,0 до +2,0 дптр, а выборка составляла от 32 до 240 пациентов. Ни в одном исследовании не было отмечено значимого снижения степени прогрессирования миопии. Прогрессивные очки имеют более привлекательный вид в сравнении с бифокальными, а также дают возможность хорошо видеть на различных дистанциях. Исследование СОМЕТ (Сorrection of Myopia Evaluation Trial), в котором участвовали 469 детей разной национальности в возрасте 6-11 лет, выявило статистически достоверное, но клинически не значимое снижение прогрессирования миопии на 0,2±0,08 дптр за три года. Основной эффект наблюдался в первый год ношения очков. Дополнительный анализ показал, что более значимый эффект отмечался у детей с большей задержкой аккомодации в комбинации с эзофорией вблизи (0,64±0,21 дптр), чрезмерным приближением текста к глазам при чтении (0,44±0,20 дптр) или исходной малой степенью миопии (0,48±0,15 дптр). Таким образом, клинические исследования по использованию бифокальных и прогрессивных очков дали отрицательные результаты. Их применение не имеет доказанной эффективности в замедлении прогрессирования миопии. Более того, при назначении бифокальных и прогрессивных очков пациенты могут сталкиваться с трудностями в адаптации к ношению линз такого дизайна. Вместе с тем, ношение правильно подобранной оптической коррекции зачастую значительно улучшает качество зрения. Режим ношения очков. Режим ношения очков может варьироваться от постоянного ношения до использования их только для рассматривания объектов на определённом расстоянии. Проведенное в Финляндии исследование, в котором участвовали 240 школьников 9-11 лет, показало, что различия в изменении рефракции за три года были незначительными как среди тех, кто носил очки постоянно или для дали, так и среди не носивших их вообще. Такие же результаты получили и учёные из США после трехлетнего наблюдения за 43 пациентами с миопией. При этом сравнивались группы носивших очки постоянно, носивших их вначале только для зрения вдаль, а затем перешедших на постоянный режим ношения, носивших очки только для зрения вдаль, а также вообще не пользовавшихся очковой коррекцией. Эти данные позволяют сделать вывод, что режим ношения очков не влияет на прогрессирование миопии. Контактные линзы. По результатам одного простого слепого рандомизированного клинического исследования в США не было получено статистически достоверной разницы в замедлении миопии у носивших мягкие контактные линзы (МКЛ) (прогрессирование составило 0,36 дптр/год) и монофокальные очки (0,3 дптр/год). Недостатком этих исследований было то, что измерение аномалий рефракции проводилось без циклоплегии, а 26% отобранных пациентов были исключены из анализа. Результаты трёхлетнего исследования воздействия ношения жёстких газопроницаемых контактных линз (ЖГПЛ) на прогрессирование миопии в сравнении с МКЛ показали статистически значимую разницу. Увеличение в группе ЖГПЛ составило 1,56±0,95 дптр, а в группе МКЛ — 2,19±0,89 дптр. Наибольший эффект отмечался в первый год ношения линз. Кривизна роговицы была значительно меньше у использовавших ЖГПЛ (0,62+0,6 дптр), чем у пользовавшихся МКЛ (0,88±0,57 дптр). Однако различий в изменении передне-заднего размера глаз в обеих группах выявлено не было. Это позволило прийти к выводам, что эффект замедления миопии был связан, в основном, с уплощением роговицы, состояние которой обратимо после отмены ЖГПЛ, а само их ношение к стабилизации миопии не приводит. Хотя отдельные сообщения говорят о том, что применение МКЛ приводит к усилению прогрессирования миопии (так называемый феномен «наползания миопии»), клинические исследования дают основания для вывода об отсутствии существенного различия в ее прогрессировании между носившими МКЛ и очки. Ношение контактных линз имеет свои преимущества в сравнении с очками. Они лучше обеспечивают периферическое зрение, не заметны для окружающих, дают большую свободу действий. Однако ношение контактных линз связано с определенными затруднениями, когда речь идет о детях, а нарушение правил их использования может повлечь за собой развитие инфекционных и аллергических осложнений. Ортокератология. Суть методики заключается в надевании на ночь контактной линзы особой формы, что приводит к уплощению роговицы и обеспечению чёткого зрения в течение дня без очков или контактных линз. Предполагается, что замедление прогрессирования миопии происходит вследствие создания периферического ретинального миопического дефокуса. В результате ношения ортокератологических (ОК) линз происходит уплощение роговицы в центральной зоне, что увеличивает количество сферических аберраций. Они, в свою очередь, позволяют фокусироваться изображению объектов центрального зрения в области фовеа, в то время, как изображение предметов на периферии фокусируется перед сетчаткой. Исследователи предполагают, что это может замедлять процесс осевого удлинения глазного яблока, тем самым замедляя развитие миопии. В исследовании в Гонконге участвовали 35 детей в возрасте 7-12 лет, носивших ОК-линзы, и 35 — пользовавшихся монофокальными очками (контрольная группа). Было выявлено уменьшение темпов роста передне-заднего размера глаз в сравнении с контролем на 0,25 мм за два года. Недостатком этого исследования был ретроспективный отбор контрольной группы. В другом исследовании, в котором участвовали 28 человек, сравнивали рост передне-заднего размера глаз за год у носивших ОК-линзы и МКЛ. В первой группе данный показатель был меньше на 0,16 мм. Но число участников было небольшим, а отсев составил около 30%. Имеются предварительные результаты крупного исследования SMART (Stabilization of Myopia via Accelerated Reshaping Technologies), в котором оцениваются изменения глубины полости стекловидного тела в опытной группе (носящие ОК-линзы) и контрольной (пользующиеся МКЛ). Было отмечено меньшее прогрессирование миопии в первой группе, однако значимого различия в размерах глубины полости стекловидного тела не установлено. До сих пор не имеется достаточных доказательств эффективности длительного применения ОК-линз в снижении степени прогрессирования миопии. Для оценки эффективности данного метода необходимо проведение полноценного исследования. Недокоррекция миопии. Было проведено только одно слепое рандомизированнное исследование, включавшее 94 ребёнка. В нём сравнивались результаты пациентов, носивших коррекцию на 0,75 дптр слабее полной и носивших очки с полной коррекцией. В итоге прогрессирование за два года в группе с полной коррекцией составило 0,77 дптр, т. е., меньше, чем в группе с недокоррекцией — 1,0 дптр. Отмечается, что недокоррекция для дали может приближать ближайшую точку ясного видения. Результатам вышеприведенного исследования противоречат данные двух нерандомизированных исследований, в которых сравнивалось прогрессирование миопии у носивших полную коррекцию и у пациентов с недокоррекцией миопии. В первом пришли к выводу, что полная коррекция не замедляет развитие близорукости. Во втором прогрессия в группе с полной коррекцией составила 0,83 дптр/год, а в группе с недокоррекцией — 0,47 дптр/год. И все же в замедлении прогрессирования миопии рекомендуется полная коррекция аметропии. Однако достижение её не всегда возможно при высоких степенях близорукости и индивидуальной непереносимости полной коррекции. Атропин. Данный препарат впервые предложен к применению Уэллсом в 19-м веке. В ходе эксперимента, проведенного на животных, был отмечен эффект замедления роста глазного яблока при его применении и, как следствие, стабилизация миопии. Последующие исследования подтвердили эффективность этого препарата в замедлении миопии у детей. В первую очередь атропин вызывает паралич аккомодации и уменьшает влияние её избыточного напряжения на прогрессирование миопии. Он также влияет на выброс гормона роста и дофамина, что может приводить к замедлению роста глазного яблока. Клинические исследования, проведенные доктором Shih в 1999 и 2000 годах, доказали эффективность применения сочетания 0,5%-ого раствора атропина и бифокальных очков. Прогрессирование миопии составило 0,04 дптр в год, тогда как в группе, применявшей 0,25% и 0,1% раствор атропина — 0,46 дптр. При этом побочные эффекты в виде непереносимой светобоязни имели место только у двух пациентов, закапывавших 0,5%-ный атропин, а в остальных группах вообще не встречались. Эффективность препарата в замедлении прогрессирования миопии подтвердилась и в рандомизированных контролируемых исследованиях в Тайване и Сингапуре. В одном из них сравнивался эффект от использования раствора атропина в различных концентрациях (0,1%, 0,25%, 0,5%). Наиболее эффективным признан 0,5%-ый раствор. Проведенное в 2000-2003 годах исследование АТОМ (Atropine in the Treatment of Myopia study), в котором участвовали 400 детей из Сингапура в возрасте 6-12 лет, показало, что инстилляции 1%-го атропина на ночь в течение двух лет приводят к значительному снижению темпов прогрессирования миопии (на 77%). В опытной группе передне-задний размер глаз пациентов практически не изменился, в то время, как в контрольной — увеличился на 0,39-0,48 мм. Атропин хорошо переносился пациентами. Проведённая спустя 2-3 месяца после прекращения использования препарата электроретинография не показала значимых изменений функций сетчатки. Побочные эффекты от применения атропина включали в себя фотофобию (светобоязнь) и снижение остроты зрения вблизи. Системные побочные эффекты не наблюдались. В случаях, когда препарат закапывали в оба глаза, назначались очки с прогрессивными линзами и фотохромным покрытием. После завершения лечения отмечалось возобновление прогрессирования миопии в опытной группе на −1,14± 0,8 дптр (для сравнения, в контрольной оно составило −0,38±0,39 дптр). Тем не менее, за три года участия в исследовании (включая два года применения атропина) итоговое прогрессирование миопии в опытной группе было меньшим, чем в контрольной. Сферический эквивалент в первой группе составил −4,29±1,67 дптр, во второй −5,22±1,38 дптр. Несмотря на результаты, подтверждающие эффективность атропина, еще предстоит точно определить механизм его воздействия на замедление прогрессирования миопии, установить и подробно изучить возможные побочные эффекты его применения, такие, как ультрафиолет-индуцированное повреждение хрусталика и сетчатки, влияние на психику и другие; определить оптимальную концентрацию и продолжительность применения препарата. А до тех пор, пока не найдены ответы на эти вопросы, при назначении длительной лечебной атропинизации необходимо выбирать между результативностью научно доказанного метода стабилизации миопии и риском возникновения побочных эффектов. Тропикамид и циклопентолат. Тропикамид вызывает расслабление цилиарной мышцы и блокирует аккомодацию. Он имеет более короткий период полураспада, чем атропин, и, соответственно, менее выраженные побочные действия. В одном исследовании, в котором участвовал 61 ребёнок в возраcте 6-16 лет, изучалось влияние инстилляций 0,4%-ного раствора тропикамида на течение миопии. В результате было отмечено снижение степени прогрессирования миопии в среднем на 0,23 дптр (с 0,85 дптр до 0,62 дптр). К сожалению, эти данные не могут считаться достоверным подтверждением эффективности данного препарата из-за отсутствия в исследовании контрольной группы. В другом исследовании участвовали 25 пар близнецов. Всем закапывали в глаза 1%-ый раствор тропикамида, но одна группа носила монофокальные очки, а другая — бифокальные. В результате не было выявлено существенных различий в прогрессировании миопии среди этих групп в течение трёх с половиной лет наблюдения. Аналогичными тропикамиду свойствами обладает циклопентолат (цикломед). В Тайване было проведено исследование эффективности его 1%-го раствора. Было установлено снижение прогрессирования миопии на 0,3 дптр/год в сравнении с контрольной группой, но всё же менее выраженное, чем после применения атропина — 0,7 дптр/год. Таким образом, достоверных данных, говорящих об эффективности циклоплегиков короткого действия, на данный момент нет. По опыту применения тропикамида у нескольких тысяч пациентов появления каких-либо неблагоприятных эффектов не отмечалось. Тем не менее, более короткая продолжительность действия этих препаратов требует более частого закапывания для длительной циклоплегии, чем при использовании атропина. Пирензепин 2% гель. Пирензепин относится к той же группе лекарств, что и атропин. Однако действие его на рецепторы более избирательно, в связи с чем он в меньшей степени вызывает мидриаз и циклоплегию. С целью оценки эффективности данного препарата были проведены два мультицентровых двойных слепых плацебо-контролируемых исследования. Первое проводилось в Азии (Сингапур, Таиланд и Гонгконг), участвовали в нём 353 ребёнка в возрасте 6-12 лет. В группе, где 2%-ый гель пирензепина применялся дважды в день, прогрессирование миопии составило в среднем 0,47 дптр/год, один раз в день — 0,7 дптр/год, в контрольной группе — 0,84 дптр/год. Второе исследование проводилось в США с участием 174 детей в возрасте 8-12 лет. Результаты его были ещё более многообещающими: в группе, применявшей препарат два раза в день, в течение первого года прогрессирование составило 0,26 дптр, а в контрольной группе — 0,53 дптр. При использовании 2%- го геля пирензепина в течение двух лет в опытной группе миопия увеличилась на 0,58 дптр, а в контрольной — на 0,99 дптр. Настораживает, что из-за побочных эффектов 13 человек (11%) выбыли из эксперимента в течение первого года и один — второго, а продолжить участие в эксперименте в течение второго года согласились только 84 из 174 пациентов. Несмотря на достаточно веские аргументы в пользу эффективности данного препарата в замедлении прогрессирования близорукости, в настоящее время его использование затруднено из-за юридических и финансовых препятствий. Гипотензивные препараты. Изучалась эффективность двух бета-блокаторов (тимолол и лабеталол) при прогрессирующей миопии. Закапывание 0,5%-го или 0,25%-го раствора лабеталола дважды в день детям 6-14 лет в течение 2-4 месяцев привело к уменьшению миопии на 0,25 дптр в 68% случаев. Однако эти данные трудно интерпретировать из-за отсутствия в исследовании контрольной группы. Другие аналогичные исследования также не включали контрольную группу или были не рандомизированы. Результаты клинических исследований в Дании, сравнивавших применение 0,25%-го раствора тимолола и монофокальной очковой коррекции в течение двух лет, не показали значимых различий в остановке прогрессирования миопии, которое составило 0,59 дптр/год в первой группе и 0,57 дптр/год во второй. При этом 5 детей жаловались на ощущение жжения и дискомфорт в глазах, а у одного ребенка развилась бронхиальная астма. Проводились также исследования эффективности адреналина и пилокарпина. Обобщая все известные результаты исследований, можно прийти к заключению, что в настоящее время не достаточно доказательств в поддержку гипотезы о том, что снижение ВГД может замедлить развитие миопии. При этом применение вышеперечисленных препаратов влечет риск развития серьезных побочных эффектов, таких, например, как бронхоспазм, у предрасположенных к этому людей. Склеропластические операции. Склеропластика — профилактическое оперативное вмешательство, разработанное около 80 лет назад в России, направленное на предотвращение дальнейшего растяжения склеры и удлинения глазного яблока. Суть операции заключается в искусственном укреплении этой оболочки имплантатами, вводимыми в область заднего полюса глаза. За прошедшее время было предложено несколько методик его проведения. Однако большинство экспертов в западноевропейских странах и США признало склеропластику неэффективной, отказавшись от использования этого метода. Недостаточное количество убедительных данных о её безопасности и эффективности привело к тому, что склеропластика применяется в целях стабилизации миопии, в основном, в странах Восточной Европы и Азии. Наряду с этим, результаты исследований, проводившихся в России, дают определенные основания говорить об эффективности метода. По различным данным, замедление темпа прогрессирования миопии наблюдается в 92-95% случаев. Но достоверность этих данных не достаточна, т.к. дизайн (методика) исследований отличается от современных мировых стандартов. В зарубежных источниках начали появляться сообщения об успешных результатах применения метода склерального пломбирования заднего полюса глаза, схожего по своей сути со склеропластикой. У пациентов отмечается стабилизация роста глазного яблока в сравнении с контрольной группой, отсутствие серьёзных послеоперационных осложнений за пятилетний период наблюдения. Очевидно, что существующее в современной офтальмологии расхождение, вплоть до диаметрально противоположных мнений, в оценках эффективности склеропластики не позволяет дать однозначный ответ на вопрос о целесообразности применения этого метода в лечении прогрессирующей миопии. Необходимо проведение полноценных исследований в рамках доказательной медицины. NeuroVision. Термин «перцептивное обучение» описывает процесс, посредством которого выполнение определённых зрительных упражнений приводит к улучшению визуального восприятия. Гибкость зрительных функций мозга описана в различных исследованиях. Технология «NeuroVision» — неинвазивная, индивидуально разрабатываемая для каждого пациента, доступная и интернете обучающая программа, основанная на зрительной стимуляции. Она способствует формированию межнейронных связей в корковом веществе головного мозга. Хотя данный метод показан для улучшения остроты зрения и контрастной чувствительности у взрослых с легкой степенью миопии, он не влияет на рефракцию глаза и его способность к аккомодации. Проведенное пилотное исследование с участием 31 ребёнка в возрасте 7-9 лет показало повышение некорригированной остроты зрения и контрастной чувствительности. После года его применения прогрессирование миопии в этой группе составило 0,5 дптр, что меньше средних показателей прогрессии для детей этого возраста согласно Singapore Cohort Study of Risk Factors for Myopia (0,944 дптр). Несмотря на это, NeuroVision не может применяться для замедления или предотвращения развития миопии, так как необходимы дополнительные исследования. EyeRelax. «EyeRelax» — похожий на микроскоп прибор, предназначенный для улучшения зрения при эмметропии, миопии и даже пресбиопии, а также для предотвращения ухудшения зрения при миопии и лечения амблиопии. Доказанной эффективности в замедлении прогрессирования миопии данный метод не имеет. Очки-тренажёры. Представляют собой очки с чёрными непрозрачными линзами, имеющими множество мелких отверстий. Такие очки пропускают только когерентные лучи, имеющие одинаковую длину волны и синхронно происходящие максимумы и минимумы интенсивности света (или интерференции), а также повышают чёткость изображения на сетчатке. Производители заверяют, что их использование улучшает зрение на 10-20-процентов и даже — вплоть до полного исчезновения миопии. Тем не менее, не существует доказательств замедления прогрессирования миопии с помощью таких очков. Зрительные тренировки. Ещё в 1940 году У. Бейтс предположил, что чрезмерное напряжение экстраокулярных мышц может влиять на аккомодацию. Метод основывается на применении комплекса упражнений, который, по мнению автора, расслабляет глазные мышцы, улучшает цветовое зрение и глубину восприятия. Считается, что зрительные тренировки могут скорректировать регулировку процесса аккомодации вегетативной нервной системой. Однако принципы, лежащие в основе методики, очень отличаются от традиционной трактовки этих вопросов официальной медициной и научного понимания проблем патогенеза аномалий рефракции. На данный момент эффективность этого метода лечения не подтверждена клиническими исследованиями. Китайская медицина. Упражнения для глаз «Qi Qong» были разработаны в 1950 году в Китае. Они основаны на предположении, что массаж различных акупунктурных точек вокруг глаз улучшает отток крови, расслабляет мышцы и снижает напряжение глаз. Ученики в большинстве китайских школ выполняют этот комплекс упражнений два раза в день по 10 минут. В одном из нерандомизированных исследований 295 пациентам в Пекине с помощью пластыря к определённым точкам на теле приклеивали зёрна бальзамина, оказывавшие давящее воздействие на эти точки. По утверждению исследователей, это дало значительный лечебный эффект. Данный метод относится к нетрадиционной медицине. В настоящее время достоверных данных, подтверждающих его эффективность в замедлении прогрессирования миопии, в научной литературе не встречается. Отсутствие убедительных данных об эффективности и безопасности тех или иных методов затрудняет разработку действенных рекомендаций по профилактике и замедлению прогрессирования миопии у детей и взрослых. Данная проблема остаётся насущной, несмотря на все усилия, прилагаемые для её решения. Необходимо проведение полноценных широкомасштабных исследований, позволяющих судить о действенности различных методик, а также о наличии или отсутствии побочных эффектов их применения. В связи со всем вышесказанным очень важно не забывать, что миопия — это хроническое заболевание, требующее регулярного наблюдения у врача–офтальмолога. Только такой подход дает определенную гарантию избежать возникновения осложнений, приводящих к слабовидению и даже к полной потере зрения. Автор: Врач-офтальмолог Е. Н. Удодов , г. Минск, Беларусь. источник |
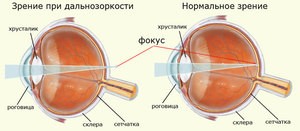 Близорукость и дальнозоркость — что это такое? Почему зрение не остаётся хорошим на всю жизнь? Как уберечь свои глаза от неприятностей, да и можно ли? Будем разбираться.
Близорукость и дальнозоркость — что это такое? Почему зрение не остаётся хорошим на всю жизнь? Как уберечь свои глаза от неприятностей, да и можно ли? Будем разбираться. самой распространённой причиной является увеличение в длину размеров глазного яблока, в результате чего сетчатка располагается позади плоскости, на которой формируется фокус (так называемая фокальная плоскость). Это — генетически детерминированное заболевание, проявляющееся вытягиванием глаза в переднезаднем направлении; в большинстве случаев это явление развивается в молодости и подростковом возрасте.
самой распространённой причиной является увеличение в длину размеров глазного яблока, в результате чего сетчатка располагается позади плоскости, на которой формируется фокус (так называемая фокальная плоскость). Это — генетически детерминированное заболевание, проявляющееся вытягиванием глаза в переднезаднем направлении; в большинстве случаев это явление развивается в молодости и подростковом возрасте.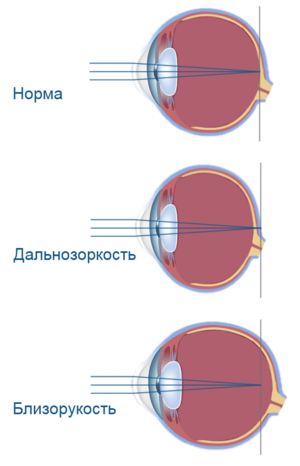 Врождённая. Эта форма встречается редко и диагностируется в первые дни жизни; причиной её является аномалия формирования органа зрения.
Врождённая. Эта форма встречается редко и диагностируется в первые дни жизни; причиной её является аномалия формирования органа зрения.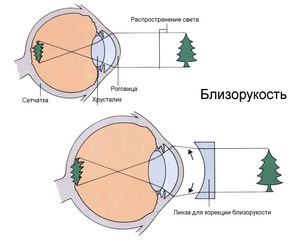 Очки или линзы решают проблему близорукости лишь на время их ношения; ортокератологические линзы решать проблемы на некоторое время (до нескольких часов) после их снятия; более радикальный вариант — рефракционная хирургия.
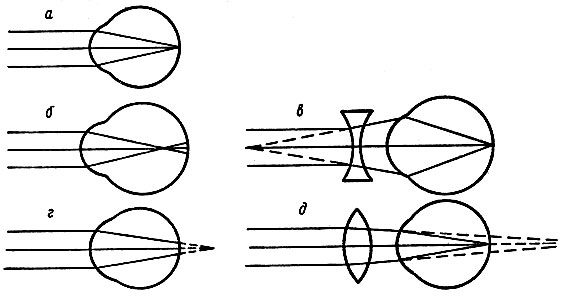
Очки или линзы решают проблему близорукости лишь на время их ношения; ортокератологические линзы решать проблемы на некоторое время (до нескольких часов) после их снятия; более радикальный вариант — рефракционная хирургия.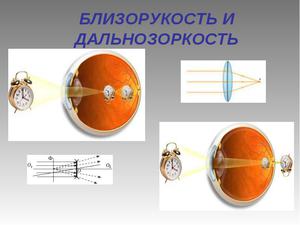 Если при близорукости фокусировка лучей и формирование изображения происходит, не доходя до сетчатки (то есть изображение фокусируется перед сетчаткой), то при дальнозоркости — позади неё.
Если при близорукости фокусировка лучей и формирование изображения происходит, не доходя до сетчатки (то есть изображение фокусируется перед сетчаткой), то при дальнозоркости — позади неё.


 | 7074 —
| 7074 —  или читать все.
или читать все.