Миопия высокой степени слишком часто становится причиной инвалидности по зрению. Это объясняют многообразием форм ее осложнений и патологий.
В случае, когда у человека есть серьезные нарушение зрения и лечение не приносит существенных улучшений, рассматривается возможность получения инвалидности. Для получения зрительной инвалидности не важны причины нарушения функций зрительного органа, имеют значение необратимость и тяжесть заболевания, препятствующие выполнение пациентом его трудовых функций.
Условиями рассмотрения присвоения инвалидности являются:
- расстройство здоровья с устойчивыми нарушениями функций зрения;
- полная или значительная потеря работоспособности и возможности осуществлять и контролировать свои повседневные потребности, в том числе передвигаться, общаться, обучаться, ориентироваться в пространстве, трудиться;
- необходимость проведения реабилитации и абилитации.
Для назначения инвалидности необходимо соблюдение не менее двух условий из перечисленных.
Получение инвалидности при близорукости затруднено тем, что существуют способы исправления таких дефектов зрения. В первую очередь, это подбор очков или оптических линз, что позволяет людям жить обычной жизнью без особых ограничений и трудиться.
Также существуют медикаментозные методы с комплексом физиотерапевтических процедур и оперативные методики исправления близорукости.
Об инвалидности врачи начинают говорить тогда, когда :
- ухудшение зрения прогрессирует;
- высокая коррекция зрения становится непереносимой;
- терапия не приносит результатов;
- хирургическая операция невозможна или существуют противопоказания для ее проведения.
Обратите внимание! Всегда заключение касается более здорового глаза.
Критерии при проведении экспертизы нетрудоспособности разделяют на:
Медицинские критерии это клинический диагноз, учитывающий:
- характер и тяжесть морфологических изменений;
- стадии и осложнения заболевания;
- прогноз развития болезни.
Критерии социальные отражают:
- все факторы трудовой деятельности человека;
- психологические или физические нагрузки;
- график работы;
- профессиональную вредность.
Уменьшение поля зрения и острота зрения это важнейшие показатели для медицинских экспертов, значимыми также являются и степень выраженности осложнений.
При назначении группы инвалидности используют степени нарушения функций зрительного анализатора (степени НФЗА).
| Степень НФЗА | Острота зрения | Сужение поля зрения до | Ухудшение |
| 1 | от 0,4 до 0,7 | 40 град. | незначительное |
| 2 | от 0,1 до 0,3 | от 40 до 20 град. | среднее |
| 3 | от 0,05 до 0,1 | от 20 до 10 град. | высокое |
| 4 | от 0 до 0,04 | от 10 до 0 град. | абсолютная или полная слепота |
I группу инвалидности — присваивают при 4 степени НФЗА (это практически полная слепота) и при обязательности третьей степени соцзащиты (невозможности самообслуживания и постоянной потребности в помощи со стороны).
Слабовидящим, но видящим людям эту группу инвалидности дают также при тяжелых осложнениях близорукости. Такими осложнениями могут быть:
- двустороннее отслоение сетчатки глаза;
- сочетание миопии с не оперируемой компликатной катарактой.
II группу инвалидности дают при 3 степени НФЗА (высокая степень слабовидения) и потребности 2 степени соцзащиты (присутствует возможность обслуживания себя с периодической помощью со стороны и с помощью различных устройств для плохо видящих).
Также II группу могут дать при тяжелых осложнениях миопии, при невозможности исполнять прежнюю работу, связанную с длительным или постоянным напряжением зрения, подъемом тяжестей, вибрацией, высокими температурами.
II группу инвалидности могут назначить на время реабилитации, после оперативного лечения тяжелых осложнений миопии. Рабочую II группу назначают при создании рекомендованных условиях профессиональной деятельности.
III группу стойкой нетрудоспособности назначают при 2 степени НФЗА (средняя степень слабовидения), с предоставлением части мер соцзащиты.
III рабочую группу дают, если слабо выражены, хотя бы два критерия жизнедеятельности, например, возможности самостоятельного передвижения и контроля.
Детям присваивают статус «ребёнок-инвалид», если есть хоть одно ограничение жизнедеятельности при любой из трех степеней НФЗА до 18 лет.
Признать человека инвалидом могут только эксперты медико-социальной экспертизы (МСЭ). Освидетельствование гражданина проводится только федеральными государственными бюджетными учреждениями:
- Федеральным бюро МСЭ;
- главными бюро МСЭ;
- городскими и районными бюро МСЭ.
Направление на освидетельствование имеют право выдать:
- врач-офтальмолог;
- пенсионный фонд;
- орган соцзащиты.
Офтальмолог обследует больного, выдает направление на необходимую диагностику и посещение специалистов. Он также выясняет условия труда и как работа отражается на здоровье пациента. Именно офтальмолог выносит диагноз, определяет степень слепоты пациента и рекомендует группу инвалидности по зрению.
Надо написать заявление и подать его в бюро вместе с требуемым пакетом документов.
Перечень документов для представления в бюро МСЭ:
- паспорт и его ксерокопия;
- направление на экспертизу;
- заявление;
- амбулаторная карточка;
- анализы, справки от врачей;
- все документы из больниц и медицинских центров с ксерокопиями;
- характеристика профессиональной деятельности и условий работы гражданина;
- данные о доходах с предприятия.
В назначенный для экспертизы день надо прийти на освидетельствование в бюро по своему месту жительства. Если человек болен, то комиссия экспертов приедет на дом или в стационар.
По воле бюро рассмотрение может быть проведено и без присутствия гражданина. Решение специалисты медико-социальной экспертизы принимают большинством голосов и в присутствии всех членов экспертной комиссии объявляют о нем заявителю.
Если эксперты не могут прийти к однозначному мнению, то акт экспертизы отправляется не позднее трех дней в главное бюро, где рассматривается в обычном порядке.
Если комиссия считает, что требуется применить еще обследования, то гражданину передают программу дополнительного освидетельствования.
Она может предусматривать:
- медобследование в стационаре или другом учреждении;
- запрос дополнительной информацией;
- изучение бытовых и профессиональных условий гражданина;
- другие обследования.
Члены комиссии принимают такое решение, если в направлении на МСЭ не всесторонне раскрыты процессы заболевания, необратимость осложнений и прочее. От этой программы можно отказаться и настаивать на вынесении заключения о присуждении инвалидности, исходя из представленных документов. Такое право у граждан есть.
По получению результатов дообследования выносится решение об установлении группы инвалидности заявителю или об отказе. При положительном решении в месячный срок разрабатывается индивидуальная программа реабилитации или абилитации. Она носит рекомендательный характер.
При присвоении инвалидности гражданину выдаются на руки справка об инвалидности с указанием группы и степени ограничения (без ограничения) трудовой деятельности и программа реабилитации. Инвалидность устанавливается с даты подачи заявления в бюро.
При несогласии с присвоенной группой инвалидности или в случае отказа, решение бюро можно оспорить. Заявление о несогласии с решением МСЭ передают в бюро. В главном бюро не позже, чем через месяц должны провести повторное освидетельствование. Гражданин может использовать право на проведение независимой экспертизы, эксперты которой не имеют отношения к бюро.
При повторном отказе, возможно обжалование в Федеральном бюро. Последняя инстанция это суд. Судебное решение никто не сможет обжаловать.
источник
8 минут Ирина Смирнова 2141
Органы зрения отвечают за связь с внешним миром. Именно через этот анализатор человек получает более 80% информации. Полное или частичное нарушение функции приводит к сложностям в передвижении, общении, обучении, работе, выполнении повседневных задач. Наступает социальная изоляция.
Заболевания зрительного анализатора возникают в силу различных причин. При выраженном нарушении функции говорят об оформлении инвалидности по зрению. Необходимо знать основные критерии, на которые опирается МСЭ (медико-санитарную экспертную комиссию) при решении вопроса, специфику работы с пациентами различного возраста, перечень льгот для лиц, признанных инвалидами.
При описании состояния зрения анализируют следующие параметры (или функции):
| Название характеристики | Описание |
| Центральное зрение | Предназначено для различения мелких предметов, деталей. Характеризует остроту зрения, обозначение – Vis, обычно интервал от 0 до 1, нормальное значение равно 1. При измерении визусу соответствует определенное количество диоптрий (Дптр) |
| Периферическое зрение | Характеризует то пространство, которое находится по сторонам от точки, на которой фиксирован взор (поля зрения). Нормальные значения (в градусах) составляют: до 90 кнаружи, до 50 кверху и кнутри, до 70 книзу. |
| Цветовое зрение | Способность к восприятию различных цветов, их насыщенности и яркости. |
| Бинокулярное зрение | Описывает слаженную работу обоих органов зрения, за счет чего в корковом отделе анализатора формируется правильная картина мира. Этот параметр помогает четко определять локализацию предмета, его трехмерность, влияет на остроту и ширину полей зрения. |
| Светоощущение | Связано со способностью глаза воспринимать свет, различать его степени яркости, приспособление к различным условиям – темноте и свету. |
Нарушения в каждой из функций может быть вызвано поражением различных составляющих глаза и анализатора: мышц, сетчатки, роговицы, ростом опухоли, кровоизлиянием, травмой, наследственной патологией.
Выделяют несколько видов заболеваний зрительного анализатора:
- врожденные патологии;
- возрастные нарушения зрения;
- производственные и военные травмы;
- различные заболевания глазного яблока.
Проблема утраты или снижения зрения напрямую связана с социальным функционированием пациента. Поэтому для установления факта ограничения трудоспособности, самообслуживания МСЭ в России учитывает следующие параметры. Насколько человек адаптирован к своему заболеванию, есть возможность как-то скомпенсировать имеющийся дефект за счет медицинских мер.
При оформлении группы инвалидности эксперты также учитывают, как повлияет операция на состояние зрения, в каких условиях существует пациент (социальная отягощенность, наличие профессии и образования, возможность адаптировать его в изменившихся условиях).
Возраст пациента на момент заболевания. Отдельного внимания заслуживают дети в связи с необходимостью специального обучения и пожилые люди с заболеваниями нервной системы, органов слуха ввиду сложности компенсации.
Если пациент не видит одним глазом, врач оценит состояние второго и может направить на инвалидность. Пациенты с высокой степенью близорукости (от -6 Дптр) спрашивают врача, «при каком минусе могут дать группу». На оформление инвалидности претендуют лица с визусом 0,1 на фоне коррекции. При миопии врач учитывает не только, сколько диоптрий покажет обследование пациента.
Офтальмолог оценит состояние сетчатки, возможность оперативного и плеоптического лечения, улучшающего прогноз, стойкость нарушений, социальный статус пациента. На практике 3 группу оформляют пациенту при минус 12–15 Дптр.
При оценке состояния пациента МСЭ рассчитывает степень ограничения основных параметров жизнедеятельности: способности к передвижению, общению, ориентации, обучению, труду, самообслуживанию. Есть 3 степени ограничения. Первая характеризуется умеренными нарушениями функции. Человек может осуществлять ту или иную деятельность, но увеличивается время на реализацию, возможно привлечение дополнительных приспособлений.
Вторая требует создания специальных условий и помощи других лиц на постоянной или временной основе. Третья степень характеризуется наличием тяжелых нарушений, в результате чего человек уже не может себя обслуживать, требует привлечения постоянной посторонней помощи. Для оформления инвалидности по зрению учитывают степень нарушения основных функций зрения и высчитывают утрату трудоспособности.
В 2019 г. критерии бюро МСЭ таковы:
| Группа инвалидности | Критерии |
| 1 группа | Ограничение основных параметров жизнедеятельности 3 степени. У пациента полная или частичная слепота на оба глаза – при коррекции визус не превышает 0,05 или/и имеется сужение полей зрения до 10 градусов на обоих глазах. |
| 2 группа | Для оформления этой группы инвалидности большая часть функций организма имеет нарушения 2 степени, возможно ограничение способности к трудовой деятельности или учебе до 3 степени. Острота зрения с коррекцией не выше 0,1 или/и сужение полей зрения до 20 градусов на обоих глазах. |
| 3 группа | Чтобы получить третью группу инвалидности, пациент должен обнаруживать нарушения самообслуживания или способности к трудовой деятельности 1 степени. Также ее могут оформить, если у человека один глаз не видит, и это делает невозможной профессиональную деятельность Критерии: острота зрения на глазу, который видит лучше, не превышает 0,3, одностороннее сужение полей от 20 до 40 градусов. |
В различных возрастных категориях инвалидами по зрению чаще становятся пациенты с такими заболеваниями:
- Среди детей: атрофические изменения зрительного нерва, ретинопатии, высокая степень миопии, врожденная катаракта и нарушения формирования органа.
- Среди лиц трудоспособного возраста – последствия травм, миопия, атрофии зрительного нерва, дегенеративные заболевания.
- Среди пенсионеров – катаракта, глаукома, поражения сетчатки при диабете, близорукость.
источник
И снова здравствуйте, дорогие друзья! При таком глазном заболевании как миопия люди хорошо видят расположенные вблизи предметы, а вот то, что находится вдалеке, рассмотреть практически не представляется возможным. Этот недуг может быть спровоцирован различными факторами (травмированием глаз, наследственным фактором, инфекционными заболеваниями и пр.). Иногда людям дают инвалидность при близорукости.
Это происходит, когда из-за ухудшающегося зрительного контакта нарушается жизнедеятельность человека. Для получения инвалидности необходимо пройти предварительное офтальмологическое обследование, после чего пациент будет направлен на медико-социальную экспертизу (МСЭ).
Важно! Такое состояние человека при близорукости присваивается в документальном порядке на законодательном уровне только тогда, если подтверждается диагноз «частичная/полная потеря зрения». Последнюю утверждает медкомиссия в медицинских учреждениях (больницы, поликлиники и т.д.).
Близорукость высокой степени довольно часто приводит к тому, что человеку присваивают определённую группу зрительной инвалидности. Предпосылками к этому являются серьёзные нарушения зрения, стремительное прогрессирование недуга и отсутствие улучшений в результате продолжительного лечения.
Чтобы получить зрительную инвалидность, не имеет значения, по какой причине нарушилась работа оптической системы. Здесь, прежде всего, важна степень заболевания и необратимые последствия, из-за которых человек не в состоянии работать.
Существует несколько основных условий, исходя из которых, пациенту могут присвоить инвалидность по зрению:
- Ухудшение здоровья, которое приводит к устойчивым нарушениям зрительных функций.
- Частичная или полная потеря работоспособности, а также возможности реализовывать человеческие потребности (общение, обучение, передвижение, пространственная ориентация и т.д.).
- Необходимость реабилитации и абилитации.
Присвоение группы инвалидности осуществляется в случае соблюдения хотя бы 2 условий.
Как показывает статистика, каждый год около 50 тысячам россиян присваивают статус «инвалид по зрению», причём более 20% из них – трудоспособного возраста. Людям, страдающим высокой степенью миопии, очень трудно получить этот статус и документацию, подтверждающую ее. Дело в том, что компенсаторные возможности этой глазной патологии достаточно высоки вплоть до -10 D.
Благодаря правильной оптической коррекции, осуществляемой с помощью хороших очков и контактных линз, пациенты, у которых не наблюдается прогрессирование недуга, могут работать, если профессия не предполагает умственную деятельность или тяжёлые нагрузки.
Ещё одним немаловажным нюансом являются радикальные способы коррекции сетчатки и хрусталика глаз, которые зачастую способствуют полному восстановлению зрения. Разумеется, в подобных случаях ни о какой инвалидности и речи не может быть.
Главная трудность присвоения статуса «инвалид» близоруким людям обусловлена недостаточной изученностью болезни. Да, когда диагностирована миопия более -6 D, человек имеет право оформить её, но нет гарантии, что ему удастся добиться этого. А всё потому, что критерии установления нетрудоспособности при миопии зависят не от диоптрий, а от:
- показателя зрительной остроты;
- реабилитационного прогноза;
- степени утраты профессиональной трудоспособности.
Гарантией того, что человека направят на МСЭ, является острота зрения от 0,1 и ниже. После прохождения экспертизы медицинские специалисты решат, присваивать пациенту инвалидность или нет.
Порядок установления инвалидности при наличии данной болезни выглядит следующим образом: 3 степень — I группа, 2 степень — II группа, 1 степень — III группа. Давайте посмотрим на условия, при которых назначается инвалидность по зрению близоруким людям:
- 3 группа. Чтобы присвоить человеку эту категорию нетрудоспособности, зрительный показатель должен составлять -10-15 D. Важнейшими условиями в такой ситуации являются: 1) выполнение пациентом работы, имеющей противопоказания; 2) в случае назначения на другую должность его квалификация снизится.
Только в том случае, если эти условия сочетаются, пациенту могут присвоить 3 группу, но опять-таки, гарантии нет. Всё решится после прохождения медэкспертизы.
- 2 группа. Показателей миопии, которые колеблются в пределах -15-20 D, достаточно для того, чтобы присвоить пациенту 2 группу. В основном это происходит при запущенной форме патологии (распространённой или заднеполюсной). Основанием для получения 2 группы является снижение зрительной остроты на глазу, который лучше видит, до 0,08 D.
При такой форме заболевания пациентам доступны должности, не требующие физической и напряжённой зрительной нагрузки. Ещё одним основанием являются осложнения данной болезни (отслойка сетчатки, неоднократно повторяющиеся кровоизлияния внутри органа зрения).
- 1 группа. Инвалидность этой группы присваивается в редких случаях, когда осложнения патологии крайне тяжёлые. К примеру, присвоить 1 категорию могут при двусторонней отслойке сетчатки. Зачастую первую дают лишь в том случае, если миопия сочетается с компликатной катарактой, и не поддаётся лечению.
А еще первая предполагает снижение зрения до 0,03 D с полной коррекцией, что приводит к практически полной потере зрительного виденья.
Что касается детей, отмечу, что ребёнку присваивается инвалидность, когда есть хотя бы 1 ограничение жизнедеятельности при любой из 3 степеней НФЗА до 18 лет.
Если один глаз видит хорошо, а другой — плохо, шансы на получение инвалидности существенно уменьшаются. То же самое происходит при средней степени близорукости, дальнозоркости и астигматизме – людям с этими глазными недугами редко когда присваивают статус «инвалид».
Когда же диагностирована высокая степень этой болезни и показатели зрительного виденья равны 0,1 D или ниже, у него есть неплохие шансы на получение группы инвалидности. Что для этого нужно? Обратиться к лечащему офтальмологу, который проведёт комплексное обследование и направит пациента на прохождение других врачей, так как оформление МСЭ невозможно только по заключению окулиста.
На следующем этапе человеку предстоит пройти медкомиссию, в ходе которой другие специалисты проверят, верно ли заполнены документы, и удостоверятся в правильности направления пациента на медэкспертизу. Возможны ведь и ошибки.
После того, как главврач подпишет документы и заверит их печатью, больной должен будет связаться с представителем бюро МСЭ для установления даты и времени прохождения медкомиссии. Там пациента обследует глазной врач и только после этого будет принято окончательное решение о целесообразности присвоения конкретной степени.
Рекомендую вам посмотреть видео о получении инвалидности по зрению, где подробно рассказано о этапах прохождениия врачей при оформлении временной или бессрочной инвалидности. Приятного просмотра!
Уважаемые читатели, хочу обратить ваше внимание на то, что в 70% случаев люди, страдающие высокой степенью близорукости, становятся инвалидами из-за неправильно выбранной профессиональной деятельности в молодости и частого отсутствия необходимых витаминов для глаз из-за плохого питания. Вот почему так важно делать выбор в пользу рационального трудоустройства и хороших витаминов, чего я вам и желаю.
Ко всему прочему следует сразу обращаться к офтальмологу, вне зависимости от того, что у вас случилось – помутнение в глазах, случайная травма или другие неприятности из-за которых упал так называемый «дар» хорошо видеть. Будьте осторожными и до новых встреч! С уважением Ольга Морозова.
источник
Миопия (близорукость) – это заболевание, при котором больной плохо видит на дальнем расстоянии, вследствие проецирования изображения не на сетчатке глаза, а перед ней. Человек, страдающий данной болезнью, лучше видит с близкого расстояния, отсюда и появилось второе название миопии – близорукость.
Причинами ее появления могут быть ранее полученные травмы головы или глаз, генетическая предрасположенность (наследственность), характер работы, где требуется излишнее напряжение глаз, внутриглазное давление, дистрофия мышц глаз, некоторые сопутствующие заболевания, например, ревматизм, сосудистые заболевания, нарушения в работе эндокринной системы и т.д.
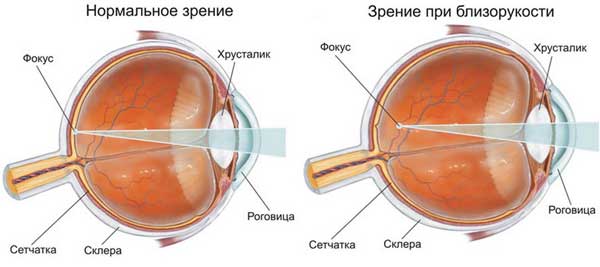
Как правило, инвалидность при миопии установить достаточной тяжело, и причина этому, прежде всего, — недостаточная изученность заболевания. Несмотря на это, при высокой степени миопии, свыше 6 дптр (диоптрий), у человека появляется право на ее оформление, но не факт, что это произойдет. Дело в том, что основным критерием является не количество диоптрий оптической линзы ваших очков, а острота зрения, восстановительный прогноз и степень трудоспособности, которая следует из этого. Если острота зрения составляет 0,1 и ниже, то это стопроцентный вариант того, что вас направят на медико-социальную экспертизу (МСЭ) и дальнейшее решение об установлении инвалидности будет зависеть от ее специалистов.
Группы инвалидности устанавливаются обратно пропорционально степеням ограничения трудоспособности, т.е. III группе соответствует 1 степень ограничения трудоспособности, II группе – 2 степень, I группе – 3 степень. Исходя из этого, разберем при каких условиях может быть назначена та или иная группа.
- IIIгруппа инвалидности. Условия назначения данной группы заключаются в том, что при них человек должен быть способным себя обслуживать, но при этом он может пользоваться разного рода вспомогательными устройствами. Работоспособность небольшая, при которой возможен труд вахтером лифта, лаборантом, гардеробщиком и т.д.
- IIгруппа инвалидности. Устанавливается при условии, что зрение больного имеет выраженные нарушения. В данном случае человек почти не способен самостоятельно себя обслуживать и нуждается в создании специальных условий для нормальной жизнидеятельности. Острота зрения снижена до 0,08 на лучше видящем глазе. Сопутствующими причинами назначения группы также могут стать кровоизлияния или отслойка сетчатки глаза.
- Iгруппа инвалидности. На практике при миопии назначается редко. В данном случае условия таковы, что больной абсолютно не может справиться с привычными действиями без посторонней помощи. Острота зрения снижена до 0,03 на обоих глазах, т.е. полная или почти полная слепота.
В том случае, если человеку поставлен диагноз высокая степень миопии и острота его зрения составляет 0,1 или ниже, то он праве претендовать на ту или иную группу инвалидности. Для этого ему необходимо обратиться к своему лечащему врачу – окулисту, в обязанности которого после личного обследования входит направление вас на прохождение дополнительных специалистов и сдачу необходимых анализов, поскольку по заключению одного офтальмолога направление на МСЭ оформить невозможно. Основными из анализов могут быть УЗИ, рентген и ЭКГ, перечень дополнительных специалистов определяет ваш врач исходя из особенностей заболевания.
После этого доктор заполняет направление на МСЭ, в которое вписывает все необходимые данные о болезни. На следующем шаге вас ждет посещение врачебной комиссии (ВК), где другими специалистами будет проверено правильное заполнение документов и сам факт направления на экспертизу. Потом все документы подписываются главным врачом и заверяются соответствующей печатью.
Далее больному необходимо обратиться в бюро МСЭ по месту жительства, где ему будет назначена точная дата и время проведения экспертизы. Помните, что явиться на обследование нужно вовремя, в противном случае оно будет перенесено на другое время.
Явившись на комиссию, вас обследует офтальмолог. По результатам этого будет решен статус присвоения инвалидности. Если он будет положительным, то на руки вы получите, специально разработанную для вас, индивидуальную программу реабилитации (ИПР) и справку об инвалидности.
В случае, если вам отказали в инвалидности, и вы с этим не согласны, то можно обжаловать решение комиссии в главном, федеральном бюро или в суде. Кстати, суд обычно является крайней инстанцией для обжалования.
Ежемесячная пенсия инвалидам в 2019 году:
- По I группе инвалидности — 8 647,51 руб.;
- По II группе инвалидности – 4 323,74 руб.;
- По III группе инвалидности — 3 675,20 руб.;
- Инвалидам с детства I группы – 10 376,86 руб.;
- Инвалидам с детства II группы – 8 647,51 руб.;
- Детям – инвалидам – 10 376,86 руб.
Ежемесячный размер ЕДВ инвалидам в 2019 году:
- Инвалиды I группы — 2 974,03 руб.;
- Инвалиды II грцппы — 2 123,92 руб.;
- Инвалиды III группы — 1 700,23 руб.;
- Дети-инвалиды — 2 123,92 руб.
источник
| Медико-социальная экспертиза и инвалидность при близорукости (миопии) |
Высокая близорукость занимает ведущее место среди причин инвалидности лиц с заболеваниями глаз. Сложность решения задач медико-социальной экспертизы при высокой близорукости объясняется недостаточной изученностью ее этиологии и патогенеза, многообразием форм и видов осложнений, особенностями зрительного восприятия при этой патологии.
Более чем в 80 % случаев к инвалидности приводят дегенеративно-дистрофические формы близорукости. Предрасполагающим фактором в их развитии является нарушение кровообращения в сосудах сетчатой и сосудистой оболочек, а также в магистральных сосудах. Способствуют прогрессированию различных форм миопии ослабление аккомодации, патология склеры и генетическое предрасположение.
Дегенеративно-дистрофические изменения в оболочках глаз и нарушение деятельности мышц возникают главным образом под воздействием инфекции, интоксикации, травм глаза и головы, при сосудистых заболеваниях, нейрогуморальных и эндокринных нарушениях.
Клинический прогноз при миопии определяется главным образом патогенетической формой заболевания. Он благоприятен при стационарной, околодисковой форме близорукости и менее благоприятен при прогрессирующей, преимущественно заднеполюсной, форме. Особенно неблагоприятен прогноз при влажном типе дистрофических изменений в макулярной зоне.
Нарушение зрительных функций при миопии выражается прежде всего в снижении остроты зрения вдаль и нарушении сумеречного зрения. В дальнейшем, по мере прогрессирования заболевания, снижается и световая адаптация, нарушается цветовое зрение, появляются центральные, парацентральные скотомы; при близорукости свыше 15,0 дптр часто возникает расстройство бинокулярного, стереоскопического и глубинного зрения вдаль; при близорукости свыше 20,0 дптр значительно уменьшается объем аккомодации. Длительная сохранность фотопического зрения вблизи благоприятно влияет на развитие компенсации при миопии.
При оценке состояния трудоспособности следует обращать особое внимание на клиническую картину заболевания, его форму и стадию, наличие осложнений, время их возникновения, выраженность компенсации, возраст больного, его установку на труд.
Учитывая высокие возможности компенсации, лица с близорукостью до 10,0 дптр без выраженного ее прогрессирования, занятые квалифицированным умственным или физическим трудом, а также выполняющие счетно-канцелярскую и административно-хозяйственную работу, признаются, как правило, трудоспособными. Вместе с тем лица с прогрессирующей близорукостью при развитой или далеко зашедшей стадиях заболевания, характеризующихся гемодинамическими сдвигами, что чаще всего наблюдается при миопии от 10,0 до 15,0 дптр, нуждаются в освобождении от работ, связанных с тяжелым или средним (постоянным) физическим напряжением, резкими наклонами головы, вынужденной рабочей позой, с сотрясением туловища и вибрацией, воздействием лучистой энергии и ультразвука, опасностью воздействия нейротропных и токсических веществ, а также значительным нервно-психическим напряжением. Однако больным с этим вариантом миопии доступны широкий круг работ в сфере умственного, счетно-канцелярского труда умеренного объема и некоторые виды физического труда без воздействия вышеуказанных неблагоприятных факторов.
В тех случаях, когда больной с развитой, и особенно далеко зашедшей, стадией заболевания выполняет абсолютно противопоказанный для него труд и перевод его по состоянию здоровья на другую работу сопровождается снижением квалификации или уменьшением объема производственной деятельности, имеются основания для определения ему III группы инвалидности.
В далеко зашедших стадиях заболевания (преимущественно заднеполюсной или распространенной формах) при миопии от 15,0 до 20,0 дптр и более круг доступных работ значительно сокращается. Эти лица могут выполнять лишь некоторые виды труда небольшого объема (методист, лаборант, смотритель музея), а также неквалифицированного труда (вахтер, гардеробщик у шкафчиков и др.)
и, как правило, признаются инвалидами III группы.
II группа инвалидности определяется при тяжелых осложнениях, обусловленных миопией, когда зрение снижается до 0,08 с коррекцией на лучше видящем глазу, при рецидивирующих кровоизлияниях, двусторонней отслойке сетчатки и других тяжелых осложнениях.
I группа инвалидности при осложненной близорукости определяется редко — при тяжелых двусторонних изменениях, приводящих к стойкому снижению зрения до 0,03 (с полной коррекцией). Чаще всего наблюдается у больных с компликатной (осложненной) катарактой при невозможности оперативного лечения или отказе больных от операции, при отслойке сетчатки или при обширных очаговых изменениях в центральной части глазного дна.
источник
Близорукость нельзя назвать редким явлением. Ежедневно можно встретить человека, который щурится, рассматривая что-то вдалеке от себя. Это происходит по причине того, что предметы на расстоянии кажутся ему размытыми и нечеткими, при этом вещи, которые расположены близко, можно легко рассмотреть во всех подробностях. Миопия высокой степени – это тяжелая стадия близорукости, которая требует особого врачебного внимания.
Если у человека диагностируется миопия высокой степени, то это говорит об отклонениях и болезни глаз, которая может привести к необратимым последствиям. При такой патологии картинка формируется перед сетчаткой глаза, что и создает эффект затуманенности и нечеткости.
При близорукости глазное яблоко человека имеет нехарактерную ему овальную форму. Именно по этой причине роговица находится на нестандартном удалении от сетчатки, из-за чего и возникают проблемы со зрением.
Изменения в качестве зрения человека, отклонения от нормы, выражаются в диоптриях. Миопия глаза высокой степени фиксируется при наличии шести диоптрий со знаком минус. Такое явление требует незамедлительного врачебного вмешательства и соответствующего лечения.
Миопия высокой степени в редких случаях может привести к полной потере зрения, но в современной медицине такие случаи относят к исключениям. У людей, которые страдают близорукостью в тяжелой стадии, наблюдаются симптомы следующего характера:
- Глаза устают на порядок быстрее, чем у здоровых людей. Особенно при просмотре телевизора или работе за компьютером.
- Из-за повышенного напряжения, постоянного желания прищуриться, чтобы рассмотреть что-то лучше, возникают регулярные головные боли.
- Само прищуривание также определяется как симптом человека с близорукостью.
- Нередко возникают боли в глазах.
- Глазное яблоко удлиняется.
Близорукость, и миопия в том числе, может быть врожденной или приобретенной. Чаще всего она появляется в период роста организма, если, конечно, не появилась на свет вместе с человеком.
Диагноз миопии высокой степени может быть поставлен в любом возрасте, а болезнь развивается как на фоне наследственных причин, так и из-за механического вмешательства.
Медицина едина во мнении, что зрение человека формируется в период от 7 до 20 лет, после чего оно может нормализоваться, а легкая близорукость (на фоне внешних факторов) не считается опасной. Тяжелая стадия миопии развивается, в основном, по двум причинам:
Быстрое развитие патологии может привести к тяжелым осложнениям, как уже упоминалось, даже к потере зрения. Наследственная форма миопии может приводить к потере зрения до минус 20-30 диоптрий, что, по сути, говорит о практической слепоте. Доказано, что генетический фактор является катализатором для развития болезни.
Среди причин, провоцирующих миопию высокой степени, выделяют:
- Наличие данной патологии у одного из родителей делает ребенка более предрасположенным к проблемам со зрением.
- Неверное соблюдение гигиены зрения, особенно в детском возрасте, когда идет основной процесс формирования зрения, чрезмерное сидения за компьютером.
- Игнорирование первых симптомов снижения качества зрения, отсутствие необходимого лечения.
- Непредвиденные черепно-мозговые травмы, которые при неблагоприятном развитии задевают органы зрения.
- Изменение формы глазного яблока.
Человеку присваивается инвалидность при миопии высокой степени, группу инвалидности определяют по тяжести каждого отдельного случая. Важно при этом учитывать тот факт, насколько человек в состоянии вести самостоятельную жизнь и осуществлять трудовую деятельность. Ежегодно проводится пересмотр медицинских данных, и группа инвалидности может быть изменена.
Полная потеря зрения определяется как инвалидность первой группы.
Если болезнь оставлять без должного медицинского внимания, то это может привести в серьезным осложнениям:
- Отслоение сетчатки глаза и потеря зрения. Это происходит на фоне изменения формы глазного яблока, истончения сетчатки, что сильно повышает уровень нагрузки на глаза. Если произошел разрыв или отслоение сетчатки, то медицинская помощь нужна незамедлительно.
- Увеличение внутриглазного давления (глаукома), что также может привести к слепоте.
- Дефекты зрения, которые выражаются в искажении центральной картинки. Такое явление носит название дистрофия сетчатки.
- Катаракта, или помутнение глазного хрусталика, вследствие чего зрение стремительно ухудшается.
Неблагоприятные последствия патологии могут развиться в любом возрасте и даже после проведения операций по устранению близорукости.
Миопия высокой степени обоих глаз или только одного требует постоянного наблюдения у офтальмолога. Это позволит вовремя обнаружить опасное истончение сетчатки глаза. Опасным признаком считается появление пелены перед глазами, а также визуальное искажение предметов.
Современная медицина обладает методами лечения миопии высокой степени, поэтому пациенту с таким диагнозом нет смысла поддаваться панике. Первая задача офтальмолога – это приостановить развитие болезни и не допустить опасных осложнений, медлить в такой ситуации никак нельзя.
Пациент же должен хорошо запомнить, что при диагнозе миопия из ежедневных привычек нужно исключить тяжелые физические нагрузки, спорт.
Коррекция миопии высокой степени с использованием очков применяется, как для взрослых, так и для детей.
Прежде чем назначить такое лечение, врач должен провести полное обследование и подобрать необходимую пару. Высокий уровень близорукости требует обязательного ношения очков, а если лечение подобрано своевременно, то зрение можно значительно улучшить, в некоторых случаях полностью восстановить.
Если миопия обнаружена у ребенка, то ношение очков обязательно. Важно при этом помнить, что приучать зрение маленького ребенка к очкам нужно постепенно.
Лечение миопии высокой степени у взрослых с помощью очков допускает незамедлительное применение. Однако в процессе их носки могут возникнуть неприятные ощущения, головные боли, повышенная усталость глаз. О таких явлениях нужно сразу сообщать офтальмологу, чтобы подобрать более подходящие линзы.
Обычные контактные линзы не совсем применимы для лечения близорукости, эффект от них значительно меньший, нежели от очков. Поэтому в качестве удобного аксессуара линзы в определенных условиях незаменимы, но рассчитывать, что они вылечат зрение не нужно.
Современная медицина обладает интересными методами для восстановления зрения. Один из них представляет собой ношение специальных ночных линз. В тот момент пока человек спит, линзы оказывают благотворное воздействие на роговицу глаза. После пробуждения линзы снимаются, а форма роговицы остается измененной, что значительно улучшает зрение пациента.
Лазерная операция миопии высокой степени показа тем пациентам, которым лечение с помощью очков не помогло, либо не принесло ожидаемых результатов. В современной практике лазерная коррекция зрения достаточно распространенная процедура, которая в большинстве случаев приводит к желанной цели.
В случае с миопией высокой степени подобная операция проводится, если зрение не упало выше минус 15 диоптрий. В противном случае и данный вид лечения окажется бесполезным.
Важно, что если пациент изначально не готов пользоваться очками длительное время, то коррекция лазером может быть проведена, минуя этот этап. В момент проведения процедуры врач воздействует на роговицу глаза и изменяет ее форму, при завершении операции визуальная картинка пациента постепенно восстанавливается. Зрение приходит в норму, либо значительно улучшается.
Подобная сложная операция показана в случаях ухудшения зрения до минус 20 диоптрий, но не более. В таком случае естественный глазной хрусталик удаляется, а на его место имплантируется линза интраокулярная, которая впредь будет выполнять функции удаленной части глаза.
Если же пациент страдает еще более высокой формой близорукости, то до минут 25 диоптрий возможно применение интраокулярных линз, которые становятся настоящим спасением для людей с тяжелой патологией. Такая операция возможна, если естественный хрусталик не утратил полностью своих функций, и тогда линза вживляется в переднюю или заднюю камеру глазного яблока. Метод значительно улучшает зрение, но не меняет формы роговицы глаза.
Любое оперативное вмешательство возможно только при стабильном течении болезни
В комплексе с основным лечением пациенту может быть назначен курс витаминов, а также ноотропные препараты. Витаминная и медикаментозная поддержка организму чаще всего назначается в виде курсового приема.
Грамотно подобранное лечение позволяет остановить прогрессию заболевания и вернуть пациенту зрение.
Офтальмологи сходятся в едином мнении, что в период беременности женщина с диагнозом миопии высокой степени должна регулярно наблюдаться у врача, который будет отслеживать состояние ее зрения.
Во время естественных родовых потуг высок риск отслоения сетчатки или повреждения сосудистой оболочки глаза от переизбытка напряжения и повышения внутриглазного давления.
В подобных случаях акушеры во многом полагаются на мнение окулиста, который следит за состоянием роговицы глаза женщины. Если риск неблагоприятных последствий велик, то зачастую рекомендуется отказаться от естественных родов и прибегнуть к кесареву сечению.
Важно помнить, что даже после родов женщине с подобным диагнозом необходимо наблюдаться у врача, чтобы отследить развитие патологии и вовремя принять необходимые меры.
Для того чтобы не допустить потери зрения, нельзя пренебрегать элементарными правилами:
- Не сидеть долго за компьютером без надобности.
- Обеспечить рабочее место хорошим освещением.
- Не читать в транспорте и в положении лежа.
При первых признаках ухудшения качества зрения стоит обратиться к врачу, который определит необходимость лечения.
Медицинская практика доказывает, что миопия высокой степени – это не приговор, если вовремя ее обнаружить и подобрать грамотные методы восстановления зрения. Сделать это может только специализированный врач при полном доверии к нему пациента.
источник
При астигматизме отсутствует фокусная точка. Больной человек видит мир нечетко или искаженно. После специальной комиссии, которая проявляет тяжесть заболевания, могут выдать группу инвалидности.
Астигматизм характеризуется неправильной формой роговицы или хрусталика. В здоровых глазах роговица с хрусталиком имеют одинаковую сферическую поверхность. Во время астигматизма происходит преломляющая сила световых лучей, в результате чего они не сходятся в одной точке сетчатки.
Человек с тяжелой степенью астигматизма, которая не даёт нормально жить, может получить группу инвалидности. Однако обычно во время этой болезни ее не выдают. В данной статье вы найдете меры профилактики, методы и способы получения инвалидности.
Термин «астигматизм» в переводе с латыни означает «отсутствие (фокусной) точки». Астигматизм – это глазное заболевание, при котором человек видит предметы нечётко и/или искажённо.
Астигматизм возникает вследствие неправильной (несферичной) формы роговицы (реже – хрусталика).
В нормальном состоянии роговица и хрусталик здорового глаза имеют ровную сферическую поверхность. При астигматизме в разных меридианах поверхности роговицы преломляющая сила разная, и при прохождении через такую роговицу световые лучи не сходятся в одной точке на сетчатке.
Астигматизм – это патология рефракции глаза, связанная с неправильной формой роговицы или хрусталика. В результате этого нарушения человек видит окружающие предметы искривленными, местами размытыми, прямые линии выглядят изогнутыми.
Роговица и хрусталик здорового глаза имеет ровную сферическую поверхность. При астигматизме их сферичность нарушена, она имеет разную кривизну по разным направлениям: более плотная в одном направлении и выпукла в другом (как, например, дыня или мяч для регби).
Таким образом, проходящие через деформированную роговицу или хрусталик световые лучи фокусируются на сетчатке не в одной точке, а сразу в нескольких. Поэтому воспринимаемое глазом изображение видится неотчетливо.
Астигматизм, как правило, встречается в сочетании либо с близорукостью (миопический астигматизм), либо с дальнозоркостью (гиперметропический астигматизм). Существует еще так называемый смешанный астигматизм, сочетающий в себе элементы и близорукости и дальнозоркости.
Астигматизм — при этой аномалии рефракции световые лучи не попадают в одну точку после преломления в оптической системе глаза, они проецируются на сетчатку в виде нескольких точек, отрезков разной длины, кругов или овалов.
В результате, вместо нормального изображения получается что-то деформированное и нечеткое. Страдающий астигматизмом человек одинаково плохо видит как близкие, так и удаленные предметы.
У большинства людей есть астигматизм, но он настолько мал, что не мешает хорошо видеть предметы. Около 15% жителей Земли страдают астигматизмом в большей степени. Основная причина астигматизма — неправильная форма линз оптической системы глаза. Чаще всего проблема кроется в неравномерной кривизне роговицы.
Астигматизм страдают и взрослые, и дети. В большинстве случаев астигматизм ребенку передается по наследству и называется врожденным астигматизмом. Приобретенный астигматизм обычно развивается из-за грубых рубцовых изменений в роговице после травм и хирургических операций на глазах.
Небольшую степень астигматизма человек попросту не замечает. Привыкая видеть все в слегка расплывшемся (или растянутом) виде, он даже не догадывается об имеющихся проблемах со зрением.
Если зрение ухудшилось настолько, что человек наконец-то решился обратиться к окулисту, то его рецепт на очки будет содержать загадочные буквы: sph (сфера), cyl (цилиндр) и ax (ось).
Сфера показывает величину сферической коррекции астигматизма, а цилиндр и ось — его размер и ориентацию. Такие очки пациенты часто называют «сложными», а врачи — цилиндрическими.
Важно вовремя обратить внимание на тревожные симптомы, сообщающие, что необходимо как можно скорее посетить офтальмолога.
О наличии астигматизма могут свидетельствовать:
- ощущение «песка» и жжения в глазах;
- покраснение глаз;
- двоение и искажение зрительных образов;
- невозможность сфокусировать взгляд;
- трудности с ориентированием в пространстве, определением расстояния до предметов;
- быстрая утомляемость глаз при такой зрительной работе, как чтение, просмотр телевизора, работа за компьютером, шитье и т.д.;
- падение остроты зрения;
- боли в области надбровных дуг;
- частые головные боли.
Симптомы заболевания могут быть выражены ярко или едва заметны. Достоверно определить, угрожает ли что-либо зрению, может только специалист. Не пренебрегайте плановыми диагностическими осмотрами! Посещать офтальмологическую клинику взрослым следует не реже раза в год, детям — в возрасте 3-12 месяцев, 3, 5, 7 лет и далее ежегодно.
- врождённым и приобретённым (обусловлен заболеваниями роговицы – рубцы после перенесенных заболеваний или операций, кератоконус, травмы);
- роговичным (98,6% случаев) и хрусталиковым (встречается крайне редко – 1,4%);
- прямым (наибольшей преломляющей силой обладает вертикальный меридиан) и обратным (наибольшую преломляющую силу имеет горизонтальный меридиан).
В зависимости от вида нарушения рефракции различают астигматизм:
- Миопический простой – нормальное зрение в одном из двух меридианов (горизонтальном или вертикальном) сочетается с близорукостью (миопией).
- Миопический сложный – в обоих меридианах глаза присутствует близорукость (миопия), но в одном из них её степень больше, а в другом меньше.
- Гиперметропический простой – в одном из меридианов имеется дальнозоркость(гиперметропия), сочетающаяся с нормальным зрением в другом меридиане.
- Гиперметропический сложный – в обоих меридианах глаза дальнозоркость, но в одном из них её степень больше, а в другом меньше.
- Смешанный астигматизм – близорукость в одном меридиане и дальнозоркость в другом.
По степени астигматизма различают:
- слабую – до 2 диоптрий;
- среднюю – до 3 диоптрий;
- высокую – 4 и более диоптрий.
Роговичный астигматизм небольшой степени (не более 0,5 диоптрий) есть почти у всех людей и называется физиологическим. Корректировать его не требуется, так как он не оказывает серьёзного влияния на качество зрения.
В молодом возрасте зрительная система компенсирует физиологический астигматизм, но со временем он может дать о себе знать. Часто бывает, что люди даже не подозревают о наличии у себя такого астигматизма, и обнаруживается он лишь на диагностическом обследовании зрительной системы.
Астигматизм, особенно средней и высокой степеней, помимо нечёткого зрения, часто сопровождается астенопией – общим плохим самочувствием, головокружением, головными болями, резью в глазах. Кроме того, астигматизм более 2 диоптрий вызывает серьёзные проблемы в подборе и изготовлении очков.
Диагноз астигматизм устанавливается окулистом после осмотра пациента и проверки остроты зрения с помощью специальных таблиц, но наиболее точные данные о виде и степени астигматизма дает кераторефрактометрия и топография.
Для того чтобы с точностью поставить диагноз «астигматизм», необходимо тщательное обследование зрительной системы. Помимо проверки остроты зрения, проводимой с использованием специальных цилиндрических линз, диагностика астигматизма может включать:
- рефрактометрию – полный анализ рефракции глаза;
- кератотопографию – компьютерную томографию, при которой проводится обследование роговицы глаза и определяется степень роговичного астигматизма;
- скиаскопию (теневую пробу) – исследование рефракции глаза с помощью специального осветительного прибора, скиаскопа;
- УЗИ и биомикроскопию (в том числе офтальмоскопию) – исследование, позволяющее определить причины развития астигматизма и детально рассмотреть все структуры органа зрения.
Для диагностики астигматизма используются и другие методы исследования, дающие возможность выявить это заболевание у пациентов любого возраста, начиная с трехмесячного.
Астигматизм можно выявить только при полном офтальмологическом обследовании. Сам больной ощущает лишь снижение остроты зрения. Для правильного определения степени астигматизма и, особенно его осей, необходимо тщательный компьютерный анализ зрительной системы.
Даже небольшие ошибки в диагностике могут привести к полной непереносимости очков или линз, а также к дальнейшему ухудшению зрения. Задачей любого метода коррекции астигматизма является изменение силы преломляющего аппарата глаза так, чтобы изображение пришлось на определенную область сетчатки.
Задача любой коррекции астигматизма – «собрать» преломляющиеся лучи в одной точке на сетчатке. Самый распространённый способ – очки со специальной оптикой, в последнее время используются и специальные торические контактные линзы. Однако эти казалось бы простые виды коррекции при астигматизме сопряжены с определёнными трудностями.
При астигматизме выписывают очки со специальными цилиндрическими линзами. Их подбор и изготовление требуют высокой квалификации врачей-офтальмологов и оптометристов. В отличие от простых очков, в рецепте на астигматические очки появляются данные о цилиндре и оси его расположения.
С особенными сложностями сталкиваются те пациенты, у кого астигматизм сочетается с близорукостью или дальнозоркостью: тогда нужны сфероцилиндрические стёкла.
Консервативные методики коррекции астигматизма
- Очки
- Контактные линзы
- Ортокератология (ночные контактные линзы)
- Аппаратное лечение
Хирургические методики коррекции астигматизма
- Лазерная коррекция зрения (Femto LASIK, Super LASIK Thin Flap, LASEK, LASIK, Super LASIK)
- Рефракционная хирургическая коррекция
- Рефракционная замена хрусталика с имплантацией ИОЛ
- Склеропластика
- Лазерокоагуляция
- Система «Оптималь»
- Имплантация факичной линзы
Решить вопрос о возможности и целесообразности терапевтического или хирургического лечения можно только после полного офтальмологического обследования и консультации квалифицированного врача.
На консультации Вы получите исчерпывающую информацию о существующих методах улучшения зрения. Вместе с врачом Вы сможете выбрать направление лечения. В зависимости от индивидуальных параметров глаза, степени и формы заболевания врач подберет методику лечения, которая сможет обеспечить оптимальный результат именно в Вашем случае.
Это специальные отрезки стекла в виде продольного среза цилиндра. Их уникальное свойство состоит в том, что лучи света, попадающие в плоскость, параллельную оси стекла, не преломляются, а лучи, попадающие в плоскость, перпендикулярную оси, претерпевают преломление.
При назначении очков с цилиндрическими стеклами помимо преломляющей силы в рецепте офтальмолог указывает и положение оси стекла. Для этого используется международное обозначение, по которой градусы отсчитываются от горизонтального меридиана справа налево.
Чтобы избежать негативных моментов оптической коррекции, современная офтальмология предлагает более эффективные способы лечения астигматизма – лазерную коррекцию, имплантацию факичных линз и рефракционную замену хрусталика.
При лазерной коррекции исправление зрения происходит за счёт изменения формы роговицы – естественной преломляющей линзы глаза – с помощью воздействия лазера. Во время коррекции роговице придаётся форма с индивидуальными для каждого пациента параметрами.
Лазерная коррекция – оптимальный способ избавления от астигматизма (до ±3,0 диоптрий).
Рефракционная замена хрусталика применяется для лечения астигматизма высоких степеней высоких степеней в тех случаях, когда нецелесообразно проводить лазерную коррекцию или утрачена природная способность хрусталика к аккомодации.
Операция заключается в удалении прозрачного хрусталика с одновременной имплантацией интраокулярной торической линзы через микродоступ 1,8 мм.
Часто астигматизм сопровождает другое нарушение рефракции – близорукость. В сочетании эти заболевания могут доставлять серьёзный дискомфорт.
Стандартная оптическая коррекция не позволяет обеспечивать оптимальные зрительные характеристики, необходимы специальные сфероцилиндрические очки или торические контактные линзы. Оптимальный же выход в таком случае – лазерная коррекция зрения
Послеоперационный астигматизм – часто встречающее явление после микрохирургических вмешательств, когда после операции нарушается сферическая форма роговицы. В некоторых случаях возможно устранение послеоперационного астигматизма с помощью лазерной коррекции зрения.
Однако современные методики проведения операций, например, удаление катаракты, позволяют свести риск появления послеоперационного астигматизма к минимуму или вовсе его избежать.
Профилактические меры при астигматизме заключаются в соблюдении правил гигиены зрения, это помогает защитить глаза от излишних нагрузок и в какой-то мере предотвратить формирование и развитие опасных осложнений.
- Любую зрительную работу выполняйте при достаточном и равномерном освещении.
- Зрительные нагрузки чередуйте с физическими, делайте перерывы в просмотре телепередач, работе за компьютером, чтении, шитье и т. д.
- Выполняйте гимнастику для глаз.
- Старайтесь минимизировать влияние неблагоприятных климатических условий – таких, как холод, мороз, ветер (особенно с песком или пылью) – всего, что способно вызвать раздражение глаз.
Более подробные индивидуальные рекомендации можно получить на очном приеме у специалиста-офтальмолога. Врач расскажет, что необходимо делать для того, чтобы не допустить ухудшения состояния органов зрения в соответствии с видом астигматизма, его степенью, общим состоянием зрительной системы и возрастом пациента.
В случае наследственной предрасположенности к данной офтальмологической патологии медики рекомендуют уделить достаточное время профилактике.
Если болезнь не проявила себя сразу после рождения, это не значит, что она не появится в более позднем возрасте. Следует также отметить, что профилактика астигматизма у взрослых и детей имеет некоторые отличия.
Медики настаивают на том, что лучшая профилактика нарушения оптической функции – это уменьшение нагрузки на органы зрения.
За подробными советами о методах предотвращения патологии стоит сразу обратиться к офтальмологу, который поделится адекватными в конкретном случае рекомендациями.
Как правило, окулист советует:
- Прием комплексных витаминизированных препаратов для поддержания работы зрительного аппарата.
- Если работа предполагает длительную сосредоточенность для глаз (за компьютером или чтением, при работе с мелкими деталями), то назначается специальная гимнастика для снятия напряжения в глазах.
- Обеспечение достаточного освещения при чтении или работе за компьютером.
- Прохождение курса физиотерапии.
- Людям, предрасположенным к офтальмологическим недугам, вредно читать в транспорте, долго работать за компьютером, планшетом или другим средством технического прогресса схожего типа.
- Особенно опасно пользоваться этими вещами в темноте, имея только освещения с подсветки монитора.
- Факт: Соблюдая столь незамысловатые рекомендации, можно отстрочить возникновение болезни, а при регулярном поддержании такого режима даже предотвратить ее.
Методы предотвращения для детей:
- Для профилактики астигматизма у маленьких пациентов, достаточно придерживаться правил, которые рекомендуют взрослым.
- Разница состоит только в том, что родители должны контролировать соблюдение профилактических мер ребенком.
Родители не должны допускать длительного контакта с очень мелкими объектами и длительного пользования техникой, требующей визуального восприятия:
Ребенок может перерасти астигматизм, так как до подросткового возраста органы зрения еще только формируются и настраиваются. Это дает малышу преимущество перед взрослым.
Но если не проводить лечение врожденного астигматизма, которым могут заболеть даже младенцы, через несколько лет патология может переформироваться в амблиопию или косоглазие.
Группа инвалидности назначается после проведения специализированной медицинской комиссии. Как правило при астигматизме группу инвалидности не выдают.
По данным статистики ежегодно инвалидность по зрению получают около 50 тысяч россиян. Более 20% из них трудоспособного возраста. Причины потери их зрения самые разные, но мы остановимся не на них, а на том, как оформить группу нетрудоспособности при близорукости. Понятие зрительной инвалидности.
Термин «инвалидность по зрению» – довольно пространное понятие, включающее почти нормальное зрение и значительное нарушение зрительных способностей (потерю светочувствительности, полной слепоты).
Причинами потери зрения могут быть глазные заболевания. Например: глаукома, возрастная дистрофия и дегенерация сетчатки, катаракта, диабетическая ретинопатия. Более редкие болезни: «куриная слепота» (никталопия) и дальтонизм (цветовая слепота). А также нарушения рефракции глаза: гиперметропия, астигматизм, миопия высокой степени.
Последняя из вышеперечисленных патологий опасна тем, что может привести к отслоению сетчатки и полной слепоте. Она бывает врожденной и приобретенной. Если у человека миопия высокой степени (свыше 6 D), у него возникают трудности с самообслуживанием, движением в пространстве, обучением и работой.
В признании человека инвалидом роль играют не диоптрии, а показатель остроты зрения. Т.е. инвалидность можно получить в случае невозможности (отсутствии) коррекции зрения. Если с помощью очков или контактных линз острота зрения улучшается, то группа нетрудоспособности не дается.
Как уже написано выше, миопия высокой степени, не всегда является основанием для получения инвалидной группы. Инвалидность определяется исходя из возможности восстановления зрительных функций и социальной адаптации.
Это делается на основе государственных нормативных документов, в которых выделены следующие уровни нарушения зрения:
- Ограничения I степени (инвалидность 3 группы). Дается, если человек может себя обслужить, но при этом испытывает некоторые затруднения либо использует вспомогательные приспособления.
- Ограничения II степени (инвалидность 2 группы). Можно получить человеку в случаях невозможности обходиться без помощи посторонних людей или создания специальных условий, при выраженном и стойком нарушении зрения.
- Ограничения III степени (инвалидность 1 группы). Присваивается, если человек совсем не может выполнять привычные действия без постоянной помощи посторонних людей (абсолютная или почти полная слепота).
Каждый человек, у которого миопия высокой степени и которому нужно получить инвалидность по зрению, будет оцениваться индивидуально. Присвоение группы зависит от возраста, профессии и пр.
Так как миопия высокой степени склонна к прогрессированию, группа нетрудоспособности может со временем измениться. Для ее подтверждения или изменения назначаются периодические освидетельствования.
Дело это не такое простое, так как информации по этому поводу мало и нормативные документы, регламентирующие этот процесс, простому человеку понять не всегда возможно.
Поэтому предлагаем не вникать в юридические нюансы, а действовать по следующей схеме:
- Обращаемся к окулисту в поликлинику по месту регистрации. Он должен провести обследование и дать заключение: является ли существующая миопия основанием для присвоения группы или нет. Если острота зрения составит 0,1 и ниже, то ответ будет положительным.
- В случае положительного ответа, проходим по направлению, выданному окулистом, полное медицинское обследование. Это обязательно даже при отсутствии жалоб на другие проблемы со здоровьем. В случае необходимости придется пройти дополнительные обследования (ЭКГ, УЗИ, рентген).
- После полного обследования возвращаемся к окулисту. Он должен изучить заключения других специалистов, подготовить документы на прохождение медико-социальной экспертизы (МСЭ).Затем отправить их на подпись к главврачу, который должен подтвердить наличие оснований для оформления группы инвалидности и подписать направление на МСЭ.
- Обращаемся в МСЭ по месту регистрации. С собой берем паспорт. Это потребуется для написания заявления на прохождение комиссии. После ознакомления с документами экспертами МСЭ будет назначен день экспертизы.
- Приходим в назначенное время. Проходим обследование у офтальмолога МСЭ, отвечаем на заданные им вопросы. Затем получаем результат – присваивается ли инвалидность, какой группы и степени утраты трудоспособности.
Если существующая миопия признана инвалидностью, выдается подтверждающая справка, индивидуальная реабилитационная программа.
Глаза являются одними из основных органов восприятия. Именно поэтому при плохом зрении человек имеет уйму ограничений, из-за которых приходится вносить коррективы в привычный образ жизни.
Можно ли водить машину при астигматизме?
Многие не раз замечали водителей в очках. Сегодня этим никого нельзя удивить. Ношение данного аксессуара позволяет садиться астигматикам за руль только в том случае, если зрение корректируется до 100%. В противном случае повышается риск аварий на дороге.
Размытые контуры даже на первичных стадиях развития болезни спровоцируют неверный глазомер, и возникнут проблемы с передвижением и парковкой. Сложная или высокая форма патологии искажают прямые линии, как например, разметку на дороге.
Можно ли рожать при астигматизме?
Известно, что при естественных родах тело женщины поддается сильнейшему стрессу и не только. При некоторых осложнениях и предрасположенности, даже имея отличное зрение, после родового процесса женщина может наблюдать стремительное ухудшение зрения.
Астигматизм во время вынашивания ребенка никак не отражается на общем состоянии будущей мамы, кроме большой вероятности наследственной передачи заболевания малышу.
Если данное нарушение зрительной функции является не самостоятельной болезнью, а сопутствующей миопии, то существует большой риск возникновения негативных последствий.
Во время родов появляется угроза отслоения сетчатки. Последствия у подобного явления крайне неблагоприятные.
Можно ли поступить на художника с астигматизмом?
Для творцов изобразительного искусства зрение является одним из основных инструментов.
К сожалению, в современном мире нагрузка на глаза просто колоссальная из-за того, что подавляющее количество информации человек получает именно зрительно.
Из этого можно сделать выводы, что при наличии таланта и способности выражать свои впечатления и эмоции на холсте, художник, даже с наличием офтальмологического отклонения, способен во время творческого процесса создавать свой исключительный мир, который он воспринимает.
Если взглянуть с иной стороны, подобное воспринимается даже как небольшой бунт: заниматься тем, что состояние здоровья претит воплощать в реальность.
Если творец предпочитает классический стиль, никто не запрещал использовать коррекционные очки.
Поэтому ответ на вопрос о том, можно ли поступить на художника, будет всегда утвердительным.
Можно ли носить линзы при астигматизме?
Офтальмологи всего мира твердят о том, что контактные линзы не только можно использовать, но и нужно. Контактные линзы — прекрасный метод улучшения качества изображения.
Коррекционная терапия предусматривает ношение очков или специальных торических линз, которые выполняют ту же функцию.
Их даже можно носить в детском возрасте, но не каждому ребенку подойдет такой метод лечения.
источник