Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Проблема артериальной гипотонии среди детей сегодня распространена даже больше, чем у взрослого населения. Состояние фиксируется не только в подростковом возрасте, но и у новорожденных. Что же может вызывать низкое давление у ребенка?
- Причины патологии
- Норма и возрастные особенности
- До 12 месяцев
- Ранний возраст (1–3 года)
- Дети 3–5 и 6–9 лет
- Подростки
- Симптоматика
- Как диагностируют патологию
- Лечебная тактика
- Народные средства
- Правильный режим
- Сбалансированный рацион
- Прогулки на свежем воздухе и лечебная гимнастика
- Закаливание
- Массаж
- Фитотерапия
- Профилактические мероприятия
Сложно выделить одно основание, почему развивается гипотония у малыша. Обычно это целый комплекс факторов:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Наследственность. На данный момент ученые так и не нашли ген, который отвечает за пониженное давление. Однако известно, что дети, в семье которых с такой проблемой уже сталкивались, находятся в группе риска. Если в период вынашивания ребенка у женщины отмечается пониженное АД, вероятность того, что новорожденный также будет страдать от гипотензии, существенно повышается.
- Возрастные рамки. Наиболее опасным в плане проблем с давлением считается подростковый период. Чаще всего гипотония встречается у мальчиков и девочек со слишком быстрым или, наоборот, медленным физическим развитием.
- Психология. Высок риск возникновения заболевания у тех детей и подростков, которые имеют повышенное чувство долга и слишком высокую самооценку. Они сильно переживают по поводу отношений с окружающими и их мнения о себе.
- Инфекции. Если ребенок часто болеет, вероятность того, что у него будет низкое давление, возрастает. Инфекции нарушают работу как нервной, так и сердечно-сосудистой систем.
- Частые и длительные стрессовые ситуации.
- Плохие условия жизни, большое количество бытовых проблем.
- Неправильная организация режима дня.
- Чрезмерная умственная нагрузка.
Среди патологических факторов, которые могут стать причиной понижения давления у детей, можно выделить следующие:
- Нарушения в работе сердца и сосудов. Это миокардит, перикардит, пороки сердца.
- Язва желудка и двенадцатиперстной кишки.
- Заболевания органов дыхания, например, воспаление легких и туберкулез.
- Проблемы в работе надпочечников или почек.
- Один из типов сахарного диабета.
- Психические заболевания.
- Энцефалопатия или гидроцефалия.
- Использование в лечении препаратов, которые понижают давление.
Причин для развития гипотонии у грудничков может быть достаточно много. Прежде всего, они связаны с врожденными патологиями или нарушениями в работе ЦНС.
Пониженный показатель АД в подростковом возрасте может наблюдаться на фоне соблюдения жестких диет или, если ребенок — спортсмен.
Артериальное давление редко остается неизменным в течение суток. Его показатели определяются различными факторами:
- эластичность кровеносных сосудов;
- частота сокращений сердца;
- вязкость и количество крови;
- возраст.
Тонометр показывает две цифры — систолическое и диастолическое давление. Что они означают?
- Систолическое — этот показатель снимается в тот момент, когда миокард сокращается. В аорту выбрасывается большое количество крови. Ее стенки сопротивляются такому напору. Давление растет.
- Диастолическое — показатель в момент, когда клапан аорты уже закрылся, а кровь разошлась по другим кровеносным сосудам. В конце процесса давление достигает своего минимального значения.
Иногда врачи упоминают о разнице между этими двумя показателями. Это так называемое давление пульса.
У ребенка в течение первых дней жизни АД колеблется в пределах 60–96/40–50 мм рт. ст. По прошествии месяца цифры меняются, особенно верхнее, систолическое давление — 80–112/40–74 мм рт. ст. В течение первого года дети, будь то девочка или мальчик, интенсивно развиваются, это же относится и к кровеносным сосудам. Из-за этого наблюдается изменение показателей — от 80/40 до 112/74.
Приведенные цифры являются условными. Точность измерения зависит от разных факторов. Если у грудничка не отмечается ярко выраженных нарушений в работе сердца и сосудов, мониторинг давления ограничивают контролем пульса.
В этом периоде ребенок развивается не столь быстро, как на первом году жизни. Средние показатели верхнего давления составляют 110–112, а нижний колеблется в пределах 60–74 мм рт. ст. Гипертензию, или повышенное АД, а также гипотензию можно заподозрить только в том случае, если высокие или низкие цифры фиксировались неоднократно.
Динамика увеличения показателей АД снижается. Нормальное систолическое давление — 110–116, а диастолическое — 60–70 мм рт. ст. У детей, которые поступили в школу, возросшие эмоциональные и умственные нагрузки могут повысить цифры АД. Нередко родители слышат жалобы на то, что у ребенка болит голова, возникает чувство разбитости. Все это является серьезным поводом начать контролировать давление и при необходимости обратиться к врачу.
Примерно в десятилетнем возрасте в организме ребенка начинается гормональная перестройка. Особенно ярко это заметно у девочек, поскольку мальчики развиваются чуть медленнее. Стрессовые ситуации, увеличение нагрузок в школе, гормональные изменения приводят к гипотонии у подростков, хотя не является редкостью и повышенное давление. Нормальные показатели — 110–70/136–86 мм ртутного столба.
Лучше понять патогенез гипотонии поможет знание клинической картины. Подобный признак у новорожденных часто сопровождают:
- выраженная слабость мышц;
- вялость;
- бледность кожных покровов;
- холодность конечностей.
У таких детей отсутствует природная активность. Неестественное спокойствие и должно насторожить родителей.
В случаях, когда низкое давление фиксируется у подростка или ребенка младшего школьного возраста, могут наблюдаться такие симптомы:
- Головные боли. Обычно они появляются утром сразу после того, как ребенок проснулся. Имеют пульсирующий и давящий характер. Становятся сильнее на занятиях в школе, в случаях перемены погоды или при переизбытке эмоций. В особо тяжелых ситуациях головная боль не дает ребенку вести привычный образ жизни, играть и развлекаться. Он становится вялым и стремится больше отдыхать.
- Низкая работоспособность. При гипотонии ребенок быстро устает от физической или умственной деятельности, пропадает желание что-либо делать. Сколько бы он ни спал, чувство слабости и усталости не проходит.
- Еще один признак гипотонии — проблемы с памятью и концентрацией внимания.
- Частые перемены настроения, раздражительность и плаксивость. Дети-гипотоники слишком осторожны и обидчивы. Они менее активны и подвижны, нежели их сверстники. Иногда возникают сложности с общением.
- Головокружение. Чаще всего появляется в тот момент, когда ребенок меняет положение тела, например, встает с кровати. Также голова может кружиться в слишком душном помещении.
- Обморок. Это характерный признак хронической гипотонии или заболевания в стадии обострения.
- Криз. Ребенку неожиданно становится плохо. Симптомами являются тошнота, рвота, вялость, повышенное слюноотделение, дискомфорт в области живота и учащенное сердцебиение. Кожные покровы обычно покрыты холодным потом.
- Боли в сердце.
- Отсутствие аппетита.
- Вздутие живота и проблемы в работе кишечника.
- Кровь из носа.
При появлении одного или нескольких из этих симптомов необходимо немедленно обращаться к врачу. Знание признаков и этиологии болезни поможет вовремя заметить ухудшение состояния.
Чтобы начать лечение, важно провести детальную диагностику. Прежде всего врач проводит измерение артериального давления. Делают это в сидячем положении (исключение составляет грудной возраст) и в утреннее время. Измерений должно быть не меньше 3-х с перерывом в три минуты. Если каждый раз фиксируется низкий результат, потребуется дальнейшее обследование.
Из дополнительных диагностических мероприятий можно выделить следующие:
- Электрокардиограмма (ЭКГ).
- Ультразвуковое исследование (УЗИ).
- Клиноортостатическая проба. Врач оценивает состояние сердца в тот момент, когда ребенок меняет положение из горизонтального в вертикальное.
- Велоэргометрия. Показывает, как сердце и организм в целом может приспосабливаться к физическим нагрузкам.
- Реоэнцефалография.
- УЗИ головного мозга.
- Электроэнцефалография.
- Оценка состояния глазного дна. Проводится окулистом.
- Изучение деятельности нервной системы.
- Консультация психолога.
В зависимости от результатов обследования назначается лечение.
Терапия гипотонии назначается с учетом возраста ребенка.
Если нет противопоказаний, можно попробовать рецепты нетрадиционной медицины. Они не имеют побочных эффектов и отличаются безопасностью. Но, несмотря на это, их применение требует консультации с врачом.
Из народных средств повысить давление могут травяные настои и отвары. Согласно рекомендациям специалистов, их можно пить вместо чая и других напитков. К ним относятся:
- элеутерококк;
- женьшень;
- смородина;
- сельдерей;
- лимонник;
- заманиха;
- листья малины и петрушки.
Отдельно стоит сказать про элеутерококк и женьшень. Чаще всего они используются в виде готовых настоек, которые обладают большим количеством полезных свойств:
- тонизируют организм;
- укрепляют кровеносные сосуды;
- повышают иммунитет;
- приводят в норму давление.
Еще одно средство, помогающее справиться с гипотонией и снизить степень ее проявления, — измельченная редька с медом. Ингредиенты нужно смешать в равных пропорциях и давать ребенку в качестве отдельного блюда или с другими продуктами.
Не менее важен при пониженном давлении распорядок дня. В отношении него специалисты дают несколько советов:
- Отдых ребенка должен занимать не меньше 9 часов в день.
- Минимум 2 часа малышу следует проводить на улице. При этом ему нельзя находиться под солнцем.
- Важно правильно распределять умственные нагрузки, чередуя их с развлечениями и играми.
Нормализовать давление у ребенка можно и с помощью правильного питания. В меню следует ввести такие продукты:
- Специи и пряности, например, лавровый лист, перец или корицу.
- Жирная рыба и мясо.
- Кисломолочная продукция высокой жирности.
- Выпечка.
- Зеленый и черный чай.
- Мед.
- Картофель, манка, гречка и другие продукты, в составе которых есть крахмал.
- Свежие овощи и фрукты, которые помогут восполнить дефицит витаминов. Особое внимание следует уделять капусте, моркови, гранатам и т.д.
- Любые виды орехов.
Также в рационе ребенка с пониженным давлением должны быть продукты, которые помогут восполнить недостаток белка в организме:
- твердый сыр;
- яйца;
- соевое молоко;
- бобовые (в свежем и консервированном виде);
- смузи из фруктов и ягод.
В первую очередь, важна регулярность. Желательно выделять на это минимум 2 часа в день. Ребенка необходимо одевать по погоде и не проводить много времени под открытым солнцем.
Физические упражнения требуют не меньшей регулярности. Подбирать их должен лечащий врач.
Гимнастика при гипотонии преследует несколько целей:
- общее оздоровление организма;
- поднятие настроения;
- улучшение процесса циркуляции крови;
- тренировка органов и систем органов;
- повышение тонуса мышц.
Есть несколько полезных упражнений при пониженном давлении :
- На первом месте стоит ходьба. Особых указаний относительно дыхания нет. Каждая часть выполняется по полминуты. Сначала идет ходьба обычная, а после этого нужно делать взмахи руками, поднимая колени. Далее следует положить руки на пояс и идти на носках. В конце — снова полминуты обычной ходьбы.
- Для выполнения следующего упражнения понадобится гимнастическая палка. Стать ровно, ноги расположить на ширине плеч. Палка должна находиться сзади тела возле лопаток. Необходимо выполнить по четыре поворота поочередно в каждую сторону. При этом поворачивать нужно и голову, и тело.
- Стоя прямо, поднять руки вверх. На вдохе потянуться, а на выдохе опустить руки вниз и расслабить тело. Упражнение следует выполнять медленно. Повторить 3–5 раз.
Из всех закаливающих процедур при лечении гипотонии у ребенка особое внимание стоит уделить контрастному душу. Он оказывает на организм исключительно благотворное воздействие:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чтобы контрастный душ приносил пользу детскому организму, необходимо придерживаться нескольких правил:
- В самом начале (первые 15 сек.) вода должна быть теплой или горячей.
- Далее на 15 сек. поменять воду на холодную.
- Затем снова горячая. Повторить так трижды.
- По окончании процедуры растереть тело ребенка полотенцем.
- Каждые 2–3 дня следует понижать температуру воды.
- Приучение рекомендуется начинать в летний период.
Не стоит принимать контрастный душ при нарушениях в работе сердца, проблемах с сосудами или при обострении заболевания.
К эффективным методам лечения гипотонии относится массаж. Он оказывает на организм такое воздействие:
- Приводит в норму работу нервной системы.
- Улучшает стойкость к негативным влияниям извне.
- Ускоряет восстановительный процесс и выздоровление от болезней, из-за которых давление снижается.
- Помогает справиться с неприятными симптомами.
В некоторых случаях проведение массажа строго запрещено. Сюда относятся плохое самочувствие ребенка, слишком низкое давление, период обострения гипотонии.
Во время процедуры особое внимание уделяется воротниковой зоне, позвоночнику, животу и ногам.
Чтобы повысить давление, малышу можно дать один из фитосборов. Они оказывают на организм комплексное воздействие:
- нормализуют сон;
- помогают справиться с неврозами;
- избавляют от болей в области сердца и тахикардии;
- возвращают работоспособность;
- придают бодрости;
- снимают усталость.
В состав фитосборов от низкого давления входят такие травы, как ромашка, крапива, пустырник, шалфей, зверобой, вереск, донник, мелисса. Помогают ванны с отварами трав, например, с валерианой.
Своевременная профилактика позволяет предупредить гипотонию и улучшить общее состояние детского организма. Она включает в себя:
- Правильный режим дня. Прием пищи, пробуждение и дневной отдых должны быть в одно и то же время.
- Сбалансированный рацион.
- Достаточное количество физических нагрузок, правильное их соотношение с умственной деятельностью.
- Необходимо делать закаливание, например, принимать поочередно прохладный и теплый душ.
Кроме того, нужно точно соблюдать все рекомендации врача.
Гипотония, как и повышенное давление, — серьезная патология. У детей она развивается по разным причинам. Снизить риск возникновения заболевания и улучшить самочувствие поможет правильный режим, сбалансированное питание, прогулки на свежем воздухе и другие профилактические мероприятия.
– оставляя комментарий, вы принимаете Пользовательское соглашение
- Аритмия
- Атеросклероз
- Варикоз
- Варикоцеле
- Вены
- Геморрой
- Гипертония
- Гипотония
- Диагностика
- Дистония
- Инсульт
- Инфаркт
- Ишемия
- Кровь
- Операции
- Сердце
- Сосуды
- Стенокардия
- Тахикардия
- Тромбоз и тромбофлебит
- Сердечный чай
- Гипертониум
- Браслет от давления
- Normalife
- Аллапинин
- Аспаркам
- Детралекс
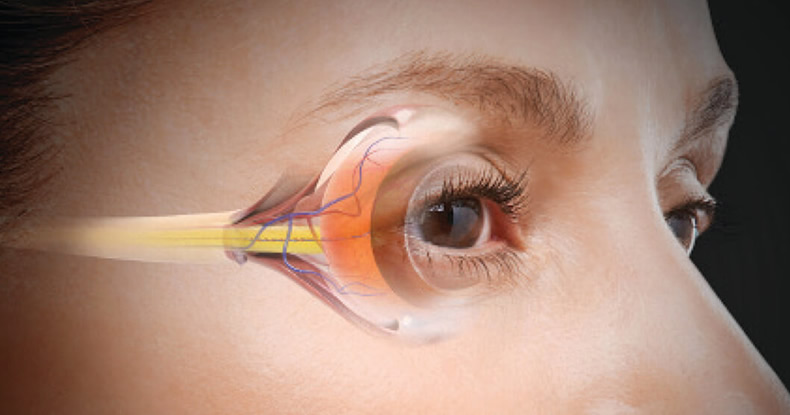
Глазное давление, внутриглазное давление (ВГД) или офтальмотонус – это давление жидкости, содержащейся внутри глазного яблока, на стенки глаза. Внутриглазное давление определяют нынче всем лицам, перешагнувшим 40-летний рубеж, вне зависимости от того, предъявляет человек жалобы или нет. Это обусловлено тем, что повышенное глазное давление является главной предпосылкой развития такого заболевания, как глаукома, которая при отсутствии лечения приводит к полной слепоте.
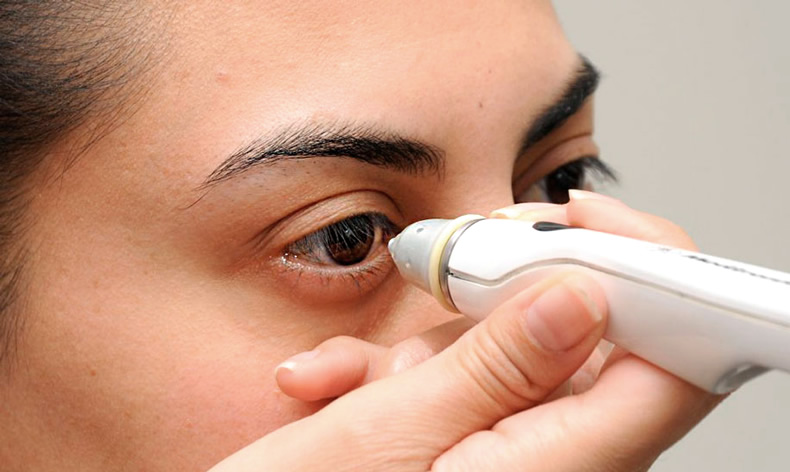
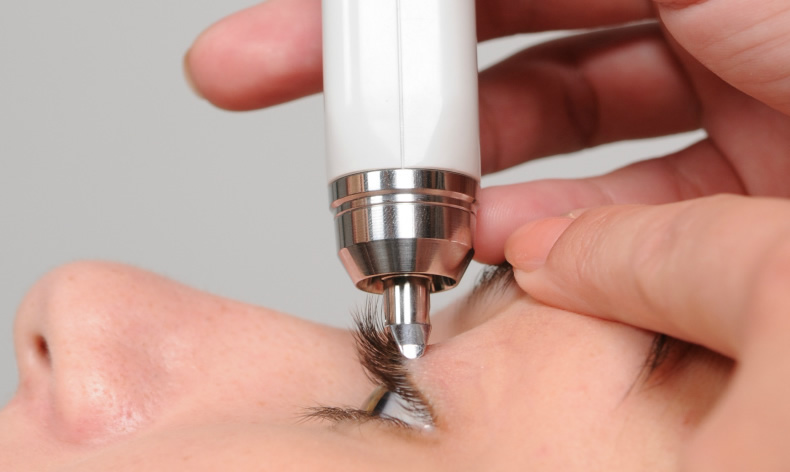
Измерение внутриглазного давления осуществляется с помощью специального тонометра, а результаты выражаются в миллиметрах ртутного столба (мм рт. ст.). Правда, о твердости глазного яблока офтальмологи 19 века судили, надавливая на глаз пальцами. В иных случаях при отсутствии оборудования подобный метод используется и в наши дни в качестве предварительной оценки состояния органов зрения.
Внимание, которое уделяется такому показателю состояния здоровья, как внутриглазное давление, обусловлено той ролью, которую несет на себе ВГД:
- Сохраняет сферическую форму глазного яблока;
- Создает благоприятные условия для сохранения анатомического строения глаза и его структур;
- Поддерживает на нормальном уровне кровообращение в микроциркуляторном русле и обменные процессы в тканях глазного яблока.
Статистическая норма глазного давления, измеряемого тонометрическим способом, располагается в рамках 10 мм рт. ст. (нижний предел) – 21 мм рт. ст. (верхний предел) и имеет средние значения у взрослых и детей порядка 15 – 16 мм рт. ст., хотя после 60 лет наблюдается некоторое повышение ВГД, обусловленное старением организма, и норма глазного давления для таких лиц устанавливается иная — до 26 мм рт. ст. (тонометрия по Маклакову). При этом следует отметить, что ВГД не отличается особым постоянством и меняет свои значения (на 3- 5 мм рт. ст.) в зависимости от времени суток.
Казалось бы, в ночные часы, когда глаза отдыхают, глазное давление должно снижаться, однако это происходит далеко не у всех людей, невзирая на то, что секреция водяной влаги ночью замедляется. Ближе к утру глазное давление начинает повышаться и достигает своего максимума, в то время как вечером, оно, наоборот – снижается, поэтому у взрослых здоровых людей самые высокие показатели ВГД отмечаются рано утром, а самые низкие – в вечернее время. Колебания офтальмотонуса при глаукоме более значительны и составляют 6 и более мм рт. ст.
Следует заметить, что далеко не все люди, направляемые на ежегодные профилактические осмотры к офтальмологу, с восторгом воспринимают предстоящее измерение внутриглазного давления. Женщины могут бояться испортить старательно наложенный макияж, мужчины будут ссылаться на отсутствие каких-либо жалоб на собственные органы зрения. Между тем, измерение внутриглазного давления является обязательной процедурой для лиц, которым «стукнуло» 40 и больше, даже если они уверяют врача в своем полном здоровье.
Измерение внутриглазного давления проводится с помощью специального оборудования и инструментария, а вообще, современная офтальмология использует 3 основных вида измерения внутриглазного давления:
Вышеупомянутый метод по Маклакову — его многие пациенты помнят, знают и больше всего не любят, поскольку в глаза капаются капли, обеспечивающие местную анестезию, и устанавливаются «грузики» (на очень короткое время), которые быстро снимаются и опускаются на чистый лист бумаги, чтобы оставить отпечатки, свидетельствующие о величине ВГД. Этому методу более 100 лет, но он до сих пор так и не утратил своей актуальности;
Чаще всего в РФ и странах ближнего зарубежья используются тонометрия по Маклакову или бесконтактная тонометрия с помощью электронографа.
Повышенное глазное давление (офтальмогипертензия) – это не обязательно результат возрастных изменений, как думают многие.
Причины повышения ВГД могут быть самыми разнообразными, например:
- Постоянное напряжение органов зрения, приводящее к их переутомлению;
- Атеросклероз;
- Стойкая артериальная гипертензия (периодические скачки АД, как правило, для глаз не опасны);
- Вегето-сосудистая дистония;
- Психоэмоциональные нагрузки, хронический стресс;
- Задержка жидкости в организме по причине сердечно-сосудистой патологии;
- Внутричерепная гипертензия нередко становится причиной возрастающего давления глазного дна;
- Профессиональная деятельность (музыканты-духовики);
- Отдельные (силовые) физические упражнения;
- Медикаментозные средства, используемые местно;
- Крепкий чай или кофе (за счет кофеина);
- Нарушения сердечного ритма, дыхательная аритмия;
- Особенности анатомического строения глаза;
- Интоксикации;
- Воспалительный процесс, локализованный в органе зрения;
- Диэнцефальная патология;
- Черепно-мозговые травмы;
- Сахарный диабет;
- Климактерический период;
- Наследственная патология;
- Побочное действие отдельных лекарственных препаратов, лечение кортикостероидными гормонами.
Повышенное внутриглазное давление нередко является признаком глаукомы, риск развития которой заметно увеличивается после 40 лет.
Повышенное глазное давление может в течение длительного времени не подавать никаких особых признаков неблагополучия. Человек продолжает жить в обычном ритме, не подозревая о надвигающейся опасности, ведь настоящие симптомы патологического состояния глаз появляются лишь тогда, когда ВГД существенным образом изменится в сторону увеличения. И вот какие признаки болезни могут подсказать, что, отложив все дела, нужно немедленно посетить офтальмолога для проверки зрения и измерения внутриглазного давления:
- Боль в глазах, в зоне бровей, в лобных и височных областях (или на одной стороне головы);
- «Туман» перед глазами;
- Разноцветные круги при обращении взора на горящую лампу или фонарь;
- Чувство тяжести, полноты и усталости глаз к концу дня;
- Приступы немотивированного слезотечения;
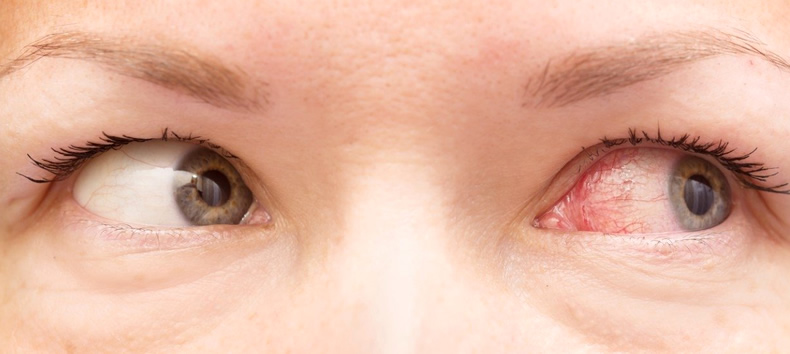
- Изменение цвета роговицы (покраснение);
- Снижение остроты зрения, отсутствие четкости изображения (при глаукоме пациенты часто меняют очки).
Повышение ВГД и развитие глаукомы можно заподозрить, если человек часто меняет очки, поскольку в «старых» начинает не видеть, а также, если данное заболевание было диагностировано у близких родственников.
Если патологический процесс зашел не слишком далеко, но степень риска развития глаукомы достаточно высока, то лечение обычно начинается с непосредственного воздействия на высокий уровень ВГД, и с этой целью врач назначает капли от глазного давления, которые:
- Способствуют оттоку жидкости;
- Снижают давящий эффект на капсулу глаза;
- Приводят в норму метаболизм тканей.
Кстати сказать, капли от глазного давления могут охватывать разные фармакологические группы, это:
- Аналоги простагландинов F2α (Травопрост, Ксалатан, Латанопрост);
- Бета-адреноблокаторы (селективные – Бетаксолол, и – неселективные – Тимолол);
- М-холиномиметики (Пилокарпин);
- Ингибиторы карбоангидразы (местные – Бронзопт, и плюс к каплям от глазного давления: системные – Диакарб в капсулах и таблетках).
В связи с этим очень важно правильно оценить, как будут влиять препараты на гидродинамику органа зрения, удастся ли быстро получить гипотензивный эффект, рассчитать, как часто человек будет зависеть от капель, а также учесть противопоказания и индивидуальную переносимость отдельных лекарственных средств. Если при назначенном лечении все пошло не очень гладко, то есть, особого эффекта от монотерапии гипотензивными средствами не получено, приходится обращаться к комбинированному лечению, используя:
- Травапресс Плюс, Азарга, Фотил-форте;
- α и β-адреномиметики (Адреналин, Клонидин).
Однако и в таких случаях использовать более двух разных препаратов параллельно совсем не желательно.
Кроме перечисленных медикаментозных средств при глаукоме (остром приступе) назначают осмотические средства внутрь (Глицерол) и внутривенно капельно (Маннитол, Мочевина).
Разумеется, примеры капель от глазного давления приведены отнюдь не для того, чтобы пациент пошел и по собственной инициативе приобрел их в аптеке. Данные лекарственные средства и назначаются, и выписываются исключительно врачом-офтальмологом.
При лечении повышенного глазного давления с целью адекватной оценки достигнутых результатов пациенту регулярно проводят измерение ВГД, проверяют остроту зрения и состояние дисков зрительных нервов, то есть, больной во время лечения тесно сотрудничает с лечащим врачом и находится под его контролем. Для получения максимального эффекта от лечения и недопущения привыкания к препаратам, капли от глазного давления офтальмологи рекомендуют периодически менять.
Применение капель и других медикаментозных средств, снижающих ВГД, подразумевает лечение в домашних условиях. При глаукоме лечение зависит от формы болезни и от стадии глаукомного процесса. Если консервативная терапия не дала ожидаемого эффекта, используют лазерное воздействие (иридопластика, трабекулопластика и др.), позволяющее провести операцию без пребывания в стационаре. Минимальная травматичность и небольшой реабилитационный период также дают возможность после вмешательства продолжить лечение в домашних условиях.
В запущенных случаях, когда нет иного выхода, при глаукоме показано хирургическое лечение (иридэктомия, фистулизирующие вмещательства, операции с применением дренажей и т. д.) с пребыванием в специализированной клинике под наблюдением врачей. В данном случае реабилитационный период несколько затягивается.
Врачам, занятым лечением глазных болезней, известно и другое, противоположное повышенному ВГД, явление – офтальмогипотензия, гипотония глаз или снижение давления глазного дна. Данная патология развивается довольно редко, но от этого не становится менее опасной. К несчастью, больные с гипотонией глаз добираются до кабинета офтальмолога, когда значительный процент зрения уже утерян.
Такое позднее обращение объясняется тем, что явные признаки болезни как бы и отсутствует, начальная стадия протекает почти без симптомов, если не считать не весьма выраженное снижение остроты зрения, которое люди относят на счет перенапряжения глаз или возрастных изменений. Единственным симптомом, который появляется позже и уже может насторожить пациента, считают сухость глаз и потерю в них естественного блеска.
Факторы, способствующие снижению внутриглазного давления, не столь многообразны, как предпосылки, повышающие его. К ним относятся:
- Травмирование органов зрения в прошлом;
- Гнойные инфекции;
- Сахарный диабет;
- Обезвоживание
- Артериальная гипотензия;
- Алкогольные напитки и наркотики (марихуана);
- Глицерин (при употреблении внутрь).
Между тем, человек, уделяющий глазам столько же внимания, сколько и другим органам, может предотвратить нежелательные последствия снижения ВГД, посетив офтальмолога и рассказав о вышеупомянутых «незначительных» симптомах. А вот если своевременно не заметить признаки нездоровья глаз, можно оказаться перед фактом развития необратимого процесса – атрофии глазного яблока.
Лечение в домашних условиях предусматривает применение глазных капель: Тримекаина, Леокаина, Дикаина, Колларгола и др. Полезными бывают средства с экстрактом алоэ, а также витамины группы В (В1).
Пациентам, страдающим повышенным ВГД, которое грозит развитием глаукомного процесса, рекомендовано соблюдать некоторые правила профилактики:
- Стараться не допускать переохлаждений, стрессов и чрезмерного физического напряжения (тяжелая работа, подъем тяжестей, наклоны головы и туловища, заставляющие кровь прибывать в бόльших, чем надобно головному мозгу, количествах;
- Прекратить занятия легкой атлетикой, однако не отлынивать от пеших прогулок (подальше от городского шума и загазованности), посильной гимнастики для органов дыхания и всего тела, закаливания организма;
- Заниматься лечением хронических сопутствующих заболеваний;
- Раз и навсегда отрегулировать режим труда, ночного сна, отдыха и питания (предпочтительна молочно-кислая диета, обогащенная витаминами и минералами);
- В солнечные летние денечки, выходя на улицу, взять за правило не забывать дома очки, обеспечивающие комфорт для глаз и их защиту (очки нужно приобретать в «Оптике», а не на рынке, где реализуют солнцезащитные темные очки, которые могут еще больше повысить ВДГ).
Что касается пониженного давления, то, как сказано ранее, оно относится к числу редких случаев, поэтому пациентам, ощутившим на себе подозрительные признаки (тусклые сухие глаза), можно посоветовать в кратчайшие сроки обратиться к специалисту, который скажет, что делать дальше.
источник
Для диагностики многих офтальмологических (и не только) заболеваний важное значение имеет внутриглазное давление. Этот показатель может ни о чём не говорить пациенту, но для врача скажет о многом.
ВГД измеряется прямым и непрямым способом, а соответствует показатель норме или нет, зависит от возраста человека и некоторых других параметров.
Внутриглазное давление — это давление жидкости внутри глаза. Постоянство этого показателя обеспечивает нормальное функционирование зрительного анализатора, благодаря чему все структуры глаза находятся в стабильных и комфортных условиях. Именно от ВГД зависит, будут ли ткани глаза получать достаточное количество кислорода и полезных веществ, а также скорость обменных процессов.
Внутриглазное давление измеряют двумя способами:
Прямой способ — это введение иглы манометра в переднюю камеру глаза через роговицу и снятие прямого замера. В клинической практике манометрический метод не применяется.
Непрямой способ — тонометрический. Специалист использует специальные приспособления (тонометр Маклакова, Гольдмана, «Паскаль», ICare), которые позволяют измерить изменение гидродинамики глаза в результате надавливания на роговицу. Врач прикладывает определённую силу и смотрит, сколько влаги вытеснится из камер глаза, — полученный объём и называется тонометрическим давлением.
Погрешность при тонометрическом измерении минимальна и составляет менее 1 мм рт.ст.
Изменение величины ВГД — отклонение от нормы — может быть физиологическим или патологическим.
В первом случае речь идёт о нормальном колебании внутриглазного давления в течение дня: из-за занятий спортом, долгой работы за компьютером, игры на музыкальных инструментах, приёма некоторых лекарств, обильного питья и некоторых других внешних факторов.
Максимально допустимое отклонение — 3-4 мм рт.ст. в течение дня.
Патологическое изменение ВГД связано с различными заболеваниями, причём не только офтальмологическими. Иногда этот симптом указывает на протекание:
- сахарного диабета;
- заболеваний сердечно-сосудистой системы (атеросклероз, варикоз, врождённый порок сердца);
- вегетососудистой дистонии;
- болезней почек (например, гломерулонефрита);
- офтальмологических заболеваний (увеит, астигматизм, глаукома).
Глаукома — самая распространённая причина повышения внутриглазного давления, и в то же время повышение ВГД является основным фактором риска развития глаукомы. Это заболевание очень опасно и при отсутствии адекватной терапии может привести к полной потере зрения.
ВГД может иметь стойкое повышенное или пониженное значение из-за генетической предрасположенности, гормонального сбоя, неблагоприятной экологической обстановки, частых стрессов, травм глаза (даже в далёком прошлом), неправильного режима работы и отдыха и нарушения гигиены.
Одним из пагубных факторов могут выступать вредные привычки (табакокурение, употребление алкогольных напитков), неправильное питание и недостаток витаминов и минералов.
Норма глазного давления зависит от возраста и немного от пола. К примеру, при беременности и менопаузе у женщин показатели могут меняться, и это не считается патологией.
Наибольшее ВГД у новорождённых. Оно начинает постепенно снижаться до 10-летнего возраста.