Близорукость – опасное заболевание, которое требует постоянного контроля. Чтобы избежать переутомления и предотвратить осложнения, офтальмологи назначают глазные капли при близорукости. Существуют разные группы препаратов, которые могут быть эффективны при рефракционных нарушениях, поэтому следует предварительно проконсультироваться с окулистом.
Близорукость в первую очередь связана с изменением формы глазного яблока. Вследствие его удлинения лучи света преломляются неправильно, и точка фокуса располагается перед сетчаткой. В таком состоянии человек плохо видит дальние объекты, а при высокой степени близорукости также ближние.
Терапия близорукости заключается в коррекции зрительного нарушения с помощью очков или контактных линз. Однако самым результативным и стабильным методом лечения миопии остается хирургическая операция. Оперативное лечение близорукости осуществляют только с совершеннолетия, поскольку до этого возраста зрительная система человека постоянно развивается.
При близорукости могут назначать разные глазные капли, ведь в условиях неправильного фокусирования глаза быстро устают, появляются симптомы раздражения и пересыхания слизистой. Глазные капли при близорукости дают хороший результат только в комплексе с правильным питанием, зрительной гимнастикой и оптической коррекцией.
Глазные капли от усталости и раздражения глаз просто необходимы близоруким людям, которые вынуждены длительное время работать за компьютером. Витаминные препараты помогут нормализовать обмен веществ и наладить питание тканей, что благотворно отразится на зрительной функции. Капли для восстановления функциональности сетчатки также помогут сохранить зрение при миопии.
Преимущество капель при симптоматическом лечении близорукости бесспорно. Существуют разные формы противовоспалительных и витаминных средств, но только глазные капли оказывают достаточно быстрый эффект. При использовании капель компоненты не попадают в системный кровоток, поэтому редко отмечаются серьезные побочные эффекты. Таблетки менее эффективны, поскольку они сначала проходят через желудочно-кишечный тракт, попадают в кровь и только после доходят до цели. Помимо того, что многие полезные элементы потеряются, органы пищеварения пострадают от вспомогательных компонентов.
Эмоксипин защищает роговицу и сетчатку от негативного воздействия. Препарат назначаю даже при тяжелых случаях близорукости и дальнозоркости. Средство является синтетическим антиоксидантом, который способствует укреплению сосудов и рассасыванию кровоизлияний, укрепляет сетчатку и защищает ее от воздействия избыточного света. Путем улучшения кровоснабжения тканей Эмоксипин повышает устойчивость органов зрения к воздействию свободных радикалов.
Эмоксипин содержит метилэтилпиридинол – ангиопротектор, который действует, как антигипоксант и антиоксидант. Вещество снижает проницаемость сосудов и повышает их защиту. Препарат также улучшает циркуляцию глазной влаги. Эмоксипин назначают при слабой и тяжелой близорукости, диабетической ретинопатии, ожоге роговицы, глаукоме. Средство также помогает улучшать кровоснабжение глаз у пациентов, которые носят линзы при миопии.
Эмоксипин назначают по три закапывания в день. В зависимости от тяжести патологии терапия может занимать от нескольких дней до месяца. При использовании Эмоксипина возможно появление побочных эффектов (раздражение, зуд, покраснение, жжение). В редких случаях у пациентов повышается кровяное давление.
Препарат не назначают беременным. Нужно помнить, что Эмоксипин нельзя комбинировать с другими глазными каплями. Флакон с лекарством следует хранить в холодильнике.
Обычно Ирифрин применяют в диагностике для расширения зрачка, но препарат довольно эффективен при повышенном внутриглазном давлении, отеке склеры и нарушениях кровоснабжения. При ложной близорукости Ирифрин помогает уменьшить спазм аккомодации. Ирифрин способствует нормальному оттоку внутриглазной жидкости, что помогает устранить симптомы пересыхания слизистой при близорукости.
Основным действующим компонентом Ирифрина выступает фенилэфрин. Это симпатомиметик, который оказывает выраженное альфа-адренергическое воздействие. Сочетание Ирифрина и препаратов с атропином усиливает действие обоих. При одновременном использовании капель и бета-блокаторов может подскочить артериальное давление.
Дозировка и частота использования Ирифрина зависит от показаний. Обычно назначают по капле 2-3 раза в сутки. Следует знать, что капли действуют быстро (30-90 секунд) и на протяжении 2-7 часов. Концентрация препарата бывает разная, что нужно учитывать при покупке Ирифрина.
Ирифрин противопоказан при глаукоме, гипертиреозе, сахарном диабете, печеночной порфирии, нарушениях гемоглобинового обмена и серьезных патологиях сердечно-сосудистой системы. Также препарат не назначают пожилым людям, у которых имеются органические изменения сосудов, сердца и мозга. Ирифрин 10% не применяют для лечения детей до 12 лет и с недостатком массы тела. С осторожностью препарат выписывают беременным и кормящим женщинам.
Возможные побочные эффекты:
- раздражение слизистой (резь, жжение, слезотечение);
- ухудшение зрения;
- сужение зрачка (у пожилых пациентов);
- повышение кровяного давления;
- нарушение сердечного ритма;
- усугубление сердечно-сосудистых патологий.
Средство предназначено для лечения и профилактики близорукости. Этот препарат разработан по рецепту индийской народной медицины, но его эффективность отмечают многие пациенты. Уджала способствует очищению местной кровеносной системы, насыщению тканей и снятию напряжения. Помимо этого, средство оказывает антибактериальный эффект и устраняет раздражение с внешней оболочки глаза. Уджала помогает предотвратить осложнения близорукости, в том числе болезни хрусталика. Уджалу не назначают детям и пациентам, которые используют контактные линзы.
Основными действующими веществами Витафакола являются цитохром, натрия сукцинат, аденозин и никотинамид. Препарат способствует нормализации обмена веществ и клеточному дыханию, значительно улучшают обменные и энергетические процессы в тканях.
Витафакол назначают для профилактики катаракты и для улучшения зрения при миопии. Необходимо закапывать средство три раза в сутки по две капли. После использования может отмечаться покраснение и ощущение легкого жжения.
Обычно препарат назначают для устранения отечности путем сужения сосудов. Происходит стимулирование альфа-адренорецепторов нервной системой.
Визин противопоказан пациентам с глаукомой и детям до двух лет. С осторожностью препарат назначают при заболеваниях сердечно-сосудистой системы и гипертиреозе. После использования могут отмечаться симптомы раздражения или аллергии. Нельзя превышать дозировку Визина, поскольку высок риск передозировки и привыкания.
Для улучшения зрения при близорукости полезно использовать витаминные капли. Они способствуют снятию зрительной усталости, укреплению местного иммунитета, устранению болезненности и симптомов раздражения.
Существуют разные формы витаминных препаратов, но офтальмологи рекомендуют отдавать предпочтение каплям. Их высокая эффективность обусловлена локальным воздействием. При попадании в глаз капли действуют моментально, а их компоненты часто даже не попадают в системный кровоток.
При близорукости нужно выбирать капли, содержащие витамин А. Его функция заключается в укреплении сетчатки, что очень важно при миопии. Также полезными будут аскорбиновая кислота, каротин, рибофлавин, тиамин, пиридоксин, цианокобаламин и витамин С. Эти вещества способствуют снятию усталости при длительной зрительной нагрузке.
Глазные капли Рибофлавин основаны на витамине В2. Препарат обычно назначают для профилактики офтальмологических патологий и их осложнений. Капли способствуют насыщению тканей кислородом и облегчают проведение нервных импульсов к сетчатке. Витамин В2 учувствует в синтезе гемоглобина и поддерживает обмен веществ.
Рибофлавин могут назначить при рефракционных нарушениях и дистрофических поражениях структур глаза. Компоненты препарата позволяют использовать его для ускорения регенерации тканей. В составе препарата: рибофлавин, кальция стеарат, тальк, сахар. Помимо улучшения зрения, Рибофлавин помогает при лечении кератита, конъюнктивита, ирита, гемералопии, хронической усталости глаз и язв роговицы. Дополнительно его назначают при катаракте и глаукоме.
Рибофлавин при близорукости нужно использовать дважды в день. Длительность лечения определяет врач, учитывая историю болезни пациента. При передозировке отмечается зуд и онемение. Рибофлавин обычно назначают на три месяца. При необходимости курс повторяют, но только после перерыва (1-3 месяца).
Этот препарат можно отнести к категории биологических добавок. Зорро эффективно увлажняет слизистую, поэтому его назначают при синдроме сухого глаза, повышенной утомляемости и снижении зрения. В составе препарата имеется гиалуронат натрия, цитохром С, натрия цитрат, сорбат калия, витамин В2, экстракт зеленого чая и ромашки.
Зорро в первую очередь улучшает метаболизм в тканях и активизирует энергетический обмен, что положительно влияет на зрение. Гиалуронат натрия способствует повышению эластичности и вязкости роговицы, а цитохром С предупреждает катаракту и сохраняет остроту зрения. Витамин В2 помогает поддерживать сумеречное зрение и цветовосприятие при близорукости. Ромашка и зеленый чай выступают в качестве антиоксидантов, которые устраняют припухлость, покраснение и пересыхание слизистой.
Средство назначают по три закапывания в сутки. Лечение может занимать не больше двух месяцев. При необходимости курс повторяют через 14 дней перерыва. Возможно появление легкой аллергии.
Витаминно-минеральные глазные капли Куспавит предназначены для нормализации работы зрительной системы. Препарат защищает глаза от инфекций, свободных радикалов и других раздражителей, а при регулярном использовании Куспавит останавливает ухудшение зрения. Помимо этого, он предотвращает осложнения близорукости.
Основным действующим веществом Куспавита выступает пластохинон. Витаминный комплекс препарата обеспечивает нормальное питание глазного яблока, а хлорид натрия устраняет воспаления и аллергические реакции.
Систейн при близорукости используют для увлажнения глаз. Препарат устраняет симптомы раздражения и сухости, которые отмечаются при перенапряжении зрительной системы. Систейн содержит полидрония хлорид, кальция хлорид, цинка хлорид, натрия хлорид, борную кислоту и полиэтиленгликоль.
Эффект от применения капель сохраняется на весь день. Систейн защищает глаза от воздействия дыма, пыли, сухого воздуха, солнца, хлорированной воды и других раздражителей. Средство можно применять для устранения сухости при ношении контактных линз. Нужно закапывать по 1-2 капли несколько раз в сутки (в зависимости от симптомов).
Средство содержит гиалуроновую кислоту и электролиты, благодаря чему эффективно увлажняет слизистую глаза и снимает симптомы раздражения. Пленка, создаваемая Оксиалом на слизистой глаза, защищает от внешних раздражителей. Препарат могут назначать при повышенной зрительной нагрузке и синдроме сухого глаза.
Оксиал рекомендуется закапывать по мере необходимости. Можно не снимать контактные линзы. При использовании Оксиала возможны побочные эффекты: покраснение, затуманивание зрения, зуд.
Основным компонентом препарата выступает карбомер. Видисик назначают при недостаточной секреции слезной жидкости и сухом кератоконъюнктивите.
Видисик при близорукости назначают трижды в день. После закапывания возможно непродолжительное затуманивание зрения. При длительном использовании повышается риск раздражения глаз.
Это средство при близорукости помогает бороться с осложнениями вроде катаракты и дистрофии роговицы. Глазные капли Тауфон могут назначить и сразу после обнаружения близорукости, а также в целях профилактики рефракционных нарушений.
Компоненты Тауфона стимулируют метаболизм в тканях и энергетические процессы, которые ускоряют регенерацию. В составе препарата есть таурин, который улучшает местный обмен веществ, укрепляет клеточные мембраны, стабилизирует электролитный состав в цитоплазме клеток. Таурин является серосодержащей аминокислотой, локальная выработка которой сокращается при наличии патологий зрительной системы. Тауфон пополняет запасы аминокислот, которые нужно для правильного обмена веществ и регенерации поврежденных тканей.
Тауфон может снижать внутриглазное давление. Препарат нужно закапывать по 1-2 капли трижды в день. Сроки лечения должен определять врач. Тауфон не назначают детям, беременным и людям с чувствительностью к таурину.
Препарат с цитохромом С оказывает антиоксидантное воздействие. Офтан катахром борется с неинфекционными воспалениями в передней камере глаза, защищает роговицу и хрусталик от воздействия свободных радикалов. Аденозин в составе препарата поддерживает нормальный метаболизм и способствует восстановлению ДНК.
Чтобы добиться успеха при использовании Офтан Катахрома, необходима длительная терапия. При близорукости средство эффективно для увлажнения, дезинфекции и борьбы с воспалением. Обычно назначают по три закапывания в день.
Препарат эффективен как при близорукости, так и при дальнозоркости. Вита-Йодурол чаще всего назначают для лечения и профилактики катаракты, но препарат также нормализует метаболизм в хрусталике и улучшает кровоснабжение глазного яблока. Вита-Йодурол содержит хлорид кальция, хлорид магния, никотиновую кислоту и аденозин. Такое сочетание компонентов способствует улучшению обмена веществ, нормализует клеточное питание, предотвращает белковые отложения и помутнение хрусталика.
Вита-Йодурол закапывают 2-3 раза в сутки. Сроки лечения определяет врач. Препарат противопоказан детям, а также при индивидуальной непереносимости компонентов. Вита-Йодурол с осторожностью назначаю беременным и кормящим. При лечении возможная местная аллергическая реакция.
В первую очередь Квинакс является препаратом для лечения катаракты, которая нередко развивается при близорукости. Это единственное средство, которое может рассасывать имеющиеся помутнения хрусталика, но для достижения результата нужна длительная терапия. Квинакс расщепляет белковые соединения в хрусталике путем активизации протеолитических ферментов, которые содержатся во внутриглазной жидкости передней камеры глаза.
Квинакс является антиоксидантом, защищающим хрусталик от действия свободных радикалов. В его составе есть дигидроазапентацена полисульфоната натрий, а также борная кислота, натрия гидроксид, натрия борат, метилпарабен и другие вещества. Квинакс содержит большое количество витамина А и аскорбиновой кислоты, которые нужны для обеспечения нормального зрения.
Препарат закапывают по 3-5 раз в сутки. Квинакс могут назначить на очень длительный срок. Кратковременное применение, как правило, не оказывает никакого эффекта.
Глазные капли Таурин назначают при осложнениях близорукости вроде катаракты и дистрофии роговицы. Средство оказывают восстанавливающий и метаболический эффект. Таурин является аминокислотой, поэтому вещество благотворно влияет на местный метаболизм.
Таурин необходимо закапывать по 1-2 капли до четырех раз в день. Курс лечения может занимать максимум три месяца. Активные компоненты препарата способны влиять на частоту сокращения сердца при сочетании Таурина с сердечными гликозидами.
Нужно помнить, что постоянно использовать глазные капли нельзя. Даже витаминные средства могут навредить при длительном применении. Максимальный лечебный курс составляет 3-4 месяца, хотя сроки могут отличаться для каждого вида глазных капель. Если спустя неделю использования не отмечается благоприятный эффект, следует обратиться к офтальмологу и заменить препарат.
Поскольку есть разные виды глазных капель, лучше всего доверить выбор специалисту. Офтальмолог учтет все нюансы и назначит максимально эффективное средство, которое сохранит остроту зрения, снимет симптомы усталости и обеспечит глаза всеми необходимыми веществами.
источник
Миопия – это патология, существенно снижающая качество жизни человека. Люди с близорукостью вынуждены на постоянной основе пользоваться очками или контактными линзами. Раз и навсегда решить проблему может хирургическое лечение миопии, при котором рефракция глаза полностью восстанавливается.
Хирургическая коррекция зрения относится к косметическим операциям, поэтому в числе абсолютных показаний значится лишь желание больного, который хочет прибегнуть к радикальному способу избавления от миопии.
Операция может быть показана в тяжелых случаях близорукости, когда зрение ухудшается больше чем на 1 диоптрий в год и есть вероятность полной потери зрения. В таких случаях специалисты предлагают хирургический метод лечения (как единственный способ избежать слепоты, если консервативные методы лечения не дают положительного результата).
В некоторых случаях миопия провоцирует формирование патологии глазного яблока, при которых проведение операции становится нецелесообразным (ввиду высоких рисков):
- деформация глазного яблока;
- амбиоплапия;
- косоглазие;
- кровоизлияние в сетчатку и отслоение сетчатки;
- нарушение кровоснабжения;
- катаракта.
Помимо специфических противопоказаний есть противопоказания общего порядка:
- болезни эндокринной системы;
- аутоиммунные болезни;
- возраст до 18 лет (глазное яблоко еще не полностью сформировано);
- беременность и период кормления.
Выбор конкретного метода хирургического вмешательства зависит от пожеланий пациента, наличия показаний и состояния оптической системы больного.
- Радикальная кератотомия переднего типа (при патологических отклонениях показателя зрения от 0.5 до 6 диоптрий).
- Миопический кератомиелез (при патологических отклонениях показателя зрения от 6 диоптрий и выше).
- Экстримлазерная операция (лазерная коррекция зрения при патологических отклонениях показателя зрения до 6 диоптрий).
- Иссечение хрусталика (операция технически сложна и применяется в случаях, когда у пациента есть противопоказания к прочим методам коррекции близорукости).
Пациент находится под наркозом местного действия. Рабочую область подготавливают посредством анестетика и антисептических препаратов. Затем специалист обозначает места планируемых разрезов (толщина не должна превышать показатель в 90% от совокупного объема роговицы). Затем хирург создает до 12 разрезов, используя алмазный нож. Давление внутри глазного яблока провоцирует набухание роговицы в области рассечения и дальнейшее ее истончение.
Продолжительность операции составляет 20–30 минут.
Противопоказания к операции:
- беременность;
- сахарный диабет;
- близорукость прогрессирующего типа;
- истонченная роговица;
- расстройства психики;
- воспалительные процессы в области глаз.
Пациент находится под местной анестезией. В глазное яблоко вводят обезболивающий препарат и 7%-й полиглюкин, который обладает кровезамещающим эффектом. Веки фиксируют блефаростатом, чтобы обеспечить свободный доступ к рабочей области. Когда зрачок расширяется, специалист совершает манипуляции по замеру внутриглазного давления. Затем наносятся разметочные линии.
Из тканей роговицы иссекают лоскут и отгибают, после чего удаляют еще один слой роговицы. Рассечение тканей выполняют лазером или другим прибором с похожим принципом действия. Сформированный лоскут возвращают в анатомически верное положение (по разметочным линиям) и наносят сплошной шов. После этого проводят контрольный замер внутриглазного давления. В конъюктиву вкалывают антибиотик. В результате роговица становится более плоской.
Продолжительность операции составляет 10–20 минут.
ВНИМАНИЕ! Метод имеет противопоказания, аналогичные противопоказаниям к передней радиальной кератотомии.
Проведение операции проходит по тому же сценарию, что и при миопическом кератомилезе. Но ткани, подлежащие удалению, испаряют лазером. Площадь удаленной роговицы высчитывают с помощью компьютерных программ.
Лазер разрушает связи в тканях на межмолекулярном уровне, не затрагивая хрусталик и прочие элементы оптической системы. Точность лазера очень высока, благодаря чему риск осложнений в результате травмы сводится к минимуму. Длительность операции составляет 15–60 минут.
Операция сопряжена с большим риском и запрещена при:
- наличии воспалений в глазном яблоке;
- ретинопатии и процессах отслоения сетчатки;
- недостаточно крупном размере глазного яблока (или передней камеры глаза).
Операция состоит из двух этапов: удаление тканей пациента и замещение их протезом. Вмешательство проводят под местной анестезией. В ходе операции пациент выполняет указания хирурга (фокусирует зрение и не моргает определенное время). Врач формирует тоннельный разрез на оболочке глаза. Через этот доступ внутрь вводится ультразвуковой стержень, разрушающий хрусталик. Продукт распада хрусталика отсасывается.
В пустую капсулу хрусталика вводят протез (искусственную линзу). Тело линзы разворачивается, после чего положение протеза корректирует хирург. На прокол не накладывают швы. Глаз обрабатывают медицинским раствором и накладывают повязку.
В течение двух суток после операции пациент может испытывать боль. Для уменьшения болевого синдрома врач выписывает обезболивающие препараты. Возможна временная светобоязнь и неконтролируемое выделение слез. На неделю зрение может утратить четкость, особенно при рассмотрении ближайших предметов.
Сразу после операции врач назначает терапию (лекарственные препараты орального типа и глазные капли). Больному придется воздержаться от работы с гаджетами и просмотра телевизора. Рекомендуется носить солнцезащитные очки до тех пор, пока глаза не утратят повышенную чувствительность к свету.
Если операция при близорукости была проведена с заменой хрусталика, пациенту необходимо строго соблюдать рекомендации врача:
- не наклонять голову (и не наклоняться в целом) несколько дней после процедуры;
- спать лежа на спине или на боку, противоположном прооперированной стороне;
- избегать термического воздействия на организм (нельзя посещать парные);
- избегать любых нагрузок до завершения реабилитационного периода.
Все виды операций подразумевают быстрое восстановление зрения (миопия проходит практически сразу после вмешательства, когда оптическая система адаптируется к изменениям).
Пациенты после операции могут столкнуться как с временными осложнениями (боль, слезоотделение), так и с серьезными патологическими процессами, катализатором которых выступает хирургическое вмешательство.
Осложнения передней радикальной кератотомии:
- воспаление и инфицирование глазного яблока;
- спаечные процессы на границе роговицы и радужки;
- нагноение в стекловидном теле;
- высокая вероятность разрыва роговицы при травмах;
- смена рефракции к показателю дальнозоркости (решается путем дополнительных вмешательств).
ВНИМАНИЕ! Миопический кератомилез имеет последствия, аналогичные последствиям радикальной кератотомии.
Осложнения экстримлазерной коррекции:
- эрозийные процессы на роговице;
- помутнения отдельных участков роговицы;
- кератит (воспаление роговицы);
- рецидив или миопизация;
- нарушенный астигматизм;
- сухость слизистой оболочки глаза.
Осложнения после удаления хрусталика:
- образование катаракты;
- астигматизм;
- смещение протеза;
- отек роговицы и повышение давления внутри глаза.
ВНИМАНИЕ! В группе риска находятся пациенты от 40 лет.
Гиперкоррекция зрения – это осложнение, которое часто появляется сразу после операции и проходит самостоятельно, без врачебного вмешательства. Но в некоторых случаях зрение смещается к дальнозоркости постепенно и требует повторной коррекционной операции или использования очков.
источник

Вот что говорят об определении «миопия» на форумах:
Чаще всего развитие близорукости провоцируют такие факторы:
- Наследственность. Наличие этого заболевания у одного из родителей является 50% гарантией того, что ребенок тоже столкнется с этой проблемой.
- Нехватка минеральных веществ и витаминов.
- Чрезмерные нагрузки на зрительные органы. Например, длительная и непрерывная работа с мелкими деталями или за монитором компьютера.
- Врожденные патологии зрительных органов. Например, слабые глазные мышцы.
- Скачки внутриглазного давления.
- Инфекционные заболевания.
- Нарушение выработки гормонов.
Если не лечить заболевание при первых признаках его появления, зрение будет неуклонно падать.
Этапы развития миопии представляют собой несколько степеней отклонений зрения от нормы. Они определяются расстоянием, на которое фокус удален от сетчатки. Различают такие степени отклонения:
1-ая. Малая близорукость – это нарушение зрительного фокуса на 3 диоптрий. Длина глаза становится больше на 1,5 мм. Сильных изменений изображения при этом не выявляется. Может появится только размытость картинок при взгляде вдаль.
2-ая. Диапазон расстояния фокуса в это случае находится между 3 и 6 диоптрий. Глазное яблоко при этом увеличивается на 3 мм. Сосуды в нем растягиваются и становятся тонкими. Изображение становится нечетким начиная с расстояния в 30 см.
3-ья. Расстояние между сетчаткой и фокусом становится более 6 диоптрий. Через сильно истонченные сетчатку и сосуды можно разглядеть склеру глаза. При этом больной видит свои пальцы не ближе, чем на расстоянии вытянутой руки.
Растяжение сосудов при миопии может привести к полной потере зрения. Иногда близорукость протекает следующим образом:
Миопия имеет обширную классификацию. При этом различают отклонения такого вида:
- Врожденное. Заболевание развивается еще на стадии развития плода в утробе матери. Встречается оно очень редко.
- Прогрессирующее. Степень отклонения постоянно увеличивается вместе с растяжением задних отделов глаза.
- Ложное или спазматическое. Миопия проявляется до тех пор, пока не устраняется растяжение ресничной мышцы.
- Рефракционное. Отклонение этого типа появляется из-за того, что нарушается способность глаза преломлять свет.
- Школьное или детское. Из-за того, что школьники уделяют много времени книгам и компьютеру, их глаза теряют способность приспосабливаться к окружающим условиям. Такое заболевание обратимо, если вовремя приступить к коррекции зрения.
- Профессиональное. Связано с излишними нагрузками на зрительные органы из-за профессиональной деятельности.
- Ночное. Причина развития – недостаточное освещение.
- Сильное. Показание отклонений свыше 6,25 диоптрий.
- Осложненное. Появляется из-за травм зрительных органов. Если отклонение близко к полной потере зрительных функций, справиться с ним невозможно.
- Одновременное проявление близорукости и дальнозоркости. При этом для каждого глаза характерны противоположные друг другу заболевания.
Назначая лечение, врач ориентируется на данную классификацию заболевания.
Основными симптомами близорукости становятся:
- Головная боль.
- Усталость глаз.
- Невозможность разглядеть то, что находится далеко.
При миопии глаза подвержены постоянным перегрузкам. Зрительные мышцы при этом чрезмерно напрягаются. Рассматриваемые предметы раздваиваются, а их контуры становятся изогнутыми.
Люди приходят к офтальмологу с жалобами на то, что их зрение снижается постоянно или периодически. Принимая во внимание жалобы и симптоматику, врач проводит такие исследования:
- Оценка остроты зрения с коррекцией и без.
- Офтальмоскопия.
- Измерение внутриглазного давления.
- Оценка рефракционных функций (скиаскопия).
- Осмотр глазного дна на его периферии (циклоскопия).
- Измерение длины глаза (эхобиометрия).
- Электрофизиологическое обследование (оценка проводимости зрительного нерва).
- Проверка зрения на периметрию.
- УЗИ зрительных органов.
- Биомикроскопия.
При необходимости к лечению заболевания привлекаются ЛОР, стоматолог или невропатолог.
Наряду с близорукостью выделяются ее ложные проявления. Данный недуг полностью излечим, если обратиться к врачу сразу после обнаружения его симптомов. Чаще всего псевдоблизорукости подвержены школьники, так как аккомодационные мышцы их глаз страдают от перегрузок. Характеризуется заболевание спазмом зрительной мышцы и размытостью предметов, расположенных на расстоянии. Человек при этом может испытывать боль в области глаз, висков и головы. Процесс развития «ложной» близорукости может начаться после перенесенных общих заболеваний организма (инфекции, вегетососудистая дистония, туберкулез и другие).
Основное лечение близорукости направлено на коррекцию зрения. При этом применяются три наиболее востребованных метода — фоторефрактивная кератэктомия, лазерный кератомилез, лазерная коррекция.
Фоторефрактивная кератэктомия (ФРК) представляет собой первую лазерную методику, эффективность которой высока даже при миопии с показателем 6 диоптрий. Однако тяжелая степень близорукости лечится трудно. Если у пациента тонкая роговица или расширенный зрачок, врачи выбирают именно ФРК.
Лазерный кератомилез улучшает зрение в пределах от -15 до +10 диоптрий. Эта методика избавляет человека от необходимости использовать линзы или очки. Во время коррекции зрения пациент чувствует себя комфортно.
Цель лазерной коррекции состоит в компенсировании близорукости путем формирования оптической поверхности за роговицей. Такая методика лечения может повлечь за собой ряд последствий.
Самым распространенным методом коррекции зрения при миопии остаются очки и контактные линзы. Однако они лишь дают возможность человеку лучше видеть, и не допускают ухудшения зрительных функций. Достигнуть полного восстановления зрения с их помощью нельзя. Лекарственные средства помогают поддерживать эффект после коррекции так же, как и отслеживание рациона питания. Это помогает наладить кровоснабжение и обмен веществ.
Основными последствиями близорукости, если ее не лечить, становятся отслойка сетчатки и полная потеря зрения. Это связанно с дефектом сетчатки из-за увеличения глазного яблока.
Близорукость – это одна из тех болезней, профилактику которой нужно начинать с раннего возраста. Она заключается в следовании следующим правилам:
- Следите, чтобы расстояние между монитором телевизора или компьютера и глазами было равно приблизительно 30 см. Благодаря этому сфокусировать зрение не составит большого труда и миопия развиваться по этой причине не будет.
- Каждые полчаса нагрузок на глаза должны чередоваться с отдыхом.
- Чтобы не нарушилась аккомодационная способность зрительных органов, нельзя читать лежа или находясь в движении.
- Следите за осанкой чтобы смотреть на окружающие предметы под правильным углом.
- Уделите внимание освещению помещения.
- Защищайте зрительные органы от воздействия ультрафиолетовых лучей.
- Следите за питанием. Это поможет нормализовать кровообращение и урегулировать метаболизм.
При первых признаках заболевания нужно обратиться к врачу.
Если высок риск развития миопии, следует обратиться к врачу. Он назначит витаминный комплекс, который подойдет именно вам. Чаще всего это такие вещества:
- Тиамин (витамин В1). Предотвращает быструю утомляемость глаз благодаря регуляции работы нервной системы.
- Рибофлавин (витамин В2). Снимает напряжение мышц благодаря тому, что делает сосуды более эластичными.
- Ниацин (витамин В3). Регулирует кровоснабжение.
- Пиридоксин (витамин В6). Если его не хватает, зрительный нерв воспаляется и развивается конъюнктивит.
- Цианкоболамин (витамин В12). Предотвращает слезотечение и усталость глаз.
Эти витамины назначаются и для профилактики, и для лечения близорукости.
Упражнения для глаз, используемые в качестве профилактики близорукости, направлены на устранение причин заболевания. Это зарядка, улучшающая кровообращение, поднимающая иммунитет и тонус зрительных мышц.
Нужно провести целый комплекс занятий, чтобы упражнения возымели действие. Один курс должен длиться около двух недель. В первый раз упражнения делают по 3 минуты. Их продолжительность постепенно увеличивают до 7 минут.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Развившаяся истинная близорукость самостоятельно не разрешается и без медицинского вмешательства сохраняется на всю оставшуюся жизнь. В то же время, соблюдение определенных правил и ограничений позволит предотвратить дальнейшее прогрессирование заболевания. При миопии слабой степени этого может быть достаточно, для того чтобы пациент жил нормальной жизнью, ни в чем себя не ограничивая. В то же время, при более выраженной близорукости необходимо использовать различные методы коррекции или лечения заболевания, так как в противном случае повышается риск развития грозных осложнений.
Сразу стоит отметить, что на современном этапе развития медицины можно восстановить нормальное зрение даже пациентам с высокой степенью миопии, однако лишь при своевременном начале лечения, пока не развились осложнения со стороны сетчатки и других внутриглазных структур.
Для коррекции и лечения близорукости можно использовать:
- очки;
- контактные линзы;
- факичные линзы;
- лазерную коррекцию;
- замену хрусталика;
- хирургическое лечение;
- глазные капли;
- витамины;
- медикаментозное лечение.
Наиболее простым и доступным методом коррекции миопии является ношение очков со специальными рассеивающими линзами. Данный метод позволяет пациенту нормально видеть вдаль, а также прерывает цепь патологических процессов в глазу, которые могли бы привести к развитию осложнений. Сразу стоит отметить, что очковая коррекция показана лишь при близорукости слабой и средней степени.
Подбор очков при миопии проводится во время исследования остроты зрения. Пациент садится перед специальной таблицей с буквами различного размера, а ему на глаза надевают оправу со съемными линзами. Затем врач начинает помещать перед глазом пациента линзы с определенной рассеивающей силой, причем вначале более слабые, а затем – более сильные. Для изготовления очков должна использоваться минимальная (по силе) рассеивающая линза, которая обеспечивает оптимальную остроту зрения (0,9 – 1,0, то есть практически 100%). Пациент при этом должен с легкостью читать буквы в 10 ряду таблицы, используемой для определения остроты зрения.
Важно отметить, что показания к ношению очков зависят от степени близорукости. Так, например, при миопии слабой степени (до 3 диоптрий) очки следует использовать лишь при рассматривании далеко расположенных предметов (например, ими могут пользоваться водители во время управления автомобилем). Во время чтения, работы за компьютером или просмотра телепередач очки следует снимать, так как в противном случае это усугубит тяжесть миопии и приведет к ее прогрессированию.
При миопии средней степени очками можно пользоваться во время работы с предметами, расположенными на более близком расстоянии (например, находясь на лекции в аудитории). В то же время, таким пациентам очки для чтения обычно не нужны. В данном случае идеальным решением могут стать бифокальные очки, в линзах которых устанавливаются две рассеивающие полусферы (одна выше, а другая ниже), причем нижняя полусфера должна быть на 2 – 3 диоптрии слабее верхней. В данном случае при необходимости посмотреть вдаль пациент смотрит через верхнюю часть линзы, а при работе с предметами на более близком расстоянии – через нижнюю часть. Это позволяет предотвратить прогрессирование миопии, которое может наблюдаться при постоянном использовании чрезмерно сильных линз.
Контактные линзы можно использовать для коррекции слабой, средней и высокой степени миопии. Основным преимуществом контактных линз перед очками является то, что они плотно прилегают к роговице, формируя с ней почти единую преломляющую систему. Это позволяет добиться более точной и постоянной коррекции миопии (при использовании очков рассеивающие линзы могут отдаляться от глаза или, наоборот, приближаться к нему, что будет в определенной степени влиять на остроту зрения).
Также линзы рекомендуется использовать при анизометропии – патологическом состоянии, при котором преломляющая сила правого и левого глаза различается. Анизометропию до 3 диоптрий можно попытаться корригировать обычными очками (при этом преломляющая сила каждой линзы должна соответствовать преломляющей силе глаза, напротив которого она будет устанавливаться). При анизометропии более 3 диоптрий предпочтение следует отдавать контактным линзам.
Подбор контактных линз производится по тем же правилам, что и подбор очков. Стоит отметить, что при высокой степени миопии проводить полную коррекцию сразу не рекомендуется (особенно у детей и подростков), так как аккомодационная функция глаз пациента может быть просто недоразвита. В данном случае полная коррекция близорукости (то есть назначение очков, обеспечивающих чтение пациентом букв из 10 ряда специальной таблицы) замедлит дальнейшее развитие аккомодации, тем самым, снизив вероятность уменьшения степени миопии в процессе роста и взросления. Вот почему при первом назначении очков рекомендуется корригировать миопию лишь на 80 – 90%, а в дальнейшем (при отсутствии положительной динамики) увеличивать силу используемых линз до достижения оптимального результата.
Лазерное лечение является одним из современных и высокоэффективных методов устранения близорукости и восстановления нормальной остроты зрения. Суть метода заключается в изменении (уменьшении) кривизны центрального отдела роговицы с помощью лазера. Это приводит к уменьшению ее преломляющей способности и восстановлению нормального зрения. Лазерная коррекция может применяться при слабой и средней степени близорукости, а также при высокой степени миопии, не превышающей 12 – 15 диоптрий.
В процессе подготовки к выполнению процедуры проводится тщательное обследование пациента, включающее компьютерную кератотопографию и другие высокоточные методы исследования. Полученные данные о состоянии роговицы, хрусталика и глазного яблока заносятся в компьютер, который рассчитывает оптимальные параметры для проведения лазерной коррекции. Сама процедура также контролируется компьютерными программами, в связи с чем риск случайной ошибки сводится к минимуму.
Процедура лазерной коррекции миопии выполняется в течение нескольких минут. Вначале пациент заходит в специально оборудованную комнату и ложится на стол, над которым установлен лазерный аппарат. Ему в глаза закапывают капли местного анестетика, который временно блокируют все виды чувствительности. Это необходимо, для того чтобы во время выполнения процедуры пациент не моргал и не реагировал на действия врача. Также в глаза закапывают препараты, расширяющие зрачок, что необходимо для точности выполняемых манипуляций.
После того как подействует анестетик, пациента просят зафиксировать голову в строго вертикальном положении и не шевелить ею. Чтобы предотвратить случайные моргания во время работы лазера, веки пациента фиксируются с помощью специальных фиксаторов (процедура безболезненна, однако может показаться неприятной). Затем врач еще раз проверяет положение головы пациента, устанавливает лазерный аппарат прямо над оперируемым глазом и просит пациента зафиксировать взгляд на мигающей красной лампочке аппарата.
Когда все приготовления выполнены, приступают непосредственно к коррекции. Первым делом на поверхности роговицы производится неглубокий круговой разрез, после чего верхний ее слой поднимается в виде лоскута. После этого в дело вступает непосредственно лазер. По заранее заданной программе он производит удаление (испарение) небольшого слоя ткани роговицы, уменьшая ее кривизну. Данный этап процедуры может длиться несколько секунд или минут. После окончания коррекции отделенный лоскут возвращается на место. Пациент при этом должен оставаться в неподвижном состоянии еще несколько минут, чтобы он (лоскут) подсох и прочно зафиксировался на роговице.
После выполнения операции проводятся проверки зрения и общего состояния пациента, которые занимают не более двух часов. Пациент может оправляться домой в тот же день, однако в течение 7 – 10 дней он должен в точности соблюдать все рекомендации, которые ему даст врач.
После выполнения лазерной коррекции миопии рекомендуется:
- Закапывать в глаза антибактериальные капли, которые назначит врач, строго соблюдая установленную им дозировку (обычно по 1 – 2 капли в каждый глаз в течение 3 – 5 дней). Это позволит предотвратить развитие инфекционных осложнений в послеоперационном периоде.
- В течение первых 3 – 5 дней после выполнения процедуры спать только на спине, так как в противном случае повышается риск сдавливания или травмирования глаза (например, рукой или подушкой).
- Посещать врача через 1, 3, 7 и 14 дней после выполнения операции для контроля ее эффективности и выявления возможных осложнений. Последнее контрольное посещение офтальмолога проводится через полтора месяца после выполнения коррекции.
- При появлении чрезмерно выраженного покраснения, при возникновении сильного жжения или боли, а также при ухудшении зрения следует незамедлительно связаться с лечащим врачом.
После выполнения лазерной коррекции строго запрещается:
- Мыть глаза грязной водой. Пациентам рекомендуется воздержаться от посещения бассейна, сауны, бани. Также следует временно отложить купание в открытых водоемах, включая море. Недопустимо попадание в глаза мыла, шампуня или других средств личной гигиены. Мыть глаза следует только теплой кипяченой водой, а протирать стерильными салфетками, слегка прикасаясь ими к поверхности сомкнутых век.
- Тереть глаза. В послеоперационном периоде возможно усиленное слезотечение или слабое жжение в области глаз. Категорически запрещается тереть глаза или протирать их грязными полотенцами, платками или другими материалами. При чрезмерно выраженном слезотечении следует промокнуть слезу стерильной салфеткой, которая при этом не должна соприкасаться с самим глазным яблоком. При несоблюдении данного правила повышается риск травмирования передней поверхности роговицы и занесения инфекции.
- Выполнять физические упражнения. Следует временно воздержаться от посещения спортзала, а также избегать любой работы, связанной с поднятием тяжестей или чрезмерной физической нагрузкой.
- Пользоваться косметикой. Женщинам запрещается красить глаза в течение нескольких дней, так как случайно попавшая в глаз косметика может привести к развитию побочных реакций. Также рекомендуется воздержаться от использования лака для волос, так как его распыленные частицы также могут попасть на роговицу.
- Находиться на солнце. По возможности следует избегать прогулок в дневное время, особенно в солнечные дни. При выходе на улицу следует использовать солнцезащитные очки.
- Перенапрягать глаза. В течение первых суток после операции запрещено читать, работать за компьютером или смотреть телевизор. В дальнейшем (в течение последующих 7 – 14 дней) данный вид деятельности допускается, однако в строго ограниченном количестве (не более 15 – 20 минут непрерывной работы или чтения, после чего следует сделать небольшой перерыв и дать глазам отдохнуть).
Замена хрусталика показана при высокой степени миопии, не превышающей 20 диоптрий. Суть операции заключается в следующем. Под местной анестезией врач производит небольшой разрез в области края роговицы. Затем с помощью специального ультразвукового аппарата вещество имеющегося у пациента хрусталика разрушается, то есть превращается в эмульсию, которая удаляется через имеющееся отверстие. Затем на место хрусталика (в его капсулу) помещается искусственная линза с необходимой преломляющей силой (обычно меньшей, чем преломляющая сила хрусталика).
После выполнения процедуры проделанное в передней глазной стенке отверстие самопроизвольно закрывается. Пациенту дают рекомендации по поводу образа жизни в течение последующих нескольких дней (не мыть глаза грязной водой, не тереть их пальцами и так далее) и назначают даты контрольных посещений офтальмолога, после чего отпускают домой.
К хирургическому лечению прибегают при тяжелых формах миопии, которые продолжают прогрессировать со скоростью более 1 диоптрии в год, несмотря на проводимые корригирующие и лечебные мероприятия. Основной задачей хирургического вмешательства при этом является укрепление задней стенки глазного яблока (склеропластика), что замедлит ее растяжение и развитие связанных с этим осложнений со стороны сетчатки и сосудистой оболочки глаза. С целью укрепления задних отделов склеры могут использоваться различные пластические вещества (измельченная хрящевая ткань, специальные губки, коллаген, различные гели и так далее). Их вводят в область позади глазного яблока с помощью специальной изогнутой иглы.
Сама операция относительно проста, практически не имеет противопоказаний и выполняется в течение 1 дня, после чего пациент может отправляться домой. После выполнения операции следует избегать перенапряжения глаз (то есть длительного, непрерывного чтения или работы за компьютером) в течение 1,5 – 2 лет, так как это может способствовать дальнейшему прогрессированию миопии. Остальные ограничения (отказ от посещения бассейна, ограничение физических нагрузок и так далее) следует соблюдать в течение 2 – 4 недель после выполнения процедуры.
Стоит отметить, что после операции сама миопия не устраняется, однако замедляется или прекращается дальнейшее ее развитие. Такая методика позволяет остановить прогрессирование близорукости у 70% детей и у 95% взрослых. После выполнения склеропластики возможно применение других методик, направленных на устранение миопии (использование очков, линз или лазерной коррекции).
Специальные капли могут использоваться для лечения (купирования) ложной близорукости. Данное состояние характеризуется спазмом аккомодации, при котором человек плохо видит далеко расположенные предметы из-за чрезмерно выраженного и стойкого сокращения ресничной мышцы (что приводит к увеличению преломляющей силы хрусталика).
Спазм аккомодации обычно проходит самостоятельно после устранения вызвавшей его причины. Если этого не происходит, врач может назначить специальные капли, которые расслабляют ресничную мышцу.
Для лечения ложной близорукости можно использовать:
- Капли тропикамид – закапывать по 1 – 2 капли в каждый конъюнктивальный мешок 4 – 6 раз в сутки.
- Капли скополамин – закапывать в каждый конъюнктивальный мешок по 1 – 2 капли 0,25% раствора 1 – 2 раза в сутки.
Курс лечения обычно не превышает 1 недели. Важно помнить, что данные препараты приводят к расширению зрачка и параличу аккомодации (то есть ресничная мышца расслабляется и остается в таком положении в течение всего периода действия препарата). Человек при этом будет плохо видеть близко расположенные предметы, то есть не сможет читать, работать за компьютером и так далее.
Также стоит отметить, что использование данных препаратов может привести к повышению внутриглазного давления (ВГД) и спровоцировать обострение глаукомы (заболевания, характеризующегося стойким повышением ВГД). Вот почему использовать их следует только по назначению врача и после проведения тщательного обследования.
Витамины – это особые вещества, которые не образуются в человеческом организме и поступают в него только с употребляемой пищей, однако жизненно необходимы для функционирования практически всех органов и систем, включая орган зрения.
Несомненно, все витамины по-своему влияют на состояние и функции глазного яблока, сетчатки, зрительного нерва и других компонентов зрительного анализатора. Тем не менее, дефицит некоторых из них может существенно нарушить функцию органа зрения и даже способствовать развитию различных осложнений при прогрессирующей миопии.
Витамины при близорукости







 Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.
Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.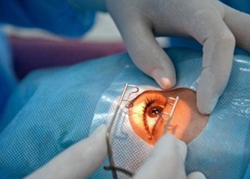 Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.
Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.