Близорукость неспроста получила название патология двадцать первого века, наполненного разнообразными гаджетами. У современных детей на орган зрения ложится колоссальная нагрузка, с которой ему не под силу справиться. По этой причине все чаще посещают окулиста совсем маленькие пациенты, по статистике от миопии страдает каждый четвертый малыш. Близорукость у детей школьного возраста развивается стремительно, поскольку ежегодно увеличивается нагрузка на глаза. Примерно 50% всех выпускников имеют проблемы со зрением.
В большинстве случаев (80-90%) младенцы, появившиеся на свет по истечении девяти месяцев, обладают «запасом дальнозоркости», который равняется +3/+3,5 диоптрии. Подобное состояние объясняется особым строением органа зрения новорожденного младенца. Переднезадний размер его глазного яблока отличается небольшой протяженностью, всего восемнадцать миллиметров.
По мере взросления малыша трансформируется его зрительный аппарат. Наиболее интенсивное развитие наблюдается в возрасте трёх лет, процесс завершается к десяти годам. По этой причине миопия у новорожденных – это обычное явление, которое не должно вызывать тревогу у родителей.
Постепенно дальнозоркость уменьшается, и зрение приближается к оптимальным показателям рефракции. Если запаса гиперметропии недостаточно (ниже 2,5 диоптрии) повышается риск развития миопии у взрослых детей, поскольку нарушается процесс морфогенеза глазного яблока.
| Еще одна причина появления близорукости – это удлиненная форма роговой оболочки. В этом случае наблюдается сильное преломление световых потоков, в итоге изображение попадает не на сетчатку, а перед ней. В результате предметы, расположенные на удалении, ребёнок видит размыто. |
Близорукость – это офтальмологическое заболевание, при котором пациент не может рассмотреть предметы, расположенные на расстоянии. Аномалия чаще всего диагностируется у детей в возрасте от восьми до десяти лет. С каждым годом она прогрессирует и достигает своего пика, когда ребёнок превращается в подростка.
Согласно статистическим данным, заболевание обнаруживается у каждого третьего малыша. Патология может носить наследственный характер, если один из родителей страдает от проблем с рефракцией и использует корректирующую оптику, то ребёнок также может «подхватить» аномалию. Именно генетическая предрасположенность чаще всего является причиной миопии.
Близорукость может быть стандартной (болезнь достигает определенной стадии и останавливается) или прогрессирующей. Вторая разновидность таит в себе большую опасность, поскольку зрение может падать стремительными темпами и за один год снизиться сразу на несколько диоптрий.
Выделяют три стадии близорукости:
- На первоначальном этапе болезнь легко поддается лечению. Острота зрения падает максимум до трёх диоптрий. Деструктивные процессы в глазном дне минимальны;
- Средняя степень. В этом случае ребёнку требуется подбор корректирующей оптики. Рефракция снижается до отметки от 3,25 до 6,0 диоптрии. Глазное дно существенно меняется, наблюдается сужение сосудов в сетчатой оболочке;
- Высокая степень. Показатель остроты зрения достигает 6,25 диоптрии. На этом этапе усиливается пигментация, диагностируется кровоизлияние и т.д.
Офтальмологи выделяют так называемую ложную миопию, подобное состояние происходит из-за спазма ресничной мышцы. Аномалию провоцируется длительное напряжение глаз, например, при чтении книг. Вызвать спазм может недостаточная освещенность рабочего места и несоблюдение правил личной гигиены. «Застоявшаяся» мышца не успевает расслабиться и при взоре на удаленные объекты, их очертания становятся расплывчатыми.
Главная опасность ложной миопии заключается в том, что она может стать причиной истинной патологии. Поэтому при выявлении недуга, обязательно отведите ребёнка в клинику, чтобы его осмотрел доктор и дал соответствующие рекомендации. Стремительно развивающаяся болезнь способна вызвать слепоту.
Вернуться к оглавлению
Миопия у детей – это досконально изученная аномалия, выявлен даже механизм её появления. Ребёнок, страдающий от близорукости, хорошо видит объекты, расположенные рядом с ним, но при этом не способен сфокусировать взор на удаленных предметах. В итоге изображение получается смазанным, с расплывчатыми контурами.
Чаще всего причина аномалии скрывается в необычной форме глазного яблока, визуально оно напоминает эллипс. Также его роговая оболочка может слишком сильно преломлять картинку.
| Подобные отклонения от нормы приводят к тому, что изображение попадает не на сетчатку, а проецируется перед ней. В результате у малыша возникают трудности с рассмотрением удаленных объектов. |
Миопия у ребёнка может развиваться под воздействием нескольких негативных факторов:
- Генетическая предрасположенность. Если отец или мать страдали от близорукости, то младенец автоматически попадает в группу риска. Они должны с первых месяцев находиться под тщательным контролем окулиста;
- Врожденные зрительные патологии. Некоторые малыши с первых дней появления на свет имеют аномалии роговой оболочки или хрусталика. Все чаще окулисты сталкиваются с такой проблемой, как врожденная глаукома;
- Появление на свет раньше срока. Если младенец «не высидел» девять месяцев в животе мамы, у него повышается риск развития миопии. Подобные аномалии диагностируется у 30% недоношенных детей;
- Хронические недуги, инфекция. Эти факторы могут стать причиной появления близорукости. К ним относят гаймориты, корь, аномалии челюстно-лицевой системы;
- Недостаток витаминов и полезных микроэлементов;
- Сбой в работе иммунной системы. Детки с ослабленным защитным барьером чаще страдают от патологии органов зрения;
- Генетические аномалии. Например, синдром Дауна.
У школьников близорукость развивается вследствие следующих факторов:
- Повышенная нагрузка на зрительный аппарат;
- Длительное нахождение за компьютером, сильная увлеченность гаджетами. Чтобы сконцентрировать взор на мониторе или книге ребенок вынужден рефлекторно напрягать орган зрения. Постоянное напряжение приводит к коррекции формы глазного яблока и вызывает развитие миопии;
- Несоблюдение зрительной гигиены. Под этим определением скрывается слабая освещенность рабочего места, неправильно подобранная мебель, чтение в движущемся транспорте и т.д.
Все чаще школьники жалуются на проблемы с остротой глаз. Это связано с увеличенной нагрузкой, после школы ученик вынужден часами просиживать за книгами, выполняя домашнюю работу. Главная задача родителей – организовать режим дня своего чада таким образом, чтобы разные занятия чередовались. В обязательном порядке школьник должен делать перерыв и давать отдых глазам через каждые сорок минут.
В зависимости от этиологии заболевания выделяют несколько его разновидностей.
Аномалия развивается в результате интенсивного роста глазного яблока. Подобные проявления характерны для детей в возрасте от пяти до десяти лет. В некоторых случаях недуг диагностируется и в двадцать четыре года, когда процесс морфогенеза организма подходит к концу. Но в норме зрительный аппарат полностью формируется в восемнадцать лет.
| Патология сопровождается незначительным снижением остроты глаз, легко поддается коррекции и не вызывает серьезных осложнений. |
Опасная разновидность недуга, поскольку зрение падает стремительными темпами. Показатель рефракции за двенадцать месяцев может снизиться сразу на несколько диоптрий. Причина развития аномалии кроется в изменении формы глазного яблока. Заболевание часто становится «виновником» инвалидности малыша.
Данную форму миопии вызывают следующие факторы:
- Врожденная катаракта;
- Повышение уровня сахара в крови;
- Побочный эффект от приёма некоторых медикаментов.
Хрусталиковая ткань под воздействием негативных факторов разрушается, элемент теряет свои пропускающие способности.
Малыши не всегда понимают, что у них возникли проблемы со зрением. Выявить признаки аномалии должны родители, для этого достаточно внимательно понаблюдать за чадом и прислушаться к его жалобам. Симптомы, которые должны вызвать тревогу и стать стимулом для посещения доктора:
- Школьника периодически мучают сильные головные боли;
- После чтения его глаза быстро устают;
- Малыш часто моргает, причем делает это непроизвольно;
- Книги и предметы держит слишком близко к глазам;
- При просмотре телевизионных передач или работе за компьютером щурится и старается приблизиться поближе к экрану;
- Во время письма или рисования дети слишком низко нагибаются;
- Ребёнок постоянно трет глазки.
Крохи до года перестают пользоваться игрушками, которые находятся на удалении и при этом не издают никаких звуков. Поскольку малыш просто не может их рассмотреть.
| Даже при малейшем подозрении на развитие миопии незамедлительно посетите доктора. Поскольку только он сможет установить верный диагноз и подобрать оптимальный курс терапии. |
Первый раз глазки грудничка осматривают в родильном доме. Это помогает обнаружить врожденные патологии зрительного аппарата, например, глаукому или катаракту. Однако, выявить предрасположенность к миопии или её наличие на данном этапе невозможно.
Если близорукость не связана с врожденными аномалиями, то развивается постепенно, поэтому крайне важно посещать доктора в установленные сроки. Плановый визит к окулисту проводиться в месяц, в полгода и в год. Если малыш родился раньше срока, рекомендуется дополнительно посетить врача в три месяца. Обнаружение миопии возможно только после полугода, в этом возрасте офтальмолог может проанализировать и дать оценку способности глазок к рефракции.
Первым делом доктор всегда проводит визуальный осмотр, чтобы узнать положение глазных яблок, их форму и прочие параметры. Затем он анализирует способность карапуза следить за движущимся предметом и фокусировать на нём взор. Постепенно игрушка удаляется от маленького пациента, чтобы понять на какой дистанции пациент перестанет её воспринимать.
Для детей от полутора лет применяют таблицу Орловой. В ней отсутствуют привычные буквы, с которыми дошколята не знакомы. Вместо них на плакате изображены различные фигурки и символы, например, медведь, звездочка, гриб и т.д. Таблица состоит из двенадцати рядов, с каждой строкой размер картинки уменьшается. С левой стороны буквой D обозначена дистанция, с которой ребёнок должен видеть рисунки, справа (V) отмечена острота зрения в диоптриях.
При отсутствии отклонений в рефракции карапуз должен рассмотреть изображения на десятой строчке с расстояния пяти метров. При сокращении дистанции можно говорить о развитии миопии. Чем меньше дистанция от глаз детей до таблицы, тем сильней выражена патология.
Проверить остроту зрения с помощью плаката Орловой можно и дома. Для этого достаточно распечатать его на листе формата А4 и повесить на стену в комнате своего чада. Обязательное условие для тестирования – хороший уровень освещенности. Прежде чем посещать окулиста или проводить проверку дома расскажите ребёнку как называется тот или иной предмет, расположенный на плакате. Чтобы во время тестирования не возникло непредвиденных трудностей.
Если пациент слишком мал для проверки его рефракции с помощью таблицы либо полученные результаты вызывают сомнение, окулист дополнительно проводит офтальмоскопию. Используя специальный инструмент, доктор изучает состояние глазного дна, хрусталика, роговой оболочки. Основная часть форм миопии сопровождается изменениями в структуре ока, если они имеются, врач их обязательно заметит.
| Часто близорукость сопровождается расходящимся косоглазием. В раннем возрасте небольшое отклонение от нормы расположения глазных яблок не является патологией, но если симптоматика не проходит после шести месяцев, обязательно пройдите обследование. |
Скиаскопия (теневая проба) выполняется с помощью офтальмоскопа. Врач располагается на расстоянии один метр от ребёнка и освещает зрачок лучом красного цвета. При движении офтальмоскопа на исследуемом элементе ока должна появиться тень. Используя линзы с разными оптическими свойствами, окулист устанавливает не только наличие или отсутствие миопии, но и степень её выраженности.
С помощью ультразвукового обследования врачи проводят все необходимые замеры, устанавливают, имеются ли осложняющие аномалии, например, отслоение сетчатой оболочки.
Вернуться к оглавлению
Приступать к терапии нужно сразу после выявления недуга, поскольку он может стремительно развиваться и нанести серьезный вред здоровью глаз. Само по себе заболевание не пройдет, состояние ребёнка должен контролировать не только окулист, но и родители. Самостоятельно подбирать лечение запрещено! Выбор схемы терапии – это прерогатива квалифицированного офтальмолога. Чаще всего он назначает одновременно несколько методик, чтобы добиться максимального результата.
Справиться с легкой формой заболевания можно в домашних условиях, главное подобрать корректирующую оптику и на регулярной основе выполнять специальную гимнастику. На более поздних стадиях миопии требуется дополнительная терапия. В некоторых случаях не обойтись без хирургического вмешательства, в процессе которого проводится замена поврежденного хрусталика и установка факичных линз либо выравнивание роговой оболочки.
Современное оборудование и инновационные технологии помогают избежать оперативного вмешательства. Отзывы о методике достаточно противоречивы. Кто-то поет им хвалебную оду, другие оценивают результат довольно-таки скептично. Главное, что стоит запомнить, вреда здоровью аппаратное лечение не принесет, а вот помочь вполне может.
| Суть терапии заключается в активации собственных резервов организма и восстановлении остроты зрения путем воздействия на поврежденные участки органа зрения. Терапия не доставляет дискомфорта и не вызывает боли. |
Для достижения максимального результата необходимо пройти полный курс физиопроцедур. При этом оказывается разнообразное воздействие:
- Вибро- и вакуумный массаж. Разогревает мышцы ока перед началом терапии;
- Цветоимпульсное лечение. Помогает избавиться от эмоционального перенапряжения;
- Макулостимуляция. Активизирует участки головного мозга, отвечающие за зрение;
- Электро-, лазерная и видеокомпьютерная стимуляция. Они расширяют визуальные возможности пациента, близорукость стабилизируется, с мышц снимается напряжение;
- Электрофорез. Положительное воздействие на орган зрения оказывает процедура с применением «Дибазола».
Тяжелые заболевания, такие как катаракта или глаукома, вылечить с помощью аппаратов нельзя. В подобных случаях требуется хирургическое вмешательство. Но миопия, гиперметропия и астигматизм поддаются коррекции с помощью современного оборудования. Для терапии используют такие приборы, как «Синоптофор», макулостимуляторы и т.д.
Главный недостаток методики – высокая стоимость и краткосрочный результат. Чтобы эффект от лечения сохранялся, необходимо регулярно повторять терапевтический курс.
Его суть заключается в использовании специальных контактных линз. Они корректируют форму роговой оболочки, делая её «приплюснутой». Однако, это временная мера. Эффект держится максимум два дня, после этого роговица восстанавливает исходный внешний вид.
Лечебные препараты подбирают на период послеоперационного восстановления либо для устранения симптоматики ложной близорукости. Чаще всего врачи назначают глазные капли «Тропикамид» или «Скополамин». Они практически полностью парализуют ресничную мышцу, спазм постепенно проходит и орган зрения расслабляется.
В процессе терапии ребёнок еще хуже видит, ему сложно читать и писать. Но не стоит переживать, лечебный курс длится максимум семь дней. Еще один побочный эффект подобных медикаментов заключается в том, что они провоцируют повышение внутриглазного давления, а это крайне нежелательно при наличии глаукомы. По этой причине капли можно использовать только по назначению доктора.
Чтобы улучшить процесс питания ока назначают «Тауфон». Производители указывают, что применять их можно только с восемнадцати лет, но судя по отзывам, средство получило широкое распространение в педиатрии. Практически всем пациентам прописывают приём препаратов кальция (например, «Глюконат кальция»), средства для улучшения микроциркуляции («Трентал») и витаминно-минеральные комплексы («Окувайт»). Для снижения ВДГ часто используют «Ирифрин».
Вернуться к оглавлению
Стекла корректирующей оптики имеют показатель «минус». Изделия назначают только при слабой и средней степени аномалии. В запущенных ситуациях они не помогут. Очки должен выбирать врач! Он подносит к органу зрения разнообразные стёкла, пока ребёнок не рассмотрит десятую строчку таблицы Орловой с пяти метров.
| В некоторых случаях очки рекомендовано носить не постоянно, а только тогда, когда требуется детально рассмотреть объекты, расположенные на удалении. В остальное время нет необходимости их использовать. Если пренебречь этим нюансом, заболевание будет дальше развиваться. |
При средней степени аномалии оптику необходимо носить во время учёбы или чтения. Чтобы не усугубить состояние глаз регулярным использованием медицинских изделий, рекомендуется приобрести бифокальные очки. Верхняя часть окуляров выше на несколько диоптрий, чем нижняя. Поэтому, смотря вдаль или вверх, малыши используют «целебные» стёкла, а при чтении или рисовании они смотрят через окуляры, имеющие меньшее значение.
Более удобны и комфортны в использовании, чем очки. Психологически дети переносят их ношение намного проще. Линзы корректируют не только слабую и среднюю, но и высокую степень близорукости. Они плотно прилегают к роговой оболочке, сводя к минимуму погрешности при преломлении световых лучей.
Использовать данные оптические изделия можно с восьми лет. Мягкие или жесткие линзы подбирает врач. Для детей лучше использовать одноразовые средства коррекции, поскольку они не требуют особой гигиенической обработки перед вторичным применением. Жесткие линзы используют только ночью, утром их обязательно нужно снять. Пока малыш спит, изделие оказывает давление на роговую оболочку, в результате чего она выпрямляется и на протяжении дня он хорошо видит.
Однако, у медиков нет единого мнения о пользе и безопасности подобной оптики для детей. К тому же жесткие линзы имеют множество противопоказаний для использования.
Методика часто применяется для устранения миопии. При слабой и средней степени, а также при падении остроты зрения до отметки пятнадцать диоптрий, процедура дает заметные результаты. Операция занимает несколько минут. В качестве анестезии выступают специальные обезболивающие капли.
В процессе вмешательства доктор устраняет поврежденную часть роговой оболочки, в результате она выравнивается и к ребёнку возвращается нормальное зрение. После коррекции нельзя тереть глазки, напрягать их, избегать физических нагрузок.
Проводится при сложных и тяжелых патологиях. Врачи предлагают операцию только в том случае, если зрение стремительно падает и малыш теряет в год по одной диоптрии. В большинстве случаев проводится удаление хрусталика. Вместо него имплантируют специальную линзу. Основное предназначение оперативного вмешательства – укрепить задние стенки ока, чтобы блокировать процесс ухудшения зрения.
Чтобы склера не растягивалась, доктор с помощью изогнутой иголки вводит в задние стенки глаза гель или размягченную хрящевую ткань. Склеропластика помогает восстановить зрение у 70% всех оперируемых детей. В дальнейшем им необходимо использовать корректирующую оптику и пропить курс препаратов, назначенных лечащим врачом.
При развитии миопии у детей окулисты настоятельно рекомендуют выполнять специальные упражнения для глаз. Наибольший интерес для малышей представляет методика российского профессора Жданова. Необязательно каждый день делать весь комплекс приёмов. Достаточно уделить десять минут и в игровой форме выполнить с ребенком парочку упражнений.
При легкой степени заболевания гимнастика не только блокирует дальнейшее развитие патологии, но и помогает восстановить остроту зрения.
Вернуться к оглавлению
Помимо медикаментов, аппаратной терапии и прочих инновационных методик для борьбы с миопией важно составить сбалансированный рацион. В него должны входить продукты, богатые витаминами и полезными микроэлементами. Для здоровья органа зрения особую роль играют цинк, медь и магний.
Рекомендуется побольше кушать продуктов, в состав которых входят витамины A и D. Для устранения близорукости в меню ребёнка должны быть:
- Отрубной или серый хлеб;
- Баранина, говядина и мясо птицы;
- Свежие овощи, фрукты и ягоды;
- Кисломолочная продукция;
- Яйца и т.д.
| Питание должно быть дробным, в течение дня малышу нужно покушать шесть раз небольшими порциями. |
Бабушкины рецепты порой не хуже новомодных аппаратов справляются с заболеванием глаз. Однако, народная медицина должна быть частью комплексного лечения, включающего выполнение специальной гимнастики и составление сбалансированного рациона.
Хорошо борются с близорукостью целебные травы. Возьмите пятнадцать грамм листьев и ягодок красной рябины и тридцать грамм двудомной крапивы. Залейте их теплой водой (400 миллилитров) и доведите до кипения, оставьте на медленном огне на двадцать минут. После того, как отвар остынет и настоится в течение двух часов, давайте его ребёнку ежедневно за пятнадцать минут до приёма пищи по ½ стакана. Желательно смесь немного подогреть.
Целебными свойствами обладает и черника. Она содержит огромное количество веществ, полезных для глаз. Ягоду можно употреблять в любом виде. Восстановить зрение детей могут препараты, в состав которых входит хвоя. Ее собирают в сентябре, затем на протяжении всей зимы можно пить лечебные отвары.
Слабая и средняя миопия обычно развивается у школьников, она практически никогда не вызывает осложнений и не прогрессирует. Избавиться от недуга поможет грамотно подобранная корректирующая оптика. Прогноз в этом случае носит благоприятный характер.
При серьезных проблемах с рефракцией полностью восстановить здоровье глаз не получится. Врожденная близорукость, а также аномалии глазного дна или стекловидного тела практически не оставляют шансов на выздоровление. Наибольшую опасность представляет поражение макулярной зоны, если не подобрать правильное лечение, возможно развитие косоглазия.
Особых рекомендаций, как защитить глазки малышей от миопии, не существует. Ведь при наличии генетической предрасположенности, аномалия прогрессирует независимо от внешних факторов. Однако, спасти зрение детей, помогут простые правила:
- Грудничкам в кроватку не рекомендуется подвешивать слишком низко мобиль с игрушками. Расстояние должно быть минимум сорок сантиметров;
- По достижении полутора лет приучайте карапуза держать предметы, которые нужно рассмотреть, на удалении от лица. Запрещено читать в лежачем положении или в движущемся транспорте;
- Школьникам и подросткам необходимо грамотно организовать рабочее пространство, позаботьтесь о том, чтобы оно было хорошо освещено;
- Не допускайте переутомление глаз ребёнка. При отсутствии отклонений в рефракции орган зрения карапуза устает спустя два часа сидения за компьютером. У детей с миопией этот показатель еще ниже, им требуется перерыв каждые сорок минут. Конечно, полностью исключить нагрузки не получится, особенно у школьников. Но следите за тем, чтобы малыш делал перерывы каждые полчаса. Длительность отдыха – десять минут;
- Позаботьтесь о сбалансированном питании своего чада;
- Следите за осанкой ребёнка.
| Соблюдение простых правил поможет свести к минимуму риск развития проблем с органом зрения. |
Если у вашего ребёнка выявлена близорукость, не нужно впадать в панику и бежать в ближайшую аптеку за многочисленными медикаментами и очками. Прежде всего, для подтверждения диагноза посетите окулиста. Если проблема подтвердится, он подберет для малыша индивидуальный курс лечения. Миопия на начальной стадии хорошо поддается корректировке с помощью линз и очков. В этом случае сохраняется шанс на полное восстановление зрения.
Посмотрите полезный видеосюжет о причинах развития близорукости у детей.
источник

При близорукости видимое глазом изображение предметов фокусируется не на самой сетчатке, а перед ней. При этом те предметы, что расположены близко ребенок видит хорошо, а удаленные — хуже. Однако дети не всегда понимают, что видят плохо, в силу чего не предъявляют жалоб и болезнь может определенное время оставаться незамеченной.
Одними из первых признаков миопии у детей являются следующие: при наблюдении за ребенком можно заметить, что он прищуривается и морщит лоб, часто моргает и растягивает наружные углы глаз. Дети с миопией, как правило, просматривают телевизор с более близкого расстояния, подносят игрушки близко к глазам, а также низко наклоняют голову при чтении или рисовании.
Наверное, каждого родителя, чадо которого столкнулось с проблемой миопии, интересует вопрос: если у ребенка близорукость, что делать? Действительно правильный ответ на этот вопрос – обратиться к врачу для подбора коррекции и терапии.
Лечение близорукости у детей находится в прямой зависимости от степени заболевания, его прогрессирования, а также наличия осложнений.

Особое внимание необходимо уделять прогрессирующей форме близорукости в детском возрасте. При ней допустимым является увеличение близорукости не более, чем на 0,5 диоптрий в год. При несвоевременном лечении или неправильной коррекции близорукости возможно прогрессирование заболевания и возникновение осложнений, таких как амблиопия (некорректируемое снижение остроты зрения), образование стафилом склеры (выпячивание), дистрофии и кровоизлияния на сетчатке и в стекловидном теле, в тяжелых случаях их отслойка .От своевременности начала лечения в данном случае зависит количество шансов на сохранение зрения. Чем раньше начато лечение, тем и шансов соответственно больше. После курса аппаратного лечения наблюдается стабильное улучшение зрительной функции.

Улучшение проводимости зрительного нерва
Улучшение функции глазных мышц
Развитие фокусирующей способности глаз.
Высокая эффективность аппаратной терапии обусловлена тем, что используются только современные приборы:
Оптические тренировки аккомодации на аппаратах Каскад, Ручеек, Визотроник, Амблиотрон и т.д.

Электростимуляция. Один из самых эффективных способов профилактики ухудшения зрения и лечения многих глазных заболеваний. Улучшается кровоснабжение глаза, активизируются восстановительные процессы во всех клетках тканей глаза, улучшается проводимость зрительного нерва. Лечебный эффект при проведении электростимуляции: повышение остроты зрения, расширение резервов аккомодации, расширение полей зрения.
Лазерстимуляция. Стимулирует рецепторы нервных клеток сетчатки, улучшает пространственное зрение. Лечение проводится на аппаратах Рубин, Спекл.
Магнитотерапия..Магнитные поля улучшают микроциркуляцию крови в тканях глаза, а так же крови и лимфы в окологлазных структурах. Магнитотерапевтический аппарат АМО-АТОС предназначен для безмедикаментозной и местной лекарственной терапии, в т.ч. патологии аккомодации. Аппарат дополнительно укомплектован приставкой АМБЛИО 1 для лечения амблиопии и усиления терапевтического эффекта при лечении спазма аккомодации. Терапия магнитным полем в сочетании с фотомагнитной стимуляцией усиливает эффективность лечения.
Цветоимпульсная терапия. Предназначена для коррекции нарушений рефракции (снятие зрительного утомления и спазма аккомодации, лечения косоглазия, профилактики близорукости и лечения амблиопии. Воздействуя на оптическую систему глаза специальными цветовыми стимулами, изменяющими свой цвет и удаленность от глаза пациента, происходит стимуляция максимального количества клеток сетчатки глаза. Таким образом, происходит тренировка механизма аккомодации, которая имеет стойкий терапевтический эффект. Лечение проводится на аппаратах Рубин, очки Панкова, Аист.

«Оксис» — аппарат предназначен для функционального лечения рефракционных нарушений и профилактики их возникновения у школьников, студентов и взрослых лиц, занятых зрительно-напряженным трудом, для тренировки и снятия спазма аккомодации глаз, профилактики близорукости и дальнозоркости. Метод заключается в тренировке аккомодации поочередным расслаблением и напряжением цилиарной мышцы путем изменения расстояния между наблюдаемым изображением и глазами пациента с близкого на удаленные и обратно.
Компьютерные программы при миопии. Это своеобразные тренажеры для глаз. Релаксационные программы оказывают нормализующее действие на механизм аккомодации глаз, расслабляют спазмированные мышцы глаза, снимают зрительное утомление. Применяются в комплексном лечении миопии и амблиопии.

Отсутствие коррекции близорукости может быть чревато появлением расходящегося косоглазия.
Дети с близорукостью до 3,0 диоптрий имеют основную группу здоровья, нет ограничений при выборе спортивных секций. При близорукости 3,25 – 6,0 диоптрий противопоказаны виды спорта, связанные с поднятием тяжестей, кувырками, ударами ( бокс, борьба и т.д.). При близорукости высокой степени (6,0 и более диоптрий) освобождение от физкультуры.
При близорукости 6,25 диоптрий и более – освобождение от службы в армии.
С самого раннего возраста надо приучать ребенка соблюдать при чтении несколько простых правил: расстояние от книги до глаз – не меньше 30 см; следить за правильной осанкой за столом; не читать лежа; читать только при достаточном освещении. Следует позаботиться о соответствии стола (парты) росту ребенка. Надо обратить внимание и на стул: согнутые в коленях ноги под углом 90 градусов должны достать до пола, а спина располагается под углом 1350. Свет при чтении, рисовании и письме должен падать всегда слева для правши и справа для левши. При близорукости в рацион ребенка должны входить продукты, богатые витаминами А, С, Е и лютеин, фрукты, овощи, морская рыба. Следует в разумных пределах ограничить время просмотра телевизора и игр на компьютере. Не следует допускать просмотра телепрограмм в темноте.
Помните! Своевременное обращение к офтальмологу поможет предупредить грозные осложнения близорукости и сберечь зрение!
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
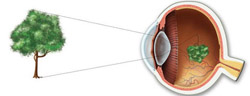
Для того чтобы понять механизмы развития, принципы диагностики и лечения близорукости, необходимы определенные знания о строении глаза и о функционировании его преломляющей системы.
Глаз человека представляет собой сложную систему, которая обеспечивает восприятие изображений из окружающего мира и передачу их головному мозгу.
С анатомической точки зрения глаз человека состоит из:
- Наружной оболочки. Наружная оболочка глаза образована склерой и роговицей. Склера – это непрозрачная ткань белого цвета, которая покрывает большую часть глазного яблока. Роговица представляет собой небольшой участок наружной оболочки глаза, который располагается на его передней поверхности и имеет слегка выгнутую (наружу) форму (в виде полусферы). Роговица прозрачна, вследствие чего световые лучи с легкостью проходят через нее. Роговица является важным органом преломляющей системы глаза, то есть проходящие через нее световые лучи преломляются и собираются вместе в определенной точке.
- Средней оболочки. Средняя (сосудистая) оболочка глаза обеспечивает кровоснабжение и питание глазного яблока и всех внутриглазных структур. В области переднего отдела глазного яблока (прямо позади роговицы) из сосудистой оболочки глаза образуется радужка (радужная оболочка). Это своеобразная диафрагма, в центре которой имеется небольшое отверстие (зрачок). Основная функция радужной оболочки заключается в регуляции количества света, поступающего в глаз. При чрезмерно ярком освещении происходит сокращение определенных мышц радужки, в результате чего зрачок сужается, а количество проходящего через него света уменьшается. В темноте отмечается обратный процесс. Зрачок расширяется, вследствие чего глаз может уловить большее количество световых лучей.
- Внутренней оболочки. Внутренняя оболочка глаза (сетчатка) представлена множеством фоточувствительных нервных клеток. Данные клетки воспринимают проникающие в глаз световые частицы (фотоны), генерируя при этом нервные импульсы. Эти импульсы по специальным нервным волокнам передаются в головной мозг, где и происходит формирование изображения.
Внутри глаза также располагаются определенные элементы, обеспечивающие его нормальное функционирование.
К внутриглазным структурам относятся:
- Стекловидное тело. Это прозрачное образование студенистой консистенции, которое занимает основной объем глазного яблока и выполняет фиксирующую функцию (то есть обеспечивает поддержание формы глаза).
- Хрусталик. Это небольшое образование, располагающееся прямо позади зрачка и имеющее форму двояковыпуклой линзы. Само вещество хрусталика окружено прозрачной капсулой. По краям к капсуле хрусталика крепятся специальные связки, которые соединяют ее с ресничным телом и ресничной мышцей. Хрусталик, как и роговица, является важным компонентом преломляющей системы глаза.
- Камеры глаза. Камеры глаза – это небольшие щелевидные пространства, располагающиеся между роговицей и радужкой (передняя камера глаза), радужкой и хрусталиком (задняя камера глаза). Пространство данных камер заполнено специальной жидкостью (водянистой влагой), которая обеспечивает питание внутриглазных структур.
Помимо глазного яблока и внутриглазных структур имеется целый ряд вспомогательных органов глаза, играющих важную роль в его нормальном функционировании (это глазодвигательные мышцы, слезные железы, веки и так далее). При развитии близорукости может отмечаться поражение глазодвигательных мышц, поэтому они будут описаны более подробно.
К глазодвигательным мышцам глаза относятся:
- Наружная прямая мышца – обеспечивает отведение (поворот) глаза наружу.
- Внутренняя прямая мышца – обеспечивает поворот глаза кнутри.
- Нижняя прямая мышца – обеспечивает опускание глаза.
- Верхняя прямая мышца – обеспечивает подъем глаза.
- Верхняя косая мышца – поднимает и отводит глаз.
- Нижняя косая мышца – опускает и отводит глаз.
Как было сказано ранее, основными структурами преломляющей системы глаза являются хрусталик и роговица. Роговица обладает постоянной преломляющей силой, равной примерно 40 диоптриям (диоптрия – единица измерения преломляющей силы линзы), в то время как преломляющая сила хрусталика может изменяться от 19 до 33 диоптрий.
В нормальных условиях при прохождении через роговицу и хрусталик световые лучи преломляются и собираются в одну точку, которая в норме должна располагаться (проецироваться) прямо на сетчатке. В данном случае человек получает максимально четкое изображение наблюдаемого предмета.
Когда человек смотрит вдаль, преломляющая способность хрусталика уменьшается, в результате чего изображение далеко расположенного предмета становится более четким. Происходит это благодаря расслаблению ресничной мышцы, что приводит к натяжению связок хрусталика и его капсулы и уплощению самого хрусталика.
При рассматривании близко расположенного предмета имеет место обратный процесс. В результате сокращения ресничной мышцы ослабляется натяжение связок и капсулы хрусталика, сам он приобретает более выпуклую форму, а его преломляющая сила увеличивается, что и позволяет сфокусировать изображение на сетчатке.
Механизм развития близорукости заключается в том, что из-за различных аномалий строения глазного яблока или из-за нарушения функционирования его преломляющей системы изображения далеко расположенных предметов фокусируются не прямо на сетчатку, а перед ней, в результате чего воспринимаются человеком как нечеткие, расплывчатые. Близко расположенные предметы человек при этом видит более или менее нормально.
Непосредственной причиной близорукости может быть поражение глазного яблока и различных компонентов преломляющей системы.
В зависимости от пораженной структуры выделяют:
- Осевую (аксиальную) близорукость. Развивается в результате чрезмерно длинного переднезаднего размера глазного яблока. Преломляющие системы глаза при этом не поражены.
- Лентикулярную близорукость. Развивается в результате увеличения преломляющей силы хрусталика, что может наблюдаться при некоторых заболеваниях (например, при сахарном диабете) либо при приеме некоторых медикаментов (гидралазина, хлорталидона, фенотиазина и других).
- Близорукость при поражении роговицы. В данном случае причиной развития заболевания является слишком большая кривизна роговицы, что сочетается с чрезмерно выраженной ее преломляющей силой.
В зависимости от механизма развития выделяют:
- истинную близорукость;
- ложную близорукость.
Аккомодация – это приспособление глаза, обеспечивающее четкое видение предметов, находящихся на различном расстоянии от человека. Ложная близорукость – это патологическое состояние, развивающееся у детей и людей молодого возраста в результате перенапряжения аппарата аккомодации.
Как было сказано ранее, во время рассматривания близко расположенных предметов происходит сокращение ресничной мышцы и увеличение преломляющей силы хрусталика. Если ресничная мышца находится в сокращенном состоянии в течение нескольких часов, это может нарушить обмен веществ и нервную регуляцию в ней, в результате чего произойдет ее спазм (то есть выраженное и длительное сокращение). Если человек при этом попытается посмотреть вдаль, спазмированная ресничная мышца не расслабится, а преломляющая сила хрусталика не уменьшится, в результате чего расположенный вдали предмет будет виден нечетко. Данное состояние и называется спазмом аккомодации.
Способствовать развитию спазма аккомодации может:
- длительное непрерывное чтение;
- длительная работа за компьютером;
- длительный просмотр телепередач;
- чтение (или работа за компьютером) при плохом освещении;
- несоблюдение режима труда и отдыха;
- неполноценный сон;
- неполноценное питание.
Так как спазм аккомодации носит временный характер и практически полностью разрешается после устранения причины его возникновения, данное состояние принято называть ложной близорукостью. Никаких анатомических дефектов в глазном яблоке или в преломляющей системе глаза при этом не наблюдается, однако при длительном воздействии причинного фактора и часто повторяющихся спазмах аккомодации может развиться истинная близорукость.
В зависимости от причины развития выделяют:
- наследственную миопию;
- приобретенную миопию.
Многочисленными исследованиями было доказано, что близорукость может передаваться по наследству, причем различные степени заболевания наследуются по различным механизмам.
Генетический аппарат человека состоит из 23 пар хромосом, расположенных в ядрах клеток. В каждой хромосоме имеется огромное количество различных генов, которые могут быть активными или неактивными. Именно активация тех или иных генов определяет все свойства и функции клеток, тканей, органов и всего организма в целом.
Во время зачатия происходит слияние мужских и женских половых клеток, в результате чего формирующийся эмбрион наследует 23 хромосомы от матери и 23 хромосомы от отца. Если в полученных хромосомах имеются дефектные гены, появляется вероятность того, что ребенок унаследует имеющуюся мутацию и у него также разовьется определенное заболевание.
Близорукость слабой и средней степени наследуется по аутосомно-доминантному типу. Это означает, что если ребенок унаследует хотя бы 1 дефектный ген, у него будет развиваться данное заболевание. Вероятность наследования данного гена зависит от того, кто из родителей болен близорукостью. Если оба родителя больны, вероятность рождения больного ребенка составит от 75 до 100%. Если же болен только один из родителей, ребенок унаследует дефектные гены с вероятностью от 50 до 100%.
Миопия высокой степени наследуется по аутосомно-рецессивному типу. Это означает, что если болеет только один из родителей, а второй здоров и не является носителем дефектного гена, ребенок у них будет здоровым, однако может унаследовать 1 дефектный ген и также станет бессимптомным носителем заболевания. Если больны оба родителя, вероятность рождения больного ребенка составит 100%. Если же оба родителя являются бессимптомными носителями дефектного гена, вероятность рождения больного ребенка составит 25%, а вероятность рождения бессимптомного носителя – 50%.
О приобретенной миопии говорят в том случае, когда в момент рождения у ребенка нет никаких признаков данного заболевания, а вероятность наследственного фактора исключается (если у родителей, бабушек и дедушек ребенка не было близорукости, вероятность наличия генетической предрасположенности крайне мала). Причиной развития заболевания при этом являются факторы внешней среды, которые воздействуют на орган зрения в процессе жизнедеятельности человека.
Способствовать развитию миопии могут:
- Несоблюдение гигиены зрения. Как было сказано ранее, при чтении, а также при работе за компьютером или при просмотре телевизора на близком расстоянии происходит напряжение аккомодации (то есть напрягается ресничная мышца, что приводит к увеличению преломляющей способности хрусталика). Если человек работает в таком положении в течение длительного времени, в ресничной мышце начинают происходить определенные изменения (она гипертрофируется, то есть становится более толстой и сильной). Процесс гипертрофии ресничной мышцы может занимать несколько лет, однако если это произойдет, нарушится механизм ее расслабления. Когда человек будет смотреть вдаль, ресничная мышца не будет полностью расслабляться, а будет оставаться в частично сокращенном состоянии. Вследствие этого связки капсулы хрусталика будут оставаться расслабленными, а сам хрусталик не будет уплощаться в необходимой степени, что и будет являться непосредственной причиной близорукости.
- Неблагоприятные условия труда. Чтение или работа за компьютером при плохом освещении требует более выраженного напряжения аккомодации, что со временем может привести к развитию близорукости.
- Авитаминоз. Недостаток витаминов (особенно витамина В2) также может способствовать развитию миопии. Объясняется это тем, что витамин В2 (рибофлавин) в норме улучшает многие функции глаза, в частности облегчает процессы темновой адаптации (улучшения зрения в темноте) и устраняет усталость глаз при переутомлении. При недостатке данного витамина также отмечается чрезмерное напряжение и переутомление глазных структур.
- Первичная слабость аккомодации. Данным термином обозначается патологическое состояние, при котором преломляющая сила роговицы и/или хрусталика выражена недостаточно сильно. Проходящие через них световые лучи при этом фокусируются несколько позади сетчатки, а в качестве компенсаторной реакции происходит растяжение глазного яблока в переднезаднем размере. Если через определенное время вызвавшее слабость аккомодации заболевание устранить, перерастянутое глазное яблоко станет причиной близорукости.
- Травмы.Травмы глаза, сопровождающиеся повреждением глазного яблока, роговицы или хрусталика также могут стать причиной развития миопии.
Ночная близорукость полностью исчезает в дневное время и при хорошем освещении.

В зависимости от механизма развития миопии у детей выделяют:
- врожденную миопию;
- физиологическую миопию.
Врожденная близорукость может наблюдаться у недоношенных детей, которые родились раньше положенного срока (в норме ребенок должен рождаться не ранее, чем через 37 недель внутриутробного развития). Объясняется это тем, что у эмбриона в возрасте 3 – 4 месяцев форма и размеры глаза отличаются от таковых у взрослого человека. Задний отдел склеры у него немного выпячивается кзади, вследствие чего переднезадний размер глазного яблока увеличивается. Также в этом возрасте наблюдается более выраженная кривизна роговицы и хрусталика, что увеличивает их преломляющую силу. Все это приводит к тому, что проходящие через преломляющую систему глаза световые лучи фокусируются перед сетчаткой, вследствие чего у рожденного недоношенным ребенка будет отмечаться близорукость.
Через несколько месяцев после рождения форма глазного яблока ребенка изменяется, а преломляющая способность роговицы и хрусталика уменьшается, в результате чего близорукость исчезает без какой-либо коррекции.
Физиологическая миопия может развиваться у детей в возрасте от 5 до 10 лет, когда происходит особенно интенсивный рост глазного яблока. Если его переднезадний размер при этом становится чрезмерно большим, проходящие через роговицу и хрусталик лучи фокусируются перед сетчаткой, то есть развивается близорукость.
По мере роста ребенка выраженность близорукости может увеличиваться. Данный процесс обычно заканчивается к 18 годам, когда прекращается рост глазного яблока. В то же время, в некоторых случаях возможно прогрессирование физиологической близорукости до 25 лет.
Первое что начинает беспокоить пациентов с близорукостью – это нечеткое видение далеко расположенных предметов. При медленно прогрессирующем заболевании пациенты не сразу замечают данный симптом, часто списывая снижение остроты зрения на переутомление и усталость. Со временем миопия прогрессирует, вследствие чего пациенты начинают видеть далеко расположенные предметы все хуже и хуже. Работа с предметами на близком расстоянии (например, чтение) не вызывает у людей с миопией каких либо неудобств.
Также люди с близорукостью постоянно щурятся, пытаясь рассмотреть далеко расположенные предметы. Механизм развития данного симптома объясняется тем, что при частичном смыкании глазной щели слегка перекрывается зрачок. В результате этого изменяется характер проходящих через него световых лучей, что и способствует улучшению остроты зрения. Также при прикрытии век происходит незначительное уплощение роговицы глаза, что может способствовать улучшению зрения при миопии, сочетающейся с роговичным астигматизмом (заболеванием, при котором отмечается неправильная, кривая форма роговицы).
По мере прогрессирования заболевания могут появляться и другие симптомы, связанные с повреждением преломляющей системы глаза и нарушением зрения.
Близорукость может проявляться:
- Головными болями. Развитие данного симптома связано с перенапряжением аппарата аккомодации, с нарушением кровоснабжения ресничной мышцы и других внутриглазных структур, а также с нечетким изображением далеко расположенных предметов, что влияет на функционирование всей центральной нервной системы.
- Жжение и боль в глазах. Возникают вскоре после начала работы с предметами на близком расстоянии (например, при работе за компьютером). Развитие данных симптомов также связано с переутомлением различных внутриглазных структур и нарушением аккомодации. Стоит отметить, что жжение в глазах также может указывать на спазм аккомодации.
- Слезоточивость. Усиленное слезоотделение может отмечаться при длительной работе за компьютером и при чтении книг, однако данный симптом может встречаться и у здоровых людей (в последнем случае он появляется гораздо позже и исчезает после нескольких минут отдыха). Кроме того, у больных с миопией слезоточивость может отмечаться в ясные солнечные дни или при ярком освещении. Объясняется это тем, что при миопии отмечается более выраженное (чем в норме) расширение зрачка, что связано с повреждением ресничной мышцы. В результате этого в глаз поступает слишком много света, а усиленное слезоотделение является своеобразной защитной реакцией в ответ на данное явление.
- Увеличение размеров глазной щели. Данный симптом может быть незаметен при близорукости слабой степени, однако обычно выражен при тяжелой прогрессирующей близорукости. Объясняется это чрезмерным увеличением глазного яблока, которое несколько выступает вперед, раздвигая при этом веки.

Для диагностики миопии используют:
- измерение остроты зрения;
- исследование глазного дна;
- исследование полей зрения;
- скиаскопию;
- рефрактометрию;
- компьютерную кератотопографию.
Как было сказано ранее, первое, что страдает при близорукости, это острота зрения, то есть способность четко видеть предметы на определенном расстоянии от глаза. Объективные методы исследования данного показателя позволяют определить степени близорукости и спланировать дальнейшие диагностические и лечебные мероприятия.
Сама процедура исследования остроты зрения проста и выполняется за считанные минуты. Проводится исследование в хорошо освещенной комнате, в которой имеется специальная таблица. На данной таблице располагаются ряды букв или знаков (символов). В верхнем ряду расположены самые крупные буквы, а в каждом последующем – более мелкие.
Суть исследования заключается в следующем. Пациент садится на стул, который располагается в 5 метрах от таблицы. Врач дает пациенту специальную непрозрачную заслонку и просит прикрыть ею один глаз (при этом не закрывая его, не смыкая век), а вторым глазом смотреть на таблицу. После этого врач указывает на буквы различных размеров (сначала на большие, затем на более мелкие) и просит пациента называть их.
Люди с нормальной остротой зрения способны с легкостью (не прищуриваясь) прочитать буквы из десятого (сверху) ряда таблицы. При миопии больные хуже видят вдаль, вследствие чего хуже различают мелкие детали (в том числе буквы и символы на таблице). Если во время проведения исследования человек неправильно называет какую-либо букву, врач возвращается на 1 ряд выше и проверяет, видит ли он буквы в нем. Степень миопии определяется в зависимости от того, буквы из какого ряда может прочитать пациент. После определения остроты зрения на одном глазу его следует прикрыть заслонкой и провести такое же исследования со вторым глазом.
Если во время проведения исследования пациент не может прочитать буквы с самого верхнего ряда, это говорит о крайне выраженном нарушении зрения. В данном случае врач становится на расстоянии 4 – 5 метров от пациента, показывает ему определенное количество пальцев на руке и просить сосчитать их. Если пациент не может этого сделать, врач медленно подходит к нему (держа руку в прежнем положении), при этом пациент должен назвать количество пальцев сразу же, как только сможет их сосчитать. Если он не может сделать этого, даже когда рука врача располагается прямо перед его глазом, значит, он практически ослеп на данный глаз (такое состояние возникает в далеко зашедших случаях, при развитии осложнений нелеченной миопии). Последним этапом диагностики в данном случае будет проверка светоощущения (врач периодически светит фонариком в глаз больного и просит говорить, когда тот видит свет). Если пациент не может определить момент включения света, значит, он полностью ослеп на исследуемый глаз.
Определение степени миопии проводится сразу после определения остроты зрения. Для этого на глаза пациенту надевают специальные очки со съемными линзами. В оправу перед одним глазом врач вставляет непрозрачную пластинку, а перед другим глазом начинает поочередно устанавливать рассеивающие линзы. Данные линзы рассеивают проходящие через них лучи, в результате чего общая преломляющая способность рефракционной системы (то есть линзы, роговицы и хрусталика) уменьшается, а фокус изображения смещается назад.
По мере замены линз врач просит пациента читать буквы из различных рядов таблицы до тех пор, пока он не сможет четко определить буквы (символы) из 10 ряда. Степень близорукости в данном случае будет равняться силе линзы, потребовавшейся для коррекции зрения.
В зависимости от выраженности миопии выделяют:
- Слабую степень миопии – до 3 диоптрий.
- Среднюю степень миопии – от 3 до 6 диоптрий.
- Высокую степень миопии – более 6 диоптрий.
При прогрессировании миопии практически всегда происходит увеличение переднезаднего размера глазного яблока. Наружная оболочка глаза (склера) при этом растягивается относительно легко, в то время как сетчатка (состоящая из фоточувствительных нервных клеток) способна переносить растяжение лишь до определенных пределов (которые обычно крайне малы). Вот почему при миопии часто наблюдаются атрофические изменения в области диска зрительного нерва (диск зрительного нерва – это участок на задней стенке глазного яблока, в котором собираются нервные волокна, передающие нервные импульсы от фоточувствительных нервных клеток к головному мозгу).
Выявить данные изменения можно с помощью исследования глазного дна (офтальмоскопии). Суть исследования заключается в следующем. Врач надевает себе на голову специальное зеркало с отверстием внутри и садится напротив пациента. После этого он устанавливает перед глазом пациента увеличительное стекло и направляет лучи отраженного от зеркала света прямо в зрачок исследуемого глаза. В результате этого врач может детально изучить заднюю (внутреннюю) стенку глазного яблока, оценить состояние зрительного нерва и выявить так называемый миопический конус – серповидный участок пораженной сетчатки, располагающийся вокруг диска зрительного нерва.
Перед проведением исследования пациенту обычно закапывают в глаза несколько капель препаратов, расширяющих зрачок (например, атропина). Необходимость в данной процедуре обусловлена тем, что при проведении обследования врач направляет в глаз пациента лучи света, что в норме приводит к рефлекторному сужению зрачка, через который врач ничего не сможет рассмотреть. Исходя из этого, следует, что проведение офтальмоскопии противопоказано, если пациенту нельзя назначать указанные препараты (например, при глаукоме – заболевании, характеризующемся стойким повышением внутриглазного давления).
При прогрессировании миопии страдает не только острота зрения, но и периферическое зрение. Проявляется это сужением полей зрения, что может быть выявлено во время проведения специальных исследований. Механизм развития данного симптома заключается в поражении сетчатки, наблюдающемся при чрезмерном растяжении глазного яблока.
Исследовать поля зрения можно с помощью ориентировочного (субъективного) или объективного метода. При субъективном методе исследования врач и пациент садятся друг напротив друга таким образом, чтобы правый глаз пациента смотрел в левый глаз врача, при этом их глаза должны находиться на расстоянии в 1 метр друг от друга. Врач просит пациента смотреть прямо перед собой и сам делает то же самое. Затем он устанавливает сбоку от головы специальную белую метку, которую вначале не видит ни он, ни пациент. После этого врач начинает перемещать метку от периферии к центру (в точку, располагающуюся между его глазом и глазом пациента). Сам пациент при этом должен подать знак врачу сразу же, как только заметит движение метки. Если врач заметит метку одновременно с пациентом, значит поля зрения у последнего нормальные (при условии, что они нормальные у самого врача).
В ходе исследования врач устанавливает метку справа, слева, сверху и снизу от глаза, проверяя границы полей зрения со всех сторон.
При объективном методе исследования пациент садится напротив специального аппарата, представляющего собой большую полусферу. Голову он помещает на специальную подставку в центре полусферы, после чего фиксирует зрение на точке, расположенной прямо перед его глазами. Затем врач начинает перемещать специальную метку от периферии сферы к ее центру, а пациент должен подать ему знак, как только увидит ее. Основным преимуществом данного метода является его независимость от состояния зрения врача. Более того, на обратной (выпуклой) стороне полусферы имеются специальные линейки с градацией, по которым врач сразу определяет границы полей зрения в различных плоскостях.
Само исследование абсолютно безопасно и не занимает более 5 – 7 минут. Для выполнения исследования никакой специальной подготовки не требуется, а пациент может отправляться домой сразу после окончания процедуры.
Это простой метод исследования, позволяющий диагностировать миопию и определить ее степень. При скиаскопии исследуются функции всех преломляющих структур глаза (хрусталика и роговицы) одновременно. Суть метода заключается в следующем. Врач садится на стул перед пациентом и устанавливает в 1 метре от исследуемого глаза источник света (обычно это зеркало с отверстием в центре, которое отражает свет от лампы, находящейся сбоку от пациента). Отраженные от зеркала световые лучи проходят через роговицу и хрусталик, попадают на сетчатку исследуемого глаза и отражаются от нее, в результате чего врач через зрачок видит круглое пятно красного цвета (красный цвет обусловлен кровеносными сосудами, расположенными на дне глазного яблока).
Если после этого врач начнет перемещать зеркало вверх или вниз, форма отражающегося пятна начнет меняться, причем характер изменений будет зависеть от состояния преломляющей системы глаза. Так, например, если у человека имеется миопия в 1 диоптрию, отраженные от сетчатки лучи будут собираться (фокусироваться) на расстоянии ровно в 1 метр от глаза. В данном случае, как только врач сдвинет зеркало в сторону, красное пятно тут же исчезнет.
Если у пациента имеется миопия более чем в 1 диоптрию, во время движения зеркала врач увидит тень, которая будет перемещаться в сторону, противоположную движению источника света. В данном случае врач устанавливает между зеркалом и глазом пациента специальную скиаскопическую линейку, в которой имеется множество рассеивающих линз различной силы. Затем он начинает менять линзы до тех пор, пока при движении зеркала красное пятно не начнет исчезать моментально (без образования движущейся тени). Степень миопии при этом определяется в зависимости от силы рассеивающей линзы, потребовавшейся для достижения данного эффекта.
После выявления близорукости и определения ее степени рекомендуется исследовать компоненты преломляющей системы глаза, что в некоторых случаях позволяет установить истинную причину заболевания.
Для выявления причины близорукости врач может назначить:
- Офтальмометрию. Данное исследование позволяет оценить преломляющую силу роговицы. Во время проведения исследования на роговицу пациента проецируются специальные тестовые марки, характер изображения которых будет зависеть от ее преломляющей силы.
- Рефрактометрию. Принцип данного исследования схож с таковым при офтальмометрии, однако в данном случае тестовые изображения проецируются не на роговицу, а на сетчатку, что позволяет одновременно исследовать обе преломляющие структуры глаза (роговицу и хрусталик). Рефрактометрию можно проводить вручную (с использованием специальных приборов) или автоматически. В последнем случае все измерения и вычисления производит специальный компьютер, после чего на мониторе отображаются все интересующие врача данные.
- Компьютерную кератотопографию. Суть метода заключается в исследовании формы и преломляющей силы роговицы с помощью современных компьютерных технологий.
источник









