Начало детальному изучению болезни положил психиатр Алоис Альцгеймер. Наблюдая за своей подопечной с деменцией, он описывал патологию и пытался найти причину этому явлению. Сегодня мы всё ещё продолжаем поиски. Выдвинуто несколько гипотез, одна из которых – наследственность. Прижизненные и посмертные исследования больных показали взаимосвязь между мутацией генов и риском заболевания.
Учёные заподозрили связь между БА и синдромом Дауна. Люди с синдромом заболевают Альцгеймером намного чаще и раньше остальных. Вообще, БА – это проблема старшей возрастной группы, чаще всего она встречается у людей 40-65 лет. Но при синдроме Дауна недуг поражает в возрасте до 30 лет. Исследователи заподозрили, что причина может крыться в «поломке» 21 хромосомы. И нашли тому подтверждение. Но кроме 21 хромосомы обнаружилось, что болезнь возникает при мутации ещё и 1, 14 и 19 хромосом.
Мутация генов способна передаваться по наследству. Догадки были подкреплены наблюдениями за статистикой. Примерно у 10% больных в семейном анамнезе есть предок, болеющий БА. Сегодня считается, что в семье, где болеет один родитель, риск заболеть у ребёнка – 50%. Если болеют оба, это практически 100% вероятность появления деменции у наследника.
Но «поломка» генов означает только предрасположенность к слабоумию. Значит должны быть и другие факторы, которые увеличивают этот риск. К тому же наследственная деменция составляет только 10% от числа всех больных. Выяснить, что происходит с остальными 90% – главная задача психиатрии, неврологии и медицины в целом.
Немецкая группа учёных установила связь между болезнью Альцгеймера и психотравмами. В ходе исследований оказалось, что у пациентов с посттравматическим стрессовым расстройством (ПТСР) и больных БА снижен уровень FMN2. Это белок, который помогает клеткам поддерживать свою структуру и функции. В результате психотравмирующих ситуаций количество FMN2 снижается, что вызывает расстройство когнитивных способностей.
Группа специалистов из Гёттингена провела лабораторные исследования по этой теории. У мышей со сниженным FMN2 с возрастом действительно усиливались симптомы ПТСР и болезни Альцгеймера. Такие наблюдения позволили выяснить ещё один фактор, который повышает риск деменции. Также тесты некоторых препаратов показали свою эффективность в улучшении памяти у старых животных. Но теория психологических травм – это только один из факторов, но никак не первопричина заболевания.

Одна из авторов на тему психосоматической теории – Лиз Бурбо – выдвинула своё предположение о причине заболевания. Лиз – философ и психолог. Она считает, что слабоумие – это попытка манипулировать окружающими и освободить себя от какой-либо ответственности. Гипотеза может показаться правдивой, если посмотреть на больных. Они часто раздражительны, плаксивы, не в состоянии сделать что-то сами. Но это, скорее, результат нарушений в мозге, а не их причина.
Бурбо написала книгу по психосоматике Альцгеймера. В ней утверждается, что БА появляется у тех, кто в молодости был очень активен, пытался всё запомнить. Такая интеллектуальная активность в совокупности с неоправданными надеждами и вызывает деменцию. Так считает Лиз и её последователи. Если изучить остальные гипотезы, теория Бурбо выглядит как догадки дилетанта.
Исследования доказывают, что активный мозг дольше остаётся здоровым, а люди не интеллектуального труда больше подвержены риску БА.
Но также доказано, что сильные психологические потрясения, депрессии и частые неврозы приводят к потере связей между нейронами. Из-за этого снижается логическое мышление и ощущение реальности.
Изучение причин, вызывающих деменции, начинается с молекулярного уровня. Это даёт надежду установить «точку отсчёта», первопричину недуга. Пока что учёные пришли к выводу, что БА – многофакторное заболевание. В одном случае оно может быть вызвано по одной причине, в другом – по другой. Из главных гипотез болезни Альцгеймера выделяют амилоидную, тау-гипотезу и холинергическую.

Обнаружив такую закономерность, учёные создали ряд препаратов, которые поддерживают нужный уровень ацетилхолина. Симптомы у больных при такой терапии становятся менее выраженными, но болезнь это не останавливает. Значит, есть и другие причины заболевания.
Эта гипотеза считается основной среди других предположений. Ещё Алоис Альцгеймер при вскрытии своей подопечной с БА обнаружил отложения белка в головном мозге. Изучение такого явления показало, что есть два вида протеина, который откладывается в тканях мозга: амилоид и тау-белок. Амилоид – комплекс белков и полисахаридов, он участвует в метаболизме на клеточном уровне. В норме это вещество делится на более мелкие части и расходуется организмом.
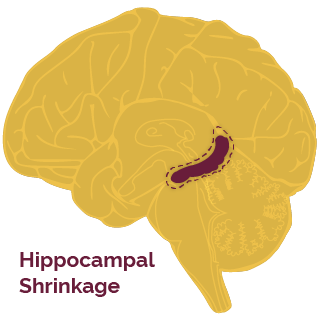
При нарушенном обмене веществ появляются слишком длинные фрагменты амилоида, которые не растворяются и откладываются в гиппокампе и других участках мозга.
Такие скопления называются бляшками. Из-за образования протеиновых бляшек в тканях мозга также накапливается кальций. Это нарушает связь между нейронами, и клетки, неспособные взаимодействовать, отмирают. Попытки исправить эту ситуацию пока не дают результата. Даже диагностировать накопление бляшек невозможно без вскрытия.
Другой тип белка, который откладывается в мозге – «тау». В здоровом организме он выполняет важную роль мембраны для живых клеток. Тау-белок тоже нерастворим, иначе он бы не смог выполнять свою барьерную функцию. У больных этот компонент собирается в «клубки», мешая клеткам обмениваться импульсом. Результат тот же – гибель нейронов и потеря синапсов. Что именно приводит к нарушению в белковом обмене остаётся неизвестным.
Пытаясь обнаружить первопричину в этиологии болезни, учёным удалось составить список факторов, которые увеличивают риск БА. Условно их делят на корригируемые, некорригируемые и условно-корригируемые.

- Преклонный возраст. Молодые люди, дети и подростки не болеют приобретённым слабоумием. Чаще БА наступает после 65 лет, раньше этого возраста редко. А до 40 лет – практически никогда. С возрастом снижается гибкость психики и мозга в целом. Поэтому у людей с предрасположенностью и в возрасте 60 и более лет очень высок риск заболевания.
- Женский пол. Мужчины сталкиваются с этим видом деменции в 2-3 раза реже женщин. Связывают это с тем, что женщины живут дольше и чаще попадают в поле зрения врачей. Мужчины более склонны скрывать недуг.
- Черепно-мозговые травмы. Любые травмы головы могут сказаться слабоумием в преклонном возрасте. Но если у человек были такие случаи, это ещё не значит, что он обязательно столкнётся с потерей памяти.
- Глубокое психологическое потрясение. Как мы уже выяснили, травмы психики тоже могут менять структуру мозга. Давность психотравмы не имеет значения.
Сюда же входит низкая интеллектуальная активность на протяжении всей жизни. Значение имеет и наличие образования, и работа интеллекта в юные годы. Чтобы продлить «молодость» мозга, важно тренировать его: учить стихи, изучать новые технологии, кроссворды, хобби. Чтение не входит в способ профилактики.
В этой группе – те аспекты, которые можно исправить. В основном здесь заболевания, вызывающие кислородное голодание клеток. К ним относятся:
- повышенный уровень жиров в крови;
- болезни дыхательной системы;
- сахарный диабет;
- сердечно-сосудистые заболевания;
- повышенное давление.
Эти патологии создают «благоприятные» условия для слабоумия. Их лечение предотвратит факторы риска.
Есть факторы, которые мы можем контролировать самостоятельно. Часто мы обращаем на них внимание только, когда болезнь уже подаёт первые признаки.
Чтобы продлить ясность ума рекомендуется интеллектуальная и физическая активность. Заниматься духовной составляющей и телом нужно с молодости, но к 40 годам это особенно необходимо. Тренировки ума и мышц насыщают кислородом, улучшают кровообращение, создают новые нейронные связи.
К факторам риска относится и ожирение. Оно вредит всем органам и системам человека. При лишнем весе хуже работает сердце, забиваются кровеносные сосуды, сложнее работает дыхательная система. Накопление жиров в крови напрямую грозит блокировкой нейронов. Также выявлена взаимосвязь с повышенным содержанием сахара в крови и БА. Те, кто меньше ест сладкого, дольше сохраняют работу мозга.
Вредные привычки, такие как курение, повышают «шансы» на старческую деменцию. Особенно быстро слабоумие возникает у зависимых от алкоголя и тяжёлых наркотиков. Вещества, помутняющие разум, делают это благодаря закупорке капилляров и сосудов. Результат – кислородное голодание и постепенная потеря нейронных связей. Продлить физическую и интеллектуальную молодость можно за счёт интересной и активной жизни.
Важно постоянно подпитывать свой интерес и жажду к знаниям, изучать языки и ноу-хау. Технологии особенно хорошо стимулируют передачу сигналов между нервными клетками. Полезно изучать работу телефонов, приложений, программ. Добавьте сюда качественное питание и занятия спортом – и риск деменции снизится даже у тех, кто предрасположен к ней.
источник
Нарушения энергетического обмена играют существенную роль в развитии болезни Альцгеймера (БА). Большинство авторов, исследовавшие энергетический обмен у больных БА, указывают на снижение по сравнению с нормой интенсивности метаболизма глюкозы в теменных, височных и лобных ассоциативных корковых областях при относительной сохранности его в первичной сенсомоторной, зрительной коре, а также в мозжечке, в базальных ганглиях и таламусе. Эти изменения выражены даже на ранних стадиях БA ученые изучали относительный метаболизм глюкозы в ассоциативных областях по отношению к проекционным, которые мало страдают при БА. У здоровых людей этот показатель был много больше и зависел от возраста. Метаболические различия были менее заметны между больными БА и старыми людьми, чем между больными БА и молодыми испытуемыми. Локальный мозговой кровоток в ассоциативных областях у больных БА был снижен, но значимых корреляций между скоростью кровотока и тяжестью БА или возрастом не отмечается. В связи со снижением аэробного окисления и относительным увеличением гликолиза при БА продукция лактата повышена.
У больных БА выявлены нарушения в работе митохондрий. Активность цитохромоксидазы — фермента дыхательной цепи снижена, что приводит к ускользанию электронов из дыхательной цепи и усилению продукции свободных радикалов кислорода. Последние, являясь индукторами апоптоза, вызывают нарастание атрофии.
По данным МРТ при БА снижено образование фосфокреагина и, возможно, АДФ. Энергии становится недостаточно для поддержания мембранных потенциалов нейронов и происходит их частичная деполяризация. Вследствие этого даже обычные концентрации возбуждающего медиатора глютамата вызывают избыточную активацию NMDA рецепторов, что приводит к накоплению Са в нейроне, активации Са-зависимых эндонуклеаз, липаз и протеаз и деградации клеточных структур.
Показано, что снижение энергетического метаболизма играет ключевую роль в нарушении синтеза ацетилхолина, так как предшественник этого медиатора, ацетил-СоА, образуется в мозге, главным образом, гликолитическим путем из глюкозы. Нарушение нормального процессинга белка предшественника амилоида, являющегося репаративным белком клеточных мембран, также связано со снижением энергетического метаболизма. В норме этот белок интегрирован в клеточные мембраны и разрезается протеазами в бета области. Этот процесс АТФ-зависим. При критическом снижении синтеза АТФ у больных БА белок предшественник амилоида не может быть встроен в клеточные мембраны, и соответственно нарушается его расщепление в бета области. Вследствие этого происходит аномальный процессинг белка, и из его бета фрагментов синтезируется бета- амилоид, который прогрессивно накапливается в сенильных бляшках и сосудистой стенке.
Предполагается, что энергетический дефицит, возникающий уже при нормальном старении, играет существенную роль в инициации БА. Нормальное старение мозга сопровождается легким, но постоянным снижением образования энергии в мозге вследствие изменения работы различных систем, участвующих в церебральном энергообеспечении. Возникает уменьшение мозгового кровотока, повреждается ГЭБ, снижается метаболизм глюкозы и 02. Наблюдаются нарушения работы митохондрий в нервных и глиальных клетках. Важную роль в изменении метаболизма глюкозы играет десенситизация нейрональных инсулиновых рецепторов, которая особенно усиливается при стрессе под влиянием кортизола с последующей дисфункцией этих рецепторов из-за изменения структуры и функции мембран (S. Ноуег, 1995). Развивающееся вследствие нарушения работы митохондрий снижение кислородного метаболизма глюкозы и относительное преобладание гликолиза вызывает внутриклеточный нейрональный ацидоз. Закисление способствует интенсификации свободнорадикального окисления, повреждающего мембраны, ядро и другие структуры нейронов. Значительное снижение pH запускает механизмы апоптоза — запрограммированной клеточной смерти. Церебральный ацидоз влияет на специфические механизмы развития БА. В экспериментальных работах показано, что повышенная продукция лактата в мозге нарушает процессинг белка-предшественника амилоида и способствует образованию отложений бета-амилоидного протеина.
Хотя результаты экспериментальных исследований свидетельствуют о важном патогенетическом значении изменений энергетического метаболизма и кислотно-щелочное равновесие головного мозга в развитии БА, до появления методов компьютерной визуализации церебральных биохимических процессов и анализа уровня постоянных потенциалов исследование изменений кислотно-щелочного баланса в мозге у больных БА было затруднено и эта область остается недостаточно изученной.
Приглашаем подписаться на наш канал в Яндекс Дзен
источник
Инсулинорезистентность создает нам высокий риск многих нежелательных заболеваний, включая ожирение, сердечные заболевания, рак и диабет типа 2 ( including obesity, heart disease, cancer, and type 2 diabetes).
Тем не менее, исследователи теперь понимают, что резистентность к инсулину является главной движущей силой большинства обычных случаев болезни Альцгеймера.
Что такое резистентность к инсулину?
Инсулин является мощным метаболическим гормоном, который организует, как клетки получают доступ и обрабатывают жизненно важные питательные вещества, включая сахар (глюкозу).
В организме одна из обязанностей инсулина заключается в том, чтобы разблокировать мышечные и жировые клетки, чтобы они могли поглощать глюкозу из кровотока. Когда вы едите что-то сладкое или крахмалистое, что заставляет ваш уровень сахара в крови подскочить, поджелудочная железа высвобождает инсулин, чтобы вывести избыток глюкозы из кровотока в клетки. Если слишком часто слишком высокий уровень сахара в крови и инсулина слишком высок, клетки будут пытаться защитить себя от чрезмерного воздействия на сильные эффекты инсулина, смягчая их реакцию на инсулин — они становятся «резистентными к инсулину». Стремясь преодолеть это сопротивление, поджелудочная железа высвобождает еще больше инсулина в кровь, чтобы попытаться удерживать глюкозу в клетках. Чем выше уровень инсулина, тем больше становится резистентность к инсулину. Со временем этот порочный круг может привести к постоянно повышенному уровню глюкозы в крови или диабету типа 2.
Инсулинорезистентность и мозг
В мозгу это совсем другая история. Мозг — энергетический боров, который пожирает невероятное количество энергии и требует постоянного поступления глюкозы. Глюкоза может свободно покидать кровоток, вальсировать через гематоэнцефалический барьер и даже проникать в большинство клеток мозга — никакой инсулин не требуется. Фактически, уровень глюкозы в спинномозговой жидкости, окружающей ваш мозг, всегда примерно на 60% выше ( 60% as high) уровня глюкозы в крови, даже если у вас есть резистентность к инсулину, поэтому, чем выше уровень сахара в крови, тем выше уровень сахара в вашем мозге .
Не так с инсулином — чем выше уровень вашего инсулина в крови, тем труднее сделать, чтобы инсулин проник в мозг. Это связано с тем, что рецепторы, ответственные за сопровождение инсулина через гематоэнцефалический барьер, могут стать устойчивыми к инсулину, ограничивая количество вводимого инсулина в мозг. В то время как большинство клеток мозга не требуют инсулина для поглощения глюкозы, они требуют инсулина для обработки глюкозы. Клетки должны иметь доступ к адекватному инсулину иначе они не могут превращать глюкозу в жизненно важные клеточные компоненты и энергию, в которой они нуждаются, чтобы оптимально функционировать.
Несмотря на плавание в море глюкозы, клетки мозга у людей с инсулинорезистентностью буквально начинают голодать до смерти.
Какие клетки мозга повреждаются первыми? Гиппокамп — центр памяти мозга. Для клеток гиппокампа требуется так много энергии, чтобы выполнять свою важную работу, что им часто необходимы дополнительные повышения уровня глюкозы. Хотя инсулин не требуется, чтобы нормальное количество глюкозы попало в гиппокамп, эти специальные выбросы глюкозы требуют инсулина, что делает гиппокамп особенно чувствительным к дефициту инсулина hippocampus particularly sensitive to insulin deficits. Это объясняет, почему снижение памяти является одним из самых ранних признаков болезни Альцгеймера, несмотря на то, что болезнь Альцгеймера в конечном итоге разрушает весь мозг.
Без адекватного инсулина уязвимый гиппокамп пытается записать новые воспоминания ( memories ), и со временем начинает сжиматься и умирать. К тому времени, как человек замечает симптомы «мягкого когнитивного нарушения»( “Mild Cognitive Impairmen t) (до Альцгеймера), гиппокамп уже сократился более чем на 10% ( the hippocampus has already shrunk by more than 10% .).
Основные отличительные черты болезни Альцгеймера — нейрофибриллярные путаницы, амилоидные бляшки и атрофия клеток головного мозга — все это объясняется резистентностью к инсулину. Ошеломляющие количество пациентов — 80% людей с болезнью Альцгеймера имеют резистентность к инсулину или полномасштабный диабет типа 2.( 80% of people with Alzheimer’s Disease have insulin resistance or full-blown type 2 diabetes. ) Связь между резистентностью к инсулину и болезнью Альцгеймера теперь настолько прочно установлена, что ученые начали ссылаться на болезнь Альцгеймера как на «Диабет типа 3».(“ Type 3 Diabetes .”)
У Вас Уже Есть Болезнь Альцгеймера ?
Это не означает, что диабет вызывает болезнь Альцгеймера — деменцию ( dementia ), которая может развиться, даже если у вас нет диабета. Точнее думать об этом так: Инсулинорезистентность тела — диабет 2 типа; Инсулинорезистентность мозга — диабет 3 типа. Это две отдельные болезни, вызванные одной и той же основной проблемой: резистентность к инсулину.
Вы можете быть удивлены, узнав, что болезнь Альцгеймера начинается задолго до появления каких-либо симптомов.
Проблема переработки сахара в головном мозге, вызванная резистентностью к инсулину, называется «гипометаболизмом глюкозы». Это просто означает, что клетки мозга не имеют достаточного количества инсулина для сжигания глюкозы на полную мощность. Чем больше резистентны к инсулину вы становитесь, тем медленнее ваш метаболизм глюкозы в мозгу. Гипометаболизм глюкозы является ранним маркером болезни Альцгеймера, который может быть определен с помощью специальных исследований визуализации мозга под названием ПЭТ-сканирования. Используя эту технологию для изучения людей разного возраста, исследователи обнаружили, что болезне Альцгеймера предшествует ДЕСЯТИЛЕТИЯ постепенно ухудшающегося гипометаболизма глюкозы (Alzheimer’s Disease is preceded by DECADES of gradually worsening glucose hypometabolism).
Метаболизм глюкозы в мозге может быть уменьшен на целых 25%, прежде чем все проблемы памяти станут очевидными. Будучи психиатром, который специализируется на лечении студентов, я нахожу его действительно ужасающим, что ученые обнаружили доказательства гипометаболизма глюкозы в мозгах женщин в возрасте 24 лет.
Мы привыкли чувствовать себя беспомощными перед Болезнью Альцгеймера, потому что нам сказали, что все основные факторы риска этого разрушительного состояния находятся вне нашего контроля: возраст, генетика и семейная история. Мы сидели как утки в болоте, живя в страхе худшего — до сих пор.
- Плохая новость заключается в том, что резистентность к инсулину стала настолько распространенной, что, скорее всего, у вас уже есть она в некоторой степени.
- Хорошей новостью является то, что резистентность к инсулину является основным фактором риска болезни Альцгеймера, что вы МОЖЕТЕ что-то с этим сделать.
Часто слишком часто употреблять слишком много неправильных углеводов — это то, что повышает уровень сахара в крови и уровень инсулина, что ставит нас под высокий риск резистентности к инсулину и болезни Альцгеймера. Наши тела эволюционировали, чтобы обрабатывать целые пищевые источники углеводов, такие как яблоки и сладкий картофель, но они просто не оснащены, чтобы справляться с современными рафинированными углеводами, такими как мука и сахар. Проще говоря, рафинированные углеводы вызывают повреждение головного мозга.
Вы ничего не можете сделать со своими генами или с тем, сколько вам лет, но вы, безусловно, можете изменить то, что вы едите. Речь идет не о том, чтобы есть меньше жира, меньше мяса, больше клетчатки или больше фруктов и овощей. Изменение количества и типа углеводов, которые вы едите, это то, где находится решение проблемы.
3 шага, которые вы можете предпринять прямо сейчас, чтобы свести к минимуму риск заболевания Альцгеймера:
1. Узнайте, насколько вы резистентны к инсулину.
Ваш доктор может оценить, где вы находитесь, по спектру резистентности к инсулину, используя простые анализы крови, такие как уровни глюкозы, инсулина, триглицеридов и HDL холестерина, в сочетании с другой информацией, такой как измерение талии и артериального давления. В моей статье this article я включаю загружаемый PDF-тест с целевыми диапазонами тестов для обсуждения с вашим врачом и простую формулу, которую вы можете использовать для расчета собственной резистентности к инсулину.
2. Избегайте рафинированных углеводов, как чуму, начиная прямо сейчас.
Даже если у вас еще нет резистентности к инсулину, вы остаетесь на высоком риске для его развития до тех пор, пока не удалите рафинированные углеводы, такие как бублики, соки и зерновые батончики. Для получения четких определений и списка продуктов, которые следует избегать, нажмите здесь click here. .
3. Если у вас есть резистентность к инсулину, уменьшите употребление углеводов.
К сожалению, люди с резистентностью к инсулину должны быть осторожны с любыми углеводами, а не только с рафинированными. Замените большинство углеводов на своей тарелке вкусными здоровыми жирами и белками для защиты вашей системы сигнализации инсулина. На картинке ниже приведены основные стратегии, необходимые для нормализации уровня сахара в крови и уровня инсулина.
Вы обладаете огромной властью над резистентностью к инсулину — и своим интеллектуальным будущим — вы можете просто изменить то, что вы едите. Лабораторные тесты на резистентность к инсулину быстро реагируют на диетические изменения — многие люди видят резкое улучшение уровня сахара в крови, инсулина и триглицеридов в течение нескольких недель.
Если у вас уже есть проблемы с памятью и вы думаете, что уже слишком поздно что-то сделать, подумайте еще раз! Это исследование ( 2012 study ) показало, что диета с низким содержанием углеводов и с высоким содержанием жиров улучшает память у людей с «мягким когнитивным расстройством» (Pre-Alzheimer’s Disease) всего за шесть недель.
Да, многим трудно удалить рафинированные углеводы из рациона — они вызывают привыкание, недорогие, удобные и вкусные, но вы можете это сделать. Это прежде всего ваша диета, а не ваша ДНК, которая контролирует вашу судьбу. Вам не обязательно быть сидящей уткой, ожидающей свою судьбу в виде охотника, чтобы узнать, случится ли с вами болезнь Альцгеймера. Вооружившись этой информацией, вы можете быть увертливой, плавающей уткой, с большим, прекрасным гиппокампом, который до конца жизни будет держать все свои «шарики».
Болезнь Альцгеймера
Болезнь Альцгеймера, также называемая диабетом типа III , является одним из видов деменции, когда симптомы потери памяти и интеллектуальные трудности развиваются и прогрессируют с течением времени. Кроме того, у пожилых людей с болезнью Альцгеймера повышен риск развития эпилепсии. Развитие болезни связано с дегенерацией нейронов путем накопления внеклеточных бляшек. Это происходит, когда амилоидный белок и перестройка в митохондриальном гомеостазе, наряду со снижением метаболизма глюкозы в головном мозге ,начинают работать неправильно (2,3). Другими словами, прогрессирование заболевания является результатом дегенерации нервных клеток из нарастания количества дисфункциональных белков (амилоидов), которые могут изменить метаболизм мозга.
В исследованиях на модели культивирования клеток , которая представляет собой исследование клеток, выделенных из тканей животных или человека для исследования конкретного случая, белки амилоида- β (дисфункциональные белки, которые характеризуют болезнь Альцгеймера) добавляли к нейронам гиппокампа,чтобы вызвать токсичность и в конечном счете привести к их дегенерации. Однако, когда кетонный β -гидроксибутират ( BHB ) был нанесен на зараженные клетки, нейроны не повреждались.
В модели исследований на грызунах, болезнь Альцгеймера была имитирована у трансгенных мышей, у которых к 3-м месяцам наблюдались отложения амилоида , а к 12 –месячному возрасту наличие бляшек головного мозга в сочетании с поведением, демонстрирующем нарушение памяти. Через 3 месяца мышам вводили стандартную диету (высокие углеводы / низкие жиры) или кетогенную диету (низкие углеводы / высокие жиры) в течение 43 дней. В сравнении с мышами, находящимися на стандартном питании, мыши,находящиеся на кетогенном корме, продемонстрировали более низкий вес тела, повышенные уровня кетонов и снижение отложения амилоида β -мозга на 25% . Однако, уровень нарушения памяти между двумя группами существенно не отличался. Принимая во внимание снижение отложений амилоида- β через 1-2 месяца на кетогенной диете, предполагается, что для улучшения памяти может потребоваться более долгосрочная кетогенная диета.
Использование другой модели с использованием трансгенных крыс с болезнью Альцгеймера продемонстрировало, что семинедельная диета, индуцирующая кетоз, с 2-дезокси- D -глюкозой (не метаболизированный аналог глюкозы, который тормозит использование глюкозы в качестве энергии) усиливает кетогенез и метаболизм кетонов. Это исследование продолжало демонстрировать увеличение биоэнергетической способности митохондрий (метаболизм митохондрий) и нейротрофических факторов роста (рост нервной ткани: BDNF и NGF ), снижение окислительного стресса и отложений амилоида в головном мозге (6).
Учитывая данные исследований с помощью модели культурирования клеток и исследований на грызунах, кетогенная диета и даже использование кетонов в качестве добавок, заслуживают дальнейшего изучения у людей с болезнью Альцгеймера. После употребления кетогенного напитка на основе среднецопочечных триглицеридов у пациентов наблюдались когнитивные улучшения, измеряемые по Шкале оценки когнитивной функции для болезни Альцгеймера. Однако эти улучшения произошли только у пациентов, отрицательных в отношении гена APOε 4, котрый связан с повышенным риском развития болезни Альцгеймера. Для получения дополнительной информации о возможных преимуществах MCTS и / или кетогенной диете / экзогенных кетонах см. Работу д-ра Мэри Ньюпорт и ее опыт работы с мужем.
Статьи, предстатвленные доктором Василием Генераловым про кетогенную диету и деменцию.
Кетогенная диета может стать панацей при деменции
Кетогенная диета — это высокожирная, белково-сбалансированная низкоуглеводная диета, которая способствуют вырабатыванию кетонов в организме.
Исследования показывают, что кетогенная диета может замедлять развитие и даже предотвращать симптомы потери памяти и когнитивных нарушений на всех стадиях развития деменции. Вы возможно спросите: «Что такое кетогенная диета?» Кетогенная диета — это диета с высоким содержанием жиров, сбалансированным количеством белков и низким содержанием углеводов, благодаря которой в организме вырабатываются кетоны — соединения, которые используются как источник энергии. Кетоны представлены в исследованиях как нейропротективные, что означает, что они «защищают» мозг от дегенерации. Одним словом кетогенная диета — отличный способ естественным путём обратить деменцию вспять.
Почему кетогенная диета дает такие результаты? Исследования установили тесную связь между расстройствами уровня сахара в крови и различными стадиями деменции, включая потерю памяти, умеренное когнитивное расстройство (MCI) и болезнь Альцгеймера. Наиболее частыми нарушениями сахара в крови являются инсулинорезистентность и диабет. Более того, связь настолько очевидна, что некоторые исследователи назвали болезнь Альцгеймера «диабетом 3 типа ».
У большинства американцев система поддержки уровня сахара в крови функционирует слабо из-за чрезмерного употребления в рационе мучных, макаронных и кондитерских изделий, злаковых, картофеля, сладких кофейных и газированных напитков, а также других видов сладостей. Организм человека не был устроен для того, чтобы потреблять столько сладкого и столько продуктов с высоким содержанием крахмала, в каком количестве едят их люди сегодня. И последствия нарушения питания очевидны — избыточный вес и ожирение. Однако, помимо накопления избыточной массы тела, есть ещё нечто гораздо более коварное: быстрая дегенерация и дисфункция мозга, которые приводят к развитию деменции, потере памяти, умеренным когнитивным нарушениям и болезни Альцгеймера.
Из-за того что глюкозные и инсулиновые механизмы в головном мозге постоянно разрушались, сегодня никто не застрахован от деменции. Отличным естественным лекарством от болезни Альцгеймера на сегодняшний день является кетогенная диета. Так как именно она может замедлять или даже обращать симптомы болезни вспять. Все потому, что при кетогенной диете мозг использует в качестве энергии не глюкозу, а кетоны, благодаря которым можно восстановить функцию мозга.
Кетогенная диета как диета против деменции:
• Исключите из вашего рациона все подсластители (в том числе натуральные), крахмалистые углеводы и зерновые продукты.
• Ограничьте количество потребления фруктов. Используйте в своём рационе больше ягод, так как в них содержится намного меньше сахара и намного больше антиоксидантов, чем в других фруктах.
• Употребляйте в своём рационе только высококачественный питательный белок из мяса животных, вскормленных травой, а также ешьте свежую рыбу и фермерские яица. Нужно быть крайне осторожным с молочным белком, так как у многих людей он вызывает воспаление и не подходит для поддержания здоровья мозга.
• Ешьте достаточное количество высокопитательных некрахмалистых овощей.
• Используйте в своем рационе достаточное количество жиров, с целью предотвращения появления голода и сохранения энергии. Вопреки распространенному мнению, животные жиры полезны для мозга. К полезным жирам относятся жиры, которые содержатся в органическом мясе животных (выращенных естественным путём на пастбищах), свежевыловленной рыбе и яйцах. Строго избегайте гидрогенизированных жиров, а также избегайте растительных масел с высоким содержанием омега-6 жирных кислот , которые как известно, усугубляют резистентность к инсулину (кукуруза, подсолнечник, сафлор, арахис, соя и рапс). Используйте оливковое масло, кокосовое масло, масло триглицеридов средней цепи (MCT), сливочное масло или масло гхи (масло, содержащее молочные твердые вещества), а также жирные сливки. Масло и сливки могут быть исключены из питания, если у вас есть непереносимость молочных продуктов, но масло гхи подходит всем.
Масло MCT также является отличным дополнением к кетогенной диете, и может использоваться на всех стадиях развития деменции, потому что печень превращает его непосредственно в кетоновые тела. Масло MCT также помогает плавно перейти с питания, основанного главным образом на зерновых, сахаре и других высокоуглеводных продуктах, на диету с низким содержанием углеводов.
Еще одна статья, представленная доктором Василием Генералова на тему деменции:
Совершенно новое экспериментальное лечение деменции Альцгеймера .
Доказательство удивительной эффективности кетоновых эфиров на примере одного исследования
Деменция Альцгеймера — это нейродегенеративное состояние, которое в 2014 году затронуло почти 5 миллионов американцев. В действительности, треть пожилых людей умрет от этого заболевания или другого типа деменции (1). Причина болезни неизвестна, но со временем клетки мозга заполняются вредными отходами и отмирают, это процесс приводит к воспалительной реакции головного мозга, которое усугубляет проблему и ускоряет течение болезни.
Единственное лечение, одобренное Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США, являются определенные лекарства класса ингибиторов холинэстеразы. Эти лекарства замедляют распад нейротрансмиттера ацетилхолина, помогая поврежденным клеткам мозга работать лучше на какое-то время. Но эти лекарства не останавливают течение болезни, в некоторых случаях только замедляют его.
Тяжёлое бремя ложится на плечи семей, не всегда благоприятный прогноз развития болезни у некоторых пациентов, колоссальные затраты, связанные с заболеванием (по данным Ассоциации Альцгеймера в 2013 году расходы за неоплачиваемую работу по уходу за больным составили 220 миллиардов долларов), много времени и внимания исследователи потратили на поиск причин, снижение рисков и поиск лекарств.
Некоторое время назад я написала статью, посвященную кетогенной диете и болезни Альцгеймера. В ней рассказывается как определенный продукт метаболизма, вырабатываемый в организме в результате голодания или употребления очень высоких жиров, называемый «кетон», может улучшить сознание в случае умеренных когнитивных нарушений или слабоумия. Кетоны могут использоваться большинством клеток мозга для производства энергии. Почему в случаях деменции у них есть преимущество перед нашим типичным мозговым источником энергии глюкозой? Все не так уж просто, но имеющиеся данные свидетельствуют о том, что кетоны сжигаются эффективнее с меньшим количеством отходов, не повреждая клетки головного мозга.
Версия показалась убедительной для Мэри Ньюпорт, врача, у которой мужу когда-то был поставлен диагноз болезнь Альцгеймера. Миссис Ньпорт решила посадить своего мужа на кетогенную диету, их история доступна на веб-сайте, coconut ketones). На протяжении нескольких месяцев у мистера Ньюпорт отмечались существенные улучшения. Если вы перейдете по ссылке на сайт, вы увидите как резко возрастала способность мистера Ньюпорта рисовать часы в течение 14 дней. Я знаю также несколько других случаев, когда пациенты ушли от серьезных когнитивных проблем, находясь на грани неспособности заботиться о себе дома; на кетогенной диете они снова смогли сами мыться, одеваться, кормить себя, и снова учиться говорить.
В прошлом кетогенная диета была чрезвычайно строгой, в ней должно было быть очень низкое содержание углеводов (меньше, чем содержится в одном банане), а также низкое содержание белка. Но с включением в рацион питания определенных продуктов питания и таких составляющих, как кокосовое масло и масло триглицеридов средней цепи, появилась возможность удвоить или даже утроить количество разрешенных углеводов, делая питание более гибким и щадящим. Кетогенная диета использовались на протяжении многих лет, особенно у детей в качестве лечения при тяжёлых формах эпилепсии.
Но существует всего лишь несколько научных исследований относительно взрослых, которые использовали диету на протяжении длительного времени. Диета может привести к повышенному риску возникновения камней в почках, недостатку питательных веществ (особенно при очень строгом соблюдении), а также к снижению функции щитовидной железы и потере веса. Несмотря на то, что похудение среди взрослого населения Америки приветствуется, неправильное питание и потеря веса могут быть опасными для людей с деменцией, которые не в состоянии питаться сами.
Перед Мэри Ньюпорт стоял выбор: её муж в лечебном учреждении и низкое качество его жизни, или же попытка введения кетогенной диеты с использованием дополнительно кокосового масла / MCT, чтобы её муж находился дома и вёл нормальный образ жизни. Мэри Ньпорт решила рискнуть. У её мужа улучшились когнитивные функции, походка и повседневная активность. А серийные МРТ за все время не показывали прогрессирования болезни. Однако, как оказалось, улучшения от кетогенной диеты длились недолго.
В статье «Новый способ получения гиперкетонемии: использование кетонового эфира в лечении болезни Альцгеймера» из журнала «Болезнь Альцгеймера и Деменция» рассказывается, что в 2010 году мистер Ньюпорт стал чувствовать себя хуже, он принимал участие в клиническом испытании препарата для лечения болезни Альцгеймера и деменции. Все вернулось на круги своя, мистер Ньюпорт потерял интерес к работе у себя в саду, ему требовались поэтапные инструкции одеваться. Его жена, доктор Ньюпорт, стала искать другие способы повышения уровня кетоза. Использование в качестве добавки кокосового / MCT-масел у здоровых взрослых людей в питании сразу же повышает уровень кетонов в крови с 0,09 мМ до 0,3-0,4 мМ, и со временем можно достичь уровня кетонов в 10 раз больше, используя как дополнение к низкоуглеводной диете. Употребление 50 г добавки, называемой кетоновым эфиром, может удвоить уровень кетонов в течение часа, что приведет к концентрации 6-7 мМ, такого результата можно добиться только у людей с длительным голоданием. Использование добавки каждые 3-4 часа может постоянно поддерживать этот высокий уровень кетонов.
Согласно классификации Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США кетоновые эфиры «признаны безопасными». Они достаточно дорогие, их трудно найти, и они имеют очень неприятный вкус (я чувствовала запах и он был чем-то похож на соленую мочу). Не существует долгосрочных исследований относительно безопасности этих добавок у людей, хотя высокие уровни кетонов держались у голодающих пациентов с ожирением на протяжении 6-8 недель без каких-либо побочных эффектов. Основным риском может быть обострение подагры, но на самом деле, долгосрочные последствия использования эфиров неизвестны. Для человека с деменцией, который сталкивается с неизбежной нисходящей спиралью и жизнью в условиях длительного ухода, вопрос о преимуществах и рисках — абсолютно другой по сравнению со здоровым человеком.
Через несколько дней после поднятия дозы, мистер Ньюпорт сам чистил зубы, самостоятельно одевался и сам мылся, пребывал в хорошем настроении и был в состоянии прочитать алфавит. Через 6-8 недель его память стала намного лучше, и он снова приступил к работе в саду. Через 20 месяцев его состояние только улучшалось, а его когнитивные функции падали и росли вместе с ростом и падением уровня кетонов в крови.
Хотя этот доклад всего лишь единичное исследование, оно уже само по себе заслуживает более глубокого клинического исследования. Учитывая серьезность болезни и уровень расходов при данном заболевании, есть возможность более эффективного лечения, чем то, что сейчас используют при лечении деменции, и это исследование требует дальнейшего изучения. Кроме того, деменция — не единственная сложная и разрушительная болезнь головного мозга, которой могут помочь кетоновые эфиры. Людям с эпилепсией, биполярным расстройством, шизофренией, аутизмом и черепно-мозговыми травмами также они могут быть полезны. Единственный способ узнать наверняка — это провести исследование.
источник
Модель питания, принятая сегодня в развитых странах, — доказанная причина болезни Альцгеймера. Поэтому профилактику любых нарушений в работе мозга стоит начинать с диеты, считает доктор Бредесен, автор подробного руководства по лечению деменции и болезни Альцгеймера «Нестареющий мозг». Почему после 30-40 лет уже нельзя есть все, что хочется? Что даст почти полный отказ от мяса, глютена, простых углеводов и молочных продуктов?
Если уровень инсулина на голодный желудок выше 4,5 миллиинтернациональных единиц на литр, а уровень гемоглобина А1с выше 5,5%, или же уровень глюкозы на голодный желудок выше 93 мг на децилитр, скорее всего, у вас развилась инсулинорезистентность, возможно, самый главный метаболический фактор риска развития болезни Альцгеймера (и виновник ее прогрессирования).
В большинстве случаев причинами инсулинорезистентности являются сидячий образ жизни, стресс дома и на работе, потребление простых углеводов (например, сахара) и промышленных продуктов. К счастью, существует множество способов победить опасный синдром. Самый эффективный — это сочетать ДССО (диета, спорт, сон и отсутствие стресса — основа когнитивного здоровья человека) с пищевыми добавками, а в крайних случаях с лекарственными препаратами. Давайте начнем с диеты, на удивление мощной части программы по борьбе с деменцией.
Почему выбор продуктов так сильно отражается на работе мозга? Когда я был подростком, то ел чизбургеры, картошку фри и чувствовал себя отлично. Почему бы не продолжить есть все, что хочется? Объясню.
Самой впечатляющей способностью организма является способность переключаться между режимами, которым свойственна определенная активность. Например, между сном и бодрствованием. Сон нужен для восстановления и подзарядки, а бодрствование намного значимее для игры в баскетбол.
Подобным образом мы переключаемся от углеводов в качестве основного источника энергии к жирам. В периоды удачной охоты рацион наших предков составляли жиры, а осенью, когда созревал урожай, — углеводы. Способность переключаться называется метаболической гибкостью.
А теперь представьте, что вы застыли посередине между сном и бодрствованием. В результате ни то ни другое состояние не принесет максимум пользы. Вы не сможете играть в баскетбол, так же как и восстановить силы ввиду отсутствия полноценного сна.
Именно это происходит, когда страдает метаболическая гибкость — явление, типичное для инсулинорезистентности, а значит, и для болезни Альцгеймера. Ваши клетки перестают нормально перерабатывать жиры и углеводы.
Восстановление чувствительности к инсулину и метаболической гибкости ведет к минимизации воспаления, снижению уровня липидов и потере лишнего веса, оптимизации гормонов и гормонального ответа и, как следствие, к улучшению работы мозга.
Теперь вы видите, что чизбургеры и картошка фри — это самые настоящие «дементогены» и есть их нужно как можно реже. А какая же диета может считаться правильной?
Мы все хотим, чтобы диета была не только полезной, но и вкусной! К счастью, существует множество сбалансированных аппетитных блюд, которые позволяют предотвратить и обратить вспять ухудшение когнитивных функций. Причем к успеху можно прийти разными путями. И вегетарианец, и всеядный, придерживаясь предложенных принципов, обязательно получат максимум пользы.
Первая часть диеты Кетофлекс 12/3 связана с кетозом — процессом, в ходе которого печень расщепляет жир, синтезируя химические вещества под названием «кетоновые тела» (ацетон, ацетоуксусная и бетаксимасляная кислота). Это происходит при нехватке углеводов, главного «топлива» организма. Для правильной работы мозга необходим легкий кетоз, который способствует укреплению синапсов и нейронов.
Чтобы способствовать кетозу, необходимо сочетать низкоуглеводную диету (минимизировать долю простых углеводов, например сахара, хлеба, белого картофеля, белого риса, газированных напитков, алкоголя, конфет, тортов и промышленной еды), умеренные физические нагрузки (ходьба или что-то более подвижное, минимум 150 минут в неделю) и голодание между ужином и завтраком как минимум 12 часов.
Еще одним фактором является потребление таких жиров, как масло МСТ (среднецепочечные триглицериды) или ненасыщенных жиров (оливковое мало, авокадо и орехи). В результате ваш метаболизм переключится со сжигания углеводов и инсулинорезистентности, приводящей к развитию болезни Альцгеймера, на сжигание жиров и чувствительности к инсулину, помогающей ее предотвратить. Помните: обмен веществ и когнитивные способности неразрывно связаны между собой.
После перехода с углеводного «топлива» на жировое вы можете ощутить вялость и сильную тягу к углеводным продуктам. В таком случае поможет масло МСТ (среднецепочечные триглицериды) в капсулах (содержат 1 г масла) или в жидком виде (1 чайная ложка). В качестве альтернативного варианта могу порекомендовать кокосовое масло (оно твердое) по одной чайной или столовой ложке три раза в день.
Так как кетоз — это важная составляющая лечебной программы, необходимо приобрести кетометр, который определяет уровень бета-гидроксибутирата в крови. (Уровень кетонов также определяют по анализу мочи (менее чувствительный метод) или с помощью индикаторной трубки). Оптимальный уровень бета-гидроксибутирата 0,5 мМ —4 мМ.
«Флекс» в названии Кетофлекс 12/3 от слова «флекситарианец». Преимущественно растительная диета с упором на безкрахмальные овощи. В рационе должны быть как сырые овощи (например, салаты), так и вареные. Старайтесь сочетать разные цвета овощей — темно-зеленые, ярко-желтые и оранжевые. Разрешается немного рыбы, птицы и мяса, но помните: это не основное блюдо, а приправа. В идеале потребление мяса следует сократить до 60 г в день.
Согласно правилу, на каждый килограмм вашего веса должен приходиться один грамм белка. Например, человеку с массой тела 70 кг (154 фунта) рекомендуется съедать 70 г белка. Для сравнения: в 85 г рыбы содержится 20 г белка. Что будет, если вы превысите норму? В биохимическом плане произойдет переход к углеводной энергии, это будет способствовать инсулинорезистентности, которую мы пытаемся устранить.
12/3 в названии Кетофлекс обозначает голодание. Голодание — высокоэффективный способ запустить кетоз, восстановить чувствительность к инсулину и таким образом улучшить работоспособность мозга. 12 — это 12-часовое «голодное окно» между ужином и завтраком. Носители генотипа ApoE4 должны увеличить время до 14–16 часов. Все не так ужасно, как кажется на первый взгляд: например, если вы поужинали в восемь вечера, значит, завтракать должны сесть не раньше десяти.
3 — это 3 часа (как минимум) между ужином и сном, т.е. если вы обычно ложитесь спать в одиннадцать, то заканчивать ужин следует не позднее восьми, и никаких перекусов. В результате вы убережете себя от резких скачков инсулина перед сном, являющихся причиной не только инсулинорезистентности, но и ингибирования мелатонина и гормона роста, которые отвечают за сон, иммунитет и восстановление организма.
Среди прочего, 12—16-часовое голодание способствует обновлению за счет процесса аутофагии, когда клетки (в том числе и клетки головного мозга) перерабатывают компоненты и разрушают поврежденные белки и митохондрии. Опустошаются печеночные запасы гликогена (резервная форма глюкозы) и тем самым ускоряется переход организма на жировое «топливо». И наконец, голодание запускает кетоз.
Завершить его лучше всего детоксикационным напитком: стаканом воды (без льда) с лимоном. (Лимон стимулирует работу печени и насыщает организм витамином С, способствуя выведению токсинов и шлаков).
Кроме того, Кетофлекс 12/3 помогает предотвратить развитие синдрома «дырявой» кишки и оптимизировать микробиом. Это значит, что большинству из вас придется отказаться от глютена, молочных и других продуктов, к которым вы чувствительны и которые могут вызывать повышенную проницаемость кишечника и воспаление. Вылечив кишечник, следует оптимизировать микробиом с помощью пробиотиков и пребиотиков.
Теперь, когда вы усвоили базовые принципы диеты Кетофлекс 12/3, пора перейти к деталям.
- Продукты с гликемическим индексом ниже 35 должны составлять основу рациона. Они не вызовут повышения уровня сахара в крови, а значит, и выброса больших доз инсулина. Главное предпочтение следует отдавать овощам. Таблица гликемического индекса продуктов доступна на сайте.
- Вместо того чтобы пить сок, ешьте фрукты (которые содержат волокна). Отлично подойдут фруктовые смузи, только не делайте их очень сладкими (это способствует инсулинорезистентности). Чтобы сократить долю сахара, добавляйте овощи: кале (кудрявая капуста), шпинат и др.
Тропические фрукты, такие как манго и папайя, имеют самый высокий гликемический индекс, поэтому найдите им здоровую замену, например ягоды. Лучший вариант — дикие фрукты, яркие сочные ягоды, лимон, лайм, помидоры и авокадо (да-да, все верно: помидоры и авокадо — это фрукты).
Так как фрукты (не соки) богаты питательными веществами и пищевыми волокнами, их можно употреблять в качестве десерта после основного блюда, содержащего диетические жиры.
- Нас с вами должна пугать следующая пищевая триада: простые углеводы, насыщенные жиры и отсутствие пищевых волокон (растворимых и нерастворимых). Это чизбургеры, картошка фри и газировка. Нехватка пищевых волокон приводит к повышенному всасыванию углеводов, что, в свою очередь, провоцирует воспаление и увеличение концентрации инсулина.
Если вас непреодолимо тянет к углеводам, сначала съешьте кале или другой источник волокон! Ведь они отлично снижают уровень сахара в крови — ограничивается всасывание углеводов и поддерживается оптимальный микробиом.
- Максимально избегайте глютена и молочных продуктов. Непереносимостью глютена, которая ведет к целиакии, страдают только 5% американцев, однако данная группа белков несет опасность для нас всех, так как травмирует слизистую оболочку кишечника, вызывая его повышенную проницаемость, хроническое воспаление и другие проблемы.
Если говорить о молочных продуктах, то большинство людей могут справиться с воспалением, которое они провоцируют. И все же не стоит забывать: синдром «дырявой» кишки и воспаление — это два из тридцати шести факторов, провоцирующих болезнь Альцгеймера.
Выбирая безглютеновую альтернативу, старайтесь избегать продуктов из рисовой муки и других ингредиентов с высоким гликемическим индексом. Иначе вместо синдрома «дырявой» кишки у вас разовьется диабет.
- Ешьте зелень, которая выводит из организма токсины. Ежедневно мы подвергаемся воздействию сотен токсинов: от тяжелых металлов и провоцирующих эндокринные нарушения агентов (например, бисфенол А) до биотоксинов, таких как трихотеценовые микотоксины. Когда это происходит, молекулы некоторых съедобных растений связывают и выводят их из нашего организма с мочой, потом и калом.
К числу детоксифицирующих растений относятся: кориандр, крестоцветные овощи (цветная капуста, брокколи, различные сорта капусты, кале, редька, брюссельская капуста, турнепс, водяной кресс, кольраби, брюква, руккола, хрен, мака перуанская, рапини, дайкон, васаби, бок-чой), авокадо, артишоки, свекла, одуванчики, чеснок, имбирь, грейпфрут, лимон, оливковое масло и морские водоросли.
- Включите в свой рацион хорошие жиры, например те, что содержатся в авокадо, орехах, семенах, оливковом и МСТ масле.
- Ешьте цельные продукты вместо промышленных. Простое правило: если указан состав, значит, это промышленный продукт. Промышленное производство подразумевает использование большого количества опасных молекул от высокофруктозного кукурузного сиропа и канцерогенных красителей до нейротоксинов, таких как акриламид. Всех этих токсинов нет в свежих местных органических овощах.
- Рыба по желанию. Кетофлекс 12/3 — это флекситарианская, или полувегетарианская, диета. Всегда помните не только о пользе, но и вреде рыбы. С одной стороны, она является отличным источником белка, омега-3 жирных кислот и других соединений. С другой стороны, содержит ртуть и токсины. Избегайте видов рыб, которые долго живут и имеют большой рот (акула, меч-рыба, тунец), по причине ее сильного заражения ртутью. Отдавайте предпочтение лососю, макрели, анчоусам, сардинам и сельди. По возможности ешьте дикую рыбу (не искусственно выращенную), так как в ней меньше токсинов и лучше соотношение омега-3/омега-6 жирных кислот.
- Мясо — это не основное блюдо, а приправа. Мужчинам требуется примерно 50–70 г белка в день, а женщинам — 40–60 г (как я уже говорил, одного грамма белка на килограмм веса вполне достаточно; некоторые употребляют 0,8 г на килограмм). Помните: источником белка служит множество продуктов кроме мяса, например фасоль, соя, яйца и орехи.
Если вы не можете без мяса, выбирайте курицу и говядину, выращенную не подножном корме. Их воспалительные свойства снижаются за счет правильного соотношения жирных кислот омега-3 (борется с воспалением) и омега-6 (провоцирует воспаление). Ешьте небольшими порциями (2–3 унции — размер «приправы» — пару раз в неделю). Яйца следует брать от кур, выращенных не на птицефабрике, соотношение омега-3 и омега-3 в них также приближено к оптимальному.
- Не повреждайте пищу термической обработкой. Наша цель: минимизировав потерю питательных веществ и образование конечных продуктов гликирования (КПГ), приготовить вкусное блюдо. КПГ — это результат реакции между сахарами и белками/липидами. Их высокая концентрация вызывает окислительный стресс, воспаление и многие другие патологии, которые мы наблюдаем при диабете и других хронических заболеваниях.
Если готовить на пару, сократить время термической обработки, снизить температуру, использовать кислые ингредиенты, например лимон, лайм или уксус, и выбирать определенные продукты (сырые овощи в отличие от сырого мяса не содержат конечных продуктов гликирования), можно уменьшить образование КПГ. А вот гриль, запекание в духовке, жарка на огне и сковороде, наоборот, будут способствовать увеличению доли гликотоксинов.
В следующий раз — о витаминах и пищевых добавках для лечения болезни Альцгеймера.
источник
р, особенно развитые страны, столкнулись с цунами болезни Альцгеймера. Часто говорят, что основные причины развития болезни Альцгеймера неизвестны, но существует множество теорий этого развития. Например, исследования свидетельствуют, что возможное вирусное воздействие становится все труднее игнорировать. В дополнение к вирусам, бактериям и грибкам, был обнаружен и специфический инфекционный белок, называемый TDP-43, который ведет себя, как прионы — ответственные за разрушение мозга коров от коровьего бешенства.
Исследования, представленные на Международной конференции Ассоциации Альцгеймера в 2014 году, указали на выявление белка TDP-43 у пациентов с болезнью Альцгеймера в 10 раз больше, чем у обычных людей. Из-за сходства влияния этого белка на поведение прионов коровьего бешенства , ученые связали вероятность развития болезни Альцгеймера с присутствием в питании мяса животных, которых выращивали с помощью концентрированных кормов.
Кроме того, множество исследований подтверждают связь болезни Альцгеймера и деменции с развитием резистентности к инсулину. Даже незначительное увеличение уровня сахара в крови связано с повышенным риском развития деменции. Кроме этого диабет и сердечно-сосудистые заболевания также увеличивают риск.
Даже небольшая резистентность к инсулину способствует снижению умственных способностей
По данным доктора Дэвид Перлмуттера, невролога и автора книги “Зерновой мозг”, болезнь Альцгеймера в первую очередь зависит от образа жизни , и все, что повышает резистентность к инсулину, в конечном счете, способствует увеличению риска развития болезни Альцгеймера.
Уже существует множество доказательств, подтверждающих эту точку зрения, и новые исследования укрепляет связь между инсулинорезистентностью и слабоумием еще больше, особенно среди тех людей, у кого поставлен диагноз сердечно-сосудистого заболевания. Как сообщает агентство Reuters:
“Получив пониженную чувствительность к инсулину. можно привести к более быстрому снижению памяти и к другим нарушениям умственных способностей в пожилом возрасте, даже у тех людей, которые не имеют диабет.
Например, одно из этих исследований изучало образ жизни 489 пожилых людей в течение более 20 лет… и было обнаружено, что люди с высоким уровнем резистентности к инсулину имели худшие показатели работы мозга, и низкие оценки в тестах на память.
Существует все больше доказательств, что инсулин выполняет несколько функций в мозге, и, таким образом, плохое регулирование инсулина может способствовать ускоренному снижению умственных способностей, и потенциально привести к болезни Альцгеймера, — сказал автор этого исследования Дэвид Тане из Тель-Авивского университета в Израиле.
‘Не только люди с сахарным диабетом 2-го типа, но и даже люди с легкой или умеренной инсулинорезистентностью, не имеющие диагноза диабета 2-го типа, находятся в группе повышенного риска», — отметил Тане.
Дэвид Тане дал следующие советы своим читателям: «…необходимо ежедневно практиковать физические упражнения, поддерживать сбалансированное и здоровое питание, и следить за своим весом, что поможет вам предотвратить резистентность к инсулину и, как следствие, поможет защитить ваш мозг при старении».
Болезнь Альцгеймера — форма сахарного диабета?
Хотя точные механизмы развития деменции и болезни Альцгеймера до сих пор неясны, резистентность к инсулину способствует снижению умственных способностей из-за негативного воздействия на кровеносные сосуды в вашем мозгу, стимулируя образование бляшек и затрудняя формирование долговременной памяти, так как инсулин участвует в формировании синаптических связей в мозгу.
Ученые были осведомлены о связи между резистентностью к инсулину и болезнью Альцгеймера уже более десяти лет. В 2005 году, болезнь Альцгеймера предварительно окрестили как диабет 3-го типа, когда исследователи поняли, что вместе с поджелудочной железой, ваш мозг также вырабатывает инсулин и родственные ему белки, и что этот инсулин нужен для выживания клеток мозга.
Интересно, если низкий уровень инсулина в вашем теле связан с улучшением здоровья, то для мозга все происходит наоборот, когда дело доходит до выработки инсулина мозгом. Снижение производства инсулина в вашем мозгу способствует дегенерации клеток головного мозга, и ученые показали, что люди с более низкими уровнями инсулина и меньшим количеством инсулиновых рецепторов в их мозге проявляют более частые случаи болезни Альцгеймера.
По данным исследователей, «эти нарушения в мозгу не соответствует диабетам 1-го и 2-го типов, но отражают иной, более сложный процесс болезни, который зарождается в центральной нервной системе». В конце прошлого года ученые кафедры биологии Джона Хопкинса обнаружили, что фактор роста нервов (белок ngf), содержащийся в нервной системе и участвующий в росте нейронов, также вызывает выделение инсулина в поджелудочной железе.
В этой связи исследователи из Финляндии недавно обнаружили, что наличие более высокого уровня indolepropionic кислоты, побочного продукта кишечной бактерии, помогает защитить организм от развития диабета 2-го типа.
Журнал «Медицинские новости» сообщил: “… Факторы, такие как гены, образ жизни и диета могут повлиять на риск развития сахарного диабета 2-го типа. Однако, менее ясно то, что происходит на молекулярном уровне, что поможет связать эти факторы риска и само заболевание.
Новое исследование использует метаболомику , относительно новую технологию, которая позволяет ученым быстро оценивать профили метаболита людей. Метаболиты представляют собой молекулы, которые производят как клетки в организме, так и кишечные бактерии, в качестве побочных продуктов их деятельности.
Используя определенный инструмент под названием «анализ nontargeted метаболомики,» ученые смогли оценить профили метаболита 200 участников эксперимента … у кого нарушена толерантность к глюкозе и присутствует избыточная масса тела … У одной группы испытуемых развился сахарный диабет 2-го типа в течение пяти лет, а в другой группе не было зафиксировано случаев диабета 2-го типа в течение 15 лет наблюдения.
Когда исследователи сравнили профили метаболита в двух группах, то они обнаружили, … различия в уровнях содержания indolepropionic кислоты и некоторых липидных метаболитов … высокие уровни в крови indolepropionic кислоты, побочного продукта кишечной бактерии, способствовали защите от развития сахарного диабета 2-го типа.
Кроме того, диета, богатая клетчаткой и цельнозерновыми продуктами, по-видимому, повышает этот уровень indolepropionic кислоты, что, в свою очередь, увеличивает количество инсулина, вырабатываемого бета-клетками в поджелудочной железе …”.
Предыдущие исследования показали, что люди с высоким потреблением клетчатк и (более 26 грамм в день) показали на 18% более низкий риск развития сахарного диабета 2-го типа, чем те, кто поддерживал диету с самым низким количеством клетчатки (менее 19 граммов в день).
Инулин, волоконный пребиотик, содержащийся в топинамбуре, луке, луке-порее, чесноке, лопухе, одуванчике лекарственном, девятисиле высоком, также показал серьезную возможность в лечении диабета 2-го типа. Женщины с этим типом диабета, при употреблении 10 грамм инулина в день в течение 2-х месяцев, показали существенное улучшение содержания глюкозы в крови и количества антиоксидантов.
Увеличение физической активности также имеет важное значение для профилактики сахарного диабета
Важно понимать, что бездействие, в виде длительного нахождения в сидячем положении , является одним из основных факторов риска развития резистентности к инсулину, и, в конечном счете, приведет к диабету. Причина этого в том, что тело в положении сидя выключает или блокирует ряд систем связанных с инсулином, в том числе и мышечную систему взаимосвязи клеток по управлению уровнем глюкозы, триглицеридов и холестерина в крови. При положении стоя наш организм задействует все эти системы на молекулярном уровне.
Недавнее исследование также показало, что 10-минутная прогулка после каждого приема пищи обеспечивает гораздо большее управление уровнем сахара в крови у диабетиков, чем 30 минутные ежедневные физические упражнения. Подобная 10-минутная прогулка способствует снижению уровня глюкозы после приема пищи на 22%.
Также существуют данные, что увеличение частоты физических тренировок является важной составляющей в предотвращении и лечении диабета 2-го типа.. Исследования подтверждают, что чем больше вы тренируетесь, тем ниже риск развития диабета. Одна из причин этой зависимости заключается в том, что физическая нагрузка позволяет мышцам более эффективно использовать сахар.
Высокая интенсивность физических упражнений позволяет усилить производство оксида азота. Это вещество расслабляет сосуды, понижает кровяное давление, снижает активацию тромбоцитов, и сделает вашу кровь менее вязкой, что помогает предотвратить инсульт и инфаркт. Оксид азота также улучшает вашу иммунную функцию. Кроме этого, физическая нагрузка помогает увеличивать размер мозга за счет выработки neurotropic фактора (bdnf), который является стимулом для роста ваших клеток головного мозга и помогает защищать мозг от изменений, приводящих к слабоумию.
Другой важной стратегией, которая может помочь предотвратить или даже обратить вспять резистентность к инсулину и/или сахарный диабет 2-го типа является пищевой кетоз, помогающий оптимизировать метаболические и митохондриальные функции.
Как правило, рацион питания с примерно 20-50 граммов в день, или даже меньше. чистых углеводов (общее количество углеводов за вычетом клетчатки), а также с низким или средним уровнем потребления белка, может помочь вам сделать переход к пищевому кетозу — состоянию метаболизма, связанного с увеличением производства кетонов в печени, т.е. к возможности сжигать жир.
Чтобы подобрать своё количество углеводов в питании, важно измерять не только уровень глюкозы в крови, но и уровень кетонов, что можно сделать либо через анализ мочи, либо через анализы дыхания и крови. Это даст вам объективную оценку того, находится ли ваш организм в кетозе. Пищевой кетоз определяется содержанием кетонов в крови, которые остаются в диапазоне от 0,5 до 3,0 ммоль/л.
Но стоит знать, что повышение уровня кетонов может способствовать развитию саркопении (состояние потери мышечной массы). Поэтому при кетогенной диете важно иметь несколько дней, когда вы будете потреблять больше углеводов и больше белка, соединяя это с силовой тренировкой. Необходимо несколько дней в месяц получать примерно 100 – 150 грамм углеводов, а не 20 – 50 грамм при этой диете, что будет способствовать резкому росту кетонов и падению глюкозы.
Состав кетогенной диеты по жирам, белкам и углеводам
В недавнем интервью, доктор Перлмуттер, отметил некоторые возможности, которые позволяют снизить риск развития болезни Альцгеймера. Его собственный отец умер от этой болезни, и с тех пор доктор Перлмуттер понял, что развитие этой болезни можно было предотвратить.
Он отметил: “Чтобы было ясно, никто не наследует болезнь Альцгеймера. Некоторые из нас, кто имеет родственников с этой болезнью… подвергаются повышенному риску. И мы, конечно, знаем, что существуют некоторые гены, которые увеличивает риск болезни у человека.
Но это не имеет определяющего значения, что вы получите или не получите эту болезнь. Подобные гены только свидетельствуют о том, что у вас есть повышенный риск этого заболевания. Но вы можете компенсировать этот риск. Вы можете изменить свою судьбу”.
Одной из ключевых стратегий для предотвращения болезни является ваше питание, которое способствует поступлению в мозг и в организм здоровых жиров, а не углеводов (без учета клетчатки). Когда ваше тело сжигает жир в качестве основного топлива, то происходит образование кетонов, которые не только очень эффективно «сгорают» и являются превосходным топливом для вашего мозга, но и создают меньше активных форм кислорода и меньше свободных радикалов.
Например, кетоновые тела под названием β-оксибутират , являются также одним из основных эпигенетических веществ , которые стимулируют позитивные изменения в экспрессии ДНК, тем самым уменьшая воспаление и повышая детоксикационные возможности организма и антиоксидантную его защиту.
Есть очень интересный практический опыт, который демонстрирует силу диеты и физических упражнений для профилактики и лечения болезни Альцгеймера, при котором доктор Дэйл Bredesen, ученый из Калифорнийского университета, сумел за счет использования 36 различных параметров здорового образа жизни переломить течение болезни Альцгеймера в 9 из 10 больных. Его протокол лечения включал использование физических упражнений, кетогенную диету, улучшение уровня витамина D и других гормонов, увеличение длительности сна, практику медитации, применение детоксикации и полное прекращение приклейковины и обработанные пищевые продукты.
Его работа была опубликована в журнале «Старение» в 2014 году. Вы можете скачать полный текст, описывающий подробно весть протокол лечения, вот по этой ссылке . Как отметил доктор Bredesen: «…результаты…предполагают, что, по крайней мере, в начале заболевания, деменция обуславливается метаболическими процессами».
Витамин D и солнечное облучение являются важными факторами против ухудшения работы мозга. Исследования показывают, что люди, живущие в северных широтах, имеют более высокий уровень смертности от болезни Альцгеймера, чем те, кто живет в более солнечных районах. Такая зависимость предполагает связь между воздействием солнца и здоровьем мозга.
Например, американский доктор Лу Лим использует ближний инфракрасный свет в качестве средства для лечения болезни Альцгеймера. Этот протокол лечения известен, как фотобиомодуляция . Около 40% лучей солнечного света ближнего инфракрасного диапазона взаимодействуют с цитохромоксидазой (цитохром с-оксидазой) — одним из белков внутренней митохондриальной мембраны и членом электрон транспортной цепи. Цитохром с-оксидаза — это хромофора, молекула, которая притягивает и питается светом. Короче говоря, солнечный свет повышает выработку энергии (АТФ). Оптимальная длина волны для стимулирования цитохром с-оксидазы лежит в двух регионах, красный от 630 до 660 нанометров (нм) и ближний ИК-диапазон от 810 до 830 нм.
Механизм лечения фотобиомодуляцией
Фотобиомодуляция также улучшает оксигенацию (насыщение кислородом) ваших клеток. Высвобождаемый при фотобиомодуляции оксид азота, являющийся вазодилактатором, помогает расслабить кровеносные сосуды, снизить кровяное давление и улучшить здоровье этих сосудов. Когда красный (660 нм) и инфракрасный (830 нм) свет попадает в митохондрии, он также стимулирует синтез генов транскрипционных факторов, которые стимулируют ремонт клеток, и это касается не только мозга, но и всего вашего тела.
Кроме этого солнечный свет помогает защищать клетки от электромагнитного излучения, которое, как искусственный источник, может быть крайне опасно для вашего здоровья и способствовать развитию деменции и болезни Альцгеймера, отравляя митохондрии клеток. К подобному излучению можно отнести магнитные поля, электромагнитные помехи мобильной связи, микроволновое излучение от передатчика сотового телефона и Wi-Fi роутера.
Сон — это еще один фактор, который может сыграть значительную роль в здоровье мозга. Известно, что мозг способен проводить детоксикацию и очищать себя только во время глубокого сна. Если у вас есть проблемы со сном в ночное время, то вам крайне важно получать достаточное количество яркого солнечного света в течение дня, а также избегать источников синего света в вечернее и ночное время. К таким источникам можно отнести светодиодные светильники, люминесцентные лампы и электронные экраны телевизора, компьютера и смартфона.
Вы можете несколько смягчить негативное влияние искусственного света и освещения электронных экранов в вечернее время, надев очки с блокировкой синего света, или установив на свой компьютер программу, блокирующую негативный свет в вечернее и ночное время. Но лучше, если вы будете одевать оранжево-розовые очки сразу после захода солнца.
Также обязательно нужно спать в полной темноте . Если вы можете увидеть ваши руки перед вашим лицом, когда вы лежите в кровати, то ваша спальня слишком светлая. Недавние исследования показывают, даже очень тусклый свет во время ночного сна может повлиять на ваше состояние здоровья на следующий день, а конкретно на ваши возможности в познании и на объем рабочей памяти.
Как вы видите, в то время как количество случаев деменции постоянно увеличивается, и существует очень мало эффективных традиционных методов лечения, вы можете существенно снизить свой риск возникновения этой страшной болезни с помощью устранения или изменения факторов образа жизни: рациона питания, количества и интенсивности ежедневной физической нагрузки, длительность пребывания на солнце и здоровье сна.
источник