Опекуны дементных больных часто рассказывают о проблемах с питанием: их подопечный вдруг начинает есть слишком много или, наоборот, слишком мало. Бывает, что с развитием болезни возникают трудности с проглатыванием еды и сильно меняются пищевые привычки. Еще одна беда — поедание несъедобных предметов. Memini изучил проблему. Рассказываем, от чего зависит развитие пищевых расстройств и как можно помочь больному.
Взаимосвязь питания и деменции
Пищевые расстройства встречаются у 81,4% пациентов с диагностированной болезнью Альцгеймера. Об этом ученые из Университета Кумамото (Япония) рассказали в своем исследовании «Взаимосвязь между нарушениями питания и тяжестью деменции у пациентов с болезнью Альцгеймера». В то же время у пожилых людей без диагноза похожие пищевые расстройства встречались в 26,7% случаев. Ученые пришли к выводу, что даже на ранней стадии у пациентов с Альцгеймером наблюдается сразу несколько видов нарушений.
Конечно, каждая форма деменции имеет свои особенности. Но в целом болезнь характеризуется постепенным распадом высших психических функций — таких, как интеллект и память, а затем поражаются и простые исполнительные функции — такие, как прием пищи. Memini поговорил об этом с врачом-психотерапевтом «СМ-Клиники», членом Российского общества психиатров и Российской психиатрической ассоциации Виктором Зайцевым. «Пациенты забывают принимать пищу, у них может быть резко снижен аппетит, возникают проблемы с глотанием, — перечисляет Зайцев признаки пищевых расстройств при деменции. — В некоторых случаях, наоборот, наступает растормаживание пищевого инстинкта, и пациенты становятся «прожорливыми», могут есть неприготовленные или непригодные к пище продукты». По словам врача, чаще встречается склонность к недоеданию из-за нарушений памяти. Чем сильнее развилась болезнь, тем грубее нарушаются функции пищевого поведения. При этом проблемы с питанием протекают не изолированно, а в общей системе распада исполнительских способностей. Эти процессы могут сопровождаться снижением общего жизненного тонуса и «нередко сопутствующим депрессивным состоянием».
Ученые из международной исследовательской школы SISSA (Италия) предположили, что основная причина отклонений в пищевом поведении — это повреждение в гипоталамусе, области мозга, которая отвечает за голод, жажду, энергию, сон и настроение. В международной Ассоциации Альцгеймера (Alzheimer’s Association) объясняют, что повреждение нервных клеток, вызванное лобно-височной деменцией, может привести к появлению причудливых моделей питания или предпочтений, однако могут быть и другие причины. К примеру, человек не узнает продукты, которые вы положили на его тарелку, не хочет есть из-за изменения дозы лекарства, испытывает боль при приемах пищи из-за неправильно установленных зубных протезов, или у него недостаточная физическая активность.
Снижение или усиление аппетита
Изменение аппетита наблюдалось почти у половины пациентов с начальной стадией болезни (49,5%), подсчитали ученые из Университета Кумамото (Япония). Одновременно наблюдались два противоречивых симптома: увеличение аппетита у одной половины участников исследования и потеря аппетита у другой. Хотя закономерность возникновения снижения аппетита неясна, отмечают авторы работы, это состояние может отражать различные нейропсихологические и нейропсихиатрические симптомы, связанные с Альцгеймером. Потеря аппетита хорошо известна как основной симптом депрессии, а около 68% пациентов, столкнувшихся с деменцией, имеют депрессивные симптомы. Увеличение аппетита может возникать из-за ухудшения памяти: человек просто забывает, когда последний раз ел.
Попытки усилить вкус
Предпочтения в еде больше всего менялись на умеренной стадии деменции, а позже эта тенденция снижалась. Команда японских ученых объясняет это тем, что происходит «выгорание». У пациентов с развитием болезни часто усиливается апатия. А изменение предпочтений в еде все же требует определенного уровня функциональных способностей.
Перемены пищевых привычек часто сопровождаются желанием пациента получить больше вкусовых ощущений. Это проявляется в тяге к более сладким продуктам и соусам при том. При этом наука пока не пришла к однозначному выводу, действительно ли нарушается функция вкуса у таких пациентов. Хотя специалисты Ассоциации Альцгеймера советуют не добавлять больным в пищу чистый сахар, они напоминают, что на более поздних стадиях болезни Альцгеймера добавление сахара в продукты питания может решить проблему отсутствия аппетита.
Банановая леди
Лобно-височная деменция часто приводит к фиксации на одном виде пищи или проглатыванию несъедобных предметов, объясняет SISSA. Классическим примером служит «Банановая дама» — пациентка с деменцией, описанная в науке в 2006 году. Она ела только бананы и каждый день выпивала литры молока. Она постоянно просила своего мужа убедиться, что в доме есть молоко и бананы. После ее смерти анализ головного мозга подтвердил диагноз лобно-височной деменции. Изменения в пищевом поведении настолько часты при этой болезни, что они учитываются в диагнозе. Учеными описаны и другие экстравагантные примеры поведения — среди них, к примеру, кража еды из тарелок других людей. Такое поведение не только создает дискомфорт, но опасно и для здоровья пациентов, предупреждают в SISSA. Люди с этой формой расстройства пищевого поведения имеют тенденцию набирать или терять вес, потому что едят очень ограничено. Опасность представляет и тяга некоторых пациентов к поеданию несъедобных предметов. В SISSA это связывают с «семантическими нарушениями распознавания объекта и его функции».
Для человека с деменцией или болезнью Альцгеймера плохое питание может увеличить симптомы болезни, предупреждают в Ассоциации Альцгеймера. Трудности также могут возникнуть с питьем. Людям с деменцией в течение дня необходимо предлагать небольшие чашки воды или других жидкостей, а также продукты с высоким содержанием воды, такие, как фрукты, супы и питательные коктейли.
Родственникам и опекунам людей с деменцией в организации советуют обеспечить сбалансированную диету и предлагать овощи, фрукты, цельнозерновые продукты, нежирные молочные продукты и постный белок. Во время приема пищи лучше ограничить отвлекающие факторы, например, выключить телевизор и избегать узорчатых скатертей и тарелок в пользу контрастных.
Рекомендуется также убрать со стола предметы, которые не относятся к конкретному приему пищи — например, вазы. Человек с деменцией, возможно, не сможет сказать, что блюдо слишком горячее, поэтому нужно проверять температуру еды и напитков перед подачей на стол. Подавать лучше одно блюдо за раз, так как слишком много продуктов может дезориентировать человека с деменцией. Ему также необходимо напоминать, что надо пережевывать и тщательно глотать пищу. На прием пищи нужно закладывать как минимум час. В Ассоциации предупреждают, что согласно исследованиям, люди едят лучше, когда они находятся с кем-то: во-первых, так пациенты имеют возможность общаться, а во-вторых, у них перед глазами есть пример, как едят другие.
источник
Болезнь Альцгеймера (БА) – прогрессирующая дегенеративная деменция. Распространенность резко увеличивается с возрастом. При болезни Альцгеймера вначале обычно страдает кратковременная память, со временем происходит полная или частичная утрата навыков владения языком, нарушение способности выполнять координированные движения, способности к узнаванию, а также расстройство управляющих функций. На поздних стадиях заболевания пациенты абсолютно беспомощны и полностью зависимы от окружающих.
Помимо указанного комплекса когнитивных и физических ограничений практически всегда отмечаются психические расстройства, которые могут быть представлены:
- депрессией;
- бредом и галлюцинациями;
- апатией;
- агрессией.
Количества исследований, проведенных на сегодняшний день, не достаточно для составления рекомендаций по лечению болезни Альцгеймера. Тем не менее, многие успешно диагностируемые состояния могут быть скорриктированы с помощью разнообразных методов медикаментозной и не медикаментозной терапии.
Депрессивные расстройства при БА – явление распространенное. Пациенты демонстрируют целый ряд симптомов:
- чувство тревоги;
- снижение или утрата способности получать удовольствие;
- раздражительность, недостаточную мотивацию;
- ажитацию;
- бред (обычно параноидного типа).
Диагностика депрессии и других психических нарушений при болезни Альцгеймера бывает сложной. Риск не распознания депрессии связан с тем, что на фоне болезни Альцгеймера большая депрессия может сопровождаться бредом и, несколько реже, слуховыми или зрительными галлюцинациями, а с другой стороны, психотические симптомы могут возникать и без депрессии. Апатия тоже может приниматься врачами за большую депрессию.
В процессе дифференциальной диагностики необходимо уделять достаточное внимание сопутствующим соматическим заболеваниям по двум причинам:
1) депрессивные синдромы могут быть связаны с болезнями внутренних органов, или с приемом определенных препаратов (например, преднизолона);
2) депрессия может быть ошибочно диагностирована при наличии симптомов другой соматической патологии (например, раздражительность и нарушение сна из-за делирия).
Немедикаментозное
- При легком варианте большой депрессии терапию можно ограничить четко структурированными занятиями приятными пациенту (программы дневной активности для пациентов с деменцией).
Медикаментозное
- Антидепрессанты в адекватных дозах — Сертралин. Прием антидепрессантов важно начинать с малых доз, медленно их увеличивая при условии хорошей переносимости. Необходимо помнить еще и о том, что некоторые пациенты с БА лучше отвечают на терапию высокими дозами.
- Обычно врачи выбирают СИОЗС на основании его изученности и хорошей переносимости. В качестве препаратов первого и второго выбора могут использоваться Миртазапин, Бупропион, Венлафаксин).
- Могут эффективно применяться трициклические антидепрессанты (например,Нортриптилин), однако из-за ряда возможных побочных эффектов (ортостатическая гипотензия, запор, нечеткость зрения и делирий) терапия перечисленными препаратами требует наблюдения за состоянием пациента и поэтому редко используется в качестве первой линии.
Из-за нарушения памяти и мышления психотерапия противопоказана всем пациентам с БА, за исключением больных с самыми легкими ее формами.
Слышали ли вы про телемедицинский сервис, где вы можете получить моментальную консультацию доктора в режиме онлайн. Как это сделать? Задать любой вопрос врачу и быстро получить бесплатную медицинскую консультацию можно на официальном сайте sprosivracha.org., где вам необходимо заполнить форму создания вопроса. На ваш вопрос специалист ответит уже в течение одного дня.
Как правило, бред встречается чаще, чем галлюцинации. Зрительные галлюцинации на фоне болезни Альцгеймера встречаются чаще, чем слуховые. Для галлюцинаций при болезни Альцгеймера характерно «видение» людей. Галлюцинации на фоне болезни Альцгеймера не беспокоят пациентов, некоторые могут даже получать удовольствие от своих переживаний.
У пациентов с большой депрессией на фоне болезни Альцгеймера отмечается:
- плохое настроение;
- тревога, раздражительность;
- нарушения сна и аппетита.
В алгоритме диагностики когнитивных нарушений, сочетающихся с бредом и галлюцинациями, необходимо учитывать делирий инфекционной или ятрогенной этиологии. Признаками делирия являются спутанность сознания, нарушения внимания, а также нарушения режима сна и бодрствования. Таким образом, во всех случаях первичного возникновения бреда или галлюцинаций на фоне БА показан тщательный сбор анамнеза и анализ получаемой пациентом медикаментозной терапии.
Немедикаментозное
- Зависит от их этиологии: вследствие прогрессирования БА могут рассматриваться поведенческая психотерапия. При незначительной выраженности бреда и галлюцинаций бывает достаточно поведенческой психотерапии (отвлечение пациентов, избегание споров и др.)
Медикаментозное
- При значительной выраженности бреда и галлюцинаций препаратами выбора являются нейролептики. К сожалению, их эффективность не подтверждена достаточным количеством клинических исследований. И возникают вопросы о безопасности использования атипичных нейролептиков при деменции. Применение данной группы препаратов сопровождается небольшим увеличением риска инсульта и транзиторных ишемических атак у пациентов с деменцией. Однако ряд пациентов имеют улучшение состояния на фоне нейролептиков и хорошо переносят их, особенно в низких дозах. Решение о применении нейролептиков должно быть основано на тщательном анализе рисков подобного лечения бреда и галлюцинаций и основываться на открытом обсуждении этих моментов с пациентом и членами его семьи. При этом необходимо тщательное наблюдение за изменениями состояния пациента в ответ на проводимое лечение, мониторинг побочных эффектов и оценки целесообразности продолжения лечения.
- Если бред и галлюцинации являются компонентами депрессивного расстройства, то они, как и изменения аффекта, могут быть купированы с помощью терапии антидепрессантами; в отдельных тяжелых случаях может быть рассмотрено назначение нейролептиков. При бреде и галлюцинациях на фоне делирия разрешению симптоматики обычно способствует этиотропная терапия и/или отмена препарата, вызвавшего психопатологическое расстройство.
Нарушения лобно-подкорковых нейронных связей при деменции могут приводить к развитию разнообразных расстройств аффекта, личности и поведения.
Нарушения могут включать в себя:
- расторможенность;
- инстинктивные формы поведения;
- нарушения речи (например, зацикленность на одной фразе);
- бесцельную ходьбу;
- психомоторное возбуждение.
При значительной выраженности проявлений, в особенности на ранних стадиях деменции, может потребоваться пересмотр диагноза болезни Альцгеймера.
Немедикаментозное
- При нетяжелых проявлениях (например, навязчивое комментирование, бесцельная ходьба) можно ограничиться информированием ухаживающих лиц о том, что поведение пациентов не поддается произвольному контролю. Полезно отвлекать и ободрять больных, опасные предметы должны быть вне пределов досягаемости и т. д.
Медикаментозное
Лечение более тяжелых проявлений расторможенности и неадекватного поведения включает фармакотерапию:
- В зависимости от клинических проявлений с успехом могут использоваться СИОЗС.
- Нормотимики (например, вальпроевая кислота).
- Нейролептики и Амантадин.
Фармакотерапию лучше всего проводить после консультации специалиста.
Является наиболее частым психическим нарушением при болезни Альцгеймера.
У пациентов с апатией на фоне болезни Альцгеймера наблюдается:
- снижение волевой активности;
- мотивации;
- жизненных сил; уменьшение выраженности эмоций;
- угнетение целенаправленного поведения.
Апатия может быть как симптомом депрессии, так и самостоятельным расстройством. У пациентов с депрессией на фоне БА обычно наблюдаются не характерные для апатии симптомы, как тревога, печаль, нарушения сна и аппетита, бред.
Медикаментозное
- Легкие формы не требуют специального лечения. В тяжелых случаях бывает довольно сложно мотивировать пациента к участию в какой-либо деятельности, даже простейшей (например, одевание). Низкая активность больного может повышать риск соматических осложнений (например, тромбоза глубоких вен). Немного известно о фармакотерапии апатии на фоне деменции, однако в рамках некоторых исследований хорошо зарекомендовали себя:
- Психостимуляторы (например, метилфенидат – в России изъят из обращения), бупропион и амантадин.
- Также могут оказаться эффективными ингибиторы холинэстеразы: Нейромидин, Галантамин, Ривастигмин, Донепезил.
На фоне болезни Альцгеймера нередко наблюдается ажитированное поведение с раздражительностью, криками, беспокойством и физической агрессией (в частности по отношению к ухаживающим лицам).
Следует помнить, что ажитация является неспецифическим симптомом, требующим широкой дифференциальной диагностики.
Причинами ажитации и агрессии служат психиатрические синдромы (большая депрессия, недепрессивный психоз), соматические нарушения (болевой синдром, делирий), некорректное поведение ухаживающих лиц(например, поторапливание пациента при одевании) и проблемы, обусловленные факторами среды (например, избыток или недостаток шумовых раздражителей). Из всех перечисленных пунктов болевой синдром является самым недооцененным и недолеченным состоянием.
Немедикаментозное
- Независимо от наличия или отсутствия показаний для фармакотерапии возможно скорригировать негативные влияния окружающей обстановки и ухаживающих за пациентом лиц, при необходимости – под контролем врача или социального работника, имеющего опыт работы с такими пациентами.
Медикаментозное
- Лечение зависит от причины наблюдаемого нарушения поведения (например, депрессия, делирий, боль).
При выраженной ажитации или агрессии, возникшей по неизвестной причине, может быть рассмотрена возможность эмпирического применения нейролептиков (например, Рисперидон, Оланзапин, Кветиапин).
Катастрофическая реакция – внезапная вспышка отрицательных эмоций: печали, тревоги, гнева.
Причиной может стать какое-либо внешнее событие и неспособность справиться с внутренними эмоциями. Возникновение подобных реакций можно предугадать по небольшим предвестникам. Катастрофические реакции обычно кратковременны, они могут пугать как самого больного, так и лиц ухаживающих за ним. В некоторых случаях катастрофические реакции сопровождаются физической агрессией.
Немедикаментозное
- Катастрофические реакции обычно предположительны, поэтому лицам, ухаживающим за пациентом, принципиально важно сохранять спокойствие и придерживаться ободряющего стиля общения.
Медикаментозное
- При значительной выраженности этих эпизодов купировать острую реакцию можно с помощью препаратов: Лоразепам, Рисперидон и Тразодон.
Рекомендуется проанализировать природу провоцирующих факторов и предпринять меры по их устранению. Полезно в таких ситуациях получить консультацию специалистов, имеющих опыт работы с пациентами, страдающими деменцией.
источник
Старость неизбежна для каждого человека. Кто-то переносит это время легко, а у кого-то возникают серьезные нарушения здоровья. Тогда пожилой человек становится обузой для своих родственников. Бывает, что таких людей отдают в Дом престарелых или специальные хосписы. Наиболее частое расстройство, встречающееся в старости, это – деменция. Иногда она осложняется отказом от еды. Что делать родственникам такого больного?
Деменция – это старческое слабоумие, расстройство мышления, нарушение памяти и неспособность выполнять простые функции, необходимые для жизни человека. Оно называется еще старческим маразмом. Есть отличия от врожденного слабоумия (например, при олигофрении) или приобретенного. При старческом маразме причиной являются изменение в мозговой деятельности, поражение и отмирание мозговых клеток.
Существует классификация деменции:
-
Корковая.
- Подкорковая.
- Корково-подкорковая.
- Мультифокальная.
Корковая деменция возникает при болезни Альцгеймера, алкогольной энцефалопатии и т.д.). При этом поражается кора головного мозга. При подкорковой возникают изменения в подкорковой оболочке мозга. Такое встречается при болезни Паркинсона, параличе и т.д. Корково-подкорковая подразумевает нарушения в коре и подкорковой системе мозга одновременно. Подобное бывает при болезни с тельцами Леви и др. заболеваниях. Мультифокальная деменция появляется, когда затрагиваются множественные отделы мозга.
Старческий маразм могут сопровождать многие заболевания, например: болезнь Паркинсона, алкоголизм, болезнь Альцгеймера, гидроцефалия, энцефалопатия, параличи и т.д. Причинами, вызывающими деменцию могут быть иногда:
- Инфекции (такие как: СПИД, энцефалит, менингит, сифилис и др.).
- Нехватка витаминов (В3, В 12, фолиевой кислоты).
- Печеночная недостаточность.
- Рассеянный склероз.
- Почечная недостаточность.
Иногда деменция возникает после прохождения процедуры гемодиализа. Нередки случаи возникновения слабоумия после черепно-мозговых травм.
По каким признакам можно определить, что у человека началась деменция? Это следующие симптомы:
-
Рассеянность. Человек теряет способность быстро реагировать, как раньше, на происходящие события, переключаться с одного предмета на другой. Он становится слишком задумчивым, медлительным.
- Расстройство памяти. Иногда человек вспоминает то, чего не было на самом деле, но не помнит, какое сегодня число и т.д.
- Расстройство речи.
- Потеря ориентации в пространстве. Такие больные забывают, куда они пошли, и где их дом.
- Изменение характера. Больной становится суетливым, иногда приносит домой ненужные вещи. Или напротив, наблюдается вялость, апатичность. Появляется повышенная критика ко всему.
- Изменения в эмоциональной сфере. Появляется депрессивность, агрессивность, тревожность, плаксивость. Резкие перемены настроения.
- Нарушение в питании. Часто у таких больных возникают проблемы с глотанием, пропадает аппетит.
Иногда старческое слабоумие сопровождают сосудистые нарушения. Больной испытывает головную боль, головокружения, боли в сердце. Случаются у таких людей инсульты и инфаркты.
Если у близкого человека наблюдаются подобные симптомы, следует срочно обратиться к специалисту. Он назначит лечение препаратами, а также составит специальную диету.
Замечено, что у древних индейских племен старики не страдают деменцией вообще. Когда стали выяснять, чем они питаются, оказалось, что индейцы добавляют в пищу приправы: куркума, карри. Ученые также заметили после многих опытов над грызунами, что простая приправа-корица замедляет процесс образования бляшек в сосудах мозга. Это также является положительным фактором в борьбе со старческим слабоумием.
Процесс старения мозга и всего организма можно приостановить, если обезвредить действие свободных радикалов.
Сделать это можно, добавляя в пищу свободные радикалы. К ним относятся витамины: А, С, Е, коэнзим Q10. Они находятся в следующих продуктах:
-
Свежие овощи.
- Фрукты.
- Кунжут.
- Фисташки.
- Зелень.
- Морепродукты.
- Яйца куриные.
- Клубника.
Часто причиной деменции может служить атеросклероз сосудов мозга. Он сопровождается высоким уровнем холестерина. Чтобы снизить его, следует употреблять в пищу следующие продукты:
-
Апельсины.
- Орехи.
- Кисломолочные продукты.
- Квашеная капуста.
- Брокколи.
- Постное мясо.
- Приправы (корица, карри, кукурма).
- Мелисса.
- Шалфей.
Кофе хорошо действует на мозг. Но больше чашечки в день больным давать не рекомендуется. Что же нельзя употреблять при старческом слабоумии? Это:
- Яичные желтки.
- Молоко.
- Сметану.
- Животные жиры.
- Майонез.
- Сыр.
- Мясные бульоны.
- Субпродукты.
Вредно при этой болезни переедать, особенно на ночь. Кормить таких больных надо дробно: часто и понемногу. Алкоголь запрещен при старческом слабоумии. Но стакан красного вина окажется полезным при этом заболевании.

Пища не должна быть жареной, слишком горячей или холодной. Нельзя есть острую пищу и консервы. Хорошо принимать витамин В1 (тиамин). Гипертоникам следует контролировать артериальное давление.
Часто бывает, что такие больные теряют аппетит, испытывают трудности при глотании, отказываются от еды. В этих случаях надо проконсультироваться с доктором. Существуют специальные препараты, помогающие при таких проблемах. Большую роль для пробуждения аппетита играют: прогулки на свежем воздухе, красивая сервировка стола, тщательно и красиво приготовленные блюда. Надо предлагать больному то, что он любит есть, из допустимых продуктов, разумеется. Желательно, чтобы выбор блюд был небольшой за один прием, иначе больной может расстроиться.
Хорошо помогает для пробуждения аппетита ароматерапия, музыка (негромкая, приятная, звуки моря, дождя, птиц). Также полезно употреблять клюквенный морс. Он улучшает пищеварение.
Примерное меню для больных деменцией выглядит так:
-
Завтрак. Салат из огурцов и помидоров, творог, хлеб черный, некрепкий чай.
- Второй завтрак. Гречневая каша. Котлета паровая. Клюквенный морс.
- Обед. Суп с фрикадельками. Картофельное пюре с рыбой. Томатный сок. Черный хлеб.
- Полдник. Апельсин или ягоды.
- Ужин. Салат из квашеной капусты. Омлет. Черный хлеб. Некрепкий чай.
- Перед сном. Кефир.
Ученые заметили, что чем больше человек изучил иностранных языков в течение жизни, тем меньше вероятности, что у него возникнет старческое слабоумие. Также люди, ведущие активный образ жизни и следящие за своим питанием, меньше подвержены этому недугу. Может, стоит проверить это на себе?
источник
Сегодня все слышали о болезни Альцгеймера. Однако широкая общественность не всегда хорошо информирована, и болезнь по-прежнему является предметом многих заблуждений. Происхождение, развитие, симптомы, лечение, риски, профилактика…
В этой статье вы найдите всю необходимую информацию, чтобы лучше понять болезнь Альцгеймера.
Болезнь Альцгеймера (также называемый сенильной деменцией альцгеймеровского типа) является нейродегенеративным заболеванием, которое медленно и постепенно разрушает клетки нашего мозга. Его открыл Алоис Альцгеймер, невропатолог, который первым в 1906 году диагностировал это заболевание у одного из своих пациентов.
В настоящее время врачи до сих пор не понимают, как именно и почему развивается болезнь Альцгеймера. Так или иначе, в разных частях мозга повреждаются и гибнут клетки. Повреждения головного мозга содержат аномалии, называемые бета-амилоидными бляшками и нейрофибриллярными клубками (тау-белками).
Гибель клеток головного мозга приводит к деменции у пожилых (слабоумию), характеризующейся потерей памяти, ухудшением интеллектуальных способностей, дезориентацией, изменениями настроения и поведения.
По мере прогрессирования заболевания человек теряет контроль над речью, мочевым пузырем и кишечником. В большинстве случаев пациенты умирают от таких инфекционных заболеваний, как пневмония или других болезней. Большинство людей с Альцгеймером живут примерно 8-10 лет после постановки диагноза, но некоторые из них доживают и до 20 лет.
Каждый случай болезни Альцгеймера затрагивает, по крайней мере, две жизни: жизнь пациента и жизнь супруга или ребенка, которые должны постепенно брать на себя всё бремя пациента по мере прогрессирования заболевания.
Уход за больным сенильной деменцией альцгеймеровского типа очень требователен и отнимает много сил и нервов. В конечном итоге многие лица, осуществляющие уход, вынуждены принять непростое решение поместить своего близкого человека в учреждение по уходу.
В 1906 году Алоис Альцгеймер открыл болезнь, которая теперь носит его имя. Это состояние вызывает постепенное исчезновение нейронов в областях нашего мозга, которые управляют определенными способностями, такими как память, речь, рассудок или внимание.
Исчезнув, нейроны больше не могут эффективно программировать определенное количество действий. Результат: некоторые способности ослабевают и постепенно снижают самостоятельность человека. И если болезнь Альцгеймера чаще встречается у пожилых людей, это не является нормальным следствием старения!
Болезнь Альцгеймера часто ассоциируется с потерей памяти. И действительно, в первую очередь страдают нейроны, расположенные в области гиппокампов, центра памяти. Но это не просто болезнь памяти.
По мере своего развития могут пострадать и другие участки мозга, что усложняет общение, выполнение нескольких действий одновременно и повседневных задач.
Болезнь вызывает два типа повреждения центральной нервной системы:
- Дисфункцию белка, необходимого для нейронов, называемую «тау».
- Появление так называемых «старческих» бляшек связанного с другим белком (бета-амилоидом), который откладывается вне нейронов.
Постепенно эти поражения распространяются и поражают верхние отделы мозга. Болезнь становится все более заметной.
Каждый случай специфичен, поэтому стадии болезни Альцгеймера ощущаются для всех с разной скоростью. Тем не менее, можно выделить три основных этапа при развитии заболевания:
- Легкая стадия: приблизительно 25% гиппокампа уменьшается в объеме, и связь между кратковременной и долговременной памятью становится более сложной. У человека наблюдается легкое забывчивость имен или недавних событий, которые усиливаются с течением времени.
- Умеренная стадия: поражаются другие участки мозга, что вызывает расстройства речи, жестов и распознавания. Человеку нужна помощь в определенных видах деятельности (передвижение, управление бюджетом, оплатой счетов, приготовление пищи…).
- Тяжелый этап: прогрессирование поражений и восстановление информации практически невозможно: прошлые события и информация исчезают из памяти. Человек теряет самостоятельность почти во всех повседневных делах.
«У меня часто бывает потеря памяти, у меня болезнь Альцгеймера?»
Это вопрос, который многие люди задают себе … и ответ – нет!
Иногда забывчивость о встречах, имя коллег или номера телефона является довольно распространенным явлением. При болезни Альцгеймера сочетаются несколько расстройств, такие как расстройства речи, внимания, а также памяти.
«Болезнь Альцгеймера не является наследственной патологией в 99% случаев»
Как уже было упомянуто сегодня точное происхождение заболевания остается малоизвестным, но исследователи выделили обстоятельства, способствующие развитию болезни Альцгеймера. Они связаны с генетической предрасположенностью и множественными факторами окружающей среды, называемыми «факторами риска».
Факторы риска, которые могут привести к заболеванию:
- возраст: страдаю более пожилые люди (в основном старше 65 лет);
- пол: риск развития заболевания выше у женщин после 80 лет;
- предрасположенность к сосудистым заболеваниям;
- черепно-мозговая травма: исследования показали, что люди, перенесшие сотрясение мозга, чаще страдают от данного заболевания;
- сахарный диабет, липидные расстройства, высокое кровяное давление, курение;
- семейный анамнез: заболевание наследственно только в 1% случае.
Однако, даже если ни у кого в вашей семье нет болезни Альцгеймера, у вас она все равно может развиться.
Болезнь Альцгеймера может проявляться у разных людей по-разному. Как и его развитие. Существует много разговоров об изменениях в так называемых когнитивных функциях, включая память, однако эмоции и поведение также могут быть затронуты болезнью.
Слово «когнитивный» является медицинским термином для всего, что относится к интеллекту и познанию.
Конкретно, так называемые когнитивные симптомы связаны с памятью, речью, распознаванием, суждением, рассуждением или пониманием.
Поэтому распространенное заблуждение о том, что болезнь Альцгеймера влияет только на память, ошибочно: оно гораздо шире.
«Память — это первое очевидное расстройство.»
Это первое очевидное расстройство, отсюда и популярность у широкой публики. В начале болезнь затрагивает так называемую эпизодическую память: забывание недавних событий, встреч…
Впоследствии затрагиваются другие типы памяти; рабочая память, семантическая память, процедурная память… Результат: становится трудно сразу сохранить информацию, запоминать новые имена, истории или местность.
Наиболее серьезными, после нарушений памяти, являются речевые расстройства. Они приводят к трудностям в общении и постепенному непониманию сказанного в разговоре.
Речевые расстройства регрессируют в 3 этапа:
- Сокращается словарный запас, человек долго вспоминает слова, использует одно и тоже слово, повторяется.
- Человек произносит только одно слово или издает один звук, или использует жаргон, который не имеет смысла.
- Человек больше не говорит.
Обычные жесты в повседневной жизни становятся трудно выполнимыми. Расстройство начинается со сложных задач, таких как письмо, а затем распространяется на простые задачи, такие как жевание или проглатывание пищи. Именно это расстройство является причиной потери самостоятельности больного человека.
Нарушения распознавания, или “агнозия”, не позволяют больному человеку в полной мере осознать, что перед ним находиться. Эти трудности чаще всего визуальные, но также могут быть связаны с обонянием, слухом и даже осязанием.
Для контроля и выполнения сложных или новых задач необходимы так называемые «исполнительные» функции. Это умение планировать, рассуждать, фокусироваться. С прогрессированием болезни Альцгеймера, эти функции перестают работать.
В результате человек склонен отказываться от сложных задач, таких как управление бюджетом, оплата счетов, организация поездок, встреча с друзьями… В конце, и к неспособности делать две вещи одновременно.
- Человек испытывает необоснованную тревогу или страх. Больной человек выражает новые опасения по поводу вещей, которые его раньше не беспокоили, таких как его финансы или будущее.
- Апатия или потеря мотивации. Человек теряет интерес ко всему или почти ко всему, даже к определенным задачам, которые подпадают под самостоятельность. Эмоции тоже притуплены. Человек становимся более безразличными к тому, что окружает. Это наиболее распространенное эмоциональное расстройство, однако оно часто остается незамеченным, потому что человек изолируется.
- Раздражительность или изменчивое настроение. Это приводит к внезапным истерикам или к вспышкам гнева при задержках или ожиданиях.
- Эйфория или неконтролируемая радость. Счастье без видимой причины является неожиданным, но дестабилизирующим аспектом Альцгеймера. Больной может находить забавные вещи там, где они неуместны.
- Депрессия или мрачные мысли. Иногда это проявляется различными формами: грусть, пессимизм, девальвация… Больной человек обескуражен, плачет, думает, что у него нет будущего, что он является обузой для любимых и близких, и его даже посещают мыли о самоубийстве.
«Такое поведение часто является реакцией страха»
- Агрессия или волнение. Она проявляется в насильственных словах и действиях, отказе от еды, мытье, отхода ко сну ночью… Такое поведение часто является реакцией на страх и непонимание.
- Неадекватное поведение. Под этим мы подразумеваем бродяжество, навязчивую проверку вещей.
- Расстройства сна и питания. Бессонница, инверсия дневного-ночного ритма… Сон часто нарушен. С точки зрения питания, болезнь может привести к потере аппетита, изменению пищевых привычек и, следовательно, к снижению веса.
- Дезингибирование. Человек допускает неподобающее поведение и/или высказывания в обществе.
- Заблуждения и галлюцинации. У больного могут быть бредовые заблуждения, например, что люди хотят его обидеть или похитить. Также могут возникнуть галлюцинации: больной видит, слышит или чувствует то, чего не существует.
Первое, что нужно сделать: проконсультироваться с врачом общей практики и рассказать ему о признаках, которые вы, возможно, заметили. Именно он сможет провести первую оценку ситуации и направить вас к более специализированному врачу.
«Чтобы поставить точный диагноз, используются несколько методов обследования»
Диагностика болезни Альцгеймера является длительным и сложным процессом, особенно из-за прогрессирующего развития симптомов.
Иногда бывает трудно отличить доброкачественное от того, что связано с заболеванием, а затем, на втором этапе, выявить его причину (депрессивный синдром, проблема щитовидной железы или нейродегенеративное заболевание). Этот шаг важен, потому что некоторые причины могут быть излечимы.
Чтобы поставить точный диагноз, используют несколько методов обследования.
Нейропсихологическая оценка:
- Метод: серия тестов, адаптированных под пациента в форме вопросов или простых задач для выполнения.
- Цель: оценить когнитивные расстройства пациента (память, речь, мышление и т. д.) и выявить симптомы как можно скорее.
Визуализация мозга:
- Метод: использование МРТ (магнитно-резонансная томография) или КТ для наблюдения за общим видом и объемом определенных областей мозга.
- Цель: распознать проблемы в определенных частях мозга и отсутствие других заболеваний.
Неврологическое обследование:
- Метод: врач просит пациента выполнить какие либо движения, согнуться, скорчить лицо и т. д.
- Цель: выявить у человека возможные неврологические проблемы влияющие на ходьбу, речь и т. д.
Общая медицинская оценка:
- Метод: полное обследование пациента, включая лабораторные анализы.
- Цель: убедиться, что у пациента нет другого заболевания или состояния головного мозга или нервной системы, которое требует иной терапии.
Пока нет лекарств, которые могли бы вылечить болезнь Альцгеймера. В настоящее время лечение только замедляет прогрессирование заболевания.
Однако для улучшения качества жизни пациентов разработаны различные терапевтические меры, в том числе и препараты улучшающие состояние больных.
На рынке доступно четыре препарата ингибиторов, предназначенных для замедления развития болезни и снижения некоторых поведенческих проблем.
Эффект виден: и родственники, и врачи отмечают «умеренное, но значительное» улучшение повседневной деятельности, речи, рассудка, памяти…
В некоторых случаях наблюдается даже длительное улучшение внимания и самостоятельности!
- Арисепт – ингибитор, применяющийся во время легкой и средней форме болезни. Средство, воздействующее на организм во время сна, употребляется дозой не более 10 миллиграмм. Оно противопоказано страдающим ишемической болезнью сердца, астматикам и язвенникам. Побочными эффектами применения могут быть обморочные состояния, головные боли, головокружения, тошнота, бессонница, диспепсия.
- Реминил – ингибитор общего спектра действия. Применяется для лечения легкой и средней тяжести заболевания. Он предназначен для лечения пациентов с проблемами сосудистой системы и недостаточным кровообращением в центральном нервной системе. Средство противопоказано больным почечной недостаточностью, хроническими заболеваниями печени. Побочными эффектами могут быть головокружение, тошнота, снижение массы тела, бессонница, обморочные состояния.
- Экселон – ингибитор, оказывающий блокирующее действие на несколько ацетилхолиновых ферментов, влияющих на развитие слабоумия и потери памяти. Ингибитор предназначен для больных с выраженной степенью деменции. Средство противопоказано больным потерей памяти в юном возрасте, не назначается в комплексе с другими лекарственными средствами. Побочными эффектами являются тошнота, рвота, бессонница, судороги, стенокардия, снижение массы тела, язвенная болезнь желудка, панкреатит.
- Мемантин – средство, предназначенное для лечения тяжелой степени деменции. Лекарство противопоказано беременным и кормящим, а также лицам до 18 лет. Побочными эффектами являются грибковые инфекции, головокружение, сонливость, галлюцинации, тромбоэмболия.
Лекарства ингибиторы делятся на несколько групп в зависимости от действующего вещества. При плохой переносимости или серьезных противопоказаниях препарат сменяется на другой, с группы этого же типа.
Эффект от применения лекарственного средства наступает на 7-8 неделю регулярного приема с нормированной дозой. Если результатов от приема лекарственного средства нет, назначается препарат другой группы.
Передозировка лекарством может привести к:
- инфаркту миокарда;
- эпилептическому припадку;
- бронхоспазмам;
- паркинсонизму;
- моторной дисфункции;
- летальному исходу.
Противопоказания к применению препаратов-ингибиторов:
- хронические, тяжело протекающие заболевания дыхательной системы бронхиальная астма, пневмония, туберкулез);
- эпилептические припадки;
- затруднение проводимости мочевыводящих путей;
- спаечная болезнь кишечника;
- тяжело текущие заболевания сердца.
- По проведенным исследованиям ясно, что побочными эффектами от приема лекарств чаще страдают женщины, нежели мужчины.
- Препараты – ингибиторы имеют больший эффект на ранних стадиях.
- Передозировка препаратами может привести к усугублению течения болезни.
- Регулярный прием ингибиторов может спровоцировать тяжелую форму депрессии.
«Препараты отпускаются по рецепту.»
Потеря памяти, развитие слабоумия, искажение собственного «Я» — это те проблемы, которые больному тяжело перенести в одиночку.
Чтобы оградиться от заболевания рекомендуем следующие меры:
- Соблюдение здорового образа жизни. При нарушениях когнитивных процессов в организме стоит навсегда позабыть о курении, наркотиках, чрезмерном потреблении алкоголя. Пристрастие к алкоголю провоцирует мозговые изменения негативного характера. Извилины мозга сглаживаются, повреждаются мозговые сосуды. При частом курении и употреблении наркотиков сосудистая система органа мышления сжимается, ослабляется активность нервных клеток, воспаляются стволы периферической нервной системы.
- Избегание травм головного мозга. После тяжелых травм образуются белковые бляшки, из-за которых изменяется мышление, деформируется память.
- Правильное питание. Сбалансированный рацион с употреблением в пищу продуктов, обогащенных витаминами и микроэлементами, положительно влияет на организм. Орган мышления человека начинает работать активнее. Происходит это из-за значительного снижения уровня холестерина. Стенки сосудов головного мозга укрепляются, повышается эластичность.
- Активная деятельность мозга. При регулярном чтении, заучивании, изучении языков, разгадывании кроссвордов, вязании и ведении полезного досуга орган мышления находится в процессе постоянной работы, а значит активно кровоснабжается и наполняется кислородом. Как ни странно, меньше шансов заболеть деменцией у людей с наличием высшего образования. Такие личности постоянно питаю свой мозг полезной информацией.
- Занятия спортом. Такие виды активного отдыха как плавание, бег, прогулки пешком нормализуют артериальное давление, психологически разряжают, укрепляют сосудистую систему.
Если болезнь все-таки наступила пожилому человеку противопоказано оставаться в одиночестве. Из-за кратковременных прерываний памяти человек впадает в панику, не имея ответов на элементарные вопросы, кто он и что делать.
Не стоит заводить новые знакомства: нового человека больной не запомнит, а психологическую и эмоциональную нагрузку получит. Вследствие этого могут начаться панические атаки.
Если даже сегодня болезнь Альцгеймера более известна и изучена, многие заблуждения все еще распространены…
- Это естественное следствие старости.
Неправильно! Это очень специфическая болезнь, и сегодня она неизлечима. Это вызывает медленное и постепенное исчезновение нейронов.
- Ей болеют только пожилые люди.
Ложь. Процент больных с возрастом больше, однако заболевание также поражает более 50 000 человек в мире в возрасте до 65 лет!
- Мой член семьи болен, поэтому у меня тоже будет болезнь.
Ложь. Только 1% случаев являются «наследственными», то есть когда заболевание было передано родителями.
- Я решаю кроссворды и судоку каждый день… Я защищен!
Ложь. Хотя они отлично развивают головной мозг, нет ни одно исследование доказывающего, что такие упражнения защищают от болезни Альцгеймера. С другой стороны, они могут замедлить его развитие!
- Близки больного особенно тяжко, потому что больной человек ничего не осознает.
Неправильно! Болезнь прогрессирует, и больные люди часто, по крайней мере, время от времени, осознают потерю памяти и свои неудачи. Это часто вызывает много беспокойства.
- Сегодня это заболевание легко диагностируется.
Ложь. Процесс постановки диагноза сложный и долгий. Врач общей практики, т. е. личный терапевт часто играет важную роль: именно он может обнаружить появление первых признаков.
- В случае болезни Альцгеймера я все равно вылечусь!
Верно/Неверно. На сегодняшний день нет лекарство, способного излечить болезнь! Другие решения в виде лекарств, помогают лишь облегчить определенные симптомы. Наконец, немедикаментозная терапия (психосоциальная помощь) помогает больным адаптироваться к жизни с этой болезнью.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!

Видами деменций являются:
- сосудистая деменция;
- деменция при болезни Альцгеймера;
- деменция при болезни Пика.
Сосудистое слабоумие развивается из-за поражения головного мозга вследствие нарушенного мозгового кровообращения. Такой процесс может наблюдаться при артериальной гипертензии, атеросклерозе сосудов головного мозга и других заболеваниях. При этих патологиях вследствие плохого мозгового кровообращения нервные клетки претерпевают структурные изменения. В них отмечаются явления сниженного метаболизма, деструктивных процессов, инфарктов, демиелинизации и глиоза (процесса замещения нейронов на клетки глии). Все это ведет к постепенному отмиранию клеток в тех областях, которые ответственны за когнитивные функции мозга. Такими областями мозга являются лобные, верхнетеменные, медиальные височные отделы, гиппокамп. Даже единичные инфаркты (отмирания клеток) в этих частях мозга могут привести к потере памяти.
Отдельным видом сосудистой деменции является ламинарный склероз. При этой патологии наблюдается диффузное отмирание нейронов в коре головного мозга. Основным фактором риска для сосудистой деменции является хроническая артериальная гипертензия, сахарный диабет и патология сердца. При этих заболеваниях в сосудистой стенке происходят выраженные патологические изменения, которые нарушают дальнейшее кровообращение в тканях. Поскольку вместе с током крови к тканям доставляется кислород, то первой на недостаток кровообращения реагирует нервная ткань. Известно, что при отсутствии кислорода в течение 30 секунд нервные клетки начинают активно погибать. Некроз в данном случае называется ишемическим.
Клиническая картина
Основным симптомом является ослабление памяти на текущие и прошедшие события. Больные становятся дезориентированными во времени и пространстве — не понимают, где они находятся, какой сейчас год, месяц. Больше всего выражена амнезия на текущие события, в то время как прошедшие события память длительное время может сохраняться. Иногда могут наблюдаться конфабуляции (ложные воспоминания), но, как правило, они отрывочны и не систематизированы. Амнезии также сопутствуют многочисленные интеллектуальные расстройства и снижение уровня суждений. Более чем у половины престарелых людей с деменцией наблюдается снижение аффекта, которое выражается в лабильности эмоционального фона. Больные часто плачут, резко переходят от добродушия к агрессии, становятся вспыльчивыми.
При сосудистой деменции потеря памяти на фоне спутанного сознания непостоянна. Иногда отмечается всплытие в памяти отдельных эпизодов и событий из прошлого. Так, иногда внезапно больные начинают узнавать окружающих людей, вспоминать, где они находятся.
Несмотря на то, что нарушение памяти является основным проявлением сосудистой деменции, одного этого симптома недостаточно для постановки диагноза. Необходимо, по крайней мере, еще 2 – 3 признака снижения когнитивной сферы. Это может быть ослабление внимания, речи, снижение критики. Для этого проводится мини-исследование умственной сферы по методу Фольштейна.
Болезнь Альцгеймера – это еще одно дегенеративное заболевания, которое характеризуется потерей памяти. Когнитивные расстройства, имеющие место при этой патологии, затрагивают и память, и внимание. Также важное место в клинической картине играют эмоционально-волевые расстройства и распад психических функций.
Потеря памяти при болезни Альцгеймера, как и при других заболеваниях, происходит по закону Рибо. Человек начинает терять память на текущие события, что создает определенные трудности в повседневной жизни. Он забывает, что с ним происходило накануне и даже пару часов назад. Этот механизм исследователи объясняют дефектом кодирования информации, а именно сложностями перевода недавно фиксированной памяти в долговременную.
Одним из первых симптомов является расстройство ориентации в пространстве. Больные начинают забывать, где они находятся, как найти дорогу домой. Очень часто болезнь начинается с того, что в один прекрасный день больной выходит из дому, но дорогу обратно найти не может. Обязательными являются зрительно-пространственные нарушения, которые выражаются в сложностях ориентации в незнакомой обстановке или в местности, которую больной долгое время не посещал. Длительное время эти симптомы могут сохраняться в клинической картине болезни Альцгеймера. Со временем начинает развиваться выраженная дезориентация даже в знакомых местах.
Все пространственные расстройства, наблюдающиеся при деменции Альцгеймера, объединяются термином «апрактоагностический синдром». В основе этого синдрома лежит утрата памяти о трехмерном пространстве. Апраксией называется расстройство выполнения сложных движений. Например, пациент утрачивает способность к одеванию, что называется апраксией одевания. При этом данное расстройство обусловлено не утратой мышечного тонуса или другими неврологическими причинами, а потерей памяти (то есть человек забывает, как это делается). Апраксия сопровождается агнозией, которая проявляется нарушением восприятия.
Когнитивные расстройства при болезни Альцгеймера в зависимости от стадии болезни
|
|
|
Болезнь Пика – это дегенеративное заболевание, при котором отмечается атрофия коры головного мозга. Обычно встречается у людей в возрасте 55 – 60 лет. Клиническая картина заболевания характеризуется амнезией, афазией, распадом психических функций.
Старческое слабоумие (деменция) при болезни Пика протекает более злокачественно, чем при болезни Альцгеймера. В течение 5 – 6 лет происходит полный распад личности. Несмотря на быстропрогрессирующую амнезию, на первый план все-таки выходят расстройства личности и мышления. Потеря памяти и внимания отходят на второй план.
Болезнь дебютирует в 50 – 54 года с симптомов эмоционального обеднения, снижения процессов мышления и уровня суждений. Пациенты становятся ригидны, безразличны и бездеятельны. Для болезни Пика характерна утрата морально-этических установок, сексуальная раскрепощенность, пошлые шутки.
Утрата памяти на события развивается очень быстро. Сначала развивается дезориентация в пространстве — больные не помнят дорогу домой, начинают забывать, где они находятся. Потом из памяти утрачиваются недавние события, фиксировать какую-то информацию становится практически невозможно. Полный распад мнестических функций заканчивается утратой памяти на текущие и прошедшие события, дезориентацией во времени, пространстве и в собственной личности.

Амнезия, которая наблюдается при психологических нарушениях, называется психогенной. Она становится результатом действия защитных механизмов центральной нервной системы на психологическое воздействие извне. Важной характеристикой психогенной амнезии у молодых людей является отсутствие какого-либо органического субстрата.
К возможным причинам психогенной амнезии у молодых людей относятся:
- тяжелая психологическая травма;
- психические заболевания;
- тяжелая депрессия;
- хроническая бессонница;
- экстремальный стресс;
- гипноз.
Тяжелые психологические травмы вызывают у больных различные виды потери памяти, особенно если это произошло в молодом возрасте. Столкнувшись с событием, которое кажется человеку слишком страшным и угрожающим, мозг запускает защитные мыслительные процессы. Это проявляется в отрицании и вытеснении. Пострадавший полностью отрицает для себя правдивость происшедшего и вытесняет из памяти все, что связано с этим.
Наиболее частыми психологическими травмами, которые вызывают потерю памяти у молодых людей, являются:
- смерть родителя, ребенка или очень близкого человека;
- физическое насилие со стороны другого человека (изнасилование, избиение, надругательство над самим человеком или его близким);
- стихийное бедствие (пожар, наводнение, землетрясение, ураган);
- войны;
- теракты;
- аварии;
- похищение.
В этих случаях амнезия у молодых появляется, если есть определенная «выгода» от возникшей потери памяти. В основном выгода состоит в том, что стерев все воспоминания о событии, человек избегает тяжелых, болезненных переживаний.
Амнезия при психических заболеваниях
Очень часто у молодых людей с различными психическими заболеваниями наблюдаются эпизоды потери памяти.
К основным психическим заболеваниям, которые сопровождаются эпизодами амнезии у молодых людей, относятся:
- эпилепсия;
- диссоциативное расстройство;
- диссоциативная фуга;
- истерия;
- шизофрения.
При эпилепсии эпизоды амнезии появляются во время эпилептических приступов.
При диссоциативном расстройстве у больного появляется расщепление личности – в нем будто бы живут одновременно два и более человека. Потеря памяти наблюдается во время переключения с одной роли на другую. Личность, которая обретает контроль над телом, не помнит, что происходило за весь период, пока она «спала».
Диссоциативная фуга представляет собой реакцию бегства на фоне тяжелой психической травмы. Больной внезапно уезжает из дома, забыв всю информацию о своей биографии и людях, которые его окружали. Потеря памяти не распространяется на освоенные навыки – профессиональные навыки, умение играть на музыкальном инструменте, способность рисовать.
Человек создает себе новую личность. Но спустя некоторое время память восстанавливается. Поток воспоминаний вызывает новый эпизод амнезии. Больной забывает «фуговую» личность, возвращаясь в свою прежнюю жизнь.
В большинстве случаев психогенной амнезии память полностью восстанавливается самостоятельно либо в результате психотерапии и гипноза.
Другой важной причиной возникновения амнезии у молодых людей является повреждение тканей головного мозга под воздействием различных патогенных факторов. Такая амнезия называется также органической.
К патогенным факторам, которые вызывают органическую амнезию у молодых людей, относятся:
- травмы головы;
- инфекции нервной системы с вовлечением структур мозга;
- интоксикации различными веществами;
- нарушение питания;
- выраженная гипоксия (нехватка кислорода) мозга;
- опухоли головного мозга;
- нарушение кровоснабжения мозга.
Инфекции нервной системы с вовлечением структур мозга сопровождаются воспалением и повреждением тканей головного мозга. Это нередко приводит к появлению амнезии.
Острые и хронические интоксикации организма часто сопровождаются нарушением функций нервной системы и мозга. У молодых людей наиболее часто это проявляется потерей сознания и нарушением памяти.
К веществам, интоксикация которыми может привести к амнезии у молодых людей, относятся:
- алкоголь;
- наркотические препараты (амфетамины, кокаин, марихуана);
- лекарственные вещества (антидепрессанты, транквилизаторы, статины);
- окись углерода (угарный газ);
- бытовые растворители;
- лакокрасочные вещества;
- пестициды.
Выраженная длительная нехватка кислорода в головном мозге приводит к повреждению нервных клеток с потерей многих важных функции мозга, включая память. Гипоксия мозга у молодых людей может наблюдаться при различных острых патологиях.
К патологическим условиям, при которых развивается гипоксия мозга, сопровождающаяся амнезией, относятся:
- асфиксия (удушение);
- тяжелые травмы груди с повреждением легких или диафрагмы;
- инфекционно-воспалительные заболевания дыхательной системы (осложненные бронхиты и трахеиты, пневмонии);
- отравление окисью углерода;
- большие кровопотери при травмах;
- выраженные сердечно-сосудистые заболевания с сердечной недостаточностью (миокардит, патологии клапанов).
Амнезия у молодых людей может возникнуть как симптом нарушения мозгового кровообращения. Прохождение крови по сосудам мозга может нарушиться из-за тромба, эмбола («затычки»), сдавливания или повреждения сосуда.
Потеря памяти у молодых людей является спонтанной. Но в тяжелых случаях, при которых поражение тканей мозга становятся необратимыми, может быть прогрессивной. Амнезия характеризуется не только потерей определенной информации из памяти, но и рядом дополнительных симптомов.
Признаками амнезии у молодых людей, помимо потери информации, являются:
- спутанное сознание;
- выраженная головная боль;
- пространственная дезориентация;
- сложности при узнавании близких и знакомых;
- тревога;
- депрессия.
Собственно потеря памяти может быть различной по продолжительности и объему от случая к случаю.
Варианты амнезии у молодых людей в зависимости от параметров потери памяти
|
При полной потере памяти пропадает вся информация на определенное время. Избирательная потеря памяти характеризуется сохранением некоторых смутных образов и пространственно-временных обрывков. О локализованной амнезии говорят, когда происходит нарушение памяти только по одному параметру. Пример такой амнезии – афазия – потеря памяти на слова и речь.
Ретроградная потеря памяти означает потерю информации о событиях, происходивших до начала амнезии. Больной не способен воссоздать в памяти место, время и обстоятельства, при которых с ним случился несчастный случай. При антеградной амнезии из памяти стираются данные о событиях, происходящих после начала заболевания. Человек помнит все, что было до «происшествия», но не может вспомнить, что было после — кто ему помог, как передвигался, как попал в больницу. Антероретроградная потеря памяти включает в себя сочетание предыдущих двух видов. Чаще всего она наблюдается при алкоголизме.
Фиксационная амнезия состоит в потере памяти на обычные события, которые происходят в данный момент. Такая потеря памяти может длиться несколько минут.
Регрессирующая потеря памяти характеризуется постепенным восстановлением утерянной информации. При стационарной амнезии не наблюдается никаких изменений в утерянном информационном статусе. А при прогрессирующей амнезии постепенно утрачивается память от настоящего к прошлому – новые события не запоминаются, а старые забываются и путаются.

Другими признаками амнезии являются:
- потеря внимания;
- агрессия;
- личностные изменения.
Агрессия является частым симптомом при психозе Корсакова, психоорганическом синдроме, деменции Альцгеймера и Пика. При психозе на фоне фиксационной амнезии и полной дезориентации в пространстве больные становятся агрессивными. Агрессия в основном направлена на окружающих людей, но бывают случаи и аутоагрессии.
Поведение больных разрушительно – они ломают мебель, бьют посуду, крушат все на своем пути. Агрессия и психомоторное возбуждение также наблюдается в кадре алкогольной амнезии. В этом случае агрессивное поведение больного объясняется бредом преследования и устрашающими галлюцинациями. Больному кажется, что его окружают враги, его преследуют, пытаются убить. Видя в людях источник зла, пациент проявляет агрессию, нередко доходя до противозаконных действий.
Агрессия и раздражительность отмечается у большинства пациентов с деменцией. Больные становятся нетерпеливыми, вспыльчивыми, капризными. Пытаясь вспомнить название какого-нибудь предмета или имя родственника, они начинают злиться сначала на самих себя, а потом и на окружающих.
Личностные изменения могут наблюдаться как на начальных этапах деменции (при болезни Пика), так и на более поздних. Полный распад личности наблюдается при тяжелой сосудистой деменции. Наблюдается феномен «перестройки структуры личности», который проявляется в нарастании эгоцентризма, усилении ригидности и в других патологических чертах.
Проявлениями перестройки структуры личности при амнезии у престарелых людей являются:
- сужение интересов;
- стереотипность и шаблонность в высказываниях;
- ригидность характера;
- эгоцентризм;
- обеднение эмоций;
- отсутствие отзывчивости.
Больные становятся угрюмы, ворчливы, склонны к постоянным подозрениям. Из-за снижения способности анализировать ситуацию они начинают конфликтовать по любому поводу. В то же время, критика к собственной персоне существенно снижается. Снижение памяти и нарастающая амнезия усугубляют ситуацию. Нередко подозрительность переходит в систематический бред. Больные уверены, что родственники хотят их отравить или избавится от них другими способами.
Синдром потери памяти или амнестический синдром – это состояние, при котором отмечаются различные по интенсивности расстройства памяти. В большинстве случаев он сопровождается глубокими изменениями личности. Чаще всего в практике врача встречается органический амнестический синдром (другое название — психоорганический синдром), который характеризуется потерей памяти вследствие структурных изменений мозга.
Симптомами психоорганического синдрома являются:
- снижение памяти;
- ослабление аффекта;
- снижение интеллекта.
Амнестический синдром затрагивает все аспекты памяти — фиксацию, удерживание и воспроизведение информации. У больных отмечаются явления гипомнезии (снижение памяти), амнезии (тотальная утрата памяти), конфабуляций (ложные воспоминания). Ухудшается ориентация в пространстве, а затем и в собственной личности. Объем памяти снижается и постоянно регрессирует.
Снижение интеллекта проявляется, в первую очередь, в конкретном и одностороннем мышлении, в снижении способности приобретать новые знания. Больные не способны отличать главного от второстепенного, бестактно выражаются (снижается критика), совершают в отношении окружающих неправильные поступки.

С целью выявить органические поражения головного мозга в клиниках проводят различные лабораторные и инструментальные исследования.
К лабораторным и инструментальным исследованиям, которые проводят при амнезии у молодых людей, относятся:
- биохимическое исследование крови;
- токсикологические тесты;
- биохимическое исследование спинномозговой жидкости;
- электроэнцефалограмма;
- исследования головного мозга (компьютерная томография, магнитный резонанс);
- исследование сосудов мозга (допплерография и дуплексное сканирование).
План диагностики индивидуален и зависит от симптомов и признаков основного заболевания. Обследование больного должно быть комплексным и проводиться несколькими специалистами, включая невролога и/или психиатра. В некоторых случаях необходимы консультации нарколога, нейрохирурга или инфекциониста.
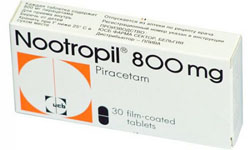
Основными лекарственными препаратами, которые применяются при амнезии у молодых людей, являются:
- витамины группы В (В1 и В12);
- лекарства, которые улучшают питание клеток мозга – ноотропы;
- антиагреганты (лекарства, разжижающие кровь) – ацетилсалициловая кислота (аспирин);
- антидепрессанты;
- биостимуляторы;
- антиоксиданты.
Наряду с медикаментозным лечением при амнезии проводится физиотерапия и психотерапия. В некоторых случаях в качестве психотерапии применяется гипноз.
В лечении амнезии используются средства из различных медикаментозных групп. Выбор того или иного препарата зависит от основного заболевания. Параллельно проводится терапия основного заболевания – атеросклероза, сахарного диабета, повышенного артериального давления.
К группам препаратов, используемых в лечении амнезии, относятся:
- антихолинэстеразные препараты (донепезил, галантамин) – используются при амнезии у пожилых людей;
- мемантины – применяются в лечении амнезии в кадре болезни Альцгеймера;
- ноотропы (глицин, ноотропил, церебролизин) – назначаются при стрессах и черепно-мозговых травмах.
Препараты, используемые в лечении амнезии
Употребление
Препараты нетрадиционной медицины – это дополнительное, а не основное средство лечения. Многие компоненты, которые используются при изготовлении народных средств, содержат сильнодействующие, а иногда и токсичные вещества. Поэтому целесообразность лечения народными методами должна быть подтверждена врачом в ходе предварительной консультации. Также обязательной является проверка на аллергическую реакцию.
Общими правилами приема средств этномедицины являются:
- сроки лечения и дозировка указываются в рецепте и их необходимо соблюдать;
- прием народных средств не рекомендуется совмещать с алкогольными напитками;
- от слишком жирной пищи следует отказываться, потому что она замедляет процесс усвоения ценных веществ;
- при отсутствии четких рекомендаций в рецептуре о времени приема лекарства, принимать его следует за полчаса до трапезы;
- не следует делать длительные перерывы в лечении (более 3 дней);
- в период беременности использование каких-либо народных препаратов для лечения амнезии запрещено.
При проблемах с памятью используется широкая гамма различных трав и растений. Чаще всего используется элеутерококк, листья гинкго двулопастного, тимьян. Необходимо помнить, что растительные средства обладают различными лечебными эффектами, и главное при их применении – это не передозировать.
При амнезии используются следующие растительные ингредиенты:
- элеутерококк (корень);
- женьшень (корень);
- тимьян;
- листья грецкого ореха;
- одуванчик;
- тыква.
Элеутерококк (корень)
Нормализует деятельность головного мозга, обладает выраженным тонизирующим действием. Повышает работоспособность и улучшает общее самочувствие. Принимается в виде отвара, ежедневно в первой половине дня по одной стандартной порции, которую надо разделить на 3 приема. Курс лечения составляет 3 – 4 недели.
Воздерживаться от лечения отваром элеутерококка следует людям с атеросклерозом и повышенным давлением. Пре передозировке побочное действие проявляется раздражительностью, диареей.
Женьшень (корень)
Улучшает память и мозговое кровообращение, стимулирует все когнитивные функции.
Применяется в виде отвара. Ежедневная порция равна 2 стандартным дозам, которые надо выпить в 3 – 4 приема. В период лечения женьшенем рекомендуется отказаться от употребления кофе и крепкого чая, так как растение усиливает их действие. Курс приема женьшеневого отвара не должен превышать одного месяца. При повышенном давлении и гиперфункции щитовидной железы следует воздержаться от приема этого средства. При превышении нормы возможны головные боли, учащение сердцебиения, расстройство пищеварения (колики, рвота, понос).
Тимьян
Рекомендуется применять в случаях, когда проблемы с памятью связаны с приемом алкоголя. Выводит токсичные вещества из организма, нормализует работу мозга, снижает тягу к спиртным напиткам.
Лечение амнезии проводится при помощи настоя, приготовленного из тимьяна. Разовый прием равен половине стандартной порции. Принимается по 2 – 3 раза в сутки, на протяжении месяца. При гастрите, язвенном заболевании желудка или двенадцатиперстной кишки от употребления настоя следует отказаться. Превышение дозы может спровоцировать обострение различных хронических заболеваний.
Листья грецкого ореха
Укрепляют нервную систему и нормализуют работу головного мозга. Принимаются в виде настоя, который необходимо пить по полпорции от 3 до 4 раз в сутки. При повышенной склонности к образованию тромбов от лечения следует отказаться.
Одуванчик
Особенно эффективно это растение в случаях, когда нарушения памяти спровоцированы атеросклерозом. Нормализует уровень холестерина в крови и способствует разрушению бляшек на внутренних стенках сосудов. В результате кровообращение восстанавливается и мозговая деятельность нормализуется. Принимается в виде свежего сока (по 3 стандартной дозы разом). Курс лечения равен 3 неделям.
Тыква
Улучшает работу нервной системы, укрепляет память, снижает раздражительность. Применяется в виде сока. Пьется раз в день, по 4 стандартных порции. Не принимается при расстройстве кишечника, так как обладает слабительным действием. При гастрите, язвенных поражениях органов системы пищеварения от тыквы рекомендуется отказаться. Тыквенный сок содержит большое количество сахара.
Пациенты с нарушениями памяти не способны объективно оценивать существующие у них расстройства. Поэтому при амнезии важную роль играет поддержка родственников. Помощь близких должна быть направлена на создание комфортных бытовых условий и эмоциональную поддержку. Характер действий, которые следует предпринимать членам семьи пациентов с расстройствами памяти, во многом зависит от формы заболевания и обстоятельств, которые его вызвали.
Помощь при внезапной потере памяти
При травматической амнезии и других видах заболевания, когда потеря памяти наступает внезапно, и пациенты не помнят себя и/или своего прошлого, на родственников ложится большая ответственность.
Задачами родственников являются:
- организация соответствующих бытовых условий;
- консультирование у врача;
- помощь в организации досуга.
Организация соответствующих бытовых условий
На восстановление памяти большое влияние оказывают бытовые условия, в которых находится больной человек. В задачу членов семьи входит организация комфортной и уютной атмосферы, максимально приближенной к той, где он находился до момента, когда случилась потеря памяти. Вспомнить забытые фрагменты жизни помогут знакомые предметы, звуки, запахи. Как отмечают специалисты, чаще всего отправной точкой для возвращения памяти служит вспоминание какого-нибудь приятного события, систематически повторявшегося в прошлом больного. Это могут быть еженедельные воскресные прогулки, празднование знаменательных дат, вечерний просмотр телевизора совместно с членами семьи. Специалисты рекомендуют воспроизводить письменно значимые события, которые забыл пациент. В некоторых ситуациях это помогает восстановить пробелы в памяти.
Консультирование у врача
Нередко членам семьи пациента с амнезией необходима помощь специалиста. Врач предоставит рекомендации о том, каким образом следует себя вести с таким больным. Особенно это актуально в случаях, когда при потере памяти человек не помнит своих близких.
Помощь в организации досуга
Для восстановления всех функций мозга пациенту необходимо вести активную умственную и физическую деятельность. Поэтому родственники должны оказывать ему в этом посильную помощь. Будут полезными совместные интеллектуальные игры, прогулки, занятия спортом.
Помощь при постепенной потере памяти
Постепенная утрата памяти чаще всего встречается у пожилых людей. С каждым днем способность вспоминать привычные вещи или узнавать близких людей становится все слабее. Проблемы с памятью делают человека зависимым от окружения и часто ведут к изолированности. Поэтому членам семьи необходимо адекватно реагировать на поведение родственника и оказывать посильную помощь в борьбе с амнезией.
Помощь близких при амнезии заключается в следующем:
- обращение к врачу;
- контроль принимаемых медикаментов;
- организация распорядка дня;
- соблюдение ряда рекомендаций при общении с больным.
Обращение к врачу
При постепенной потере памяти сами пациенты долгое время могут не обнаруживать у себя симптомов этого заболевания. Как правило, первыми кто обращают на это внимание, являются родственники. Первое, что необходимо сделать в таком случае, это побудить больного человека обратиться к специалисту. Расстройство памяти может быть признаком различных серьезных заболеваний, и на эффективность лечения оказывает большое влияние своевременно установленный диагноз.
Контроль принимаемых медикаментов
В случае назначения каких-либо препаратов, родственникам необходимо уделять внимание дозировке и систематичности их употребления. Пациент с амнезией может пропускать прием лекарств или делать это повторно. Поэтому, при возможности, члены семьи должны держать медикаменты в недоступном месте и самостоятельно их выдавать больному в соответствии с рецептом.
Организация распорядка дня
При проблемах с памятью человек может несколько раз выполнять одно и то же действие (чистить зубы, завтракать) или не выполнять их совсем. Близкие могут облегчить жизнь родственнику, если составят для него список ежедневных дел. По мере выполнения следует отмечать каждый пункт в списке, для того чтобы впоследствии к нему не возвращаться.
Предметы, которые могут стать источником опасности при несвоевременном отключении (утюг, фен) следует хранить вне пределов досягаемости.
Важную роль играет физическая активность, поэтому людей с амнезией необходимо мотивировать на ежедневные прогулки, утреннюю гимнастику, выполнение посильных обязанностей по дому. Если проблемы с памятью значительные, не следует отпускать больного человека на улицу одного. Большое значение имеет умственная деятельность, поэтому родные могут организовывать занятия прикладным творчеством или различные игры.
Соблюдение ряда рекомендаций при общении с больным
Общение с пациентом, который обладает расстройствами памяти, имеет некоторые особенности.
Рекомендации при общении с пациентами с амнезией следующие:
- если человек много раз задает один и тот же вопрос, каждый раз ему необходимо предоставлять правдивые и достоверные сведения;
- при общении с членами семьи рекомендуется называть их не только по имени, но еще указывать тип родственной связи (например, внучка Оля, зять Саша);
- отдавая какие-либо поручения, необходимо просить, чтобы больной человек их повторил, потому что произнесенная вслух информация запоминается лучше.
- при недопустимой манере поведения следует осознавать, что причиной этому является болезнь и не предъявлять больному человеку завышенных требований.
источник






 Корковая.
Корковая. Рассеянность. Человек теряет способность быстро реагировать, как раньше, на происходящие события, переключаться с одного предмета на другой. Он становится слишком задумчивым, медлительным.
Рассеянность. Человек теряет способность быстро реагировать, как раньше, на происходящие события, переключаться с одного предмета на другой. Он становится слишком задумчивым, медлительным. Свежие овощи.
Свежие овощи. Апельсины.
Апельсины. Завтрак. Салат из огурцов и помидоров, творог, хлеб черный, некрепкий чай.
Завтрак. Салат из огурцов и помидоров, творог, хлеб черный, некрепкий чай.