Сегодня бронхиальная астма занимает далеко не последнее место среди множества заболеваний дыхательных путей. Характерным признаком недуга является приступ удушья, который происходит по причине спазма мышц и отечности слизистой бронхов.
Как правило, дыхание у людей при бронхиальной астме жесткое, их тревожит непродуктивный кашель и хрипы. При несвоевременном оказании помощи во время приступа повышаются риски развития асфиксии.
БА является хроническим недугом, при котором сужаются бронхиальные просветы. В нередких случаях при воздействии раздражающих факторов случаются приступы удушья.
Дыхание при бронхиальной астме затруднено. Часто во время приступа начинает тревожить сухой кашель. Он проходит после использования специальных медикаментозных препаратов.
Несмотря на то что от астмы невозможно избавиться, существуют терапевтические методы, помогающие быстро нормализовать дыхание.
В качестве вспомогательной терапии назначаются дыхательные упражнения, постоянное выполнение которых тренирует дыхательные мышцы.
Особенность течения любой формы БА – нарушение дыхания. Это происходит по причине спазма и сужения просветов дыхательных путей. Из-за этой особенности ограничивается поступление воздуха.
В данном патологическом процессе принимают участие бронхиолы и бронхи, при этом в легочной ткани изменений не происходит.
Нарушения дыхания вызывает ряд факторов:
- Воспаление является основной причиной сужения бронхов. В результате такого состояния ткани бронхов утолщаются, что мешает нормальному прохождению воздуха. Этот факт объясняет то, что при бронхиальной астме весьма затруднен вдох или выдох. Также отмечается отечность слизистой бронхов и выделение густой мокроты. Слизь блокирует дыхательные проходы, а это провоцирует приступ бронхиальной астмы.
- Бронхоспазм является причиной одышки. Доказано, что спазм в бронхах усиливается из-за нервного перенапряжения.
- Гиперреактивность бронхов и уменьшение просветов у астматиков возникает по причине повышенной чувствительности слизистой оболочки.
Из-за изменений в бронхах при бронхиальной астме затрудняется вдох и выдох, появляются хрипы и свист при дыхании. Больным приходится сильно кашлять, чтобы вышла вязкая жидкость.
При астме всегда слышны хрипы. Они возникают по причине образования в бронхах перепонок, сформированных из густой слизи. Шумное дыхание также отмечается из-за уменьшения просвета.
Хрипы во время вдоха, а также на выдохе при астме могут быть влажными за счет контакта слизи с воздухом. Скопление в бронхах мокроты препятствует нормальному прохождению потока воздуха, поэтому может прослушиваться хрипящий звук при вдохе.
Одышка и затрудненный вдох являются одними из признаков астмы. Основные жалобы пациентов – дефицит воздуха и ощущение сжатости в грудной клетке.
Здоровый человек вряд ли отмечает, сколько он осуществляет вдохов и выдохов за минуту. Для астматиков важно это знать. На фоне возникновения астмы у людей нарушается дыхание, возрастает частота и интенсивность вдохов.
Появление одышки свидетельствует о скором начале приступа. Помимо того, при бронхиальной астме становится тяжело дышать полной грудью, вдох и выдох затруднены.
Зачастую одышка может сопровождаться иными проявлениями:
- частота пульса возрастает;
- появляется страх;
- повышается раздражительность;
- трудно произнести целое предложение, приходится делать частые паузы во время разговора для вдоха;
- учащается кашель с выделением мокроты;
- слышны хрипы.
Если при астме заметно затруднен вдох и выдох, необходимо начинать принимать меры для купирования приступа. В лучшем случае все обойдется только одышкой и кашлем. При бездействии астматический приступ может стать причиной асфиксии.
В зависимости от характера дыхания выделяют несколько форм одышки:
- При инспираторной одышке отмечается затрудненный вдох, шумное дыхание. Она возникает из-за отечности, опухоли гортани и трахеи.
- Экспираторная одышка возникает на фоне сужения просвета бронхов. Характерным признаком является затрудненный выдох. Также возникает, если воспалительный процесс развивается в легких. Такая одышка может быть хронической и обструктивной.
- Смешанная форма диагностируется, если наблюдаются признаки первых двух видов одышки.
Существует две категории факторов, провоцирующих одышку:
- Аллергические. Острая симптоматика отмечается при негативном воздействии аллергенов на организм больного. В качестве раздражителей могут выступать:
- шерсть животных;
- пыльца растений;
- бытовая химия;
- резкие ароматы;
- продукты питания.
- Неаллергические. Сужение бронхов могут вызывать прочие раздражители, среди которых:
- табачный дым;
- ОРВИ;
- стресс;
- смена погодных условий;
- физическая активность;
- холодный или сухой воздух;
- гормональные сбои.
Во время прогрессирования астмы человек приучается к неправильному дыханию. Стоит обратить внимание на самые распространенные ошибки:
- при задействовании при вдохе грудной клетки кислород больше проникает в верхнюю, а также в среднюю часть легких, чем в нижнюю. Из-за поднятия ребер происходит сдавливание диафрагмы и мышц живота. Это препятствует полноценному дыханию;
- если воздух выдыхается не до конца, его остаток в легких будет мешать заполнить нужный объем во время вдоха. Это становится причиной дефицита кислорода. Вдохи больного при астме учащаются, они становятся поверхностными и малоэффективными;
- задержки на вдохе и резкий выдох оказывают дополнительную нагрузку на легкие и систему кровоснабжения. Эти действия противопоказаны для астматиков;
- вдохи ртом не обеспечивают увлажнение, согревание и очищение воздуха от ненужных примесей. При таком дыхании человек прикладывает меньше усилий, поэтому делает частые вдохи. Кроме того, это приводит к пересыханию рта и гортани, а также провоцирует раздражение дыхательных путей. Это может стать причиной астматического приступа;
- учащенное дыхание – это также распространенная ошибка. Если человек вдыхает много кислорода, то, соответственно, он выдыхает больше углекислого газа. Из-за этого меняется состав крови и не обеспечивается полноценное снабжение всех клеток кислородом.
Научиться правильному дыханию можно с помощью специальных упражнений. Несмотря на их оздоровительный эффект, они не являются заменой основному лечению.
Перед началом занятий стоит проконсультироваться со своим врачом. Пациентам с определенными осложнениями эти занятия могут не подходить.
Частое удушье при бронхиальной астме влечет за собой развитие разных последствий, таких как:
- дыхательная недостаточность;
- гипертония;
- патологическое разрастание соединительной ткани в легких;
- сердечная недостаточность;
- аритмия;
- заболевания сосудистой системы.
При астме серьезным нарушением дыхательной деятельности является одышка. При неправильно подобранном лечении она может существенно усугубиться, а также стать причиной развития приступа удушья.
Если у больного появились признаки начинающегося приступа, то не стоит сразу паниковать. Первое, что нужно сделать – вызвать скорую помощь. До приезда врача необходимо помочь астматику своими силами.
Чтобы больной перестал задыхаться во время приступа астмы, нужно помочь ему принять правильную позу. Он должен присесть на диван или в кресло и переться руками о твердую поверхность. Такое положение способствует задействованию второстепенных мышц, которые участвуют при дыхании.
Для лучшего поступления воздуха нужно освободить больного от стесняющей одежды и открыть окно. До приезда скорой помощи также важно отслеживать количество вдохов и выдохов в минуту.
Нормализовать состояние при легком приступе астмы можно посредством использования:
- бронхорасширяющих средств в ингаляторах;
- ингаляций с помощью небулайзера: в аппарат вливают физраствор (3 мл) и препарат на основе ипратропия бромида и фенотерола гидробромида;
- оксигенотерапии. Увлажненный кислород способствует нормализации дыхания.
Облегчить состояние больного при среднетяжелом приступе помогут такие методы:
- оксигенотерапия;
- применение ингалятора;
- внутривенная инъекция препарата, расширяющего просвет бронхов.
При тяжелом течении приступа помогут:
- ингаляции с помощью небулайзера;
- препараты, содержащие тербуталин, сальбутамол;
- внутривенная инъекция преднизолона.
После проведения мероприятий первой помощи больному рекомендуют госпитализацию в стационар.
Больным с бронхиальной астмой следует понимать, что только врач может назначить корректное лечение, способствующее нормализации дыхания.
Выбор определенной методики или комбинированного лечения зависит от течения болезни, возраста пациента и наличия сопутствующих заболеваний.
Если после первого приступа, проведения диагностики и анализов был поставлен диагноз «бронхиальная астма», не обойтись без применения поддерживающей терапии. Она необходима для снижения риска развития повторных приступов, предотвращения спазмов мышц бронхов и нейтрализации симптомов.
Все применяемые для лечения данного заболевания лекарства разделяются по типам:
- ингаляционные кортикостероиды – в основном такие препараты пациенты принимают каждый день. С их помощью удается контролировать течение астмы;
- бета-агонисты продолжительного воздействия стоит использовать в качестве дополнения к первым медикаментам. После приема таких препаратов расширяются бронхи;
- комбинированные средства – в одном ингаляторе содержатся бета-агонисты и ИКС. При использовании комбинированного ингалятора число приступов уменьшается.
Для снятия симптомов бронхиальной астмы необходимо использовать бронходилятаторы быстрого действия. Несмотря на то что действие этих медикаментозных препаратов непродолжительное, они способны быстро купировать приступ, поскольку способствуют расширению бронхиальных просветов. Также эффективными считаются ингаляции от астмы, проводимые с помощью небулайзера.
Как правило, большинство противоастматических средств продается строго по рецепту, поэтому стоит всегда носить их с собой, особенно если планируется отпуск.
Такую гимнастику при бронхиальной астме специалисты советуют делать регулярно. При соблюдении правил ее выполнения отмечаются такие изменения:
- кровеносные сосуды становятся эластичнее, а это минимизирует риск возникновения инсульта;
- на сосудистых стенках не образуются атеросклеротические бляшки;
- улучшаются обменные процессы;
- укрепляется иммунитет.
Если у человека диагностирована астма, то дыхательная гимнастика должна выполняться с соблюдением ряда простых правил:
- вдыхать и выдыхать необходимо ртом;
- чтобы не вызвать кашель, при упражнениях нужно делать паузу между вдохом и выдохом;
- вдохи должны быть неглубокими;
- следует научиться самостоятельно успокаиваться;
- рекомендуемую гимнастику необходимо выполнять несколько раз в сутки.
Чтобы научиться тому, как нужно дышать при астме, достаточно выполнять 2 вида упражнений:
- «Пробуждение» — гимнастику выполняют, не поднимаясь с кровати, а сразу после сна или отдыха. Для этого ноги сгибают, а колени подтягивают как можно ближе к груди. Задерживаясь в этом положении, нужно сделать медленный выдох;
- «Вздутие живота» — упражнения выполняют стоя, дышать необходимо носом. При выполнении вдохов живот надувают как можно больше, а при резком выдохе втягивают.
С целью повышения эффективности лечения БА пациенту часто назначают массаж. Его проводят в межприступном периоде для восстановления дыхания, укрепления иммунитета и предупреждения развития эмфизематозных изменений.
Выбор вида массажа зависит от тяжести заболевания, его формы и наличия других патологий.
Эффективность массажа часто зависит от того, какие факторы спровоцировали развитие болезни. Эту терапевтическую процедуру выполняют с целью купирования приступов, уменьшения их тяжести и частоты. После пройденного курса лечения у астматиков отмечается улучшение дыхания и активизируется функционирование диафрагмы.
Желательно, чтобы массаж проводился опытным специалистом, который соблюдает все правила и рекомендации.
- Больному нужно сесть и расслабиться.
- Массажист стоит или сидит за спиной пациента.
- На протяжении трех минут он легко поглаживает, растирает спину, шею и грудную клетку больного.
- После этого в течение десяти минут оказывается умеренное воздействие на мышцы спины, шеи, области лопаток и межреберья.
Движения массажиста не должны быть чрезмерно резкими и болезненными. Если ощущается дискомфорт и отсутствуют положительные изменения, то необходимо проконсультироваться со специалистом по поводу изменения тактики проведения процедуры.
Больные бронхиальной астмой должны знать, что не существует методов и лекарств, которые способны полностью излечить от заболевания. Все специалисты утверждают, что недуга нужно лечить посредством комплексной терапии.
Медикаментозные препараты быстрого и продолжительного воздействия способны снять симптомы астмы и купировать приступ удушья. Облегчить симптомы и нормализовать дыхание можно с помощью дыхательных упражнений.
источник

В сегодняшней статье мы рассмотрим бронхиальную астму, а также ее причины, симптомы, формы, степени тяжести, диагностику, лечение, народные средства и профилактику. А в конце статьи или на форуме будем обсуждать данную болезнь. Итак.
Бронхиальная астма – хроническое воспалительное заболевание органов дыхания, основными признаками которого являются приступы одышки, кашля, а иногда и удушья.
Термин «ἆσθμα» (астма) с древнегреческого языка дословно переводится как – «одышка» или «тяжелое дыхание». Впервые, записи о данном заболевании встречаются у Гомера, Гиппократа
Симптомы бронхиальной астмы проявляются в последствии негативного воздействия на клетки и клеточные элементы (эозинофилы, тучные клетки, макрофаги, дендритные клетки, Т-лимфоциты и др.) организма дыхательных путей различных патологических факторов, например аллергенов. Далее, сверхчувствительность организма (клеток) на эти факторы способствует сужению дыхательных путей – просвета бронхов (бронхиальная обструкция) и выработке в них обильного количества слизи, из-за чего в последствии нарушается нормальный воздухообмен, и проявляются основные клинические проявления – хрипы, кашель, чувство заложенности в груди, одышка, тяжесть дыхания и т.д.
Приступы бронхиальной астмы чаще всего активизируются ночью и ранним утром.
Причиной бронхиальной астмы является сочетание внешних и внутренних факторов. Внешние факторы – аллергены (домашняя пыль, газ, химические пары, запахи, сухой воздух, стресс и др.). Внутренние факторы – нарушения в работе иммунной, эндокринной и дыхательной системы, которые могут быть как врожденными, так и приобретенными (например, гиповитаминозы).
Наиболее частыми причинами развития астмы являются – аллергия на пыль, работа в местах с резкими химическими запахами (бытовая химия, парфюмерия), курение.
По статистике Всемирной Организации Здравоохранения (ВОЗ), количество пациентов с бронхиальной астмой насчитывается от 4 до 10% населения на Земле. Наиболее высокий процент из которых составляют жители Великобритании, Новой Зеландии, Кубы, что обусловлено, прежде всего, местной флорой, а также высокой концентрацией аллергенов, переносимых на данные территории воздушными массами океана. На территории России, процент заболеваемости взрослых составляет до 7%, детей – до 10%.
Рост заболеваемости астмой замечен со средины 1980х годов. Среди причин отмечается ухудшение экологической обстановки – загрязнение воздуха нефтепродуктами, ухудшение качества пищи (ГМО), а также малоподвижный образ жизни.
В первый вторник мая, с 1998 года, ВОЗ учредила всемирный день по борьбе с астмой, который проводится под эгидой глобальной инициативы по бронхиальной астме (Global Initiative for Asthma, GINA).
МКБ-10: J45
МКБ-9: 493

Пыль. Домашняя пыль имеет в своем составе большое количество различных частиц и микроорганизмов – отмершие частички кожи, шерсть, химические вещества, пыльца растений, пылевые клещи и их экскременты. Все эти частички пыли, особенно пылевые клещи, являются известными аллергенами, которые при попадании в бронхиальное дерево, провоцируют приступы бронхиальной астмы.
Плохая экологическая обстановка. Врачи отмечают, что жители промышленных районов, городов, где присутствует большое количество дыма, выхлопных газов, вредных испарений, а также люди, проживающие в местах с холодным влажным климатом, болеют бронхиальной астмой чаще, нежели жители сел и мест, с сухим и теплым климатом.
Профессиональная деятельность. Замечен повышенный процент болеющих астмой среди работников на химическом производстве, мастеров по работе со строительными материалами (особенно штукатуркой, гипсокартоном, краской, лаком), работников в плохо проветриваемых и загрязненных помещениях (офисы, склады), мастеров салонов красоты (работа с ногтями, покраска волос).
Курение. Систематическое вдыхание дыма табачных изделий, курительных смесей, приводят к развитию патологических изменений слизистой оболочки органов дыхания, из-за чего, у курильщиков часто отмечаются такие болезни, как – хронический бронхит, бронхиальная астма, рак.
Бытовая химия и средства по уходу за собой. Многие чистящие и моющие средства, а также средства по уходу за собой (лак для волос, туалетная вода, освежитель воздуха) имеют в своем составе химические вещества, которые могут развить приступы кашля, удушья, иногда астмы.
Заболевания органов дыхания. Такие болезни, как хронический бронхит, трахеит, пневмония, а также их возбудители – инфекция, способствуют развитию воспалительных процессов в слизистых и нарушению гладкомышечных компонентов органов дыхания, обструкции бронхов.
Лекарственные препараты. Прием некоторых лекарственных препаратов способны также нарушить нормальную деятельность бронхиального столба и привести к приступам астмы, особенно среди таких средств отмечены «Аспирин» и другие препараты из ряда нестероидных противовоспалительных (НПВП).
Стресс. Частые стрессовые ситуации, а также неумение преодолевать и адекватно реагировать на различные проблемы приводят к стрессам. Стрессы способствуют ослаблению иммунной системы, из-за чего организму сложнее справляться с аллергенами и другими патологическими факторами, способными привести к развитию бронхиальной астмы.
Питание. Отмечено, что при полноценном питании, преимущественно пищей, растительного происхождения, обогащенной витаминами и макро- микроэлементами – свежие фрукты, овощи, соки, пища при минимальной термической обработке, минимизирует гиперактивность организма на аллергены, тем самым и уменьшается и риск развития астмы. Кроме того, такая пища улучшает течение бронхиальной астмы. В то же время, малополезная и вредная пища, а также продукты, богатые на животные белки и жиры, рафинированные легко-усвояемые углеводы, ухудшает клиническое течение астмы, а также увеличивает количество обострений болезни. Вызвать приступы астмы также могут пищевые добавки, например – сульфиты, которые являются консервантами, применяемыми многими производителями в вине и пиве.
Наследственная предрасположенность. При наличии у будущих родителей бронхиальной астмы, существует риск появления данной болезни и у ребенка, причем не важно, в каком возрасте после его рождения. Врачи отмечают, что процент заболеваний астмой при наследственном факторе составляет около 30-35%. Если установлен наследственный фактор, такую астму еще называют – атопическая бронхиальная астма.
Нарушения в работе вегетативной нервной системы (ВНС), иммунной и эндокринной системы.

Важно! Ночью и ранним утром приступы астмы обычно усиливаются.
- Одышка, особенно после физической нагрузки;
- Чувство заложенности в груди, удушье;
- Кашель, сначала сухой, далее с прозрачной мокротой;
- Чиханье;
- Учащенное поверхностное дыхание, с чувством сложности выдоха;
- Хрипение при дыхании, со свистом;
- Крапивница;
- Ортопноэ (больной, сидя на кровати или на стуле, крепко за нее держится, ноги спущены на пол, таким образом, ему проще сделать полный выдох).
При первых признаках бронхиальной астмы лучше всего обратиться за медицинской помощью, т.к. даже в случае, если симптоматика болезни то появляется, то самостоятельно исчезает, с каждым разом, это может приводить к сложному хроническому ее течению с обострениями. Кроме того, своевременная помощь предостережет от патологических изменений дыхательных путей, которые иногда практически невозможно обратить в полностью здоровое состояние.
- Общая слабость, недомогание;
- Нарушение ритма работы сердца (тахикардия) – пульс во время болезни находится в пределах до 90 уд./мин., а во время приступа, увеличивается до 130 уд./мин.;
- Хрипение при дыхании, со свистом;
- Чувство заложенности в груди, удушье;
- Головная боль, головокружение;
- Боль в нижней части грудной клетки (при длительных приступах)
- Акроцианоз и диффузная синюшность кожи;
- Увеличение сердца;
- Признаки эмфиземы легких – увеличение грудной клетки, ослабление дыхания;
- Патологические изменения в структуре ногтевой пластины – ногти трескаются;
- Сонливость
- Развитие второстепенных заболеваний – дерматиты, экзема, псориаз, насморк (ринит).

- экзогенная бронхиальная астма – приступы астмы обусловлены попаданием в дыхательные пути аллергенов (пыль, пыльца растений, шерсть животных, плесень, пылевые клещи);
- эндогенная бронхиальная астма – приступы астмы обусловлены внутренними факторами – холодный воздух, инфекция, стресс, физическая нагрузка;
- бронхиальная астма смешанного генеза – приступы астмы обусловлены одновременным воздействием на организм как внешних, так и внутренних факторов.
Каждой из степеней характерны свои особенности.
Ступень 1: Интермиттирующая астма. Приступы астмы возникают не чаще 1 раза в неделю, и на короткое время. Ночных приступов еще меньше, не более 2 раз в месяц. Объём форсированного выдоха за первую секунду маневра форсированного выдоха (ОФВ1) или пиковая скорость выдоха (ПСВ) – более 80% от показателя нормального дыхания. Разброс ПСВ – менее 20%.
Ступень 2: Лёгкая персистирующая астма. Приступы болезни возникают более 1 раза в неделю, но не чаще 1 раза в сутки. Ночных приступов – 2-3 в месяц. Обострения выявлены более явно – у больного нарушается сон, угнетается физическая активность. ОФВ1 или ПСВ, как и при первой степени — более 80 %. Разброс ПСВ – от 20 до 30%.
Ступень 3: Персистирующая астма средней тяжести. Больного преследуют почти ежедневные приступы болезни. Ночных приступов наблюдается также более 1 в неделю. У больного нарушен сон, физическая активность. ОФВ1 или ПСВ – 60-80% от нормального дыхания, разброс ПСВ – 30% и более.
Ступень 4: Тяжёлая персистирующая астма. Больного преследуют ежедневные приступы астмы, ночных приступов несколько в неделю. Физическая активность ограничена, сопровождает бессонница. ОФВ1 или ПСВ – около 60% от нормального дыхания, разброс ПСВ – 30% и более.
Существует также ряд особых форм бронхиальной астмы, которые отличаются клиническими и патологическими процессами в организме. Рассмотрим их.
Атопическая бронхиальная астма. Болезнь развивается на фоне наследственного фактора.
Рефлюкс-индуцированная бронхиальная астма. Заболевание развивается на фоне гастроэзофагеального рефлюкса (ГЭР), или попадания в дыхательные пути (просвет бронхиального дерева) содержимого желудка. Помимо астмы, попадание в дыхательные пути кислого содержимого желудка иногда приводит к развитию таких болезней, как – бронхит, пневмония, фиброз легких, апноэ сна.
Аспириновая бронхиальная астма. Болезнь развивается на фоне приема таких лекарственных препаратов, как – «Аспирин», а также других препаратов из ряда нестероидных противовоспалительных (НПВП).
Бронхиальная астма физического усилия. Болезнь развивается на фоне физической активности, в основном после 5-10 минут движения/работы. Особенно приступы активизируются после работы на холодном воздухе. Сопровождается преимущественно кашлем, который самостоятельно проходит через минут 30-45.
Профессиональная астма. Болезнь развивается из-за работы в загрязненных местах, или же при работе с веществами, имеющими сильный химический запах/испарения.
Ночная астма. Эта форма астмы, является лишь определением ночных приступов болезни. На данный момент, причины бронхиальной астмы в ночное время суток до конца не изучены. Среди гипотез выдвигают — лежачее положение тела, переохлаждение организма, более активное воздействие на организм аллергенов в ночное время.
Кашлевой вариант астмы. Характеризуется особым клиническим течением болезни – присутствует только кашель. Остальные симптомы отсутствуют, или же присутствуют, но минимально. Кашлевая форма бронхиальной астмы наблюдается преимущественно у детей. Симптоматика обычно усиливается в ночное время.
Диагностика бронхиальной астмы включает в себя следующие методы обследования и особенности:
- Анамнез и жалобы пациента;
- Физикальное обследование;
- Проведение спирометрии (исследование функции внешнего дыхания) — ОФВ1 (объем форсированного выдоха за 1 секунду), ПСВ (пиковая скорость выдоха), ФЖЕЛ (форсированная жизненная ёмкость легких);
- Дыхательные пробы с бронходилятаторами;
- Исследование на наличие в мокроте (бронхиальном секрете) и крови эозинофилов, кристаллов Шарко-Лейдена и спиралей Куршмана;
- Установка аллергологического статуса (кожные, конъюнктивальные, ингаляционные и назальные пробы, определение общего и специфического IgE, радиоаллергосорбентный тест);
- Рентгенография (рентген) грудной клетки;
- Компьютерная томография (КТ);
- Электрокардиограмма (ЭКГ);
- Суточная pH-метрия при подозрении на рефлюксную природу бронхиальной астмы;
- Тест с 8 минутным бегом.

- Медикаментозное лечение, включающее в себя базисную терапию, направленную на поддерживающее и противовоспалительное лечение, а также симптоматическую терапию, направленную на купирование сопровождающих астму симптомов;
- Исключение из жизни пациента факторов развития болезни (аллергенов и др.);
- Диету;
- Общее укрепление организма.
Очень важно при лечении астмы не применять только одни симптоматические средства (кратковременно облегчающие течение болезни), например бета-адреномиметиков («Вентолина, «Сальбутамол»), т.к. организм привыкает к ним, и со временем эффективность данных средств снижается, а иногда и вообще отсутствует, в то время, как патологические процессы продолжают развиваться, и дальнейшее лечение, как и положительный прогноз на полное выздоровление усложняются.
Базисная терапия бронхиальной астмы воздействует на механизм заболевания, она позволяет его контролировать. К препаратам базисной терапии относят: глюкокортикостероиды (в т.ч. ингаляционные), кромоны, антагонисты лейкотриеновых рецепторов и моноклональные антитела.
Симптоматическая терапия позволяет воздействовать на гладкую мускулатуру бронхиального дерева, а также снимать приступы астмы. К препаратам симптоматической терапии относят бронходилятаторы: β2-адреномиметики и ксантины.
Рассмотрим лекарства от бронхиальной астмы более подробно…
Глюкокортикостероиды. Применяются при лечении легкой и средней степени астмы, а также в качестве профилактики обострений ее течения. Данный ряд гормонов способствует уменьшению миграции эозинофильных и лейкоцитарных клеток в бронхиальную систему, когда в нее попадает аллерген, что в свою очередь приводит к уменьшению патологических процессов в просвете бронхов и отеков. Кроме того, глюкокортикостероиды замедляют развитие болезни. Для минимизации побочных эффектов, глюкокортикостероиды применяют в качестве ингаляции. При обострениях болезни эффективности в своем применении не находят.
Глюкокортикостероиды при астме: «Аколат», «Сингуляр».
Антагонисты лейкотриеновых рецепторов (лейкотриенов). Применяются при всех степенях тяжести астмы, а также при лечении хронического обструктивного бронхита. Замечена эффективность при лечении аспириновой бронхиальной астмы. Принцип действия заключается в блокировании связи между клетками, которые мигрируют в бронхиальное дерево при попадании в него аллергена и медиаторами этих клеток, которые собственно и приводят к сужению бронхиального просвета. Таким образом, купируется отечность и выработка секрета стенками бронхиального дерева. Недостатком препаратов из ряда антагонистов лейкотриеновых рецепторов является отсутствие их эффективности при лечении астмы изолированного типа, из-за чего, их часто применяют в комплексе с гормональными препаратами (глюкокортикостероидами), которые, кстати, повышают эффективность данных препаратов. Также недостатком является высокая цена на данные средства.
Антагонисты лейкотриеновых рецепторов при астме: зафирлукаст («Аколат»), монтелукаст («Сингуляр»), пранлукаст.
Кромоны. Применяются при 1 (интермиттирующей) и 2 (легкой) ступеней течения бронхиальной астмы. Постепенно данная группа препаратов вытесняется ингаляционными глюкокортикостероидами (ИГКС), т.к. последние при минимальной дозировке имеют лучшую эффективность и удобство использования.
Кромоны при астме: кромогликат натрия («Интал»), недокромил натрия («Тайлед»).
Моноклональные антитела. Применяется при лечении 3 (средней) и 4 (тяжелой) ступеней бронхиальной астмы, при аллергической астме. Принцип действия заключается в специфическом воздействии и блокировании некоторых клеток и их медиаторов при заболевании. Недостатком является ограничение по возрасту – от 12 лет. При обострениях болезни не применяется.
Моноклональные антитела при астме: «Ксолар», «Омализумаб».
Аллергенспецифическая иммунотерапия (АСИТ). Является традиционным методом лечения экзогенной бронхиальной астмы у пациентов, возрастом от 5 до 50 лет. АСИТ основана переводе иммунного ответа организма на аллерген с Th2-типа на Th1-тип. При этом, происходит торможение аллергической реакции, снижается гиперчувствительность тканей бронхиального просвета на аллерген. Суть лечения методом АСИТ заключается в постепенном, с определенными промежутками времени, введении небольшой дозы аллергенов. Доза постепенно увеличивается, тем самым вырабатывается стойкость иммунной системы к возможным аллергическим агентам, например – пылевым клещам, часто содержащимся в домашней пыли. Среди вводимых аллергенов, наибольшую популярность обрели – клещи, пыльца деревьев и грибы.
β2-адреномиметики (бета-адреномиметики) короткого действия. Являются наиболее эффективной группой средств (бронхолитиков) по снятию обострений и приступов бронхиальной астмы, причем без ограничения возрастной группы пациентов. Наиболее быстрый эффект (от 30 до 120 минут) и с меньшими побочными эффектами наблюдается у ингаляционной формы бета-адреномиметиков. Хорошо защищает от бронхоспазмов на фоне физической нагрузки.
β2-адреномиметики короткого действия при астме: сальбутамол («Вентолин», «Саламол Стери-Неб»), тербуталин («Бриканил»), фенотерол («Беротек»).
β2-адреномиметики (бета-адреномиметики) длительного действия. Применяются для снятия приступов астмы и ее обострений, а также их частоты. При использовании препаратов на основе вещества салметерол, для лечения астмы с респираторными осложнениями, замечены случаи летального исхода. Боле безопасными являются препараты на основе формотерола.
β2-адреномиметики длительного действия при астме: салметерол («Серевент»), формотерол («Оксис», «Форадил»), индакатерол.
Ксантины. Применяются для экстренного купирования приступов астмы, но преимущественно в случаях, когда отсутствуют другие препараты, или же для усиления эффективности бета-адреномиметиков. Однако, β2-адреномиметики постепенно вытесняют ксантины, которые ранее использовались до них. Замечена эффективность одновременного применения ксантинов, например препаратов, на основе теофиллина, вместе с ИГКС или СГКС. Ксантины также применяются для устранения дневных и ночных приступов астмы, улучшения функции легких, снижения дозировки гормонов при тяжелой форме астмы у детей.
Ксантины при астме: «Теопек», «Теотард», «Теофиллин», «Эуфиллин».
Ингаляторы от астмы представляют собой небольшие (карманные) ингаляторы, способные быстро доставить действующее лекарственное вещество (препарат) от астмы в нужное место дыхательной системы. Таким образом, средство начинает воздействовать на организм максимально быстро, что в некоторых случаях позволяет минимизировать острые приступы со всеми выходящими от приступа последствиями. Среди ингаляторов при астме можно выделить следующие средства:
Ингаляционные глюкокортикостероиды (ИГКС): негалогенированные (будесонид («Бенакорт», «Буденит Стери-Неб»), циклесонид («Альвеско»)), хлорированные (беклометазона дипропионат («Бекотид», «Беклазон Эко»), мометазона фуроат («Асманекс»)), фторированные (азмокорт, триамценолона ацетонид, флунизолид, флутиказона пропионат).
b2-адреномиметики: короткого действия («Вентолин», «Сальбутамол»), длинного действия («Беротек», «Серевент»).
Холинолитики: «Атровент», «Спирива».
Кромоны: «Интал», «Тайлед».
Комбинированные препараты: «Беродуал», «Серетид», «Симбикорт». Обладают очень быстрым купирующим присупы бронхиальной астмы эффектом.
Отхаркивающие препараты. Способствуют снижению вязкости мокроты, разрыхлению слизистых пробок, а также выведению мокроты из дыхательных путей. Отмечается эффективность через использование отхаркивающих препаратов через ингаляции.
Отхаркивающие средства: «Амброксол», «Коделак Бронхо».
Антибактериальные средства (антибиотики). Применяются при сочетании астмы с инфекционными заболеваниями дыхательной системы (синуситы, трахеит, бронхит, пневмония). Детям до 5 лет прием антибиотиков противопоказан. Антибиотики подбираются на основании диагностики, в зависимости от типа возбудителя болезни.
Среди антибиотиков можно отметить: «Тетрациклин», «Эритромицин» (при микоплазменной инфекции), пенициллин и цефалоспорин (при стрептококковой инфекции).
Вне сомнения, устранение факторов, способствующих риску развития, а также обострению приступов бронхиальной астмы является одним из основополагающих этапов в лечении данной болезни. Факторы риска развития бронхиальной астмы мы уже рассмотрели в начале статьи, в пункте Причины бронхиальный астмы», поэтому здесь мы лишь коротко их перечислим.
Факторы, способствующие развитию астмы: пыль (домашняя и уличная), пылевые клещи, пыльца растений, оксиды азота (NO, NO2), оксиды серы (SO2, О3), угарный газ (СО), атомарный кислород О, формальдегид, фенол, бензопирен, шерсть домашних животных, дым от табачных и курительных смесей (курение, в т.ч. пассивное), инфекционные болезни (грипп, ОРЗ, ОРВИ, синуситы), некоторые лекарственные препараты («Аспирин» и другие НПВП), загрязненные фильтры кондиционеров, испарения бытовой химии (чистящие и моющие средства) и косметических средств (лак для волос, духи), работа со строительными материалами (гипс, гипсокартон, штукатурка, краска, лаки) и др.
Спелеотерапия – метод лечения астмы и других заболеваний органов дыхания, основанный на длительном пребывании пациента в помещении, в котором обеспечен микроклимат природных карстовых пещер, в которых присутствует воздух с содержанием солей и других минералов, благотворно воздействующих на органы дыхания.
Галотерапия – фактически является аналогом спелеотерапии, разница состоит лишь в том, что галотерапия подразумевает под собой лечение только «соленым» воздухом.
На некоторых курортах, а также в некоторых местах здравоохранения, обустроены специальные комнаты, которые полностью обложены солью. Сеансы в соляных пещерах снимают воспаление слизистых оболочек, инактивируют болезнетворные микроорганизмы, усиливают выработку эндокринной системой гормонов, уменьшается содержание в организме иммуноглобулинов (A, G, E) и многое другое. Все это приводит к увеличению периода ремиссии, а также помогает снизить дозы медикаментозной терапии астмы.
Диета при астме способствует ускорению процесса лечения, а также увеличивает положительный прогноз лечения данной болезни. Кроме того, диета позволяет исключить из рациона продукты питания, которые обладают высокой аллергенностью.
Что нельзя есть при астме: рыбные продукты, морепродукты, икра, жирные сорта мяса (домашняя птица, свинина), копчености, жирные блюда, яйца, бобовые, орехи, шоколад, мёд, томаты, соусы на основе томатов, пища на дрожжах, цитрусовые (апельсины, лимон, мандарины, помело, грейпфруты), клубника, малина, смородина, абрикос, персик, дыня, алкоголь.
Что необходимо ограничить в употреблении: хлебобулочные изделия из высших сортов муки, сдобу, сахар и соль, молочные продукты (молоко, сметана, творог).
Что можно есть при астме: каши (с маслом), супы (ненаваристые), курицу, нежирные сосиски и колбасу (докторские), ржаной хлеб, хлеб из отрубей, овсяное или галетное печенье, овощные и фруктовые салаты, компоты, минеральные воды, чай, кофе (если в нем есть кофеин).
Режим питания – 4-5 раз/день, без переедания. Готовить пищу лучше на пару, но можно и варить, тушить, запекать. Кушать только в теплом виде.
При минимальной термической обработке, пища меньше всего теряет запас витаминов, которые содержаться в продуктах питания, т.к. многие витамины разрушаются при воздействии на них кипятка, или же просто, воды. Отличным бытовым прибором является пароварка, которая учитывает многие особенности диетического питания, не только при астме, но и при многих других заболеваниях.
Прогноз при лечении бронхиальной астмы положительный, но во многом зависит от степени, на которой болезнь обнаружена, тщательной диагностики, точного выполнения пациентом всех предписаний лечащего врача, а также ограничения от факторов, которые могут провоцировать приступы данного заболевания. Чем дольше пациент самостоятельно занимается лечением, тем менее благоприятный прогноз лечения.

Лечение астмы водой (метод доктора Батмангхелиджа). Суть лечения заключается в употреблении воды по следующей схеме: 2 стакана за 30 минут до приема пищи, и 1 стакан через 2,5 часа после еды. Кроме этого воду необходимо пить в течение дня, для утоления жажды. Воду можно чередовать, сначала подсоленную (½ ч. л. морской соли на 2 л воды), далее талую, кипяченую воду использовать нельзя. Эффективность повышается при положении несколько кристаллов морской соли под язык после употребления воды, а также при дополнительном приеме витаминных комплексов. Для облегчения приступов можно положить под язык щепотку соли, после чего выпить стакан воды. При лечении не допускается употребление алкогольных и кофеиносодержащих напитков. Медикаментозное лечение при этом сохраняется.
Имбирь. Натрите на терке около 4-5 см высушенного корня имбиря и залейте его холодной водой. Далее нагревайте смесь на водяной бане, пока она не начнет кипеть, после чего накройте смесь крышкой и проварите средство около 20 минут. Далее отставьте емкость со средством, с плотно закрытой крышкой в сторону, и дайте ему настоятся, пока оно не остынет. Принимать отвар из корня имбиря нужно в подогретом виде, по 100 мл до приема пищи. Также его можно добавлять в чай.
При сильных приступах можно использовать сок имбиря. Для этого нужно его выжать из свежего корня имбиря, и в 30 г сока добавить щепотку соли, и выпить средство. Перед сном также благотворно воздействует смесь из 1 ст. ложки сока имбиря и мёда, которую можно запить травяным чаем или теплой водой.
В качестве ингаляций можно использовать эфирное масло имбиря.
Овес. Переберите и очистите 500 г зерен овса, после чего тщательно их перемойте, и добавьте в кипящую смесь из 2 л молока и 500 мл воды. Кастрюлю накройте крышкой и варите средство в течении 2 часов на медленном огне. После уваривания, у Вас должно остаться около 2 л средства. Далее, добавьте в 150 мл отвара 1 ч. ложку мёда и 1 ч. ложку сливочного масла. Пить средство нужно натощак, в горячем виде. Хранить средство можно в холодильнике. Курс лечения 1 год и более.
Соляная лампа. Как уже и писалось, чуть ранее, в пункте «Немедикаментозное лечение бронхиальной астмы», в борьбе с данным недугом хорошо зарекомендовало себя вдыхание соляного воздуха. Для этого можно посещать специальные соляные пещеры. Также можно в комнате с пациентом установить соляную лампу, которую можно приобрести в магазинах товаров для дома. Если же Вам позволяют финансовые средства, можно соляную комнату обустроить у себя на даче, для этого в сети можно поискать схемы, а также продавцов каменной соли. Галотерапия способствует не только лечению астмы, но и многих других заболеваний, а также обще укрепляет организм.

— Старайтесь выбирать для своего места жительства, а по возможности и работы места с чистой экологической обстановкой – подальше от промышленных районов, стройки, большого скопления транспортных средств;
— Откажитесь от курения (в том числе и пассивного), алкогольных напитков;
— Делайте в своем доме и на рабочем месте влажную уборку не менее 2 раз в неделю;
— Помните, наибольшими сборщиками пыли, а далее рассадниками болезнетворной микрофлоры являются – натуральные ковры, пуховые одеяла и подушки, фильтры кондиционера и пылесоса, наполнители мягкой мебели. По возможности, смените постельные принадлежности на синтетические, уменьшите количество в доме ковровых покрытий, не забывайте периодически чистить фильтры кондиционера и пылесоса.
— Если в доме часто собирается большое количество пыли, установите очиститель воздуха;
— Чаще проветривайте помещение, в котором Вы живете/работаете;
— Избегайте стресса, или же научитесь адекватно реагировать на жизненные сложности и преодолевать их;
— Старайтесь в еде отдавать предпочтение пище, обогащенной витаминами и минералами;
— На работе с высокой запыленностью или загазованностью, носите защитные маски, а по возможности, смените ее на менее вредную;
— Подумайте, может Вам уже стоит отказаться от лака для волос? Дезодоранты кстати лучше использовать гелевые или жидкие, но не распылители;
— У Вас дома есть любимый питомец? Кошка, собака, кролик или шиншилла? Отлично! Но не забывайте за ними ухаживать. Лучше самому вычесать вылинявшую шерсть, нежели это сделает Ваш любимец по всей квартире;
— Не пускайте на самотек респираторные болезни;
— Лекарственные препараты принимайте только после консультации с врачом;
— Больше двигайтесь, закаляйтесь;
— Поставьте у себя в доме соляную лампу, это и польза, и отличный предмет интерьера;
— Старайтесь хотя бы раз в году отдыхать в экологически чистых местах – на море, в горах, лесах.
источник
Каждый человек для нормальной жизнедеятельности требует определенных условий. Среди них обязательно должны быть правильные параметры воздуха. Это нужно для всех обитающих людей в доме, а особенно для особей, больных бронхиальной астмой.
Ведь данное заболевание имеет тенденцию к обострению при сухом воздухе, в котором присутствует множество патогенных микроорганизмов и частиц пыли. Все это беспрепятственно перемещается в воздушных потоках и попадает в дыхательную систему людей. И когда бронхи отличаются сверхчувствительностью, то нередко возникают приступы удушья.
Астматики — это люди, которые имеют хронические воспалительные процессы в дыхательных путях. В них наблюдаются одышки, подключается кашель. Это происходит из-за присутствия бытовых аллергенов, таких как домашняя пыль, шерсть кошек и собак и других. Под воздействием раздражителей органы дыхания вырабатывают слизь, которая заполняет собой пути, и нормальное поступление воздуха становится проблематичным. К счастью, для людей с бронхиальной астмой уже разработано множество лекарств, которые помогают купировать приступы, уменьшают раздражительное воздействие аллергенов.
В воздухе с нормальной относительной влажностью различные частицы в меньшей степени разлетается по комнате, поскольку влага додает им дополнительный вес, и они быстрее оседают.
Не менее вредно для всех людей без исключения сочетание низкой температуры и повышенной влажности. Такой микроклимат является неблагоприятным, поскольку он провоцирует возникновение ОРЗ. Поэтому в квартире должны обязательно быть правильные параметры воздуха.
Оптимальная влажность воздуха колеблется в пределах от 40 до 70%. При таких параметрах хорошо дышится и здоровому человеку, и астматику. Разница только в том, что больной острее реагирует на отклонения, как в меньшую сторону, так при повышении показателя.
Для контроля влагомер уже приобретен, но что делать, если воздух слишком пересушен? А когда сырой? Для того чтобы создать в доме благоприятный микроклимат существует несколько вариантов решений.
Сегодня комфортность в доме создается не только мебелью, но и вентиляционными системами и климатической техникой. Рассмотрим подробнее каждый из вариантов приведения параметров воздуха к оптимальным значениям.
Но можно ли получить данный комфорт при установке вентиляции? Постараемся выяснить.
— имеет 2 неоспоримые достоинства. Это ее экономичность и простота в эксплуатации. Но, к сожалению, теперь о минусах:
- она не защитит от мусора, переносимого ветром, а также дыма и других запахов, которые доносятся со двора;
- летом через вентиляцию приходит жара, а зимой холод;
- из-за герметичности окон результата проветривания может не быть.
Самой эффективной из различных видов принудительной вентиляции является приточно-вытяжная система. Да, она действительно способна создать комфорт. Преимущества данной конструкции состоят в том, что за счет модернизации она не только проветрит помещение, но и обеспечит климат-контроль. Принцип работы такой: воздух из улицы поступает в канал, в котором находятся угольный фильтр, рекуператор, охлаждающее устройство, и нагреватель.
Сначала поток очищается, затем происходит его нагревание. Выходящий и поступающий воздух не смешиваются. Нужные параметры данной вентиляционной системы определяются с учетом объема комнаты. Она хорошо подходит, если есть член семьи, у которого аллергия на животных, так как наличие фильтра в конструкции предотвратит попадание шерсти в дом. Правда, эта вентиляция прогоняет по воздуховодам большие потоки воздушных масс, и соответственно, засоряется достаточно быстро, поэтому следует ее периодически очищать. Вы можете ознакомиться с правилами очистки принудительной вентиляции вентиляции здесь. Оптимальным вариантом для аллергиков и астматиков является влагочувствительная вентиляция, которая регулирует поступление воздуха в зависимости от температуры и относительной влажности воздуха в помещениях.
Если в квартире воздух пересушен, решается эта проблема также при помощи увлажнителя. Данный прибор бывает:

При наличии сырости в комнате должен помочь кондиционер или осушитель воздуха. Конечно, существует причина ее появления, но ждать, когда распространится плесень, нельзя. Эта техника не удаляет грибок на стенах, зато она будет препятствовать возникновению грибка.

Контролируя и регулируя параметры воздуха, можно добиться стойкой ремиссии у людей, больных бронхиальной астмой.
Мы рассмотрели основные варианты создания благоприятного микроклимата в доме, а окончательно выбрать метод приведения относительной влажности к оптимальным значениям, могут только владельцы жилья.
источник
Бронхиальная астма (БА) — хроническое воспаление дыхательных путей, которое проявляется повторяющимися и обратимыми приступами бронхоконстрикции (сужением бронхов).
Бронхиальная обструкция (бронхоспазм), в свою очередь, приводит к появлению (тяжело выдохнуть), (которые часто слышны на расстоянии), . Эти симптомы чаще всего проявляются ночью или рано утром.
В основном, развитие болезни связано с (наследственно обусловленная атопия и гиперреактивность бронхов).
Под атопией понимают склонность (предрасположенность) человека к заболеванию. Т.е. у определенных индивидуумов генетически запрограммирована избыточная выработка Ig Е (антитела, участвующие в аллергических реакциях) в ответ на действие аллергенов. Эти Ig Е запускают цепь биохимических процессов, которые и приводят к спазму бронхов и усилению продукции слизи в бронхах (мокроты).
А гиперреактивность бронхов означает, что они очень чувствительны к действию любых раздражителей (которые у обычных людей не вызывают никакой реакции) и эта чувствительность проявляется бронхоспазмом.
Для того чтобы реализовались запрограммированные генетические дефекты, необходимо воздействие , т.е. аллергенов (пыльца, пищевые продукты, лекарства, пыль и т.п.);
Помочь в формировании приступа БА могут (наличие вирусной или бактериальной инфекции; изменение климата (влажности) и температуры, стрессовые воздействия и физическая нагрузка, механические или химические раздражители (производственная пыль, дым, пары).
Т.е. для развития приступа необходимы (повышенная чувствительность бронхов и атопия) + воздействие (того, что запустит приступ): аллергены, раздражение слизистой бронхов холодным воздухом или пылью, курение, инфекции дыхательных путей, физическая нагрузка, эмоциональный стресс.
Из этого ясно, что сами по себе триггеры не могут вызвать развитие астмы, если изначально нет болезни, т.е. нет генетических факторов.
- Неинфекционные аллергены:
- Лекарства (антибиотики — чаще пенициллины и тетрациклины; НПВС; аспирин; b2 — адреноблокаторы (пропранолол);
- Бытовые аллергены (домашняя пыль, пыльца растений, шерсть животных, плесень и грибок, парфюмерные и косметические изделия, бытовая химия);
- Пищевые продукты (многие ароматизаторы, красители и консерванты; пряности, яйца, рыба, молоко, орехи, злаки, фрукты и ягоды, шоколад и какао, морепродукты).
аллергенные продукты
классификация овощей по степени аллергенности
фрукты в зависимости от степени аллергенности
Инфекции дыхательных путей.
Вирусы и бактерии нарушают защитную функцию слизистой бронхов, вызывают воспалительный процесс, что облегчает доступ аллергенов.
- Производственная пыль ( металлическая, силикатная, древесная и т.п.);
- Дым (сигаретный и производственный) и пары раздражающих веществ (кислот, щелочей);
- ГЭРБ;
В итоге, под влиянием внутренних и внешних факторов, развивается БРОНХОСПАЗМ, ГИПЕРСЕКРЕЦИЯ СЛИЗИ (мокрота) и ОТЕК СЛИЗИСТОЙ БРОНХОВ. Клинически это все проявляется приступом удушья.
Удушье возникает в ответ на действие аллергенов, при вдыхании холодного воздуха, во время физической нагрузки и т. п. Также для БА характерно наличие ночных приступов (ближе к утру).
Непосредственно перед самим приступом (за минуты или часы) могут появиться так называемые предвестники приступа, а именно:
- может появиться заложенность носа, чихание или зуд около носа;
- першение в горле, единичные покашливания или длительный, сухой кашель;
- могут чесаться глаза (раздражение, резь в глазах).
Однако периода предвестников может и не быть.
Непосредственно сам приступ начинается с внезапного удушья (тяжело выдохнуть весь воздух), чувства тяжести в грудной клетке. С одышкой также появляется изнуряющий сухой кашель. При этом, больной вынужден принять определенную позу: он сидит и упирается во что-нибудь руками (в колени или кровать). 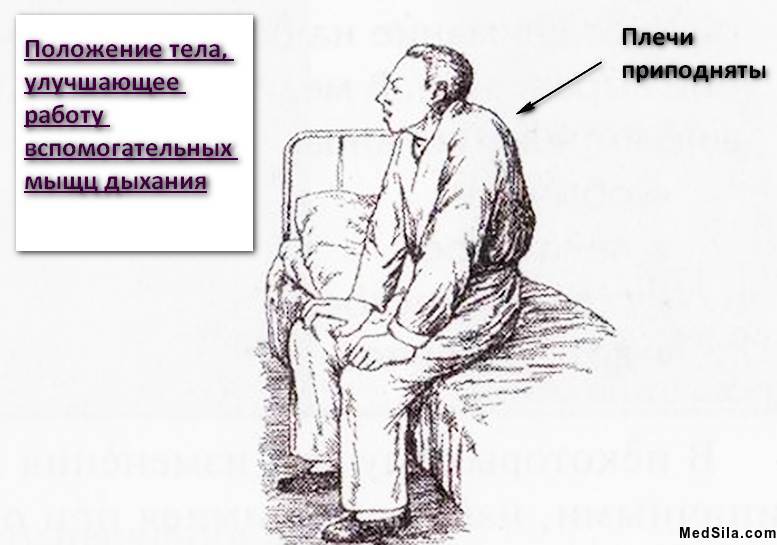
В этот период больной почти ничего не может сказать, вдох у него быстрый и резкий, а выдох медленный и трудный. Лицо может стать припухшим, багровым. При тяжелом приступе может и посинеть (особенно губы и носогубный треугольник). Человек в период приступа будет испуган и значительно напряжен.
Характерным для приступа БА будет наличие сухих свистящих хрипов, которые можно услышать невооруженным ухом (окружающие слышат свист на расстоянии). Ввиду сильного напряжения дыхательной системы, повышается артериальное давление и учащается пульс (тахикардия).
После того, как человеку станет легче дышать, у него появится вязкая мокрота (кашель станет продуктивным) .
Вне приступа люди, страдающие бронхиальной астмой, чувствуют себя вполне здоровыми и при обследовании врачи могут не найти никаких признаков, свидетельствующих о наличие заболевания. Только если болезнь прогрессирует и приступы учащаются, становятся тяжелее, тогда астма осложняется хронической легочной недостаточностью и эмфиземой легких, а вскоре подключается и сердечная недостаточность.
- : когда сами приступы кратковременные и возникают реже 1 раза за неделю. Ночные приступы повторяются не более 2 раз за месяц и общее состояние пациента вне приступа не нарушено;
- : удушье возникает чаще 1 раза за неделю, но не каждый день. Ночные приступы более 2 раз в месяц. Может нарушаться физическая активность и нормальный сон;
- : приступы удушья каждый день. Ночные эпизоды более 1 раза в неделю. Изменяются показатели дыхательной функции (функция внешнего дыхания — ФВД);
- : помимо ежедневных дневных приступов, подключаются постоянные ночные симптомы. Значительно снижается физическая активность и ФВД.
Отдельно выделяют такое состояние, как АСТМАТИЧЕСКИЙ СТАТУС. Это тяжелое, неотложное состояние, характеризующееся формированием стойкого, интенсивного и длительного бронхообструктивного синдрома, продолжающегося > 2-3 ч. Статус не купируется подобранной терапией и проявляется выраженными нарушениями ФВД и, как следствие, газового состава крови (уменьшается концентрация кислорода в крови), приводящими к формированию острой дыхательной недостаточности (большой риск смертельного исхода).
В первую очередь важен анамнез жизни. Т.е. наличие характерных для приступа бронхиальной астмы симптомов + связь этих приступов с вышеназванными внешними факторами натолкнет врача на постановку диагноза. Однако перед выставлением диагноза вам придется пройти некоторые лабораторные и инструментальные методы исследования:
- ОАК: если приступы астмы связаны с аллергической реакцией, то в общем анализе крови будут повышены эозинофилы;
- Мокрота: придется сдать мокроту, в которой лаборанты обнаружат специфические элементы, характерные для мокроты от больного бронхиальной астмой (спирали Куршмана, кристаллы Шарко-Лейдена, тельца Креолы, эозинофилы). Но актуален этот анализ только во время приступа;
- Рентген легких: только во время приступа возможно обнаружить эмфизему (повышенную воздушность легких). Вне приступа изменений не будет (постоянная эмфизема с переходом в пневмосклероз появляется только при длительном и тяжелом течении заболевания);
- ФВД (спирография): в межприступный период, как правило, все показатели в норме (за исключением тяжелого течения, когда все показатели ФВД снижены). Изменения врач обнаружит только при бронхоспазме. Поэтому врачи используют методики, которые вызывают бронхоспазм (нагрузочные тесты, тесты с гистамином). И если, после прохождения тестов, показатели ФВД снизились, значит, у пациента имеется приходящая бронхоконстрикция. После этого пациенту дают возможность использовать ингалятор, который расширяет бронхи. Затем опять определяют показатели ФВД, которые должны значительно возрасти за счет приема ингаляционных лекарств;
- Пикфлуометрия: измеряют пиковую скорость вдоха, которая помогает выявить обструкцию бронхов на ранних этапах и определяет обратимость этой обструкции. С помощью пикфлоуметра можно оценить тяжесть бронхиальной астмы и эффективность подобранного лечения;
- Пробы на аллергены (скарификационные пробы) – они определяют наличие аллергической реакции на различные аллергены.
Схема лечения зависит от степени тяжести заболевания и проводится по четырем ступеням. В лечении используют : ингаляционные и/или системные глюкокортикостероиды , ингаляционные b2-агонисты короткого и длительного действия, ингаляционные М-холиноблокаторы, эуфиллин.
Помимо базисной терапии назначается дыхательная гимнастика, массажи, постуральный дренаж, иглорефлексотерапия, спелеотерапия.
Необходимо также оградить больного от возможных аллергенов (проводить частую влажную уборку квартиры; избавиться от мягких игрушек, ковров, перьевых подушек, старых книг; отказаться от содержания животных и цветущих растений; уменьшить уровень влажности в квартире; изменить условия труда, если они связаны с высокой влажностью и запыленностью) . См. статью профилактика приступов удушья
источник











 аллергенные продукты
аллергенные продукты  классификация овощей по степени аллергенности
классификация овощей по степени аллергенности  фрукты в зависимости от степени аллергенности
фрукты в зависимости от степени аллергенности