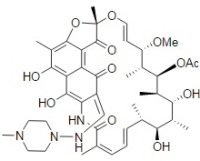
Полезная модель относится к медицине, а именно к гнойной хирургии. Перевязочное средство содержит текстильную салфетку (1) длиной и шириной 10 см, по всей площади которой, отступя от краев с каждой стороны по 1 см, через каждый 1,0 см выполнены линейные отверстия (2) шириной 0,5 см и длиной 8 см. Средство содержит депо-систему (3) с мазью левомеколь и антибиотиком рифампицином. Применение предлагаемого средства обеспечивает сокращение сроков заживления, повышение отхождения экссудата. 1 ил., 1пр.
Полезная модель относится к медицине, а именно к гнойной хирургии и служит для местного лечения гнойных заболеваний кожи, которые являются актуальной проблемой в условиях исправительных учреждений (ИУ) в силу их широкой распространенности.
Для лечения различного рода воспалительных заболеваний в ИУ очень часто применяется антибиотик рифампицин. Это обусловлено тем, что в условиях исправительных учреждений рифампицин является наиболее распространенным и доступным из антибактериальных препаратов. Другие антибиотики, как правило, встречаются значительно реже, и их применение носит ограниченный характер ввиду их отсутствия, делая последние препаратами резерва. При лечении больных с обширными и длительно незаживающими ранами используются различные виды повязок.
Известна схема лечения гнойных заболеваний кожи, при которой местно применяется асептическая повязка и системно применяется препарат, в данных условиях — это, как правило, рифампицин.
Существенным недостатком является то, что при системном применении, рифампицин обладает многочисленными побочными эффектами. Наибольшая концентрация препарата создается в тканях печени и почек, это, в свою очередь, проявляется гепатотоксичностью и нефротоксичностью (Лекарственные средства — М.Д.Машковский 1997. С-341). Это обстоятельство делает нежелательным применение рифампицина у больных с имеющейся печеночной или почечной патологией, что, в условиях отсутствия других антибиотиков в исправительных учреждениях крайне затрудняет лечение данного контингента. Помимо этого, эффект от системного приема не всегда оправдывает ожидания, и, более того, у бактерий — возбудителей гнойных заболеваний кожи в скором времени формируется устойчивость.
При лечении больных с обширными и длительно незаживающими ранами используются различные виды повязок. В настоящее время разработано много видов перевязочных материалов и пластырей: лейкопластырь бактерицидный «С-пласт» и лейкопластырь бактерицидный ОАО «Новосибхимфарм» и др. (каталоги перевязочных материалов ЗАО «Биотекфарм», ОАО «Новосибхимфарм»).
Прототипом предлагаемого средства является лечебный перевязочный материал «Активтекс ХФ» (Т.С.Васильева, Биологические активные текстильные перевязочные материалы «Активтекс» // Материалы 4 международной конференции «Современные подходы к разработке и клиническому применению эффективных перевязочных средств, шовных материалов и полимерных имплантантов». — Москва, 27-28 ноября 2001 г. — С.105-106).
Существенными недостатками вышеуказанных средств являются травматизация раневой поверхности за счет скопления экссудата на ране и отсутствие отверстий для выхода экссудата, недостаточный бактерицидный, противовоспалительный, регенерирующий эффект, многоэтапность проведения перевязок.
Технический результат — повышение эффективности лечения, сокращение сроков заживления, повышение отхождения экссудата.
Предлагаемое перевязочное средство содержит текстильную салфетку 1 длиной и шириной 10 см, по всей площади которой, отступя от краев с каждой стороны по 1 см, через каждый 1,0 см выполнены линейные отверстия 2 шириной 0,5 см и длиной 8 см, содержащую депо-систему 3 с мазью левомеколь и антибиотиком рифампицином.
На фигуре изображен общий вид предлагаемого устройства.
Предлагаемое средство используется следующим образом. У пациента осуществляется вскрытие и дренирование патологического очага. Во время проведения перевязок раневая поверхность промывается рифампицином, разведенным физиологическим раствором в соотношении 1 капсула на 10 мл
физраствора. Подготовленную текстильную салфетку длиной и шириной 10 см, по всей площади которой, отступя от краев с каждой стороны по 1 см, выполнены через каждый 1,0 см линейные отверстия шириной 0,5 см и длиной 8 см, перед использованием, дополнительно пропитывают мазью левомеколь. Затем, вскрывают капсулу с рифампицином и высыпают ее на салфетку. Предлагаемое средство наносят на рану. Перевязки проводят по мере загрязнения линейных отверстий повязки. Перевязки повторяют в течение 5-6 дней.
Объектом нашего исследования явились 60 человек. Основной группе (45 больных) было проведено перевязывание ран предлагаемым средством. При применении препарата рифампицин местно, исключается его проведение через печень и почки, это говорит об уменьшении его токсичности воздействия на организм. 15 больных составили контрольную группу, которым выполняли перевязки салфетками «Активтекс».
При сравнении клинических результатов в основной и контрольной группах отмечены следующие результаты:
Исходя из результатов применения предлагаемого изделия, в основной группе выявлены высокие антибактериальные, регенерирующие, противовоспалительные свойства. Также вследствие дополнительного применения рифампицина отмечено активное отхождение экссудата через дополнительно выполненные линейные отверстия на салфетке.
Проведенные исследования показывают, что применение перевязочного средства уменьшает сроки заживления раны за счет активного отхождения экссудата через линейные перфоративные отверстия салфетки, снижает токсичность рифампицина за счет местного применения, повышает антибактериальное, противовоспалительное, противоотечное действия. Разница заживления в основной и контрольной группах составила 4 дня.
Клинический пример. Больной Н, 50 лет, (история болезни №47), потупил на стационарное лечение в МСЧ ИК-10 с жалобами на появление
гнойных ран и высыпаний на коже предплечий, боль, отечность на обоих предплечьях.
Выставлен диагноз: инфицированные раны обоих предплечий.
Сопутствующий диагноз: алкогольный гепатит.
Проведено лечение с применением перевязок с использованием предлагаемого средства. Произведено вскрытие и дренирование гнойных очагов, назначена общеукрепляющая терапия, перевязки предлагаемым средством. Периодичность перевязывания составила 1 раз в два дня по мере загрязнения салфетки. Проведено 5 перевязок. По мере перевязывания рана очищалась в короткие сроки за счет антибактериального действия рифампицина и дополнительно выполненных линейных отверстий на салфетке. Рана гранулировала с уменьшением площади дефекта кожного покрова. Эпителизация раны происходила в короткие сроки. Заживление дефекта кожного покрова составило 10 дней. В ходе лечения была отмечена положительная динамика, в результате чего больной был выписан в удовлетворительном состоянии. По окончанию курса больной отмечал хорошее самочувствие, каких-либо осложнений, связанных с применением не выявлено.
Предлагаемое средство было использовано при проведении перевязок у 45 больных с длительно незаживающими ранами. Длительность эпителизации раны составила 8-10 дней.
Таким образом, результаты исследований показывают, что предлагаемое средство позволяет осуществлять лечение гнойных заболеваний кожи имеющимися средствами, снижает стоимость лечения, предотвращает осложнения, связанные с побочным действием рифампицина, а также делает возможным осуществлять лечение больных, которым системный прием рифампицина противопоказан.
Простота и доступность перевязочного средства, широкая распространенность препарата рифампицин делает возможным использование в повседневной практике исправительных учреждений.
Применение устройства может не ограничиваться исправительными учреждениями, и использоваться в повседневной практике гражданских ЛПУ, особенно при устойчивости к другим антибиотикам.
Перевязочное средство для лечения гнойных заболеваний кожи, содержащее текстильную салфетку длиной 10 см, которая имеет депо-систему антибактериального препарата, отличающееся тем, что ширина салфетки составляет 10 см, по всей площади салфетки, отступя от краев с каждой стороны по 1 см, через каждый 1,0 см выполнены линейные отверстия шириной 0,5 см и длиной 8 см, а депо-система содержит мазь левомеколь и антибиотик рифампицин.
MM1K — Досрочное прекращение действия патента (свидетельства) Российской Федерации на полезную модель из-за неуплаты в установленный срок пошлины за поддержание патента (свидетельства) в силе
Дата прекращения действия патента: 29.02.2008
Извещение опубликовано: 10.10.2009 БИ: 28/2009
Всего документов: 776865
- Заявка на изобретение: 28824
- Изобретение: 637439
- Полезная модель: 110602
Вы можете бесплатно разместить информацию о своем изобретении на нашем сайте. Это поможет потенциальным инвесторам узнать о вас и связаться с вами.
© 2006–2011 «Банк патентов» · О проекте · Напишите нам
Информация, размещенная на сайте получена из открытых источников.
источник
Владельцы патента RU 2512824:
Настоящее изобретение относится к наружному средству для лечения ран, загрязненных микрофлорой. Указанное средство содержит 0,1-0,2% лидокаина гидрохлорида, 30-36% тромболизина, 0,25-0,5% метронидазола, 0,3-0,45% клиндамицина, 0,45-0,6% рифампицина, 10% масла оливкового, 1,5-2,0% масла облепихового, 5,1% крахмала и воду серебряную. Заявленное изобретение способствует снижению осложнений в ране, загрязненной микрофлорой, обеспечивает ускоренное прохождение антибактериальных действующих веществ через межтканевые пространства в глубину тканей с более быстрым подавлением патогенной микрофлоры в широком диапазоне. 1 з.п. ф-лы, 2 пр.
Изобретение относится к химико-фармацевтической промышленности и предназначено для использования в форме эмульсии в лечении больных с неглубокими бактериально загрязненными ранами, преимущественно от укусов, нанесенными млекопитающими животными.
Загрязненные раны, даже неглубокие в виде царапины или ссадины, как правило, содержат микрофлору. Раны от укусов животных дополнительно загрязнены микрофлорой, содержащейся в слюне укусившего [Коллонтай Ю.Ю., Панченко М.К., Андрусон М.В. Открытые повреждения кисти. Киев, «Здоровья». 1983. — С.88]. Выявлено, что на зубах собак, кошек и других животных находится множественная разнообразная микрофлора. В полости рта здорового человека в 1 мм 3 зубного налета содержится 100-200 млн колоний сапрофитов и патогенных микроорганизмов, грамположительные и грамотрицательные кокки, спирохеты, вибрионы, актиномицеты, простейшие, грибы и др. [Н.Ф.Данилевский, Е.А.Магид, Н.А.Мухин, В.Ю.Миликевич. Заболевания пародонта. Атлас. Под ред. Проф. Н.А.Данилевского. М., «Медицина». 1993. С.41, 51, 64]. Укушенные раны, как правило, инфицируются и сопровождаются, ввиду расширения сосудов после кратковременного рефлекторного спазма, припухлостью, воспалительным отеком, иногда краснотой и местным повышением температуры [Новожилов Д.А., Смирнов Н.В. В кн.: «Многотомное руководство по ортопедии и травматологии». Том 3. М., Изд. «Медицина» 1968. С.11-12]. При укусах мелких животных возникают множественные, но неглубокие раны, которые не подлежат хирургической обработке, но могут при развитии инфекционного процесса осложниться абсцессом, остеомиелитом, септическим артритом, менингитом, сепсисом и даже бешенством [Коллонтай Ю.Ю., Панченко М.К., Андрусон М.В. Открытые повреждения кисти. Киев, «Здоровья». 1983. — С.88]. Высокая частота инфекционных осложнений при ранах, загрязненных микрофлорой, особенно при укушенных, контаминированных в широком диапазоне патогенной микрофлорой, свидетельствует о несовершенстве средств лечения, что побудило нас к разработке нового более эффективного наружного средства в виде эмульсии.
Известно лечение при укусе млекопитающим животным — обильное промывание раны водой с мылом и затем обработку раны 70% спиртом [Инструкция МЗ РФ «О порядке работы лечебно-профилактических учреждений и центров государственного санитарного эпидемиологического надзора по профилактике заболевания людей бешенством», утвержденная Приказом МЗ РФ №297, 7 октября 1997 года].
Недостатком применяемого в этом способе средства можно считать обработку раны 70% спиртом, вызывающим резкие локальные боли, а также отсутствие в нем признаков снижения осложнений в ране, загрязненной патогенной микрофлорой путем нового сочетания эффективных антибактериальных действующих веществ с ускорением прохождения их через межтканевые пространства в глубину тканей с более быстрым подавлением патогенной микрофлоры в широком диапазоне.
Известен для лечения ран и трещин кожи, гнойно-некротических и воспалительных процессов конечностей лекарственный препарат противовоспалительного и антибактериального действия наружного применения в виде мази по патенту РФ №2376979, который содержит 1,2-пропиленгликоль, поливинилпирролидон, новокаин, аскорбиновую кислоту, сульфадимезин, окситетрациклин и кофеин-бензоат натрия безводный при следующем соотношении компонентов: 1,2-пропиленгликоля 6,5 л, поливинилпирролидона 280 г, новокаина 60 г, аскорбиновой кислоты 6-7 г, сульфадимезина 140 г, левомицетина 280 г, окситетрациклина 310 г и 138 г ± 3 г кофеина бензоата натрия безводного в расчете на 1 л раствора.
Недостатком этой мази является отсутствие в ней признаков снижения осложнений в ране, загрязненной патогенной микрофлорой путем нового сочетания эффективных антибактериальных действующих веществ с ускорением прохождения их через межтканевые пространства в глубину тканей с более быстрым подавлением патогенной микрофлоры в широком диапазоне.
Известна наша лечебная мазь по патенту РФ №2442565, которая включает лидокаина гидрохлорид, вазелин и очищенную воду, при этом в качестве действующего вещества дополнительно содержит дексаметазон, тромболизин и масло облепиховое, а в качестве мазевой основы ланолин безводный и вазелин очищенный медицинский при следующем соотношении компонентов, в %: дексаметазон — 0,017-0,02; лидокаин гидрохлорид — 0,1-0,2; ланолин безводный — 18,3-20,0; масло облепиховое — 1,5-2,0; тромболизин — 30,0-36,0; очищенная вода — 1,0-2,0; вазелин очищенный медицинский до 100.
Недостатком этой мази является отсутствие в ней признаков снижения осложнений в ране, загрязненной патогенной микрофлорой путем нового сочетания эффективных антибактериальных действующих веществ с ускорением прохождения их через межтканевые пространства в глубину тканей с более быстрым подавлением патогенной микрофлоры в широком диапазоне.
Наиболее близким по технической сущности и достигаемому результату является описанная лечебная мазь по патенту РФ №2442565, которую мы принимаем за прототип, а недостатки его изложены выше.
Технический результат изобретения заключается в снижении осложнений в ране, загрязненной патогенной микрофлорой путем нового сочетания эффективных антибактериальных действующих веществ с ускорением прохождения их через межтканевые пространства в глубину тканей с более быстрым подавлением патогенной микрофлоры в широком диапазоне.
Технический результат изобретения достигается тем, что наружное средство для лечения при ранах, загрязненных патогенной микрофлорой, включает лидокаина гидрохлорид, масло облепиховое, тромболизин и воду. При этом содержит также метронидазол, клиндамицин, рифампицин, масло оливковое, крахмал и серебряную воду при следующем соотношении компонентов:
| лидокаина гидрохлорид | 0,1-0,2% |
| тромболизин | 30-36% |
| метронидазол | 0,25-0,5% |
| клиндамицин | 0,3-0,45% |
| рифампицин | 0,45-0,6% |
| масло оливковое | 10% |
| масло облепиховое | 1,5-2,0% |
| крахмал | 5,1% |
| вода серебряная | до 100% |
В предпочтительном варианте концентрация ионов серебра в воде составляет 0,1-30 мг/л.
Лечебное действие заявленного средства испытано во всем диапазоне изменений количественного содержания компонентов. Годность наружного средства, выполненного в форме эмульсии, при хранении в темном месте при температуре от 5 до 25°C, составляет десять суток с момента приготовления.
Конкретный пример изготовления наружного средства — эмульсии для лечения при поверхностных ранах, загрязненных микрофлорой, в массе 100 г: лидокаина гидрохлорид — 0,1 г; тромболизин — 30 мл; метронидазол — 0,25 г; клиндамицин — 0,3 г; рифампицин — 0,45 г; масло оливковое — 10 мл; масло облепиховое — 1,5 мл; крахмал — 5,1%; вода серебряная в концентрации 0,01 мг/100 г — 51,65 мл. В асептических условиях отмеривают масло облепиховое в количестве 0,15 г в стерильный флакон, укупоривают и стерилизуют при температуре 180°C 30 минут. В другой стерильный флакон помещают масло оливковое в количестве 10 г, укупоривают и стерилизуют при температуре 180°C 30 минут. Сухие вещества: метронидазол 0,25 г, клиндамицин 0,3 г; рифампицин 0,45 г; лидокаина гидрохлорид 0,1 г растирают в стерильной ступке в три приема с раствором тромболизина — 30 мл, получая взвесь. Отдельно в выпарительную чашку помещают 41,65 мл стерильной воды серебряной и доводят ее до кипения. При тщательном перемешивании в нее вливают взвесь 5,1 г крахмала, разведенного в 10 мл стерильной холодной серебряной воды, доводят до кипения, перемешивают и дают остыть готовому раствору крахмала. Затем этот раствор вливают в стерильную ступку, хорошо перемешивают, добавляют частями подготовленное стерильное масло облепиховое и оливковое и тщательно растирают до образования первичной эмульсии. Потом в первичную эмульсию по частям добавляют капельно взвесь тромболизина с растворенными в нем сухими веществами до образования однородной эмульсии. Готовую эмульсию помещают в стерильный флакон для отпуска и хранят при температуре 5-25°C в сухом прохладном месте 10 дней.
Второй конкретный пример изготовления наружного средства в форме эмульсии с концентрированным содержанием действующих веществ для лечения при более обширных поверхностных укушенных ранах с признаками инфицирования.
В асептических условиях отмеривают масло облепиховое в количестве 2,0 г в стерильный флакон, укупоривают и стерилизуют при температуре 180°C 30 минут. В другой стерильный флакон помещают масло оливковое в количестве 10 г, укупоривают и стерилизуют при температуре 180°C 30 минут. Сухие вещества: метронидазол 0,5 г, клиндамицин 0,45 г; рифампицин 0,6 г; лидокаина гидрохлорид 0,2 г растирают в стерильной ступке в три приема с раствором тромболизина — 36 мл, получая взвесь. Отдельно в выпарительную чашку помещают 37,0 мл воды с концентрацией в ней ионов серебра 3,0 мг/100 г и доводят до кипения. При тщательном перемешивании в серебряную воду вливают взвесь 5,1 г крахмала, разведенного в 10 мл стерильной такой же серебряной холодной воды, доводят до кипения, перемешивают и дают остыть готовому раствору крахмала. Затем раствор крахмала вливают в стерильную ступку, хорошо перемешивают, добавляют частями подготовленное стерильное масло оливковое и облепиховое и тщательно растирают до образования первичной эмульсии. Потом в первичную эмульсию по частям добавляют капельно взвесь тромболизина с растворенными в нем сухими веществами до образования однородной эмульсии. Готовую эмульсию помещают в стерильный флакон для отпуска и хранят при температуре 5-25°C в сухом прохладном месте 10 дней.
Пример использования разработанной эмульсии для лечения при поверхностных ранах, загрязненных микрофлорой. Мужчину за полтора часа до обращения в медицинское учреждение укусила серая крыса. На коже тыла кисти имеются расположенные в два ряда восемь мелких укушенных ран с покраснением и припухлостью вокруг них. Проведено промывание ран водой с мылом с последующим осушением стерильным тампоном. Раны и окружающая поверхность кожи обработаны сплошным слоем разработанной эмульсии. Стерильной салфеткой, пропитанной этой же эмульсией, смазанной поверхностью укрывают рану. Применяют эмульсию один раз в сутки с последующей ежедневной сменой лечебной повязки. При осмотре на третьи сутки покраснения и отека нет, температура тела нормальная. В результате наружного применения эмульсии все раны зажили без осложнений.
Существенность отличий изобретенного наружного средства для лечения ран, загрязненных патогенной микрофлорой, заключается в следующем. Установлено, что в укушенных ранах часто встречаются стрептококки, стафилококки, бактероиды и другие анаэробы, анаэробные бактерии, грамотрицательная палочка [Managing bites from humans and other mammals. DTB 2004; 42(9): 67-70; Лечение укушенных ран. Опубликовано: Среда, 25 мая 2005 г. — 08:55]. В научной литературе нами не обнаружено единого универсального средства против такого разнообразия патогенной микрофлоры в укушенной ране, что привело нас к созданию нового средства в форме эмульсии с более целенаправленным сочетанием различных ингредиентов для наружного применения. Лечение укушенных ран требует неотложной помощи, получение же результатов исследования микрофлоры в ране (антибиотикограммы) — затяжное исследование, а применение антибиотиков слепым методом лечения не всегда может привести к желаемому результату. Поэтому заявленное средство в форме эмульсии включает набор совместимых антибиотиков и антисептиков, воздействующих на широкий диапазон патогенной микрофлоры, встречающейся в укушенных ранах.
В состав эмульсии в качестве действующего вещества включен метронидазол, как эффективный антибактериальный лекарственный препарат широкого спектра действия. Он обладает высокой проникающей способностью, достигая бактерицидных концентраций в большинстве тканей и жидкостей организма, включая кожу. Метронидазол взаимодействует с дезоксирибонуклеиновой кислотой клетки микроорганизмов, ингибируя синтез их нуклеиновых кислот, что ведет к гибели бактерий [http://www.reanimatolog.ru/fs_instr.php? >
В заявленном средстве клиндамицин, подавляя синтез белка бактерий в микробной ране, оказывает как бактериостатическое, так и бактерицидное действие. Он высокоактивен в отношении аэробных грамположительных и анаэробных микроорганизмов: стафилококки, грамотрицательные Haemophilus ducreyi; анаэробные: Actinomyces spp.; Bacteroides spp., Clostridium spp., и др. Клиндамицин характеризуется большим объемом распределения по жидкостям и тканям организма, но он не эффективен против возбудителя бешенства [http://ru.Wikipedia.org/wiki/клиндамицин]. Этот его недостаток компенсирует введенный в заявленную эмульсию рифампицин.
Включенный в эмульсию рифампицин — полусинтетический антибиотик, производный рифамицина, но с более широким антибактериальным спектром действия, оказывает бактериостатическое, а в высоких концентрациях — бактерицидное действие. Он хорошо проникает в ткани и жидкости организма, активен в отношении внутриклеточно и внеклеточно находящихся микроорганизмов. Особенно активен в отношении грамположительных микроорганизмов: Staphilococcus spp., в том числе Staphylococcus epidermidis и множественно устойчивых; Streptococcus spp., Clostridium spp., а также в отношении грамотрицательных микроорганизмов — Haemophilus [http://amt.allergist.ru/309_b.html], споро- и неспорообразующих анаэробов и микроаэрофильных грамположительных кокков, включая Peptostreptococcus spp., Bacteroides spp.; Fusobacterium spp. Применение его показано при инфицированных ранах и даже инфекции костей. Рифампицин оказывает вирулоцидное действие на вирус бешенства, подавляет развитие рабического энцефалита; в связи с этим его используют для комплексного лечения бешенства в инкубационном периоде [http://woman.winsov.ru/medicines/m1470.html], возникновение которого возможно при укушенных ранах, нанесенных больным животным.
Применение в заявленном средстве в качестве ингредиента серебряной воды обосновано тем, что она обладает антибактериальным действием. Серебряную воду применяют для изготовления дезинфицирующих растворов [патенты РФ №№2334681; 2414912; 2419439]. Использование в заявленном средстве воды с ионами серебра в концентрации 0,1-30 мг/л повышает антибактериальное действие заявленной эмульсии.
Наличие в составе заявленной эмульсии масла облепихового обусловлено его антимикробным, антиоксидантным и цитопротекторным действием. Оно уменьшает интенсивность свободнорадикальных процессов и защищает от повреждения клеточные и субклеточные мембраны благодаря наличию жирорастворимых биоантиоксидантов, стимулирует репаративные процессы в коже, ускоряет заживление поврежденных тканей и оказывает общеукрепляющее действие [www.webapteka.ru/drugbast/name 4539 html]. Однако высокая концентрация масла облепихового более 2% может приводить к раздражению кожи [Муравьева Д.А. Фармакогнозия. М., Медицина. 1981. С.161]. В заявленное средство масло облепиховое введено в максимальной терапевтической концентрации, но в недостаточном количестве для получения эмульсии. Поэтому в состав эмульсии для доведения должного объема масла дополнительно введено масло оливковое [Муравьева Д.А. Фармакогнозия с основными биохимическими лечебными веществами. М., Медицина. 1981. С.127-128]. В результате общая концентрация облепихового и оливкового масел обеспечивает получение заявленного средства в форме эмульсии.
Использованный в заявленном средстве крахмал придает эмульсии вязкость и легко отдает действующие вещества [Технология лекарственных форм. Том 1. Под редакцией Т.С.Кондратьевой. М., Медицина. 1991, С.228-230].
Присутствующее в заявленном средстве местно анестезирующее средство — лидокаина гидрохлорид, в сравнении с новокаином, действует быстрее, сильнее и продолжительнее. Применяют его в виде 1-2%, реже — 5% раствора [Машковский М.Д. Лекарственные средства. Пособие для врачей. Том 1. 14 издание. М., ООО «Новая волна». Изд. С.Б.Дувов. 2002. С.294].
Наличие в средстве тромболизина, получаемого из пуповины новорожденного, обусловлено тем, что он содержит фермент гиалуронидазу, увеличивающую проницаемость тканей и облегчающую движение жидкостей в межтканевых пространствах [Милиневский И.В., Милиневская Н.А., Никитина В.П., Батурина Н.П. Параметальное введение препарата тромболизин при лечении экссудативного среднего отита. Вестник Кузбасского научного центра. Выпуск №9 «Современные подходы к профилактике, диагностике, лечению церебро-васкулярных болезней». «Актуальные вопросы здравоохранения». Кемерово. 2009]. Такие свойства тромболизина способствуют ускорению прохождения действующих веществ в глубину тканей и их более быстрому воздействию на микрофлору. Тромболизин предлагают как биогенный стимулятор при лечении хронического трихомониаза (патент РФ №2154477).
Таким образом, наружное средство для лечения при ранах, загрязненных микрофлорой, выполнено в форме эмульсии, в которой более целенаправленное новое сочетание действующих веществ с остальными ингредиентами оказывает губительное воздействие практически на всю патогенную микрофлору, в частности, в укушенной ране, нанесенной млекопитающим животным. Эмульсия, в отличие от мази, лучше проходит в кожу через обильный волосяной покров, быстрее проникает и всасывается в ткани через рану. Разработанная эмульсия обеспечивает увеличение проницаемости тканей, ускорение движения жидкости и действующих веществ через межтканевые пространства в глубину тканей и более продолжительное локальное лечебное воздействие их, что снижает вероятность возникновения осложнений, повышая качество лечения. Изобретенное средство расширяет возможности выбора метода лечения больных, в частности, с мелкими повреждениями от укусов млекопитающими животными. Применение его возможно на месте происшествия, что ускоряет начало лечения, снижет частоту осложнений и создает экономический эффект.
Применение заявленного наружного средства возможно в экспериментальной медицине и в ветеринарии.
1. Наружное средство для лечения при ранах, загрязненных микрофлорой, включающее лидокаина гидрохлорид, масло облепиховое, тромболизин и воду, отличающееся тем, что содержит метронидазол, клиндамицин, рифампицин, масло оливковое, крахмал и серебряную воду при следующем соотношении компонентов:
| лидокаина гидрохлорид | 0,1-0,2% |
| тромболизин | 30-36% |
| метронидазол | 0,25-0,5% |
| клиндамицин | 0,3-0,45% |
| рифампицин | 0,45-0,6% |
| масло оливковое | 10% |
| масло облепиховое | 1,5-2,0% |
| крахмал | 5,1% |
| вода серебряная | до 100% |
2. Наружное средство по п.1, отличающееся тем, что концентрация ионов серебра в воде составляет 0,1-30 мг/л.
источник
На сегодняшний день единственный способ предупреждения развития бешенства у инфицированных людей — как можно более раннее применение после укуса антирабического иммуноглобулина и вакцина.
Антирабическая вакцина впервые разработана Пастером и в 1885 впервые использована у человека. Открытие Пастера представляло собой подлинный научный и технический переворот.
Антирабическая вакцина подверглась многим усовершенствованиям в течение последующих лет. технология производства вакцины значительно подвинулась вперед. Представляется целесообразным дальнейший поиск путей усовершенствования технологии производства вакцины, для уменьшения процента осложнений и уменьшения ее стоимости.
В литературе имеются сообщения о случаях заболевания людей бешенством, несмотря на своевременное и правильное применение антирабического иммуноглобулина и вакцины.
По данным А.Г. Кравченко с соавт. (1981) при массивном заражении вирусом бешенства даже увеличение кратности введения вакцины с предварительным введением большой дозы гамма-глобулина не дает полной гарантии предупреждения летального исхода.
По мнению экспертов по бешенству (1994) в этих условиях дополнительную роль могут сыграть химиотерапевтические препараты, способные подавлять репродукцию вируса и препятствовать проникновению его в центральную нервную систему. Необходим поиск альтернативных специфических и неспецифических препаратов для профилактики бешенства.
В течение последних лет проводится активный поиск веществ, подавляющих размножение вируса бешенства. Эффективными in vivo и in vitro оказались рифампицин и линкомицин.
Постановлением Фармакокомитета МЗ СССР от 1988 г. разрешено медицинское применение рифампицина и линкомицина в качестве противовирусного средства для протективного комплексного лечения бешенства в инкубационном периоде.
В Белорусском НИИ эпидемиологии и микробиологии проводится разработка новых подходов к постэкспозиционному системному и локальному лечению бешенства, как нейровирусной и раневой инфекции. В разных модификациях эксперимента было доказано, что рифампицин обладают выраженным антивирусным действием. Под влиянием рифампицина достоверно снижалась (на 2-3 порядка) репродукция вируса и накопление его в ЦНС. Рифампицин и линкомицин применяли парентерально, перорально и использовали для антивирусной обработки укушенных ран у белых мышей и крыс. В ходе эксперимента установлено, что применение препаратов, (линкомицин, рифампицин) для подавления вируса бешенства в воротах инфекции (ранах), приводит к достоверному повышению выживаемости инфицированных животных на 30-60% без применения для этих целей антирабического иммуноглобулина.
С эпидемической точки зрения укушенная рана является мощным резервуаром вируса бешенства. Теоретическое обоснование местной обработки раны связано с идеей механического удаления или разрушения вируса у входных ворот инфекции. Именно поэтому особенно важно удалить вирус с места инфицирования или нейтрализовать его с помощью антивирусного вещества. Если удастся удалить хотя бы часть вируса, то это несомненно полезно: удлиняется инкубационный период и обеспечивается эффективность специфического лечения.
Ожидаемая продолжительность инкубационного периода составляет основу системы разделения укушенных ран на категории повреждений и назначения антирабической иммунизации.
Как образно пишет М.А. Селимов, после введения антирабической вакцины возникает соревнование по бегу, в котором участвует вирус и вакцина. Если дистанция короткая (короткий инкубационный период), то к «финишу» первым приходит вирус и возникает заболевание, если дистанция длинная (длинный инкубационный период), то раньше создается невосприимчивость к бешенству и человек спасен. Таким образом, надо стремиться к более раннему началу антирабической вакцинации, и принятию мер для уменьшения количества вируса в ране и предотвращении его диссеминации.
Приглашаем подписаться на наш канал в Яндекс Дзен
источник
Бешенство– острое инфекционное заболевание зоонозной природы, протекающие с поражением нервной системы и заканчивающееся летальным исходом.
Этиология.Возбудителем является вирус бешенства, относящий к родуLyssavirusсемействаRhabdoviridae.Вирионы имеют характерную пулевидную форму, размеры – от 90170 до 110200 нм, содержат однонитевую РНК.
Вирус бешенства устойчив к низким температурам и в замороженном состоянии сохраняет жизнеспособность до 750 дней. Температура 60С инактивирует возбудителя в течение 15 мин, кипячение – в течение 2 мин. Вирус чувствителен к высушиванию, ультрафиолетовым и прямым солнечным лучам. Быстро погибает под влиянием дезинфицирующих растворов хлорамина, этилового спирта, ацетона.
Источник инфекции. В природе вирус бешенства сохраняется в популяциях диких хищных животных (лис, енотовидных собак, волков, енотов, скунсов, мангустов, летучих мышей и др.). Основной резервуар вируса – лисы (на их долю приходится от 40 до 80% всех случаев бешенства). Они же становятся и первыми жертвами заболевания, что связано с усилением вирулентных свойств вируса в результате длительной циркуляции в популяции этих животных.
Серьезную угрозу представляют серые волки, которые при заболевании бешенством способны наносить человеку глубокие и обширные раны в области головы (скальпирование), шеи, кистей рук. Несмотря на широкий круг диких животных, поддерживающих циркуляцию вируса бешенства, опасность для человека представляют домашние животные, заражающиеся в результате контакта с дикими. Имеются сведения о бешенстве собак, кошек, буйволов, ослов, верблюдов, крупного рогатого скота, свиней, овец, коз. Домашним животным – собакам, кошкам, крупному рогатому скоту бешенство передается в основном лисами. И хотя коровы в 10 тысяч раз, а кошки в 100 тысяч раз более устойчивы к вирусу бешенства, по сравнению с лисами, укус бешенной лисицы почти всегда приводит к заболеванию пострадавшего животного. Среди домашних животных наибольшую угрозу представляют плотоядные виды: кошки и собаки. При скоплении собак (в основном бродячих) могут возникать антропургические очаги бешенства.
У собак и кошек бешенство протекает в двух формах – буйной и тихой. Больное буйной формой животное становится агрессивным, прячется по углам, часто меняет место обитания, убегает из дома, грызет несъедобные предметы. Его голос сипнет или совсем пропадает. Тихая форма бешенства слабо проявляется: больное животное нетипично смирное, нередко подкрадывается к человеку и кусает его.
Животные – источники вируса бешенства выделяют вирус со слюной в последние дни инкубационного периода (за 7 дней до начала клинических проявлений болезни) и на протяжении всего периода заболевания, вплоть до их гибели. Летучие мыши в течение многих месяцев могут быть вирусоносителями и способны сохранять вирус бешенства без развития клинических проявлений.
Инкубационный период– чаще всего находится в пределах 7–100 дней, но описаны случаи заболевания бешенством с инкубационным периодом более года и даже – более 2–3-х лет.
Механизм заражения– контактный.
Пути и факторы передачи.В природных условиях возбудитель бешенства циркулирует между животными-хозяевами благодаря эволюционно обусловленной адаптации его к переходу из организма животного-донора в организм животного-реципиента при непосредственном их контакте – через укус, обусловленный пищевыми связями. От больных животных вирус выделяется со слюной и передается человеку прямым контактом в результате укуса или ослюнения поврежденных кожных покровов или наружных слизистых оболочек. Реже наблюдается заражение во время снятия шкур с больных животных. Возможна аэрозольная передача возбудителя в пещерах, где гнездится большое количество инфицированных вирусом бешенства летучих мышей.
Восприимчивость и иммунитет.Исход заражения вирусом бешенства зависит от вида больного животного, нанесшего укусы, дозы попавшего в рану возбудителя, тяжести и локализации укусов. Укусы диких зверей более опасны, чем укусы домашних животных, потому что звери обычно наносят более глубокие укусы и в их слюне есть вещества, усиливающие проницаемость тканей человека для вируса. Особенно опасны укусы в области головы, шеи и кончиков пальцев рук. Чем тяжелее укусы, тем чаще развивается бешенство. Постинфекционный иммунитет при бешенстве не изучен, так как случаев выздоровления от этой инфекции не наблюдается. Вакцинные варианты вируса бешенства обладают выраженными антигенными свойствами и вызывают выработку напряженного иммунитета у вакцинированных лиц.
Проявления эпидемического процесса.Бешенство распространено практически по всему земному шару. Наличие природных очагов, поддерживаемых плотоядными животными, представляет постоянную угрозу здоровью человека во всех регионах мира, в особенности таких неблагополучных по бешенству как Африка, Азия и Южная Америка. Строгие меры по регуляции численности диких и упорной вакцинации домашних животных позволили ликвидировать бешенство в Швеции, Финляндии, Испании, Швейцарии. Жесткий контроль за ввозом животных сделал свободными от бешенства такие государства как Англия, Австралия, Япония.
Современная эпизоотическая обстановка по бешенству в Беларуси характеризуется снижением роли собак, как источников инфекции, и значительным распространением заболевания среди диких плотоядных, особенно, лисиц и енотовидных собак. Наиболее неблагополучными по бешенству являются Витебская, Минская и Могилевская области. Наибольшее число случаев заболевания диких плотоядных животных приходится на зимне-весеннее время. Это связано с увеличением контактов между животными в период гона, что способствует их взаимному перезаражению. Второй подъем заболеваемости приходится на октябрь-ноябрь и связан с борьбой подросшего молодняка за территорию обитания и кормовые угодья. Среди сельскохозяйственных животных заболевания бешенством отмечаются в весенне-летнее время. В это время животные выводятся на пастбище, где увеличивается вероятность контакта с инфицированными дикими животными.
Заболевания бешенством людей в Беларуси наблюдаются в виде единичных случаев и не каждый год. Территории риска– в структуре заболевших превалируют сельские жители (до 75–80%).Время риска– большинство заболеваний возникает в летне-осеннее время, что связано с большей частотой контактов с бродячими собаками, кошками и дикими животными.Группы риска– преимущественно болеют мужчины.
Факторы риска. Укусы, нанесенные бешенными, подозрительными на бешенство или неизвестными животными, наличие бродячих животных, занятие охотой на животных на территориях, неблагополучных по бешенству.
Профилактика.Профилактические мероприятия должны быть направлены на ликвидацию бешенства среди диких животных (регулирование численности диких животных; выявление эпизоотий среди диких животных; уничтожение хищных животных; охрана домашних животных от укусов их дикими животными). О всех павших животных необходимо немедленно сообщать ветеринарному или медицинскому работнику. Больные бешенством хищники (особенно, лисы) часто не прячутся от человека, забегают в населенные пункты. После любого контакта с ними нужно немедленно обратиться за медицинской помощью.
Важное значение имеют мероприятия по предупреждению бешенства среди домашних животных, прежде всего собак. Домашних и служебных собак следует: обязательно зарегистрировать; содержать изолированно от своего жилья, лучше на привязи; выводить их на улицу в намордниках, на поводке; ежегодно прививать против бешенства; при каких-либо изменениях в их поведении следует немедленно обратиться к ветеринарному врачу.
Нужно постоянно отлавливать бродячих собак и кошек. Отдельным профессиональным группам населения (собаколовы, охотники, ветеринары, зоотехники и т.д.) целесообразно проведение профилактической вакцинации против бешенства. Для вакцинации используются антирабические культуральные инактивированные вакцины.
Противоэпидемические мероприятия– таблица 38.
Противоэпидемические мероприятия в очагах бешенства
источник
Рифампицин — полусинтетический антибиотик широкого спектра действия. Бактерицидное действие рифампицина основано на селективном ингибировании ДНК-зависимой РНК-полимеразы в микробной клетке. Активен в отношении микобактерий туберкулеза и лепры, влияет на грамположительные (особенно стафилококки) и грамотрицательные (менингококки, гонококки) микроорганизмы. Менее активен в отношении грамотрицательных бактерий. Относится к противотуберкулезным средствам первого ряда. Ввиду быстрого развития резистентности микроорганизмов к рифампицину при нетуберкулезных заболеваниях его применение ограничивается обычно случаями, резистентными к другим антибиотикам.
Рифампицин хорошо абсорбируется в пищеварительном тракте, проникает в каверны, костную ткань и др. Максимальная концентрация его в плазме крови наблюдается через 2–2,5 ч после приема внутрь. Терапевтическая концентрация поддерживается 8–12 ч (для высокочувствительных микроорганизмов — 24 ч). Около 25% рифампицина метаболизируется в организме с образованием неактивных метаболитов. Бо`льшая часть препарата выводится с желчью, незначительная часть — с мочой, в небольшом количестве проникает в грудное молоко. Незначительно проникает в СМЖ.
Туберкулез легких и внелегочной локализации (основное показание); назначают также при различных формах лепры, заболеваниях органов дыхания (бронхит, пневмония), вызванных полирезистентными стафилококками, при остеомиелите, инфекциях мочевых и желчных путей, острой гонорее, других заболеваниях, вызванных возбудителями, чувствительными к рифампицину.
Рифампицин обладает вирицидным эффектом в отношении вируса бешенства, тормозит развитие рабического энцефалита, в связи с чем его применяют в комплексном лечении бешенства в инкубационный период.
Внутрь натощак за 0,5–1 ч до еды.
При лечении туберкулеза средняя суточная доза рифампицина для взрослых внутрь составляет 0,45 г (1 раз в сутки). У больных, масса тела которых более 50 кг, суточная доза может быть повышена до 0,6 г.
Общая продолжительность лечения рифампицином обусловлена характером заболевания и эффективностью терапии и может длиться до 1 года.
Средняя суточная доза внутрь для детей старше 3 лет равна 10 мг/кг (но не более 0,45 г/ сут). При плохой переносимости рифампицина суточная доза может быть разделена на 2 приема.
При лепре рифампицин применяют по 2 схемам: 1) суточную дозу (0,3–0,45 г) принимают в 1 прием, а при плохой переносимости — в 2 приема. Длительность лечения — 3–6 мес, курсы повторяют с интервалом в 1 мес; 2) на фоне комбинированной терапии назначают суточную дозу, равную 0,45 г, в 2–3 приема в течение 2–3 нед с интервалом 2–3 мес на протяжении 1–2 лет (или в такой же дозе 2–3 раза в неделю в течение 6 мес).
При инфекциях нетуберкулезного происхождения взрослым назначают внутрь по 0,45–0,9 г/сут, а детям по 8–10 мг/кг — в 2–3 приема.
При острой гонорее назначают однократно внутрь в дозе 0,9 г/сут или в течение 1–2 дней.
Для профилактики бешенства взрослым назначают внутрь по 0,45–0,6 г/сут. При тяжелых ситуациях (укушенных ранах в области головы, кистей рук) применяют по 0,9 г/сут. Детям до 12 лет назначают в дозе 8–10 мг/кг/сут. Суточную дозу распределяют на 2–3 приема при длительности лечения 5–7 дней. Лечение бешенства проводят параллельно с активной иммунизацией.
При в/в введении суточная доза для взрослых составляет 0,45 г, при тяжелых, быстро прогрессирующих формах туберкулеза — 0,6 г, вводится в один прием. Длительность в/в введения зависит от переносимости и составляет 1 мес и более (с последующим переходом на пероральный прием). При инфекциях нетуберкулезной этиологии суточная доза — 0,3–0,9 г (максимальная — 1,2 г/сут). Суточную дозу делят на 2–3 введения. Продолжительность лечения устанавливается индивидуально, зависит от эффективности и может составлять 7–10 дней.
Период беременности, гепатит, желтуха, заболевания почек со снижением выделительной функции, повышенная чувствительность к рифампицину, детям грудного возраста.
Возможны аллергические реакции, диспептические явления, дисфункция печени и поджелудочной железы.
Из-за быстрого развития резистентности микроорганизмов к рифампицину при нетуберкулезных заболеваниях его назначают лишь в случае неэффективности других антибиотиков. Применение при туберкулезе одного только рифампицина часто приводит к развитию устойчивости к нему микобактерий, поэтому его следует сочетать со стрептомицином, этамбутолом, изониазидом и другими противотуберкулезными средствами.
Применение рифампицина требует строгого врачебного контроля. При длительном приеме рифампицина необходимо периодически проводить исследование состава периферической крови (возможно развитие лейкопении) и функции печени.
Рифампицин, особенно в начале применения, окрашивает мочу, мокроту, слезную жидкость в красновато-оранжевый цвет.
Рифампицин снижает активность непрямых антикоагулянтов, пероральных гипогликемических препаратов.
источник
| Категория (тип раны) | Тип контакта с животным, подозреваемым на бешенство, или с подтвержденным бешенством | Действия, которые требуется выполнить |
| Прикосновение к животному, кормление животного, но отсутствие раны. | Никаких, если имеется достоверная история случая. | |
| П | Повреждение непокрытой кожи, небольшие царапины или ссадины без кровотечения, ослюнение поврежденной кожи. | Немедленно ввести вакцину. Вакцинацию прекращают, если животное остается здоровым в течение 10 суток наблюдения или животное было умерщвлено, но результаты его лабораторного обследования показали отрицательный результат. |
| Ш | Однократные или многократные трансдермальные укусы или царапины при контакте со слюной (ослюнение). | Немедленно ввести вакцину и иммуноглобулины против бешенства. Вакцинацию прекращают, если животное остается здоровым в течение 10 суток наблюдения, или животное было умерщвлено, но результаты его лабораторного обследования показали отрицательный результат. |
Осложнения на введение вакцины протекают с признаками поражения центральной и периферической нервной системы, желудочно-кишечными нарушениями. Возможны анафилактические явления.
Противопоказания:
1. Постэкспозиционная иммунизация: поскольку бешенство* является смертельным заболеванием, для иммунизации противопоказаний нет.
2. Предэкспозиционная профилактическая иммунизация: •Лица, имеющие серьезные гипертензивные заболевания. •Для лиц с повышенной температурой, а также с острыми или хроническими заболеваниями, вакцинацию рекомендуется отложить. •Лица, у которых некоторые компоненты вакцины вызывают раздражения.
Меры предосторожности:
•1. Не вводить вакцину внутривенно.
•2. После разведения жидкая вакцина должна вводиться как можно быстрее.
•3. Вакцина и антирабический иммуноглобулин не должны вводиться одним шприцем в одном месте инъекции.
•4. Перед введением необходимо тщательно проверить упаковку, внешний вид, маркировкуи срок годности.
Беременность и лактация: Вакцина не была предметом испытаний на тератогенность у животных.
•В случае постэкспозиционной вакцинации по причине серьезности заболевания беременность не является противопоказанием для вакцинации.
•Ввиду отсутствия данных предэкспозиционную вакцинацию рекомендовано отложить.
•Общим правилом является то, что женщине в период беременности и лактации, до вакцинации рекомендовано проконсультироваться у врача о возможности применения вакцины.
Фармацевтические взаимодействия: В случаях применения кортикостероидов и и иммунных ингибиторов они могут повлиятъ-на^выработку-антител, а это приведет к нарушению иммунизации. Таким образом, такие пациенты должны пройти тест на наличие антител в период со 2-й по 4-ю неделю после последней вакцинации.
Упаковка: В (одной картонной упаковке находятся пять стеклянных флаконов с лиофилизированной вакциной, одна доза на флакон, и пять ампул, содержащих по 0.5 мл растворителя. Стерильно. Срок годности 36 месяцев.
Хранение: Хранить и транспортировать при температурах +2°С — +8°С в недоступном для детей месте. Защищать от света. Не замораживать. Использовать сразу после растворения. Лицензия на продукт: 320043090.
Предприятие-производитель: Liaoning Cheng Da Biotechnology Co., Ltd. Лиаонинг Ченг Да Биотехнолоджи Лтд. Адрес: № 1 Синъфан Стрит, новый район Хунънань, город Шеньян, Китай.
Антирабические иммуноглобулины.
Наряду с вакцинами при тяжелых повреждениях применяется антирабический иммуноглобулин гомологичный и гетерологичный. Гомологичный иммуноглобулин готовится из плазмы доноров, вакцинированных антирабическими вакцинами. Гетерологичный иммуноглобулин получают из сыворотки крови гипериммунизированных лошадей. Введение гетерологичных препаратов начинают с постановки проб на чувствительность, т.е. 0,1 мл разведенного 1 : 100 препарата внутрикожно, через 20 минут при отрицательной реакции (диаметр инфильтрата не превышает 1,0 см) вводят 0,7 мл такого же препарата подкожно и через 30 минут при отсутствии общей реакции вводят оставшуюся дозу препарата, который вводят дробно, в 3 приема с интервалом 15 минут. Рекомендуется инфильтрировать препарат вокруг раны и в глубину ее. Доза препарата рассчитывается в соответствии с весом пациента: 40 МЕ на 1 кг массы тела для гетерологичного препарата и 20 МЕ на 1 кг массы тела для гомологичного препарата.
Согласно методическим рекомендациям БелНИИЭМ от 27 июля 1998г. № 43-9804 «Применение рифампицина для постэкспозиционного комплексного лечения бешенства» рифампицин как антивирусное средство рекомендуется применять на фоне активно – пассивной иммунизации при: всех тяжелых укусах, нанесенных как дикими, так и домашними животными, подозрительными на бешенство; всех укусах, царапинах, ослюнении кожи и слизистых явно бешеными или подозрительными на бешенство и неизвестными животными; ранении предметами, загрязненными слюной или мозгом бешеных животных; укусах неизвестными дикими грызунами в местностях, неблагополучных по бешенству; явном ослюнениислизистых или повреждении кожи больным бешенством человеком; запоздалом обращении пострадавших за антирабической помощью, если укус был не спровоцирован, а животное убежало. Установлено, что совместное применение рифампицина с антирабическим гамма – глобулином усиливает действие последнего. Введение рифампицина приводит к увеличению к увеличению инкубационного периода в среднем а 2 раза, что позволяет более эффективно использовать антирабическую вакцину.
Вакцина антирабическая культуральная концентрированная очищенную . инактивированная сухая (КОКАВ). Препарат представляет собой ослабленный вирус бешенства (вакцинный штамм «Внуково-32», выращиваемый в первичной культуре клеток почек сирийских хомяков), инактивированный УФ-лучами и формальдегидом, активность не менее 2,5 МЕ. Вакцина содержит не более 200 мкг специфического белка в 1 дозе, общего белка — от 4,7 мг до 5,0 мг и бычьего сывороточного альбумина — не более 0,5 мкг/дозу. Стабилизатор — сахароза. Разовая доза составляет 1,0 мл.
Дата добавления: 2016-11-23 ; просмотров: 199 | Нарушение авторских прав
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В высоких дозировках Рифампицин действует на менингококки и гонококки, клебсиеллу и кишечную палочку, протей, возбудителя коклюша, бациллы сибирской язвы и туляремии. На этих возбудителей он действует даже при их устойчивости к другим лекарственным средствам (например, на туберкулезную палочку, устойчивую к Стрептомицину, Изониазиду и ПАСКу, или Парааминобензойной кислоте).
Синегнойная палочка к препарату не чувствительна.
Рифампицин действует на микроорганизмы как внутри клетки, так и вне ее, особенно хорошо – на быстро размножающиеся активные возбудители. Препарат всасывается в пищеварительном тракте хорошо, и максимальная концентрация в крови достигается после приема внутрь через 2 часа, а при внутривенном введении – уже к концу капельного вливания.
Препарат проникает во многие жидкости и ткани: в легкие (в том числе в плевральную жидкость), в каверны (полости в легком при туберкулезе), в мокроту, в отделяемое из носа, в слюну, в костную ткань, в печень и почки.
В спинномозговую жидкость, через гематоэнцефалический барьер Рифампицин проникает только при менингите.
В почках и печени отмечается наибольшая концентрация лекарственного средства.
Выделяется из организма с мочой и калом. В небольшом количестве выделяется со слезами, мокротой, потом, грудным молоком, окрашивая их при этом в красновато-оранжевый цвет.
Антибиотик имеет вид кристаллического порошка красно-кирпичного цвета. В воде практически не растворяется, плохо растворяется в спирте. Чувствителен к воздействию света, кислорода и влаги.
- Таблетки по 150, 300, 450, 600 мг по 30-100 шт. в упаковке;
- Капсулы по 150, 300, 450, 600 мг по 20, 30, 100 шт. в упаковке;
- Капсулы для детей по 50 мг – 30 шт. в упаковке;
- Порошок для приготовления раствора для внутривенного введения в ампулах по 150 мг – 10 ампул в упаковке;
- Ушные капли с Рифампицином Отофа (в 1 мл – 26 мг Рифампицина) – во флакончиках по 10 мл.
Свечи с Рифампицином могут быть приготовлены в аптеке по рецепту врача; фабричным способом суппозитории не выпускаются.
- Индивидуальная непереносимость (в том числе других производных Рифамицина);
- желтуха (инфекционный гепатит и механическая желтуха);
- почечная недостаточность;
- печеночная недостаточность;
- беременность;
- детский грудничковый возраст.
Для внутривенного введения Рифампицина противопоказаниями являются:
- Со стороны пищеварительных органов:снижение аппетита, боль в животе, рвота, тошнота, понос; эрозивный гастрит; псевдомембранозный колит; молочница ротовой полости; гепатит с повышением активности печеночных ферментов и уровня билирубина; воспаление поджелудочной железы (панкреатит).
- Со стороны нервной системы: головные боли, нарушение зрения, атаксия (нарушение походки) и дезориентация в пространстве.
- Со стороны сердечно-сосудистой системы: снижение кровяного давления (при превышении скорости введения препарата в вену), флебит (воспаление вен) при длительном курсе внутривенного вливания препарата.
- Со стороны крови и органов кроветворения: снижение числа тромбоцитов; снижение числа белых кровяных телец в крови (лейкопения); гемолитическая анемия (малокровие за счет разрушения эритроцитов); кровотечения; тромбоцитопеническая пурпура (кровоизлияния на коже за счет снижения числа тромбоцитов).
- Со стороны мочеполовой системы: воспаление почек, нарушение менструального цикла, острая почечная недостаточность.
- Аллергические реакции:высыпания по типу крапивницы, кожный зуд, бронхоспазм, слезотечение; повышение числа эозинофилов в крови; повышение температуры; отек подкожной клетчатки и кожи.
- Прочие эффекты:боли в суставах, мышечная слабость, гриппоподобный синдром, герпетические высыпания. Рифампицин может окрашивать в красно-оранжевый цвет выделения организма (мочу, слюну, слезы, мокроту, носовую слизь) и мягкие контактные линзы.
Риск возникновения побочных реакций возрастает при одновременном применении Рифампицина с Изониазидом и другими препаратами с токсическим действием на печень; при наличии алкоголизма у пациента; при длительном применении.
Рифампицин может применяться внутрь и вводиться внутривенно. Внутрь принимают таблетки или капсулы за 30-60 мин. до приема пищи.
Для внутривенного введения готовят раствор: в ампулу с порошком вводится вода для инъекций (2,5 мл); ампулу встряхивают до полного растворения порошка; полученный раствор из ампулы вводят в 125 мл 5% раствора глюкозы. Скорость введения препарата в вену – 60-80 капель в 1 мин.
Свечи (ректальные суппозитории) с Рифампицином вводят на ночь в прямую кишку.
Ушные капли Отофа закапывают в ухо (в положении пациента сидя), слегка оттянув для этого ушную раковину вверх и кзади. Флакон с каплями перед закапыванием следует погреть в руке.
Рифампицин может вводиться в виде ингаляции и внутрь полости (в каверну или в плевральную полость).
Нередко Рифампицин применяется в виде компрессов или мази в смеси с Димексидом (см. пункт 6).
Способ введения препарата определяет врач. Ежедневный прием препарата переносится пациентами легче, чем прерывистый режим приема (2-3 дня в неделю). При развитии побочного явления в виде гриппоподобного синдрома переходят на ежедневный прием (доза увеличивается постепенно). Внутривенное введение при первой же возможности следует заменить внутренним приемом (из-за риска развития флебита).
Во время лечения Рифампицином необходимо исключить употребление алкоголя. В случае необходимости применения антацидов (препаратов, понижающих кислотность содержимого желудка), а также ПАСКа следует принимать эти лекарства после Рифампицина через 4 и более часов.
При длительном применении Рифампицина следует проводить лабораторный контроль функции печени и почек (на первом месяце 2 раза, затем 1 р. в месяц).
Дозировка
При туберкулезе суточная средняя доза равна 450 мг взрослым (внутрь и внутривенно в 1 прием). Доза может быть увеличена до 600 мг. Высшая суточная доза взрослым пациентам – 1,2 г (1200 мг). Врач определяет длительность лечебного курса в зависимости от формы туберкулеза, тяжести течения и динамических изменений в процессе лечения. Длительность применения иногда достигает 1 года. Во время курса лечения следует проверять чувствительность возбудителя к Рифампицину.
При лепре (проказе) суточная доза равна 300-450 мг в 1 или 2 приема. Курс длится от 3 до 6 месяцев. Повторные курсы можно проводить с интервалом в 1 месяц. Альтернативные схемы лечения лепры:
а) суточная доза 450 мг, поделенная на 2-3 приема, назначается на 2-3 недели; курсы лечения с перерывами на 2-3 месяца проводят в течение 1-2 лет;
б) та же доза 3 дня в неделю на протяжении 6 месяцев.
При нетуберкулезных инфекциях (в случае отсутствия эффекта от других антибиотиков) суточная доза Рифампицина для взрослых пациентов равна 450-900 мг; она делится на 2-3 приема внутрь; 300-900 мг – при внутривенном введении (2-3 вливания в сутки). Продолжительность курса лечения определяет врач, обычно она равна 7-10 дням.
При острой гонорее Рифампицин назначается в суточной дозе 900 мг внутрь в 1 прием в течение 1 -2 дней.
При профилактическом курсе против бешенства внутрь назначают 450-600 мг, эту дозу можно делить на 2-3 приема. При тяжелом повреждении (укусы в голову, лицо, кисти рук) применяют дозу 900 мг в сутки. Курс профилактического лечения длится 5-7 дней. Рифампицин принимают одновременно с прививками против бешенства.
При бруцеллезе взрослым назначается внутрь 900 мг на протяжении 45 дней.
Профилактический курс лечения при менингококковой инфекции Рифампицином проводится за 2 дня по 600 мг 2 р. в день через 12 часов.
При хронических и острых отитах ушные капли Отофа назначают взрослым по 5 капель 3 р. в день; или дважды в день в наружный слуховой проход на несколько минут вводят турунду, смоченную в растворе капель. Курс лечения не превышает 7-10 дней.
Рифампицин для лечения новорожденных и недоношенных детей назначается только при возникновении крайней необходимости и одновременно с витамином К (для профилактики кровоточивости).
При туберкулезе новорожденным и детям до 3 лет суточная доза рассчитывается по 10 мг/кг, но не больше 450 мг. Детям с 3 до 12 лет назначается по 10-20 мг/кг в сутки, но не выше 450 мг. Детям старше 12 лет суточная доза составляет 20 мг/кг, не превышая 600 мг. Продолжительность курса лечения определяется врачом в зависимости от эффективности лечения (может длиться от 6 мес. до года и дольше).
Суточную дозу можно разделять на 2 приема. При назначении препарата детям, которые не могут проглотить целиком капсулу, ее содержимое можно смешать с яблочным пюре или с желе.
Для лечения лепры детям применяют Рифампицин по 10 мг/кг 1 раз в месяц (одновременно с Клофазимином и Дапсоном) на протяжении 2 и более лет.
При нетуберкулезных инфекциях суточная доза детям составляет 8-10 мг/кг веса ребенка и делится на 2-3 приема. Курс лечения 7-10 дней.
При профилактическом лечении менингококковой инфекции применяется разовая доза для новорожденных – по 5 мг/кг, остальным детям – 10 мг/кг. Принимать препарат следует 2 р./с (через 12 часов) в течение 2 дней.
При проведении профилактического курса против бешенства суточная доза из расчета 8-10 мг/кг делится на 2-3 приема. Лечение (одновременно с прививками) длится 5-7 дней.
Капли с Рифампицином Отофа закапывают детям в наружный слуховой проход по 3 капли 3 р. в день; или турунду, смоченную раствором капель, вводят в слуховой проход 2 р. в день на несколько минут. Курс лечения 7-10 дней.
В первый триместр беременности применение Рифампицина противопоказано. В последующие сроки беременности допустимо назначение Рифампицина при условии превышения пользы для матери над риском для плода. В исследованиях на животных Рифампицин вызывал врожденные дефекты развития в виде расщелины позвоночника, расщелины неба и верхней губы.
Препарат способен проникать через барьер плаценты: в крови новорожденного концентрация препарата равна при рождении 33% от концентрации в крови матери. Рифампицин, полученный беременной в последние недели перед родами, может вызвать кровотечение у матери и новорожденного.
Рифампицин проникает в грудное молоко. И, хотя доза препарата в молоке составляет всего 1% от дозы матери, и не зарегистрировано неблагоприятных эффектов у ребенка, все же на время лечения матери следует прекратить грудное вскармливание.
Женщины в детородном возрасте, получающие курс лечения Рифампицином, должны применять надежную негормональную контрацепцию на весь период лечения.

Димексид – препарат для наружного применения, обладающий противовоспалительным, антисептическим и обезболивающим действием. Он способен растворять и вводить глубоко в ткани многие лекарственные средства (Рифампицин в том числе). Димексид, кроме того, повышает чувствительность возбудителей к антибактериальным препаратам (в том числе к Рифампицину).
Выпускается препарат в виде концентрата для приготовления раствора. Обычно Димексид применяется в виде 20-25-30% раствора (то есть разбавленный водой в соотношениях 1:3 – 1:4 – 1:5).
Для компресса к разбавленному раствору Димексида добавляют приготовленный из ампулы раствор Рифампицина (дозу назначает врач), смачивают марлевую салфетку, слегка отжимают ее и накладывают на указанный врачом участок. Сверху салфетку накрывают полиэтиленовой пленкой и фиксируют компресс бинтом. Компресс накладывают на 20-30 мин. 1 раз в сутки.
Перед применением таких компрессов следует проверить чувствительность к Димексиду. Для этого смачивают в растворе препарата ватный тампон и наносят его на кожу. Появление покраснения и выраженного кожного зуда указывают на повышенную чувствительность к препарату и, следовательно, наложение компресса следует отменить.
Поскольку и Рифампицин, и Димексид имеют собственные противопоказания, лечение компрессами должно проводиться только по назначению врача. С осторожностью надо применять компрессы с Димексидом детям и старикам, а также резко ослабленным больным.
Кроме компрессов, Рифампицин в сочетании с Димексидом может использоваться в виде мази. Готовят ее так: 1,2 г Рифампицина и 20 мл неразбавленного Димексида смешивают с 80 г вазелина или даже детского крема. Применяют по назначению врача.
Подробнее о препарате Димексид
- Рифампицин снижает эффективность таблетированных непрямых антикоагулянтов (препаратов, снижающих свертываемость крови), таблетированных сахароснижающих лекарственных средств, Теофиллина, препаратов наперстянки, Дизопирамида, Верапамила, Эналаприла, Хинидина, Хлорамфеникола, Мексилетина, Дапсона, глюкокортикостероидов, Циметидина, противогрибковых препаратов, гормональных контрацептивных средств, бета-адреноблокаторов, Циклоспорина, бензодиазепинов, Гексобарбитала, Нортриптилина, Диазепама, половых гормонов, Бисопролола, Нифедипина, сердечных гликозидов, Галоперидола, Дилтиазема, Азатиоприна, Тироксина, Флувастатина. С учетом этого необходима коррекция дозировок этих препаратов на фоне приема Рифампицина и после его отмены.
- Антациды, Кетоконазол, ПАСК, опиаты снижают всасывание и активность Рифампицина.
- Нежелательно назначать Рифампицин ВИЧ-инфицированным пациентам совместно с Индинавиром, Нельфинавиром, так как их концентрации в крови снижаются.
- Концентрацию Рифампицина в крови повышают Бисептол и Пробенецид при совместном их назначении.
- Комбинированное применение Рифампицина с Пиразинамидом или Изониазидом повышает риск развития токсического воздействия на печень, возникновения лейкопении.

Есть отзывы и об отсутствии побочных явлений на фоне приема гепатопротекторов.
Многих пациентов пугает красная окраска выделений (мочи, слез, слюны и т.д.).
Отзывов об отсутствии лечебного эффекта Рифампицина нет.
Цена в России:
- Капсулы по 150 мг – от 13 до 63 руб. (в зависимости от фирмы-производителя, количества капсул и города).
- Ампулы с порошком для инъекций по 150 мг – от 595 до 801 руб. (в зависимости от фирмы-производителя, количества капсул и города).
- Ушные капли Отофа 10 мл – от 200 руб.
Цена в Украине: Капсулы по 150 мг – 9 -12 грн. за 10 капсул.
Рифампицин отпускается в аптеке по рецептам.
источник