Бешенство (от лат. рабиес; устар. гидрофобия или водобоязнь) – это название смертельно опасного инфекционного заболевания, вызванного попаданием в организм человека вируса бешенства (rabies virus).
Переносчиками его являются животные-носители, которые заражают человека при укусе, царапании или ослюнении (инфекция содержится в слюне). В старину считалось, что заболевший человек одержим нечистой силой, бесами. Отсюда и происхождение названия «бешенство».
Ежегодно в мире от заражения вирусом бешенства умирает около 50 000 человек.
Дикие животные, которые могут стать переносчиками бешенства:
Носителями вируса могут стать также домашние животные:
- собаки;
- кошки;
- животные сельскохозяйственного типа.
Имеется теоретическая вероятность передачи вируса от человека к человеку через укус (не подтверждено).
Вирус проникает в тело с попаданием слюны животного в рану или любую другую царапину на коже (реже – на слизистую оболочку глаз или рта) и по близлежащим мышечным волокнам внедряется в нервную ткань.
Он достигает следующих отделов человеческого организма, нарушая их работу:
- слюнные железы;
- нервные клетки;
- кора головного мозга;
- гиппокамп;
- бульбарные центры;
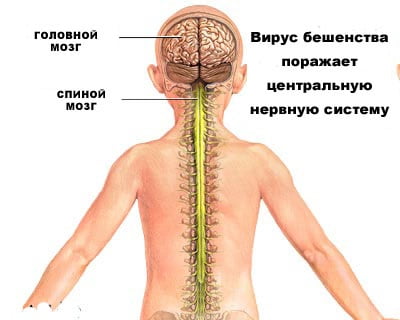
- спинной мозг.
Тело вируса неустойчиво к условиям высоких температур (выше 56° C) и плохо переносит попадание ультрафиолетовых лучей, но игнорирует воздействие антибиотиков. Однако организм человека – идеальная среда для его размножения.
Нервные волокна выступают площадкой для дальнейшего деления вируса и его продвижения (проходит через аксоны, образуя тельца Бабеша-Негри). Он оканчивает свой путь в коре головного и центрах спинного мозга, приводя к менингоэнцефалиту. Возбудитель заболевания, передвигаясь по нервным волокнам, также провоцирует развитие энцефалита (воспаление ЦНС).
Из другой статьи вы можете узнать более подробную информацию о первых симптомах энцефалита.
Во время своего продвижения по организму вирус провоцирует следующие патологические изменения нервной ткани:
Если не предпринимать оперативных мер, то эти нарушения приведут к смерти больного. Летальный исход наступает в связи с удушением или остановкой сердечной мышцы.
Человек, заражённый бешенством, на первых стадиях может испытывать симптомы простудного заболевания:
- появление лихорадки;
- головная боль;
- мышечная боль;
- потеря аппетита;
- тошнота;
- упадок сил.
В дальнейшем симптоматика будет прогрессировать и ориентироваться нужно уже на следующие приметы:
- повышение температуры после укуса (до 40,5° C);
- бредовые состояния;
- галлюцинации;
- тревога и возбуждение;
- судороги и покалывание в области укуса.
Если после укуса никаких изменений не наблюдается, в любом случае следует обратиться к доктору: животное могло быть переносчиком других инфекций и заболеваний.
У бешенства имеется свой инкубационный период. Зачастую, чтобы первые признаки заболевания проявились, необходимо время – от 1 до 4 месяцев. Иногда для развития патологии хватает и 10 дней, а порой требуется, чтобы прошёл год.
Известен случай, когда период от попадания вируса в организм до развития симптоматики составил 6 лет. Столь высокая длительность инкубационного периода объясняется тем, что вирус продвигается в организме по нервным волокнам, а не по кровеносным сосудам, что значительно задерживает проявление клинической картины.
Сроки проявления бешенства также зависят от следующих факторов:
- тип зараженного животного;
- количество вируса;
- сила иммунитета;
- локализация укуса (наиболее опасны места с широкой сетью нервных окончаний – кисти, половые органы, голова).
Наблюдения за болезнью позволили выделить 3 основные фазы её протекания:
Развитие заболевания не всегда однозначно и не всегда сохраняет именно такую последовательность. Известны случаи, когда бешенство дебютировало сразу с третьей стадии (паралитическое бешенство) или было ограничено признаками лишь второй стадии (буйное бешенство).
Продромальная стадия (3 дня) характеризуется лёгким повышением температуры тела (до 37,3° C). У больного возникает необъяснимое беспокойство, нарушается сон. Затянувшаяся рана, оставленная от укуса, начинает болеть.
В стадии разгара (4 дня) наблюдается повышение чувствительности, мышцы сводит судорогой. Возникает водобоязнь и аэрофобия. Пациентов посещает чувство страха, они становятся раздражительными и агрессивными.
На финальной стадии паралича (последние дни) человек полностью обездвижен, наступает асфиксия.
Симптоматика развивается только после того, как вирус распространится по всему телу.
Классические проявления, которые сопровождают заболевание следующие:
- Изменение в поведении:
- раздражительность;
- агрессивность.
- Мышечное расстройство:
- чрезмерное возбуждение;
- мышечные спазмы;
- неконтролируемые движения диафрагмы и дыхательных мышц;
- неестественные позы;
- конвульсии;
- слабость;
- паралич.
- Нарушение когнитивных функций:
- путаница в мыслях;
- галлюцинации;
- бред.
- Проблемы с восприятием:
- светочувствительность;
- гиперчувствительность к прикосновениям и звукам;
- нарушения зрения;
- аэрофобия;
- водобоязнь.
- Нарушение работы слюнных и слёзных желез:
- усиленное слюноотделение;
- слезотечение;
- трудности при сглатывании;
- появление пены у рта.
Симптомы могут вовсе не давать о себе знать в случае малого количества вируса, попавшего в организм.
Немедленный вызов врача после контакта с возможным носителем бешенства – главное правило, с которого начинается успешная терапия заболевания.
Дожидаясь специалиста, необходимо предпринять ряд подготовительных действий:
- В течение 10 минут промывайте место укуса с мылом.
- Обработайте рану спиртом или йодом.
- Повяжите на повреждённый участок бинт или чистую марлю.
- Сообщите в ветклинику о том, что в окрестностях разгуливает потенциально опасное животное (его поимка необходима для установления статуса носителя инфекции).
- Если вы знаете его владельца, сообщите его контакты ветеринару (это облегчит поимку питомца с дальнейшим помещением его в карантин).
Диагностической процедуры для подтверждения бешенства обычно не требуется. Специалисту достаточного осмотреть заражённого и по хрестоматийным симптомам (водобоязнь, аэрофобия) составить представление о картине заболевания. Последние достижения в диагностике позволяют определить антиген бешенства на верхних слоях глазного яблока.
Оперативность врачебного вмешательства определяет исход заболевания. В комплексе с вакциной специалисты применяют дополнительные препараты.
Итак, современная медицина обладает следующими инструментами по избавлению пациента от вируса:
- вакцина Луи Пастера;
- антирабическая сыворотка;
- антирабический иммуноглобулин.
Вакцинация проводится в несколько этапов:
- в день обращения;
- на 3 день;
- на 7 день;
- на 14 день;
- на 30 день;
- на 90 день.
До 2005 г. лечение заболевания считалось невозможным на стадии появления признаков бешенства. После проявления клинической картины у пациента, врачи были ограничены рамками симптоматического лечения (применение успокоительных средств, курареподобных препаратов, аппарата искусственного дыхания). Однако современные исследования позволили продвинуться в изучении заболевания.
Переменный успех в лечении на стадии развития симптоматики (5 случаев выздоровления у 37 зараженных на 2012 г.) продемонстрировали ученые из США, применив т. н. протокол Милуоки – помещение больного в состояние комы и введение ему комбинации из фармакологических средств:
- противовирусные препараты;
- седативные средства;
- анестетики;
- иммуностимулирующие препараты.
В мировой практике зафиксировано всего 8 случаев благоприятного исхода после длительного пребывания вируса в организме человека. Один из них – выздоровление Джины Гис, которая была искусственно введена в кому американскими специалистами.
В этом и заключается суть метода «протокола Милуоки» – с помощью комы снизить активность нервной системы, в надежде, что в этом состоянии организм самостоятельно начнёт выработку антител. Этот метод лечения до сих пор остаётся в статусе экспериментального.
Профилактические меры:
- Вакцинация животных.
- Прохождение курса профилактических прививок для человека (иммунизация).
- Ограничение в употреблении алкоголя и индивидуально непереносимых продуктов на период проведения вакцинации человека.
- Ограничение физической активности в период курса лечения.
- Нахождение в стационаре в случае тяжёлого состояния или беременности.
источник
Бешенство – это одно из серьезнейших инфекционных заболеваний, которое имеет вирусную природу. Протекает патология с серьезными последствиями для нервной системы и в большинстве случаев приводит к смерти пациента. Вызвать у человека появление данной инфекции может укус животного. Но какие братья наши меньшие могут стать виновниками такого серьезного заболевания, как бешенство? Инкубационный период у человека сколько дней длится? Попробуем в этом разобраться.
На сегодняшний день разделяют два типа бешенства: природный и городской. Первый передается через диких животных – летучих мышей, лисиц, волков, шакалов.
А при втором носителями считаются домашние животные, но чаще всего бешенство передается через укус зараженной собаки. Сколько длится инкубационный период бешенства у человека? Как распознать, что животное заражено данным вирусом?
Опасность зараженных животных в том, что первые признаки заболевания у них могут начать проявляться только через пару месяцев.
Если говорить про бешенство, инкубационный период у людей один, а у животного он зависит от возраста и веса и может составлять от 7 дней и до года. Определить это заболевание у зверей можно по таким признакам:
- Неадекватное поведение. Дикие животные могут терять чувство осторожности и приближаться к домашним обитателям и людям. А домашние питомцы при бешенстве меняют свое поведение – становятся более ласковыми, ленивыми и сонливыми.
- Меняется аппетит. Животное, зараженное бешенством, может кушать несъедобную пищу, например землю.
- Обильное слюноотделение и рвота. Эти симптомы при бешенстве могут появляться у животного очень часто. Нарушается процесс глотания, звери давятся во время еды.
- Нарушается координация. Животное часто при ходьбе шатается.
- Агрессия. Этот симптом может появляться одним из последних, и, как правило, спустя пару дней животное погибает.
Но какой инкубационный период бешенства у человека после заражения? Что провоцирует болезнь?
Возбудителем заболевания является вирус Neuroiyctes rab >
После попадания в рану вирус очень быстро распространяется по всем нервным стволам и достигает ЦНС, а после проникновения на периферию поражает всю нервную систему. Размножаясь, возбудитель вызывает серьезные изменения: кровоизлияния, отеки, изменение нервных клеток.
При ускоренном развитии симптомов заболевания человек очень быстро умирает, только мгновенное реагирование и введение вакцины в первые часы после укуса дают шанс на выживание. Но как клинически проявляется бешенство? Инкубационный период у людей сколько может длиться?
В наш век технологий уже давно создали вакцину, благодаря которой больной может быстро избавиться от инфекции бешенства, и клинические признаки в этом случае — редкое явление. Но наступить болезнь все же может, и спровоцировать ее могут несколько факторов:
- Долгое отсутствие квалифицированной медицинской помощи.
- Нарушения в режиме прививок.
- Самостоятельно завершенный период вакцинации ранее назначенного срока.
Чаще всего к смерти пациента приводит незнание, что нужно делать сразу же после укуса животного, и халатное отношение к своему здоровью. Большая часть людей просто не обращают внимания на укус – рану обработали, ну и хорошо. Они даже не подозревают, что обычная неглубокая рана (на первый взгляд) может стать причиной смертельной болезни, от которой вылечиться через пару дней уже будет невозможно.
Такое заболевание, как бешенство (инкубационный период у людей может иметь различную продолжительность в зависимости от локализации укуса), очень опасно, и только обращение к доктору сразу после нападения животного и вакцинация могут спасти от смерти. Но какие признаки должны все-таки заставить человека бить тревогу?
После того как инкубационный период закончен, и вирус уже достаточно размножился в организме, можно заметить первые проявления заболевания. Для него характерны такие симптомы:
- Пациента сильно тревожит рана. Место укуса болит, тянет, зудит, а если появился уже рубец, то он чаще всего сильно опухает и воспаляется.
- Температура тела повышается и держится на уровне 37 градусов.
- Появляется сильная головная боль, общая слабость, тошнота и даже рвота.
- Если рана в области лица, то могут появиться галлюцинации.
- Появляется депрессивное состояние, тревожность, а может, даже и раздражительность.
Но стоит помнить, что бывает бешенство нескольких стадий, и симптомы у каждой из них сильно отличаются.
Обязательно имеет бешенство инкубационный период у людей. Симптомы в это время еще не проявляются. Этот этап протекает без признаков. Он может длиться и до трех месяцев, хотя были зафиксированы случаи, когда инкубационный период у людей затянулся на долгие годы, но чаще всего он составляет все-таки не более 12 месяцев. Большая часть пациентов из-за длительности срока иногда даже и не может вспомнить, кто и когда их укусил.
Если пострадавшего укусили в голову или шею, то не сразу проявляет бешенство у человека симптомы: инкубационный период может составлять чуть более полутора месяцев. Человек, укушенный в руку, может не подозревать ничего неладного гораздо дольше. А дальнейшее течение болезни можно разделить на несколько основных этапов.
После попадания вируса в организм человека начинается, если мы говорим про бешенство, инкубационный период у людей. Стадии заболевание имеет разные, они могут стремительно сменять друг друга и отличаются своей симптоматикой:
1. Продромальный период. В это время вирус бешенства попадает в ЦНС. Длится этот этап от 2 до 10 суток. В это время появляются первые признаки вируса: зуд, болезненность в месте укуса. Эти симптомы можно наблюдать первыми, но есть еще и другие:
- общее недомогание;
- резкая потеря веса;
- головная боль;
- лихорадка;
- тошнота;
- расстройство кишечника;
- чувство тревоги;
- бессонница;
- депрессия.
2. Стадия возбуждения. Во время нее болезнь уже поражает всю ЦНС. Очень выраженно проявляет в это время бешенство у человека симптомы. Инкубационный период давно закончился, и все признаки смертельной болезни налицо. Среди симптомов очень выражены судороги, пациент может умереть сразу, как только этот этап заболевания начнется, или же его проявления приведут к летальному исходу.
Буйное и паралитическое бешенство часто развиваются во время второго этапа болезни. В этот период у пациентов быстрыми темпами развивается гиперактивность, чувство тревоги, галлюцинации. Спустя сутки все эти симптомы будут сопровождаться вспышками сильнейшего беспокойства. Пациенты становятся настолько агрессивными, что начинают бросаться на людей, рвут на себе одежду и бьются головой о стену. У некоторых могут случаться судороги (достаточно интенсивные), а в один «прекрасный» момент такой приступ заканчивается параличем.
3. Стадия параличей. Парализуются движения языка, глазных мышц, повышается температура до 40 градусов, давление падает, а сердце начинает сокращаться быстрее. Продолжительность этой стадии разная у всех пациентов, но заканчивается, как правило, смертью на фоне поражения сердечно-сосудистого и дыхательного центров.
4. Смерть. Очень важно точно определить, когда мозг человека, заболевшего бешенством, умер. Сделать это можно при помощи биопсии или определения отсутствия кровотока. Очень часто многие люди некоторые неврологические симптомы по ошибке принимают за смерть мозга.
Это еще один важный вопрос, который следует обсудить в рамках темы «Бешенство: инкубационный период у людей».
Диагностика должна проводиться как можно быстрее. В первую очередь определяется, когда был укушен человек, попала ли в рану слюна животного. Клинические проявления в основном у всех однообразны. В крови увеличивается количество лимфоцитов, а вот эозинофилы отсутствуют. Мазок-отпечаток, который берется с поверхности роговицы, указывает на наличие антигена, вырабатываемого на инфекцию, попавшую в организм человека.
Если у пациента появились первые признаки бешенства, его помещают в инфекционное отделение. Проводят терапию для облегчения симптомов, при этом также дополнительно используют поддерживающее лечение. Назначаются болеутоляющие средства, противосудорожные, если необходимо, то снотворное, применяют парентеральное питание, а также препараты, при помощи которых удается снять все симптомы бешенства.
Максимально эффективного лечения от этой патологии пока еще не изобрели. Единственное, что может защитить и не допустить развития такого неприятного сценария, как бешенство, инкубационный период у людей, постконтактная вакцина. Это лучший из методов профилактики.
Только вакцинация позволит защитить человека от вируса бешенства. Профилактический курс прививок обязателен для тех, кто непосредственно связан с риском заражения по роду своей деятельности.
Всех животных, которые покусали человека или ведут себя слишком агрессивно, необходимо срочно отвести к ветеринару, чтобы провести обследование и отправить в карантинную зону на 10 суток. Если в течение этого времени животное не погибло, есть вероятность того, что у него не бешенство. Инкубационный период у людей, (профилактика очень важна!) отличается по длительности от такового у животных, поэтому можно и ошибиться с постановкой диагноза.
Если вдруг животное укусило человека, то обязательно нужно обработать рану. Область укуса очищают мыльным 20 % раствором. Если рана слишком глубокая, то в этом случае промывание делают при помощи катетера, чтобы струя воды как можно глубже попала внутрь. Ни в коем случае нельзя накладывать швы или прижигать ее.
Срочно вакцину вводят человеку при наличии таких симптомов:
- Укусы, царапины, попадание слюны на открытую рану или слизистые от животных, которые заражены вирусом бешенства.
- Ранение предметами, на которых может присутствовать слюна или мозг зараженного животного.
- Укусы через одежду или в тех случаях, если она была повреждена зубами животного.
- Если укусившее животное в течение нескольких дней после укуса погибло.
- Укусы диких животных.
- Повреждение кожных покровов человеком, зараженным вирусом бешенства.
Итак, вернемся опять к вопросу об уколах, ведь мало просто знать, как проявляют себя бешенство, инкубационный период у людей.
Постконтактная вакцина вводится сразу же в стационаре или амбулаторно. Человека могут не прививать в том случае, если он был укушен домашним животным, укус был нанесен не в шею, лицо или кисти рук, если это было единожды. Когда травмировано опасное место, то пострадавшему делают три прививки. Это необходимо даже в том случае, если укус был нанесен домашним питомцем, так как он может быть носителем вируса бешенства, и у человека недуг проявится, а у животного — нет.
За любым животным, которое укусило человека, нужно обязательно проследить 10, а то и 14 дней, и, если появились первые признаки бешенства, срочно обратиться за вакцинацией.
Как стало ясно из вышесказанного, лучше сделать прививку от бешенства, чем допустить развитие болезни, ведь первые симптомы не сразу могут проявляться, а дальнейшее развитие инфекции может привести к серьезным последствиям. Сегодня еще не изобрели такого средства, которое бы полностью вылечило от бешенства. Лечение проводят только препаратами, ослабляющими симптомы и убирающими их. Если вовремя не успеть сделать прививку, то бешенство в большинстве случаев приводит к летальному исходу.
источник
Менеджер Статей • 31.01.2018
Бешенство или водобоязнь — одно из заболеваний прошлых столетий, которое процветало в эпоху антисанитарии, плохо развитой медицины и близкого контакта человека с животными. Еще столетие назад от вируса бешенства вымирал скот, домашние животные и люди.
Сегодня человек в основном контактирует со здоровыми домашними животными с полным набором медицинских прививок. В условиях развитой ветеринарии и фармацевтики бешенство стало встречаться реже, но бывают и исключения: когда вирус поражает бродячих и домашних животных, а затем людей.
Заболеть бешенством может любой питомец, даже декоративная крыса, которая не выходит из дома. Хотя такое случаи самые редкие из имеющихся: в основном переносчики бешенства собаки, лисицы и коты – 80%. Реже – другие животные, в том числе и крысы.
Болезнь передается через слюну животного или человека, поэтому бродячие собаки, кошки и грызуны, которые едят «из одной тарелки» и устраивают уличные драки более подвержены заражению.
Бешенство у декоративных крыс — редкий случай, так как питомец почти все время находится в клетке и не выходит на улицу. Подхватить инфекцию домашняя крыса может во время выхода на улицу, при контакте с другим инфицированным животным, либо от хозяина, который занес болезнь. Более вероятна версия, когда крыса заразилась от человека, так как человек становится переносчиком, если прикоснется к инфицированному животному.
Заподозрить бешенство у крысы помогут классические симптомы инфекции, которые схожи у всех животных, но имеют разное время проявления. Инкубационный период созревания вируса длится от 14 до 90 дней, в течение которых у животного отсутствуют явные признаки заболевания.
Первая стадия бешенства может ввести хозяина в заблуждение, так как начинается с апатии, которая характерна для других болезней. Единственный подозрительный признак, который поможет сразу указать на бешенство — боязнь света. Вслед за периодом апатии и вялости наступает период беспричинной агрессии и метания животного по клетке. Крыса теряет аппетит, из пасти выделяются слюна, появляется рвота и отдышка.
Характерный признак бешенства — боязнь воды, паралич челюсти и задних конечностей. Вирус поражает животное все больше: агрессия становится сильнее, крыса кидается на предметы и людей, нижняя челюсть у грызуна полностью парализована и наступает коматозное состояние. Периоды агрессии сменяются депрессией, слюноотделение увеличивается.
Крыса переносит бешенство до 5, реже до 10 дней, пока вирус не достигнет мозговой ткани и не вызовет полный паралич мозга. В результате питомец погибает.
Домашние крысы болеют бешенством реже других питомцев и шансы подхватить вирус сводятся к нулю, если ежегодно прививать питомца. К счастью, 200 лет назад врач-основоположник иммунологии Луи Пастер вывел вакцину против бешенства, действенную на животных и людей. Вакцина эффективна как средство профилактики даже после контакта с вирусоносителем. Но если инфекция достигла нервных путей, болезнь невозможно вылечить. Единственное, что можно сделать — это облегчить состояние успокоительными средствами, препаратами, снимающими судороги и дыхательны спазмы. Но так как летальный исход неизбежен, животных чаще усыпляют.
Для хозяев важно изолировать крысу от других животных и людей, а место содержания продезинфицировать. Вирус погибает при температуре от 56 градусов за 15 минут, и за 2 минуты при температуре 100 градусов. Уничтожить вирус можно с помощью ультрафиолета и спирта. Однако, низких температур вирус бешенства не боится.
Вирус одинаково опасен и для животных и для человека. Среда размножения вируса — нервные клетки живого организма, в которые он проникает через слюну зараженного по нервным путям. Из этого следует, что заражение человека бешенством произойдет только через укус больного животного, в основном за кисть руки или в голову. Даже после укуса есть шансы на то, чтобы болезнь не развилась: все зависит от иммунной системы укушенного и количество переданного вируса.
Чтобы убить вирус и не дать ему проникнуть в организм, нужно сразу же после укуса обильно промыть рану медицинским мылом и водой, обработать пораженную поверхность 40-70% спиртом.
Для уничтожения вируса необходима еще одна медицинская мера: введение антирабической вакцины 6 раз – на 1, 2, 7, 14, 30 и 90 дни после укуса. На этот период пострадавший должен отказаться от алкоголя и аллергенных продуктов. Вакцинация укушенного — самый эффективный метод борьбы с заболеванием, но только при условии, если помощь была оказана незамедлительно.
Но если инфекция «прижилась», то человеку предстоит пережить все те страдания, которые пережил питомец. И все же шансов выжить при заражении бешенством у человека чуть больше, чем у крысы. Хотя до сих пор не существует препаратов, которые были бы эффективны в случае проявления симптомов болезни, но в 2005 году был успешно опробован особый метод лечения бешенства. Он заключается в том, что человека вводят в состояние комы и вводят препараты, стимулирующие иммунную систему. Известен случай, когда данный способ лечения оказался эффективным при прогрессирующем заболевании.
источник
Ежегодно по данным официальной статистики, с жалобой на укус крысы к врачам обращается до 100 тысяч человек по всему миру. При этом, если верить той же неофициальной статистике, к врачу приходит только каждый 30-35-й укушенный пациент, остальные просто обрабатывают полученную травму и забывают о произошедшем. Наиболее опасные травмы представляют собой укусы грызунов детям и пожилым людям. Хотя вероятность заболеть какими-либо серьезными инфекциями при таком контакте невелика, если рана была обработана сразу и правильно, однако она все-таки остается.
Прежде всего, если имел место укус крысы, не стоит паниковать — это не смертельная травма, вероятность заражения серьезными и опасными инфекциями невелика, хотя и есть. Чтобы снизить риски неблагоприятных исходов, важно быстро и правильно провести неотложные мероприятия и обработку раны, чтобы снизить риск проникновения в нее опасных микробов.
Однако совсем уж беспечно относиться к укусам крыс нельзя, эти грызуны способны за счет своих острых мощных зубов нанести серьезные травмы конечностей или тела. Известны ситуации, где нападения крыс приводили к тяжелым повреждениям мягких тканей (рваные раны) и повреждению мелких костей пальцев (трещины кости). Кроме того, для детей или подростков, особо впечатлительных людей такая травма может становиться причиной психологической травмы, стресса или нервных расстройств, формирования фобий, которые затем могут сопровождать пострадавшего длительное время после происшествия.
Существует перечень неотложных мероприятий, которые необходимы сразу после получения травмы. От правильности этих манипуляций зачастую будут зависеть вероятные последствия или осложнения укусов.
Прежде всего, травма должна быть немедленно обработана: ее нужно промыть водой с хозяйственным мылом, причем делать это тщательно, чтобы максимально смыть слюну грызуна с места укуса. Затем нужна обработка ранки эффективными антисептическими средствами — растворами хлоргексидина, перекисью водорода, мирамистином. Зачастую укус крысы достаточно сильный и сопровождается кровотечением, рана может быть достаточно глубокой. Нужно проводить обработку до того, как остановится кровотечение, за счет вытекающей крови часть попавшей в рану инфекции также будет обезврежена. Обработке должны подвергаться все травмы, даже мелкие и поверхностные царапины от когтей, это полноценная профилактика еще и от вторичного инфицирования. После обработки необходимо наложение на область укуса стерильной повязки или пластыря. Это предотвращает механические воздействия в области пораженной зоны и проникновения в рану грязи или микроорганизмов с кожи.
Хотя вероятность того, что разовьется какая-либо инфекция, невысока, важно пристально наблюдать за состоянием раны. Если возникают первые признаки осложнений, нужно немедленно обращаться к врачу. Важно помнить, что наиболее серьезные последствия таких укусов формируются не сразу, а спустя несколько недель с момента получения травмы, когда рана уже практически зажила.
Бешенство — это опаснейшая для человека инфекция, передаваемая от теплокровных животных при укусах и ослюнении ранок. Наибольшую опасность в плане заражения бешенством представляют бродячие собаки или дикие животные (например, лисы), а вот в отношении крыс как источника инфекции однозначного мнения не существует. Вообще, теоретически, как и многие другие теплокровные животные, крысы восприимчивы к вирусу бешенства, однако, считается, что они быстро гибнут в результате инфицирования им. Поэтому на практике бешенство не было зарегистрировано при укусах этими животными. Однако это не значит, что нападение и укусы крысы совершенно безопасны — эти грызуны могут заразить человека другими достаточно опасными инфекциями. При несвоевременной диагностике эти заболевания могут иметь плачевные последствия, вплоть до летального исхода. Поэтому состояние человека, повергшегося нападению крыс и их укусам важно постоянно контролировать на протяжении нескольких недель.
Крысиные укусы могут быть причиной заражения некоторыми инфекциями, имеющими неприятные последствия для здоровья. Прежде всего, сюда относится «болезнь крысиного укуса» или содоку. Если эта инфекция вовремя не распознается, то около 10% ее случаев заканчиваются летальным исходом. Период инкубации у этой патологии колеблется от нескольких недель до пары месяцев, после чего внезапно возникает лихорадка, имеющая характер приступов, проявляются высыпания на коже, поражение лимфоузлов и внутренних органов. Лечение проводится при помощи антибиотиков, в основном пенициллинового ряда, либо других, к которым возбудитель чувствителен.
Не менее опасно при укусах заражение столбняком — патологией, поражающей нервную систему и внутренние органы. Наряду с бешенством и легочной формой чумы, его относят к тройке наиболее опасных, заканчивающихся смертью инфекционных заболеваний. Ежегодно от столбняка гибнет до 60 тысяч человек, наиболее часто молодого возраста. Даже если столбняк излечивается, он оставляет осложнения в виде вторичной инфекции, вплоть до сепсиса, пневмонии и паралич сердечной мышцы. Поэтому при укусах крыс, если человек давно не делал прививку от столбняка, ему необходимо обратиться в травмпункт для того, чтобы получить противостолбнячную сыворотку.
Лептоспироз — это еще одна из инфекций, которыми крысы могут заразить человека при контакте с ним. Именно его передают животные наиболее часто в силу высокой восприимчивости людей к возбудителю. Заболевание протекает достаточно тяжело, первые его признаки выявляются спустя одну-две недели после контакта с зараженными крысами. Половина случаев болезни может потребовать терапии в отделениях интенсивной терапии и реанимации. Основными осложнениями патологии являются параличи и миокардиты, острая недостаточность почек или печени, развитие инфекционно-токсического шока.
Крыса также может стать источником иерсиниоза (он же псевдотуберкулез), опасность которого заключается в формировании осложнений в виде поражений суставов (полиартрит), развития менингита, миокардитов и поражения костей (остеомиелит).
источник
Бешенство – это острое инфекционное заболевание, вызванное вирусом, попадающим в организм человека при укусе больным животным или попадании на кожу его слюны. Клинически характеризуется тяжелым поражением нервной системы. Является одним из самых опасных инфекционных заболеваний.
Без специфического лечения – введения вакцины против бешенства – заболевание заканчивается смертельным исходом. Чем раньше человек обратится за медицинской помощью после укуса, тем меньше шансов заболеть. Давайте познакомимся с причинами, признаками бешенства у людей, поговорим о принципах его диагностики и лечения, а также о том, как избежать этого опасного недуга.
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных.
Вирус нестоек во внешней среде — погибает при нагревании до 56 °C за 15 минут, при кипячении — за 2 минуты. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу и ко многим дезинфектантам. Однако устойчив к низким температурам и фенолу.
Вирус размножается в нервных клетках организма, образуя тельца Бабеша-Негри. Экземпляры вируса переносятся через аксоны нейронов со скоростью приблизительно 3 мм в час. Достигая спинного и головного мозга, они вызывают менингоэнцефалит. В нервной системе вирус вызывает воспалительные, дистрофические и некротические изменения. Гибель животных и человека наступает вследствие асфиксии и остановки сердца.
Инкубационный период бешенства составляет от 10 дней до 3—4 (но чаще 1—3) месяцев, в некоторых случаях — до одного года, то есть вирус может существовать в организме без проявления симптомов. У иммунизированных людей в среднем он длится 77 дней, у не иммунизированных — 54 дня.
Описаны единичные случаи крайне продолжительного инкубационного периода. Так, он составил 4 и 6 лет после иммиграции в США у двух выходцев из Лаоса и Филиппин; выделенные у этих больных штаммы вируса отсутствовали у животных в США, но присутствовали в регионах происхождения иммигрантов. В некоторых случаях длительного инкубационного периода бешенство развивалось под влиянием какого-либо внешнего фактора: падения с дерева через 5 лет после заражения, удара электрическим током через 444 дня.
Продолжительность преимущественно зависит от места полученной травмы. Чем дольше вирусу придется добираться до головного мозга, тем дольше человек будет оставаться внешне здоровым. В медицине были описаны случаи, когда болезнь проявлялась даже спустя 4 года после укуса инфицированной коровы.
Бешенство у человека проходит три стадии развития, каждая из которых проявляется различными симптомами.
Начальная стадия бешенства (1-3 дня):
- Самые первые симптомы бешенства у человека возникают в месте укуса. К этому времени рана может полностью зарубцеваться, но человек начинает «чувствовать» укус. Ощущается тянущая боль с наибольшим проявлением в центре укуса, жжение и зуд, повышенная чувствительность кожи. Рубец может снова воспалиться и припухнуть.
- Возникает субфебрилитет – температура колеблется в пределах 37 С -37,3 С, но не превышает их.
- Отмечается слабость, головные боли, рвота и понос.
- Если укус пришелся на область лица, человека начинают беспокоить зрительные и обонятельные галлюцинации – навязчивые запахи, которых на самом деле нет, зрительные несуществующие картины.
- Отмечаются типичные нарушения психики: больного одолевает беспричинный страх, тоска, депрессия. В редких случаях тревожность сменяется раздражительностью. Человек становится замкнутым и апатичным к происходящим событиям.
- Нарушается сон и аппетит. В редкие минуты сна больного одолевают страшные сновидения.
Следующая стадия длится от 2 до 3 дней, она называется стадия возбуждения. Для нее характерны:
- Из-за поражения нервной системы, происходит повышение возбудимости нервно-рефлекторной системы. Тонус вегетативной нервной системы преобладает.
- Яркий симптом прогрессирования болезни – развитие гидрофобии. При попытке сделать глоток жидкости у инфицированного человека возникает спазм. Ему подвергаются дыхательные и глотательные мышцы, вплоть до возникновения рвоты. По мере прогрессирования болезни подобный спазм будет возникать в ответ на звук текущей воды и даже на её вид.
- Дыхание больного становится редким и судорожным.
- Появляются лицевые судороги. Любые внешние раздражители вызывают острую реакцию нервной системы.
- Судороги становятся ответной реакцией даже на незначительные для здорового человека раздражители: яркий свет, ветер или сквозняк, резкий звук. Это вызывает у больного страх.
- Зрачки расширяются, глазные яблоки выпячиваются (экзофтальм), взгляд фиксируется в одну точку. Пульс учащается, выступает обильный пот, слюна беспрерывно течет, её объем значительно увеличивается.
- Психические нарушения прогрессируют, больной чрезмерно возбужден, становится буйным. Он несет угрозу себе и окружающим, ведет себя агрессивно и даже яростно. Зараженные кидаются на окружающих, дерутся и кусаются, рвут на себе вещи, волосы, бьются о стены. На самом деле человек во время такого приступа ужасно страдает от преследующих жутких образов и звуков. Во время пика приступа у человека может остановиться дыхание, а также прекратиться сердцебиение.
Когда приступ проходит, люди ведут себя адекватно, неагрессивно, их речь логична и правильна.
Параличи возникают вследствие выпадения функций коры головного мозга. Параличу подвергаются те или иные группы мышц и органов (языка, гортани и т.д.). Угасают двигательная и чувствительная функции, прекращаются приступы судорог и фобий. Больной внешне успокаивается.
Отмечается значительное увеличение температуры до 40-42 С. Возникает учащенное сердцебиение на фоне падения давления. Смерть больного возникает вследствие паралича сердца или дыхательного центра.
Таким образом, общая длительность клинических проявлений 3-7 дней. В некоторых случаях вышеописанные стадии и симптомы бешенства у человека могут быть стерты, и болезнь очень быстро прогрессирует до параличей (смерть наступает в течение первых суток после первых проявлений).
Диагностика основывается на данных анамнеза: укус животного или ослюнение кожи. Затем играют роль специфические признаки бешенства: водобоязнь, повышенная чувствительность к раздражителям (звукам, свету, сквозняку), обильное слюнотечение, приступы психомоторного возбуждения с судорогами (даже в ответ на малейшее движение воздуха).
Из лабораторных методов можно отметить обнаружение антигенов вируса бешенства в отпечатках с поверхности роговицы. В анализе крови отмечается лейкоцитоз за счет увеличения содержания лимфоцитов. После гибели больного на вскрытии в веществе головного мозга обнаруживают тельца Бабеша-Негри.
До 2005 года не было известно эффективных методов лечения бешенства в случае появления клинических признаков заболевания. Приходилось ограничиваться чисто симптоматическими средствами для облегчения мучительного состояния. Двигательное возбуждение снимали успокаивающими (седативными) средствами, судороги устраняли курареподобными препаратами. Дыхательные расстройства компенсировали посредством трахеостомии и подключения больного к аппарату искусственного дыхания.
В 2005 году появились сообщения о том, что 15-летняя девушка из США Джина Гис смогла выздороветь после заражения вирусом бешенства без вакцинации, когда лечение было начато уже после появления клинических симптомов. При лечении Гис была введена в искусственную кому, и затем ей были введены препараты, стимулирующие иммунную активность организма. Метод базировался на предположении, что вирус бешенства не вызывает необратимых поражений центральной нервной системы, а вызывает лишь временное расстройство её функций, и, таким образом, если временно «отключить» бо́льшую часть функций мозга, то организм постепенно сможет выработать достаточное количество антител, чтобы победить вирус. После недели нахождения в коме и последующего лечения, Гис через несколько месяцев была выписана из больницы без признаков поражения вирусом бешенства.
Однако, бешенство неизлечимо в последней стадии. Вероятность летального исхода при заражении – 99,9 %.
Так как лечение бешенства на стадии появление признаков уже не эффективно, для предотвращения распространения вируса требуется профилактика недуга, путём введения специальной вакцины.
Прививки от бешенства человеку назначаются в таких случаях:
- если он поранился предметами, на которых была слюна заражённого;
- если он подвергся нападению явно нездорового животного и получил открытые повреждения кожных покровов;
- если он подвергся укусам диких грызунов;
- если он подвергся контакту со слюной больного такой патологией, как бешенство, человека, и в других случаях, когда в открытую рану могла попасть слюна предполагаемого носителя;
- если у него на теле есть царапины, полученные от контакта с животным, которое вскоре после их нанесения погибло по непонятной причине.
Прививки от бешенства назначаются немедленно, с определённой периодичностью. Их проводят как амбулаторно, так и стационарно – в зависимости от желания пациента и тяжести укусов.
При этом следует помнить, что вакцинация может вызвать побочные явления, такие как покраснение места инъекции, повышение температуры тела, диспептические расстройства, нарушение общего состояния. Существуют особые указания, касающиеся прививки от бешенства и приёма алкоголя – для предупреждения развития поствакцинальных осложнений, людям запрещается в течение периода вакцинации и полугода после неё употреблять спиртные напитки.
Специфическая профилактика проводится путем проведения курса комбинированного введения антирабической вакцины и антирабического иммуноглобулина после укуса или ослюнения животным. После укуса следует провести обработку раны и обратиться к врачу-хирургу.
Обработка раны проводится следующим образом:
- обильно промыть рану кипяченой мыльной водой или перекисью водорода;
- обработать рану йодом или 70° спиртом;
- зашивание раны, а также иссечение ее краев, противопоказано;
- вокруг раны и в саму рану вводится антирабический иммуноглобулин;
- через 24 ч. вводится антирабическая сыворотка.
Первые два пункта обработки следует провести дома, еще до посещения врача; остальное проводит врач-хирург.
источник
В мире ежегодно регистрируются около 100 000 нападений крыс на людей. При этом, согласно официальной статистике, лишь один укус крысы из 36 становится известен органам здравоохранения и попадает в эту самую статистику. То есть, фактически, каждый год жертвами нападений крыс становятся до 3,5 миллионов человек во всем мире, значительная часть из которых — дети.
Пожалуй, первое, что следует иметь в виду – если вас или вашего ребенка укусила крыса, не нужно паниковать: это не смертельно, а вероятность того, что при укусе произойдёт заражение опасной болезнью, хотя и имеется, но очень мала. Кроме того, с помощью достаточно простых действий риск развития нежелательных последствий после укуса крысы можно свести к минимуму – подробнее об этом мы и поговорим чуть ниже.
Однако и без инфицирования ранки крыса может причинить серьезную травму своими острыми зубами. Известны случаи, когда эти животные откусывали человеку кусок уха и даже ломали палец (трещина в кости). А у особенно впечатлительных жертв внезапная крысиная атака может стать причиной развития фобий и различных нервных расстройств, которые способны сопровождать человека годами, иногда — всю оставшуюся жизнь. Для детей всё это особенно актуально.
Итак, давайте посмотрим, что нужно делать при укусе крысы незамедлительно, то есть буквально в первые минуты после нападения грызуна – от того, насколько правильно и оперативно будут предприняты соответствующие действия, во многом зависят и возможные последствия укуса…
Первое, что нужно сделать после укуса крысы — промыть ранку водой и обработать её любым высокоэффективным антисептическим средством. Для этого можно использовать, например, спиртовый раствор йода, зеленку, перекись водорода, Мирамистин или Хлоргексидин.
Поскольку крысы нередко кусают до крови, и рана бывает достаточно глубокой, обработку следует проводить, не дожидаясь остановки кровотечения. Обрабатывать рану следует тщательно, включая даже мелкие царапины – это будет надежной защитой от инфекции. После этого полезно хотя бы на несколько часов перебинтовать место укуса, чтобы предотвратить механическое повреждение раны и попадание в нее загрязнений извне (если этого не делать, то повышается риск нагноения ранки в дальнейшем).
Если крыса укусила маленького ребенка, его нужно, в первую очередь, успокоить. Можно пошутить, вспомнить персонажа какого-либо мультфильма, рассказать, каким героем теперь стал малыш. Полезно также сместить акценты и сказать, что зверек испугался большого мальчика (девочку) и поэтому укусил. Иначе ребенок будет считать, что все крысы агрессивны и очень опасны, а это — прямая дорога к фобии.
Помните: чем скорее малыш успокоится и отвлечется, тем меньшим будет риск развития психологических последствий инцидента. Да и в случае с очень впечатлительными взрослыми (особенно женщинами) этот шаг не стоит игнорировать — без скорой психологической помощи у укушенной может случиться истерика и даже обморок.
Вообще же, после укуса крысы не стоит зацикливаться на мыслях про возможные опасности и инфекции. Хотя в народе и распространено мнение, что слюна крысы — это бульон с микробами и вирусами, в действительности заражения болезнями при укусах грызунов происходят редко, в основном — в условиях тотальной антисанитарии в странах третьего мира.
Между тем, хотя укус, скорее всего, не будет иметь никаких серьезных последствий, тем не менее, стоит наблюдать за состоянием раны, и при первых же признаках развития осложнения обращаться к врачу. Тем более что самые опасные последствия укусов крыс развиваются не сразу, а через несколько дней (а то и недель) после нападения животного, когда рана уже полностью затягивается.
Специальные исследования показали, что даже если ничего не делать после укуса крысы для обеззараживания раны, риск заражения инфекционной болезнью при нападении зверька не превышает 2%. Уже после простого промывания раны в ней только в 30% случаев обнаруживались условно-патогенные или патогенные бактерии, из них в 43% ситуаций этими бактериями были стафилококки, в норме не представляющие опасности для здоровья и всегда находящиеся на поверхности тела человека. Обработка же укуса антисептиком позволяет уничтожить практически всех бактерий в поврежденных тканях. Другими словами, если сделать простую, но своевременную обработку раны, это позволит практически полностью исключить риск заражения при укусе крысы.
И все же полезно знать, какими последствиями могут быть иногда чреваты укусы крыс. Если вы будете осведомлены, то сможете разобраться, что делать в конкретной ситуации…
Как уже было отмечено выше, укус крысы опасен, в первую очередь, риском заражения инфекционными заболеваниями. Происходит такое инфицирование редко, но сами инфекции могут быть весьма серьезными (а смертельные случаи после заражения ими — достаточно веский повод для того, чтобы внимательно следить за состоянием пострадавшего).
Непосредственно крысиный укус может стать причиной следующих заболеваний:
- Содоку, которая так и называется — «болезнь укусов крыс». По статистике, если содоку не лечится, то примерно в 10% случаев она приводит к смерти заболевшего. Однако при вовремя начатой терапии человек излечивается быстро и полностью;
- Столбняк — опаснейшее заболевание, требующее максимально интенсивной терапии. Ежегодно по всему миру от него погибают от 30 до 60 тысяч человек, в основном — дети, причём уровень летальности очень высок — около 20-25%. По этому показателю столбняк находится в тройке наиболее смертельных инфекционных заболеваний после бешенства и легочной чумы. Опасны и осложнения этой болезни – паралич сердца, пневмония, сепсис. При укусах крыс столбняк развивается исключительно редко, но такой риск присутствует;
- Лептоспироз – от крыс передаётся чаще других инфекций, причем восприимчивость людей к его возбудителю очень высока. Болезнь протекает тяжело, в половине случаев требует лечения в отделениях реанимации. Среди её осложнений отмечаются параличи, миокардит, острая почечная недостаточность, инфекционно-токсический шок;
- Псевдотуберкулез (иерсиниоз), главная опасность которого заключается в возможном развитии осложнений — менингита, полиартрита, остеомиелита и миокардита.
А вот бешенством при укусе крысы заразиться практически невозможно. Таких случаев известны буквально единицы, причем в каждом из них нельзя было надежно утверждать, что инфицирование произошло именно от грызунов.
Стоит учитывать, что в саму ранку могут попасть условно-патогенные бактерии, которые иногда приводят к воспалению и нагноению. Если пострадавшего показать врачу, такая ситуация не опасна: гнойник можно вскрыть и дренировать, а затем провести обеззараживание его полости.
Угрозу такие гнойники представляют в запущенном виде – они могут перерастать в язвы (особенно в жарком и влажном климате), абсцессы и гангрену. А эти последствия, в свою очередь, чреваты заражением крови или необходимостью в ампутации конечности. Сегодня такое случается крайне редко.
Кроме того, важно понимать следующую закономерность: если крыса укусила человека, значит, она живёт рядом с ним. И факт такого соседства зачастую не менее опасен, чем сам укус. Большинство инфекций от крыс передаются именно алиментарным путём – через испачканные и зараженные продукты питания, воду, бытовые принадлежности. И даже если при укусе заражение не произойдёт, оно может случиться в любой другой момент, когда человек грызуна не видит и не слышит, но ест, например, хлеб, который ночью уже подточил вредитель. Причем таким способом инфекции от крыс передаются намного чаще, чем непосредственно при укусах.
Именно из-за соседства крыс за всю историю человеческой цивилизации погибло несколько сотен миллионов человек — больше, чем в самых кровопролитных войнах, вместе взятых. Животные просто физически не смогли бы перекусать такое количество людей, а вот блохи, живущие в шерсти крыс — вполне (именно эти кровососущие паразиты заражали людей чумой). И сегодня все эти проблемы никуда не делись: ежегодно в мире от чумы умирают несколько тысяч человек, а кроме неё блохи переносят с крыс тиф, сибирскую язву и другие болезни.
Ещё одна опасность — это сама травма при укусе. Казалось бы, вряд ли зверёк весом порядка 100-200 граммов может серьезно травмировать человека. Оказывается, может. Например, широко известны случаи, когда крысы откусывали спящим людям мочки ушей, до мяса обгрызали кожу на пятках, прокусывали крылья носа. Причём у детей подобные травмы случаются чаще, чем у взрослых.
- 62% укусов крыс представляют собой просто небольшие ранки;
- 14% укусов — рваные раны длиной до 1 см;
- 12% — ссадины;
- 6% — кровоподтеки под кожей;
- 5% — гематомы;
- менее 1% — переломы (были зафиксированы переломы пальцев).
Ниже на фото показан пример укуса крысы:
А на этой фотографии — ухо со шрамом после нападения животного:
На практике в большинстве случаев крысы кусают людей за руки, реже — за ноги и еще реже страдает лицо. Это подтверждает тот факт, что чаще всего крысы не кусаются без причины, а пускают зубы в ход только для самозащиты, когда их пытаются поймать.
Крыса может укусить и спящего человека. В трущобах и нищих районах городов в развивающихся странах большинство нападений этих животных связаны именно с укусами спящих людей. В развитых странах количество нападений крыс на спящих людей очень невелико.
Как было упомянуто выше, укусы крыс могут иметь психологические последствия. Помимо просто боязни крыс бывают и специфические фобии – к примеру, широко известно, что крысы могут проникать в квартиру через унитаз, попадая в него из канализационной системы через гидрозатвор (в мегаполисах такой трюк – не редкость). Соответственно, появление крысы в туалете в дальнейшем нередко вызывает у человека непреодолимый страх перед унитазом.
Имеется целый набор характерных признаков, при появлении которых укушенного крысой человека следует как можно скорее показать врачу.
Самые распространенные болезни, возникающие через несколько дней (недель) после укусов крыс, проявляются типичной лихорадкой с характерными симптомами:
- Повышение температуры тела;
- Озноб;
- Сильное недомогание и общая слабость;
- Боли в голове;
- Расстройства пищеварения, понос, тошнота, боли в животе.
Это — признаки большинства вирусных и бактериальных лихорадок, лептоспироза и псевдотуберкулеза. Как правило, развиваются они примерно через неделю или две после укуса, но иногда инкубационный период затягивается до месяца, либо, наоборот, длится всего буквально несколько часов или сутки. Это, кстати, одна из сложностей диагностики – нередко к моменту появления симптомов человек уже забывает, что его покусала крыса.
Вот, к примеру, характерные признаки столбняка:
- Острая боль в месте укуса, даже если сам укус давно зажил (спустя несколько недель после нападения крысы);
- Подергивание мышц в месте укуса;
- Напряжение жевательных мышц, иногда вовсе не позволяющее открыть рот;
- Бессонница;
- Мучительные боли в спине.
При содоку помимо болей на месте ранки может развиваться инфильтрат с постоянно истекающей жидкостью. При неспецифическом местном заражении здесь сначала возникает болезненное воспаление, а затем — характерный гнойник.
В целом же, запоминать эти симптомы не нужно. Любое нарушение общего состояния здоровья пострадавшего в течение нескольких недель после нападения крысы с большой вероятностью может быть связано с самим укусом. Причём первым «звоночком» может быть не только генерализованный признак, но и местные проявления — боли, зуд, самопроизвольные сокращения мышц возле ранки, пусть и зажившей. Нельзя игнорировать ни один из них, а при явной манифестации симптомов следует как можно скорее показаться врачу.
В некоторых случаях бывает даже не понятно, кто конкретно укусил человека — крыса, мышь, или какое-то другое животное. Например, укус может произойти, когда человек спит, либо ребенка кто-то кусает за палец, когда он играет в доме или на улице. Тем более сложно выявить обидчика, если укушенным оказалось домашнее животное.
В общем же, отличить укус крысы от укуса другого животного несложно. После нападения грызуна на месте укуса, как правило, остаётся две маленьких кровоточащих ранки – от верхних и нижних резцов (иногда такие ранки бывают представлены двумя близкорасположенными повреждениями кожи, поскольку у крысы хорошо развиты два верхних и два нижних резца). Такой «узор» характерен для укусов грызунов.
Ниже на фото показано, как выглядит укус крысы на руке человека:
Пожалуй, легче всего спутать такой укус с укусами других крысиных родственников: мышей, полевок, хомяков. Крысиный отличается от них только размерами (впрочем, нет надобности делать такую диагностику, поскольку все дикие грызуны примерно так же опасны, как и крысы).
Укусы домашних (декоративных) крыс практически не опасны. Риск заражения инфекцией здесь минимален, ведь декоративные зверьки обычно здоровы и не являются переносчиками возбудителей болезней. Да и кусают ручные питомцы не так яростно, как дикие крысы, и потому ранки, оставленные ими, редко бывают глубокими (обычно животное даже не прокусывает кожу).
Тем не менее, если декоративная крыса укусила до крови, нагноение раны все-таки может произойти, и потому укус в любом случае необходимо полноценно обработать.
Аналогично, если крыса укусила ребенка в зоомагазине, ранку обязательно нужно продезинфицировать – например, смазать йодом и перебинтовать. Больше ничего делать не нужно. Уж точно это не повод убивать зверька и нести его труп на экспертизу, поскольку в зоомагазинах крысы обычно здоровы (про бешенство, о котором обычно начинают беспокоиться родители, здесь не может идти и речи).
Во многих случаях укусы крыс требуют принятия не только терапевтических, но и административных мер. Всё-таки, в соответствии с санитарными нормами, ни крыс, ни мышей, ни каких-либо других грызунов в помещениях по соседству с человеком быть не должно. И если в своём доме человек сам несёт ответственность за то, чтобы предотвращать их появление, то в различных воспитательных учреждениях вполне можно требовать соблюдения этих мер от администрации.
Например, если крысы покусали детей в садике, налицо вопиющее нарушение санитарных норм. Что нужно делать, если администрация садика ничего не предприняла в ответ на такое ЧП?
- Составить и отправить заявление в районное отделение СЭС. На жалобы в отношении муниципальных предприятий служба реагирует, как правило, оперативно;
- Отправить обращение заместителю главы городской администрации;
- При отсутствии реакции от замглавы и СЭС написать жалобу в Роспотребнадзор.
Очень важно, чтобы все жалобы и обращения были коллективными, минимум от трех-четырех родителей. Это поможет сотрудникам соответствующих служб отличить реальную проблему от надуманных жалоб какой-нибудь одной матери-скандалистки.
Ко всем обращениям целесообразно прикладывать копии справок из поликлиники, где покусанных детей осмотрел врач, а также фотографии и копии писем в другие инстанции, от которых не поступило ответа.
Взрослым домашним животным обычно не требуется первая помощь после укуса крысы. Кошки и собаки будут сами старательно вылизывать место укуса, причём их слюна является не намного менее эффективным антисептиком, чем йод или зеленка.
Серьёзно обрабатывать нужно ранку у котенка или щенка, которые ещё не умеют вылизываться, но уже отлучены от матери. В этом случае малышу нужно оказать такую же первую помощь, как и укушенному человеку: ранку промыть, обработать антисептиком и по возможности забинтовать. Эти же меры нужно принять, если крыса укусила кота или собаку за нос или ухо — части тела, которые животные не могут полноценно вылизать (ну, разве что, можно обойтись без бинтования).
Если после укуса у питомца появились симптомы заболевания, следует как можно скорее обратиться к ветеринару. В частности, иногда у питомца обнаруживаются судороги спинных мышц, нарушения в походке, он не может открыть рот и нормально жевать пищу – в таких случаях врача нужно вызывать немедленно. Именно такими симптомами проявляет себя столбняк, и при появлении их счёт времени идёт буквально на часы. Самостоятельно решать, что делать в такой ситуации, а тем более — использовать лекарства на свое усмотрение, не следует.
источник