В современном мире в проблеме бесплодия стерлась грань между медицинской и социальной составляющей данного диагноза. Ведь по причине отсутствия желанной беременности, происходит расторжение большого количества браков. В этой статье расскажем, почему возникает бесплодие, рассмотрим основные виды, типы и причины бесплодия, представим диагностику бесплодия, а также пути лечения данной проблемы.
Бесплодие – это состояние, которое возникает по разным причинам и характеризуется отсутствием наступления беременности в течении 12 месяцев и более при условии отсутствия применения любых средств контрацепции. Данное состояние может быть вызвано как метаболическими нарушениями в организме женщины, так и органическими поражениями со стороны репродуктивной системы или же экстрагенитальной патологии. Причины бесплодия могут быть как в головном мозге в результате органического или функционального поражения его участков, так и в нарушении функционирования органов репродуктивной системы женщины на уровне яичников, матки.
- Относительное бесплодие – состояние, при котором женщины репродуктивного возраста имеют причины отсутствия наступления беременности, но они являются преодолимыми при наличии грамотного лечения.
- Абсолютноее бесплодие — это состояние, при котором женщина не может получить желанную беременность по причине отсутствия матки и фаллопиевых труб. Такие представительницы прекрасного пола физически никогда не смогут выносить беременность. Однако, в силу развития вспомогательных репродуктивных технологий в виде экстракорпорального оплодотворения и суррогатного материнства есть шанс получения биологически родного ребенка.
- Врождённое бесплодие — в виде аномалий развития женской половой системы.
- Приобретённое бесплодие — возникает по причине наличия какого-либо патологического процесса, препятствующего зачатию.

По статистике распределение данных двух причин бесплодия составляет 50%. Как бы ни была удивлена мужская половина населения, которая всячески противиться проходить обследование в случае невозможности зачать ребенка, но 50% всех неудач в попытке забеременеть лежит на мужских плечах. Поэтому при возникновении у семейной пары диагноза бесплодия в обязательном порядке должны быть обследованы как жена, так и муж.
Самостоятельно определить данное состов виде аномалий развития женской половой системы, яние семейной паре не составляет труда. Как указывалось выше, если семейная пара занимается регулярным незащищенным сексом, то при полном здоровье как женщины, так и мужчины беременность должна наступить в первый год таких попыток. Если же этого не происходит, значит есть повод обратиться к врачу.
Однако, если установлен данный факт отсутствия беременности, это еще не значит, что диагноз бесплодия подтвержден. На следующем этапе, который имеет название диагностика, врачи акушеры-гинекологи, врачи урологи-андрологи проводят комплексное обследование семейной пары и выявляют возможные причины отсутствия наступления зачатия.
В некоторых случаях проблем может не быть ни у одного из супругов, попросту нужна коррекция в сексуальной сфере пары. Например, если супруги усердно пытаются получить беременность, занимаясь сексом ежедневно, несколько раз в день, то этот фактор также может влиять на зачатие, а, вернее, его отсутствие. Всё дело в том, что мужские половые клетки просто не успевают созревать в достаточном количестве и, соответственно, их концентрация в сперме мала за счет чего и не происходит оплодотворения яйцеклетки.
Проблема бесплодия решаема благодаря своевременной тщательной диагностике и целенаправленной терапии!
Классифицируется бесплодие по причинам, вызвавшим данное патологическое состояние, а именно по органам, вследствие дисфункции которых репродуктивная функция женского организма нарушена. Среди них выделяют:
- Трубное бесплодие — это патологическое состояние, которое связано с невозможностью зачать ребенка по причине непроходимости фаллопиевых труб.Основным этиологическим фактором данного вида являются воспалительные процессы, которые затрагивают слизистую оболочку маточных труб. А, в свою очередь, воспаление возникает на фоне манифестации патогенной флоры, инфекционных возбудителей, передающихся половым путем, также активации условно-патогенной микрофлоры при иммунодефицитных состояниях. Более опасными в плане спаечного процесса и формирования непроходимости маточных труб является гонорейная инфекция. Также немаловажным фактором возникновения такого вида бесплодия является выполнение внутриматочных манипуляций (аборты путём острова кюретажа, фракционное диагностическое выскабливание).
- Эндокринное бесплодие — невозможность зачать ребенка, причиной которой является гормональная дисфункция в женском организме.
- Гинекологические нозологии, которые могут стать причиной бесплодия: синдром поликистозных яичников, эндометриоз и другие.
- Также виновником отсутствия наступления беременности может быть преждевременное истощение яичников в виду отсутствие резерва фолликулов.
- Иммунологическое бесплодие– процесс формирования антител к мужским половым клеткам. Суть данной проблемы состоит в образовании антиспермальных антител в слизи шеечного канала женщины, которые атакуют мужские половые клетки, нарушая их функциональные особенности либо анатомическое строение.
- Эндометриозное бесплодие. Бесплодие, вызванное эндометриозом, диагностируется приблизительно у 30% женщин, страдающих этим заболеванием. Механизм влияния эндометриоза на бесплодие окончательно неясен, однако можно констатировать, что участки эндометриоза в трубах и яичниках препятствуют нормальной овуляции и перемещению яйцеклетки
к содержанию ↑
Причинами бесплодия могут являться нарушения, связанные со здоровьем одного из супругов или их обоих, поэтому необходимо обследование каждого из партнеров.
В торое название данной формы патологического процесса – эндокринное бесплодие. Нарушение функционирования эндокринных желез может быть на нескольких уровнях: как щитовидной железы, и надпочечников, так и в работе каскада эндокринных желез женской репродуктивной системы.
- Причина в головном мозге. Центральный генез нарушений может крыться в нарушении работы коры головного мозга вследствие патологической импульсации в гипоталамус. Дисфункция работы гипоталамуса может быть связана с его органическим либо функциональным поражением в виде недостаточной выработки гонадолиберинов, вследствие чего происходит нарушения гормонального каскада, ведущего к «поломкам» всей системы. По причине микроаденомы либо аденомы гипофиза нарушается ритм секреции и выделения фолликулостимулирующего, лютеинизирующего гормонов, которые принимают непосредственное участие в процессе фолликулогенеза, овуляции – функционировании физиологического овариально-менструального цикла.
- На уровне яичников также может происходить сбой выработки основных половых гормонов (эстрогенов и прогестерона), который и является этиологическим фактором бесплодия.
Патогенез бесплодия сводится к одному — к нарушению овариально-менструального цикла, что ведет к нарушению созревания фолликула и выхода зрелой яйцеклетки, необходимой для оплодотворения сперматозоидом.
Помимо гормонального бесплодия, описанного ранее, выделяют такое понятие, как физиологическое бесплодие. То есть, состояние, которое является нормальным, то есть физиологическим для некоторых периодов жизни женщины. Физиологическое бесплодие в соответствии с возрастным фактором:
- Бесплодие периода детства до наступления половой зрелости.
- Бесплодие, связанное с климактерическим периодом.
- Еще одним видом бесплодия, которое является нормальным для женского организма, является период беременности и лактации (кормления грудью).
к содержанию ↑
Психосоматика – признанный в мире феномен, который означает влияние психологического состояния на формирование реальных патологических процессов и диагнозов. Так в сфере репродуктологии данное состояние не является редкостью.
Имея множество информации по поводу невозможности иметь ребенка, женщина, как и мужчина, может сформировать первичный страх не получить желанную беременность. Формируется психологический блок, патологическая импульсация из головного мозга, которая нарушает функционирование каскада гормональных реакций, необходимых для физиологического функционирования репродуктивной системы.
В результате этого наступает бесплодие без органической причины данного процесса. Также подсознательно женщина, отвергающая возможность беременности, может иметь психологическую форму бесплодия.
Депрессивные состояния таким же образом влияют на гормональную регуляцию женской репродуктивной системы.
Другие причины бесплодия могут быть связаны с такими гинекологическими патологиями как: миома матки , в особенности ее субмукозная локализация, полипы матки, гиперплазия эндометрия. Данные формы препятствуют нормальной имплантации бластоцисты. А, например, синдром поликистозных яичников является причиной ановуляторного цикла, то есть отсутствие овуляции – выхода яйцеклетки. различные формы нарушения менструального цикла ( аменорея , олигоменорея и др.), вызванные нарушением гормональной регуляции, спаечные процессы в малом тазу,
Так как бесплодие является полиэтиологическим заболеванием, то и диагностические меры должны быть комплексными, которые обхватывают все возможные звенья этиопатогенеза данной проблемы. Они включают:
- Обращение к врачу акушеру-гинекологу, который выполняет сбор анамнеза, гинекологический осмотр.
- Выполнение клинико-лабораторного обследования с выявлением инфекционных агентов в мочеполовых органах женского организма;
- Ультразвуковое исследование органов малого таза и брюшной полости с выполнением фолликулометрии.
- Гормональный спектр, который включает исследование уровня эстрогенов, прогестерона, фолликулостимулирующего, лютеинизирующего гормона, пролактина, фракций тестостерона, антимюллерова гормона. При необходимости, возможно, понадобится сдача гормонов щитовидной железы, надпочечников.
- Проведение рентгенографии черепа либо магнитнорезонансной томографии.
- Проведение метросальпингографии для определения проходимости маточных труб.
- Выполнение гистероскопии, а также диагностической лапароскопии, при необходимости возможен переход ее в лечебную.
- Определение антиспермальных антител в цервикальной слизи.
- Консультация врача – генетика, а при необходимости – смежных специалистов.
к содержанию ↑
Терапия бесплодия должна иметь этиологическую направленность, то есть действовать на конкретную причину, вызвавшую данный патологический процесс.
При воспалительной причине данного патологического процесса используются антибактериальные препараты, которые подбираются с учетом чувствительности патогенной флоры к антибиотикам, пробиотики, противовоспалительные, иммуномодулирующие средства. В процессе реабилитации может быть использована физиотерапия и гирудотерапия.
При гормональной причине используются стероидные препараты, регулирующие эндокринный дисбаланс. Подбираются данные средства в соответствии с причиной эндокринной поломки.
При наличии эндометриоза, лейомиомы матки на их ранних стадиях используются гормональные препараты в виде комбинированных оральных контрацептивов, агонисты гонадотропин-релизинг гормонов, препараты прогестерона.
Оперативные методы лечения используются при невозможности коррекции причин медикаментозно. К ним относятся:
- Пластика маточных туб при их непроходимости;
- Консервативная миомэктомия;
- Кистэктомия при наличии кист яичников;
- Полипэктомия, кюретаж полости матки при гиперпластических процессах;
- Клиновидная резекция, дриллинг яичников при СПКЯ.
к содержанию ↑
Существует множество методов народной медицины в лечении бесплодия в виде использования растительных средств, приготовленных по рецептам народной медицины (отвары, настои, настойки на основе боровой матки, красной щетки, чистотела и льна), однако, врачи скептически относятся к данному лечению. Однако результаты лечения травами у некоторых женщин, не могут не вдохновлять других.
В статье лекарственные растения, помогающие забеременеть, перечислены основные «помощники» в зачатии и избавлении бесплодия.
Однако, помрите, бесплодие – это серьезная патология, которая не терпит промедления в грамотной медикаментозной терапии с участием акушера-гинеколога и профильных специалистов!
источник
Маточное бесплодие – невозможность наступления желанной беременности у женщины детородного возраста вследствие имеющейся патологии матки. Причинами маточного бесплодия могут являться субмукозные миомы, внутриматочные синехии, аномалии строения матки, аденомиоз, полипы эндометрия и др. Подтвердить ту или иную маточную патологию помогает УЗИ органов малого таза, гистероскопия, РДВ, гистеросальпингография. Лечение маточного бесплодия зависит от характера выявленных изменений; оно может включать оперативные методы (миомэктомию, удаление полипов, рассечению синехий, метропластику и т. д.), циклическую эстроген-гестагенную терапию.
Маточное бесплодие – форма женского бесплодия, обусловленная врожденными анатомическими аномалиями или приобретенными заболеваниями матки. В гинекологии маточный фактор, как причина бесплодия, выявляется примерно у 15% женщин, не способных к зачатию в течение года регулярной половой жизни без использования контрацепции. В остальных случаях диагностируется эндокринное (35%), трубное/трубно-перитонеальное (30%), иммунологическое (5%), шеечное (5%), психогенное (3%) бесплодие или бесплодие неясного генеза. Таким образом, маточному фактору отводится третья позиция в структуре причин женского бесплодия. Внутри маточной формы бесплодия выделяют различные его варианты, обусловленные разными причинами и имеющие неодинаковый прогноз на возможность зачатия и вынашивания ребенка.
Причины нарушения фертильности, связанные с маточным фактором, могут быть врожденными и приобретенными; в соответствии с этим диагностируется первичное или вторичное бесплодие.
К причинам врожденного порядка относятся аномалии развития матки: синдром Рокитанского-Кюстнера, атрезия матки, удвоение матки, изменение ее формы (седловидная, двурогая), наличие внутриматочной перегородки. В ряде случаев маточное бесплодие может становиться следствием неправильного положения органа — ретрофлексии матки. Значительно чаще в основе маточного бесплодия лежат приобретенные заболевания, обусловленные гормональными, опухолевыми, инфекционными, посттравматическими изменениями эндометрия и полости матки.
Наиболее часто этиофактором маточной формы бесплодия становится патология внутреннего слоя матки, которая может быть представлена железистой, железисто-кистозной, атипической гиперплазией или полипами эндометрия. В основе гиперпластических процессов лежит повышенная пролиферативная активность эндометрия, связанная с гиперэстрогенией. Недостаточная секреторная трансформация эндометрия делает невозможным прикрепление оплодотворенной яйцеклетки и дальнейшее развитие эмбриона в полости матки. Кроме этого, полипы эндометрия могут создавать механические препятствия для имплантации плодного яйца.
Миоматозные узлы, как фактор маточного бесплодия, выявляется у каждой пятой инфертильной пациентки. Связь миомы матки и бесплодия подтверждает тот факт, что после консервативной миомэктомии возможность зачатия у таких женщин зачастую восстанавливается. Непосредственной причиной маточного бесплодия при миоме матки может становиться как прогестероновая недостаточность, так и деформация полости матки субмукозной и интерстициальной миомой, что обусловливает трудности имплантации оплодотворенной яйцеклетки.
Частота эндометриоза среди инфертильных женщин достигает 20–48%. Механизмы развития бесплодия на фоне аденомиоза многогранны: они связаны и с гиперэстрогенией, и с дисбалансом гонадотропинов, и с неполноценностью циклической трансформации эндометрия, и с иммунными реакциями, нарушающими процесс имплантации бластоцисты в эндометрий. Гиперплазия эндометрия, фибромиома матки и аденомиоз часто сопутствуют друг другу, обусловливая сложность и длительность лечения пациенток с маточным бесплодием.
При синдроме Ашермана маточное бесплодие объясняется облитерацией полости матки и трубных углов синехиями (сращениями). Данная патология обычно связана с травмированием базального слоя эндометрия с последующим развитием инфекционного процесса. К формированию внутриматочных синехий могут приводить осложненные аборты, гистерорезектоскопии, диагностические выскабливания, эндометриты, генитальный туберкулез, использование внутриматочных контрацептивов.
Маточное бесплодие, индуцированное наличием инородных тел в полости органа, встречается редко. Механические помехи для имплантации в этом случае могут создавать внутриматочные спирали и отдельные их части, лигатуры, костные останки плода. Маточное бесплодие часто сочетается с цервикальными факторами – гипертрофией шейки матки, атрезией и полипами цервикального канала, эндометриозом шейки матки, изменениями свойств цервикальной слизи и пр.
Маточная форма бесплодия диагностируется в том случае, если женщина репродуктивного возраста, ведущая регулярную половую жизнь без использования средств контрацепции, не может забеременеть в течение года; при этом исключаются другие вероятные причины бесплодия (в том числе мужской фактор), а у пациентки обнаруживаются те или иные заболевания матки, потенциально препятствующие зачатию.
Отсутствие беременности может являться единственным очевидным симптомом гинекологических заболеваний, но чаще сочетается с другими признаками неблагополучия в репродуктивной сфере. Так, при гиперплазии эндометрия, наряду с маточным бесплодием, могут возникать межменструальные мажущие выделения или ановуляторные маточные кровотечения.
Для миомы матки характерны обильные длительные менструации и метроррагии, приводящие к анемизации, боли в нижней части живота и в пояснице, дизурические явления, запоры. При перекруте ножки миоматозного узла развивается типичная клиника острого живота. Инородные тела матки могут заявлять о себе не только маточным бесплодием, но и меноррагией, метроррагией, развитием хронического эндометрита или пиометры.
Пациентки с внутриматочными синехиями имеют склонность к гипоменструальному синдрому или аменорее. При легкой форме синдрома Ашермана возможно наступление беременности, однако ее течение может осложняться самопроизвольным прерыванием, преждевременными родами, патологией плаценты (низким или плотным прикреплением, предлежанием). Нарушения менструальной функции и диспареуния являются частыми спутниками врожденных аномалий матки.
Тот или иной вариант маточного бесплодия диагностируется при исключении других причин инфертильности и лабораторно-инструментальном подтверждении имеющейся патологии матки. При сборе анамнеза гинеколог выясняет, когда появились проблемы с зачатием, т. е. является ли бесплодие первичным или вторичным. Подробно изучаются сведения о перенесенных гинекологических заболеваниях и операциях, ИППП, беременностях и их исходах, экстрагенитальной патологии. Уделяется внимание анализу менструальной функции (возрасту менархе, длительности и регулярности цикла).
При проведении гинекологического исследования определяется правильность развития матки, ее положение и размеры, выявляется отсутствие или наличие миоматозных узлов. Обнаружить внутриматочную патологию с большей степенью достоверности позволяет УЗИ органов малого таза. В диагностике полипов и оценке состояния полости матки используется ультразвуковая гистеросальпингоскопия (УЗГСС) или рентгеновская гистеросальпингография. Непосредственная визуализация предполагаемых изменений, уточнение их характера и расположения достигается с помощью гистероскопии.
Лабораторные методы исследования (микроскопия мазка, ПЦР-диагностика, кольпоцитология и др.) играют вспомогательную роль при диагностике маточного бесплодия. Исключение составляет гистологическое исследование соскоба, полученного при РДВ полости матки и цервикального канала – данный анализ играет решающую роль в подтверждении гиперплазии эндометрия и определении ее формы.
Патогенетическая терапия маточного бесплодия тесно связана с лечением основного заболевания. При гиперпластической трансформации эндометрия после выскабливания назначается циклическая эстроген-гестагенная терапия на 3-6 месяцев с последующим планированием беременности. Лечение эндометриоза – также гормональное, часто длительное.
Выбор метода лечения миомы матки определяется локализацией и размерами узла. Субмукозные миомы подлежат удалению с помощью гистерорезектоскопии, интерстициальные или субсерозные узлы удаляются путем консервативной миомэктомии лапароскопическим или лапаротомическим доступом. Возможно проведение эмболизации маточных артерий. Беременность разрешается не ранее чем через 6 месяцев после хирургического лечения миомы после оценки состояния рубца на матке.
Лечение внутриматочных синехий сводится к рассечению сращений под эндохирургическим контролем и последующему назначению гормонотерапии на период 3–6 месяцев. При удвоении матки или двурогой матке производят метропластику; устранение внутриматочной перегородки осуществляют путем ее иссечения, лазерной реконструкции полости матки. Инородные тела, явившиеся причиной маточного бесплодия, удаляют в процессе гистероскопии; при наличии эндометрита проводят противовоспалительную терапию.
Прогноз на восстановление естественной фертильности после лечения маточной формы бесплодия вариабельный. Достоверное положительное влияние на частоту наступления беременности оказывает миомэктомия, удаление полипов эндометрия, проведение курсов циклической гормонотерапии. Если самостоятельная беременность не наступает после устранения причины маточного бесплодия, в некоторых случаях могут помочь вспомогательные репродуктивные технологии.
источник
Болезни, вызывающие бесплодие – это, прежде всего нарушения нормальной работы репродуктивной системы.
В случае, если каких-либо патологических изменений в организме не выявлено, и точную причину установить невозможно – то речь идет об идиопатическом бесплодии.
1) Эндокринные заболевания
При эндокринном бесплодии происходит нарушение гормональных механизмов, регулирующих менструальный цикл. Оно может иметь различные формы, однако существует один признак – отсутствие овуляции (созревание яйцеклетки и её выход в брюшную полость).
Часто причиной бесплодия являются заболевания щитовидной железы. Гиперфункция (когда повышается продукция гормонов щитовидной железы), так же, как и гипофункция (пониженная выработка гормонов щитовидной железы) влияют на способность забеременеть, т.к. это ведёт к подавлению функции яичников.
К эндокринным заболеваниям, которые приводят к бесплодию относятся:
- инсулинозависимый сахарный диабет;
- гиперкортицизм;
- опухоли гипоталамо-гипофизарной части головного мозга;
- последствия травм головного мозга;
- гиперпролактинемия;
- гиперандрогения (из-за нарушенной работы яичников или надпочечников);
- поликистоз яичников;
- диффузный токсический зоб;
- ожирение.

К ним относятся воспалительные заболевания матки (метрит, эндометрит), придатков матки (сальпингит, сальпингоофорит, гидросальпинкс), шейки матки (цервицит, эндоцерцивит), инфекции, передающиеся половым путем (хламидиоз, трихомониаз, гонорея, сифилис).
Все эти заболевания нарушают проходимость маточных труб, изменяют структуру эндометрия и в последствии приводят к бесплодию.
При непроходимости маточных труб сперматозоиды не могут оплодотворить яйцеклетку из-за препятствия на их пути. А на воспалённой слизистой невозможна имплантация эмбриона.
Кроме того, к бесплодию могут приводить опухолевые процессы в половых органах (миомы, кисты и кистомы яичников, полипы эндометрия).
Отдельно нужно отметить эндометриоз матки и яичников. Это заболевание, при котором ткань, подобная внутренней слизистой оболочке матки – эндометрию, обнаруживается в других органах и тканях: яичниках, маточных трубах, в шейке матки, во влагалище.
Процент наступления беременности после ЭКО у пациенток «ВитроКлиник» с диагнозом «Эндометриоз» — 47,9 %.
5) Осложнения после хирургических абортов
Инструментальные внутриматочные вмешательства могут вызвать стеноз (сужение) цервикального канала шейки матки, повредить внутренний слой матки (эндометрий). Он рубцуется, и это не позволяет оплодотворенной яйцеклетке нормально прикрепиться. И как следствие – отсутствие беременности или выкидыши на различных сроках.

- однорогая или двурогая матка;
- седловидная матка;
- перегородка во влагалище;
- аномалии развития маточных труб;
- недоразвитие яичников.
8) Избыточный (ожирение) или недостаточный вес
9) Наркотическая, алкогольная зависимость и табакокурение
Курение, злоупотребление алкоголем, приём наркотиков приводят к хронической интоксикации всего организма, что не может негативно не сказаться на работе всей репродуктивной системы.
Если вы хотите забеременеть, но у Вас не получается уже год или более, и имеется какое-либо заболевание или нарушение в работе репродуктивной системы, обратитесь к врачу репродуктологу – специалисту, занимающемуся проблемой бесплодия.
источник
В настоящее время проблема бесплодия у женщин является очень актуальной. Каждая шестая пара в стране сталкивается с проблемой зачатия ребёнка. И не всегда причина оказывается связанной с женским организмом, достаточно много мужчин сталкиваются диагностикой у них диагноза бесплодие.
В тоже время следует отметить, что группу риска в данном случае составляют женщины и мужчины, перешагнувшие порог в 30 лет. Это связано с тем, что с возрастом особенно организм женщины сталкивается с воздействием вредных факторов окружающей среды, но и заболеваниями, в частности, качаемых половой сферы, а так же накопившимися мутациями.
Принято считать, что с возрастом фертильность женщины постепенно снижается. Это можно объяснить с тем, что овариальный резерв в организме женщины не меняется с момента ее зачатия, то есть нарушения в нем могут возникать ещё до момента рождения.
В настоящее время выделена даже отдельная специальность, которая занимается проблемами с зачатием в паре, это репродуктология. Для рождения ребёнка у такой пары предпринимаются попытки детальной диагностики, а так же искусственных способов оплодотворения. Именно они завоевали большую популярность среди супружеских пар.

В данном случае следует учитывать, что подобный диагноз устанавливается, если не происходит развития беременности в течение года и более.
Меньший период времени не правомерно учитывать для подобного диагноза, если не проведено тщательное обследование пары и не выявлена невозможность самостоятельной к оплодотворению одного из супругов или причины, по которым беременность у данной пары не наступит.
Причин появления бесплодия достаточно много.
При первичном процессе это чаще всего:
-
Наследственные нарушения.
- Гормональные сбои проявляющиеся нерегулярным менструальным циклом.
- Также в данном случае следует исключить органические патологии, связанные с дефектами развития как наружных, так и внутренних половых органов.
- При развитии вторичного бесплодия это преимущественно процесс хронического воспаления.
Основным признаком бесплодия является отсутствие беременности. Исходя из причины, которая способствовала ему возможно присоединение дополнительных симптомов.
- Первичное бесплодие это тип, при котором беременность у женщины не наступала вообще. В данном случае следует учитывать, что к беременностям следует относить не только случаи рождения ребёнка, но и все случаи при которых возникало зачатие, но беременность не развилась до момента родов.
- Вторичное бесплодие – патологическое состояние, при котором беременность не наступает в течение года или более, но до этого в анамнезе у женщины были случаи оплодотворения яйцеклетки. Не всегда данные случаи заканчиваются родами, это выкидыши, замершие и эктопические беременности.
Также следует отличать абсолютное и относительное бесплодие:
- В первом случае наступления беременности быть не может. Это генетические патологии, недоразвития органов и т.д. В данной ситуации лечение будет бесперспективным.
- В то время как в случае относительного можно предпринимать различные методики лечения. Обычно это назначение гормональных средств, противовоспалительной терапии, а так же хирургических способов.
Формируется данный тип из-за нарушения в системе иммунитета при котором происходит выработка специфических антител, препятствующих оплодотворению.
Данное вещество называется антиспермальным. Может содержаться в различных биологических жидкостях, не только в сперме и секрете влагалища, но так же и в сыворотке крови и семявыводящем протоке.
С развитием новых методов исследования доказано, что данная проблема отмечается больше чем у пятой части всех пар. Но при этом не все считаются бесплодными.
Все зависит от концентрации антител, при этом действовать они могут на любые этапы, необходимые для оплодотворения:
- В первую очередь со стороны мужского организма, нарушают целостность, структуру и функциональные возможности сперматозоидов.
- Уже проникнув женском организме к ним могут прикрепляться антитела на фоне их хорошего качества и затруднить проникновение сперматозоидов через секрет цервикальной слизи, а так же нарушить процессы катапультации в яйцеклетку и предотвратить процесс оплодотворения.
Качество сформировавшегося зародыша гораздо ниже при наличии антиспермальных антител в организме, его жизнеспособность снижена. Любой провоцирующий патологический фактор провоцирует развитие самопроизвольного выкидыша. Формируется данный тип из-за нарушений процессов иммунных ответов.
Происходит нарушение защитных функций сперматозоидов, они теряют способность к мимикрии. Любой организм, особенно женский начинает воспринимать его как чужеродное вещество, попадающее внутрь и формирует факторы патогенности. Происходит образование супрессивных тел и меньшее количество хелперов.
Сперматозоиды начинают напрямую контактировать с веществами, входящими в иммунную систему. Для того, чтобы в мужском организме произошла выработка веществ, против собственных клеток, необходимо воздействие неблагоприятного фактора.
Это могут быть травматические воздействия, оперативные вмешательства, воспаления, инфекционные процессы, вызванные как специфическим, так и неспецифическим возбудителем, различные аномалии строения органа половой системы, а так же злокачественный процесс.
Трубное бесплодие. Это один из вариантов невозможности наступления беременности, связанного с развитием невозможности проникновения сперматозоидов к яйцеклетке.
При этом страдает данной проблемой около половины всех женщин, у которых выявлена невозможность оплодотворения. Может быть, как первичным, так и вторичным. Чаше всего это вторичное бесплодие у женщин зрелого возраста.
Возникает из-за многих причин:
-
Основной является воспаление, вызванное специфическими возбудителями, такими как трихомонады, хламидии, гонококки.
- Так же это может быть гормональная дисфункция, локальное повышение тонуса гладкой мускулатуры, а так же анатомические дефекты, создающие препятствие к прохождению. Преимущественно выявляется спаечный процесс, создающий облитерацию прохождения маточной трубы. Данная проблема достаточно легко диагностируется и существует много методов ее устранения.
В настоящее время самым популярным и эффективным способом постановки диагноза является гистеросальпингография, при которой через полость матки вводится контрастное вещество и проверяется его проход через маточные трубы.
В некоторых случаях процесс может быть лишь односторонним, чаще всего это связано с объемными образованиями малого таза, а так же предшествующих операциях на маточных трубах (например внематочная беременность).
Лечение преимущественно хирургическое, если причиной выявлена инфекция, то в комплексе назначается и противовоспалительное лечение.
Маточный тип бесплодия. Это ещё один вид бесплодия, который вызывается патологией основного репродуктивного органа женщины.
Именно матка выполняет одну из главных ролей в деторождении, она является плодовместилищем. В данном случае оплодотворение может наступить, но процесс имплантации не наступает.
Чаще всего это анатомические дефекты в полости. Это менее распространённый вид, встречающийся преимущественно у женщин как вариант первичного.
Обращаются с данной проблемой женщины молодого возраста, в большинстве случаев данная проблема может быть сопряжена с другими патологиями репродуктивной сферы:
-
В первую очередь это такие врожденные дефекты, как нарушение развития органа, к ним относят двурогую и седловидный матки, гипоплазия, удвоение и т.д.
- Также это патологические образования в полости, например, синехии и внутриматочные перегородки, могут встречаться и полипы, занимающие все свободное пространство.
- Иногда процессы имплантации нарушают миоматозные узлы, которые вырастают в полость или деформируют орган. Не всегда они бывают большими, иногда достаточно малого размера, который нарушит процесс имплантации в слизистую оболочку. С такой проблемой преимущественно обращаются женщины с вторичным бесплодием, у которых миоматозные узлы формируются после предшествующего внутриматочного вмешательства.
Эндокринное бесплодие. Это один из самых трудноизлечимых типов бесплодия, формирующийся из-за нарушения работы желёз преимущественно внутренней секреции.
-
В данном случае почти всегда имеется нарушение менструального цикла, при котором происходит не только неполноценная подготовка слизистой оболочки к имплантации, но и нарушение созревания яйцеклетки.
- Самым опасным случаем данного вида является гермафродитизм, при котором произошла неправильная закладка желёз и половых органов относительно того пола, у которого произошло формирование наружных половых органов.
- Так же к данной группе относится недостаточное функционирование яичников, с отсутствием формирования созревания фолликулов и яйцеклетки, а так же выработки эстрогенов.
- Не всегда бесплодие развивается из-за нарушения работы половых желез, это могут быть и изменения выработки гормонов щитовидной железы, гипоталамуса, гипофиза и надпочечников. Часто проводят оценку работы щитовидной железы, особенно обращают внимание на нестаточную активность.
- В некоторых случаях требуется искать гормонально-активные опухоли в организме, которые могут изменять эндокринный фон женщины.
- Также к данной группе относят болезни обмена веществ, например, сахарный диабет.
Поликистоз. Это состояние, являющееся многофакторный и отражающим патологию со стороны яичников. При этом чаще всего это проявление генетического дефекта.
Встречается не более, чем у пятой части всех женщин, обращающихся к репродуктологам или гинекологам с проблемами не наступления беременности.
Поликистоз принято относить к эндокринной причине бесплодия. Характеризуется патология повышенным содержанием в кровеносном русле андрогенов, являющихся мужскими половыми гормонами, а так же изменениям регулярности
менструального цикла, отсутствием созревания яйцеклетки и следовательно, овуляторных процессов. Так же проявляются и другие изменения обмена веществ.
Существует несколько типов изменений яичников:
-
Первый, это центральный. Он обусловлен нарушением в работе женских половых органах, связанных с гипоталамо— гипофизарными сбоями, а так же опухолевымироцессами, сопровождающихся повышенной гормональной активностью.
- Яичниковый. Нарушение непосредственно на яичниковом уровне.
- Смешанный. Связан с нарушенной работой как яичников, так и надпочечников.
В настоящее время данную проблему расценивают как врожденный генетический дефект, при котором происходит изменение в выработке эстрогена и тестостерона. Выражается у женщин данная проблема не только нарушением процесса созревания яйцеклетки из изменений в менструальном цикле, а так же кожными проявлениями и метаболически и сдвигами. Женщина замечает выраженную андрогенизацию, проявляющуюся повышенным образованием волосяного покрова, себореей, повышенной активностью сальных желёз и акантовом кожных покровов. Так же женщины, имеющие данную проблему, сталкиваются с проблемой лишнего веса. Жировая ткань сконцентрирована преимущественно в абдоминальной области. Подобные признаки связаны чаще всего с инсулинорезистентностью.
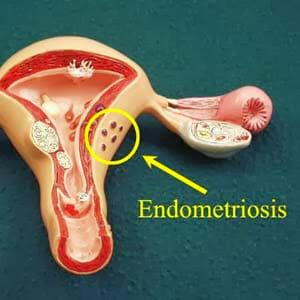
В норме данный слой принято называть ещё функциональным, так как он изменяется в зависимости от гормонального фона и во время менструации слущивается.
Кроме того, он является участком, на который происходит имплантация плодного яйца во время беременности.
При эндометриозе происходит распространение ткани не только на область матки, но так же и на любой другой орган как репродуктивной системы, так и находящийся в брюшной полости. В результате серьезных дисгормональных нарушений не происходит формирования яйцеклетки и не возникает овуляции.
В результате вышеперечисленных факторов процесс наступления беременности невозможен. При развитии эндометриоза, локализованного в теле матки, даже на начальных стадиях возможно оплодотворение созревшей яйцеклетки, но из-за нарушений строения органа не происходит процесса имплантации плодного яйца.
Причина развития эндометриоза до настоящего времени является малоизученной. Теорий выдвигается достаточно много, в одних случаях это заброс менструальной крови с клетками эндометрий на другие участки, либо генетическая предрасположенность.

Одинаково могут встречаться как у мужского организма, так и женского. Является либо заболеванием, передающимися по наследству или патологией, формирующейся при нарушениях течения беременности.
Это могут быть воздействия вредных факторов, вызвавших мутации, а так же заболеваний матери или отца, которые привели к неполноценности формирования яйцеклетки или сперматозоида.
Данный вид бесплодия неизлечим. Если он связан с частичным недоразвитием половой системы его в некоторых случаях могут корректировать. Но в случаях генных мутаций или полного отсутствия некоторых генов ситуация является необратимой.
В случаях тяжелых аномалий в генетическом аппарате можно увидеть клинические изменения. Но в большинстве случаев бесплодие диагностируется после долгих обследований и исключений всех возможных причин.

Возраст, который подвержен ей может быть абсолютно разный, большинство выявленных случаев это молодые женщины, планирующие беременность впервые.
Выражается он нарушениями, возникающими на уровне подсознания, когда женщина готовясь стать матерью не хочет этого осознавать, либо ещё не готова к данному шагу.
Формируются внутренние конфликты, а так же неосознанные страхи связанные с трудностью материнства и последующим рождением ребёнка.
Возникают они на фоне полного физического здоровья, после проведения полной диагностики организма не находится объективным причинам для формирования бесплодия. Но тем не менее, при длительность воздействии фактора может происходить нарушение работы эндокринной системы.
Подобная картина является обратимой, в большинстве случаев достаточно работы с профессиональным психологом.
Это достаточно сложный процесс, который начинается с опроса пациентки и выяснения точных жалоб. Большое значение уделяется уточнению возможных причин, приводящих к данной патологии, а так же анамнезу.
Следует поинтересоваться не было ли в семье случаев бесплодия. Врача в большинстве случаев интересует определение менструальной функции, симптомов гормональных нарушений, а так же составление общего впечатления о развитии женщины.
После этого проводится осмотр, как внешний, так и специализированный. Необходима оценка состояния половых органов, исключение органических патологий, а так же воспалительных процессов.
После этого методом исключения начинают применять лабораторные и инструментальные методы диагностики:
- Тесты функциональной диагностики, это одни из самых трудоемких, но при этом эффективным методов оценки репродуктивной системы. Применяются при исключении возможных органических причин отсутствия беременности, а так же мужского фактора. Тесты бывают следующих видов:
-
Среди них самым популярным является метод оценки базальной температуры. Он основан на колебании температуры тела в зависимости от дня менструального цикла. Подобная зависимость возникает из-за выработки прогестерона, способствующего повышению температуры тела. При ежедневном измерении ректальном температуры идёт построение графика. Во время овуляции и процесса формирования желтого тела происходит повышение температуры, что выражается подъемом графика. Если созревания фолликула не происходит, значит температура подниматься не будет.
- Следующим тестом является симптом зрачка. В данном случае производится оценка состояния цервикального канала. Размер его отверстия будет зависеть от влияния эстрогенов на гормонально зависимые органы, одним из них является шейка матки. Она способствует проникновению сперматозоидов. Так под действием эстрогенов происходит его расширение, достигая пика в момент овуляции. Оценка производится при гинекологическом осмотре шейки в зеркалах в различные фазы менструального цикла. Симптом оценки растяжимости шеечной слизи. В данном случае так же производится оценка работы эстрогенового компонента. Поскольку слизь в шейке матки выполняет сразу несколько функций, ее состав изменяется в зависимости от дня менструального цикла. В период максимального содержания эстрогенов, то есть в овуляцию происходит повышение ее растяжимости. В результате полученная из цервикального канала слизь не разрывается, а остаётся эластичной.
-
Симптом папоротника это так же оценка состояния шеечный слизи на предмет содержания в ней эстрогенов. При их достаточном содержании происходит большое ветвление рисунка, образовавшегося на предметном стекле. Метод не занимает много времени и экономических затрат, так как для него достаточно нанести слизь и дождаться ее полного высыхания. После чего производится оценка. В данном случае нельзя использовать только один метод. Для полноценной оценки менструального цикла и гормонального фона нужно проводить несколько методов, характеризующих различные гормоны, ответственные за наступление созревания яйцеклетки, а так же процесса овуляции. Преимуществом их использования является относительно невысокая стоимость и малое количество энергозатрат.
-
- Одним из основным лабораторных исследований является исключение инфекций передающихся половым путём. Для этого берутся мазки различными способами. Самый обычный это мазок на флору, при котором можно обнаружить трихомонад и гонококков. Большую опасность представляют такие возбудители как хламидии, микоплазма, уреаплазма, цитомегаловирус, возбудитель простого герпеса. Для этого полученный материал исследуют с помощью полимеразной цепной реакции. В некоторых случаях может потребоваться забор крови для исследования:
Для определение гормонального фона для этого исследуется уровень Пролактина, а так же оценивается фолликулостимулирующий и лютеинизирующий гормоны, при необходимости проверяется эстрадиол.
- При диагностике бесплодия уточняется и работа щитовидной железы, в частности тиреоидинах гормонов, тестостерона, кортизола. Подобные исследования проводятся в начале менструального цикла не позднее 5—7 дня.
- Прогестерон, один из основных гормонов беременности, который участвует в процессе имплантации. Сдаётся данный анализ на 20—21 день менструального цикла. Именно он отразит произошедшую овуляцию.
- Большое внимание уделяется антиспермальным антителам, которые и формируют иммунный механизм бесплодия. Для этого производится забор материала из содержимого шейки матки, а так же венозной крови.
- Антимюллеров гормон оценивает функциональные возможности органа, резерв фолликулярных клеток. Сдавать его рекомендуется не позднее 5 дня менструального цикла. Для получения результата требуется взятие венозной крови.
-
Одним из основных исследований является ультразвуковой метод. В данном случае требуется после исключение органических патологий, оценить состояние эндометрия и яичников. Это основные моменты, от которых зависит наступление беременности. Рекомендуется проводить сканирование в течение нескольких раз за цикл, для более точной оценки роста эндометрия и фолликулов. Но если такой возможности нет, то УЗИ проводится в день предполагаемой овуляции, данный временной промежуток высчитывает врач, но при нормальном цикле это 12—16 день от начала менструации. В это время происходит созревание яйцеклетки и ее последующий выход.
- Кольпоскопическое исследование. Производится осмотр шейки матки под увеличением с помощью микроскопа. Для более точной оценки проводят ее с нанесением реактивов йода и уксуса.
В случае подозрения на патологию эндометрия проводится диагностическое выскабливание полости матки, а так же взятие аспирата из его полости. Это необходимо для проведения диагностики клеточного состава. -
Гистероскопия это универсальный и очень полезный метод, который применяется при бесплодии. В первую очередь, его используют для уточнения причины развития данной патологии. Проводится оценка полости матки и проходимости маточных труб. Так же можно выявить патологии, связанные с анатомическими дефектами или наличии функциональных причин, приводящих к невозможности имплантации плодного яйца. Гистероскопия в настоящее время достаточно распространена, поскольку обладает высокой точностью. Входит в один из стандартов диагностики бесплодия.
Основными способами устранения данной проблемы являются хирургические методы. Способ будет зависеть от конкретной причины развития подобного вида бесплодия.
-
Процедура фимбриолизиса, это разъединение спаянных фимбрий, необходимых для захвата сперматозоидов, а так же переноса яйцеклетки в маточную трубу.
- Способы сальпинголиза это устранение анатомических дефектов в области маточной трубы, а так же разъединение сформировавшихся спаек.
- Пластические операции, которые способствуют созданию нового отверстия в облитерированном участке.
- А также процессы пересадки трубного участка в полость матки.

При необходимости возможно начинать проводить стимуляцию овуляторного процесса и созревания морфологически функциональной яйцеклетки.
Кроме Кломифен цитрата, возможно назначение средств, регулирующих вышележащие отделы.
При объемных образованиях, являющихся гормонально активными и способствующие развитию эндокринного бесплодия возможно хирургическое их устранение.
Кроме того, при других видах эндокринных проблем могут быть использованы другие гормональные препараты.
В случаев выявления таких проблем как миома матки может быть использованы медикаментозные гормональные средства, а так же хирургические методы.
Эндометриоз это та форма бесплодия, при котором единственным способом устранения является гормональное курсовое или непрерывное лечение.
Одним из последних способов устранения анатомических дефектов полости матки является лазерная реконструкция маточной полости.
В случае воспалительного процесса проводится назначение лекарственных препаратов, направленных на устранение очага или снижение его активности.

Поэтому все половые акты должны быть защищёнными.
Срок данного лечения должен быть не меньше полугода.
Так чувствительность к сперматозоидам повышается. И в дальнейшем у пары есть высокая вероятность зачать ребенка.
Данная группа средств способствует снижению чувствительности иммунной системы. В результате данных механизмов происходит меньшая и сниженная продукция антител. Курс назначается на неделю в даты предполагаемой овуляции.
Подобный метод исключает контакт спермы с цервикальной слизью. Происходит предварительное очищение жидкости от антигенов и ее непосредственное введение в полость матки.
При неэффективности вышеперечисленных методов начинают применять ЭКО (экстракорпоральное оплодотворение).
В данном случае осуществляется искусственное слияние предварительно полученной яйцеклетки и сперматозоида.
Которые после выращивания в лаборатории в искусственных условиях до определенного размера, пересаживаются в уже подготовленную полость матки женщины.
Существует несколько видов препаратов, которые могут применяться с целью лечения. Данные препараты могут относиться к гормональным, противовоспалительным средствам.
Специализированных групп не существует, все они основаны на лечении этио патогенетической причины, которые ее вызвали.
Можно использовать следующие репродуктивные технологии:
-
ИКСИ. Это процесс внутрицитоплазматического введения сперматозоидов в яйцеклетку. Является одним из необходимых методов при подготовке к экстракорпорального оплодотворению. В данном случае яйцеклетка берётся у женщины собственная, которая созревает с помощью естественного способа. Преимуществом от экстракорпорального оплодотворения является тщательный подбор половых клеток. Преимущество отдаётся наиболее жизнеспособным, с хорошей морфологической структурой. Оплодотворённый оолит помещается для дальнейшего созревания в емкость со специализированной средой. Применяется при выявлении у женщины антиспермальных антител, а так же других вариантов иммунологического бесплодия, патологии развития яйцеклеток, а так же неудачных предшествующих попытках.
- Перенос эмбрионов в маточные трубы. Это один из видов экстракорпорального оплодотворения. Может назначаться при различных вариантах бесплодия. В большинстве случаев это воспалительные процессы или дефекты развития или посттравматические изменения в маточных трубах. При этом женщина предварительно устраняет причину бесплодия, а так же принимает средства, осуществляющие подготовку эндометрий к присоединению эмбриона.
-
Инсеминация спермой мужа. Это достаточно часто используемый метод, но в большинстве случаев это способ устранения мужского фактора в бесплодии. Женщинам назначается искусственная инсеминация при психологическом, цервикальном, а так же других факторах в развитии бесплодия, когда причина не всегда точно установлена. Проводят процедуру во время предполагаемой овуляции для повышения шанса развития беременности. В некоторых случаях может потребоваться дополнительная подготовка с использованием медикаментозных средств. Преимуществом ее на фоне бесплодия является простота и безболезненность, а так же отсутствие вовлечения материальных приспособлений. Метод экономически наиболее выгодный.
-
Суррогатное материнство. Это достаточно новый метод возможности рождения ребёнка. Прибегают к нему те супружеские пары, которые не могут родить ребёнка в случае возникновения маточного фактора, в большинстве случаев это ампутация матки в анамнезе. При этом данный метод установлен законодательно, поэтому в настоящее время максимально урегулирован юридически. В данном случае может быть использован генетический материал супружеской пары, но вынашивание будет производиться в организме другой женщины. Иногда суррогатной матерью может выступить близкий родственник, так как переноса хромосомной ткани от этого человека к плоду не происходит. Ограничением в его применении является тяжелое психологическое отношение к подобному решению.
Определенных средств, направленных на лечение женского бесплодия не существует. Поэтому в большинстве случаев, женщины, которые не могут забеременеть прибегают к употреблению универсальных средств, эффективных при заболеваниях репродуктивных органов.
К подобным средствам следует отнести:
-
Полынь. Это универсальное и эффективное растение, которое применяется при гормональных, воспалительных и других заболеваниях. Поскольку данные патологии могут приводить к бесплодию, то именно отвар полыни поможет в комплексе с медикаментозными справиться с проблемой. Для ее применения необходимо сухую траву полыни залить кипятком и оставить настаиваться на протяжении часа или до момента полного остывания раствора, при необходимости его можно поварить с момента закипания. Полученную смесь употребляют в объеме 100 мл дважды в день.
-
Боровая матка, грушанка, зимолюбка это те растения, которые применяются женщинами при бесплодии на различных этапах течения процесса, в случае незапущенных стадий в большинстве случаев достаточно трёх курсов. Употребляют их в виде настоек. При приготовлении траву заливают в водке из расчета 50 грамм на 1500 мл. На протяжении двух или более недель проводят настаивание смеси в месте, недоступном для солнечных лучей. Употребляют смесь в течение месяца в количестве одной чайной ложки трехкратно.
Необходимо помнить, что абсолютное бесплодие сложно профилактировать, так как проблема эта неустранима. Поэтому прибегать к различным процедурам не имеет смысла.
А вот профилактика первичного и вторичного бесплодия, которые являются относительными занимает особое место в гинекологии:
-
Так женщинам или девушкам, имеющим какие-либо жалобы со стороны репродуктивной системы, нужно как можно скорее обращаться за помощью к специалистам, не дожидаясь развития осложнений.
- Так же это контроль за менструальной функцией, если имеются нарушения, то требуется обязательное выяснение причины и ее устранение.
- Некоторые анатомические дефекты, например перегородки или синехии поддаются корректировке.
- Регулярно проводить диагностику на наличие инфекционных заболеваний, особенно связанных со специфическими возбудителями. В группу риска будут входить женщины имеющие непостоянного полового партнера.
- Так же при развитии воспалительного процесса в острой стадии необходимо провести своевременное и полное лечение, при переходе в хроническую стадию рекомендуется проводить противорецидивное лечение, а так же соблюдать комплекс мер, направленных на устранение обострений.
- Женщине следует обратить внимание на рацион питания, оно должно быть полноценным и сбалансированным. Включать в себя достаточное количества белка и жиров, необходимых для работы яичников.
- Большое значение уделяется и режиму дня. Сон должен составлять не менее 8 часов. Работу нужно подбирать исключая Тяжелую физическую нагрузку и эмоциональные перенапряжения.
Отзывы женщин о бесплодии и его лечении:
Какова бы ни была причина бесплодия, поставить диагноз вам должен врач. Многочисленные форумы в Интернете, посвященные вопросу «Как забеременеть, если не получается?» могут быть хорошим источником моральной поддержки, но не более того.
Не стоит заниматься самодиагностикой и самолечением народными способами, или делать сомнительные умозаключения на основании чужого опыта.
Нужно прийти на прием к врачу-репродуктологу, который проведет необходимую диагностику, направить сдать анализы, поможет определить вид и степень проблемы и назначит соответствующее лечение.
источник

 Наследственные нарушения.
Наследственные нарушения. Основной является воспаление, вызванное специфическими возбудителями, такими как трихомонады, хламидии, гонококки.
Основной является воспаление, вызванное специфическими возбудителями, такими как трихомонады, хламидии, гонококки. В первую очередь это такие врожденные дефекты, как нарушение развития органа, к ним относят двурогую и седловидный матки, гипоплазия, удвоение и т.д.
В первую очередь это такие врожденные дефекты, как нарушение развития органа, к ним относят двурогую и седловидный матки, гипоплазия, удвоение и т.д. В данном случае почти всегда имеется нарушение менструального цикла, при котором происходит не только неполноценная подготовка слизистой оболочки к имплантации, но и нарушение созревания яйцеклетки.
В данном случае почти всегда имеется нарушение менструального цикла, при котором происходит не только неполноценная подготовка слизистой оболочки к имплантации, но и нарушение созревания яйцеклетки. Первый, это центральный. Он обусловлен нарушением в работе женских половых органах, связанных с гипоталамо— гипофизарными сбоями, а так же опухолевымироцессами, сопровождающихся повышенной гормональной активностью.
Первый, это центральный. Он обусловлен нарушением в работе женских половых органах, связанных с гипоталамо— гипофизарными сбоями, а так же опухолевымироцессами, сопровождающихся повышенной гормональной активностью. Среди них самым популярным является метод оценки базальной температуры. Он основан на колебании температуры тела в зависимости от дня менструального цикла. Подобная зависимость возникает из-за выработки прогестерона, способствующего повышению температуры тела. При ежедневном измерении ректальном температуры идёт построение графика. Во время овуляции и процесса формирования желтого тела происходит повышение температуры, что выражается подъемом графика. Если созревания фолликула не происходит, значит температура подниматься не будет.
Среди них самым популярным является метод оценки базальной температуры. Он основан на колебании температуры тела в зависимости от дня менструального цикла. Подобная зависимость возникает из-за выработки прогестерона, способствующего повышению температуры тела. При ежедневном измерении ректальном температуры идёт построение графика. Во время овуляции и процесса формирования желтого тела происходит повышение температуры, что выражается подъемом графика. Если созревания фолликула не происходит, значит температура подниматься не будет. Симптом папоротника это так же оценка состояния шеечный слизи на предмет содержания в ней эстрогенов. При их достаточном содержании происходит большое ветвление рисунка, образовавшегося на предметном стекле. Метод не занимает много времени и экономических затрат, так как для него достаточно нанести слизь и дождаться ее полного высыхания. После чего производится оценка. В данном случае нельзя использовать только один метод. Для полноценной оценки менструального цикла и гормонального фона нужно проводить несколько методов, характеризующих различные гормоны, ответственные за наступление созревания яйцеклетки, а так же процесса овуляции. Преимуществом их использования является относительно невысокая стоимость и малое количество энергозатрат.
Симптом папоротника это так же оценка состояния шеечный слизи на предмет содержания в ней эстрогенов. При их достаточном содержании происходит большое ветвление рисунка, образовавшегося на предметном стекле. Метод не занимает много времени и экономических затрат, так как для него достаточно нанести слизь и дождаться ее полного высыхания. После чего производится оценка. В данном случае нельзя использовать только один метод. Для полноценной оценки менструального цикла и гормонального фона нужно проводить несколько методов, характеризующих различные гормоны, ответственные за наступление созревания яйцеклетки, а так же процесса овуляции. Преимуществом их использования является относительно невысокая стоимость и малое количество энергозатрат. Для определение гормонального фона для этого исследуется уровень Пролактина, а так же оценивается фолликулостимулирующий и лютеинизирующий гормоны, при необходимости проверяется эстрадиол.
Для определение гормонального фона для этого исследуется уровень Пролактина, а так же оценивается фолликулостимулирующий и лютеинизирующий гормоны, при необходимости проверяется эстрадиол.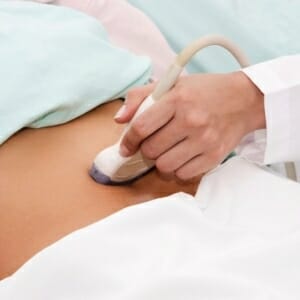 Одним из основных исследований является ультразвуковой метод. В данном случае требуется после исключение органических патологий, оценить состояние эндометрия и яичников. Это основные моменты, от которых зависит наступление беременности. Рекомендуется проводить сканирование в течение нескольких раз за цикл, для более точной оценки роста эндометрия и фолликулов. Но если такой возможности нет, то УЗИ проводится в день предполагаемой овуляции, данный временной промежуток высчитывает врач, но при нормальном цикле это 12—16 день от начала менструации. В это время происходит созревание яйцеклетки и ее последующий выход.
Одним из основных исследований является ультразвуковой метод. В данном случае требуется после исключение органических патологий, оценить состояние эндометрия и яичников. Это основные моменты, от которых зависит наступление беременности. Рекомендуется проводить сканирование в течение нескольких раз за цикл, для более точной оценки роста эндометрия и фолликулов. Но если такой возможности нет, то УЗИ проводится в день предполагаемой овуляции, данный временной промежуток высчитывает врач, но при нормальном цикле это 12—16 день от начала менструации. В это время происходит созревание яйцеклетки и ее последующий выход.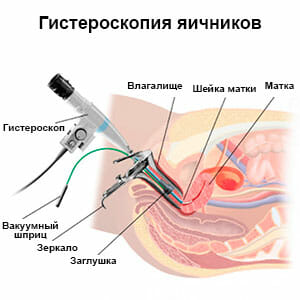 Гистероскопия это универсальный и очень полезный метод, который применяется при бесплодии. В первую очередь, его используют для уточнения причины развития данной патологии. Проводится оценка полости матки и проходимости маточных труб. Так же можно выявить патологии, связанные с анатомическими дефектами или наличии функциональных причин, приводящих к невозможности имплантации плодного яйца. Гистероскопия в настоящее время достаточно распространена, поскольку обладает высокой точностью. Входит в один из стандартов диагностики бесплодия.
Гистероскопия это универсальный и очень полезный метод, который применяется при бесплодии. В первую очередь, его используют для уточнения причины развития данной патологии. Проводится оценка полости матки и проходимости маточных труб. Так же можно выявить патологии, связанные с анатомическими дефектами или наличии функциональных причин, приводящих к невозможности имплантации плодного яйца. Гистероскопия в настоящее время достаточно распространена, поскольку обладает высокой точностью. Входит в один из стандартов диагностики бесплодия. 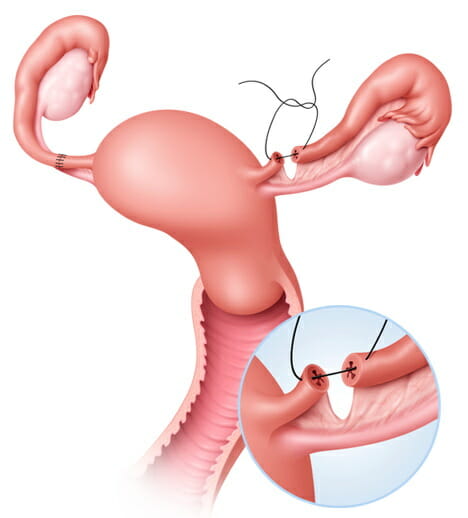 Процедура фимбриолизиса, это разъединение спаянных фимбрий, необходимых для захвата сперматозоидов, а так же переноса яйцеклетки в маточную трубу.
Процедура фимбриолизиса, это разъединение спаянных фимбрий, необходимых для захвата сперматозоидов, а так же переноса яйцеклетки в маточную трубу.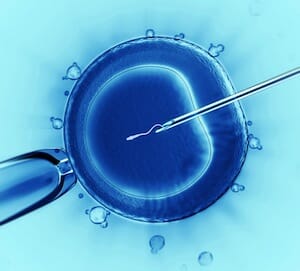 ИКСИ. Это процесс внутрицитоплазматического введения сперматозоидов в яйцеклетку. Является одним из необходимых методов при подготовке к экстракорпорального оплодотворению. В данном случае яйцеклетка берётся у женщины собственная, которая созревает с помощью естественного способа. Преимуществом от экстракорпорального оплодотворения является тщательный подбор половых клеток. Преимущество отдаётся наиболее жизнеспособным, с хорошей морфологической структурой. Оплодотворённый оолит помещается для дальнейшего созревания в емкость со специализированной средой. Применяется при выявлении у женщины антиспермальных антител, а так же других вариантов иммунологического бесплодия, патологии развития яйцеклеток, а так же неудачных предшествующих попытках.
ИКСИ. Это процесс внутрицитоплазматического введения сперматозоидов в яйцеклетку. Является одним из необходимых методов при подготовке к экстракорпорального оплодотворению. В данном случае яйцеклетка берётся у женщины собственная, которая созревает с помощью естественного способа. Преимуществом от экстракорпорального оплодотворения является тщательный подбор половых клеток. Преимущество отдаётся наиболее жизнеспособным, с хорошей морфологической структурой. Оплодотворённый оолит помещается для дальнейшего созревания в емкость со специализированной средой. Применяется при выявлении у женщины антиспермальных антител, а так же других вариантов иммунологического бесплодия, патологии развития яйцеклеток, а так же неудачных предшествующих попытках.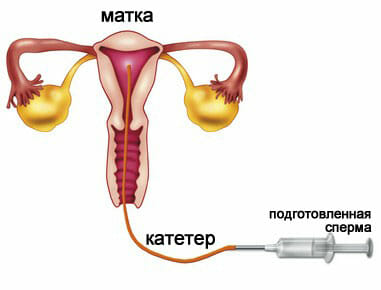 Инсеминация спермой мужа. Это достаточно часто используемый метод, но в большинстве случаев это способ устранения мужского фактора в бесплодии. Женщинам назначается искусственная инсеминация при психологическом, цервикальном, а так же других факторах в развитии бесплодия, когда причина не всегда точно установлена. Проводят процедуру во время предполагаемой овуляции для повышения шанса развития беременности. В некоторых случаях может потребоваться дополнительная подготовка с использованием медикаментозных средств. Преимуществом ее на фоне бесплодия является простота и безболезненность, а так же отсутствие вовлечения материальных приспособлений. Метод экономически наиболее выгодный.
Инсеминация спермой мужа. Это достаточно часто используемый метод, но в большинстве случаев это способ устранения мужского фактора в бесплодии. Женщинам назначается искусственная инсеминация при психологическом, цервикальном, а так же других факторах в развитии бесплодия, когда причина не всегда точно установлена. Проводят процедуру во время предполагаемой овуляции для повышения шанса развития беременности. В некоторых случаях может потребоваться дополнительная подготовка с использованием медикаментозных средств. Преимуществом ее на фоне бесплодия является простота и безболезненность, а так же отсутствие вовлечения материальных приспособлений. Метод экономически наиболее выгодный. Суррогатное материнство. Это достаточно новый метод возможности рождения ребёнка. Прибегают к нему те супружеские пары, которые не могут родить ребёнка в случае возникновения маточного фактора, в большинстве случаев это ампутация матки в анамнезе. При этом данный метод установлен законодательно, поэтому в настоящее время максимально урегулирован юридически. В данном случае может быть использован генетический материал супружеской пары, но вынашивание будет производиться в организме другой женщины. Иногда суррогатной матерью может выступить близкий родственник, так как переноса хромосомной ткани от этого человека к плоду не происходит. Ограничением в его применении является тяжелое психологическое отношение к подобному решению.
Суррогатное материнство. Это достаточно новый метод возможности рождения ребёнка. Прибегают к нему те супружеские пары, которые не могут родить ребёнка в случае возникновения маточного фактора, в большинстве случаев это ампутация матки в анамнезе. При этом данный метод установлен законодательно, поэтому в настоящее время максимально урегулирован юридически. В данном случае может быть использован генетический материал супружеской пары, но вынашивание будет производиться в организме другой женщины. Иногда суррогатной матерью может выступить близкий родственник, так как переноса хромосомной ткани от этого человека к плоду не происходит. Ограничением в его применении является тяжелое психологическое отношение к подобному решению.  Полынь. Это универсальное и эффективное растение, которое применяется при гормональных, воспалительных и других заболеваниях. Поскольку данные патологии могут приводить к бесплодию, то именно отвар полыни поможет в комплексе с медикаментозными справиться с проблемой. Для ее применения необходимо сухую траву полыни залить кипятком и оставить настаиваться на протяжении часа или до момента полного остывания раствора, при необходимости его можно поварить с момента закипания. Полученную смесь употребляют в объеме 100 мл дважды в день.
Полынь. Это универсальное и эффективное растение, которое применяется при гормональных, воспалительных и других заболеваниях. Поскольку данные патологии могут приводить к бесплодию, то именно отвар полыни поможет в комплексе с медикаментозными справиться с проблемой. Для ее применения необходимо сухую траву полыни залить кипятком и оставить настаиваться на протяжении часа или до момента полного остывания раствора, при необходимости его можно поварить с момента закипания. Полученную смесь употребляют в объеме 100 мл дважды в день. Боровая матка, грушанка, зимолюбка это те растения, которые применяются женщинами при бесплодии на различных этапах течения процесса, в случае незапущенных стадий в большинстве случаев достаточно трёх курсов. Употребляют их в виде настоек. При приготовлении траву заливают в водке из расчета 50 грамм на 1500 мл. На протяжении двух или более недель проводят настаивание смеси в месте, недоступном для солнечных лучей. Употребляют смесь в течение месяца в количестве одной чайной ложки трехкратно.
Боровая матка, грушанка, зимолюбка это те растения, которые применяются женщинами при бесплодии на различных этапах течения процесса, в случае незапущенных стадий в большинстве случаев достаточно трёх курсов. Употребляют их в виде настоек. При приготовлении траву заливают в водке из расчета 50 грамм на 1500 мл. На протяжении двух или более недель проводят настаивание смеси в месте, недоступном для солнечных лучей. Употребляют смесь в течение месяца в количестве одной чайной ложки трехкратно. Так женщинам или девушкам, имеющим какие-либо жалобы со стороны репродуктивной системы, нужно как можно скорее обращаться за помощью к специалистам, не дожидаясь развития осложнений.
Так женщинам или девушкам, имеющим какие-либо жалобы со стороны репродуктивной системы, нужно как можно скорее обращаться за помощью к специалистам, не дожидаясь развития осложнений.