Иммунологический фактор бесплодия у мужчин – одна из наименее изученных причин бесплодия в современной медицине. На его долю приходится около 10% всех бесплодных браков. Мужское бесплодие такого типа встречается намного чаще, чем у женщин, и обусловлено оно образованием в организме антиспермальных антител (АСАТ).
При каждлм половом акте организм женщины получает множество «чужих» клеток, которыми являются зрелые сперматозоиды. При отсутствии сбоев иммунной системы, её защитные иммунные клетки (лимфоциты) воспринимают мужские сперматозоиды, как «свои» клетки. Различные иммунные нарушения становятся причиной того, что лимфоциты женщины стремятся уничтожить сперматозоиды, принимая их за «чужаков». Антиспермальные антитела способствуют блокированию сперматогенеза, нарушению подвижности сперматозоидов, содержащихся в эякуляте, кроме того, они препятствуют акросомальной реакции, осложняют фертилизацию, капацитацию, связывание с zona pellucida.
Как итог — слияния яйцеклетки и сперматозоида не происходит, что препятствует нормальному оплодотворению яйцеклетки. Иногда эмбрион всё же приживается, отмечается положительная диагностика беременности, но антиспермальные антитела продолжают свою разрушительную деятельность в женском организме, что заканчивается токсикозом беременных, патологиям развития плода, а также приводит к самопроизвольному аборту.
Иммунологическое бесплодие у мужчин чаще всего наступает вследствие травмы яичка – тупой или острой. Очень часто подобные травмы сопровождаются разрывом капилляров и семенных канальцев. Из-за этого антигены попадают в кровь, что становится причиной соответствующего иммунного ответа. Таким образом, после травмы в крови и сперме начинают образовываться антиспермальные антитела, которые препятствуют нормальному образованию сперматозоидов, способствуя развитию мужского бесплодия. Объектом подобной иммунной атаки, как правило, являются все сперматозоиды, а не только те, что образуются в травмированном яичке.
Присутствие АСАТ препятствует подвижности сперматозоидов, кроме того, антиспермальные антитела способствуют их агглютинации. Как итог, сперматозоиды не могут проникнуть в матку, минуя цервикальный канал, из-за чего происходит нарушение акросомальной реакции. А без неё невозможно осуществить даже экстракорпоральное оплодотворение. По различным сведениям, АСАТ присутствуют у 20-40 % мужчин — представителей бесплодных супружеских пар, где бесплодие регистрируется у одного или обоих супругов.
Ещё одна серьёзная причина возникновения антиспермального иммунитета – различные урогенитальные инфекции. Считается, что образование антиспермальных антител на фоне инфекционных заболеваний обусловлено способностью вирусных, бактериальных и грибковых организмов цепляться к мембране самих сперматозоидов, вызывая при этом перекрестные реакции. Именно тогда организм вырабатывает антитела, направленные не только против возбудителей инфекции, но и против сперматозоидов.
К числу самых значимых при этом инфекций входят микоплазмы, хламидии, вирусы папилломавируса и герпеса. Однако, следует принимать во внимание, что антитела, которые вырабатываются против антигенов сперматозоидов, не всегда несут угрозу для их существования. Насчитывается более сорока антигенов сперматозоидов и семенной плазмы, но на результат оплодотворения яйцеклетки влияют лишь несколько из них.
- Диагностика иммунологического бесплодия у мужчин
Диагностика иммунологического бесплодия у мужчин осуществляется несколькими способами.
MAR-тест является обычным дополнением к анализу спермограммы, которая демонстрирует нормальную подвижность сперматозоидов. С помощью MAR-теста можно определить, сколько активных сперматозоидов несут на себе антиспермальные антитела. Сперматозоиды, покрытые антителами, на обычной спермограмме кажутся фертильными, но на самом деле они не способны осуществить оплодотворение яйцеклетки, поскольку этому препятствуют связанные с ними АСАТ.
MAR-тест выполняется одновременно с анализом спермограммы (исследованием эякулята), и его осуществление не требует никаких дополнительных условий. Как правило, при первичном исследовании эякулята устанавливается наличие антител G-класса (MARg). Иногда считается целесообразным определение также и антиспермальных антител А-класса. Показатели теста до 10% считаются нормой. От 10% до 50% — повод заподозрить патологию, в этом случае обычно назначают дополнительное обследование. И, наконец, превышение показателя в 50% — явно выраженный иммунный фактор бесплодия.
Если у пациента имеются признаки нарушения подвижности сперматозоидов или ярко выраженной патоспермии, то назначается ещё один анализ спермы (ИФА-тест), целью которого является исследование имеющихся в крови и сперме антиспермальных антител. Выполнение подобного теста рекомендуется также при азооспермии неясного генеза для того, чтобы определить является ли она обструктивной или нет.
Этот тест позволяет определить степень реакции сперматозоидов на слизь, которой покрыта шейка матки. Он осуществляется двумя способами: in vivo (проба Шуварского-Симса-Хюнера) и in vitro (проба Курцрока-Миллера). Оба метода выполняются перед овуляцией на протяжении суток после полового акта. Первый случай подразумевает исследование содержимого шейки матки и влагалища супруги. Второй — анализ спермы и слизи, взятой из шейки матки. Снижение активности сперматозоидов является отрицательным результатом теста. Следует учитывать факт, что посткоитальный тест далеко не всегда является абсолютно достоверным.
Данный тест проводится аналогично MAR-тесту. Спектры антител, выявляемых в ходе этих тестов, в некоторых случаях являются различными, поэтому результаты анализов спермы у одного и того же мужчины могут иметь расхождения.
Этот тип теста разработан немецкими иммунологами, и в нашей стране является наименее исследованным. Преимущество теста — можно напрямую определить наличие АСАТ в сперме, плазме крови или слизи. Кроме того, тест латекс-агглютинации обладает высокой чувствительностью. При этом спектр антител, выявленных в результате данного метода, может отличаться от результатов тестов MAR и immunobead, поэтому, как правило, все типы тестов лучше использовать в качестве взаимодополняющих.
Лечение бесплодия у мужчин, вызванного иммунологическими факторами, является очень сложным и зачастую малоэффективным. При установлении наличия у мужчины антиспермальных антител, терапия, в первую очередь, должна быть направлена на устранение причин, вызвавших иммунологический фактор бесплодия. Иногда это способствует самопроизвольному исчезновению АСАТ.
При отсутствии эффективности терапии, направленной на лечение основного заболевания, применяются другие схемы лечения, такие, пероральное введение ферментов, иммуносупрессия цтостатиками и глюкокортикоидными гормонами, инсеминация отмытой спермой. Однако большинство этих методов либо чревато серьёзными осложнениями, либо является недостаточно эффективными.
Тогда помочь бесплодной паре завести потомство позволят лишь два способа, одним из которых является экстракорпоральное оплодотворение. Но этот метод лечения бесплодия применим только если у сперматозоида, который не может достичь яйцеклетки, ещё осталась способность оплодотворения яйцеклетки. Если же оплодотворения яйцеклетки не происходит, у бесплодной пары остаётся лишь один шанс – использование такого метода вспомогательной репродуктивной технологии, как ИКСИ.
источник
Репродуктивным (фертильным) возрастом принято считать период жизни организма, на протяжении которого он способен производить потомство. У женщин возможность зачатия появляется примерно в 12 лет и сохраняется до 45-ти, у мужчин эта планка увеличена до 55-ти. Конечно, возрастные рамки могут варьироваться как в большую, так и в меньшую сторону, в зависимости от индивидуальных особенностей организма и образа жизни.
К сожалению, не все могут завести ребенка. Специалисты считают, что 15% пар, желающих стать родителями, испытывают проблемы с естественным зачатием. Всемирная организация здравоохранения называют цифру 5%. Подсчитать точно практически невозможно. Даже если на государственном уровне устроить опрос, будут люди, которые детей не хотят, не знают о своих проблемах или просто не будут говорить правду. Поэтому в реальности эти цифры намного больше. В данной статье обсудим заболевание, с которым сталкиваются представители сильной половины человечества при попытке завести желанного малыша.
При завершении полового акта во влагалище женщины попадает семенная жидкость. Если у партнерши имеется сбой иммунной системы, то лимфоциты вырабатывают иммуноглобулины, то есть специфические белки, которые пытаются уничтожить сперматозоиды. Происходит аллергическая реакция на эякулят. В таком случае, диагностируется несовместимость партнеров. Иногда оплодотворение все-таки происходит, но всю беременность будет существовать угроза самопроизвольного аборта, токсикоза и патологий плода.
У мужчин аутоиммунное бесплодие встречается чаще и намного лучше изучено. Критический период для заболевания 12-16 лет. Иммунитет человека формируется до рождения и в первые годы жизни. Сперматозоиды начинают воспроизводиться только в период полового созревания, и организм их может начать воспринимать, как инородные, «чужие». Репродуктивные клетки находятся в некой «изоляции» и они могут попасть в кровь только в редких, экстренных случаях. Например, если у человека обнаружена инфекция, он перенес травму или оперативное вмешательство. Происходит нарушение естественного барьера между кровяными сосудами и семенными протоками и лимфоциты распознают «новые» клетки как враждебные и выделяют антигены.
При сдаче анализа крови на антиспермальные антитела для дальнейшего лечения выявляют три вида иммуноглобулинов. Установлено, что группы IgA и IgG в основном атакуют хвостик и головку спермия, поэтому они наиболее опасны, так как подавляют способность растворить мембрану яйцеклетки, делая процесс зачатия невозможным. IgM прикрепляется только к окончанию сперматозоида, замедляя его движение в цервикальной слизи, что не является существенным препятствием для оплодотворения.
- Повреждение в мошонке. В следствии ушиба одного яичка или обоих может произойти разрыв семенных канальцев и поверхностное кровоизлияние. В кровь попадет сперма, начнется процесс возникновения АСАТ.
- Урологические и генитальные инфекции. Сифилис, гонорея, молочница, уреаплазменная, микоплазменная, хламидийная инфекции – все это может вызвать выработку антител. Организмы вирусного, грибкового и бактериального происхождений притягиваются к оболочке сперматозоида, вызывая этим реакцию иммунитета, направленную не только против заболевания, но и против самого эякулята. Не пугайтесь, не все иммуноглобулины приводят к невозможности зачать ребенка. Их огромное количество. Лишь те, что приведены выше, могут навредить.
- Хронические воспалительные заболевания. Простатит, орхит, эпидидимит могут также стать причиной бесплодия. Так как это наиболее частые заболевания сильного пола, стоит сразу задуматься о лечении. Например, пользующийся авторитетом медикаментозный препарат «Простатилен АЦ» осуществляет комплексное воздействие на организм и эффективно воздействует не только на заболевание, но и на его первоисточники.
- Анатомические нарушения – это варикоцеле, паховая грыжа, обструкция семявыносящих путей, перекрут яичка.
- Врожденный дефект в гематотестикулярном барьере. Его образуют плотные клеточные соединения и базальная мембрана. Благодаря этому препятствию мужское семя не сталкивается с иммунными клетками.
Половина россиян уверены, что бесплодие – это отсутствие беременности при постоянной половой жизни, которая продолжается в течение одного года, если возраст супругов не превышает 35 лет, и на протяжении полугода, когда муж с женой старше.
Если попытки не прекращаются, а ребенка зачать не получается, первым делом паре стоит пройти пробу Шуварского-Симса-Хюнера – этот тест называют еще посткоитальным. Во время исследования берется эякулят мужчины после пятидневного воздержания и выделения шейки матки у женщины в период овуляции. Мазки рассматриваются под микроскопом на предмет уничтожения сперматозоидов антителами. Если результат оказался отрицательным, дальше обследуется партнер.
Существуют несколько методов для установления иммунологического бесплодия:
- MAR-тест. Его преимуществом служит простота выявления иммуноглобулинов в организме. На стекло наносят свежий эякулят и немного частичек из латекса, покрытых IgA, затем антисыворотку IgG – перемешивают и смотрят под микроскопом. Если спермии будут склеиваться с перемешанными частицами, то анализ будет положительным. Считают количество охваченных клеток антителами и переводят в процент. Если доля составляет меньше 10%, то человек здоров, от 10 до 50% – повод задуматься о патологии, более 50% – явно выраженная проблема.
- Анализ крови на антиспермальные тела. Лаборанты берут материал и помещают его в смесь, состоящую из белков, способных взаимодействовать с иммуноглобулинами. После подробного изучения содержимого, специалисты определяют оптическую плотность, которая имеет прямо пропорциональную зависимость от концентрации АСАТ. Нормой является 0-60 Ед/мл, средний показатель – 61-100 Ед/мл, повышенный – более 100 Ед/мл.
- Тест Латекс-Агглютинации. Он не показывает количество пораженных сперматозоидов, зато дает информацию о том, насколько снижена их подвижность. Этот метод уникален тем, что исследовать можно как эякулят, так и плазму крови и цервикальную слизь. Сданный образец разводят буфером 1:100, 1:200 и так далее, добавляют частицы из латекса и наблюдают склеивание. Если оно возникает в жидкости 1:100, то результат положительный.
Существует еще множество методик выявления иммунных антител, но самые информативные и распространенные в России мы рассмотрели.
Если диагностирована несовместимость партнеров, то устранить этот недуг не получится. Но можно уменьшить выработку иммуноглобулинов лимфоцитами с помощью барьерной контрацепции. На протяжении длительного времени (от шести месяцев) супругам необходимо пользоваться презервативами, а в момент овуляции не предохраняться. Организм женщины перестанет сталкиваться с «чужими» клетками, вследствие чего прекратит бороться с ними. При сокращении количества антиспермальных тел желаемая беременность может наступить в течение трех месяцев.
Если Вы столкнулись с мужским иммунологическим бесплодием, то нужно выявить причину заболевания и бороться первым делом именно с ней. Чаще всего при устранении патологии самопроизвольно исчезает и АСАТ.
Иногда люди пытаются поправить здоровье самостоятельно – пьют настои красной герани, принимают ванны перед сном из корневищ валерианы, спринцуются отварами календулы и ромашки. Народная медицина имеет место быть, но как дополнительная мера в комплексе с основной медикаментозной терапией. Первым делом необходимо обратиться к андрологу, который на основании результатов анализа подберет правильные препараты.
Часто для лечения мужского иммунологического фактора бесплодия врачи назначают «Простатилен АЦ», так как он не только снижает уровень антиспермальных антител в эякуляте, но и устраняет предшествующие проблемы, такие как хронический простатит, аденома или доброкачественная гиперплазия предстательной железы. Лекарство улучшает показания спермограммы, повышает либидо, предотвращает преждевременное семяизвержение, способствует увеличению числа прогрессивно-подвижных и морфологически нормальных форм сперматозоидов, восстанавливает эрекцию. Оно вводится ректально, что обеспечивает быстрое всасывание активных веществ.
Существует множество препаратов, например «Сперотон», «Андродоз», «Профертил», направленных на восстановление репродуктивной функции. Но они являются БАДами (биологически активными добавками). Это значит, что МинЗдрав не предъявляет к ним жестких требований в проведении клинических исследований и сбора доказательной базы их эффективности. Их приём может быть опасным для вашего здоровья.
Когда медикаментозное лечение не помогает, приходят на помощь другие технологии:
- Искусственная инсеминация (ИКСИ). Врачи берут у мужчины активный сперматозоид и вводят в яйцеклетку.
- Экстракорпоральное оплодотворение (ЭКО). С помощью этого способа осуществляется зачатие вне женского организма с помощью хотя бы одного здорового спермия, утратившего подвижность.
На репродуктивную функцию влияют такие параметры, как здоровый образ жизни, отказ от алкоголя и курения, своевременное лечение заболеваний и поддержание иммунитета. Для увеличения качества эякулята необходимо регулярно употреблять правильную пищу и включить в свою жизнь занятия спортом, достаточно будет каждодневных прогулок или зарядки по утрам. Старайтесь избегать стресса и эмоционального перенапряжения. Соблюдая эти правила, Вы повышаете вероятность зачатия долгожданного ребенка.
В этой статье мы рассмотрели понятие иммунологического фактора бесплодия, узнали, что это такое и как обеспечить его лечение. Следите за своим здоровьем и своевременно обращайтесь к специалистам.
источник
Иммунологическое бесплодие – гипериммунное состояние женского или мужского организма, сопровождающееся секрецией специфических антиспермальных антител. Иммунологическое бесплодие проявляется несостоятельностью зачатия и наступления беременности при регулярной половой жизни без контрацепции при отсутствии других женских и мужских факторов инфертильности. Диагностика иммунологического бесплодия включает исследование спермограммы, антиспермальных антител плазмы, проведение посткоитального теста, MAR-теста и других исследований. При иммунологическом бесплодии применяются кортикостероиды, методы иммунизации и вспомогательные репродуктивные технологии.
Иммунологическое бесплодие — наличие патологического антиспермального иммунитета, препятствующего процессу оплодотворения яйцеклетки и имплантации эмбриона. При иммунологическом бесплодии антитела к сперматозоидам – антиспермальные антитела (АСАТ) могут синтезироваться как женским, так и мужским организмом и присутствовать в цервикальной и внутриматочной слизи, сыворотке крови, семенной плазме, семявыводящих протоках. Иммунологический фактор оказывается причиной бесплодия у 5-20% семейных пар в возрасте до 40 лет, при этом АСАТ могут выявляться только у одного супруга или сразу у обоих. Изучением проблемы иммунологического бесплодия занимаются специалисты в области репродуктивной медицины (гинекологи — репродуктологи, андрологи).
В минимальном количестве АСАТ могут присутствовать у фертильных мужчин и женщин, но их фиксация на мембранах большинства сперматозоидов резко ухудшает прогноз на беременность. Это связано с нарушением качества и фертильности спермы — повреждением структуры и резким спадом подвижности сперматозоидов, снижением их способности проникать в цервикальную слизь, блокадой подготовительных стадий (капацитации и акросомальной реакции) и самого процесса оплодотворения яйцеклетки. При наличии АСАТ существенно снижается качество эмбрионов, нарушаются процессы их имплантации в матку, формирования плодных оболочек и развития, что приводит к гибели зародыша и прерыванию беременности на самых ранних сроках.
По своей антигенной структуре сперматозоиды являются чужеродными для женского и для мужского организма. В норме они защищены механизмами супрессии иммунного ответа: у мужчин — гемато-тестикулярным барьером (ГТБ) в яичке и его придатке, иммуносупрессивным фактором спермоплазмы и способностью сперматозоидов к мимикрии (к сорбции и десоробции поверхностных антигенов); у женщин — уменьшением уровня Т-хелперов, Ig и С3-компонента системы комплемента, повышением числа Т-супрессоров во время овуляции.
Под действием определенных неблагоприятных факторов нарушение защитных механизмов делает возможным контактирование спермальных антигенов с иммунной системой и приводит к развитию иммунологического бесплодия. Причинами выработки аутоантител на сперматозоиды и клетки сперматогенеза у мужчин могут выступать острые и тупые травмы мошонки и операции на яичках, инфекции и воспалительные процессы урогенитального тракта (гонорея, хламидиоз, герпес, ВПЧ, орхит, эпидидимит, простатит), врожденные или приобретенные дефекты половых органов (крипторхизм, перекрут яичка, варикоцеле, фуникулоцеле и др.), онкопатология.
Сбой внутриматочной иммунной толерантности и появление АСАТ у женщин в предимплантационный период могут быть спровоцированы инфекционно-воспалительными заболеваниями репродуктивного тракта, повышенным уровнем лейкоцитов в эякуляте партнера (при неспецифическом бактериальном простатите), контактом с иммуногенными сперматозоидами партнера, уже связанными с его аутоантителами.
Формированию АСАТ у женщин также могут способствовать попадание спермы в ЖКТ при оральном/анальном сексе, применение химических средств контрацепции, коагуляция эрозии шейки матки в анамнезе, нарушения при внутриматочной инсеминации, гормональный «удар» при попытке ЭКО, травма при заборе яйцеклеток. Опосредованно стимулировать выработку АСАТ в женском организме могут другие изоантигены, содержащиеся в эякуляте партнера — ферменты и внутриклеточные антигены сперматозоидов, HLA антигены; несовместимость в системах ABO, Rh-Hr, MNSs.
Степень поражения сперматозоидов зависит от класса (IgG, IgA, IgM) и титра АСАТ, места их фиксации, уровня возникновения иммунной реакции. АСАТ, соединяющиеся с хвостовой частью сперматозоидов, затрудняют их движение, а фиксирующиеся к головке — блокируют слияние с ооцитом.
Иммунологическое бесплодие внешне протекает бессимптомно, не имея видимых проявлений у обоих партнеров. У мужчин с аутоиммунным бесплодием обычно сохраняется активный сперматогенез, эректильная функция и полноценность полового акта. При гинекологическом обследовании женщины не обнаруживаются маточные, трубно-перитонеальные, эндокринные и иные факторы, препятствующие зачатию.
При этом у супружеской пары детородного возраста при условии нормального менструального цикла женщины и регулярной половой жизни без предохранения имеет место отсутствие беременности в течение года и более. При АСАТ у женщин из-за дефекта имплантации и нарушения развития эмбриона наблюдается его гибель и отторжение, прерывание беременности на очень ранних сроках, обычно до того, как женщина может ее обнаружить.
При бесплодии комплексное обследование необходимо пройти и женщине, и мужчине — у гинеколога и уролога-андролога соответственно. Иммунологический характер бесплодия диагностируют по результатам лабораторных исследований: анализа эякулята, специальных биологических проб — посткоитального теста (Шуварского– унера in vivo и Курцрока–Миллера in vitro), MAR-теста; 1ВТ-теста, ПЦМ. определения антиспермальных антител плазмы. На время проведения диагностических испытаний прием гормональных и других лекарственных препаратов прерывают.
Наличие мужского фактора иммунологического бесплодия можно предположить при нарушении спермограммы (резком падении количества, искажении формы, агглютинации и слабой активности сперматозоидов, низкой выживаемости спермы, полном отсутствии живых спермиев). Данные основного посткоитального теста помогают выявить АСАТ в цервикальной слизи по ее воздействию на подвижность и жизнеспособность сперматозоидов в содержимом шеечного канала. Для соединенных с АСАТ сперматозоидов характерна низкая мобильность и адинамия, маятникообразные движения и феномен «дрожания на месте».
Одновременно со спермограммой выполняется MAR-тест, определяющий количество АСАТ-позитивных подвижных сперматозоидов (при MAR IgG >50% очевиден диагноз «мужское иммунное бесплодие»). 1ВТ-тест устанавливают локализацию АСАТ на поверхности сперматозоида и процент АСАТ-связанных спермиев. Методом проточной цитофлуорометрии (ПЦМ) оценивают концентрацию АСАТ на одном сперматозоиде, спонтанную и индуцированную акросомальную реакцию. При выявлении отклонений в спермограмме и посткоитальном тесте показано проведение ИФА с целью определения спектра АСАТ в сыворотке крови. Дополнительно может проводиться ПЦР-исследование на урогенитальные инфекции (хламидии, микоплазмы, ВПГ, ВПЧ, и др.), определение аутоантител к фосфолипидам, ДНК, кардиолипину, тиреоидным гормонам, HLA-типирование. Иммунологическое бесплодие необходимо дифференцировать от женского и мужского бесплодия другого генеза.
При иммунологическом бесплодии проводят коррекцию иммунного статуса женщины длительными курсами или ударными дозами кортикостероидов, назначают антигистаминные и антибактериальные препараты. В случае аутоиммунных процессов (антифосфолипидный синдром) лечение дополняют низкими дозами аспирина или гепарина. Использование барьерного способа контрацепции (презервативов) в течение 6-8 месяцев с исключением контакта сперматозоидов с иммунными клетками половых органов женщины позволяет уменьшить сенсибилизацию ее организма. Подавление иммунитета повышает шансы зачатия в 50% случаев. Для нормализации иммунных механизмов в женском организме предлагается подкожное введение аллогенных лимфоцитов (мужа/донора) до зачатия или внутривенное введение γ-глобулина — смеси белков плазмы от разных доноров.
Устранение мужского компонента иммунологического бесплодия основано на лечении фоновой патологии, приведшей к образованию АСАТ, и может включать оперативные вмешательства, корригирующие аномалии репродуктивного тракта и кровообращения. Возможно назначение приема протеолитических ферментов, цитостатиков и кортикостероидов.
Основными в лечении иммунологического бесплодия выступают вспомогательные репродуктивные технологии, которые требуют тщательного обследования и подготовки супругов. При искусственной инсеминации осуществляется введение спермы мужа непосредственно в полость матки, минуя шеечный канал, в овуляторном периоде женщины. При наличии способных к оплодотворению, но не достигающих яйцеклетку сперматозоидов, применяется метод искусственного оплодотворения. При низком оплодотворяющем потенциале более высокая частота наступления беременности достигается методом ИКСИ — интрацитоплазматической инъекцией одного качественного сперматозоида в цитоплазму яйцеклетки с последующей подсадкой эмбрионов в полость матки.
Для выхода полноценной яйцеклетки проводится гормональная стимуляция суперовуляции. Получение сперматозоидов у мужчин производят путем эякуляции, забором из яичка (TESA, TESE, Micro-TESE) или придатка яичка (PESA, MESA). В тяжелых случаях мужского иммунологического бесплодия используется донорская сперма. Наличие высокого титра АСАТ в крови женщины является противопоказанием для инсеминации, ИКСИ и ЭКО и требует продолжительного лечения до нормализации их уровня. Перспективно при лечении иммунологического бесплодия использование более качественных морфологически селекционных или генетически здоровых и функционально активных сперматозоидов (ИМСИ и ПИКСИ) и предимплантационной выбраковки или обработки эмбрионов (ассистированный хэтчинг). Для повышения вероятности наступления беременности производится предимплантационная криоконсервация эмбрионов.
Иммунологическое бесплодие имеет достаточно специфический характер: АСАТ вырабатываются на сперматозоиды конкретного мужчины, и при смене партнера появляется возможность беременности. При полноценном лечении с использованием современных ВРТ иммунологическое бесплодие удается преодолеть в большинстве нетяжелых случаев. Вероятность беременности в естественном цикле в отсутствие лечения мужчины с MAR IgG > 50% составляет
источник
Теоретически иммунологические факторы могут действовать на любом этапе репродуктивного процесса, ведущего к имплантации, так как герминативные клетки, оплодотворенная яйцеклетка так же, как и гормоны, ткани и другие секреты, могут •быть потенциальными антигенами и способны вызывать иммунные реакции. Клетки и белки чужеродного генетического происхождения (в данном контексте мужского) могут быть причиной изоиммунизации у женщин. Кроме того, как у женщин, так и у мужчин может наблюдаться аутоиммунизация против компонентов половых путей («собственные» антигены).
В этой главе рассматриваются вопросы иммунологии бесплодия у мужчин и женщин, и освещается современный уровень знаний относительно проблем, имеющих непосредственное отношение к клинике. В тех вопросах, где явно недостаточно сведений относительно функционирования определенных механизмов у человека привлекаются обобщенные экспериментальные данные, определяя тем самым области потенциально интересные для клинициста. Читатель, желающий ознакомиться с этой проблематикой более подробно, может обратиться к представительным обзорам Katsh (1959), Menge (1970), Shul-man (1972), Behrman, Menge (1973), Behrman (1975), Rumke, Hekman (1975) и к соответствующим разделам монографий Diczfalusy (1974), Hafez (1976), Scott, Jones (1976), Boettcher (1977), Edidin, Johnson (1977), Insler, Bettendorf (1977).
Действие потенциально иммуногенных компонентов может проявляться у мужчин, вызывая аутоиммунизащда, и у женщин, вызывая изоиммунизацию. Прежде чем описывать иммунологические механизмы и клинические проявления таких ситуаций следует рассмотреть природу антигенов.
Сперма человека содержит свыше 30 антигенов; способных вызвать сильную активность антител при введении экспериментальным животным. Некоторые из этих антигенов строго-специфичны для сперматозоидов или семенной плазмы (тканевая специфичность), тогда как другие могут распределяться в сперме человека, молоке, слюне, носовой слизи, желудочном соке, моче, цервикальной слизи, шейке матки 1 , эндометрии, Mat-точных трубах, яичках, почках и печени, так же как и в алкогольных вытяжках яичек, желтого тела, мозга и определенных,, широко распространенных микроорганизмах. Специфические спермантигены могут проявлять генетический полиморфизм (вариабельность) в пределах одного организма, а некоторые могут быть идентичны спермантигенам других видов.
Так как теоретически они имеют отношение к бесплодию; основные усилия следует направить на характеристику антигенов, специфичных для самих сперматозоидов (клеточно-специфические антигены). Используя методику фиксации антител, можно показать наличие собственных антигенов в акросоме,. срединном сегменте и хвосте сперматозоида. Некоторые из них могут вызывать иммунологическое бесплодие. Антигены семенной плазмы могут покрывать поверхность сперматозоида в пре>-делах половых путей мужчины (даже в пределах придатка яичка) и их неполное удаление, путем отмывания сперматозоидов, может быть причиной ошибочной характеристики антигенов,, присущих самой зародышевой клетке. Биологическая роль антигенов, исходящих из семенной плазмы и покрывающих сперматозоид может заключаться в маскировании наиболее важных собственных антигенов сперматозоида. Вместе с тем антигены семенной плазмы могут быть модифицированы бактериями in vitro и in vivo и вызывать иммунный ответ, в результате которого возникает бесплодие.
Существуют некоторые данные о том, что в организации антигенного профиля сперматозоида; принимают участие антигены системы гистосовместимости (группы крови по системе АВО и лейкоцитарные антигены по системе HLA) и дифференцированные аллоантигены. Следует заметить, что последние являются скорее индивидуально специфическими; чем клеточно-специфическими и поэтому не могут принимать участия в аутоиммунных реакциях. Ферменты сперматозоидов также участвуют в формировании антигенных свойств. Гиалуронидаза, акросин и лактат дегидрогеназа-Х (.ЛДГ-Х) интенсивно исследовались, но из них только ЛДГ-Х является спермоспецифической и дает основание предполагать наличие связи: с иммунояогическим бесплодием.
ИЗОИММУНИЗАЦИЯ ЖЕНЩИН СПЕРМАНТИГЕНАМИ
Естественное введение спермы в половые пути женщины может вызвать иммунный ответ, афферентная и эфферентная ветви которого изображены на; рис. 32.
Рис. 32. Иммунологические механизмы, включающиеся в процесс изоиммунизации на спермантигены. Антигены обрабатываются макрофагами и информация о них доставляется в ретикулоэндотелиальную систему по афферентной ветви. Эфферентная ветвь включает как локальный, так и системный эффекты, реализующиеся путем формирования антител и клеточно-опосредованных иммунных реакций (с разрешения J. S. Scott a. Acad. Press).
1 — спермантигены; 2 — иммуногенный стимул; 3 — афферентная ветвь; 4 — обработка макрофагами; 5 — ретикуло-эндотелиальная система; 6 — изоиммунизация; 7 — эфферентная ветвь; 8 — клеточный иммунитет; 9 — локальный секреторный иммунитет; 10 — системный иммунитет; II — гуморальный (антиспермантитела); 12 — клеточный (? включающий запоминание и трансплантационный иммунитет).
источник

Однако, по словам ученых, мужское бесплодие встречается не менее часто, чем женское.
Если пара не может зачать ребенка на протяжении года половой жизни, вероятность того, что проблема кроется в репродуктивной системе мужчины, составляет около 45 процентов.
Интересно, что в 5-15% случаев бесплодия причиной отсутствия беременности становится иммунологический фактор.
Иммунологическое бесплодие является нарушением репродуктивных способностей пары, связанным с поражением сперматозоидов (мужских половых клеток) антиспермальными антителами.
Под антиспермальными антителами (далее – АСАТ) понимаются иммуноглобулины, белки, которые способна вырабатывать иммунная система человека. Образовываясь в мужском организме, АСАТ вызывают снижение подвижности сперматозоидов и нарушение сперматогенеза, препятствуя тем самым процессу оплодотворения.
Как было сказано ранее, антиспермальные антитела являются иммуноглобулинами различных классов, способными находиться в секретах мочеполовой системы (например, эякуляте) и/или сыворотке крови. Степень нарушения фертильности зависит от класса АСАТ, количества данных антител в секретах, плотности покрытия ими поверхности половых клеток и места прикрепления к сперматозоидам.
Механизм воздействия АСАТ на репродуктивную функцию пациента проявляется:
- нарушением процесса образования, созревания мужских половых клеток, приводящим к снижению числа сперматозоидов, их жизнеспособности;
- подавлением взаимодействия половых клеток (яйцеклетки и сперматозоида);
- снижением подвижности сперматозоидов;
- нарушением процесса имплантации эмбриона.
Иммунологическое бесплодие считается недостаточно распространенным и недостаточно изученным. Частота выявления иммунологического фактора у представителей сильного пола составляет всего 10-15% – вдвое меньше, чем у женщин.
Правомерность понятия «иммунологическое бесплодие» не подвергается сомнению. Это состояние занимает важное место в структуре причин мужского бесплодия.
Существуют предрасполагающие факторы, способные повысить риск развития иммунологического бесплодия.
К ним относят:
- инфекции половой системы (орхит, эпидидимит, простатит, а также инфекции, которые передаются половым путем);
- анатомические патологии (варикоцеле, крипторхизм, паховая грыжа, перекрут яичка, нарушение проходимости семявыносящих путей);
- перенесенные операции и травмы (оперативные вмешательства на семявыносящих путях и яичках, грыжесечение).
Видео: «Что такое иммунологическое бесплодие?»
Появление антиспермальных тел в мужском организме начинается в период полового созревания, в момент образования эякулята (спермы). Казалось бы, антигены спермы, являющиеся «новичками» в мужском организме, должны вызывать у иммунной системы защитную реакцию. Так и происходило бы, если бы половые клетки попадали в кровь, однако они находятся в «изоляции», и «вырываются» в исключительных случаях, перечисленных выше.
При наличии инфекций половой системы, травм, операций и анатомических патологий биологический барьер между семенными канальцами и кровеносными сосудами разрушается, и АСАТ попадают в кровь. Иммунная система принимает незнакомые клетки за враждебные и защищается. Результатом становится развитие иммунологического бесплодия.
Внешне иммунологическое бесплодие протекает бессимптомно, без видимых проявлений. Обычно у пациентов с аутоиммунным бесплодием сохраняется эректильная функция, активный сперматогенез, полноценность полового акта.

При бесплодии обследование следует пройти не только мужчине, но и женщине – у уролога-андролога и гинеколога соответственно. Диагностируют иммунологический характер бесплодия с помощью лабораторных исследований. Во время проведения диагностических мероприятий необходимо отказаться от приема любых лекарственных препаратов (в т.ч. гормональных).
В стандартный план обследования входят такие анализы, как иммунограмма, анализ влагалищной слизи, пробы на совместимость, определение в крови женщины и мужчины антиспермальных антител и т.д. Особенно стоит отметить пробы на пенетрационную способность, совместимость и прочие показатели репродуктивного здоровья.
Есть несколько видов проб, у каждой из которых имеется своя информативность:
- MAR-тест применяется для определения числа покрытых антиспермальными антителами сперматозоидов. Если больше 50 процентов подвижных сперматозоидов покрыты АСАТ, можно ставить диагноз «иммунологическое бесплодие». Также обязательным считается проведение оценки места локализации АСАТ.
- Проба Шуварского или посткоитальный тест используется для проверки совместимости шеечной слизи и мужских половых клеток. Обычно тест проводится в периовуляторный период. Материал для анализа берется в течение четырех-шести часов после интимной близости. Чтобы исключить ошибку анализа, супружеская пара должна отказаться от половых контактов за четыре-пять суток до проведения пробы.
- Пенетрационный тест или Проба Курцрока-Миллера позволяет определить проникающую способность мужских половых клеток.
- Перекрестный пенетрационный тест или тест по Буво-Пальмеру используется для более точного выяснения отрицательных результатов простого пенетрационного теста. Данный тест подразумевает использование спермы пациента и спермы мужчины-донора.
Иногда о наличии фактора иммунологического бесплодия говорит нарушение спермограммы (низкая выживаемость спермы, полное отсутствие живых спермиев, резкое падение числа, искажение формы, слабая активность и агглютинация сперматозоидов).
Что касается данных, полученных в ходе основного посткоитального теста, то они позволяют выявить антиспермальные антитела. Для сперматозоидов, соединенных с АСАТ, характерна адинамия, низкая мобильность, маятникообразные движения и «дрожание на месте».
Видео: «MAR-тест при иммунологическом бесплодии»
Необходимо понимать, что при наличии антиспермальных антител вероятность наступления беременности снижается, но не исключается. Терапия считается обоснованной, если зачатие не происходит в течение длительного времени. К сожалению, на сегодняшний день не существует методики, способной полностью исключить образование АСАТ. Все, что могут врачи – снизить количество антител и повысить шансы на успешное зачатие.
Устранение фактора иммунологического бесплодия начинается с лечения фоновой патологии, ставшей причиной образования АСАТ. При этом пациенту могут быть назначены такие лекарственные средства, как цитостатики, кортикостероиды и протеолитические ферменты.
Так как лечение иммунологического бесплодия основано на лечении основного заболевания, для устранения патологий репродуктивной системы и кровообращения могут применяться 
Основное место в терапии иммунологического бесплодия занимают репродуктивные технологии, требующие комплексного обследования и тщательной подготовки пациентов. При искусственной инсеминации сперма мужчины вводится в полость матки. Делается это во время овуляции.
При наличии сперматозоидов, не достигающих яйцеклетку, но способных к оплодотворению, применяют метод искусственного оплодотворения.
Наличие низкого оплодотворяющего потенциала требует метода ИКСИ – интрацитоплазматической инъекции. Данная методика подразумевает подсаживание в цитоплазму яйцеклетки одного качественного сперматозоида и последующее помещение эмбрионов в полость матки.
Иногда мужчины не желают принимать таблетки и прибегать к хирургическим вмешательствам. В этом случае на помощь приходит народная медицина. Использовать народные средства в виде монотерапии не рекомендуется, однако их можно смело включать в состав комплексного лечения. Главное – получить на это разрешение лечащего врача. Лечение мужского бесплодия в домашних условиях подразумевает применение меда, шалфея, имбиря и других компонентов.
При бесплодии можно использовать настой семян шалфея. Готовят этот напиток следующим образом: чайную ложку семян растения заливают кипятком и добавляют немного липы (по желанию). Раствор повышает либидо и эффективно лечит бесплодие.
Хорошие отзывы получило ежедневное употребление перги (пыльцы, собранной пчелами, помещенной в соты, залитой медом). Данное средство применяется для улучшения циркуляции крови в половых органах.
Для повышения подвижности сперматозоидов и увеличения вероятности зачатия принимают настой семян подорожника. Чтобы приготовить его, необходимо залить стаканом воды 1 ст.л. сырья и кипятить на протяжении 5 минут. После этого отвар настаивают и пропускают через марлю. Принимать его рекомендуется четырежды в сутки по 2 ст.л.

При бесплодии может помочь и трава шалфея. Для приготовления настоя 1 ч.л. травы заваривают 1 стаканом кипятка, позволяют остыть и делят на три порции. Полученную жидкость принимают ежедневно перед приемом пищи (как минимум за 30 минут) по 1 ч.л. Курс лечения – 11 суток.
При уменьшении половой функции и патологиях сперматозоидов рекомендовано мумие. Средство (чуть меньше 1 г) принимают вечером и утром. При желании его добавляют в морковный сок в пропорции 1:20.
Чтобы не столкнуться с бесплодием, необходимо соблюдать следующие рекомендации:
- не переохлаждайтесь, не увлекайтесь строгими диетами, соблюдайте правила гигиены, избегайте стрессов;
- питайтесь правильно, старайтесь отказываться от вредных привычек;
- регулярно посещайте врача для обследования;
- занимайтесь безопасным сексом.
Своевременное обращение к врачу повышает шансы на успешное выздоровление. Основная задача специалиста заключается в том, чтобы избавить пациента от основного недуга, ставшего причиной иммунологического бесплодия. Когда этот недуг удается излечить, шансы на успешное наступление беременности повышаются сами собой.
Таким образом, приговором иммунологическое бесплодие не является. Главное – вовремя посетить специалиста для выяснения проблемы, по которой у партнерши не наступает беременность, и выбора соответствующей терапии.
источник
Иммунологический фактор бесплодия: причины, последствия, лечение — вот тема сегодняшнего разговора с Викторией Викторовной Залетовой, главным врачом Клиники МАМА.
Иммунологический фактор бесплодия является ключевой причиной отсутствия беременности в случаев бесплодия в паре. При этом частота выявления иммунологического фактора бесплодия у мужчин составляет до 15%, у женщин — до 32%, в связи с чем иммунологическое бесплодие условно разделяют на два вида: мужское и женское.
Что такое «иммунологический фактор бесплодия», кто «виноват» и что делать в данной ситуации.
Иммунологическое бесплодие — нарушение репродуктивных способностей пары в результате поражения мужских половых клеток — сперматозоидов антиспермальными антителами (АСАТ).
АСАТ — иммуноглобулины, белки, которые может вырабатывать наша иммунная система. Антиспермальные антитела могут образовываться как в мужском организме — в крови и/или эякуляте, и приводить к нарушению сперматогенеза и снижению подвижности сперматозоидов; так и в женском — в крови, среде цервикального канала, они обездвиживают сперматозоиды, тем самым препятствуя процессу оплодотворения. В медицинской практике зафиксированы случаи, когда АСАТ выявляют и у мужчины, и у женщины в паре. В чем причины?
Образование антиспермальных тел (АСАТ) у мужчины начинается в момент образования спермы — на этапе полового созревания. Антигены спермы — «новички» в мужском организме и — по идее — должны вызывать защитную реакцию у иммунной системы. Так и было бы, если бы сперматозоиды попадали в кровь, но они находятся в некой «изоляции» и могут «вырваться» только в «экстренных случаях»:
- анатомические нарушения (паховая грыжа, варикоцеле, обструкция семявыносяших путей, крипторхизм, перекрут яичка, агенезия семявыносящих протоков);
- инфекции, передающиеся половым путем;
- травмы и операции на органах малого таза, мошонки;
- хронические воспалительные заболевания (простатит, эпидидимит, орхит);
В перечисленных ситуациях биологический барьер между кровеносными сосудами и семенными канальцами разрушается, «новички» попадают в кровь — организм воспринимает незнакомые клетки как враждебные и защищается.
Специалисты выделяют несколько видов мужских антиспермальных антител, в зависимости от их действия:
спермоиммобилизирующие — частично или полностью обездвиживающие сперматозоиды;
спермоагглютинирующие — «склеивающие» сперматозоиды друг с другом, эпителиальными клетками, макрофагами, фрагментами разрушенных клеток или комками слизи.
Оба вида могут препятствовать оплодотворению и, в ряде случаев, приводят к бесплодию.
Сперматозоиды — «чужаки» для организма женщины, и, по идее, должны вызывать защитную реакцию у иммунной системы. Но если бы так происходило — женщины не беременели бы вовсе. Защитная реакция не происходит, потому что клетки влагалища препятствуют проникновению «чужаков» в иммунную систему.
Исключение могут составлять следующие случаи:
- инфекции, передаваемые половым путём,
- хронические воспалительные заболевания половых органов,
- генитальный эндометриоз,
- аллергические заболевания.
При перечисленных заболеваниях женский организм может начать бороться со сперматозоидами — возникает иммунологический фактор бесплодия.
Подтверждение диагноза «иммунологический фактор бесплодия» включает несколько этапов: обследование мужчины — анализ крови и спермограмма на наличие антиспермальных антител в эякуляте; обследование женщины — исследование цервикальной слизи и анализ крови на антиспермальные антитела; обследование на совместимость партнеров:
- посткоитальный тест, или проба Шуварского: определение совместимости сперматозоидов и шеечной слизи.
- MAR-тест: определение количества сперматозоидов, покрытых антиспермальными антителами. Если более 50% подвижных сперматозоидов покрыты АСАТ — диагностируется иммунологический фактор бесплодия.
- проба Курцрока—Миллера (пенетрационный тест): определение проникающей способности сперматозоидов.
- тест Буво—Пальмера (перекрестный пенетрационный тест): подтверждение пробы Курцрока—Миллера. Обследование предполагает исследование спермы будущего отца и спермы мужчины-донора.
Мужской иммунологический фактор бесплодия преодолевают с помощью вспомогательных репродуктивных технологий (ВРТ), в частности — ICSI-MAQS (микроскопический анализ качества сперматозоидов для интрацитоплазматической инъекции в яйцеклетку) или PICSI (физиологический выбор лучшего сперматозоида для интрацитоплазматической инъекции в яйцеклетку) в рамках программы экстракорпорального оплодотворения (ЭКО).
Женский иммунологический фактор бесплодия может быть излечен консервативным способом — рекомендуют кондом-терапию или медикаментозное лечение, направленное на подавление продукции АСАТ у партнеров. Если лечение неэффективно, целесообразнее планировать беременность с помощью вспомогательных репродуктивных технологий — программы внутриматочной инсеминации (ВМИ). При отсутствии эффекта от инсеминации рекомендуют ЭКО с применением ICSI-MAQS (микроскопический анализ качества сперматозоидов для интрацитоплазматической инъекции в яйцеклетку) или PICSI (физиологический выбор лучшего сперматозоида для интрацитоплазматической инъекции в яйцеклетку).
В случае сочетанного иммунологического бесплодия в паре также помогают вспомогательные репродуктивные технологии.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Иммунологическое бесплодие — нарушение репродуктивной функции, обусловленное поражением сперматозоидов антиспермальными антителами (АСАТ) в репродуктивной системе мужчины или женщины.
Распространённость иммунологического бесплодия составляет 5-15% из числа бесплодных супружеских пар. Частота выявления АСАТ у пациентов, состоящих в бесплодном браке, значительно варьирует в зависимости от многих причин, составляя в среднем для мужчин 15%, а для женщин вдвое выше — 32%.


Степень повреждения сперматозоидов зависит от:
• Класса антител
• Количеством выработанных иммунной системой антител АСАТ, их концентрацией
• Плотности покрытия антителами поверхности сперматозоидов
• От того, какие структуры сперматозоидов повреждаются антителами.
В зависимости от сочетания этих повреждающих факторов на репродуктивную систему выявляются следующие патологии:
• Нарушение формирования сперматозиодов, приводящее к олигоспермии, тератотоспермии и азооспермии.
• Снижение и/или подавление подвижности сперматозоидов.
• Подавление процесса взаимодействия половых клеток на этапе зачатия.
• Нарушения проходимости половых путей женщины и семявыводящих путей мужчины.
• Блокирование процесса имплантации эмбриона.
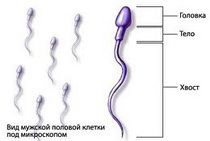
Существуют предрасполагающие факторы, обусловливающие нарушение барьера между кровью и функциональным эпителием яичек и способствующие формированию иммунного ответа на сперматозоиды у мужчин.
Причины развития иммунологического бесплодия у мужчин:
• инфекции передающиеся половым путем (гонорея, хламидиоз и т.п.);
• хронические воспалительные заболевания (простатит, эпидидимит, орхит);
• перенесённые травмы и операции на органах малого таза, мошонки.
• анатомические нарушения (паховая грыжа, варикоцеле, обструкция семявыносяших путей, крипторхизм, перекрут яичка, агенезия семявыносящих протоков).
Причины развития иммунологического бесплодия у женщин:
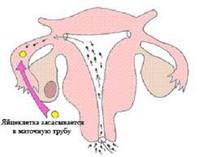
Причины нарушения иммуносупрессии женщины по отношению к сперматозоидам:
• Инфекции передаваемые половым путём (генитальный герпес, гонорея, хламидиоз, уреаплазмоз и т.д.)
• Хронические воспалительные заболевания женских половых органов
• Генитальный эндометриоз
• Аллергические заболевания
В большинстве случаев АСАТ, образованные в женском организме вызывают локальный иммунный ответ. Наиболее часто иммунная реакция проявляется на уровне шейки матки; в меньшей степени в иммунном ответе принимают участие эндометрий, маточные трубы и влагалище. Это обусловлено тем, что в слизистой оболочке канала шейки матки содержится большое количество плазматических клеток, способных синтезировать компоненты секреторного IgA. Вместе с тем в цервикальной слизи возможно выявление и других иммуноглобулинов, в частности IgG, имеющих значение для развития иммунологического бесплодия.

Исследования производимые при данном виде бесплодия весьма многообразны, единых стандартов диагностики и интерпретации результатов на данный момент не разработано.
1. Коррекция иммунологического статуса мужчины и женщины. Производится с целью снижения числа антиспермальных антител.
2. Применение андрогенов для лечения мужского бесплодия. Дело в том, что при выявлении в организме мужчины АСАТ часто поражается и та часть ткани яичек, которая вырабатывает тестостерон, от которого напрямую зависит активность формирования сперматозиодов.
3. Инсеминация женщины спермой мужа. Производится эндоскопическим способом.
4. Применение вспомогательных репродуктивных технологий (ВРТ).
Автор: Ткач И.С. врач, хирург офтальмолог
источник
Функционирование человеческого организма было бы невозможным без иммунной системы. Иммунитет защищает человека от мелких и крупных опасностей, порой не отличая настоящего врага от обычной клетки. Организм способен избавляться даже от собственных тканей, которые перестали выполнять свои функции. Один из ярких примеров – рак, который является клетками, что стали размножаться сверх меры. В этой статье рассмотрим понятие — иммунологическое бесплодие.
Иммунитет состоит из клеток, которые способны распознавать чужеродные элементы и уничтожать их. В процессе участвуют также антитела. Они возникают в организме после контакта с раздражителем, чтобы в будущем бороться с ним эффективнее. Антитела для каждого паразита индивидуальны. Некоторые распознают только конкретную болезнь, другие атакую все чужеродные объекты.
В иммунной системе еще есть антигены. Они отвечают за разделение родных и чужеродных клеток. Главный комплекс антигенов называют лейкоцитарным. Все клетки, имеющиеся на момент рождения, воспринимаются организмом родными, поэтому они не провоцируют защитную реакцию. Все отличные элементы будут чужеродными: паразиты, гельминты, собственные зараженные или аномально трансформированные ткани. Для мужчин чужеродными будут даже собственные половые клетки, так как они отделены от крови природным барьером, и контакт спермы с антителами будет губительным. Женский организм располагает функциями, которые позволяют ослабить воздействие антител на чужеродные половые клетки, но иногда эти функции выходят из стоя, иммунитет принимается уничтожать сперматозоиды, а порой и сам плод.
Некоторые клетки организма никогда не соединяются с иммунными, поэтому при внезапном контакте защита организма нападает на неизвестные, хоть и свои элементы. Так нейроны в головном мозге и сперматозоиды в яичках отделены от иммунитета. Существует разделение между тканями мозга и непосредственно кровью, как и тканями яичника. Это связано с тем, что некоторые белковые структуры отсутствуют при рождении, когда иммунитет запоминает родные клетки. Сперма начинает вырабатываться только в 11-13 лет, поэтому иммунитет будет ее атаковать. Во избежание этого спермиогенез происходит в сперматогенных канальцах, которые фильтруют кислород и необходимые вещества, но предотвращают контакт с кровью.
Иммунологическое бесплодие — состояние, при котором пара не имеет возможности зачать ребенка из-за агрессивного воздействия антиспермальных антител на сперматозоиды. Антитела являются иммуноглобулинами (белками), которые вырабатываются иммунной системой человека, и призваны атаковать чужеродные объекты.
Иммунологические факторы не позволяют зачать ребенка в среднем 10% бесплодных пар. Антиспермальные антитела, которые запускаю процесс уничтожения половых клеток, обнаруживаются у обоих полов (15% диагностирования у мужчин и 32% у женщин). Антитела могут содержаться в крови, а также другой среде (сперма, фолликулярная жидкость, цервикальная слизь и прочее).
Мужской организм способен вырабатывать антиспермальные антитела в крови или сперме для разрушения половых клеток. Женский организм производит антитела для уничтожения или парализации сперматозоидов. У женщин антитела находятся в крови и цервикальной слизи влагалища. Бывает, что антиспермальные антитела обнаруживали у обоих партнеров сразу.
Интенсивность воздействия определяется характеристиками антител: классом, количеством, плотностью покрытия половых клеток. Антитела могут нарушать процесс развития сперматозоидов, парализовать клетки в цервикальной слизи, предотвращать имплантацию оплодотворенной яйцеклетки в матке.
Классы антиспермальных антител:
- Ig, M – закрепляются за хвостик сперматозоида, приостанавливают его движение в цервикальной слизи (процесс оплодотворения остается неизменным);
- Ig, G – крепятся за головку клетки, что не влияет на подвижность, но мешает проникновению сперматозоида в женскую половую клетку (увеличивается количество лейкоцитов, снижается кислотность, сокращается время разжижения);
- Ig, A – изменяют морфологию клетки, успешно поддаются лечению (восстановление гематотестикулярного барьера между сосудами и семенными канальцами).
До полового созревания сперма не образуется, поэтому ее антигены не воспринимаются иммунитетом. Единственная причина, по которой иммунная система не уничтожает сперматозоиды, заключается в биологическом барьере. Сперма изолирована от клеток иммунитета, которые содержатся в крови. Защитой выступает гематотестикулярный барьер между кровеносными сосудами и семенными канальцами.
Барьер может повредиться при анатомических нарушениях вроде паховой грыжи, перекрута яичек, варикоцеле, недоразвитости или отсутствии семявыводящих путей. Также защита может пострадать от инфекций, которые передаются половым путем. Травмы и хирургическое вмешательство в органы малого таза и мошонки также повышают риск нарушения барьера. В группе риска мужчины с хроническими воспалениями мочеполовой системы.
Все эти факторы способны повредить гематотестикулярный барьер и высвободить сперму. При попадании в кровь она запустит защитный процесс.
Существует несколько видов антител, которые могут оказывать влияние на репродуктивную систему мужчины. Спермоиммобилизирующие могут частично или полностью прекратить активность половой клетки. Спермоагглютинирующие склеивают сперматозоиды с излишками (разрушенными клетками, слизью, частичками эпителия). Оба явления порождают иммунологическое бесплодие.
Не исключена возможность незначительного проникновения половых клеток за пределы барьера и попадания в кровь, но иммунологическая толерантность не дает запуститься защитным механизмам.
Повредить гематотестикулярный барьер может инфекция или травма (механическая или во время операции). Нарушение целостности барьера влечет за собой проникновение антител в генитальный тракт, что открывает доступ иммунной системе к сперме.
Появление антител связано с такими явлениями:
- варикоцеле (расширение вен семенного канала, из-за чего происходит перегрев яичек);
- онкологические заболевания;
- крипторхизм (яичка не опущены в мошонку);
- инфекции;
- хирургическое вмешательство.
Иммунная система у женщин контактирует с половой, однако это не мешает воспринимать сперму агрессивно. Природа построила половые органы женщины таким образом, чтобы сперматозоиды могли выжить в агрессивной среде и быть защищенными от иммунитета. Несмотря на то, что чужеродные сперматозоиды проникают в организм женщины при половом акте, иммунитет не уничтожает их (в здоровом организме). Дело в том, что среда влагалища защищает сперму от иммунных клеток.
В женском организме антитела возникают на фоне:
- повреждения слизистой;
- переизбытка лейкоцитов и лимфоцитов в семенной жидкости;
- попадания сперматозоидов, связанных в антителами;
- попытки ЭКО в анамнезе;
- попадания половых клеток в ЖКТ (при оральном или анальном сексе);
- нерегулярной половой жизни при высокой концентрации аномальных мужских половых клеток;
- неправильного строения половых путем, которое позволяет сперме попадать в брюшину;
- прижигания эрозий шейки матки в анамнезе.
Довольно долго медицина не знала, как именно антитела влияют на репродуктивную функцию человека и вызывают иммунологическое бесплодие. Сегодня ученые доказали факт следующих явлений:
- Антитела угнетают активные половые клетки. Прикрепляясь к сперматозоидам, антитела значительно их тормозят. Клетки не могут продвигаться как в мужском организме, так и в женском. Антиспермальные антитела склеивают половые клетки и парализуют их. Степень нарушений зависит от количества антител и их локализации на сперматозоиде. Считается, что при креплении к головке сперматозоид страдает больше всего.
- Сперматозоидам сложнее проникнуть в цервикальную слизь. Способность сперматозоидов проникать в среду влагалища определяет шансы на зачатие. При наличии антител половая клетка начинает, как называется в науке, «дрожать на месте». Данное явление можно заметить во время пробы Шуварского и Курцрока-Миллера. Антитела могут частично блокировать проникновение сперматозоидов в слизь или полностью.
- Нарушения при сперматогенезе.
- Нарушения при оплодотворении. Доказано, что антитела влияют на гаметы. Иммунные клетки блокируют проникновение сперматозоида в оболочку яйцеклетки. Природа явления до конца не изучена, но факт остается фактом – антитела препятствуют акросомальной реакции (преодоление мужской половой клеткой барьера женской).
- Проблемы с прикреплением оплодотворенной яйцеклетки в матке.
- Торможение роста и развития плода. Антиспермальные антитела влияют на состояние зародыша. Это является серьезной проблемой при лечении методами искусственного оплодотворения.
Иммунологическое бесплодие опасно тем, что развивается без симптомов у представителей обоих полов. При такой форме бесплодия мужчины способны заниматься сексом, у них сохраняется спермиогенез. У женщин отсутствуют физиологические факторы бесплодия (маточные, трубно-перитонеальные).
Поводом обратиться к врачам становится только отсутствие беременности больше года при регулярной половой жизни без средств контрацепции. При этом у женщины нормальный менструальный цикл, а мужчина не теряет эрекцию. Нередко при иммунологическом бесплодии беременность наступает, но плод не может закрепиться в матке и выходит с менструацией. Женщина даже не замечает, что зачатие произошло.
Иммунологическое бесплодие исследуют комплексно: у женщин (консультируется с гинекологом), у мужчин (с урологом-андрологом).
Этапы диагностики иммунологического бесплодия:
Для мужчины:
- Исследование крови.
- Спермограмма (уделить внимание антителам в сперме). При иммунологическом факторе бесплодия спермограмма покажет сокращение количества клеток, изменение их строения и формы, слабую активность и низкую стойкость.
Для женщины:
- Анализ цервикальной слизи.
- Исследование крови на предмет антиспермальных антител.
- Тест на совместимость шеечной слизи и половых клеток партнера (посткоитальный или проба Шуварского). Посткоитальный тест позволяет обнаружить антитела в цервикальной слизи после полового акта. Клетки, соединенные с антиспермальными антителами, отличаются специфическими движениями и низкой подвижности.
- MAR-тест (подсчет сперматозоидов покрытых антитела). Результаты MAR-теста говорят о количестве подвижных клеток, соединенных с антителами (бесплодие имеет место при 50% антител Ig, G).
- Проба Курцрока-Миллера (изучение способностей половых клеток проникать в слизь).
- Тест Буво-Пальмера (закрепление результата пробы Курцрока-Миллера).
- 1ВТ-тест. Исследование показывает расположение антител на половых клетках и вычисляет процент связанных сперматозоидов.
- Метод проточной цитофлуорометрии. С его помощью можно высчитать концентрацию антител на одной половой клетке.
При плохих результатах спермограммы и посткоитального теста рекомендовано пройти иммуноферментальный анализ (биохимическая реакция, которая позволяет выявить антитела в крови и подсчитать их количество). Иногда также проводят полимеразную цепную реакцию (выявление урогенитальных инфекций).
Во время исследований нужно прекратить прием лекарств (в особенности гормональных средств). Стоит наладить режим дня и правильное питание. Результаты анализов во многом зависят от настроения пациента.
Иммунологическое бесплодие у мужчин лечат при помощи вспомогательной репродуктивной медицины. Можно изучить сперматозоиды и выбрать подходящие для интрацитоплазматической инъекции в яйцеклетку или подобрать одну, но лучшую клетку для процедуры ЭКО.
Стратегия лечения иммунологического бесплодия у мужчин будет зависеть от причин такого состояния. Некоторым пациентам требуется хирургическое вмешательство, которое восстановит кровоток или устранит непроходимость. Также эффективна гормональная терапия. В любом случае лечение бесплодия будет длительным и сложным.
Лечение иммунологического бесплодия у женщин заключается в применении контрацептивов и препаратов для подавления антител у партнера. При отсутствии эффекта женщине также рекомендуется вспомогательная репродукция. Сначала проводят внутриматочную инсеминацию. Если беременность не наступает, обращаются к экстракорпоральному оплодотворению.
У женщин антитела возникают на фоне воспаления или инфекции. Лечение также будет зависеть от первопричины. Врач должен учесть степень нарушений и состояние здоровья женщины.
Лечение эндокринного бесплодия у женщин состоит из трех шагов:
- Коррекция иммунной системы, лечение основного нарушения и сопутствующих заболеваний. На этом этапе устраняется иммунный дефицит (кортикостероиды). Необходимо вылечить все инфекции и воспаления, нормализировать среду кишечника и влагалища (антигистаминные и антибактериальные средства). Полезными будут общее укрепление организма и психологическая помощь. Список иммуномодулирующих препаратов, которые допустимы в данном случае, ограничен. Эффективным считается введение партнерше лимфоцитов супруга или здорового донора.
- Подготовка перед беременность. Этот этап должен начаться хотя бы за месяц до зачатия. Гинеколог определяет лечение индивидуально для каждого пациента.
- Терапия во время беременности, сохранение плода. После оплодотворения нужно следить за гемостазом и проверять кровь на аутоантитела. Все отклонения должны быть скорректированы вовремя.
При наличии антител в цервикальной слизи нужно использовать контрацептивы, чтобы не допустить попадания сперматозоидов в половые пути. Курс барьерного лечения должен составлять 6-8 месяцев. При сочетании мужского и женского иммунологического бесплодия также рекомендуется вспомогательная репродуктивная медицина.
источник