Известно давно: зрение – основной орган чувств человека. По различным данным, объем информации, получаемой посредством визуального восприятия, составляет 60-90 процентов. Благодаря глазам мы можем различать форму, цвет и размер, месторасположение объектов, расстояние до и между ними. Вот почему зрение играет важную функцию жизнеобеспечения человека.
Каким образом мы видим окружающий мир? Исходящий или рассеиваемый свет предметов образует световые волны. Преломляясь через роговицу и хрусталик глаза, пучок света фокусируется на сетчатке, состоящей из светочувствительных клеток – фоторецепторов. После этого происходит процесс формирования и передачи нервного импульса в кору головного мозга. Завершающим этапом служит обработка и преобразование головным мозгом полученной информации в зрительный образ.
Нарушение зрения или что такое близорукость
Явление преломления и фокусирования световых лучей называют рефракцией. В норме рефракция равна длине глазной оси, а световой пучок собирается на сетчатке. Это позволяет отчетливо распознавать разно удаленные предметы и носит название эмметропии.
Близорукость (по-научному миопия) – заболевание, при котором снижается способность человека хорошо видеть вдаль. При этом близкорасположенные предметы различаются четко и ясно. Для истинной миопии характерно изменение формы глазного яблока (его удлинение), а также фокусирование пучка света не на сетчатке, а перед ней. Вследствие таких изменений, нездоровый глаз не может преломлять свет должным образом, из-за чего четкость изображения значительно ухудшается.
Этиология близорукости
Долгое время считалось, что основная причина близорукости – «неправильные» гены, доставшиеся по наследству. Действительно, если оба родителя страдают данным заболеванием, вероятность «передачи» увеличивается в разы. Однако генетическая предрасположенность к глазным заболеваниям еще не является гарантом болезни.
Проведенные в 1960-е годы исследования в области близорукости несколько разъяснили ситуацию. Они показали: плохая генетика «срабатывает» лишь у однояйцевых близнецов, имеющих схожие ДНК. В остальных же случаях близорукость спровоцирована не только наследственным фактором. Реализуется ли генетическая информация, зависит, прежде всего, от образа жизни человека и нагрузки на его зрительный аппарат.
Помимо наследственности, среди причин возникновения миопии ученые выделяют:
- неадекватные зрительные нагрузки
- несбалансированное питание
- неправильное положение при чтении, работе за компьютером
- слабость мышц глазного яблока
Рост близорукости. Статистика стран мира
Миопия – явление прогрессирующее, которое зачастую приводит к патологическим изменениям органа зрения и полной слепоте. Количество людей, страдающих близорукостью, ежегодно увеличивается. Так, если в 2010 году эта цифра составляла 2 миллиарда человек по всему миру, то к 2020 году миопических людей ожидается на пол миллиарда больше. По предварительным прогнозам ученых, к 2050 году близорукими станет около половины населения земного шара, что приблизительно составит 5 миллиардов человек. При этом миопией высокой степени будет страдать почти 20% людей.
Развитие зрительного аппарата происходит на протяжении всего периода роста человека: размер глазного яблока постепенно увеличивается. Параллельно с этим может развиваться и близорукость. Чаще всего пик заболеваемости приходится на школьный возраст – 9-12 лет. На сегодняшний день миопическая эпидемия охватила уже свыше 80 миллионов детей, а экономические затраты на лечение составили почти 270 миллиардов долларов во всем мире.
Неутешительная картина и среди учащихся высших учебных заведений. Возьмем, к примеру, студентов вузов Восточной Азии, 20% которых имеет высокую степень близорукости. Половине из них грозит отслойка сетчатки, катаракта, глаукома и даже слепота. Если еще 60 лет назад близорукостью страдала лишь 1/5 часть населения Китая, то современная статистика шокирует: только 10% китайских подростков имеют хорошее зрение.
У американцев более удовлетворительная статистика. Благодаря «подкованности» в сфере близорукости, отмечаются относительно невысокие показатели заболеваемости среди детей — только 20% из них подвержены миопии. Та же ситуация и в Великобритании, хотя за последние полвека количество миопических глаз увеличилось вдвое.
В этой «гонке» лидирует Австралия, демонстрируя небольшой процент детской заболеваемости – около 16. А в России, к сожалению, миопия является основной глазной патологией, охватывая 28% детей дошкольного возраста. Для их лечения применяются всевозможные методы, включая физиотерапию, диету, лечебную гимнастику и мануальную терапию.
Причины роста близорукости
Несколько сотен лет назад немецкий астроном и оптик Иоганн Кеплер выдвинул предположение: рост близорукости связан с повышением уровня цивилизованности и образованности людей. Чем больше времени человек посвящал обучению, тем хуже становилось его зрение. К слову сказать, Кеплер сам страдал миопией, объясняя это большой любовью к книгам.
Связь между близорукостью и образованием нашла свое подтверждение в конце 20-го века в Израиле. Оказалось, что наиболее высокий процент миопических глаз у детей и подростков, которые посещают религиозные школы, проводя много времени за изучением священных текстов.
В начале 2000-х выяснилось: чтение и работа за компьютером не являются основными виновниками миопии. Через 7 лет были проведены исследования, участие в которых приняло полтысячи американских детей 8-9-ти лет с нормальным зрением. На протяжении 5-летнего периода ученые изучали их образ жизни, учитывая занятия спортом и время, проведенное вне 4-х стен. В результате у 20% детей, которые мало времени находились на улице, развилась миопия. К такому же итогу пришли позже в Австралии, исследовав 4000 детей школьного возраста.
Результаты этих исследований вполне закономерны. Так, естественный свет стимулирует выработку дофамина, благодаря которому форма глазного яблока остается неизменной. Дофамин – гормон-нейромедиатор, который продуцируется сетчаткой (в том числе) лишь под воздействием солнечного света. При его нехватке глазная ось удлиняется, что является одной из причин возникновения миопии.
В 1904 году в книге Генри Эдварда Джуллера «Офтальмологическая наука и практика» было написано, что для избавления от близорукости необходимо домашнюю обстановку сменить на уличную. «Таким образом мы пришли к тому, о чем знали еще сто лет назад» — указывает Wildsoet.
Нынешний рост близорукости объясняется тем, что дети слишком много времени проводят за компьютерами, забывая о пользе и необходимости прогулок на свежем воздухе. Длительное сидение за книгами и чрезмерное увлечение гаджетами – главные враги современного ребёнка. Например, у китайского школьника более ½ суток в неделю уходит на выполнение домашнего задания, в то время как американский ученик в среднем тратит около 5-6-ти часов. Этим (в том числе) объясняется столь разный уровень заболеваемости близорукостью в данных странах.
Методы коррекции близорукости
Лазерная, оптическая, медикаментозная и хирургическая коррекция – все это способы борьбы с миопией. Так, если самым радикальным методом является хирургический, то одним из самых доступных и популярных — контактная коррекция зрения. Ее преимущества налицо: это и невысокая стоимость линз, и удобство использования, и эстетика. По сравнению с очками, контактные линзы не дают бликов и искажения картинки, позволяют видеть ее в полной мере, с реальными формами и габаритами предметов.
Используя контактные линзы, не стоит бояться, что они замерзнут, запотеют или испачкаются как очки. При этом можно вести активный образ жизни и заниматься спортом.
Контактные линзы могут помочь даже на более поздних стадиях заболевания и «исправить» среднюю и высокую степень близорукости. В частности, при высокой степени миопии благодаря линзам достигается максимальная острота зрения.
Важно помнить: правильно подобранные контактные линзы способны исправить все погрешности глаза, в то время как неверная коррекция может усугубить ситуацию.
Линзы для замедления прогрессирования близорукости
Учеными из института Brien Holden Vision, специализирующегося на проблеме близорукости, обнаружено: развитие заболеваемости можно приостановить. И контактная коррекция зрения играет в этом не последнюю роль. Контактные линзы могут не только обеспечить комфорт и хорошее качество видения, но и замедлить прогрессирование миопии. Это безопасный и в то же время эффективный метод коррекции зрения.
Осознавая все преимущества метода, количество людей, использующих контактные линзы при близорукости, постоянно увеличивается. И, если с выбором контактных корректоров для взрослых проблем не возникает, то в случае с детской миопией ситуация сложнее.
Однако компания CooperVision позаботилась об этом, представив мягкие контактные линзы MiSight®. Это однодневные линзы, подходящие как детям, так и подросткам. При контактной коррекции зрения у детей младшего возраста они просто незаменимы. Благодаря конструкции линз с двойной фокусировкой поле зрения становится шире, качество изображения на сетчатке улучшается. Рост глазного яблока приостанавливается, что позволяет контролировать миопическую прогрессию.
Для подтверждения эффективности линз MiSight в борьбе с миопией, компания CooperVision провела исследования среди детей 8-12 лет. По итогу трехгодичного периода были получены положительные результаты, свидетельствующие о замедлении роста близорукости.
Как предотвратить миопию
При несвоевременном выявлении, появление близорукости в раннем возрасте влечет за собой вероятность пожизненного ухода за глазами. Вот почему важно как можно раньше обнаружить «врага». Каковы симптомы этого коварного заболевания? Основные из них – прищуривание и чувство напряжения в глазах. При близорукости также могут возникать головные боли и усталость глаз во время занятий спортом или вождения автомобиля.
Когда речь идет о детской миопии, родителям стоит внимательно отнестись к здоровью ребенка, если он: регулярно трет глаза, часто моргает, смотрит телевизор с близкого расстояния, плохо видит школьную доску, жалуется на усталость глаз и головные боли.
Что может помочь предотвратить появление миопии в детстве? Основываясь на исследованиях в области близорукости, ученый из Австралийского национального университета Ян Морган, подсчитал: для профилактики миопии ребенок должен около 3-х часов в день находиться под воздействием освещения мощностью 10 000 люкс. Столь сильную мощность не может обеспечить ни один искусственный свет — только естественный.
Кроме того, необходимо обеспечить ребенку: режим труда и отдыха, сбалансированное питание, оптимальную зрительную нагрузку. Крайне важным звеном является регулярная диагностика зрения.
Таким образом, при условии соблюдения всех вышеперечисленных пунктов, можно предотвратить возникновение и развитие близорукости. А компания «Офтальмооптика Холдинг» поможет Вам сохранить здоровье глаз на долгие годы.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
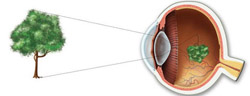
Для того чтобы понять механизмы развития, принципы диагностики и лечения близорукости, необходимы определенные знания о строении глаза и о функционировании его преломляющей системы.
Глаз человека представляет собой сложную систему, которая обеспечивает восприятие изображений из окружающего мира и передачу их головному мозгу.
С анатомической точки зрения глаз человека состоит из:
- Наружной оболочки. Наружная оболочка глаза образована склерой и роговицей. Склера – это непрозрачная ткань белого цвета, которая покрывает большую часть глазного яблока. Роговица представляет собой небольшой участок наружной оболочки глаза, который располагается на его передней поверхности и имеет слегка выгнутую (наружу) форму (в виде полусферы). Роговица прозрачна, вследствие чего световые лучи с легкостью проходят через нее. Роговица является важным органом преломляющей системы глаза, то есть проходящие через нее световые лучи преломляются и собираются вместе в определенной точке.
- Средней оболочки. Средняя (сосудистая) оболочка глаза обеспечивает кровоснабжение и питание глазного яблока и всех внутриглазных структур. В области переднего отдела глазного яблока (прямо позади роговицы) из сосудистой оболочки глаза образуется радужка (радужная оболочка). Это своеобразная диафрагма, в центре которой имеется небольшое отверстие (зрачок). Основная функция радужной оболочки заключается в регуляции количества света, поступающего в глаз. При чрезмерно ярком освещении происходит сокращение определенных мышц радужки, в результате чего зрачок сужается, а количество проходящего через него света уменьшается. В темноте отмечается обратный процесс. Зрачок расширяется, вследствие чего глаз может уловить большее количество световых лучей.
- Внутренней оболочки. Внутренняя оболочка глаза (сетчатка) представлена множеством фоточувствительных нервных клеток. Данные клетки воспринимают проникающие в глаз световые частицы (фотоны), генерируя при этом нервные импульсы. Эти импульсы по специальным нервным волокнам передаются в головной мозг, где и происходит формирование изображения.
Внутри глаза также располагаются определенные элементы, обеспечивающие его нормальное функционирование.
К внутриглазным структурам относятся:
- Стекловидное тело. Это прозрачное образование студенистой консистенции, которое занимает основной объем глазного яблока и выполняет фиксирующую функцию (то есть обеспечивает поддержание формы глаза).
- Хрусталик. Это небольшое образование, располагающееся прямо позади зрачка и имеющее форму двояковыпуклой линзы. Само вещество хрусталика окружено прозрачной капсулой. По краям к капсуле хрусталика крепятся специальные связки, которые соединяют ее с ресничным телом и ресничной мышцей. Хрусталик, как и роговица, является важным компонентом преломляющей системы глаза.
- Камеры глаза. Камеры глаза – это небольшие щелевидные пространства, располагающиеся между роговицей и радужкой (передняя камера глаза), радужкой и хрусталиком (задняя камера глаза). Пространство данных камер заполнено специальной жидкостью (водянистой влагой), которая обеспечивает питание внутриглазных структур.
Помимо глазного яблока и внутриглазных структур имеется целый ряд вспомогательных органов глаза, играющих важную роль в его нормальном функционировании (это глазодвигательные мышцы, слезные железы, веки и так далее). При развитии близорукости может отмечаться поражение глазодвигательных мышц, поэтому они будут описаны более подробно.
К глазодвигательным мышцам глаза относятся:
- Наружная прямая мышца – обеспечивает отведение (поворот) глаза наружу.
- Внутренняя прямая мышца – обеспечивает поворот глаза кнутри.
- Нижняя прямая мышца – обеспечивает опускание глаза.
- Верхняя прямая мышца – обеспечивает подъем глаза.
- Верхняя косая мышца – поднимает и отводит глаз.
- Нижняя косая мышца – опускает и отводит глаз.
Как было сказано ранее, основными структурами преломляющей системы глаза являются хрусталик и роговица. Роговица обладает постоянной преломляющей силой, равной примерно 40 диоптриям (диоптрия – единица измерения преломляющей силы линзы), в то время как преломляющая сила хрусталика может изменяться от 19 до 33 диоптрий.
В нормальных условиях при прохождении через роговицу и хрусталик световые лучи преломляются и собираются в одну точку, которая в норме должна располагаться (проецироваться) прямо на сетчатке. В данном случае человек получает максимально четкое изображение наблюдаемого предмета.
Когда человек смотрит вдаль, преломляющая способность хрусталика уменьшается, в результате чего изображение далеко расположенного предмета становится более четким. Происходит это благодаря расслаблению ресничной мышцы, что приводит к натяжению связок хрусталика и его капсулы и уплощению самого хрусталика.
При рассматривании близко расположенного предмета имеет место обратный процесс. В результате сокращения ресничной мышцы ослабляется натяжение связок и капсулы хрусталика, сам он приобретает более выпуклую форму, а его преломляющая сила увеличивается, что и позволяет сфокусировать изображение на сетчатке.
Механизм развития близорукости заключается в том, что из-за различных аномалий строения глазного яблока или из-за нарушения функционирования его преломляющей системы изображения далеко расположенных предметов фокусируются не прямо на сетчатку, а перед ней, в результате чего воспринимаются человеком как нечеткие, расплывчатые. Близко расположенные предметы человек при этом видит более или менее нормально.
Непосредственной причиной близорукости может быть поражение глазного яблока и различных компонентов преломляющей системы.
В зависимости от пораженной структуры выделяют:
- Осевую (аксиальную) близорукость. Развивается в результате чрезмерно длинного переднезаднего размера глазного яблока. Преломляющие системы глаза при этом не поражены.
- Лентикулярную близорукость. Развивается в результате увеличения преломляющей силы хрусталика, что может наблюдаться при некоторых заболеваниях (например, при сахарном диабете) либо при приеме некоторых медикаментов (гидралазина, хлорталидона, фенотиазина и других).
- Близорукость при поражении роговицы. В данном случае причиной развития заболевания является слишком большая кривизна роговицы, что сочетается с чрезмерно выраженной ее преломляющей силой.
В зависимости от механизма развития выделяют:
- истинную близорукость;
- ложную близорукость.
Аккомодация – это приспособление глаза, обеспечивающее четкое видение предметов, находящихся на различном расстоянии от человека. Ложная близорукость – это патологическое состояние, развивающееся у детей и людей молодого возраста в результате перенапряжения аппарата аккомодации.
Как было сказано ранее, во время рассматривания близко расположенных предметов происходит сокращение ресничной мышцы и увеличение преломляющей силы хрусталика. Если ресничная мышца находится в сокращенном состоянии в течение нескольких часов, это может нарушить обмен веществ и нервную регуляцию в ней, в результате чего произойдет ее спазм (то есть выраженное и длительное сокращение). Если человек при этом попытается посмотреть вдаль, спазмированная ресничная мышца не расслабится, а преломляющая сила хрусталика не уменьшится, в результате чего расположенный вдали предмет будет виден нечетко. Данное состояние и называется спазмом аккомодации.
Способствовать развитию спазма аккомодации может:
- длительное непрерывное чтение;
- длительная работа за компьютером;
- длительный просмотр телепередач;
- чтение (или работа за компьютером) при плохом освещении;
- несоблюдение режима труда и отдыха;
- неполноценный сон;
- неполноценное питание.
Так как спазм аккомодации носит временный характер и практически полностью разрешается после устранения причины его возникновения, данное состояние принято называть ложной близорукостью. Никаких анатомических дефектов в глазном яблоке или в преломляющей системе глаза при этом не наблюдается, однако при длительном воздействии причинного фактора и часто повторяющихся спазмах аккомодации может развиться истинная близорукость.
В зависимости от причины развития выделяют:
- наследственную миопию;
- приобретенную миопию.
Многочисленными исследованиями было доказано, что близорукость может передаваться по наследству, причем различные степени заболевания наследуются по различным механизмам.
Генетический аппарат человека состоит из 23 пар хромосом, расположенных в ядрах клеток. В каждой хромосоме имеется огромное количество различных генов, которые могут быть активными или неактивными. Именно активация тех или иных генов определяет все свойства и функции клеток, тканей, органов и всего организма в целом.
Во время зачатия происходит слияние мужских и женских половых клеток, в результате чего формирующийся эмбрион наследует 23 хромосомы от матери и 23 хромосомы от отца. Если в полученных хромосомах имеются дефектные гены, появляется вероятность того, что ребенок унаследует имеющуюся мутацию и у него также разовьется определенное заболевание.
Близорукость слабой и средней степени наследуется по аутосомно-доминантному типу. Это означает, что если ребенок унаследует хотя бы 1 дефектный ген, у него будет развиваться данное заболевание. Вероятность наследования данного гена зависит от того, кто из родителей болен близорукостью. Если оба родителя больны, вероятность рождения больного ребенка составит от 75 до 100%. Если же болен только один из родителей, ребенок унаследует дефектные гены с вероятностью от 50 до 100%.
Миопия высокой степени наследуется по аутосомно-рецессивному типу. Это означает, что если болеет только один из родителей, а второй здоров и не является носителем дефектного гена, ребенок у них будет здоровым, однако может унаследовать 1 дефектный ген и также станет бессимптомным носителем заболевания. Если больны оба родителя, вероятность рождения больного ребенка составит 100%. Если же оба родителя являются бессимптомными носителями дефектного гена, вероятность рождения больного ребенка составит 25%, а вероятность рождения бессимптомного носителя – 50%.
О приобретенной миопии говорят в том случае, когда в момент рождения у ребенка нет никаких признаков данного заболевания, а вероятность наследственного фактора исключается (если у родителей, бабушек и дедушек ребенка не было близорукости, вероятность наличия генетической предрасположенности крайне мала). Причиной развития заболевания при этом являются факторы внешней среды, которые воздействуют на орган зрения в процессе жизнедеятельности человека.
Способствовать развитию миопии могут:
- Несоблюдение гигиены зрения. Как было сказано ранее, при чтении, а также при работе за компьютером или при просмотре телевизора на близком расстоянии происходит напряжение аккомодации (то есть напрягается ресничная мышца, что приводит к увеличению преломляющей способности хрусталика). Если человек работает в таком положении в течение длительного времени, в ресничной мышце начинают происходить определенные изменения (она гипертрофируется, то есть становится более толстой и сильной). Процесс гипертрофии ресничной мышцы может занимать несколько лет, однако если это произойдет, нарушится механизм ее расслабления. Когда человек будет смотреть вдаль, ресничная мышца не будет полностью расслабляться, а будет оставаться в частично сокращенном состоянии. Вследствие этого связки капсулы хрусталика будут оставаться расслабленными, а сам хрусталик не будет уплощаться в необходимой степени, что и будет являться непосредственной причиной близорукости.
- Неблагоприятные условия труда. Чтение или работа за компьютером при плохом освещении требует более выраженного напряжения аккомодации, что со временем может привести к развитию близорукости.
- Авитаминоз. Недостаток витаминов (особенно витамина В2) также может способствовать развитию миопии. Объясняется это тем, что витамин В2 (рибофлавин) в норме улучшает многие функции глаза, в частности облегчает процессы темновой адаптации (улучшения зрения в темноте) и устраняет усталость глаз при переутомлении. При недостатке данного витамина также отмечается чрезмерное напряжение и переутомление глазных структур.
- Первичная слабость аккомодации. Данным термином обозначается патологическое состояние, при котором преломляющая сила роговицы и/или хрусталика выражена недостаточно сильно. Проходящие через них световые лучи при этом фокусируются несколько позади сетчатки, а в качестве компенсаторной реакции происходит растяжение глазного яблока в переднезаднем размере. Если через определенное время вызвавшее слабость аккомодации заболевание устранить, перерастянутое глазное яблоко станет причиной близорукости.
- Травмы.Травмы глаза, сопровождающиеся повреждением глазного яблока, роговицы или хрусталика также могут стать причиной развития миопии.
Ночная близорукость полностью исчезает в дневное время и при хорошем освещении.

В зависимости от механизма развития миопии у детей выделяют:
- врожденную миопию;
- физиологическую миопию.
Врожденная близорукость может наблюдаться у недоношенных детей, которые родились раньше положенного срока (в норме ребенок должен рождаться не ранее, чем через 37 недель внутриутробного развития). Объясняется это тем, что у эмбриона в возрасте 3 – 4 месяцев форма и размеры глаза отличаются от таковых у взрослого человека. Задний отдел склеры у него немного выпячивается кзади, вследствие чего переднезадний размер глазного яблока увеличивается. Также в этом возрасте наблюдается более выраженная кривизна роговицы и хрусталика, что увеличивает их преломляющую силу. Все это приводит к тому, что проходящие через преломляющую систему глаза световые лучи фокусируются перед сетчаткой, вследствие чего у рожденного недоношенным ребенка будет отмечаться близорукость.
Через несколько месяцев после рождения форма глазного яблока ребенка изменяется, а преломляющая способность роговицы и хрусталика уменьшается, в результате чего близорукость исчезает без какой-либо коррекции.
Физиологическая миопия может развиваться у детей в возрасте от 5 до 10 лет, когда происходит особенно интенсивный рост глазного яблока. Если его переднезадний размер при этом становится чрезмерно большим, проходящие через роговицу и хрусталик лучи фокусируются перед сетчаткой, то есть развивается близорукость.
По мере роста ребенка выраженность близорукости может увеличиваться. Данный процесс обычно заканчивается к 18 годам, когда прекращается рост глазного яблока. В то же время, в некоторых случаях возможно прогрессирование физиологической близорукости до 25 лет.
Первое что начинает беспокоить пациентов с близорукостью – это нечеткое видение далеко расположенных предметов. При медленно прогрессирующем заболевании пациенты не сразу замечают данный симптом, часто списывая снижение остроты зрения на переутомление и усталость. Со временем миопия прогрессирует, вследствие чего пациенты начинают видеть далеко расположенные предметы все хуже и хуже. Работа с предметами на близком расстоянии (например, чтение) не вызывает у людей с миопией каких либо неудобств.
Также люди с близорукостью постоянно щурятся, пытаясь рассмотреть далеко расположенные предметы. Механизм развития данного симптома объясняется тем, что при частичном смыкании глазной щели слегка перекрывается зрачок. В результате этого изменяется характер проходящих через него световых лучей, что и способствует улучшению остроты зрения. Также при прикрытии век происходит незначительное уплощение роговицы глаза, что может способствовать улучшению зрения при миопии, сочетающейся с роговичным астигматизмом (заболеванием, при котором отмечается неправильная, кривая форма роговицы).
По мере прогрессирования заболевания могут появляться и другие симптомы, связанные с повреждением преломляющей системы глаза и нарушением зрения.
Близорукость может проявляться:
- Головными болями. Развитие данного симптома связано с перенапряжением аппарата аккомодации, с нарушением кровоснабжения ресничной мышцы и других внутриглазных структур, а также с нечетким изображением далеко расположенных предметов, что влияет на функционирование всей центральной нервной системы.
- Жжение и боль в глазах. Возникают вскоре после начала работы с предметами на близком расстоянии (например, при работе за компьютером). Развитие данных симптомов также связано с переутомлением различных внутриглазных структур и нарушением аккомодации. Стоит отметить, что жжение в глазах также может указывать на спазм аккомодации.
- Слезоточивость. Усиленное слезоотделение может отмечаться при длительной работе за компьютером и при чтении книг, однако данный симптом может встречаться и у здоровых людей (в последнем случае он появляется гораздо позже и исчезает после нескольких минут отдыха). Кроме того, у больных с миопией слезоточивость может отмечаться в ясные солнечные дни или при ярком освещении. Объясняется это тем, что при миопии отмечается более выраженное (чем в норме) расширение зрачка, что связано с повреждением ресничной мышцы. В результате этого в глаз поступает слишком много света, а усиленное слезоотделение является своеобразной защитной реакцией в ответ на данное явление.
- Увеличение размеров глазной щели. Данный симптом может быть незаметен при близорукости слабой степени, однако обычно выражен при тяжелой прогрессирующей близорукости. Объясняется это чрезмерным увеличением глазного яблока, которое несколько выступает вперед, раздвигая при этом веки.

Для диагностики миопии используют:
- измерение остроты зрения;
- исследование глазного дна;
- исследование полей зрения;
- скиаскопию;
- рефрактометрию;
- компьютерную кератотопографию.
Как было сказано ранее, первое, что страдает при близорукости, это острота зрения, то есть способность четко видеть предметы на определенном расстоянии от глаза. Объективные методы исследования данного показателя позволяют определить степени близорукости и спланировать дальнейшие диагностические и лечебные мероприятия.
Сама процедура исследования остроты зрения проста и выполняется за считанные минуты. Проводится исследование в хорошо освещенной комнате, в которой имеется специальная таблица. На данной таблице располагаются ряды букв или знаков (символов). В верхнем ряду расположены самые крупные буквы, а в каждом последующем – более мелкие.
Суть исследования заключается в следующем. Пациент садится на стул, который располагается в 5 метрах от таблицы. Врач дает пациенту специальную непрозрачную заслонку и просит прикрыть ею один глаз (при этом не закрывая его, не смыкая век), а вторым глазом смотреть на таблицу. После этого врач указывает на буквы различных размеров (сначала на большие, затем на более мелкие) и просит пациента называть их.
Люди с нормальной остротой зрения способны с легкостью (не прищуриваясь) прочитать буквы из десятого (сверху) ряда таблицы. При миопии больные хуже видят вдаль, вследствие чего хуже различают мелкие детали (в том числе буквы и символы на таблице). Если во время проведения исследования человек неправильно называет какую-либо букву, врач возвращается на 1 ряд выше и проверяет, видит ли он буквы в нем. Степень миопии определяется в зависимости от того, буквы из какого ряда может прочитать пациент. После определения остроты зрения на одном глазу его следует прикрыть заслонкой и провести такое же исследования со вторым глазом.
Если во время проведения исследования пациент не может прочитать буквы с самого верхнего ряда, это говорит о крайне выраженном нарушении зрения. В данном случае врач становится на расстоянии 4 – 5 метров от пациента, показывает ему определенное количество пальцев на руке и просить сосчитать их. Если пациент не может этого сделать, врач медленно подходит к нему (держа руку в прежнем положении), при этом пациент должен назвать количество пальцев сразу же, как только сможет их сосчитать. Если он не может сделать этого, даже когда рука врача располагается прямо перед его глазом, значит, он практически ослеп на данный глаз (такое состояние возникает в далеко зашедших случаях, при развитии осложнений нелеченной миопии). Последним этапом диагностики в данном случае будет проверка светоощущения (врач периодически светит фонариком в глаз больного и просит говорить, когда тот видит свет). Если пациент не может определить момент включения света, значит, он полностью ослеп на исследуемый глаз.
Определение степени миопии проводится сразу после определения остроты зрения. Для этого на глаза пациенту надевают специальные очки со съемными линзами. В оправу перед одним глазом врач вставляет непрозрачную пластинку, а перед другим глазом начинает поочередно устанавливать рассеивающие линзы. Данные линзы рассеивают проходящие через них лучи, в результате чего общая преломляющая способность рефракционной системы (то есть линзы, роговицы и хрусталика) уменьшается, а фокус изображения смещается назад.
По мере замены линз врач просит пациента читать буквы из различных рядов таблицы до тех пор, пока он не сможет четко определить буквы (символы) из 10 ряда. Степень близорукости в данном случае будет равняться силе линзы, потребовавшейся для коррекции зрения.
В зависимости от выраженности миопии выделяют:
- Слабую степень миопии – до 3 диоптрий.
- Среднюю степень миопии – от 3 до 6 диоптрий.
- Высокую степень миопии – более 6 диоптрий.
При прогрессировании миопии практически всегда происходит увеличение переднезаднего размера глазного яблока. Наружная оболочка глаза (склера) при этом растягивается относительно легко, в то время как сетчатка (состоящая из фоточувствительных нервных клеток) способна переносить растяжение лишь до определенных пределов (которые обычно крайне малы). Вот почему при миопии часто наблюдаются атрофические изменения в области диска зрительного нерва (диск зрительного нерва – это участок на задней стенке глазного яблока, в котором собираются нервные волокна, передающие нервные импульсы от фоточувствительных нервных клеток к головному мозгу).
Выявить данные изменения можно с помощью исследования глазного дна (офтальмоскопии). Суть исследования заключается в следующем. Врач надевает себе на голову специальное зеркало с отверстием внутри и садится напротив пациента. После этого он устанавливает перед глазом пациента увеличительное стекло и направляет лучи отраженного от зеркала света прямо в зрачок исследуемого глаза. В результате этого врач может детально изучить заднюю (внутреннюю) стенку глазного яблока, оценить состояние зрительного нерва и выявить так называемый миопический конус – серповидный участок пораженной сетчатки, располагающийся вокруг диска зрительного нерва.
Перед проведением исследования пациенту обычно закапывают в глаза несколько капель препаратов, расширяющих зрачок (например, атропина). Необходимость в данной процедуре обусловлена тем, что при проведении обследования врач направляет в глаз пациента лучи света, что в норме приводит к рефлекторному сужению зрачка, через который врач ничего не сможет рассмотреть. Исходя из этого, следует, что проведение офтальмоскопии противопоказано, если пациенту нельзя назначать указанные препараты (например, при глаукоме – заболевании, характеризующемся стойким повышением внутриглазного давления).
При прогрессировании миопии страдает не только острота зрения, но и периферическое зрение. Проявляется это сужением полей зрения, что может быть выявлено во время проведения специальных исследований. Механизм развития данного симптома заключается в поражении сетчатки, наблюдающемся при чрезмерном растяжении глазного яблока.
Исследовать поля зрения можно с помощью ориентировочного (субъективного) или объективного метода. При субъективном методе исследования врач и пациент садятся друг напротив друга таким образом, чтобы правый глаз пациента смотрел в левый глаз врача, при этом их глаза должны находиться на расстоянии в 1 метр друг от друга. Врач просит пациента смотреть прямо перед собой и сам делает то же самое. Затем он устанавливает сбоку от головы специальную белую метку, которую вначале не видит ни он, ни пациент. После этого врач начинает перемещать метку от периферии к центру (в точку, располагающуюся между его глазом и глазом пациента). Сам пациент при этом должен подать знак врачу сразу же, как только заметит движение метки. Если врач заметит метку одновременно с пациентом, значит поля зрения у последнего нормальные (при условии, что они нормальные у самого врача).
В ходе исследования врач устанавливает метку справа, слева, сверху и снизу от глаза, проверяя границы полей зрения со всех сторон.
При объективном методе исследования пациент садится напротив специального аппарата, представляющего собой большую полусферу. Голову он помещает на специальную подставку в центре полусферы, после чего фиксирует зрение на точке, расположенной прямо перед его глазами. Затем врач начинает перемещать специальную метку от периферии сферы к ее центру, а пациент должен подать ему знак, как только увидит ее. Основным преимуществом данного метода является его независимость от состояния зрения врача. Более того, на обратной (выпуклой) стороне полусферы имеются специальные линейки с градацией, по которым врач сразу определяет границы полей зрения в различных плоскостях.
Само исследование абсолютно безопасно и не занимает более 5 – 7 минут. Для выполнения исследования никакой специальной подготовки не требуется, а пациент может отправляться домой сразу после окончания процедуры.
Это простой метод исследования, позволяющий диагностировать миопию и определить ее степень. При скиаскопии исследуются функции всех преломляющих структур глаза (хрусталика и роговицы) одновременно. Суть метода заключается в следующем. Врач садится на стул перед пациентом и устанавливает в 1 метре от исследуемого глаза источник света (обычно это зеркало с отверстием в центре, которое отражает свет от лампы, находящейся сбоку от пациента). Отраженные от зеркала световые лучи проходят через роговицу и хрусталик, попадают на сетчатку исследуемого глаза и отражаются от нее, в результате чего врач через зрачок видит круглое пятно красного цвета (красный цвет обусловлен кровеносными сосудами, расположенными на дне глазного яблока).
Если после этого врач начнет перемещать зеркало вверх или вниз, форма отражающегося пятна начнет меняться, причем характер изменений будет зависеть от состояния преломляющей системы глаза. Так, например, если у человека имеется миопия в 1 диоптрию, отраженные от сетчатки лучи будут собираться (фокусироваться) на расстоянии ровно в 1 метр от глаза. В данном случае, как только врач сдвинет зеркало в сторону, красное пятно тут же исчезнет.
Если у пациента имеется миопия более чем в 1 диоптрию, во время движения зеркала врач увидит тень, которая будет перемещаться в сторону, противоположную движению источника света. В данном случае врач устанавливает между зеркалом и глазом пациента специальную скиаскопическую линейку, в которой имеется множество рассеивающих линз различной силы. Затем он начинает менять линзы до тех пор, пока при движении зеркала красное пятно не начнет исчезать моментально (без образования движущейся тени). Степень миопии при этом определяется в зависимости от силы рассеивающей линзы, потребовавшейся для достижения данного эффекта.
После выявления близорукости и определения ее степени рекомендуется исследовать компоненты преломляющей системы глаза, что в некоторых случаях позволяет установить истинную причину заболевания.
Для выявления причины близорукости врач может назначить:
- Офтальмометрию. Данное исследование позволяет оценить преломляющую силу роговицы. Во время проведения исследования на роговицу пациента проецируются специальные тестовые марки, характер изображения которых будет зависеть от ее преломляющей силы.
- Рефрактометрию. Принцип данного исследования схож с таковым при офтальмометрии, однако в данном случае тестовые изображения проецируются не на роговицу, а на сетчатку, что позволяет одновременно исследовать обе преломляющие структуры глаза (роговицу и хрусталик). Рефрактометрию можно проводить вручную (с использованием специальных приборов) или автоматически. В последнем случае все измерения и вычисления производит специальный компьютер, после чего на мониторе отображаются все интересующие врача данные.
- Компьютерную кератотопографию. Суть метода заключается в исследовании формы и преломляющей силы роговицы с помощью современных компьютерных технологий.
источник
Одним из самых частых дефектов зрения является близорукость. Тем, кто страдает этим недугом, хорошо известно его научное название — миопия. Многие задаются вопросом, какого максимума может достичь болезнь. Попробуем разобраться.
Слово «миопия» образовалось от греческого «myopia», от «myo» — «щурюсь», и «ops» — «зрение». Зачастую люди с близорукостью, чтобы рассмотреть предмет на расстоянии, прищуриваются. Отсюда и возникновение этого термина.
В медицине миопия определяется как аномалия рефракции, при которой главный фокус оптической системы глаза находится между сетчаткой и хрусталиком. На более понятном языке это означает, что картинка формируется не на сетчатке глаза, как при нормальном зрении, а перед ней.
Средний размер глаза от роговицы до центра сетчатки составляет примерно 23,5 мм. У человека с миопией это расстояние больше нормы. Оно может быть превышено при близорукости на 1, 2, 3, 5-7 мм, иногда даже более. Каждое отклонение от нормы на 1 мм добавляет глазу 3,0 диоптрии миопии.
Бывает нескольких видов близорукости. При осевой близорукости растягивается глазное яблоко и, как следствие, увеличивается длина оси. При этом оптическая система глаза не нарушена. В случае рефракционной близорукости все происходит наоборот. Фокусное расстояние находится в норме, но происходит усиление преломления. Добавим, что на осевую миопию приходится почти 70% случаев близорукости с нарушением свыше -6,5 диоптрий.
Бывает близорукость истинная и ложная. Истинной является хроническая патология, при которой поражено глазное яблоко, роговица или хрусталик. Может быть близорукость врожденная или приобретенная. Если вовремя не принять меры, болезнь будет прогрессировать и вызывать осложнения.
Ложную близорукость еще называют «синдромом усталых глаз». Ее причиной могут послужить длительное чтение, постоянная непрерывная работа за компьютером, недосыпание, нарушение режима отдыха, все те ситуации, при которых глаза переутомляются и перенапрягаются. В результате случается спазм цилиарной (ресничной) мышцы глаза. Из-за зажима в мышце хрусталик приобретает плоскую форму. Вследствие этого теряется способность четкого видения предметов на расстоянии. В итоге острота зрения снижается и пациент также плохо видит вдали, как при истинной близорукости. При лечении псевдоблизорукости снимается спазм ресничной мышцы.
Транзиторная миопия является вариантом ложной близорукости. Она возникает в результате какого-либо общего заболевания организма или при приеме лекарственных препаратов, вызывающих аллергические реакции. Транзиторная миопия может развиться на фоне сахарного диабета.
В случае комбинационной близорукости преломляющая сила оптической системы глаза и длина оси находятся в норме, но их сочетание не обеспечивает нормальной рефракции, то есть преломления.
В зависимости от причины возникновения, миопия бывает врожденной и приобретенной. В первом случае, как нетрудно догадаться, патология переходит по наследству от родителей.
Второй вид возникает в процессе жизни человека. Как и при ложной близорукости, миопия развивается в процессе гипертрофии ресничной мышцы. Находясь в постоянном напряжении, она уплотняется. Расслабление до конца не наступает даже при взгляде вдаль. Причиной приобретенной близорукости также может статье травма, при которой повреждается глазное яблоко, роговица или хрусталик.
Близорукость бывает ночной. Отклонение возникает и у людей с хорошим зрением. Это происходит из-за того, что в темноте у человека расширяется зрачок, происходит сокращение ресничной мышцы, а преломляющая сила хрусталика увеличивается. В результате предметы, находящиеся на расстоянии, отображаются не на сетчатке, а немного перед ней. При дневном свете и хорошем освещении ночная близорукость полностью пропадает.
В зависимости от величины диоптрий, близорукость по степеням подразделяется на слабую, среднюю и высокую.
Слабой миопией считается отклонение до -3,0 диоптрий. В этом случае величина глаза не сильно выше нормы, а зрение еще достаточно неплохое. Однако уже при таком «минусе», чтобы разглядеть предметы вдалеке, человеку приходится щуриться.
Средней степенью миопии считается отклонение от -3,25 до -6,0 диоптрий. По степеням можно определить вытянутость глаза. В этом случае она будет составлять 2-3 мм. Из-за увеличения размера глазные сосуды и оболочка растягиваются и истончаются.
Самая высокая степень миопии характеризуется отклонением больше -6,25 диоптрий. С такой близорукостью пациент видит только предметы на очень близком расстоянии, фактически зрение заканчивается на расстоянии 10 сантиметров от глаз. Дальше все видится сплошным размытым пятном. Максимальная близорукость в этом случае может доходить до -40 диоптрий и даже более, вплоть до полной слепоты.
Установить, какая в мире самая большая степень близорукости, проблематично. В случае максимального ухудшения зрения наступает крайняя степень близорукости.
Определить, есть ли у вас близорукость, не сложно. Какие-то специальные исследования для этого не нужны. Как следует из описания выше, предметы вблизи человек с миопией видит хорошо, а те, что удалены — плохо. И все же, если Вы подозреваете у себя наличие близорукости, следует обратиться к врачу.
Помимо плохого зрения, близорукость высокой степени сопровождается быстрой утомляемостью глаз при нагрузках, головными болями.
Прогрессируя, близорукость может вызвать серьезные осложнения. Как было сказано выше, при миопии размер глаза увеличивается, что приводит к истончению сетчатки. Даже небольшая нагрузка может стать причиной ее разрыва или отслоения. Если в этом случае срочно не предпринять меры, можно безвозвратно потерять зрение.
Не менее опасным осложнением, которое также может привести к потере зрения, является глаукома. Для этого заболевания характерно повышение внутриглазного давления. Человек периодически может испытывать тяжесть в одном или сразу в обоих глазах, «затуманивание» взора, повышенную утомляемость, головные боли и боли в глазах.
Симптомы объясняются тем, что при глаукоме происходит дегенерация, то есть разрушение тканей сетчатки.
Опасность этого заболевания заключается в том, что оно может не проявляться при близорукости на ранних стадиях. Чаще всего этому недугу подвержены люди старше 65 лет. Но иногда оно возникает у 40-45-летних.
Еще одно осложнение, возникающее при близорукости, это дистрофия сетчатки. В ее центральной части, отвечающей за изображение, происходят дегенеративные процессы.
Любому лечению предшествует диагностика. Как отмечалось в начале статьи, определить наличие близорукость человек может самостоятельно. Основным симптомом является размытая картинка, которую пациент видит, вглядываясь вдаль. Но только специалист может установить ее вид, степень и причины появления. В некоторых случаях для этого потребуется УЗИ. Поэтому, если Вы обнаружили у себя признаки миопии, необходимо обратиться к врачу.
В современной медицине существует несколько способов избавления от миопии. Среди них безоперационная коррекция, хирургический и лазерный методы восстановления зрения. К первому относится ношение очков и линз. В этом случае, как не трудно догадаться, проблема решается лишь отчасти. Зрение улучшается только во время ношения оптических изделий.
Самым современным и безопасным способом лечения миопии на сегодняшний день является лазерная коррекция. С помощью лазера специалист изменяет форму роговицы, делая ее более плоской. Проще говоря, лазерный луч образует в роговице минусовое стеклышко. Как в очках, оно рассеивает свет, и изображение попадает на сетчатку, обеспечивая хорошее зрение.
линзы сохраняют возможность видеть хорошо вблизи и на расстоянии. Операция проводится без удаления хрусталика глаза.
витамины и антиоксиданты, жирные кислоты, кальций.
Употребление этого набора продуктов является хорошей профилактикой глазных заболеваний, они помогают предупредить патологии и осложнения.
источник
Близорукость (миопия) — аномалия преломляющей силы глаза (рефракции), характеризующаяся фокусированием изображения предметов не на сетчатке глаза, а перед ней. При близорукости человек плохо различает отдаленные предметы, но хорошо видит вблизи; отмечается зрительное утомление, головная боль, нарушение сумеречного зрения, прогрессирующее ухудшение остроты зрения. Диагностика близорукости включает визометрию, скиаскопию, рефрактометрию, офтальмоскопию, биомикроскопию, УЗИ глаза. При близорукости требуется соблюдение гигиены зрения, ношение очков с рассеивающими линзами, контактных линз; проведение хирургической коррекции миопии хирургическими методами (ленсэктомия, имплантация факичных линз, радиальная кератотомия, кератопластика, коллагенопластика) или с помощью лазерной хирургии (LASIK, SUPER LASIK, LASEK, ФРК и др.).
Близорукость в общей популяции встречается довольно часто: по данным ВОЗ, миопией страдает 25—30% населения планеты. Чаще всего близорукость развивается в детском или пубертатном возрасте (от 7 до 15 лет) и в дальнейшем либо сохраняется на имеющемся уровне, либо прогрессирует. При близорукости световые лучи, исходящие от расположенных вдалеке объектов, собираются в фокус не на сетчатке, как в нормальном глазу, а впереди нее, вследствие чего изображение получается нечетким, расплывчатым, смазанным.
Состояние близорукости впервые было описано еще Аристотелем в IV в. до н. э. В своих трудах философ отмечал, что некоторые люди для лучшего различения удаленных предметов вынуждены прищуривать глаза и назвал данный феномен «миопс» (от греч. — «щуриться»). В современной офтальмологии близорукость имеет другое название – миопия.
В норме, при 100% зрении, параллельные лучи от находящихся вдали предметов, пройдя через оптические среды глаза, фокусируются в точку изображения на сетчатке. В миопичном глазу изображение формируется перед сетчаткой, а до световоспринимающей оболочки доходит только нерезкая и расплывчатая картинка. При близорукости такая ситуация возникает только при восприятии глазом параллельных световых лучей, т. е. при дальнем зрении. Лучи, исходящие от близких предметов, имеют расходящееся направление и после преломления в оптической среде глаза проецируются строго на сетчатку, формируя четкое и ясное изображение. Поэтому пациент с близорукостью плохо видит вдаль и хорошо вблизи.
Для ясного различения отдаленных предметов нужно придать параллельным лучам расходящееся направление, что достигается с помощью специальных (очковых или контактных) рассеивающих линз. Преломляющую силу линзы, указывающую на насколько необходимо ослабить рефракцию миопичного глаза, принято выражать в диоптриях (дптр) – именно с этой точки зрения и определяется величина близорукости, которая обозначается отрицательным значением.
В основе близорукости лежит несоответствие преломляющей силы оптической системы глаза длине его оси. Поэтому механизм близорукости, во-первых, может быть связан с чрезмерной длиной оптической оси глазного яблока при нормальной преломляющей силе роговицы и хрусталика. При близорукости длина глаза достигает 30 и более мм (при нормальной длине глаза у взрослого — 23- 24 мм ), а его форма становится эллипсовидной. При удлинении глаза на 1 мм , степень близорукости увеличивается на 3 дптр. Во-вторых, при близорукости может иметь место слишком сильная преломляющая сила оптической системы (свыше 60 дптр) при нормальной длине оптической оси глаза ( 24 мм ). Иногда при близорукости имеет место смешанный механизм — сочетание этих двух дефектов. В обоих случаях изображение предметов не может нормально фокусироваться на сетчатке, а формируется внутри глаза; при этом на сетчатку проецируются только фокусы от расположенных близко к глазу предметов.
В большинстве случаев близорукость является наследственной. При наличии миопии у обоих родителей близорукость у детей развивается в 50% случаев; при нормальном зрении родителей – только у 8% детей. Частой причиной, способствующей развитию близорукости, выступает несоблюдение требований гигиены зрения: чрезмерные по продолжительности зрительные нагрузки на близком расстоянии, недостаточная освещенность рабочего места, длительная работа за компьютером или просмотр телевизора, чтение в транспорте, неправильная посадка при чтении и письме.
Нередко развитию истинной близорукости предшествует ложная близорукость, обусловленная перегрузкой цилиарной (аккомодационной) мышцы и спазмом аккомодации. Близорукости может сопутствовать другая офтальмопатология — астигматизм, косоглазие, амблиопия, кератоконус, кератоглобус. Неблагоприятное влияние на зрительную функцию оказывают перенесенные инфекции, гормональные колебания, интоксикации, родовые травмы, ЧМТ, ухудшающие микроциркуляцию в оболочках глаза. Прогрессированию близорукости способствует дефицит таких микроэлементов, как Mn, Zn, Cr, Cu и др., неправильная коррекция уже выявленной миопии.
Прежде всего, различают врожденную (связанную с внутриутробными нарушениями развития глазного яблока) и приобретенную (развившуюся под влиянием неблагоприятных факторов) близорукость. По ведущему механизму развития близорукости выделяют осевую (при увеличении размера глазного яблока) и рефракционную миопию (при чрезмерной силе преломляющего аппарата).
Состояние, сопровождающееся прогрессированием близорукости на 1 и более дптр в год, расценивается как прогрессирующая миопия. При постоянном, значительном увеличении степени миопии говорят о злокачественной близорукости или миопической болезни, которая приводит к инвалидности по зрению. Стационарная близорукость не прогрессирует и хорошо корригируется с помощью линз (очковых или контактных).
Так называемая, транзиторная (временная) близорукость, продолжающаяся 1-2 недели, развивается при отеке хрусталика и увеличении его преломляющей силы. Данное состояние встречается при беременности, сахарном диабете, приеме кортикостероидов, сульфаниламидов, в начальной стадии развития катаракты.
По данным рефрактометрии и силе необходимой коррекции в диоптриях различают близорукость слабой, средней и высокой степени:
- слабая — до -3 дптр включительно
- средняя – от -3 до -6 дптр включительно
- высокая – более -6 дптр
Степень высокой близорукости может достигать значительных величин (до -15 и -30 дптр).
Длительное время близорукость протекает бессимптомно и часто выявляется офтальмологами во время профосмотров. Обычно близорукость развивается или прогрессирует в школьные годы, когда в процессе учебы детям приходится сталкиваться с интенсивными зрительными нагрузками. Следует обратить внимание на то, что дети начинают хуже различать удаленные предметы, плохо видеть строчки на доске, стараются подойти поближе к рассматриваемому объекту, глядя вдаль, прищуривают глаза. Кроме дальнего зрения при близорукости ухудшается и сумеречное зрение: люди с миопией хуже ориентируются в темное время суток.
Постоянное вынуждение напряжение глаз приводит к зрительному утомлению — мышечной астенопии, сопровождающейся сильными головными болями, ломотой в глазах, болями в глазницах. На фоне близорукости может развиться гетерофория, монокулярное зрение и расходящееся содружественное косоглазие.
При прогрессирующей близорукости пациенты вынуждены часто менять очки и линзы на более сильные, поскольку через некоторое время они перестают соответствовать степени миопии и корректировать зрение. Прогрессирование близорукости происходит в связи с растяжением глазного яблока и часто встречается в подростковом возрасте. Удлинение передне-задней оси глаза при близорукости сопровождается расширением глазной щели, что приводит к небольшому пучеглазию. Склера при растяжении и истончении приобретает синеватый оттенок из-за просвечивающих сосудов. Деструкция стекловидного тела может проявляться «летанием мушек», ощущением «мотков шерсти», «нитей» перед глазами.
При растяжении глазного яблока отмечается удлинение глазных сосудов, нарушение кровоснабжения сетчатки, снижение остроты зрения. Ломкость кровеносных сосудов может привести к кровоизлияниям в сетчатую оболочку и стекловидное тело. Самым грозным осложнением близорукости может стать отслойка сетчатки и сопровождающая ее слепота.
Постановка диагноза близорукости требует проведения офтальмологических тестов, осмотра структур глаза, исследования рефракции, проведения УЗИ глаза. Визометрия (проверка остроты зрения) проводится по таблице с использованием набора пробных очковых линз и носит субъективный характер. Поэтому данный вид исследования при близорукости необходимо дополнять объективной диагностикой: скиаскопией, рефрактометрией, которые проводятся после циклоплегии и позволяют определить истинную величину рефракции глаза.
Проведение офтальмоскопии и биомикроскопии глаза с линзой Гольдмана при близорукости необходимо для выявления изменений на сетчатке (кровоизлияний, дистрофии, миопического конуса, пятна Фукса), выпячивания склеры (стафиломы), помутнения хрусталика и пр. Для измерения передне-задней оси глаза и величины хрусталика, оценки гомогенности стекловидного тела, исключения отслойки сетчатки показано проведение УЗИ глаза. Дифференциальная диагностика проводится между истинной близорукостью и ложной, а также транзиторной миопией.
Коррекция и лечение близорукости может проводиться консервативными (медикаментозная терапия, очковая или контактная коррекция), хирургическими или лазерными методами. Медикаментозные курсы, проводимые 1-2 раза в год, позволяют предотвратить прогрессирование близорукости. Рекомендуется соблюдение гигиены зрения, ограничение физических нагрузок, прием витаминов группы В и С, использование мидриатиков для снятия спазма аккомодации (фенилэфрина), проведение тканевой терапии (алоэ, стекловидное тело внутримышечно), прием ноотропных средств (пирацетама, гопантеновой кислоты), физиотерапевтическое лечение (лазеротерапия, магнитотерапия, массаж шейно-воротниковой зоны, рефлексотерапия).
В процессе лечения близорукости используются ортоптические методики: тренировка ресничной мышцы с использованием отрицательных линз, аппаратное лечение (тренировка аккомодации, лазерстимуляция, цветоимпульсная терапия и др.).
Для коррекции близорукости производится подбор контактных линз или очков с рассеивающими (отрицательными) линзами. Для сохранения резерва аккомодации при близорукости, как правило, осуществляется неполная коррекция. При близорукости выше -3 дптр показано использование двух пар очков или очков с бифокальными линзами. При миопии высокой степени очки подбираются с учетом их переносимости. Для коррекции близорукости слабой средней степени могут быть использованы ортокератологические (ночные) линзы.
На сегодняшний день в офтальмологии разработано более двадцати методов рефракционной и лазерной хирургии для лечения близорукости. Эксимер-лазерная коррекция близорукости предполагает исправление зрения за счет изменения формы роговицы, придания ей нормальной преломляющей силы. Лазерная коррекция близорукости проводится при миопии до -12-15 дптр и выполняется в амбулаторных условиях. Среди методов лазерной хирургии при миопии наибольшее распространение получили LASIK, SUPER LASIK, EPILASIK, FemtoLASIK, LASEK, фоторефрактивная кератэктомия (ФРК). Эти методы отличаются степенью воздействия и способом формирования поверхности роговицы, однако, по своей сути идентичны. Осложнениями лечения близорукости лазером может стать гипо- или гиперкоррекция, развитие роговичного астигматизма, кератита, конъюнктивита, синдрома сухого глаза.
К рефракционной замене хрусталика (ленсэктомии) прибегают при близорукости высокой степени (до –20 дптр) и утрате естественной аккомодация глаза. Метод заключается в удалении хрусталика и помещении внутрь глаза интраокулярной линзы (искусственного хрусталика), имеющей необходимую оптическую силу. Имплантация факичных линз, как метод лечения близорукости, применяется при сохранной естественной аккомодации. При этом хрусталик не удаляют, но дополнительно, в переднюю или заднюю камеру глаза имплантируют специальную линзу. Путем имплантации факичных линз проводится коррекция очень высоких (до –25 дптр) степеней близорукости.
Метод радиальной кератотомии ввиду большого количества ограничений в современной хирургии близорукости используется редко. Данный способ предполагает нанесение на периферию роговицы несквозных радиальных надрезов, которые срастаясь, изменяют форму и оптическую силу роговицы.
Склеропластические операции при близорукости проводят с целью остановки роста глаза. В процессе склеропластики за фиброзную оболочку глазного яблока заводятся полоски биологических трансплантатов, охватывающие глаз и препятствующие его растяжению. На сдерживание роста глаза направлена и другая операция – коллагеносклеропластика.
В ряде случаев при близорукости целесообразно проведение кератопластики – пересадки донорской роговицы, которой с помощью программного моделирования придается определенная форма. Оптимальный метод лечения близорукости может определить только высококвалифицированный хирург-офтальмолог (лазерный хирург) с учетом индивидуальных особенностей нарушения зрения.
При соответствующей коррекции стационарной близорукости в большинстве случаев удается сохранить высокую остроту зрения. При прогрессирующей или злокачественной близорукости прогноз определяется наличием осложнений (амблиопии, стафилом склеры, кровоизлияний в сетчатку или стекловидное тело, дистрофии или отслойки сетчатки). При высокой степени близорукости и изменениях глазного дна противопоказан тяжелый физический труд, подъем тяжестей, работа, связанная с длительным зрительным напряжение.
Профилактика близорукости, особенно у детей и подростков, требует выработки навыков гигиены зрения, проведения специальной гимнастики для глаз и общеукрепляющих мероприятий. Большую роль играют профилактические осмотры, направленные на выявление близорукости у групп риска, диспансеризация лиц с миопией, проведение превентивных мероприятий, рациональная и своевременная коррекция.
источник