Лазерная коррекция зрения — это операция на глазах с применением лазера направленная на коррекцию оптической системы глазного аппарата, так чтобы изображение фокусировалось непосредственно на сетчатке – как у человека с хорошим зрением. При различных видах аметропий (близорукость и дальнозоркость) и астигматизме нарушается рефракция: при близорукости лучи от предмета зрения сходятся в одну точку перед сетчаткой, при дальнозоркости – за сетчаткой, а при астигматизме лучи вообще не сходятся в один фокус. Все это ведет к ухудшению качества зрения: предметы не выглядят четкими.
К оптической системе глаза относится роговица, влага передней камеры, стекловидное тело, а также хрусталик. Последний выполняет так называемую динамическую рефракцию: сокращаясь хрусталик меняет свою форму на более выпуклую или плоскую, тем самым влияя на точку заднего фокуса. Остальные вышеперечисленные структуры глаза относятся к статической рефракции: за счет выпуклого строения и водянистого строения они способны преломлять проходящий свет.
Так оптическая сила роговицы составляет примерно 40 диоптрий. Именно она и является предметом воздействия при лазерной коррекции. За счет изменения толщины роговицы меняется ее кривизна, а также преломляющая способность, что в конечном счете приводит к улучшению зрения.
Стоит отметить, что впервые изменять толщину роговицы предложил Святослав Николаевич Федоров. Он наносил микроразрезы на роговицу по направлению от центральной области к краям. По аналогии с кожной раной микроразрезы на роговице срастались с небольшим натяжением, что в итоге приводило к изменению формы роговицы. Так как роговица является частью оптической системы глаза, то вслед за изменением ее преломляющей силы, улучшалось зрение. Но впоследствии данный метод был признан слишком грубым.
Требовался тонкий почти что микроскопический инструмент, который мог бы воздействовать более деликатно. Филигранная работа на роговице стала возможна с использованием не механической техники, а лазерной.
Изначально лазерный луч имел ограниченное применение и в основном использовался в компьютерной промышленности. В середине восьмидесятых ученые обратили внимание на это устройство. Тонкое воздействие не могло ни впечатлить врачей. После испытаний данного вида лазера на роговице раскрылись его потенциальные возможности в офтальмохирургии.
Стало возможным послойное удаление вместо травматизации всей толщи роговицы. Так с каждым импульсом убирается слой, толщина которого меньше в 500 раз по сравнению с человеческим волосом, что обеспечивает хороший функциональный результат. Этот факт обусловил широкое применение лазерной коррекции зрения.
Лазерная коррекция показана при:
- Миопии высокой степени;
- Гиперметропии низкой степени;
- Астигматизме.
Критерий высокой степени миопии обусловлен тем, что коррекция будет наиболее успешной, так как на начальных этапах развития близорукости еще можно вернуть зрение нехирургическими методами, а также достаточно сложно удалить тонкий слой роговицы.
При дальнозоркости, наоборот, критерием включения является низкая степень, так как чем больше степень, тем тяжелее сформировать необходимую кривизну роговицы.
- Не установившая миопия или гиперметропия;
- Воспалительные заболевания глаз;
- Дегенеративно-дистрофические процессы в глазном яблоке;
- Отслоения сетчатки;
- Инфекционные заболевания в остром периоде;
- Беременность;
- Детский возраст;
- Наличие только одного глаза.
Перед проведением операции опытный врач должен оценить все показания и противопоказания к проведению хирургического вмешательства.
ФРК является самым старым методом и, конечно, имеет множество недостатков. Основным его минусом является воздействие на все слои роговицы, в том числе и поверхностные. Это приводит к более длительному восстановительному периоду, так как необходимо время для регенерации поверхностного эпителия. В течение 3-4 дней пациент ощущает боль, резь в глазах вследствие того, что отсутствует защитный слой роговицы. Часты эпизоды слезотечения. Самым грозным осложнением является воспаление незащищенной части роговицы, но это, как правило, происходит в редких случаях. Также применение этого метода сопряжено с риском частичного восстановления качества зрения. Примерно в 1 операции из 10 не получается достигнуть запланированного 100% результата.
Еще одной неприятной стороной ФРК является субэпителиальное помутнение роговицы. Пациент ощущает туман перед глазами, что и обусловило название данного осложнения как хейз (с английского – туман). Оно носит доброкачественный и временный характер, хотя имеются данные что в 1-6% хейз не исчезает.
Тем не менее этот метод успешно применяется и сейчас благодаря значительным преимуществам даже перед новым методиками:
- Не формируется крышечка;
- Меньшая глубина операции;
- Недорогая;
- Быстро проводится.
Казалось бы, воздействие на все слои является скорее минусом нежели плюсом. На самом деле формирование крышечки сопряжено с рядом ограничений.
Первое – достаточно сложно выкроить роговичный лоскут необходимой толщины у людей с тонкой роговицей. В том случае даже если это удается, не всегда лоскут остается жизнеспособным. Восстановление в этом случае идет даже дольше, чем при полном повреждении поверхностных слоев.
Второе – несмотря на то, что роговичный лоскут срастается с оставшейся частью, все же в течение года становится заметным небольшой рубец. Это представляет неудобство для людей, которые хотели бы скрыть факт выполнения лазерной операции. К примеру, летчикам, которые подлежат периодическому офтальмологическому осмотру, предпочтительнее использовать ФРК.
Меньшая глубина операции позволяет использовать ее на малых и средних степенях миопии. Также становится возможной корректировка. Стоит отметить, что именно этот факт является основным преимуществом перед методикой LASIK. Иногда удобнее произвести ФРК, а после скорректировать полученные результаты, нежели раз и навсегда удалить средний слой роговицы.
Относительно меньшая стоимость и быстрота выполнения операции безусловно является плюсом.
Лазерная коррекция зрения методом LASIK (ЛАСИК) по праву занимает лидирующие позиции по частоте выполнения.
- Меньше болезненных ощущений;
- Короче послеоперационный период.
Но операцию невозможно производить на тонкой роговице (менее 500 мкм). Также имеются случаи помутнения, но только более глубоко расположенных слоев. Возможна деформация роговичного лоскута, а также травма роговицы при его формировании. Не исключен риск развития воспалительных осложнений внутри роговицы.
Вследствие выкраивания лоскута нарушается опорная целостность роговицы. Наподобие выпуклого купола при повреждении его центрального элемента периферические его части спадаются. То же самое происходит с роговицей и называется кератоконусом – или выпячиванием.
Невозможна докоррекция зрения. Существующие проблемы возможно решить с помощью методики EPI-LASIK.
Отличие методики операции EPI-LASIK состоит в формировании роговичного окошка. Используется не лезвие, как при LASIK, а эпикератом. Он отделяет лоскут по естественным линиям, как бы мягко отрывая его от основного слоя. Это обеспечивается более естественное и мягкое восстановление
Плюсом является формирование более тонкого лоскута, что особенно актуально для пациентов с тонкой роговицей. Тем не менее провести классический провести классический EPI-LASIK удается в менее чем 50% операций. Это обусловлено индивидуальными особенностями роговицы. Известно, что на строение роговицы влияет использование контактных мягких линз. Учитывая, что большинство кандидатов на лазерную операцию – это люди, отказывающиеся от очков в сторону линз, то найти подходящего пациента бывает достаточно сложно.
Таким образом, все три метода лазерной коррекции могут применяться в равной степени с учетом показаний и противопоказаний. Офтальмохирург должен быть знаком со всеми методиками и выбрать наиболее подходящий для определенного пациента способ.
На данный момент существует несколько методик проведения лазерной коррекции зрения, о которых будет рассказано ниже, но суть проведения их одна и та же: воздействие на роговицу.
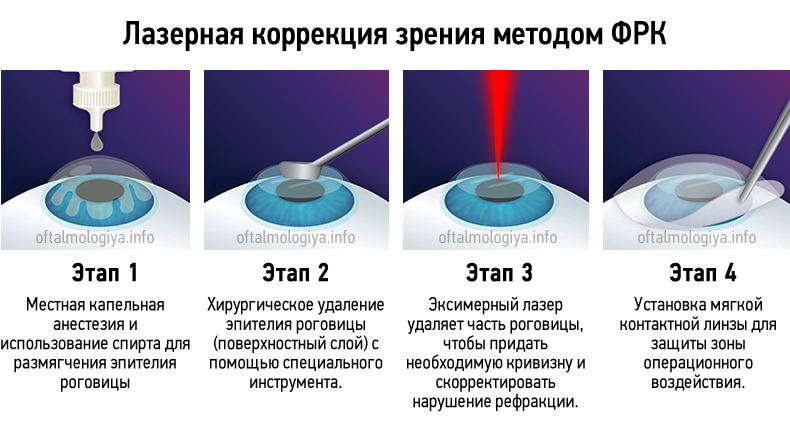
Лазерная коррекция зрения методом фоторефракционной кератэктомии (ФРК) заключается в том, что лазер испаряет с высокой точностью ткани на поверхности роговицы, что приводит к изменению ее кривизны.
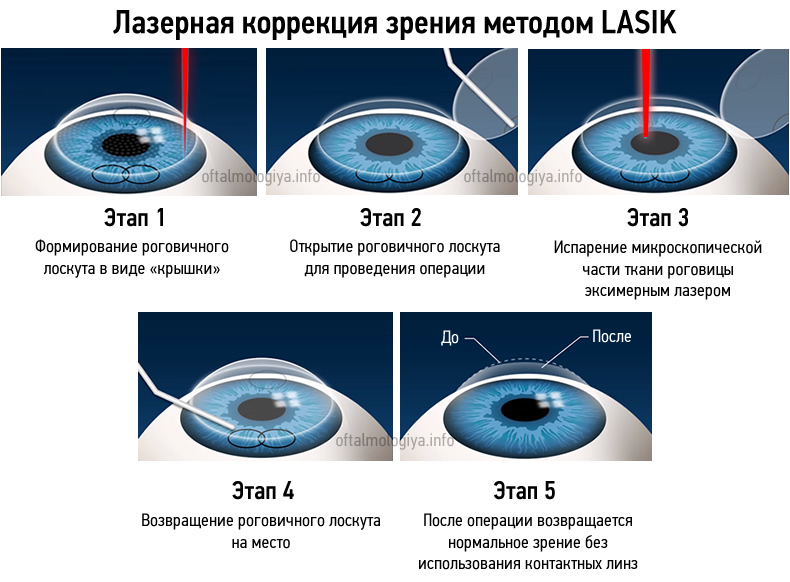
В отличие от метода Федорова, ФРК является безболезненной и относительно безопасной, и применяется до сих пор. Впоследствии было установлено, что эффективнее воздействовать на средние слои роговицы, сохраняя при этом поверхностные слои, чего не происходит при ФРК. Это стало возможным в 1989 году с появлением методики LASIK. Суть метода состоит в лазерном кератомиелезе. Именно так и расшифровывается аббревиатура. Новшество технологии заключается в формировании своеобразного дефекта на ножке, который откидывается в сторону подобно крышке люка. Таким образом становятся доступными для лазерного воздействия средние слои роговицы после чего и проходит основная коррекция лазером.
- Формирование роговичного лоскута с помощью специального прибора – микроскопического кератома. Прибор ставится перпендикулярно глазному яблоку на область роговицы. После происходит вспышка света, о которой обычно предупреждает доктор. Именно в этот момент и вырезается лоскут;
- Отведение роговичного лоскута в сторону и открытие средних слоев роговицы;
- Лазерное воздействие;
- Возращение роговичного лоскута на место.
При проведении операции ЛАСИК, роговичный лоскут не требуется ушивать, роговица срастается самостоятельно в короткий период при соблюдении правил послеоперационного периода. При проведении операции LASIK не сохраняется эпителий роговицы, что делает послеоперационный период болезненным.
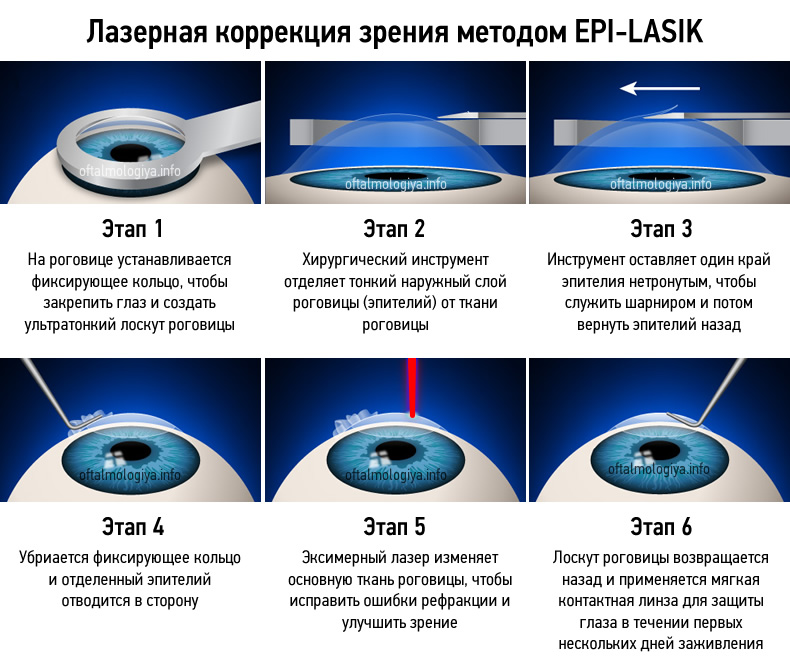
Сохранения эпителий роговицы глаза при проведении лазерной коррекции зрения обусловило появление новой методики — Эпи-ЛАСИК, которая была впервые применена в 2003 году. Новая технология переняла суть предыдущей, вобрав в себя некоторые улучшения.
Отличительной ее чертой является более тонкий роговичный лоскут. Окошко в роговице формируется с помощью эпикератома. Впоследствии роговичный лоскут также возвращается на место. За счет сохранного эпителиального слоя достигает лучшая репарация тканей. На время раннего послеоперационного периода показано ношение защитной контактной линзы.
Разумеется, преимущества лазерной коррекции невозможно недооценить! Возвращается зрение. Конечно, видеть мир четким возможно, используя очки или линзы.
Но ношение очков связано с рядом минусов:
- их можно потерять или забыть;
- запотевают на морозе;
- доставляют неудобство во время активных физических занятий;
- невозможно использовать под водой.
Также очки влияют на внешний вид. Несмотря на то, что сейчас очки являются элементом стиля, не все поддерживают данную моду.
Больший комфорт и иллюзия сохранного зрения отмечается при использовании контактных линз. Современные линии крайне удобны в эксплуатации и практически незаметны при ношении.
Тем не менее контактные линзы достаточно дорого стоят, их необходимо снимать во время сна, а также невозможно их длительное ношение без отдыха. При несоблюдении правил личной гигиены возможны различные воспалительные заболевания. Таким образом, неоспоримым преимуществом лазерной коррекции зрения является возвращение качества зрения.
Но, к сожалению, лазерная коррекция не так идеальна, как кажется, на первый взгляд:
- Это операция, которая как любое хирургическое вмешательство сопряжена с риском травмы глазного яблока;
- Большая стоимость;
- Прогрессирование близорукости.
Дело в том, что за развитие близорукости ответственны два фактора: уплощение глазного яблока вследствие дефекта соединительной ткани, составляющей его каркас, или слабости связочного аппарата хрусталика. Так или иначе несмотря на коррекцию зрения близорукость будет прогрессировать, просто в более замедленном варианте.
Послеоперационный период после лазерной коррекции имеет множество ограничений. Основной задачей данного этапа является дать возможность глазам отдохнуть и эффективно восстановиться.
Поэтому в течение недели, пока не восстановится роговица запрещается:
- Умывать и трогать глаза
- Пользоваться косметикой;
- Напрягать зрительный аппарат (исключается любой вид чтения, рукоделия, просмотр телевизора и так далее).
В течение полугода после операции нельзя:
- Посещать водоемы, бани, сауны, бассейны;
- Заниматься спортом;
- Употреблять спиртные напитки;
- Курить;
- Смотреть на источник яркого света (касается лучей стробоскопа, фейерверков);
- Беременеть.
Также необходимо избегать попадания прямых солнечных лучей, в связи с чем рекомендуется носить солнцезащитные очки даже при пасмурной погоде. К перечисленному списку может добавиться еще ряд ограничений на усмотрение лечащего врача.
Реабилитация после лазерной коррекции занимает примерно первые полгода, в которые четко должны соблюдаться ограничения, а также при необходимости продолжается до года. По прошествии данного периода можно обоснованно судить об эффективности оперативного вмешательства.
Таким образом, лазерная коррекция зрения является отличным способом улучшить качество зрения, но необходимо помнить, что это не панацея. Лет через 15-20, а то и раньше эффект от проведенного оперативного вмешательства пропадет, и зрение вновь начнет ухудшаться.
Также операция не влияет на дистрофические изменения в сетчатке, которые прогрессируют несмотря на оперативно достигнутую стопроцентную остроту зрения. Поэтому гораздо легче и эффективнее беречь зрение смолоду: соблюдать режим работы и отдыха, не читать или смотреть телевизор в темноте, выполнять специальные упражнения.
источник
Показанием к проведению лазерной коррекции близорукости, служат медицинские показания (разная острота зрения на глазах) и профессиональные требования (например, необходимость мгновенного должностного реагирования, работа в условиях задымлений, загрязнений). Операция может быть выполнена и по желанию пациента, если отсутствуют противопоказания для ее проведения.
Ограничениями для проведения операции лазерной коррекции миопии, являются следующие состояния:
- Возраст до 18 лет (период формирования глазных структур и роста глазного яблока);
- Беременность и кормление грудью (период гормональной перестройки организма);
- Ряд общих тяжелых заболеваний организма (эндокринные заболевания, включая сахарный диабет, аутоиммунные заболевания, иммунодефициты и пр.);
- Общие инфекционные заболевания;
- Острые воспалительные процессы глаз, катаракта, глаукома, прогрессирующая близорукость, различные патологии сетчатки.
Наиболее распространенными технологиями лазерной коррекции зрения, сегодня считаются ФРК и ЛАСИК.
Это первая разработка рефракционной лазерной хирургии, которую применяют и по сегодняшний день. ФРК представляет собой метод бесконтактного воздействия лучом эксимер-лазера на поверхностные слои роговой оболочки, без воздействия на прочие глазные структуры. Лазер при этом работает в сканирующем режиме, «разглаживая» и «моделируя» ее поверхность. Действиями лазерного луча управляет компьютерная программа. Собственно, это даже невозможно назвать операцией в привычном для понимания смысле, ведь офтальмохирург не взаимодействует с глазными тканями напрямую.
За один этап ФРК позволяет исправить:
- Близорукость (миопию) от -1.0 D до -6.0 D.
- Сопровождающий ее астигматизм от -0.5D до -3.0D.
При высоких степенях близорукости ФРК разбивают на несколько этапов. Такую операцию сделать одновременно на обоих глазах нельзя.
После выполнения ФРК на роговице глаза остается «микроэрозия», заживление которой происходит в течение 1-3 суток. Послеоперационный период может сопровождаться ощущениями присутствие в глазу инородного тела, резью, болью, обильным слезотечением, светобоязнь. Поэтому первые трое суток после операции, пациенту рекомендуется находиться в полутьме. Затем, в течение почти трех месяцев после операции обязательно закапывать рекомендованные врачом капли.
К преимуществам операции ФРК стоит отнести:
- Полностью бесконтактное воздействие;
- Короткое время операции;
- Безболезненность процедуры;
- Прогнозируемый эффект;
- Стабильность результатов.
Возникновение осложнений после проведения ФРК, встречается в 4-12% случаев. Как правило, эти осложнения связаны с нарушением процесса заживления тканей (воспаления, легкое помутнение роговицы и пр.) или ошибками хирурга (желанием устранить высокую степень миопии за один этап, недостаточной квалификацией).
Технология лазерного кератомилеза LASIK была разработана значительно позднее ФРК, и сегодня по праву считается более эффективной и безопасной. Выполненная квалифицированным офтальмохирургом, такая операция может скорректировать до 15 диоптрий при миопии и сокращает реабилитационный период буквально до нескольких дней.
При близорукости очень высокой степени (свыше 15 диоптрий), проведение LASIK не рекомендовано, вследствие опасного истончения роговицы при коррекции. В этом случае, гораздо безопаснее будет исправление миопии имплантацией внутриглазной линзы.
Операцию LASIK выполняют на основе тщательных компьютерных расчетов, которые проводят индивидуально для каждого пациента. Она представляет собой комбинацию микрохирургических и эксимер-лазерных технологий при которой сохраняется анатомия роговичных слоев.
На 1 этапе операции, верхний (защитный) слой эпителия роговицы, отделяют в виде лоскута при помощи автоматического микрохирургического инструмента, получившего название микрокератома. Затем лоскут отодвигают в сторону и получают доступ к средним роговичным слоям. Эта процедура занимает не более 5 сек. и является абсолютно безболезненной. После, посредством эксимерного лазера, внутренние однородные слои роговицы испаряют на заданную глубину, придания ей нужную кривизну. В конце операции, защитный лоскут водворяется на место.
Вся процедура длится примерно 15 минут и уже через несколько часов пациент имеет возможность вернуться к обычному образу жизни.
К преимуществам LASIK специалисты относят:
- Сохранение анатомии роговичных слоев (высокоточное и щадящее хирургическое вмешательство на глазу);
- Безболезненность процедуры;
- Быстрое восстановление зрения: большинство пациентов отмечают полное восстановление зрения в первые 2 — 24 часа;
- Прогнозируемый эффект;
- Стабильность результатов;
- Отсутствие рубцов, насечек, швов;
- Возможность выполнения коррекции сразу обоих глаз.
Последствия операции в виде неприятных ощущений могут наблюдаться только в первые несколько часов. Восстановительный период занимает около десяти дней, когда необходимо закапывать прописанные врачом глазные капли. У некоторых пациентов несколько месяцев после операции наблюдается зрительный дискомфорт в сумерках и ночное время суток.
Чтобы в послеоперационном периоде не возникло каких-либо осложнений, обязательно соблюдать несложные рекомендации врача:
- Не спать 3-7 дней на боку со стороны оперированного глаза;
- Не трогать глаз руками (не тереть, не нажимать);
- Предохранять глаз от попадания воды и мыла;
- В течение 3-х месяцев воздержаться от бассейнов, саун, бань;
- Выходя на улицу, надевать солнцезащитные очки.
В целом, LASIK является более эффективной операцией с меньшим числом возможных осложнений, чем ФРК. Однако для ее проведения потребуются значительно большие денежные затраты.
Помимо указанных выше наиболее популярных методов ЛАСИК и ФРК наша глазная клиника предлагает улучшить зрение при помощи других методик: ФетоЛАСИК, СуперЛАСИК и ЭпиЛАСИК. С их особенностями, преимуществами и недостатками Вы можете ознакомиться в соответствующих разделах нашего сайта.
| Наименование операции | Стоимость (рублей) |
|---|---|
| ЛАСИК при близорукости | 26 000 |
| Фоторефракционная кератэктомия (ФРК) | 25 000 |
| Эпи ЛАСИК | 30 000 |
| Супер ЛАСИК | 39 000 |
| Фемто Ласик | 51 000 |
| Фемто Супер Ласик | 60 000 |
Стоимость указана за 1 глаз. С ценами на все рефракционные операции с помощью эксимерных и фемтосекундных лазеров можно посмотреть по ссылке.
Контрольные приемы врача-офтальмолога и все последующие обследования уже включены в стоимость. Также пациент нашей клиники получает набор капель, которые необходимо будет применять некоторое время после проведения операции.
При этом необходимо учитывать, что 13% от итоговой цены лазерной коррекции зрения и предоперационного обследования ВЫ можете вернуть, воспользовавшись налоговым вычетом. Подробнее о возврате средств можно прочитать здесь.
Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий. Опытные рефракционные хирурги, детальная диагностика и обследование, а также большой профессиональный опыт наших специалистов позволяют обеспечить максимально благоприятный результат для пациента.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
источник
Материал подготовлен под руководством
Один из первых методов коррекции зрения, получивший широкое распространение благодаря высокой точности и безопасности. Операция проходит на поверхности роговицы без формирования роговичного лоскута. После окончания реабилитационного периода снимаются ограничения на занятия активными видами спорта, такими как хоккей, бокс и т.п.. При маленьких степенях близорукости, дальнозоркости не остается следов лазерного воздействия, что является преимуществом в таких профессиях, в которых не приветствуется операция на глазах, например, военного летчика.
ФРК (PRK, фоторефрактивная кератэктомия) – первый метод лазерной коррекции зрения, который стал применяться с 1986 года и получил широкое распространение в России и за рубежом. Лазерная коррекция методом ФРК – это поверхностное воздействие на роговицу, выполняемое без формирования лоскута и не затрагивающее ткани роговицы глубже 100-200 мкм. До изобретения методики ЛАСИК метод ФРК был единственным вариантом эксимерлазерной коррекции зрения.
За счет высокой точности и безопасности операция ФРК получила широкое распространение и позволяла получить высокую остроту зрения у Пациентов после коррекции. Метод ФРК корректирует:
Основным отличием лазерной коррекции зрения методом ФРК от методики ЛАСИК является отсутствие этапа формирования роговичного лоскута. Остальные этапы операции ФРК аналогичны ЛАСИК.
В комбинации с методикой ФРК можно проводить индивидуальные высокотехнологичные схемы лазерной коррекции ФРК и персонализированная ФРК (в особых случаях, например, после травм).
На поверхность роговицы капают анестезирующие капли
Зрение центруется с помощью светящейся точки
Удаляется верхний слой эпителия роговицы
Происходит абляция (выпаривание) роговичной стромы эксимерным лазером
Надевается контактная линза на роговицу глаза
- После местного капельного обезболивания эпителий (поверхностный слой роговицы толщиной около 60 мкм) удаляется механически или с помощью лазера
- Выполняется испарение тканей роговицы лазером (в пределах 5-15% от исходной толщины ткани) на определенную глубину по выбранной программе операции (возможен Супер или Персонализированный профиль Супер ФРК в особых случаях, например, после травм), в зависимости от степени и особенностей нарушений рефракции (остроты зрения)
- На глаз накладывается мягкая контактная линза (МКЛ) для уменьшения явлений роговичного синдрома (слезотечения, рези, светобоязни, болезненности)
- Оперируется два глаза в один операционный день
- МКЛ (мягкая контактная линза) не снимаются в течение 3-5 дней до полной эпителизации (заживления роговицы), после лазерной коррекции зрения закапывание капель происходит по определенной схеме в течение 1 месяца. Схему закапывания Вам даст ваш лечащий врач перед операцией.
Как любой метод лечения, технология Супер ФРК имеет свои преимущества и недостатки.
Преимуществом лазерной коррекции зрения по методике ФРК является отсутствие этапа формирования лоскута роговицы. Верхний тонкий слой роговицы – эпителий удаляется механическим, химическим или лазерным методом.
Кроме того, такой метод коррекции, как ФРК, может применяться при тонкой роговице, а иногда и при начальных стадиях кератоконуса в сочетании с дополнительным методом лечения – кросслинкингом коллагена.
Почему же этот замечательный метод лазерной коррекции зрения используется современными офтальмохирургами не так уж часто?
- ФРК может применяться для коррекции слабых и средних степеней нарушений рефракции (остроты зрения)
- Создает более длительный дискомфорт Пациентам (в течение трех дней) в послеоперационном периоде в виде слезотечения, резей и светобоязни.
- Требует закапывания капель до 30 дней
- Противопоказан Пациентам с псориазом, нейродермитом и живущим в жарком климате.
- Может иногда вызывать помутнение роговицы.
Именно поэтому популярность ФРК значительно снизилась после разработки и освоения методики лазерной коррекции ЛАСИК в конце 1990 годов, поскольку ЛАСИК дает более быстрое восстановление зрительных функций и обладает меньшим послеоперационным дискомфортом.
Однако в Глазной клинике доктора Беликовой метод Супер ФРК не забыт. Лазерная коррекция по методике ФРК применяется в клинике по индивидуальным показаниям.
источник
Фоторефракционная кератэктомия – это первая операция на глаза, которая начала проводиться с применением эксимерного лазера.
В истории медицины такой техникой восстановления зрения сначала воспользовались немецкие врачи Тео Зейлер и Воллензак, а затем и американский хирург Маргуерит Макдональд, в 1985 году.
До этого в медицине широко применялась радиальная кератэктомия, ее основателем по праву считается профессор Святослав Федоров. Применяя этот метод, хирурги скальпелем изменяли кривизну роговицы, нанося на ее поверхность насечки в нужных местах.
При ФРК принцип коррекции зрительных отклонений тот же, но эффект коррекции зрения достигается бесконтактным путем.
Методику ФРК применяют для коррекции:
- близорукости (от -1 до – 6 диоптрий);
- астигматизма (от 0,5 до 3 диоптрий);
- дальнозоркости до +3 диоптрий.

2. Установка векорасширителя.
3. Фиксация взгляда путем сосредоточивания на определенном светящемся объекте или использование вакуумного кольца (по показаниям).
4. Механическое удаление с глаза (с зоны планируемого оперативного вмешательства) тонкого эпителиального слоя.
5. Изменение конфигурации роговицы лазерным лучом.
6. Промывание глаза асептическим раствором.
7. Установка искусственной защитной линзы.
Риск побочных явлений от ФРК значительно меньше, чем при вмешательстве посредством скальпеля. Однако, поверхностный эпителий и боуменова мембрана при фоторефракционном методе повреждаются, поэтому некоторое время необходимо ношение фиксирующих линз, а пациенты испытывают дискомфорт и болезненные ощущения в течение первых 2-3 суток после операции.
Несомненным плюсом такого вмешательства является восстановление зрительных функций.

Это позволяет восстановить поверхностные слои глаза после операции в считанные дни и уменьшить болезненные ощущения у пациентов. Кроме этого, сохраняется прочность роговицы и ее естественное клеточное строение.
Все методы коррекции зрения с использованием лазерных технологий основаны на принципе возвращения роговице глаза оптимальных оптических свойств, однако между ними есть определенные различия:
1. Лазерная коррекция зрения методом ФРК — способ изменения поверхностного слоя роговицы.
2. Лазерный интрастромальный кератомилез (LASIK) — техника коррекции преломляющей способности глаз, которая осуществляется поэтапно:
- через разрез на поверхности роговицы;
- через приподнимание ее и обеспечение доступа к ее глубоким слоям;
- через лазерное воздействие на внутреннюю структуру роговичного слоя;
- через возвращение роговицы на место.
Этот метод придуман с целью уменьшить эрозивные изменения эпителия после ФРК, так как LASIK сохраняет практически все эпителиальные клетки и боуменову мембрану. Таким образом, эта операция снижает выраженность острых болевых ощущений у пациентов (они проходят в течение часа после хирургического вмешательства).
Особых ограничений после лазерной коррекции зрения нет.
Пациентам рекомендуется избегать травм и переохлаждений, физических перегрузок, запыленных или задымленных пространств, 5-7 дней не принимать душ, не пользоваться спреями и косметикой.
Все это необходимо для того, что бы избежать раздражения слизистых оболочек глаз или инфицирования ее чувствительной, после операции, поверхности.
Восстановление зрения после ФРК будет проходить постепенно:
- в первое время (в течение 1-4 суток) пациентов могут беспокоить умеренные боли, жжение, светобоязнь и зуд глаз;
- на четвертый день офтальмолог снимает защитную линзу и, обычно, все неприятные ощущения в глазах к этому времени проходят;
- в течение месяца и более (до года) острота зрения становится выше (60-100%).
Как профилактические меры доктора могут рекомендовать своим пациентам в период реабилитации:
- дозирование зрительных нагрузок;
- ношение солнцезащитных очков;
- выполнение гимнастики для укрепления аккомодационных мышц.
Доктор рассказал мне о мерах предосторожности и о том, какие лекарства капать в глаза. Через четыре дня сняли защитную линзу и проверили зрение, ненамного улучшилось. Боли беспокоили меня больше ночью, а днем глаза ощутимо слезились.
Эффект от операции почувствовала спустя два месяца, отлично вижу вдаль и мелкий шрифт в планшете и телефоне.
И тут неожиданно коллега подняла вопрос: “Почему я не делаю лазерную коррекцию?”. Я задумалась и решилась. Прошла обследование и мне назначили LASIK, но прямо на операционном столе обнаружилось, что у меня слишком тонкая роговица и сделали ФРК.
Потом капала три вида каких-то препаратов, было слезотечение, ощущение “песка в глазах”. Зрение восстановилось на 65 %, хотелось бы до единицы, но врач объясняет, что у меня какие-то особенности в строении глаз не позволяют. Но в целом — я не жалею.
Во время операции ничего не почувствовал, сложности начались потом. Дискомфорт в глазах сохранялся около месяца, раздражал яркий свет, не мог смотреть на снег, неоновые рекламы ночью.
Постепенно все прошло, зрение восстановилось полностью, вернулся к тренировкам, все отлично!
источник

ФРК отличается от других лазерных глазных операций, так как во время манипуляции не проводятся разрезы. ФРК был первым видом рефракционной хирургии глаза, использующий лазер.
Несмотря на то, что эксимерный лазер был разработан в начале 1970-х годов и модифицирован для офтальмологического использования в начале 1980-х годов, ВОЗ не одобряла его использование до 1995 года.
ФРК стала менее популярной после разработки LASIK, процедуры, которая позволяла пациентам корректировать зрение без длительного восстановления после операции.
ФРК лечит различные аномалии рефракции, включая близорукость (миопия), дальнозоркость (гиперметропия) и астигматизм (несовершенство кривизны роговицы или хрусталика глаза).
Процедура противопоказана в следующих случаях:
- кожные и другие заболевания, способные повлиять на заживление;
- катаракта;
- неконтролируемый сахарный диабет;
- беременность;
- лактация;
- прогрессирующая глаукома;
- ссадины или заболевания роговицы.
Приблизительно 90% пациентов имеют зрение 20/20 без очков или контактных линз через год после операции. Более 95% имеют 20/40.
Безоперационное лечение глаз за 1 месяц.
Фоторефракционная кератэктомия проводится пациентам с тонкой роговицей, в то время для LASIK это является противопоказанием.
- отсутствие формирования лоскута;
- возможность использования при начальных стадиях кератоконуса;
- используется для лечения слабых и средних степеней нарушения рефракции.

Перед эксимерлазерной кератэктомией необходимо пройти тщательное обследование. За 2 недели до процедуры прекратить использовать контактные линзы, чтобы роговицы приняла естественную форму . Это необходимо для получения точных измерений зрачков, уровня влажности, толщины и кривизны роговой оболочки.
В день операции не наносить макияж или духи. Обязательно подготовить послеоперационные препараты и ознакомиться с инструкцией по их применению.
- употреблять легкую пищу;
- надеть удобную одежду и сменную обувь;
- прибыть в центр рефракционной хирургии за 2 часа;
- взять с собой сопровождающее лицо.
Процедура коррекции зрения успешно проводится на протяжении многих лет. Она проводится в несколько этапов:
- Закапывание обезболивающих капель .
- Удаление верхнего слоя роговой оболочки . Хирургу необходим доступ к стромальному слою. Удаление верхнего слоя обнажает строму, в которой должна происходить перестройка роговицы, чтобы исправить зрение.
- Формирование . Лазер изменяет форму стромы, которая требуется для конкретного пациента с точностью до 1 микрона, что составляет 1/1000 мм.
- Промываются глаза антисептическим раствором и устанавливается искусственная защитная линза.
После завершения процедуры хирург накладывает повязку на глаза, с которой потребуется ходить в течение следующих 3–4 суток. В течение этого времени назначаются увлажняющие глазные капли, которые помогают уменьшить дискомфорт, быстрее восстановить роговицу, уменьшить риск образования рубцов и инфекции.
После ФРК носят солнцезащитные очки. Это связано с тем, что воздействие солнца может привести к образованию рубцов на роговице после операции, вызвав проблемы со зрением.
Ограничения после процедуры:
- избегать попадания воды в глаза в первую неделю после процедуры;
- не тереть глаза;
- не посещать СПА, сауну, солярий на протяжении 2 недель;
- не наносить макияж первые 7 дней;
- читать и смотреть телевизор по минимуму первые 2 суток.
Нужно носить солнцезащитные очки на открытом воздухе.
Общие побочные эффекты включают дискомфорт, сухость глаз, ощущение инородного тела, размытое зрение, ореолы вокруг источников света. Эти симптомы, как правило, исчезают по мере заживления глаз. Восстановление зрения занимает несколько дней, а окончательная острота зрения стабилизируется через несколько месяцев.
- рубцы на роговице;
- инфекции;
- неправильно сформированная форма роговой оболочки;
- эктазия — состояние, характеризующееся размягчение роговицы;
- повышенное внутриглазное давление (иногда связано с применением стероидных глазных капель в послеоперационный период);
- стойкие эрозии.
Данные осложнения приводят к размытому зрению, слепоте, боли и повышенной чувствительности к свету.
Роговица заживает от краев к центру, образуя «гребень» эпителия поперек зрачка, где встречаются заживающие ткани. Этот гребень обычно формируется к 4–5 дню, через 5 дней можно снять повязку .
К этому времени зрение значительно улучшается, обычно в пределах от 20/30 до 20/50, в зависимости от величины проводимого корректирующего лечения. По мере того как гребень эпителия сглаживается в, зрение постепенно улучшается.
LASIK состоит из создания роговичного лоскута с помощью устройства под названием микрокератом. Микрокератом — это механическое устройство, использующее лезвие или лазерный луч. После создания лоскута эксимер-лазер удаляет небольшое количество ткани из открытой роговицы. После лазерного лечения лоскут накладывается на глаз. ФРК состоит из механического удаления поверхностных клеток эпителия.
Главное преимущество LASIK — быстрое заживление и отсутствие дискомфорта. Зрение восстанавливается в день проведения рефракционной хирургии.
После фоторефракционной кератэктомии восстановление более длительное, поэтому данный способ используется реже, чем LASIK.
В течение первых нескольких дней после ФРК может быть легкий дискомфорт. Для восстановления зрения потребуется 7–10 дней, в редких случаях больше . Если результат процедуры не соответствует ожиданиям, может быть выполнена повторная операция. По сути, это будет тот же процесс, что и первоначальная операция.
ЛАСИК имеет больше преимуществ и меньше послеоперационных осложнений. Данная процедура считается лучше.
Лариса: Коррекцию зрения выполняла в специализированном офтальмологическом центре. Результатом осталась довольна. Зрение быстро восстановилось, но некоторое время было затуманенным. Прошло 5 лет, никаких осложнений. Зрение хорошее при ярком освещении и ночью.
Яна: Выбрала фоторефракционную кератэктомию по отличным отзывам нескольких офтальмологов, у которых проходила обследование. Операция прошла быстро. Единственный недостаток — длительное заживление, уже позже узнала, что ЛАСИК лучше и восстановление проходит быстрее. Но все же осталась довольна процедурой. Самое неприятное — расширитель, которые устанавливают в глаза.
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря.
источник
Мы тут «починили» лазером Boomburum, и в посте, где он рассказывал про свои новые глаза, разгорелась дискуссия на тему сравнения ФРК-методов, LASIK-методов и SMILE-методов. Мы (имею в виду немецкий холдинг SMILE EYES, куда входит наша российская клиника) делаем все три вида операций, но абсолютные сторонники того метода, который даст больше при потере меньшего. Таким образом, любой вид LASIK или ФРК рекомендуется только тогда, когда SMILE невозможен: во-первых, при дальнозоркости (это совсем другая история), во-вторых — в случаях больной или поврежденной роговицы (например, с рубцами). Но и, конечно, учитывается экономическая сторона.
Казалось бы, я в первых постах объяснила, почему так. Но в комментариях к посту видно, что этого было недостаточно. Поэтому давайте сделаем всё по правилам научной дискуссии. Разберём тезисы и приведём соответствующие исследования к ним.
Именно так поступают в научном и медицинском мире. Если есть мнение – его нужно обосновать. Желательно, на выборке от 20 и более пациентов с одинаковым распределением в двойном исследовании. Желательно – чтобы исследования подтверждались разными клиниками в разных странах, где проводятся такие виды операций.
SMILE (ReLEx SMILE или далее просто SMILE) 2007 года рождения — Small incision lenticular extraction – 100% фемтосекундная технология. Приставка Femto- означает, что лазер имеет очень короткий импульс: в каждой секунде умещается 10 15 штук импульсов. При этом когерентность и мощность выходящего луча максимальная. С его помощью происходит трехмерное вырезание «фигуры» в виде индивидуальной линзы — лентикулы внутри роговицы и ее удаление через малый вход (1,5 – 4 мм). «Фигура» из внутреннего слоя роговицы микроинвазивно извлекается – ничего не выпаривается, а роговица приобретает новую форму. Вот детали. Вот принцип операции, а здесь сама операция. Внутри холдинга SMILE EYES — 0,5% на enchancment (докоррекцию), по миру – до 2%.
Так выполняется ReLEx SMILE
FLEX 2005 года рождения — предшественник SMILE-метода, также 100% фемтосекундная технология. Сейчас ее модно продавать как «псевдоСМАЙЛ». Разница в том, что подобно SMILE, в роговице вырезается индивидуальная линза, но для ее извлечения по окружности вырезается крышка-флэп. То есть нагрева и выпаривания нет – это плюс, но в остальном – все то же открытие «крышки». Делается под одним лазером, эксимер не нужен. Не даёт пациенту существенных преимуществ перед femtoLASIK. Производитель оборудования предлагает ее в рамках подготовки хирурга к SMILE-методу.
femtoLASIK (FS-LASIK, фемтосекундный LASIK) 2000 года рождения — метод с использованием обязательно двух лазеров: фемтолазера и эксимерного лазера.
Для формирования «крышки» в роговице используется фемтолазер, затем вручную крышка откидывается. Для выпаривания линзы в средних слоях роговицы нужен эксимерный лазер. Есть термическое воздействие. Операция зависит от качества каждого из двух лазеров (старые модели как того, так и другого в совокупности могут испортить общий результат). Потом крышка укладывается на прежнее место. Не прирастает никогда, поднять можно всегда. Цель операции — не жечь по верхним слоям роговицы, которые самые прочные и содержат наибольшее количество нервных окончаний. Сейчас это одна из самых распространённых операций в России и в мире. Внутри холдинга составляет всего около 5-10% от всей коррекции миопии. Статистика по докоррекции в мире – 8-12 %.
Термин «СУПЕР-ЛАСИК» – не отдельный метод — применяется как характеристика профиля выпаривания эксимерным лазером – подразумевается индивидуальный профиль выпаривания в роговице. То есть, может быть как «СУПЕР-femtoLASIK», так и «СУПЕР- просто-LASIK». В научных медицинских публикациях термин «Супер Lasik» (именно с приставкой «Супер») не употребляется и официальным медицинским терминам не является. Он получил некоторое распространение в рекламе некоторых медицинских клиник, по-видимому желающих обратить на себя дополнительное внимание за счет «яркой терминологии».
LASIK (Laser-Assisted in Situ Keratomileusis) – 1989 года рождения — хирургическое отделение крышки-флэпа с помощью устройства микрокератом, специальной машинкой с «бреющим» лезвием и последующим эксимерлазерным выпариванием линзы на роговице. Для выпаривания линзы в средних слоях роговицы нужен один лазер — эксимерный и механическое устройство микрокератом. LASIK — комбинация механического и лазерного воздействия. Результат зависит от качества лазера и от качества микрокератома. Есть термическое воздействие.
Также морально устарели все его разновидности: методика Epi-LASIK – попытка уменьшить толщину роговичного среза — указывает на то, что срез производится на самой поверхности роговицы и методика РЭИК (REIK) – «хрен редьки не слаще» – это тот же LASIK. Кстати, тонкий флэп «морщится» сильнее и «слетает» при травме легче.
Так же лоскут становится «виновником» дополнительных оптических аберраций, влияющих на послеоперационное качество зрения.
В нашей клинике сегодня микрокератом стоит «зачехленный» как выставочный экспонат, для современной хирургической практики – это уже варварство. Он крайне редко нужен, например, чтобы прорезать рубцы.
ФРК (Photorefractive keratectomy, PRK) – 1985 года рождения — метод выпаривания линзы в верхних слоях стромы роговицы без создания флепа с предварительным удалением поверхностного слоя эпителия. Самый старый метод из всех лазерных методов коррекции.
Осложнения хорошо изучены, самая большая статистика по ним – до 15%. В пределах 1-1,5 диоптрий коррекции показывает себя неплохо, при более высокой миопии — выползают все недостатки. Из-за сложного заживления, большой раневой поверхности и рисков его можно рекомендовать только по экономическим причинам.
Из минусов – «выпаривается» огромная (πR2 – площадь круга!) поверхность роговицы, важно, что уничтожаются самые прочные поверхностные слои, выпаривается пограничная боуменова мембрана, ткани выпаривается ровно столько же, сколько при LASIK, возможно рубцевание с появлением стойких помутнений – хейза.
Роговица глаза имеет слоистую структуру: эпителий, боуменова оболочка, строма, десцеметова оболочка, задний эпителий (эндотелий). Устойчивый рефракционный эффект достигается только при изменении геометрии стромы (основного слоя роговицы). Достижение стромы является серьёзной проблемой, поэтому все разновидности ФРК, различаются способом «прохождения» двух первых слоев: эпителия и боуменовой оболочки. Старым «классическим» способом механически удаляли эпителий – соскребали с поверхности. Есть вариант химического воздействия 20% спиртовым раствором – а потом скрести. Тогда это будет LASEK или эпи-LASEK.
Эпителий можно «выжечь» тем же эксимерным лазером – это будет трансэпителиальная ФРК или Транс-ФРК. В иностранных публикациях она встречается под обозначениями «ASA», «ASLA», «C-Ten» и «TransPRK». В первые годы транс-ФРК была двухэтапной процедурой, в современных лазерах – одноэтапная.
Поэтому корректно говорить, что Транс-ФРК – усовершенствованная методика, но только в рамках этого метода — позволяет уменьшить ряд неизбежных недостатков самого метода ФРК и погрешностей в результатах.
А сам метод, увы, никак новым не назовешь. Хотя даже сегодня находятся клиники, которые продают Транс-ФРК как «самый современный метод», а порой «самый щадящий». А ФРК — он и в Африке ФРК, даже если он «Транс». Маркетинговым гениям часто удается это отлично! Например, эстонская процедура eLASIC несмотря на похожее на другой метод название — это ФРК.
Единственный плюс – все-так нет «крышечки» и связанных с нею проблем. Ну и еще один – хирургу не нужно заморачиваться на нажатии на педаль дважды и контроле переходов с одного программного обеспечения на другое.
Появление метода ReLEx SMILE практически полностью избавило от необходимости выполнять ФРК в любых вариантах.
У нас методика ФРК применяется исключительно по медицинским показаниям в тех случаях, когда проведение коррекции другими способами невозможно или нужно удалить именно верхние слои стромы (например, если есть помутнения).
Вот здесь сравнение всей линейки методов.
Исследование Nethradhama Superspeciality Eye Hospital, doi: 10.1155/2017/5646390.
Выборка 120 глаз от 60 пациентов (34 женщины, 26 мужчин), подвергшихся двусторонней коррекции миопии слабой степени (до 4 диоптрий) либо с помощью ReLEx SMILE, либо с помощью ФРК. Острота зрения, контрастная чувствительность и аберрации высшего порядка регистрировались до операции и сравнивались после операции. Через 3 месяца после операции было проведено сравнение.
Результаты: через 3 месяца группа SMILE показывала значительно лучшую остроту зрения по сравнению с группой ФРК. Послеоперационный сферический эквивалент был сопоставим в обеих группах (SMILE = -0,15 ± 0,19 D, ФРК = -0,14 ± 0,23 D, p = 0,72). Однако предсказуемость SE (сфероэквивалент) была лучше в группе SMILE — 97% глаз в пределах ± 0,05 D по сравнению с 93% глаз в группе ФРК.
Общие аберрации высшего порядка были значительно выше в группе ФРК по сравнению с группой SMILE. Группа SMILE продемонстрировала немного лучшую контрастную чувствительность. Четыре глаза из группы ФРК потеряли одну линию остроты зрения из-за размытия в глазах.
И SMILE, и ФРК эффективны для коррекции миопии низкой степени. Тем не менее, процедура SMILE предлагала более совершенное качество зрения и лучшую удовлетворенность пациентов из-за большего послеоперационного комфорта и более низкой индукции аберраций через 3 месяца.
Мой комментарий: при расширении выборки до 6 диоптрий ФРК-метод стал бы проигрывать численно сильнее, поскольку даёт гораздо большую вероятность помутнений (haze, хейз) и последующего размытия при увеличении глубины реза. Структура роговицы восстанавливается после серьёзного ожога ФРК с рубцами почти всегда, часто они лежат за пределами зрительной области, на границах выпаривания линзы и мало влияют на остроту зрения. Однако этот риск решающий при медицинском выборе метода для здорового пациента без специальных показаний. Плюс в данном исследовании пациенты отмечали субъективное качество жизни выше в SMILE-методах, поскольку послеоперационный период проходил у них безболезненно (за исключением первого дня).
Кстати, германское рефрактивное сообщество Kommission Refraktive Chirurgie (KRC), равно как и союз офтальмологов Германии (DOG) запрещает использование методов ФРК для коррекции близорукости по сфероэквиваленту больше, чем -6 диоптрий. То есть, если у тебя – 4,5 и астигматизм более 1,5 – ФРК делать нельзя! В общем, выбирая SMILE и роговицу сбережешь и время на восстановление минимизируешь.
Но давайте посмотрим на другое исследование. Оно более современное, поэтому сравнивались уже не ФРК-методы со SMILE, а более современные LASIK (передающие куда меньше энергии в глаз, и в средние части стромы, а не на каркас) и SMILE. Вот оно:
Department of Ophthalmology, Philipps University of Marburg, Marburg, Germany, doi: 10.3109/02713683.2015.1107590
58 глаз с близорукостью от 33 пациентов, прошедших SMILE, сравнивали с 58 глазами 33 пациентов, прошедших FS-LASIK. Все процедуры были выполнены с использованием фемтосекундного лазера VisuMax и эксимерного лазера MEL 80. Результат оценивали по 3 оптически значимым концентрическим радиальным зонам (0-2 мм, 2-6 мм и 0-6 мм) вокруг верхушки роговицы и на 3 разных анатомических роговичных слоях (переднем, центральном и заднем).
После SMILE общий все слои роговицы в радиальном кольце 0-6 мм не показали значительных изменений по сравнению с предоперационными значениями. После FS-LASIK общий результат был значительно снижен. Через 3 месяца после операции результаты выровнялись — не было статистически значимых различий между двумя группами из всех исследованных кольцевых пространств.
Перевожу результат: помутнений при SMILE не остаётся сразу, а помутнения при femtoLASIK-методах почти полностью исчезают за 3 месяца.
Мой комментарий: кстати, хейзы после ФРК видны спустя десятилетия – как и следы от рубцов после кератотомии. Выглядят вот так:
Рубцы роговицы после радиальной кератотомии
Предсказать склонность роговицы к хейзу пока невозможно: эффект возникает из-за того, что наружный эпителий глаза от клеток зародышей эктодерма (роговицы) разделяет боуменова мембрана. Когда она выжигается ФРК, то на гистологии видно псевдобоуменову мембрану – это эпителий напрямую соприкасается с клетками эктодерма и начинает формироваться каркас в замену утраченной мембраны. Не всегда этот каркас прозрачный.
ФРК (трансФРК и пр.) – дешёвый практичный и хорошо изученный метод. Но от него уходили к femtoLASIK-методам, а затем к SMILE. Почему? Сейчас я попробую объяснить это простыми словами, а потом покажу исследование.
По своей морфологии роговица как пирог состоит из 5-ти слоев: эпителия, передней пограничной (Боуменовой) оболочки, собственного вещества (стромы), задней пограничной (Десцеметовой) оболочки и эндотелия.
На этапе эмбрионального развития формируется из трех различных видов ткани: из поверхностной эктодермы в дальнейшем развивается эпителий, из мезодермы – средний слой строма, а из нейроэктодермы – внутренний слой эндотелия. По мере развития и дифференцирования каждая из этих тканей для сохранения своей структуры и специфичности нуждается в изоляции, что и достигается путем параллельного с ними развития пограничных оболочек — эндотелий формирует Десцеметову оболочку, а строма – Боуменову оболочку.
В норме роговица имеет физиологические дефекты Боуменовой оболочки, через которые из стромы в эпителий проникают нервные волокна. В здоровой роговице, таких отверстий мало, и имеются определенные защитные механизмы. Когда мы выпариваем Боуменову оболочку при ФРК, мы нарушаем защитные барьеры и вызываем воспаление, организм на это реагирует образованием фиброзной соединительной ткани. Как раз субэпителиальный и интраэпителиальный фиброз и есть хейз (хейз (флер) – от англ. haze – туман). Он – причина достаточно медленного достижения итоговых результатов при выполнении фоторефракционной кератэктомии (ФРК), это остается одной из основных проблем метода. Стабилизация рефракции, как правило, продолжается несколько месяцев и может сопровождаться регрессом либо возникновением хейза.
Слабо поддающиеся лечению, выраженные помутнения, встречаются нечасто. Но даже преходящий умеренный хейз в период своего существования способен снижать некорригированную остроту и контрастность зрения, что становится частичным возвратом к дооперационной рефракции и ухудшает качество жизни пациентов.
Таким образом, возможное помутнение роговицы, медленное достижение оптического эффекта и болевой синдром, делают ФРК (трансФРК) одной из самых непопулярных методик лазерной коррекции зрения.
Традиционное лечение после ФРК предполагает длительное применение кортикостероидов, что позволяет снижать частоту и интенсивность возникновения хейза, а также в определенной степени влиять на послеоперационную динамику рефракции. Правда, в некоторых случаях роговичные помутнения в зоне фотоабляции оказываются достаточно стойкими и интенсивными, что требует иного подхода к лечению. В этом случае, к медикаментозной терапии, могут быть добавлены лазерные и даже хирургические методы.
Надо отметить, что при использовании ФРК как способа докоррекции риски минимальны, так как рефракционный компонент, подлежащий коррекции небольшой. Особенно в сочетании с обработкой поверхности антиметаболитами. А вот при первичной коррекции более 1-2 диоптрий все недостатки ФРК проявляются вовсю.
Вот тут есть детали про осложнения.
Нервы восстанавливаются, но на это уходит время. Поэтому после ФРК-методов нужна поддерживающая терапия (до полугода), чтобы с глазом за это время ничего не случилось плохого. Полная регенерация до достаточно для управления трофикой уровня занимает около года. При SMILE-методе пресекается только около 10-15% нервных окончаний, что порождает существенные отличия.
Вторая особенность — каркас роговицы. По ссылке есть описание кератоконуса — выпячивания роговицы вперёд за счёт внутриглазного давления. Это самое частое осложнение, и оно крайне неприятно. Единственный способ его избежать – уходить глубже в роговицу. Роговица неоднородная. На поверхности самые прочные слои. На глубине от 120 до 150 микрон начинаются уже рыхлые слои. Именно там ведётся работа по всем методам начиная с LASIK. При ФРК мы убираем самую прочную верхнюю часть стромы – смотри картинку выше.
Про особенности того, что эпителий и строму лучше держать разделёнными, я уже сказала. При ФРК это невозможно, при других методах – выполняется.
«Comparison of the visual results after SMILE and femtosecond laser-assisted LASIK for myopia. Lin F, Xu Y, Yang Y.»
Шестьдесят глаз от 31 пациента со средним сферическим эквивалентом -5,13 ± 1,75 диоптрий подверглись коррекции миопии с помощью процедуры SMILE. Пятьдесят один глаз 27 пациентов со средним сферическим эквивалентом -5,58 ± 2,41 диоптрий обрабатывали с помощью процедуры FS-LASIK. Результаты: ни через 1, ни через 3 месяца не было обнаружено статистически значимых различий в параметрах остроты зрения. Аберрации высокого порядка и сферическая аберрация были значительно ниже в группе SMILE, чем группа FS-LASIK.
Вывод: SMILE имеет более низкий уровень индукции аберраций более высокого порядка и более низкую сферическую аберрацию, чем процедура FS-LASIK.
Мой комментарий: Острота зрения после фемтосекундного LASIKа и после SMILE в количественном измерении была одинакова в двух группах, а вот качество зрения в группе после SMILE было выше за счет меньших вызванных аберраций.
Это связано, во-первых, с тем, что профиль SMILE сам по себе асферический, а создание такого профиля эксимером возможно только на современных машинах и требует на 5-10% большего объема выпаривания роговицы.
Во-вторых, оптическая зона после SMILE всегда чуть больше или равна запланированной, а при фемтосекундном ЛАСИКе – несколько меньше запланированной.
Фактор повреждения, который значим при фемто- и при механическом LASIKе + воздействие эксимерного лазера полностью отсутствуют при SMILE.
По исследованию «Comparison of Corneal Biological Healing After Femtosecond LASIK and Small Incision Lenticule Extraction Procedure» (doi: 10.3928 / 1081597X-20140320-03) на 128 глазах (69 для SMILE, 59 для femtoLASIK). Делались тесты на остроту зрения, рефракцию, проводился тест Норна, тест Ширмера, тест на чувствительность роговицы, замерялся индекс окулярной поверхности, гистерезис роговицы и коэффициент устойчивости роговицы. Замеры делались до операции, на первый день, через неделю, месяц, квартал и полгода после операции. Результат – не было существенной разницы в результатах для зрения для SMILE и femtoLASIK. После операции в группе femtoLASIK чувствительность роговицы была значительно снижена, незначительно изменилась в группе SMILE. Биологическое заживление роговицы после операции SMILE в раннем периоде превосходило femtoLASIK.
Мой комментарий: у пациентов после SMILE значительно менее выражен синдром сухого глаза, сохранена чувствительность роговицы и ее прочность при сравнимых показателях послеоперационной остроты зрения.
Тест Ширмера (на слезопродукцию) и его результат
Проба Норна (устойчивость слезной пленки)
Теперь следующее исследование.
В этом экспериментальном исследовании 11 пар роговиц человека, непригодных для трансплантации, были поделены на две группы. Роговицы правого глаза обрабатывали при помощи фемтосекундной лазерной LASIK (FSLASIK), роговицы левого глаза — с помощью малоразрезной экстракцией лентикулы (SMILE). Пахиметрию измеряли в каждом глазу непосредственно перед лазерной рефракционной операцией. Все роговицы были подвергнуты рефракционной коррекции сферы -10,00 D и -0,75 D цилиндра при 0° с 7-миллиметровой областью, либо с 110 мкм лоскутом (FS-LASIK), либо с шапкой в 130 мкм (SMILE). Для двумерных биомеханических измерений корнеосклеральные диски подвергались двум циклам тестирования (предварительная кривая зависимости деформации от 0,03 до 9,0 Н и релаксация напряжений при 9,0 Н в течение 120 секунд) для анализа свойств упругого и вязкоупругого материала. Был рассчитан эффективный модуль упругости. Статистический анализ проводили с доверительным интервалом 95%.
При измерениях деформации-напряжения эффективный модуль упругости был в 1,47 раза выше. Размер эффекта значителен. Не наблюдалось никаких существенных различий среди измерений релаксации-напряжений со средним оставшимся напряжением 181 ± 31 кПа после SMILE и 177 ± 26 кПа и после FS-LASIK после релаксации.
Выводы: по сравнению с процедурой на основе лоскута, такой как FS-LASIK, технику SMILE можно считать превосходящей с точки зрения биомеханической стабильности, при экспериментальном измерении на парных глазах человека ex vivo.
Мой комментарий: до этого такие же результаты были просчитаны методом математического моделирования профессором Ранштайном (Великобритания), а профессор Секундо подтвердил теоретические выводы измерением на парных человеческих глазах (его показатели прочности роговицы после SMILE даже выше, чем в теории) в специальной швейцарской лаборатории. Это действительно революционные результаты!
Давайте пройдёмся ещё раз по тезисам:
- Операции ФРК, femtoLASIK и SMILE не лучше и не хуже друг друга, каждая имеет свою область применения. ФРК логично использовать как метод докоррекции и для специальных медицинских целей. Для первичной коррекции не стоит рассматривать. FemtoLASIK можно сделать в случае, если нет технологической или финансовой возможности сделать SMILE, а толщина и форма роговицы позволяют отрезать крышку. ReLEx SMILE — самая щадящая операция, операция выбора при миопии и/или миопическом астигматизме. Она сочетает преимущества двух технологий-предшественниц – FemtoLASIKа и ФРК, но лишена их недостатков.
- ФРК-метод (транс-ФРК) уничтожает наружный эпителий глаза, боуменову мембрану и верхние (наиболее прочные) слои роговицы. В минусах – нарушение иннервации (и сухость глаза), помутнения при образовании псевдобоуменовой мембраны, средние риски кератоэктазии (выпячивания роговицы). В плюсах – возможность проводить эту операцию несколько раз. ФРК сертифицировано во многих странах для активного спорта.
Короче, крута для тех, кто любит oldstyle-технологии — готов сменить новый Мерседес на старую Волгу ГАЗ-21.
Я предлагаю решать вам, пользуясь фактами.
источник