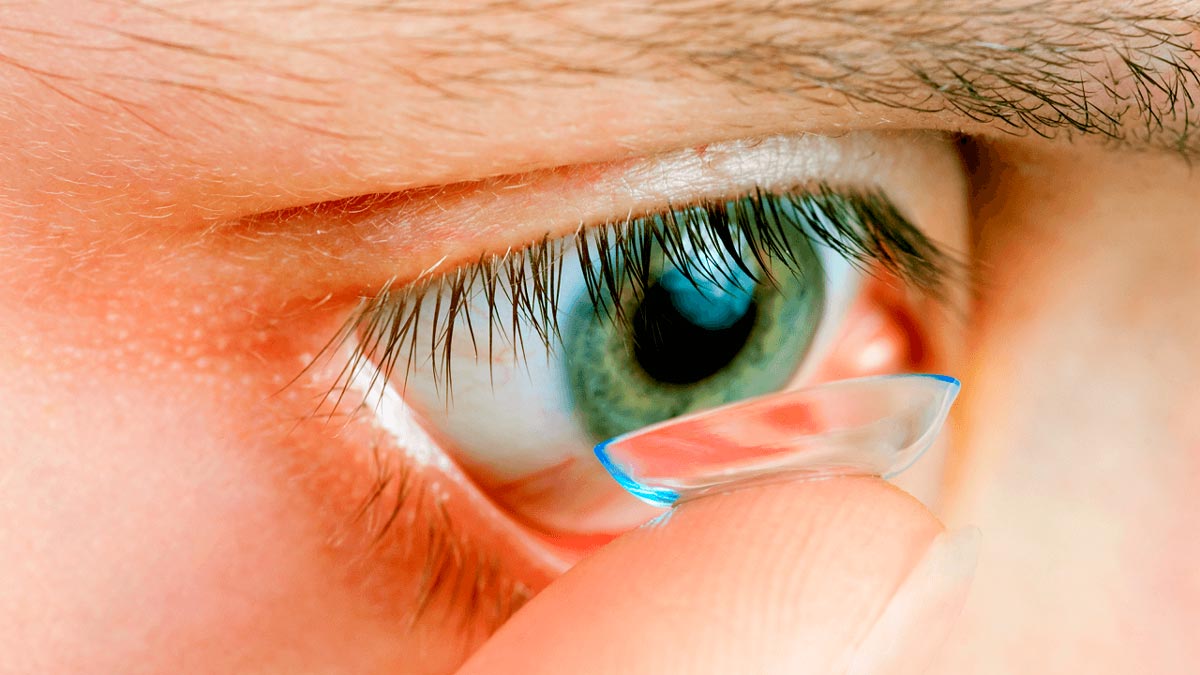
Миопия или близорукость – наиболее часто встречающееся нарушение зрения. Заболеваемость данной патологией неуклонно растет с каждым годом во всем мире. Люди с близорукостью испытывают трудности со зрительным анализом объектов, расположенных на расстоянии. При этом такие действия вблизи, как чтение, работа за компьютером сложностей не составляют. К другим проявлениям миопии относят головные боли и перенапряжение глаз. Люди с некорригированной близорукостью отмечают постоянную усталость после управления автомобилем или занятий спортом.
Близорукость возникает при слишком большой длине глазного яблока по отношению к преломляющей силе роговицы и хрусталика или вследствие неправильной кривизны роговицы или хрусталика, или по причине комбинации этих факторов. В результате световые лучи фокусируются перед сетчаткой, а не на ее поверхности, что проявляется у пациента снижением остроты зрения вдаль. Типичной является манифестация заболевания в детском возрасте и, как правило, прогрессирует до достижения человеком совершеннолетия.
Современная офтальмологическая микрохирургия обладает большим арсеналом оперативных вмешательств по коррекции близорукости. Абсолютных показаний к таким операциям нет. Первостепенное значение имеет желание пациента хорошо видеть без очков или контактных линз.
В данной статье рассмотрим следующие виды операций по коррекции близорукости:
Передняя радиальная кератотомия. Суть ее заключается в механическом удалении части роговицы для изменения ее преломляющей силы с целью боле корректной фокусировки световых лучей на сетчатку. Наилучшие результаты после проведения такой операции достигаются у пациентов с миопией от 1,5 до 6,0 диоптрий. Пациентам с показателями менее 1,5 диоптрий подобная манипуляция не рекомендуется ввиду рисков чрезмерной коррекции. При превышении порога в 6,0 диоптрий низка вероятность получения приемлемого результата. Людям в возрасте до 21 года радиальная кератотомия не выполняется ввиду нестабильных показателей рефракции. Люди, у которых предполагаемый уровень коррекции с очками не достигает показателя 20/40, редко подвергаются данной операции. Речь идет о пациентах с амблиопией, макулопатией, миопией с отслойкой сетчатки в анамнезе, а также при макулярной дегенерации.
Миопический кератомилез. Показанием является миопия свыше 6 диоптрий. Суть заключается в формировании лоскута, после отгибания которого удаляется часть стромы роговицы. Перед такой операцией необходимо всестороннее обследование органа зрения, в том числе измерение толщины роговицы. Возрастные ограничения те же, что и предыдущем пункте.
Эксимерлазерная коррекция подразумевает изменение формы роговицы с помощью лазерного воздействия. Вместо удаления хирургическим инструментарием строма роговицы испаряется под действием лазерных лучей. Данный метод прекрасно себя зарекомендовал при коррекции близорукости до 6,0 диоптрий.
Удаление прозрачного хрусталика – операция выбора для пациентов с высокой степенью миопии (10 диоптрий и выше), а также при невозможности выполнения вмешательства на роговице, вследствие ее недостаточной толщины. С целью изменения рефракции производится удаление собственного неизмененного хрусталика, а на его место устанавливается искусственная линза с необходимой оптической силой.
Интерес к хирургической коррекции миопии путем прямого воздействия на роговицу появился у врачей еще в конце 19-го века. Однако наиболее часто выполняемой рефракционной хирургической процедурой радиальная кератотомия стала в конце 1970-х – начале 1980-х гг. Пионером в данной области был советский хирург-офтальмолог Святослав Николаевич Федоров. В течение 80-х годов 20-го века сотни тысяч подобных вмешательств были проведены по всему миру. По мере развития лазерных технологий – фоторефракционной кератотомии и ЛАСИК, кератотомия выполняется очень редко и только по определенным показаниям.
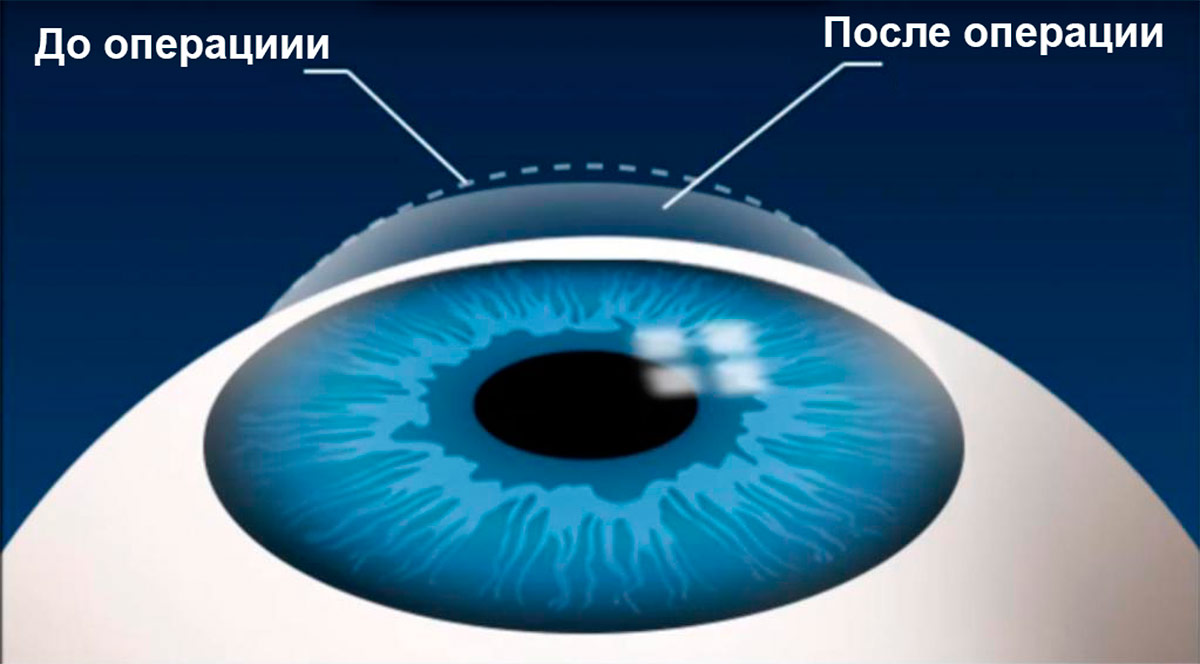
Редукция миопии при выполнении такой операции достигается посредством уплощения роговицы. Таким образом снижается ее преломляющая сила, световые лучи при этом начинают фокусироваться точно на сетчатке. Благодаря этому и улучшается зрение.
Анестезия при операции местная – глазные капли с анестетиком, очень редко дополнительно требуется внутривенная седация. Перед началом операции хирург отмечает для себя область в центральной части роговицы, называемую оптической зоной. Такая зона всегда остается интактной – на ней надрезы не выполняются. Также хирург принимает решение о глубине разрезов в зависимости от толщины роговицы. Специальный алмазный скальпель с дозированным лезвием используется для нанесения в зависимости от степени миопии 4-12 радиальных разрезов на периферии роговицы. По мере заживления, благодаря внутриглазному давлению, роговица уплощается, что и способствует изменению степени преломления. Операция проводится под контролем хирургического микроскопа. Длительность составляет – 30-40 минут.
После окончания действия местного анестетика пациент может испытывать болезненные ощущения, для купирования которых целесообразно применять обезболивающие препараты (анальгин, баралгин, кеторал и их аналоги) или глазные анестетики. Также в послеоперационном периоде назначаются капли с антибиотиком для профилактики инфицирования. Роговица после такой операции заживает не очень быстро – полное восстановление занимает несколько месяцев. По мере выздоровления пациент может столкнуться со следующими проблемами:
Вариабельность остроты – зрение может быть лучше утром и ухудшаться к вечеру.
Периодический болевой синдром.
Возникновение ореола сияния вокруг источников света в темное время суток.
Гиперкоррекция — изменения рефракции в сторону дальнозоркости, так называемый, гиперметропический сдвиг. По мере уплощения роговицы пациент может столкнуться с гиперметропией. Именно поэтому хирург изначально выполняет неполную коррекцию.
Встречаются следующие осложнения после радиальной кератотомии:
Помутнение хрусталика и формирование катаракты.
Тяжелые инфекционные процессы – увеит, эндофтальмит.
Грубое рубцевание, приводящее к помутнению роговицы.
Высокий риск разрыва роговицы по кератотомическим рубцам при травме глазного яблока.
Кератомилез – это хирургический способ улучшения рефракционной способности роговицы. Суть техники заключается в сепарации тонкого поверхностного слоя роговицы с помощью микрокератома. Формируется роговичный лоскут, который отводится в сторону на время вмешательства, предоставляя тем самым доступ к средним слоям роговичной оболочки. С помощью хирургического инструментария выкраивается часть стромы роговицы, в результате чего изменяется роговичный профиль, что и способствует коррекции близорукости. После уплощения роговицы сформированный лоскут возвращается на место и пришивается непрерывным швом.
Вмешательство проводится под местной анестезией. В послеоперационном периоде необходимо избегать травмирования глаз, не тереть их. При избыточной инсоляции пользоваться солнечными очками. Восстановительный период длится до полугода. Возможно развитие осложнений, перечисленных в предыдущем разделе статьи.
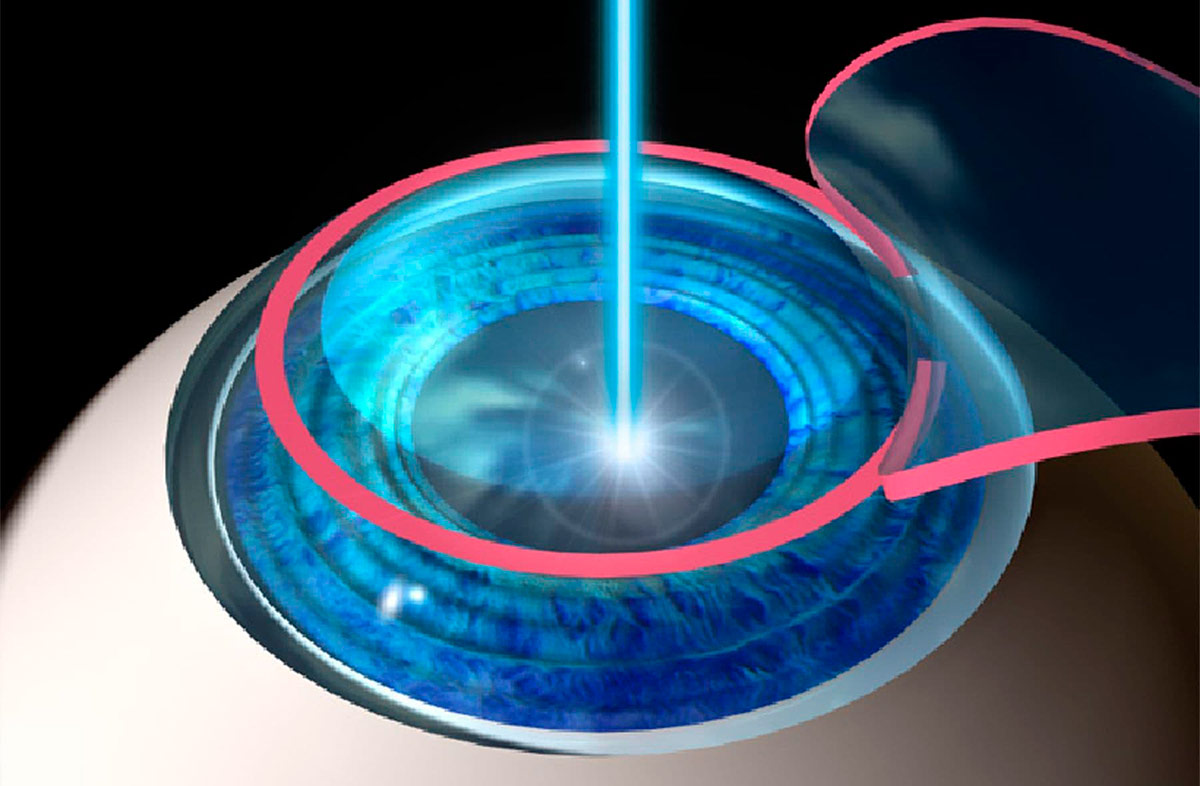
Широкое внедрение эксимерного лазера в офтальмологическую практику позволило быстро, безболезненно и эффективно проводить различные вмешательства, в том числе и по коррекции миопии. Лазерное излучение, попадая на роговицу, трансформируется в тепловую энергию. При этом происходит локальное повышение температуры и испарение ткани – абляция, без какого-либо негативного воздействия на окружающие ткани. Эксимерлазерная коррекция зрения является в настоящее время наиболее совершенным и высокоточным методом коррекции миопии при минимальном количестве возможных осложнений. В повседневной практике офтальмохирурга наибольшее распространение получили две технологии эксимерлазерной коррекции – ФРК и ЛАСИК.
Веки фиксируются с помощью векорасширителя для предотвращения нежелательного моргания во время операции. Участок, подлежащий удалению, размечается с помощью компьютера. В процессе операции пациента просят фиксировать взгляд на красной точке. Анестезия местная – капли с локальным анестетиком. Операция проводится амбулаторно, длительность операции составляет 15-20 минут на оба глаза.
После окончания действия местного анестетика пациент может чувствовать сильный зуд или жжение. При этом важно ни в коем случае не тереть и не травмировать прооперированный глаз. В течение первых суток возможно слезотечение и покраснение, постепенно эти симптомы уходят. В течение месяца допустимо ощущение чрезмерной сухости. Для этого назначается искусственная слеза 3-4 раза в день. Желательно в этот период ограничить физические упражнения, плавание, 2-3 недели не пользоваться макияжем для глаз. Зрение восстанавливается постепенно. Сроки индивидуальны – от 1 до 3-4 месяцев.
Данная операция выполняется тем пациентам, кому по различным причинам невозможно выполнить эксимерлазерную коррекцию близорукости. Оперативное вмешательство длится 15-20 минут и аналогично таковому при удалении катаракты. Под местной анестезией выполняется микроскопический прокол роговицы для введения в полость глаза инструментов. Производится круговое иссечение передней капсулы хрусталика. Затем вещество хрусталика под воздействием ультразвука измельчают до состояния суспензии с помощью факоиглы. Полученный детрит удаляется из глаза посредством аспирации. Задняя капсула остается интактной – она используется для правильной и стабильной фиксации интраокулярной линзы. Интраокулярная линза или искусственный хрусталик вводится в глаз с помощью инжектора и фиксируется в капсульном мешке.
В зависимости от степени близорукости и необходимого послеоперационного результата используется несколько видов искусственных хрусталиков:
Монофокальные – обеспечивают зрение либо вблизи, либо на расстоянии, не имеют способности к аккомодации. Используются в комбинации с очками или контактными линзами.
Мультифокальные – обеспечивают хорошее зрение на различных расстояниях.
Аккомодирующие – разновидность монофокальных линз. Хорошее зрение на различной дистанции достигается за счет изменения положения искусственного хрусталика внутри глаза.
По окончанию операции швы не накладываются, так как операционный прокол самогерметизируется. Вследствие малоинвазивного характера операции госпитализация не требуется, пациент может покинуть клинику прямо в день операции. Послеоперационный период не отличается от такового при остальных методах коррекции миопии.
Операция по удалению прозрачного хрусталика при миопии является более травматичной по сравнению с лазерной коррекцией близорукости, однако является вариантом выбора при противопоказании к эксимерлазерной операции.
Пациенты, решившиеся на хирургическую коррекцию миопии, в основном довольны результатами и оставляют положительные отзывы. Такие операции помогают людям навсегда избавиться от очков и контактных линз, не испытывать дискомфорт при управлении автомобилем.
В ходе восстановления возможно развитие осложнений и удлинение сроков заживления. О вероятности такого сценария все пациенты предупреждаются заранее. Некоторые пациенты отмечают выраженный дискомфорт в послеоперационном периоде – боль, зуд, покраснение глаза и сухость. Все эти симптомы являются временными. При соблюдении всех рекомендаций специалиста, должном уходе за прооперированным глазом, пациенты быстро возвращаются к комфортной повседневной жизни.
| цена | ||
| код | название | |
| 20.06 Лазерная коррекция зрения (за один глаз) | ||
| 2006001 | ЛАСИК/Супер ЛАСИК при миопии и гиперметропии | 26500 |
| 2006002 | ЛАСИК/Супер ЛАСИК при миопии и гиперметропии с астигматизмом | 28500 |
| 2006003 | ЛАСИК/Супер ЛАСИК при смешанном астигматизме | 32500 |
| 2006004 | ЛАСИК Super Vision | 36000 |
| 2006005 | Докоррекция после операций проведенных в других клиниках | 38000 |
| 2006006 | Фоторефрактивная кератэктомия | 17500 |
| 2006007 | ЛАСИК/Супер ЛАСИК , профессор, д.м.н. | 44000 |
| 2006008 | Операция Super-Lasik (акция, за оба глаза) | 32000 |
| 2006010 | Лазерная коррекция зрения (акция, за оба глаза) | 35000 |
| 2006011 | ЛАСИК/Супер ЛАСИК при смешанном астигматизме | 35000 |
Описанные в статье операции при коррекции близорукости считаются косметическими, выполняются сугубо по желанию пациента и, соответственно, не могут быть бесплатными. Радиальная кератотомия и хирургический кератомилез в настоящее время выполняются редко ввиду травматичности и активного использования лазерных методов. Цена радиальной кератотомии варьирует в пределах 10000 – 35000 рублей.
Лазерная коррекция миопии наиболее популярна. Стоимость ее зависит от категории сложности и разновидности операции. Цена операции на один глаз составляет от 30000 до 50000 рублей. Замена хрусталика – более дорогостоящая операция – от 50000 до 100000 рублей в зависимости от категории сложности и модели искусственного хрусталика. Интраокулярная линза может быть включена в конечную цену операции, так и оплачиваться отдельно. Линзы премиального сегмента всегда оплачиваются отдельно, так как цена мультифокального или аккомодирующего искусственного хрусталика в зависимости от производителя варьирует в диапазоне от 25000 рублей до 65000 рублей.
Операции по коррекции миопии не теряют своей актуальности. Современные технологии микрохирургии глаза позволяют людям забыть об очках, контактным линзах и зрительном дискомфорте.
источник
Миопия – это патология, существенно снижающая качество жизни человека. Люди с близорукостью вынуждены на постоянной основе пользоваться очками или контактными линзами. Раз и навсегда решить проблему может хирургическое лечение миопии, при котором рефракция глаза полностью восстанавливается.
Хирургическая коррекция зрения относится к косметическим операциям, поэтому в числе абсолютных показаний значится лишь желание больного, который хочет прибегнуть к радикальному способу избавления от миопии.
Операция может быть показана в тяжелых случаях близорукости, когда зрение ухудшается больше чем на 1 диоптрий в год и есть вероятность полной потери зрения. В таких случаях специалисты предлагают хирургический метод лечения (как единственный способ избежать слепоты, если консервативные методы лечения не дают положительного результата).
В некоторых случаях миопия провоцирует формирование патологии глазного яблока, при которых проведение операции становится нецелесообразным (ввиду высоких рисков):
- деформация глазного яблока;
- амбиоплапия;
- косоглазие;
- кровоизлияние в сетчатку и отслоение сетчатки;
- нарушение кровоснабжения;
- катаракта.
Помимо специфических противопоказаний есть противопоказания общего порядка:
- болезни эндокринной системы;
- аутоиммунные болезни;
- возраст до 18 лет (глазное яблоко еще не полностью сформировано);
- беременность и период кормления.
Выбор конкретного метода хирургического вмешательства зависит от пожеланий пациента, наличия показаний и состояния оптической системы больного.
- Радикальная кератотомия переднего типа (при патологических отклонениях показателя зрения от 0.5 до 6 диоптрий).
- Миопический кератомиелез (при патологических отклонениях показателя зрения от 6 диоптрий и выше).
- Экстримлазерная операция (лазерная коррекция зрения при патологических отклонениях показателя зрения до 6 диоптрий).
- Иссечение хрусталика (операция технически сложна и применяется в случаях, когда у пациента есть противопоказания к прочим методам коррекции близорукости).
Пациент находится под наркозом местного действия. Рабочую область подготавливают посредством анестетика и антисептических препаратов. Затем специалист обозначает места планируемых разрезов (толщина не должна превышать показатель в 90% от совокупного объема роговицы). Затем хирург создает до 12 разрезов, используя алмазный нож. Давление внутри глазного яблока провоцирует набухание роговицы в области рассечения и дальнейшее ее истончение.
Продолжительность операции составляет 20–30 минут.
Противопоказания к операции:
- беременность;
- сахарный диабет;
- близорукость прогрессирующего типа;
- истонченная роговица;
- расстройства психики;
- воспалительные процессы в области глаз.
Пациент находится под местной анестезией. В глазное яблоко вводят обезболивающий препарат и 7%-й полиглюкин, который обладает кровезамещающим эффектом. Веки фиксируют блефаростатом, чтобы обеспечить свободный доступ к рабочей области. Когда зрачок расширяется, специалист совершает манипуляции по замеру внутриглазного давления. Затем наносятся разметочные линии.
Из тканей роговицы иссекают лоскут и отгибают, после чего удаляют еще один слой роговицы. Рассечение тканей выполняют лазером или другим прибором с похожим принципом действия. Сформированный лоскут возвращают в анатомически верное положение (по разметочным линиям) и наносят сплошной шов. После этого проводят контрольный замер внутриглазного давления. В конъюктиву вкалывают антибиотик. В результате роговица становится более плоской.
Продолжительность операции составляет 10–20 минут.
ВНИМАНИЕ! Метод имеет противопоказания, аналогичные противопоказаниям к передней радиальной кератотомии.
Проведение операции проходит по тому же сценарию, что и при миопическом кератомилезе. Но ткани, подлежащие удалению, испаряют лазером. Площадь удаленной роговицы высчитывают с помощью компьютерных программ.
Лазер разрушает связи в тканях на межмолекулярном уровне, не затрагивая хрусталик и прочие элементы оптической системы. Точность лазера очень высока, благодаря чему риск осложнений в результате травмы сводится к минимуму. Длительность операции составляет 15–60 минут.
Операция сопряжена с большим риском и запрещена при:
- наличии воспалений в глазном яблоке;
- ретинопатии и процессах отслоения сетчатки;
- недостаточно крупном размере глазного яблока (или передней камеры глаза).
Операция состоит из двух этапов: удаление тканей пациента и замещение их протезом. Вмешательство проводят под местной анестезией. В ходе операции пациент выполняет указания хирурга (фокусирует зрение и не моргает определенное время). Врач формирует тоннельный разрез на оболочке глаза. Через этот доступ внутрь вводится ультразвуковой стержень, разрушающий хрусталик. Продукт распада хрусталика отсасывается.
В пустую капсулу хрусталика вводят протез (искусственную линзу). Тело линзы разворачивается, после чего положение протеза корректирует хирург. На прокол не накладывают швы. Глаз обрабатывают медицинским раствором и накладывают повязку.
В течение двух суток после операции пациент может испытывать боль. Для уменьшения болевого синдрома врач выписывает обезболивающие препараты. Возможна временная светобоязнь и неконтролируемое выделение слез. На неделю зрение может утратить четкость, особенно при рассмотрении ближайших предметов.
Сразу после операции врач назначает терапию (лекарственные препараты орального типа и глазные капли). Больному придется воздержаться от работы с гаджетами и просмотра телевизора. Рекомендуется носить солнцезащитные очки до тех пор, пока глаза не утратят повышенную чувствительность к свету.
Если операция при близорукости была проведена с заменой хрусталика, пациенту необходимо строго соблюдать рекомендации врача:
- не наклонять голову (и не наклоняться в целом) несколько дней после процедуры;
- спать лежа на спине или на боку, противоположном прооперированной стороне;
- избегать термического воздействия на организм (нельзя посещать парные);
- избегать любых нагрузок до завершения реабилитационного периода.
Все виды операций подразумевают быстрое восстановление зрения (миопия проходит практически сразу после вмешательства, когда оптическая система адаптируется к изменениям).
Пациенты после операции могут столкнуться как с временными осложнениями (боль, слезоотделение), так и с серьезными патологическими процессами, катализатором которых выступает хирургическое вмешательство.
Осложнения передней радикальной кератотомии:
- воспаление и инфицирование глазного яблока;
- спаечные процессы на границе роговицы и радужки;
- нагноение в стекловидном теле;
- высокая вероятность разрыва роговицы при травмах;
- смена рефракции к показателю дальнозоркости (решается путем дополнительных вмешательств).
ВНИМАНИЕ! Миопический кератомилез имеет последствия, аналогичные последствиям радикальной кератотомии.
Осложнения экстримлазерной коррекции:
- эрозийные процессы на роговице;
- помутнения отдельных участков роговицы;
- кератит (воспаление роговицы);
- рецидив или миопизация;
- нарушенный астигматизм;
- сухость слизистой оболочки глаза.
Осложнения после удаления хрусталика:
- образование катаракты;
- астигматизм;
- смещение протеза;
- отек роговицы и повышение давления внутри глаза.
ВНИМАНИЕ! В группе риска находятся пациенты от 40 лет.
Гиперкоррекция зрения – это осложнение, которое часто появляется сразу после операции и проходит самостоятельно, без врачебного вмешательства. Но в некоторых случаях зрение смещается к дальнозоркости постепенно и требует повторной коррекционной операции или использования очков.
источник
Оперироваться или нет? Ваше решение будет зависеть от соотношения пользы и риска лазерной операции по коррекции близорукости.
Взвесим все «за» и «против»:
- Лазерная операция по коррекции близорукости не является обязательным вмешательством: медицинских показаний для ее выполнения не существует. Близорукость не создает угрозы ни вашему зрению, ни здоровью, поэтому принять решение об операции должны вы сами.
- Лазерная операция не является гарантией того, что очки или контактные линзы больше никогда не понадобятся. Даже при успешном исходе операции после 40 лет вам все равно понадобятся очки для чтения. Это связано с появлением возрастной дальнозоркости (пресбиопии).
- Считается, что лазерная операция по коррекции близорукости является безопасной процедурой. И даже если возникают осложнения, как правило, они не представляют угрозу для зрения. Тем не менее, вы должны осознавать, что любая операция сопряжена с определенным риском.
- Лазерная операция – процедура дорогостоящая.
Для коррекции близорукости также выполняются другие виды операций: радиальная кератотомия, имплантация интрастромальных колец в роговицу и установка интраокулярных линз. Офтальмолог подберет для вас оптимальный метод лечения.
Что такое лазерная операция по коррекции близорукости?
Это операция, в ходе которой близорукость корректируется за счет изменения формы роговицы. Целью операции является улучшение зрения и полный или частичный отказ от корректирующих линз.
Следует понимать, что изменения, которые производятся в ходе операции по коррекции близорукости, остаются навсегда.
Есть ли противопоказания?
Для того чтобы определить, нет ли у вас противопоказаний к хирургическому лечению близорукости, необходимо пройти офтальмологическое обследование.
Противопоказания к проведению хирургического лечения близорукости:
- Ухудшение зрения в течение последнего года
- Заболевание или патология роговицы: кератоконус, кератит, отек роговицы, истончение роговицы
- Неправильный астигматизм
- Синдром сухого глаза средней или тяжелой степени тяжести
- Неконтролируемое аутоиммунное заболевание или заболевание соединительной ткани
- Возраст до 18 лет
- Беременность или кормление грудью. Во время беременности наблюдаются изменения зрения, которые исчезают после родов.
Разновидности лазерных операций по коррекции близорукости
Существует две основные разновидности таких операций:
- ЛАСИК (лазерный кератомилез). В ходе операции хирург формирует роговичный лоскут и удаляет слои роговицы, находящиеся под лоскутом. В течение нескольких часов после операции у большинства пациентов сохраняется незначительная болезненность, однако уже на следующий день зрение значительно улучшается, и пациент может вернуться к работе.
- ФРК (фоторефракционная кератэктомия) и ЛАСЕК (лазерный эпителиальный кератомилез). При ФРК и ЛАСЕК с помощью лазера изменяется форма роговицы. В ходе ФРК хирург удаляет поверхностный слой роговицы и моделирует ее форму. В ходе ЛАСЕК хирург отделяет от роговицы эпителиальный слой, изменяет форму роговицы и возвращает эпителиальный слой на место. Период восстановления после ФРК и ЛАСЕК более длительный, чем после ЛАСИК. Кроме того, в течение нескольких дней после ФРК и ЛАСЕК пациенты ощущают небольшой дискомфорт или боль. Результаты ФРК, ЛАСЕК И ЛАСИК сохраняются в течение длительного времени.
Осложнения лазерных операций по коррекции близорукости
Многие пациенты довольны результатами операций. Однако перед тем как соглашаться на операцию, необходимо убедиться в том, что польза превосходит возможный риск.
Побочные эффекты и осложнения зависят от вида операции по коррекции близорукости. При подобных операциях возможны следующие осложнения:
- Помутнение роговицы
- Синдром сухого глаза
- Нарушение зрения при плохом освещении или в темноте
- Повышенная чувствительность к яркому свету
- Двоение в глазах
- Астигматизм
- Гипо- или гиперкоррекция
- Ухудшение зрения
- Ухудшение зрения при коррекции с помощью очков или контактных линз
- Невозможность использования контактных линз в связи с изменением формы роговицы.
Тяжелые осложнения, представляющие угрозу для зрения, встречаются достаточно редко. К ним относятся воспаление роговицы (кератит), образование язв на роговице, нарушение целостности роговицы или глазного яблока, повышение внутриглазного давления и отслойка сетчатки.
Информация для пациента
У вас есть две возможности:
- Использовать для коррекции зрения очки или контактные линзы.
- Сделать операцию по коррекции близорукости. Однако некоторым пациентам после операции все равно требуются очки или контактные линзы.
Ваше решение должно быть основано на собственных предпочтениях и медицинских данных.
• Вы хотите хорошо видеть без очков и контактных линз.
• Очки и контактные линзы доставляют неудобства.
• Вам не нравится, как вы выглядите в очках.
• Вы считаете, что операция позволит улучшить профессиональные или спортивные результаты(однако если вы занимаетесь контактными видами спорта, операция не рекомендуется.)
• Вы хотите устроиться на работу (при некоторых профессиях, например, летчик, лазерная коррекция не разрешается).
• У вас достаточно средств, чтобы оплатить операцию.
Возможно, есть другие причины, по которым Вы хотите сделать операцию?
• Вы не хотите делать операцию.
• В очках и контактных линзах вы чувствуете себя комфортно.
• У вас не хватает средств, чтобы оплатить операцию.
• Возможный риск операции превышает ее пользу.
• Вы рассчитываете только на идеальный результат.
• Долгосрочные эффекты операции до конца неизвестны, поскольку метод является достаточно новым.
• Вы не можете сделать операцию в связи с наличием заболевания или синдрома сухого глаза тяжелой степени тяжести.
Возможно, есть другие причины, по которым Вы не хотите делать операцию?
Мудрое решение
Принять правильное решение вам поможет представленная ниже таблица. После ее заполнения вам будет легче понять, хотите ли вы делать лазерную операцию или нет. Покажите заполненную таблицу офтальмологу и обсудите с ним полученные результаты.
| Очки и контактные линзы раздражают вас или мешают в повседневной деятельности. | Да | Нет | Не знаю |
| Вам нравится, как вы выглядите в очках. | Да | Нет | – |
| Вы готовы сделать операцию, несмотря на определенный риск. | Да | Нет | Не знаю |
| Незначительное количество тяжелых осложнений, создающих угрозу для зрения, заставляет вас воздержаться от операции. | Да | Нет | Не знаю |
| Если вы избавитесь от корректирующих линз, качество жизни существенно улучшится. | Да | Нет | Не знаю |
| Вы рассчитываете только на идеальный результат. | Да | Нет | Не знаю |
| У вас достаточно средств, чтобы оплатить операцию. | Да | Нет | Не знаю |
Окончательное решение
Надеемся, что таблица помогла вам принять решение. Совсем не обязательно, чтобы у вас было несколько причин: для принятия окончательного решения достаточно одной весомой причины.
источник
Близорукость или миопия представляет собой нарушение рефракции – преломления света в глазу. В результате заболевания изображение формируется перед сетчаткой, и человек плохо видит вдаль, ему необходимо держать предмет непосредственно перед глазами, чтобы сфокусироваться. Близорукость может быть врожденной или приобретенной, как правило, усиливается с возрастом.
Миопию можно скорректировать при помощи очков и контактных линз или путем хирургического вмешательства. Операция при близорукости позволяет исправить ситуацию радикально, хотя и связана с определенными рисками. Она может затрагивать роговицу или хрусталик в зависимости от в степени патологии.
Операции при близорукости относятся к числу косметических. Это означает, что нет абсолютных показаний к их проведению, все зависит от желания пациента, его стремления к комфорту и отказа от очков из эстетических соображений.
Однако все операции имеют некоторые ограничения. Так выделяют следующие методы коррекции близорукости:
- Передняя радиальная кератотомия. Она подходит для коррекции миопии от 0.5 до 6 дптр. При осложнении миопии астигматизмом используются определенные разновидности кератотомии для коррекции обоих заболеваний. Хотя некоторые авторы не советуют проводить данный вид вмешательства при миопии меньше 1.5 дптр. Это связано с тем, что при низких значениях рефракции высок риск избыточной коррекции и развития дальнозоркости после операции.
- Миопический кератомиелез. Операцию применяют при близорукости выше 6 дптр.
- Экстримлазерная коррекция. Ее, как правило, выделяют отдельно, хотя она напоминает кератотомию. Особенность этой операции использование лазера для испарения тканей роговицы вместо ножа. Используется для коррекции миопий до 6 дптр.
- Удаление прозрачного хрусталика. Операция связана с высоким риском осложнений, но ее можно применять при близорукости до 20 дптр. Также показаниями к ней является миопия с сопутствующими заболеваниями, которые затрудняют применение других методов.

Данная операция противопоказана следующим группам лиц:
- Беременные женщины;
- Страдающие сахарным диабетом;
- Больные с прогрессирующей миопией;
- Лица с тонкой роговицей;
- Пациенты с психическими заболеваниями;
- При сопутствующих воспалениях глаз.
Операция проводится под местным наркозом. В глаз пациента закапываются анестетик и антисептические капли. После этого хирург маркирует будущие места разрезов. Рассчитывается их толщина, исходя из степени миопии, возраста и состояния пациента. Она должна составлять не более 90% от объема роговицы. Производятся разрезы алмазным ножом на периферии. Их количество колеблется от 4 до 12. За счет внутриглазного давления роговица выбухает в местах разрезов и утончается.
Пациенты после операции могут столкнуться со следующими осложнениями:
- Боль. Она длится до 2 суток и хорошо поддается коррекции современными анальгезирующими препаратами в форме капель. Первые сутки на глазу находится повязка, что ослабляет неприятные ощущения.
- Послеоперационное воспаление. Для его предупреждения пациент также получает соответствующие лекарственные средства.
- Эндофтальмит. Это гнойное воспаление стекловидного тела. Оно может развиться через некоторое время после операции. При отсутствии своевременной терапии приводит к полной слепоте.
- Срастание роговицы и радужки. Между ними образуются спайки. В результате этого из передней камеры глаза не происходит отток жидкости, что приводит к росту внутриглазного давления и глаукоме.
- Высокий риск разрыва роговицы в будущем при травме. Это особенно опасно в пожилом возрасте и тонкой роговице.
- Образование грубых рубцов на роговице. При периферическом их местонахождении зрение может не страдать.
- Гиперметропический сдвиг. Это смещение показателя рефракции в сторону дальнозоркости. Его возникновению способствует возраст пациента более 40 лет и использование лезвий старого образца (металлических).

Операция проходит под местной анестезией, ретробульбарно (через глазное яблоко) вводят 10% лидокаин и 7% полиглюкин. Первое средство используется в качестве обезболивающего, а второе – кровезамещающего. На веки накладывается блефаростат (прибор для полного отгибания век), зрачок расширяется, производится измерение внутриглазного давления. После этого врач наносит на глаз разметку.
Из роговицы выкраивается округлый лоскут и отгибается (так называемый большой диск). После этого вырезается еще один небольшой участок ткани, большой диск возвращается на место согласно нанесенным ранее меткам. Он пришивается непрерывным швом. Еще раз определяется внутриглазное давление. В конъюнктиву производят инъекцию антибиотика. Таким образом, роговица уплощается. В своем стандартном проведении кератомилез имеет те же противопоказания и последствия, что и предыдущий метод.
Суть операции при этом не изменяется, однако используется лазер для испарения тканей вместо ножа или скальпеля. Объем удаленных структур рассчитывается математически при помощи компьютерных программ.
Лазер, направленный на роговицу, разрушает межмолекулярные связи, при этом не затрагивая других глазных структур – хрусталика, стекловидного тела, ретины. Этот метод является на данный момент наиболее прогрессивным, используемым. Он отличается высокой точностью и низким риском осложнений.
В течение первых суток после процедуры пациент сталкивается с такими симптомами, как:
- Боль;
- Слезотечение;
- Светобоязнь.
К прочим послеоперационным осложнениям относят:
- Незаживающую эрозию роговицы. Это заболевание требует аккуратного и вдумчивого подхода. Важно! Пускать его на самотек нельзя! Помочь в его лечении могут специальные коллагеновые покрытия и мягкие линзы. В некоторых случаях прибегают к повторному использованию лазера, “прижигая” края раны для ее лучшего затягивания. Также применяют мазь с депротеинизированным дериватом (безбелковым экстрактом) крови телят, которая ускоряет заживление.
- Помутнения роговицы. При лечении сначала устраняется причина осложнения – обычно это воспаление. После этого назначаются средства для рассасывания помутнения. Это могут быть протеолитические ферменты, антигистаминные препараты или йодид калия.
- Гиперкоррекцию. Как правило, это осложнение проходит самостоятельно в течение месяца. В противном случае некоторое время пациенту могут понадобиться очки. В самых крайних случаях возможно проведение повторной операции.
- Дистрофический или инфекционный кератит – воспаление роговицы глаза. В этом случае используются мази, усиливающие эпителизацию, образование новых тканей. При инфекционном характере заболевания возможно применение антибиотиков, противовирусных препаратов.
- Миопизацию – развитие вторичной близорукости. Такое явление наблюдается, как правило, после 40 лет. Врачи предупреждают пациентов, что возможности даже лазерной коррекции близорукости ограничены. Возможно, больному придется вернуться к очкам.
- Неправильный астигматизм. Он развивается в результате нарушения преломления света в пределах меридиана одного глаза. Это происходит вследствие рубцов и помутнений роговицы или хрусталика. Его коррекция осуществляется путем ношения очков или операционно.
- Синдром “сухого глаза”. Это неприятное ощущения рези и дискомфорта развивается в результате нарушения выработки слезной жидкости, что приводит к недостаточному увлажнению. Синдром легко снимается применением специальных капель, например, Дефислез или Систейн Баланс.
Удаление хрусталика не производят при:
- Маленьких размерах передней камеры или глазного яблока, недостаточных для проведения необходимых манипуляций;
- Воспалении в активной стадии;
- Отслойке сетчатки или ретинопатии.
Операция обычно проводится при противопоказаниях к лазерной коррекции зрения при близорукости и состоит из 2 этапов:
- Собственно разрушение и эвакуация хрусталика.
- Установка искусственной линзы.
Сама капсула хрусталика остается. В нее в свернутом виде при помощи трубки помещается искусственная линза. Она расправляется и занимает весь свободный объем. Врач может поправить ее руками. Сам прокол не требует зашивания. Глаз промывается, на него помещается повязка, которую можно будет снять через 7-14 дней после операции.
После протезирования хрусталика пациенту придется соблюдать определенные рекомендации:
- Не наклоняться в первые дни после вмешательства;
- Стараться спать на спине или на стороне, противоположной прооперированному глазу;
- Не посещать бани и сауны около месяца;
- Отказаться от физических перегрузок и поднятия тяжестей до полного восстановления глаза.
Среди лиц, прошедших через операционную коррекцию близорукости, большинство оставляет положительные отзывы о произведенном вмешательстве. Пациенты с восторгом пишут о том, как улучшилась их жизнь после отказа от очков и контактных линз.
У некоторых случаются осложнения или восстановительный период проходит не совсем гладко, но все же они не склонны винить в этом врачей. Из минусов отмечают, главным образом, длительную реабилитацию и сильные болезненные ощущения в первый месяц после коррекции. Также довольно часто возникает отек, нечеткость изображения, ощущение дискомфорта, соринки в глазу. Неполное исправление близорукости тоже встречается, но и в этом случае пациенты, как правило, не раскаиваются в проведенной операции.
Самой популярной является лазерная коррекция. В этом случае пациенты предпочитают обращаться в частные клиники, к проверенным специалистам. Многие готовы переплатить, но получить гарантированный результат. К сожалению, даже лучшие клиники и офтальмологи не могут дать 100% уверенности в положительном исходе операции. Никто не застрахован от случайности, и к этому необходимо также быть готовым.

Радиальная кератотомия в Москве стоит от 10 000 до 35 000 рублей. Миопический кератомилез классическим способом проводится сегодня довольно редко, стоимость подобной операции нужно узнавать индивидуально в крупных медицинских учреждениях. Гораздо популярнее лазерная коррекция. Цена в данном случае будет варьироваться в зависимости от категории сложности операции и разновидности методики. В среднем за один глаз она колеблется от 30 000 до 50 000 рублей.
Протезирование хрусталика стоит значительно дороже – от 45 000 до 100 000 рублей. При проведении операции бесплатно пациент может самостоятельно купить импортную искусственную линзу. Ее стоимость составляет 10 000 – 20 000 рублей.
Несмотря на отсутствие бесплатных услуг в сфере коррекции зрения при близорукости такие операции становятся все более популярными. Причина – в росте качества жизни, уверенности пациента в себе при отказе от очков и контактных линз.
источник
Близорукость, астигматизм, дальнозоркость — эти серьезные патологии значительно снижают качество жизни людей с подобными проблемами. Избавиться от них — мечта многих, тем более что лазерные операции становятся все более эффективными. Всем ли подходит лазерная коррекция? С какой близорукостью ее можно делать, а с какой нет?
С развитием технологий контактной коррекции все больше людей исправляют близорукость и другие нарушения зрения линзами.
Это удобно, просто и комфортно, но все же имеются и существенные недостатки. Зрение без линз остается слабым, также при ношении контактных офтальмологических изделий присутствует ряд неприятных симптомов, особенно сильно они ощущаются людьми с чувствительными глазами.
Лазерная коррекция зрения (а это именно коррекция, а не лечение) позволяет на долгие годы забыть о нарушениях рефракции. Эффект после оперативного вмешательства длительный, а из немногочисленных осложнений преобладает только синдром «сухого глаза», который и так присутствует у многих людей с близорукостью. Поэтому операция является самым эффективным способом избавления от миопии, гиперметропии и позволяет вернуть нормальную остроту зрения. Только вот всем ли она подходит?
Люди, страдающие даже небольшой близорукостью с самого детства, знают, насколько плохое зрение мешает в повседневной жизни.
Без очков или контактных линз невозможно найти необходимую вещь, лекарство, особенно, если степень близорукости высокая. Такие люди больше всего заинтересованы в коррекции лазерной, но именно в этой группе пациентов большой процент тех, у кого есть противопоказания. Это происходит потому, что высокая степень миопии зачастую сопровождается другими патологиями в виде тонкой роговицы, кератоконуса, дистрофии сетчатки. С какой близорукостью можно рассчитывать на лазерную коррекцию, кому показана такая операция?
Показания к лазерной коррекции зрения:
- дальнозоркость до +6D, астигматизм до ±3D;
- близорукость до минус 13-15 диоптрий;
- анизометропия — разная острота зрения левого и правого глаза;
- непереносимость очковой коррекции, выраженная астенопия при ношении очков;
- чувствительность глаз, невозможность носить контактные линзы;
- невозможность выполнения профессиональных обязанностей (служба в армии, работа спасателем и т.д.).
Перед операцией пациенту необходимо пройти полное офтальмологическое обследование. Это поможет полностью исключить наличие скрытых патологий, препятствующих проведению оперативного вмешательства.
Противопоказания к операции условно делятся на временные, которые можно устранить, вылечить и т.д., и абсолютные — при таких противопоказаниях проводить лазерную коррекцию или невозможно, или не имеет смысла, так как эффективность вмешательства будет невысокой.
Лазерная коррекция — противопоказания:
- дистрофия сетчатки — у людей со средней и высокой степенью близорукости зачастую отмечаются изменения сетчатки, некоторые дегенерации можно устранить путем процедуры лазерной коагуляции;
- высокая степень близорукости — к сожалению, если близорукость выше -15, то операция лазерной коррекции будет малоэффективной, человеку все равно придется носить очки;
- офтальмологические патологии такие, как катаракта, глаукома, нистагм, кератоконус;
- системные и хронические заболевания;
- беременность и период лактации — это временное противопоказание, через полгода после прекращения лактации, операция возможна;
- тонкая роговица, не позволяющая выполнить коррекцию.
Офтальмологи рекомендуют делать операцию после 18-20 лет, даже если близорукость небольшая, так как глазное яблоко человека еще продолжает формироваться. Также для того, чтобы проведение лазерной коррекции зрения было возможным, зрение должно быть стабильным, то есть близорукость не должна прогрессировать в течение пары лет.
Во время лазерной коррекции зрения создается новый профиль роговицы, которая будет обладать другими оптическими свойствами. Параметры профиля и глубина воздействия на роговицу рассчитываются заранее, а процесс оперативного вмешательства контролируется компьютерной программой, поэтому ошибки исключены. Новые лазерные методики предполагают использование фемтосекундного лазера и эксимерного. Первый вид лазера необходим для создания лоскута округлой формы, а второй непосредственно воздействует на более глубокие слои роговицы, испаряя клетки, в результате чего создается поверхность с заданными оптическими характеристиками. После этого лоскут возвращается на место без наложения швов.
Острота зрения после проведения операции зависит от исходных данных. Многие пациенты после нее видят даже больше, чем на 100%, но обычно острота зрения после операции равна той, что была у пациента в очках или контактных линзах. Поэтому качество зрения не зависит от метода проведения операции. Методика оперативного вмешательства рекомендуется профильными специалистами с учетом особенностей имеющихся у пациента патологий зрения.
Лазерная коррекция — основные методики:
- SMILE — самый современный и максимально щадящий метод лазерной коррекции зрения, не предполагающий формирование лоскута, так как лазер действует внутри роговицы, меняя ее кривизну, не повреждая поверхность.
- LASIK — классическая лоскутная операция, при который новый профиль роговицы делают лазером на глубине 120 микрон, зрение восстанавливается на следующий день.
- FemtoLASIK — используется два вида лазера, лоскут формируется фемтолазером, а новый профиль роговицы эксимерным, цель такого метода лазерной коррекции зрения в том, чтобы избежать воздействия на верхние слои роговицы, где располагается множество нервных окончаний.
- ФРК — данная методика используется с 1985 года, сейчас применяется исключительно по показаниям, например, когда другие виды операций невозможны;
- LASEK — этот метод лазерной коррекции зрения является модификацией ФРК, эффективен при средней степени близорукости, лазер воздействует на поверхностные слои роговицы, после операции нужно носить защитную линзу.
Стоит заметить, что не все клиники располагают необходимым оборудованием и квалифицированным персоналом для проведения операций по новым, прогрессивным методикам, таким, как SMILE, FemtoLASIK. Пока в отечественных клиниках больше делают лазерную коррекцию зрения по методике LASIK.
Количество осложнений после оперативного вмешательства невелико, но они все же есть. Зачастую появившиеся осложнения стали возможны из-за неполной диагностики, в ходе которой специалисты пропустили определенную патологию. Наименьший процент осложнений сейчас у новой методики SMILE — около 1%. На метод LASIK приходится до 6% осложнений, а на FemtoLASIK около 2%.
Какие осложнения могут быть после лазерной коррекции зрения:
- Синдром «сухого глаза» — некоторое время люди, решившиеся на операцию, могут испытывать неприятную симптоматику в виде сухости и жжения глаз, через пару месяцев такие симптомы проходят.
- Кератоконус — дистрофическое изменение роговицы, она деформируется и приобретает вид конуса, осложнение обычно связано с нарушением техники оперативного вмешательства (лоскут слишком толстый) или с не диагностированной до вмешательства патологией.
- Отслойка лоскута — такое осложнение обычно связано с травмами глаза, сильной нагрузкой, например, во время занятий контактными видами спорта, в случае с методикой SMILE лоскута нет вообще, поэтому и риски отслоения отсутствуют.
- Гало-эффекты — человек ощущает дискомфорт от источников света, так как видит ореолы вокруг них, это связано с особенностями роговицы, если она плоская в центре, или с ошибками специалистов при расчетах величины зоны коррекции.
Небольшие осложнения после операции редки и могут быть исправлены повторной коррекцией. Эффективность лазерной коррекции зрения высокая, операция позволяет вновь обрести мобильность и свободу от очков и контактных линз. Поэтому не нужно бояться делать лазерную коррекцию, так как плюсов, несомненно, больше, чем минусов.
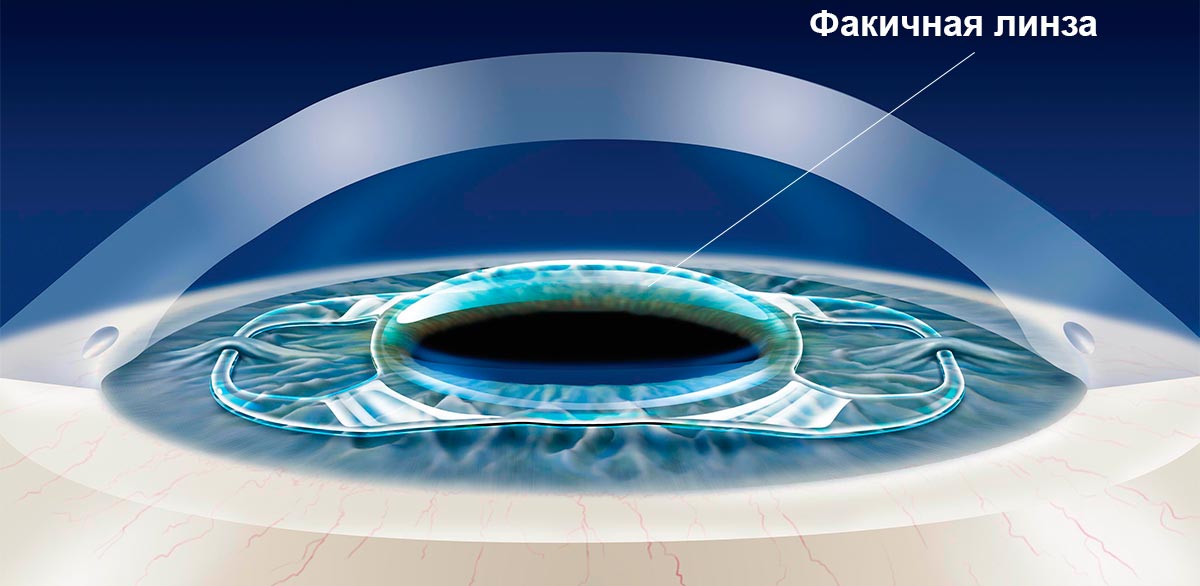
Одним из самых эффективных способов решения проблемы такого нарушения зрения, как миопия высокой степени, является имплантация факичных линз. Этот метод применяется при близорукости до минус 20 диоптрий. Если лазерную операцию проводить нецелесообразно, пациенту делают имплантацию искусственного хрусталика с необходимыми параметрами оптической силы. Преимущество методики в том, что она позволяет решить многие офтальмологические проблемы: избавить от катаракты, скорректировать астигматизм, близорукость, дальнозоркость, пресбиопию.
Производители интраокулярных линз предлагают широкий выбор искусственных хрусталиков, которые можно имплантировать через микроразрез, поэтому наложение швов не потребуется. Уже через несколько дней после того, как пациенту сделают коррекцию зрения, когда его мозг и глаза адаптируются к новым условиям, человек сможет с комфортом проводить время за чтением, просмотром передач, не пользуясь очками или контактными линзами.
источник

Лазерная операция на глаза для лечения диагноза близорукость начала использоваться еще в прошлом веке, однако технологии позволяют создавать улучшенные методы воздействия на сетчатку и хрусталик глаза пациента. По статистическим данным офтальмологических клиник и больниц в России, менее чем у 1% людей встречаются послеоперационные осложнения, причиной которых становятся нарушения рекомендованного режима после исправления зрения.

Современные технологии микрохирургии глаза позволяют исправлять близорукость даже при наличии ухудшения зрения более чем на 20 диоптрий и при наличии такого диагноза, как миопическая анизометропия разной степени. В этом случае используется технология полного удаления прозрачного хрусталика глаза. Перед проведением операции может быть назначена периферическая профилактическая лазерная коагуляция сетчатки по усмотрению лечащего врача.
Офтальмологические клиники используют только апробированные методики и высокоточное оборудование ведущих мировых производителей, чтобы исправить близорукость без травмирования глаза и негативных последствий.
Сколько стоит операция по разным лазерным методикам коррекции зрения:
- Несколько лет назад появилась совершенная методика Femto LASIK 3D, при которой используют специальный фемтосекундный лазер от производителя из Швейцарии. На всех этапах операции применяют исключительно лазерные технологии — безножевая методика. Стоимость операции на один глаз доходит до 50 000 рублей.
- Операция на близорукость чаще всего выполняется при помощи классического метода ЛАСИК. Для хирургических манипуляций используют специальный прибор микрокератом, который формирует поверхностный слой роговой оболочки. Далее происходит более глубокое воздействие на сетчатку глаза при помощи лазера. Стоимость процедуры на один глаз начинается от 15 000 рублей.
- Исправление разной степени близорукости может проводиться еще по одной методике, которая является усовершенствованием метода ЛАСИК — РЭИК или рефракционная корригирующая кератоэктомия. Она позволяет добиться более точной коррекции зрения за счет применения дополнительного волнового фронта и использования оригинальной технологии укладывания лоскута. Стоимость проведения операции на один глаз — от 20 000 рублей.

- безболезненность, перед началом операции каждому пациенту в глаза закапывают специальные капли с эффектом анестезии, которая длится более двух часов. После прекращения действия препарата некоторые пациенты могут ощущать дискомфорт в глазе, например, мутность, пощипывания или покалывания;
- быстрота операции, процедура воздействия лазером на каждый глаз не занимает более 10 минут;
- безопасность, которая определяется использованием современного и высокотехнологичного оборудования;
- избавиться от близорукости получится без швов и крови, поскольку во время операции не используется скальпель и не делаются надрезы роговицы, как это было в 80-х годах на базе института Микрохирургии глаза в Москве;
- довольно быстрое восстановление и период реабилитации, уже в первые часы после операции человек чувствует значительное повышение остроты зрения.
Операция при близорукости позволяет навсегда избавиться от необходимости носить очки или использовать контактные линзы. Чтобы добиться максимального результата, пациентам, которым противопоказана лазерная коррекция, могут быть предложены другие методики по усовершенствованию зрения, например, имплантация линз внутрь глаза или замена хрусталика.

Современные технологии позволяют в один день восстановить зрение при близорукости без необходимости госпитализации. В день проведения операции человек сможет вернуться домой, а на следующий день выйти на работу. Нельзя забывать о том, что обязательными являются контрольные проверки зрения, назначаемые лечащим врачом. Чаще всего они проводятся на 3, 7 и 14 день после проведения операции. Спустя 1 и 3 месяца после коррекции необходимо показаться в клинику на контрольную диагностику зрения и сетчатки глаза.
«Коррекция любой степени близорукости не заканчивается только первым операционным днем. Врачи дают своим пациентам рекомендации и устанавливают целый ряд ограничений, которые необходимо соблюдать для сохранения результата. Все предосторожности сводятся к тому, чтобы ограничить и уберечь прооперированные глаза от внешних агрессивных воздействий».
Настоятельные рекомендации врачей во время реабилитационного периода:
- В течение первых трех дней после процедуры избегать попадания в глаза воды — не умываться и не мыть голову. Вода из-под крана и грязные руки провоцируют развитие воспалений в ране глазного яблока.
- В первые недели нельзя допускать попадание в глаза воды из каких-либо открытых источников, например, моря или бассейна. Соль и хлорка являются агрессивными веществами. Кроме этого, в первый месяц нельзя посещать сауну и бани из-за высоких перепадов температур.
- Если пациент делает операцию в летний период или собирается на море, то его обязанностью становится особая забота о глазах. Во время пребывания на улице всегда использовать солнцезащитные очки, которые уберегут сетчатку от прямого воздействия яркого ультрафиолета. На пляже будет опасна не только грязная морская или речная вода, но и песок, мелкие частицы которого могут попасть на глазное яблоко.
- До момента полного восстановления глаза и зрения полностью необходимо ограничить чрезмерные физические нагрузки. Это касается посещения тренажерных залов, танцевальных занятий и спортивных секций с контактными видами спорта, а также утренних пробежек и занятий пилатесом, йогой. В каждом конкретном случае врач вправе самостоятельно устанавливать продолжительность режима ограничения физических нагрузок.
Для женщин существуют индивидуальные ограничения во время реабилитационного периода. Особым предписанием является отказ от использования декоративной косметики в первую неделю после процедуры. Тушь, тени, средства для снятия макияжа подвергают глаза механическому и физическому воздействию, которое недопустимо для оперированного глаза.
Женщинам не рекомендуется беременеть в течение 6-12 месяцев, поскольку гормональный фон и процесс родов может негативно сказаться на состоянии зрения.
Благодаря разнообразию лазерных методик по усовершенствованию зрения, человек может навсегда избавиться от близорукости и получить отличное зрение, свободу от очков и контактных линз, отсутствие ограничений в повседневной жизни и гарантированный стабильный результат.
источник