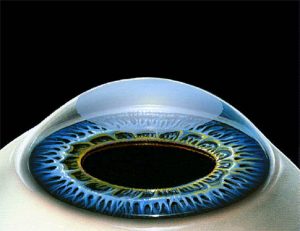
В течение практически полувека медицинские технологии в области офтальмологии активно развивались. Это привело к появлению методики лазерной коррекции зрения ФРК.
Коррекция зрения с помощью лазера является хирургической операцией, которая ставит своей целью ликвидировать аномалии рефракции, то есть миопию, гиперметропию и астигматизм.
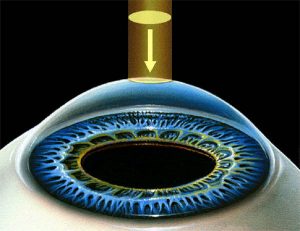
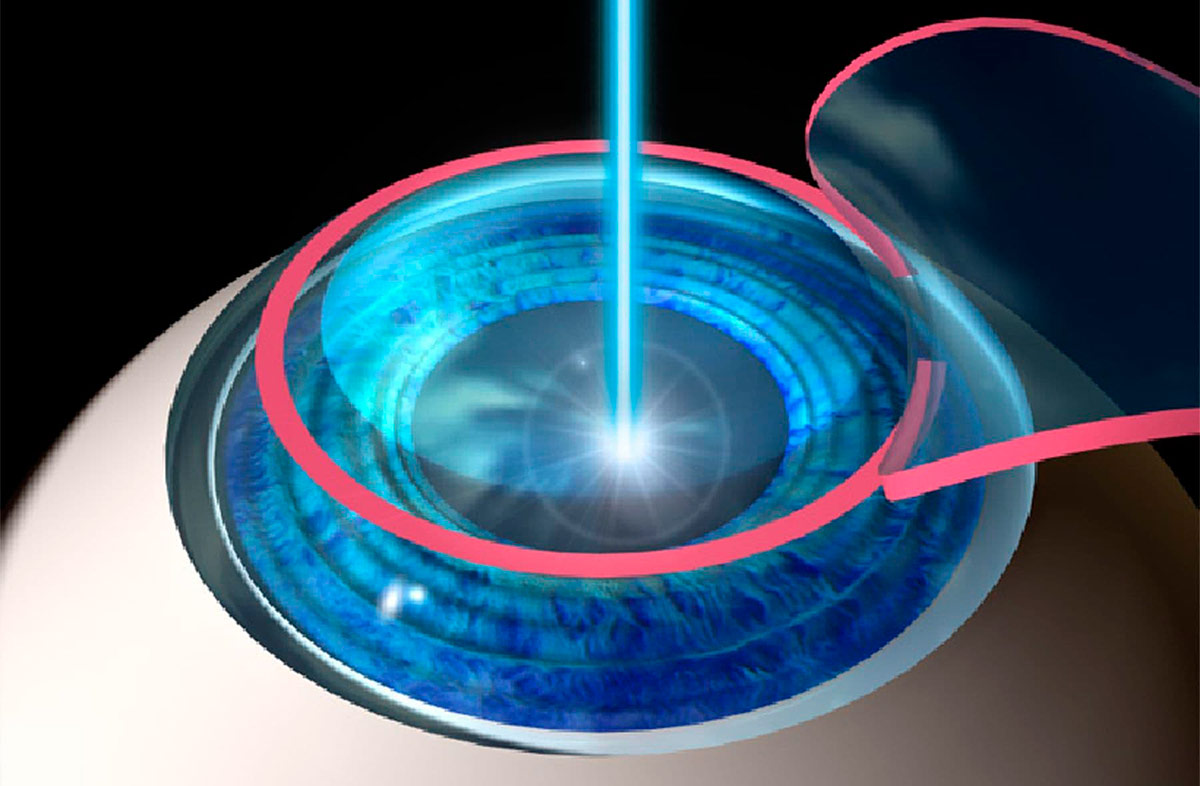
Аббревиатура ФРК расшифровывается как фоторефракционная кератэктомия, с английского PRK — Photorefractive keratectomy. Эта методика основана на действии фотохимической абляции. Иными словами, с помощью эксимерного лазера происходит испарение части роговицы, что меняет ее силу преломления, и луч света меняет свою фокусировку на поверхность сетчатки, как и должно быть при нормальном зрении.
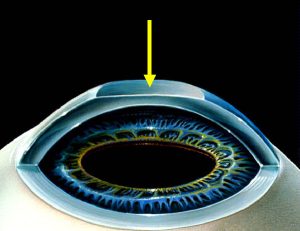
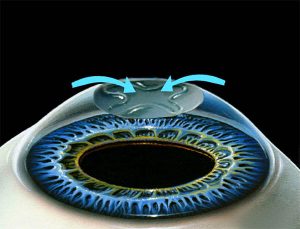
Фоторефракционная кератэктомия предусматривает удаление эпителия для облегчения доступа к строме. С помощью эксимерного лазера испаряется часть боуменовой мембраны и верхняя часть стромы. Спустя некоторое время происходит регенерация эпителиального слоя. Однако бесклеточный слой коллагена между стромой и эпителием, представляющий собой боуменову мембрану, не восстанавливается. Играет ли это большую роль для зрения не известно, поскольку функция мембраны на настоящий момент не ясна. Тем не менее некоторые офтальмологи придерживаются мнения, что ее удаление при высокой степени миопии, гиперметропии или астигматизма ведет к развитию осложнений в период послеоперационной реабилитации.
Фоторефракционная кератэктомия показана для коррекции зрения при следующих нарушениях рефракции:
- Астигматизм от -0.5 до -3.0 диоптрий;
- Миопия или близорукость, от -1.0 до -6.0 диоптрий;
- Гиперметропия или дальнозоркость, до +3.0 диоптрий.
При выборе методики ФРК следует учесть, что она наиболее эффективна при миопии. Однако в случае с астигматизмом и гиперметропией успех операции снижается из-за возможного регресса и помутнения роговицы.
Несмотря на очевидные преимущества лазерной коррекции зрения методика PRK имеет ряд противопоказаний, при которых операция не эффективна или может иметь неблагоприятные последствия для здоровья пациента:
- Отслойка сетчатки или предшествующее ей состояние;
- Хронический уевит в анамнезе;
- Глаукома;
- Опухолевое поражение зрительного аппарата;
- Сниженная чувствительность роговицы;
- Синдром «сухих глаз»;
- Ретинопатия при сахарном диабете;
- Эктопия, или смещение зрачка;
- Выраженные аллергические реакции в анамнезе;
- Заболевания аутоиммунной природы, коллагенозы;
- Соматическая патология в декомпенсированной стадии;
- Тяжелые заболевания психоэмоциональной сферы.
Нецелесообразно проводить операцию ФРК при катаракте глаза вследствие того, что после удаления хрусталика коррекция зрения более эффективна с помощью искусственного хрусталика.
Коррекция зрения с помощью фоторефракционной кератэктомии состоит из 2-х этапов. Первым делом удаляют эпителий роговицы и часть мембраны Боумена, чтобы открыть доступ к строме. Второй этап заключается в проведении фотохимической абляции стромы, при котором испаряется поверхность стромы.
Воздействие на эпителий может проводиться по несколько измененной технологии, в зависимости от которой различают несколько разновидностей фоторефракционной кератэктомии: Транс-ФРК, М-ФРК, Ласик, Эпи-Ласик и модификация MAGEK c использованием митомицина-С.
Разнообразие видов ФРК объясняется стремлением получить наиболее оптимальный метод коррекции зрения. Он позволит уменьшить период восстановления, снизить риск осложнений и регресса.
После коррекции зрения с помощью лазера офтальмолог осматривает глаза с помощью специального прибора, который называется офтальмоскоп. Из-за того, что при операции произошло повреждение эпителия роговицы и боуменовой мембраны, могут беспокоить дискомфортные ощущения. Поэтому с целью уменьшить их проявления используют мягкие контактные линзы.
Такие симптомы, как резь и боль в глазах, слезотечение и светобоязнь, наблюдаются от трех до пяти дней. За это время происходит полное восстановление роговичного слоя. Для уменьшения побочных эффектов в послеоперационный период нужно меньше находиться на солнце и использовать солнцезащитные очки, которые уменьшают риск помутнения роговицы.
Восстановление зрения в полном объеме после проведения ФРК занимает по времени примерно один месяц. На протяжении этого периода должен осуществляться контроль за состоянием пациента со стороны врача. Также необходимо использование глазных капель для достижения лучшего результата от ФРК.
источник
Материал подготовлен под руководством
Один из первых методов коррекции зрения, получивший широкое распространение благодаря высокой точности и безопасности. Операция проходит на поверхности роговицы без формирования роговичного лоскута. После окончания реабилитационного периода снимаются ограничения на занятия активными видами спорта, такими как хоккей, бокс и т.п.. При маленьких степенях близорукости, дальнозоркости не остается следов лазерного воздействия, что является преимуществом в таких профессиях, в которых не приветствуется операция на глазах, например, военного летчика.
ФРК (PRK, фоторефрактивная кератэктомия) – первый метод лазерной коррекции зрения, который стал применяться с 1986 года и получил широкое распространение в России и за рубежом. Лазерная коррекция методом ФРК – это поверхностное воздействие на роговицу, выполняемое без формирования лоскута и не затрагивающее ткани роговицы глубже 100-200 мкм. До изобретения методики ЛАСИК метод ФРК был единственным вариантом эксимерлазерной коррекции зрения.
За счет высокой точности и безопасности операция ФРК получила широкое распространение и позволяла получить высокую остроту зрения у Пациентов после коррекции. Метод ФРК корректирует:
Основным отличием лазерной коррекции зрения методом ФРК от методики ЛАСИК является отсутствие этапа формирования роговичного лоскута. Остальные этапы операции ФРК аналогичны ЛАСИК.
В комбинации с методикой ФРК можно проводить индивидуальные высокотехнологичные схемы лазерной коррекции ФРК и персонализированная ФРК (в особых случаях, например, после травм).
На поверхность роговицы капают анестезирующие капли
Зрение центруется с помощью светящейся точки
Удаляется верхний слой эпителия роговицы
Происходит абляция (выпаривание) роговичной стромы эксимерным лазером
Надевается контактная линза на роговицу глаза
- После местного капельного обезболивания эпителий (поверхностный слой роговицы толщиной около 60 мкм) удаляется механически или с помощью лазера
- Выполняется испарение тканей роговицы лазером (в пределах 5-15% от исходной толщины ткани) на определенную глубину по выбранной программе операции (возможен Супер или Персонализированный профиль Супер ФРК в особых случаях, например, после травм), в зависимости от степени и особенностей нарушений рефракции (остроты зрения)
- На глаз накладывается мягкая контактная линза (МКЛ) для уменьшения явлений роговичного синдрома (слезотечения, рези, светобоязни, болезненности)
- Оперируется два глаза в один операционный день
- МКЛ (мягкая контактная линза) не снимаются в течение 3-5 дней до полной эпителизации (заживления роговицы), после лазерной коррекции зрения закапывание капель происходит по определенной схеме в течение 1 месяца. Схему закапывания Вам даст ваш лечащий врач перед операцией.
Как любой метод лечения, технология Супер ФРК имеет свои преимущества и недостатки.
Преимуществом лазерной коррекции зрения по методике ФРК является отсутствие этапа формирования лоскута роговицы. Верхний тонкий слой роговицы – эпителий удаляется механическим, химическим или лазерным методом.
Кроме того, такой метод коррекции, как ФРК, может применяться при тонкой роговице, а иногда и при начальных стадиях кератоконуса в сочетании с дополнительным методом лечения – кросслинкингом коллагена.
Почему же этот замечательный метод лазерной коррекции зрения используется современными офтальмохирургами не так уж часто?
- ФРК может применяться для коррекции слабых и средних степеней нарушений рефракции (остроты зрения)
- Создает более длительный дискомфорт Пациентам (в течение трех дней) в послеоперационном периоде в виде слезотечения, резей и светобоязни.
- Требует закапывания капель до 30 дней
- Противопоказан Пациентам с псориазом, нейродермитом и живущим в жарком климате.
- Может иногда вызывать помутнение роговицы.
Именно поэтому популярность ФРК значительно снизилась после разработки и освоения методики лазерной коррекции ЛАСИК в конце 1990 годов, поскольку ЛАСИК дает более быстрое восстановление зрительных функций и обладает меньшим послеоперационным дискомфортом.
Однако в Глазной клинике доктора Беликовой метод Супер ФРК не забыт. Лазерная коррекция по методике ФРК применяется в клинике по индивидуальным показаниям.
источник
Фоторефракционная кератэктомия (ФРК) — методика коррекции зрения, в которой применяется эксимерный лазер. Подобная операция позволяет воздействовать на поверхностные слои роговичной ткани без влияния на внутренние структуры глаза. Благодаря высокой точности данная методика дает эффективный результат без неприятных последствий с одним из самых коротких периодов восстановления.
Показания к коррекции зрения методом ФРК
Близорукость: от -1.0 до -6.0 D.
Астигматизм: от -0.5 до -3.0 D.
Фоторефракционная кератэктомия осуществляется только на внешних слоях роговицы, не изменяя внутреннюю структуру глаза. При помощи лазера моделируется форма поверхности роговицы, что обеспечивает точный результат без надрезов. Однако при воздействии аппарата внешний слой глаза повреждается, и пациент испытывает некоторый дискомфорт. Поэтому при послеоперационном восстановлении рекомендуются специальные защитные линзы, снижающие неприятные ощущения и ускоряющие процесс заживления.
Подобная методика применяется в случаях, когда восстановление зрения другими способами (ReLEx SMILE или Femto-LASIK) не представляется возможным по медицинским показателям или из-за анатомических особенностей глаз пациентов. В большинстве случаев подобная процедура проводится на глазах с тонкой роговицей и незначительной аметропией.
Этапы проведения операции
Перед лазерной коррекцией ФРК врач закапывает в глаз пациента анестетик.
Когда обезболивающее подействует, в веко вставляют расширитель, который предотвращает моргание.
Пациент должен смотреть прямо на светящуюся точку, находящуюся на приборе. Это требуется для тщательной центровки глаза, при необходимости он может быть зафиксирован вакуумным кольцом.
Наружный слой роговицы в месте, где будет производиться лазерное воздействие, удаляется.
Эксимерный излучатель формирует поверхность роговицы. Процесс контролируется специалистом.
После процедуры врач вставляет в глаза пациента специальные терапевтические линзы, которые будут оберегать его от внешнего влияния в течение 3—5 дней.
Наложение швов не требуется — эпителий прирастает самостоятельно. Внимание: в первые несколько дней категорически не рекомендуем тереть глаза для исключения риска повреждений роговицы и занесения инфекций.
Коррекция зрения методом ФРК проводится амбулаторно — одним днем. После окончания процедуры пациент покидает клинику и возвращается только для послеоперационной проверки и снятия защитных линз. Восстановительный период занимает 4—5 дней. В это время стоит воздержаться от физических нагрузок, походов в сауну и баню; меньше напрягать глаза. Через 2—3 недели можно возвращаться к занятиям спортом (кроме плавания и других видов, где есть возможность инфицирования). Полностью зрительные функции восстанавливаются через несколько недель после хирургического вмешательства.
Контрольные осмотры проводятся через день, 3—4 дня, 2 недели и 1—3 месяца после процедуры восстановления зрения. При возникновении вопросов и дискомфорте вы можете обращаться к нам и в другое время.
Цена на операцию по восстановлению зрения методом фоторефракционной кератэктомии составляет 60 000 рублей на один глаз. В стоимость уже включены послеоперационные консультации.
Хирургическое вмешательство будет осуществляться только после предварительной консультации и осмотра.
Мы работаем с понедельника по субботу, с 10:00 до 19:00. Чтобы записаться на прием и получить профессиональную консультацию по вопросам, касающимся коррекции зрения методом ФРК, позвоните по номеру +7 (495) 118-62-21 в Москве.
Фоторефракционная кератэктомия – это первая операция на глаза, которая начала проводиться с применением эксимерного лазера.
В истории медицины такой техникой восстановления зрения сначала воспользовались немецкие врачи Тео Зейлер и Воллензак, а затем и американский хирург Маргуерит Макдональд, в 1985 году.
До этого в медицине широко применялась радиальная кератэктомия, ее основателем по праву считается профессор Святослав Федоров. Применяя этот метод, хирурги скальпелем изменяли кривизну роговицы, нанося на ее поверхность насечки в нужных местах.
При ФРК принцип коррекции зрительных отклонений тот же, но эффект коррекции зрения достигается бесконтактным путем.
Методику ФРК применяют для коррекции:
- близорукости (от -1 до – 6 диоптрий);
- астигматизма (от 0,5 до 3 диоптрий);
- дальнозоркости до +3 диоптрий.

2. Установка векорасширителя.
3. Фиксация взгляда путем сосредоточивания на определенном светящемся объекте или использование вакуумного кольца (по показаниям).
4. Механическое удаление с глаза (с зоны планируемого оперативного вмешательства) тонкого эпителиального слоя.
5. Изменение конфигурации роговицы лазерным лучом.
6. Промывание глаза асептическим раствором.
7. Установка искусственной защитной линзы.
Риск побочных явлений от ФРК значительно меньше, чем при вмешательстве посредством скальпеля. Однако, поверхностный эпителий и боуменова мембрана при фоторефракционном методе повреждаются, поэтому некоторое время необходимо ношение фиксирующих линз, а пациенты испытывают дискомфорт и болезненные ощущения в течение первых 2-3 суток после операции.
Несомненным плюсом такого вмешательства является восстановление зрительных функций.

Это позволяет восстановить поверхностные слои глаза после операции в считанные дни и уменьшить болезненные ощущения у пациентов. Кроме этого, сохраняется прочность роговицы и ее естественное клеточное строение.
Все методы коррекции зрения с использованием лазерных технологий основаны на принципе возвращения роговице глаза оптимальных оптических свойств, однако между ними есть определенные различия:
1. Лазерная коррекция зрения методом ФРК — способ изменения поверхностного слоя роговицы.
2. Лазерный интрастромальный кератомилез (LASIK) — техника коррекции преломляющей способности глаз, которая осуществляется поэтапно:
- через разрез на поверхности роговицы;
- через приподнимание ее и обеспечение доступа к ее глубоким слоям;
- через лазерное воздействие на внутреннюю структуру роговичного слоя;
- через возвращение роговицы на место.
Этот метод придуман с целью уменьшить эрозивные изменения эпителия после ФРК, так как LASIK сохраняет практически все эпителиальные клетки и боуменову мембрану. Таким образом, эта операция снижает выраженность острых болевых ощущений у пациентов (они проходят в течение часа после хирургического вмешательства).
Особых ограничений после лазерной коррекции зрения нет.
Пациентам рекомендуется избегать травм и переохлаждений, физических перегрузок, запыленных или задымленных пространств, 5-7 дней не принимать душ, не пользоваться спреями и косметикой.
Все это необходимо для того, что бы избежать раздражения слизистых оболочек глаз или инфицирования ее чувствительной, после операции, поверхности.
Восстановление зрения после ФРК будет проходить постепенно:
- в первое время (в течение 1-4 суток) пациентов могут беспокоить умеренные боли, жжение, светобоязнь и зуд глаз;
- на четвертый день офтальмолог снимает защитную линзу и, обычно, все неприятные ощущения в глазах к этому времени проходят;
- в течение месяца и более (до года) острота зрения становится выше (60-100%).
Как профилактические меры доктора могут рекомендовать своим пациентам в период реабилитации:
- дозирование зрительных нагрузок;
- ношение солнцезащитных очков;
- выполнение гимнастики для укрепления аккомодационных мышц.
Доктор рассказал мне о мерах предосторожности и о том, какие лекарства капать в глаза. Через четыре дня сняли защитную линзу и проверили зрение, ненамного улучшилось. Боли беспокоили меня больше ночью, а днем глаза ощутимо слезились.
Эффект от операции почувствовала спустя два месяца, отлично вижу вдаль и мелкий шрифт в планшете и телефоне.
И тут неожиданно коллега подняла вопрос: “Почему я не делаю лазерную коррекцию?”. Я задумалась и решилась. Прошла обследование и мне назначили LASIK, но прямо на операционном столе обнаружилось, что у меня слишком тонкая роговица и сделали ФРК.
Потом капала три вида каких-то препаратов, было слезотечение, ощущение “песка в глазах”. Зрение восстановилось на 65 %, хотелось бы до единицы, но врач объясняет, что у меня какие-то особенности в строении глаз не позволяют. Но в целом — я не жалею.
Во время операции ничего не почувствовал, сложности начались потом. Дискомфорт в глазах сохранялся около месяца, раздражал яркий свет, не мог смотреть на снег, неоновые рекламы ночью.
Постепенно все прошло, зрение восстановилось полностью, вернулся к тренировкам, все отлично!
источник
Моя очередь делиться опытом о коррекции зрения. Пишу для тех, кто тоже хочет изменить свою жизнь, но сомневается или боится. Расскажу о нечастом методе ФРК — про более распространённый LASIK уже была масса историй. Чтобы развеять страхи, расскажу как все проходило поэтапно. Очень много текста! Если останутся вопросы — прошу в комментарии)
Прежде всего, хочется сказать, что хорошее зрение всегда было моей мечтой. Падать оно начало ещё в начальных классах, сначала незаметно, потом активнее. Где-то к 15 годам уже было -6 (без линз или очков жить нереально неудобно). Сейчас мне 22. Операцию сделали в декабре 2015.
Попала на неё практически случайно. Как только появилась нужная сумма денег, позвонила окулисту, лечившему меня в детстве, проконсультироваться, стоит ли делать. Она меня записала, не сказав куда и зачем. В назначенный день пришла на консультацию, совершенно не подготовившись. Оказалось, сразу обследование. Была одна проблема — я до этого ходила в линзах, поэтому дать мне точное заключение не смогли, лишь померили толщину роговицы, сказали, что «вроде должно хватить». Обязали ходить неделю в очках, а не в линзах (чтобы н натирало роговицу).
Ровно через неделю следующий приём. На этот раз полное обследование. Все как везде, кроме одного аппарата. Он, как я поняла, измеряет разницу в толщине роговицы по всему глазу, делает снимок. Вот на этом этапе появились отличия от того, что здесь обычно пишут 🙂 Доктор показал мне мой глаз на экране, где разными цветами обозначена разная толщина, похоже на изображение с тепловизора. Проблема заключалась в риске возникновения кератоконуса (своеобразной грыжи) — чуть ниже зрачка роговица была тоньше, чем везде. В связи с этим, необходимо было делать коррекцию методом ФРК. Главное отличие от LASIK в том, что не снимается лоскут, и потом выпаривается необходимый слой, а это выпаривание происходит сразу. После операции одевается защитная линза, пока не зарастёт образовавшаяся ранка. Естественно, заживает это все дольше и болезненнее. Врач сразу объяснил, что если будем делать LASIK, рисков осложнений больше, при ФРК они сведутся к минимуму, такая операция показана даже при ранних стадиях кератоконуса, так как нарастающая ткань плотнее родной роговицы. Предупредил, что нужный мне метод используется редко — около 10% случаев из-за долгого восстановления. Но делается все тем же лазером. Кроме перечисленного, у меня была довольно тонкая роговица, так что снятие лоскута не позволило бы сделать 100% зрения, так как остался бы слишком тонкий слой. Выбор был для меня очевиден.
Предложили делать сегодня же (во вторник), чего я совершенно не планировала. Поэтому записалась на четверг. В течение следующего дня позвонила администратор, уточнила моё время -16:30. Сказала взять тёмные очки и сопровождающего.
Приехала в назначенное время, подписала договор, оплатила. Кстати, вышло в 2 раза дешевле чем ожидала, так как у них была акция (именно поэтому меня тогда и записал мой окулист). Отправили ждать в коридор, кроме меня было ещё 3 человека. Через 10 минут ожидания сработала пожарная тревога. Вот тут у меня началась паника. Всех выгнали вниз, нервы были на пределе. Всякие мысли типа «что если не судьба?», «а если правда пожар?», «а когда мне будут делать?», «а что если все сгорит?». Короче одно место подгорало капитально. Но все обошлось, оказалась учебная тревога, все вернулись на места. Минут через 40-50 пригласили всех четверых в операционную. Оказалось, нужно было взять сменную обувь. Привели в крохотную комнату с двумя диванчиками напротив и полкой для обуви. Сказали переобуться и одеть тканевые бахилы (пришлось одеть просто на носки). Я была последней в очереди, передо мной парень, которому тоже делали ФРК, остальным LASIK. Провели краткий инструктаж. Пока я ждала было слышно, о чем разговаривают в операционной, так что волнение спадало. Когда меня пригласили, моему товарищу по очереди только начали операцию. Следующая комната отказалась ещё меньше — в ней только шкаф для вещей и огромное медицинское кресло с тумбочкой. Оставила очки и сумку в шкафу. Закапали 2 вида обезболивающих капель и оставили лежать. Таким образом, пока делают одному пациенту, следующий сидит с каплями, так что все проходит довольно быстро. Когда предыдущий вышел, пригласили меня уже в операционную. Уложили на кушетку, накрыли одноразовой простынью, сказали спрятать руки под зад, чтоб случайно не дернуться. Закапали ещё одни капли вроде. На лицо наклеили типа маски с отверстием под один глаз. Кушетка поехала вбок под лазер. В операционной была ещё одна медсестра, мой врач и ещё один следил за лазером. В глаз вставили расширитель, чтобы он не закрылся. Сказали сосредоточиться на лампочке (красная точка и белая окружность вокруг), главное было максимально стараться не шевелить глазом. Тот человек, что стоял за лазером предупреждал сколько осталось секунд работы. У меня было по 40 на каждый глаз. Когда начал работать лазер, во-первых, запахло горящей костью, а во-вторых, лампочка начала стремительно расплываться. После 40 секунд, глаз промыли струей воды, чтобы остудить. Появилось какое-то четкое изображение. Одели ту самую линзу, переклеили маску отверстием на другой глаз, повторили процедуру. Операция совершенно безболезненна! Больше волнуешься перед ней, а проходит потом все на одном дыхании. В общем все заняло минут 10-15, так что по факту, время ушло больше на ожидание, чем на саму коррекцию. Вышла из больницы я в 6.30, то есть пробыла там 2 часа вместо обещанных врачом полутора (администратор по секрету сказала рассчитывать на два).
После операции сказали надеть солнечные очки, пригласили в первый кабинет, где было обследование. Там закапали капли. Не помню название. Врач отдал их мне, сказал капать 4 раза в день. Предупредил, что заживать будет больно, можно пить обезболивающие, но они не помогут (напугал до усрачки). Рассказал про период восстановления: сначала зрение около 50%, первые 3 недели заметные улучшения, ещё неделя постепенное восстановление, через месяц полное. Линзу оставили на 4 дня, сказали не трогать, пригласили снимать в понедельник. Через полчаса начало заканчиваться действие капель, стало резать глаза и больно от света.
Первую ночь нужно было спать в тёмных очках на спине, чтобы не задеть глаза. Остальные дни спала полусидя, потому что на спине не могу совершенно. 2 дня я прожила как крот, в полной темноте, в очках, с закрытыми глазами. На третий день стало возможно открывать глаза, но была все ещё в очках с приглушённым светом. Оказалось все не так страшно — было скорее не больно, а неудобно и ярко, когда глаза открыты. С закрытыми вполне можно жить, главное заранее накачать аудиокниг, а то совсем скучно:)
В понедельник доктор посмотрел состояние роговицы, снял линзы (вот это было очень неприятно пинцетом). Сказал не трогать глаза, не жмуриться, чтобы не смазать рыхлый заживающий слой, на улице ходить в солнечных очках. Закапал и отдал мне «тобрадекс» и «офтолик». Одни заживляют, другие увлажняют. Следующий визит был назначен после нового года — через 3 недели после операции. Первые две недели я старалась не напрягать зрение — ни компьютера, ни книг, ни шитья. Очень быстро уставали глаза, особенно к вечеру, не смотря на нагрузки. Могла сосредоточиться на тексте максимум на минуту, трудно было и просто сфокусироваться надолго на чем-то одном. Через три недели посмотрели роговицу, проверили зрение как обычно, правый глаз видел хуже, сказал, что это нормально. Объяснил, что теперь мышцы глаз должны работать, чего раньше не делали и никак не ожидали, поэтому устают, рекомендовал делать разминку. Теперь надо проявиться через 2 месяца после операции — в 20х числах февраля.
Уже могу сказать, что через четыре недели зрение полностью восстановилось (по моим ощущениям). Никогда я не замечала столько деталей и мелочей. Мир определенно стал чётче, а жизнь краше:) До сих пор иногда ловлю себя на мысли, что надо снять линзы на ночь, или просыпаясь утром, думаю, что забыла их снять вчера. В общем, приятно перед сном видеть в окно звезды и ветки деревьев, а не непонятные разноцветные пятна.
Так что, если хочется, но страшно, надо делать! Не бойтесь, это того стоит, мир становится волшебным:)
источник
ФРК — Фоторефракционная кератэктомия — первая технология лазерной коррекции зрения, внедренная в 1989 году в широкую клиническую практику рефракционных хирургов. Операция ФРК предусматривает использование эксимерного лазера для фотохимической абляции (испарения) поверхностных микроскопических фракций роговичной ткани посредством воздействия лазерного луча ультрафиолетового диапазона.
 |
| Фоторефракционная кератэктомия |
Фоторефракционная кератэктомия состоит из двух основных этапов. Первый этап заключается в удалении эпителия роговицы, в ряде модификаций вместе с частью боуменовой мембраны. После удаления поверхностного слоя роговицы, называемой эпителием, лазер позволяет модифицировать поверхность роговицы в зависимости от имеющегося нарушения рефракции.
Границы применения ФРК глаза:
- Близорукость от -1,0 до -6,0 Дптр.
- Астигматизм от -0,5 до -3,0 Дптр.
- Дальнозоркость до +3,0 Дптр.
С помощью ФРК глаза испарение стромы роговицы проводится с необычайной точностью, невозможной выполнить мануально, равной 1/3 микрон (тысячные доли миллиметра), и с воспроизводимостью, недостижимой никакими иными средствами. Стабильный рефракционный эффект после ФРК коррекции зрения возможен только при изменении геометрии основного слоя роговицы — стромы. Достижение необходимой глубины лазерного воздействия при ФРК является серьёзной проблемой, в связи с чем все методы ФРК, имея целью испарение слоев стромы (основной рефракционный этап операции), отличаются вариантом «прохождения» первых двух слоев роговицы – роговичного поверхностного эпителия и боуменовой мембраны.
Типовая «классическая» операция ФРК глаза в качестве первого этапа предполагает элементарное механическое удаление (скарификацию) эпителия и боуменовой мембраны. Широкое распространение получили комбинации химического и механического удаления роговичного эпителия — М-ФРК, транс ФРК, LASEK, эпи-LASEK, MAGEK. Обилие методов ФРК коррекции обусловлено стремлениями выработать наиболее оптимальный способ операции, позволяющий обеспечить стабильный послеоперационный результат, сократить реабилитационный период, снизить вероятность послеоперационных осложнений.
M — ФРК. Литера «М» в наименовании метода ФРК глаза указывает на механическое удаление эпителиального слоя роговичной ткани с помощью специального шпателя – фаски. Данный способ удаления эпителия роговицы был разработан для первых операций ФРК и применяется до настоящего времени. Гораздо более щадящей является процедура деэпителизации роговицы методом абляции широким лучом эксимерного лазера, которая проводится при транс ФРК.
Транс ФРК. В данной модификации фоторефракционная кератэктомия предполагает удаление роговичного эпителия с помощью лазера. Основным недостатком этого метода ФРК является удаление эпителия равномерным слоем, в то время как на периферии роговицы эпителиальный слой значительно толще, чем в центре роговичной оболочки. Остатки эпителия могут существенно влиять на точность и стабильность результата после операции. Однако последнее поколение эксимерных лазеров позволяют полностью избежать этого недостатка, что привело к новому переосмыслению технологии транс ФРК и необычайно живому интересу к ее применению со стороны рефракционных хирургов.
Трансэпителиальная фоторефракционная кератэктомия или транс ФРК выполняется в двух вариантах. Бесконтактным способом эксимерный лазер, которым в том числе проводится и изменение кривизны роговицы, выполняет холодную лазерную абляцию (удаление) роговичного эпителия в зоне операции.
На заре эксимерлазерной коррекции ФРК использовались либо лазер со сканирующей щелью, либо полноапертурный лазер с гауссовским широким лучом. Однако в обоих случаях транс ФРК являлась двухэтапной процедурой, поскольку переход и переключение от этапа деэпителизации к основному рефракционному этапу определялся хирургом, наблюдающим за появлением участков роговичной стромы в зоне оперативного вмешательства визуально по изменению характера свечения стромальной ткани в лучах подсветки при лазерном воздействии.
На современных лазерах одномоментная методика Транс ФРК глаза предполагает программное наложение рефракционного и эпителиального профиля в рамках единого выполнения абляции. Что позволяет не только полностью исключить «человеческий фактор» и избежать осложнений за счет перегрева роговицы, но и учесть отличие в коэффициенте абляции эпителия роговицы и ее стромы и компенсировать потери энергии на периферии роговицы, обусловленные её кривизной.
Ласек. Лазерная ФРК коррекция зрения по методу Ласек выполняется при помощи специального стального кольца, которое приставляют к поверхности роговицы, в результате чего образуется чаша, дном которой является роговица. Поверхность роговицы обрабатывают спиртовым раствором, по окончанию обработки кольцо снимают, а глаз обильно промывают физиологическим раствором. После воздействия спиртовым раствором на роговичный эпителий нарушается его связь с боуменовой мембраной, в результате чего его можно аккуратно отделить тупфером или шпателем. Выполняется основной этап операции ФРК глаза, после которого эпителий возвращается на свое место, что является более физиологическим решением, и что не проводится ни при М-ФРК, ни при транс ФРК.
Эпи-Ласик. Метод ФРК операции по технологии Эпи-Ласик является следующим логичным шагом в развитии технологии лазерной коррекции зрения. При Эпи-Ласик используется специальный инструмент, получивший название «эпикератом». С помощью эпикератома происходит удаление эпителия роговицы, который отслаивается от боуменовой мембраны в виде «крышечки». Проводится этап коррекции ФРК, по окончанию которого эпителий укладывается на свое место обратно.
MAGEK. Операция ФРК глаза по данной технологии предполагает проведение удаления эпителия роговицы любым из возможных применяемых способов. В данной методике основной нюанс технологии заключается в использовании специального лекарственного вещества Митомицин С, являющегося цитостатиком. После проведения основного этапа лазерной коррекции ФРК на строму роговицы на 30-60 секунд наносят Митомицин С. Выполнение фоторефракционной кератэктомии в модификации Magek проводится, как правило, при близорукости высокой степени с целью снижения рисков возникновения помутнения роговицы после операции.
Каждый из перечисленных методов ФРК глаза обладает своими плюсами и минусами, и решение вопроса о более предпочтительном методе остается на усмотрение рефракционного хирурга, поскольку каждый специалист руководствуется собственными представлениями об эффективности, исходя из оснащения клиники. Тем не менее, для любой модификации этой операции характерна стандартная этапность лечения.
- В оба глаза закапываются анестезирующие глазные капли;
- Пациент располагается операционном столе ниже лазерной системы;
- Устанавливается векорасширитель, препятствующий морганию век;
- Эксимерный лазер определяет оптический центр глаза, данные вносятся в память Eye-tracker, а пациента просят смотреть на точку ярко-красного цвета;
- Производится деэпителизация роговицы одним из предпочтительных способов в зависимости от выполняемой модификации ФРК глаза;
- Выполняется модификация поверхности роговицы в зависимости от степени и вида аметропии для формирования фокуса изображения на сетчатке: лазер приводит к уплощению кривизны роговицы в случае близорукости, в случае дальнозоркости лазерные действия акценированы на придании дополнительной кривизны, а в случае астигматизма — в ремоделировании роговицы в зависимости от неравномерности ее кривизны;
- После окончания рефракционного этапа ФРК, глаз промывается специальным раствором, хирург снимает векорасширитель и закапывает антибактериальные капли.
Общая продолжительность операции ФРК для двух глаз в общей сложности составляет менее пяти минут и проводится под местной анестезией амбулаторно, так называемый режим «стационар одного дня». Однако в послеоперационном периоде в дальнейшем требуется наблюдение врачебного персонала.
После операции ФРК хирург осмотрит глаз на специальном приборе. Поскольку в результате операции повреждается эпителий роговицы и боуменова мембрана, то для уменьшения неприятных ощущений применяется мягкая контактная линза.
Неприятные болевые ощущения, такие как резь в глазах, слезотечение и светобоязнь, могут быть по длительности до 3-5 дней пока полностью не восстановится роговичный эпителий. В течение этого времени желательно пользоваться солнцезащитными очками, что не только способствует уменьшению болевых ощущений, но и снижает риск развития хейза (помутнение роговицы) в послеоперационном периоде.
В первые дни после ФРК глаза острота зрение не будет максимальной, результат будет проявляется постепенно, хотя и довольно быстро. Однако в первый месяц после операции ФРК возможно ощущение ореолов вокруг источников света в вечернее время суток и колебания остроты зрения.
Тем не менее, подавляющее количество пациентов могут рассчитывать, как минимум, на ту же самую остроту зрения, которую они имели при очковой или контактной коррекции до операции. Восстановление зрительных функций после операции ФРК в полном объеме обычно длится до 1 месяца, на протяжении которого пациент должен находиться под контролем лечащего врача и придерживаться назначенного режима закапывания глазных капель для получения оптимального результата после ФРК глаза.
- Стойкий послеоперационный эффект только при малой и средней степенях аметропии;
- Высокое качество зрения после операции ФРК;
- Непроникающий характер оперативного лечения;
- Полная сохранность механических свойств роговичной оболочки глаза;
- Хорошо прогнозируемый ход заживления в период послеоперационного восстановления;
- Низкая вероятность развития возможных осложнений, как во время операции, так и после нее;
- Возможность проведения лазерной коррекции зрения ФРК при тонкой роговице;
- Отсутствие ограничений на физические нагрузки и привычный образ жизни у пациента в отдаленном периоде после ФРК.
- Выраженный дискомфорт и неприятные болевые ощущения в первые сутки после операции ФРК;
- Сложность дозирования рефракционного эффекта операции;
- Длительный (до недели) период восстановления зрения;
- Вероятность недокоррекции или гиперкоррекции (в среднем от 0,25 до 0,75 Дптр);
- Развитие «хейза» (легкое нестойкое поверхностное помутнение роговицы);
- Регресс рефракционного эффекта операции на 0,5-3,0 Дптр и составляющего от 2,5% до 10% случаев в зависимости от степени предоперационной аметропии.
И хотя фоторефракционная кератэктомия является несложной в техническом отношении операцией, однако требует тщательного предоперационного обследования и тщательного, а в ряде случаев и длительного послеоперационного наблюдения.
Часто ФРК глаза критикуют, как архаичный метод, обладающий слишком большим количеством недостатков. Трудно однозначно сказать, справедлива ли эта критика, но фоторефракционная кератэктомия явилась определенным этапом развития и формирования методов лазерной коррекции зрения. Именно операция ФРК глаза стала тем вариантом, который первым был применен широкой практике коррекции зрения.
По мере совершенствования технологий лазерной коррекции зрения часть рефракционных хирургов и глазных клиник практически полностью отказались от ФРК глаза, что было продиктовано несовершенством метода, ограниченным диапазоном коррекции степеней аметропии, относительно длительным восстановительным периодом после операции ФРК.
Тем не менее, стоит отметить, что операция ФРК незаменима при тонкой роговице, когда ее толщина не позволяет выполнить Ласик или в случаях особенностей анатомического строения лицевого скелета, препятствующих установке на роговице микрокератома. А по мере совершенствования лазерных систем и методик деэпителизации роговицы операция ФРК глаза в настоящее время переживает второе рождение.
источник
Близорукость, астигматизм, дальнозоркость — эти серьезные патологии значительно снижают качество жизни людей с подобными проблемами. Избавиться от них — мечта многих, тем более что лазерные операции становятся все более эффективными. Всем ли подходит лазерная коррекция? С какой близорукостью ее можно делать, а с какой нет?
С развитием технологий контактной коррекции все больше людей исправляют близорукость и другие нарушения зрения линзами.
Это удобно, просто и комфортно, но все же имеются и существенные недостатки. Зрение без линз остается слабым, также при ношении контактных офтальмологических изделий присутствует ряд неприятных симптомов, особенно сильно они ощущаются людьми с чувствительными глазами.
Лазерная коррекция зрения (а это именно коррекция, а не лечение) позволяет на долгие годы забыть о нарушениях рефракции. Эффект после оперативного вмешательства длительный, а из немногочисленных осложнений преобладает только синдром «сухого глаза», который и так присутствует у многих людей с близорукостью. Поэтому операция является самым эффективным способом избавления от миопии, гиперметропии и позволяет вернуть нормальную остроту зрения. Только вот всем ли она подходит?
Люди, страдающие даже небольшой близорукостью с самого детства, знают, насколько плохое зрение мешает в повседневной жизни.
Без очков или контактных линз невозможно найти необходимую вещь, лекарство, особенно, если степень близорукости высокая. Такие люди больше всего заинтересованы в коррекции лазерной, но именно в этой группе пациентов большой процент тех, у кого есть противопоказания. Это происходит потому, что высокая степень миопии зачастую сопровождается другими патологиями в виде тонкой роговицы, кератоконуса, дистрофии сетчатки. С какой близорукостью можно рассчитывать на лазерную коррекцию, кому показана такая операция?
Показания к лазерной коррекции зрения:
- дальнозоркость до +6D, астигматизм до ±3D;
- близорукость до минус 13-15 диоптрий;
- анизометропия — разная острота зрения левого и правого глаза;
- непереносимость очковой коррекции, выраженная астенопия при ношении очков;
- чувствительность глаз, невозможность носить контактные линзы;
- невозможность выполнения профессиональных обязанностей (служба в армии, работа спасателем и т.д.).
Перед операцией пациенту необходимо пройти полное офтальмологическое обследование. Это поможет полностью исключить наличие скрытых патологий, препятствующих проведению оперативного вмешательства.
Противопоказания к операции условно делятся на временные, которые можно устранить, вылечить и т.д., и абсолютные — при таких противопоказаниях проводить лазерную коррекцию или невозможно, или не имеет смысла, так как эффективность вмешательства будет невысокой.
Лазерная коррекция — противопоказания:
- дистрофия сетчатки — у людей со средней и высокой степенью близорукости зачастую отмечаются изменения сетчатки, некоторые дегенерации можно устранить путем процедуры лазерной коагуляции;
- высокая степень близорукости — к сожалению, если близорукость выше -15, то операция лазерной коррекции будет малоэффективной, человеку все равно придется носить очки;
- офтальмологические патологии такие, как катаракта, глаукома, нистагм, кератоконус;
- системные и хронические заболевания;
- беременность и период лактации — это временное противопоказание, через полгода после прекращения лактации, операция возможна;
- тонкая роговица, не позволяющая выполнить коррекцию.
Офтальмологи рекомендуют делать операцию после 18-20 лет, даже если близорукость небольшая, так как глазное яблоко человека еще продолжает формироваться. Также для того, чтобы проведение лазерной коррекции зрения было возможным, зрение должно быть стабильным, то есть близорукость не должна прогрессировать в течение пары лет.
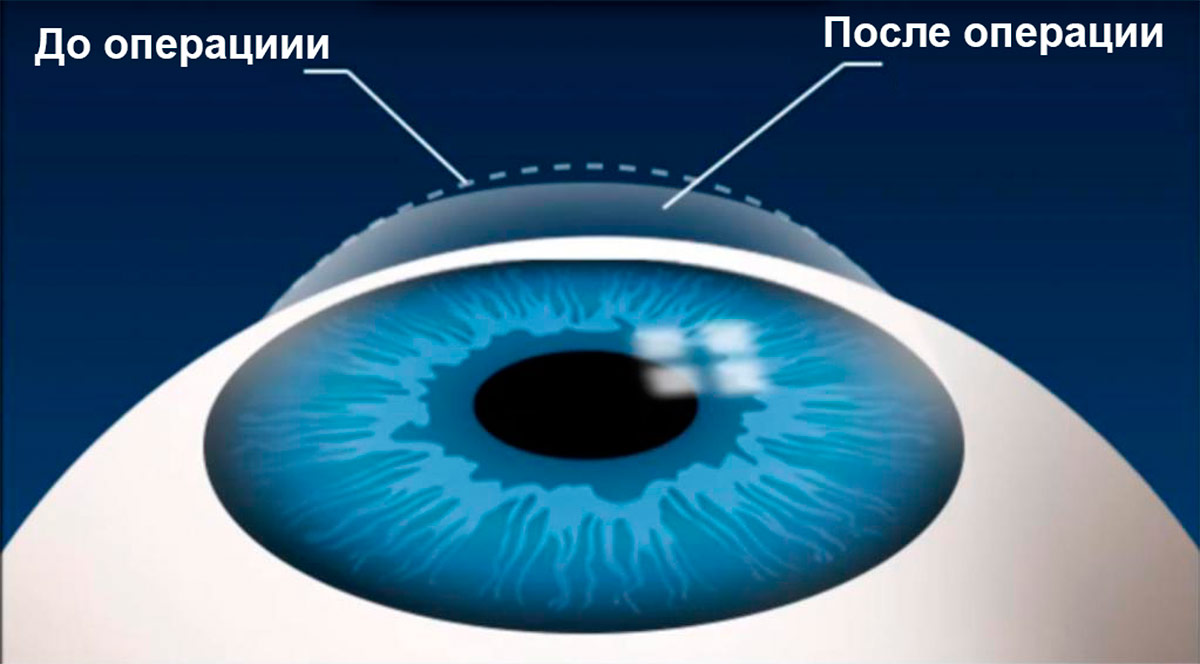
Во время лазерной коррекции зрения создается новый профиль роговицы, которая будет обладать другими оптическими свойствами. Параметры профиля и глубина воздействия на роговицу рассчитываются заранее, а процесс оперативного вмешательства контролируется компьютерной программой, поэтому ошибки исключены. Новые лазерные методики предполагают использование фемтосекундного лазера и эксимерного. Первый вид лазера необходим для создания лоскута округлой формы, а второй непосредственно воздействует на более глубокие слои роговицы, испаряя клетки, в результате чего создается поверхность с заданными оптическими характеристиками. После этого лоскут возвращается на место без наложения швов.
Острота зрения после проведения операции зависит от исходных данных. Многие пациенты после нее видят даже больше, чем на 100%, но обычно острота зрения после операции равна той, что была у пациента в очках или контактных линзах. Поэтому качество зрения не зависит от метода проведения операции. Методика оперативного вмешательства рекомендуется профильными специалистами с учетом особенностей имеющихся у пациента патологий зрения.
Лазерная коррекция — основные методики:
- SMILE — самый современный и максимально щадящий метод лазерной коррекции зрения, не предполагающий формирование лоскута, так как лазер действует внутри роговицы, меняя ее кривизну, не повреждая поверхность.
- LASIK — классическая лоскутная операция, при который новый профиль роговицы делают лазером на глубине 120 микрон, зрение восстанавливается на следующий день.
- FemtoLASIK — используется два вида лазера, лоскут формируется фемтолазером, а новый профиль роговицы эксимерным, цель такого метода лазерной коррекции зрения в том, чтобы избежать воздействия на верхние слои роговицы, где располагается множество нервных окончаний.
- ФРК — данная методика используется с 1985 года, сейчас применяется исключительно по показаниям, например, когда другие виды операций невозможны;
- LASEK — этот метод лазерной коррекции зрения является модификацией ФРК, эффективен при средней степени близорукости, лазер воздействует на поверхностные слои роговицы, после операции нужно носить защитную линзу.
Стоит заметить, что не все клиники располагают необходимым оборудованием и квалифицированным персоналом для проведения операций по новым, прогрессивным методикам, таким, как SMILE, FemtoLASIK. Пока в отечественных клиниках больше делают лазерную коррекцию зрения по методике LASIK.
Количество осложнений после оперативного вмешательства невелико, но они все же есть. Зачастую появившиеся осложнения стали возможны из-за неполной диагностики, в ходе которой специалисты пропустили определенную патологию. Наименьший процент осложнений сейчас у новой методики SMILE — около 1%. На метод LASIK приходится до 6% осложнений, а на FemtoLASIK около 2%.
Какие осложнения могут быть после лазерной коррекции зрения:
- Синдром «сухого глаза» — некоторое время люди, решившиеся на операцию, могут испытывать неприятную симптоматику в виде сухости и жжения глаз, через пару месяцев такие симптомы проходят.
- Кератоконус — дистрофическое изменение роговицы, она деформируется и приобретает вид конуса, осложнение обычно связано с нарушением техники оперативного вмешательства (лоскут слишком толстый) или с не диагностированной до вмешательства патологией.
- Отслойка лоскута — такое осложнение обычно связано с травмами глаза, сильной нагрузкой, например, во время занятий контактными видами спорта, в случае с методикой SMILE лоскута нет вообще, поэтому и риски отслоения отсутствуют.
- Гало-эффекты — человек ощущает дискомфорт от источников света, так как видит ореолы вокруг них, это связано с особенностями роговицы, если она плоская в центре, или с ошибками специалистов при расчетах величины зоны коррекции.
Небольшие осложнения после операции редки и могут быть исправлены повторной коррекцией. Эффективность лазерной коррекции зрения высокая, операция позволяет вновь обрести мобильность и свободу от очков и контактных линз. Поэтому не нужно бояться делать лазерную коррекцию, так как плюсов, несомненно, больше, чем минусов.
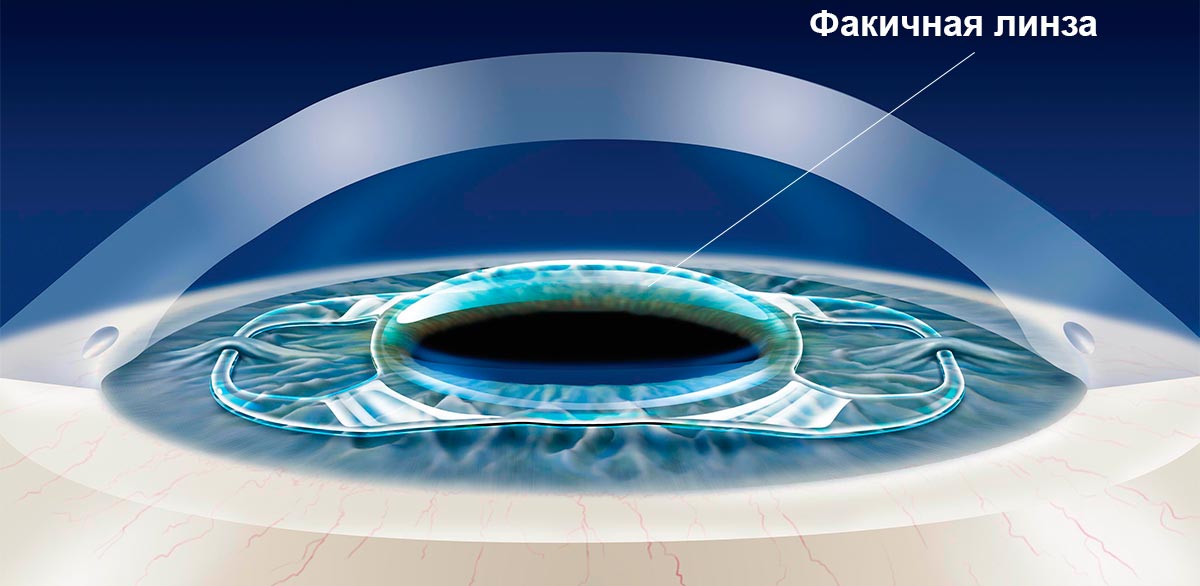
Одним из самых эффективных способов решения проблемы такого нарушения зрения, как миопия высокой степени, является имплантация факичных линз. Этот метод применяется при близорукости до минус 20 диоптрий. Если лазерную операцию проводить нецелесообразно, пациенту делают имплантацию искусственного хрусталика с необходимыми параметрами оптической силы. Преимущество методики в том, что она позволяет решить многие офтальмологические проблемы: избавить от катаракты, скорректировать астигматизм, близорукость, дальнозоркость, пресбиопию.
Производители интраокулярных линз предлагают широкий выбор искусственных хрусталиков, которые можно имплантировать через микроразрез, поэтому наложение швов не потребуется. Уже через несколько дней после того, как пациенту сделают коррекцию зрения, когда его мозг и глаза адаптируются к новым условиям, человек сможет с комфортом проводить время за чтением, просмотром передач, не пользуясь очками или контактными линзами.
источник
Показанием к проведению лазерной коррекции близорукости, служат медицинские показания (разная острота зрения на глазах) и профессиональные требования (например, необходимость мгновенного должностного реагирования, работа в условиях задымлений, загрязнений). Операция может быть выполнена и по желанию пациента, если отсутствуют противопоказания для ее проведения.
Ограничениями для проведения операции лазерной коррекции миопии, являются следующие состояния:
- Возраст до 18 лет (период формирования глазных структур и роста глазного яблока);
- Беременность и кормление грудью (период гормональной перестройки организма);
- Ряд общих тяжелых заболеваний организма (эндокринные заболевания, включая сахарный диабет, аутоиммунные заболевания, иммунодефициты и пр.);
- Общие инфекционные заболевания;
- Острые воспалительные процессы глаз, катаракта, глаукома, прогрессирующая близорукость, различные патологии сетчатки.
Наиболее распространенными технологиями лазерной коррекции зрения, сегодня считаются ФРК и ЛАСИК.
Это первая разработка рефракционной лазерной хирургии, которую применяют и по сегодняшний день. ФРК представляет собой метод бесконтактного воздействия лучом эксимер-лазера на поверхностные слои роговой оболочки, без воздействия на прочие глазные структуры. Лазер при этом работает в сканирующем режиме, «разглаживая» и «моделируя» ее поверхность. Действиями лазерного луча управляет компьютерная программа. Собственно, это даже невозможно назвать операцией в привычном для понимания смысле, ведь офтальмохирург не взаимодействует с глазными тканями напрямую.
За один этап ФРК позволяет исправить:
- Близорукость (миопию) от -1.0 D до -6.0 D.
- Сопровождающий ее астигматизм от -0.5D до -3.0D.
При высоких степенях близорукости ФРК разбивают на несколько этапов. Такую операцию сделать одновременно на обоих глазах нельзя.
После выполнения ФРК на роговице глаза остается «микроэрозия», заживление которой происходит в течение 1-3 суток. Послеоперационный период может сопровождаться ощущениями присутствие в глазу инородного тела, резью, болью, обильным слезотечением, светобоязнь. Поэтому первые трое суток после операции, пациенту рекомендуется находиться в полутьме. Затем, в течение почти трех месяцев после операции обязательно закапывать рекомендованные врачом капли.
К преимуществам операции ФРК стоит отнести:
- Полностью бесконтактное воздействие;
- Короткое время операции;
- Безболезненность процедуры;
- Прогнозируемый эффект;
- Стабильность результатов.
Возникновение осложнений после проведения ФРК, встречается в 4-12% случаев. Как правило, эти осложнения связаны с нарушением процесса заживления тканей (воспаления, легкое помутнение роговицы и пр.) или ошибками хирурга (желанием устранить высокую степень миопии за один этап, недостаточной квалификацией).
Технология лазерного кератомилеза LASIK была разработана значительно позднее ФРК, и сегодня по праву считается более эффективной и безопасной. Выполненная квалифицированным офтальмохирургом, такая операция может скорректировать до 15 диоптрий при миопии и сокращает реабилитационный период буквально до нескольких дней.
При близорукости очень высокой степени (свыше 15 диоптрий), проведение LASIK не рекомендовано, вследствие опасного истончения роговицы при коррекции. В этом случае, гораздо безопаснее будет исправление миопии имплантацией внутриглазной линзы.
Операцию LASIK выполняют на основе тщательных компьютерных расчетов, которые проводят индивидуально для каждого пациента. Она представляет собой комбинацию микрохирургических и эксимер-лазерных технологий при которой сохраняется анатомия роговичных слоев.
На 1 этапе операции, верхний (защитный) слой эпителия роговицы, отделяют в виде лоскута при помощи автоматического микрохирургического инструмента, получившего название микрокератома. Затем лоскут отодвигают в сторону и получают доступ к средним роговичным слоям. Эта процедура занимает не более 5 сек. и является абсолютно безболезненной. После, посредством эксимерного лазера, внутренние однородные слои роговицы испаряют на заданную глубину, придания ей нужную кривизну. В конце операции, защитный лоскут водворяется на место.
Вся процедура длится примерно 15 минут и уже через несколько часов пациент имеет возможность вернуться к обычному образу жизни.
К преимуществам LASIK специалисты относят:
- Сохранение анатомии роговичных слоев (высокоточное и щадящее хирургическое вмешательство на глазу);
- Безболезненность процедуры;
- Быстрое восстановление зрения: большинство пациентов отмечают полное восстановление зрения в первые 2 — 24 часа;
- Прогнозируемый эффект;
- Стабильность результатов;
- Отсутствие рубцов, насечек, швов;
- Возможность выполнения коррекции сразу обоих глаз.
Последствия операции в виде неприятных ощущений могут наблюдаться только в первые несколько часов. Восстановительный период занимает около десяти дней, когда необходимо закапывать прописанные врачом глазные капли. У некоторых пациентов несколько месяцев после операции наблюдается зрительный дискомфорт в сумерках и ночное время суток.
Чтобы в послеоперационном периоде не возникло каких-либо осложнений, обязательно соблюдать несложные рекомендации врача:
- Не спать 3-7 дней на боку со стороны оперированного глаза;
- Не трогать глаз руками (не тереть, не нажимать);
- Предохранять глаз от попадания воды и мыла;
- В течение 3-х месяцев воздержаться от бассейнов, саун, бань;
- Выходя на улицу, надевать солнцезащитные очки.
В целом, LASIK является более эффективной операцией с меньшим числом возможных осложнений, чем ФРК. Однако для ее проведения потребуются значительно большие денежные затраты.
Помимо указанных выше наиболее популярных методов ЛАСИК и ФРК наша глазная клиника предлагает улучшить зрение при помощи других методик: ФетоЛАСИК, СуперЛАСИК и ЭпиЛАСИК. С их особенностями, преимуществами и недостатками Вы можете ознакомиться в соответствующих разделах нашего сайта.
| Наименование операции | Стоимость (рублей) |
|---|---|
| ЛАСИК при близорукости | 26 000 |
| Фоторефракционная кератэктомия (ФРК) | 25 000 |
| Эпи ЛАСИК | 30 000 |
| Супер ЛАСИК | 39 000 |
| Фемто Ласик | 51 000 |
| Фемто Супер Ласик | 60 000 |
Стоимость указана за 1 глаз. С ценами на все рефракционные операции с помощью эксимерных и фемтосекундных лазеров можно посмотреть по ссылке.
Контрольные приемы врача-офтальмолога и все последующие обследования уже включены в стоимость. Также пациент нашей клиники получает набор капель, которые необходимо будет применять некоторое время после проведения операции.
При этом необходимо учитывать, что 13% от итоговой цены лазерной коррекции зрения и предоперационного обследования ВЫ можете вернуть, воспользовавшись налоговым вычетом. Подробнее о возврате средств можно прочитать здесь.
Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий. Опытные рефракционные хирурги, детальная диагностика и обследование, а также большой профессиональный опыт наших специалистов позволяют обеспечить максимально благоприятный результат для пациента.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
источник
В течение практически полувека медицинские технологии в области офтальмологии активно развивались. Это привело к появлению методики лазерной коррекции зрения ФРК.
Коррекция зрения с помощью лазера является хирургической операцией, которая ставит своей целью ликвидировать аномалии рефракции, то есть миопию, гиперметропию и астигматизм.
Аббревиатура ФРК расшифровывается как фоторефракционная кератэктомия, с английского PRK — Photorefractive keratectomy. Эта методика основана на действии фотохимической абляции. Иными словами, с помощью эксимерного лазера происходит испарение части роговицы, что меняет ее силу преломления, и луч света меняет свою фокусировку на поверхность сетчатки, как и должно быть при нормальном зрении.
Фоторефракционная кератэктомия предусматривает удаление эпителия для облегчения доступа к строме. С помощью эксимерного лазера испаряется часть боуменовой мембраны и верхняя часть стромы. Спустя некоторое время происходит регенерация эпителиального слоя. Однако бесклеточный слой коллагена между стромой и эпителием, представляющий собой боуменову мембрану, не восстанавливается. Играет ли это большую роль для зрения не известно, поскольку функция мембраны на настоящий момент не ясна. Тем не менее некоторые офтальмологи придерживаются мнения, что ее удаление при высокой степени миопии, гиперметропии или астигматизма ведет к развитию осложнений в период послеоперационной реабилитации.
Фоторефракционная кератэктомия показана для коррекции зрения при следующих нарушениях рефракции:
- Астигматизм от -0.5 до -3.0 диоптрий;
- Миопия или близорукость, от -1.0 до -6.0 диоптрий;
- Гиперметропия или дальнозоркость, до +3.0 диоптрий.
При выборе методики ФРК следует учесть, что она наиболее эффективна при миопии. Однако в случае с астигматизмом и гиперметропией успех операции снижается из-за возможного регресса и помутнения роговицы.
Несмотря на очевидные преимущества лазерной коррекции зрения методика PRK имеет ряд противопоказаний, при которых операция не эффективна или может иметь неблагоприятные последствия для здоровья пациента:
- Отслойка сетчатки или предшествующее ей состояние;
- Хронический уевит в анамнезе;
- Глаукома;
- Опухолевое поражение зрительного аппарата;
- Сниженная чувствительность роговицы;
- Синдром «сухих глаз»;
- Ретинопатия при сахарном диабете;
- Эктопия, или смещение зрачка;
- Выраженные аллергические реакции в анамнезе;
- Заболевания аутоиммунной природы, коллагенозы;
- Соматическая патология в декомпенсированной стадии;
- Тяжелые заболевания психоэмоциональной сферы.
Нецелесообразно проводить операцию ФРК при катаракте глаза вследствие того, что после удаления хрусталика коррекция зрения более эффективна с помощью искусственного хрусталика.
Коррекция зрения с помощью фоторефракционной кератэктомии состоит из 2-х этапов. Первым делом удаляют эпителий роговицы и часть мембраны Боумена, чтобы открыть доступ к строме. Второй этап заключается в проведении фотохимической абляции стромы, при котором испаряется поверхность стромы.
Воздействие на эпителий может проводиться по несколько измененной технологии, в зависимости от которой различают несколько разновидностей фоторефракционной кератэктомии: Транс-ФРК, М-ФРК, Ласик, Эпи-Ласик и модификация MAGEK c использованием митомицина-С.
Разнообразие видов ФРК объясняется стремлением получить наиболее оптимальный метод коррекции зрения. Он позволит уменьшить период восстановления, снизить риск осложнений и регресса.
После коррекции зрения с помощью лазера офтальмолог осматривает глаза с помощью специального прибора, который называется офтальмоскоп. Из-за того, что при операции произошло повреждение эпителия роговицы и боуменовой мембраны, могут беспокоить дискомфортные ощущения. Поэтому с целью уменьшить их проявления используют мягкие контактные линзы.
Такие симптомы, как резь и боль в глазах, слезотечение и светобоязнь, наблюдаются от трех до пяти дней. За это время происходит полное восстановление роговичного слоя. Для уменьшения побочных эффектов в послеоперационный период нужно меньше находиться на солнце и использовать солнцезащитные очки, которые уменьшают риск помутнения роговицы.
Восстановление зрения в полном объеме после проведения ФРК занимает по времени примерно один месяц. На протяжении этого периода должен осуществляться контроль за состоянием пациента со стороны врача. Также необходимо использование глазных капель для достижения лучшего результата от ФРК.
источник