Проблема диагностики сосудистой деменции (СД) и болезни Альцгеймера (БА) является крайне важной. Это обусловлено не только тем, что эти два типа деменции встречаются в практической деятельности наиболее часто, но и тем, что у пожилых они нередко похожи феноменологически и имеют сходный характер прогрессирования.
При СД у больных в анамнезе нередко имеются указания на перенесенные ОНМК, а в неврологическом статусе выявляются существенно более разнообразные и значительные очаговые расстройства, чем при БА. Однако трудности дифференциальной диагностики нередко обусловлены атипичностью течения этих заболеваний: при БА возможно наличие очаговой неврологической симптоматики, внезапное начало, ступенеобразное прогрессирование; при СД, даже при таком ее варианте, как мультиинфарктная деменция, — незаметное начало и постепенное прогрессирование.
Прогрессирование БА, помимо нарастания нарушений памяти, речи, счета и других когнитивных функций, сопровождается весьма любопытным вариантом анозогнозии, проявляющемся в том, что пациент все меньше беспокоится об имеющихся у него нарушениях и в конечном итоге перестает их осознавать . Выраженность данного феномена при БА больше, чем при СД. Нарушения в эмоциональной сфере, такие как депрессия и тревожность, встречаются при обоих заболеваниях. Эти расстройства несколько преобладают среди пациентов с БА с легкими и умеренными когнитивными нарушениями – по сравнению с мультиинфарктной деменцией, однако среди больных с грубыми когнитивными нарушениями они встречаются чаще при мультинфарктной деменции, чем при БА. Это может свидетельствовать о характерном для БА обеднении эмоциональной сферы по мере прогрессирования заболевания.
При помощи параклинических методов исследования, таких как ультразвуковая доплерография церебральных артерий, в ряде случаев при сосудистой деменции можно выявить признаки поражения сосудистой системы, однако ведущее значение придается методам нейровизуализации. Для БА характерно наличие атрофии височных долей и гиппокампа. рассматривая значение диффузной корковой атрофии у пожилых больных с деменцией, следует отметить то, что она встречается как при сосудистой патологии головного мозга, так и при БА, однако выраженность атрофических изменений, при сходной степени когнитивных расстройств, при БА носит более значительный характер. Для СД более характерным признаком считается асимметричность церебральной атрофии.
Для СД характерна большая выраженность лейкоареоза и наличие церебральных инфарктов. Несмотря на то, что лейкоареоз чаще встречается и более выражен у больных СД, этот феномен, как и множественные кисты, может наблюдаться практически у здоровых людей пожилого и старческого возраста и у пациентов с БА.
С помощью методов функциональной нейровизуализации (ОФЭКТ, ПЭТ) можно оценить мозговой кровоток и метаболизм. По данным ОФЭКТ при БА отмечается гипоперфузия в теменно-височных отделах, при СД – множественные асимметричные очаги гипоперфузии. Данные ПЭТ помогают выявить характерное для БА снижение метаболизма глюкозы и в меньшей степени – снижение регионарного мозгового кровотока в ассоциативной коре височных, теменных и затылочных долей, несколько позже присоединяются изменения в лобных отделах, при сохранности первичных корковых зон, базальных ганглиев, ствола мозга и мозжечка. Эти изменения отличны от выявляемых при СД «пятнистых», асимметричных изменений, обусловленных множественными мелкими ишемическими очагами или инфарктами.
В последнее время используются и определенные биологические маркеры, помогающие в дифференциальной диагностике. В частности, при БА выше, чем при СД (и фронто-темпоральной деменции), уровень тау-протеина в цереброспинальной жидкости. При этом сколь либо значимого влияния тяжести деменции, возраста больных, длительности заболевания или степени церебральной атрофии по данным МРТ на этот показатель не отмечено. Диагностическая значимость этого теста возрастает, если его использовать одновременно с определением уровня бета-амилоида в цереброспинальной жидкости. Вследствие значительной индивидуальной вариации значений этого параметра сам по себе он не может использоваться в качестве маркера БА, а скорее помогает в дифференциальной диагностике этого заболевания с СД.
Особенно трудна дифференциальная диагностика в случае наличия сосудистых изменений у пациентов с БА либо в случае дифференциальной диагностики смешанной деменции и СД. Следует заметить, что в патогенезе БА, особенно с началом в позднем возрасте, имеют значение и сосудистые нарушения. При этом патологические изменения затрагивают белое вещество полушарий головного мозга, что находит и патоморфологические подтверждения.
Смешанная деменция в настоящее недооценивается как ведущая причина деменции у пожилых. При этом СД и БА не просто сосуществуют у одного и того же больного, а довольно тесно взаимодействуют. Это приводит к тому, что наличие сосудистых факторов риска и изменений головного мозга сосудистого характера способствует клинической манифестации БА. Кроме того, эти процессы имеют и общие патогенетические механизмы.
источник
Кафедра нервных болезней Московской медицинской академии им. И.М.Сеченова
Деменция – синдром, к которому могут приводить различные по этиологии патологические процессы. Правильная диагностика причины этого синдрома (табл. 1) и адекватное лечение могут в ряде случаев привести к обратному развитию нарушений либо затормозить прогрессирование патологического процесса (табл. 2). Кроме того, основанное на правильной диагностике прогнозирование течения заболевания позволяет пациенту и членам его семьи планировать свои действия.
Обследование больных с деменцией
Оценка анамнеза заболевания и данные неврологического осмотра, включая оценку когнитивной сферы, являются основой для диагностики деменции и могут выявить важную информацию, свидетельствующую об этиологии деменции.
Оценивая анамнез, следует обращать внимание на то, как пациент помнит события недавнего прошлого, испытывает ли трудности при приготовлении пищи, покупках, совершаемых самостоятельно, при заполнении финансовых документов. Также следует уточнить, не было ли в семье пациента лиц с болезнью Альцгеймера или другими формами деменций. Следует подчеркнуть, что результаты собственно неврологического осмотра не позволяют судить о наличии у пациента деменции, однако они помогают установить ее причину.
При оценке анамнеза заболевания следует учитывать характер прогрессирования когнитивного дефекта. Острое или подострое начало заболевания, наличие очаговой неврологической симптоматики или тяжелых соматических нарушений не характерны для болезни Альцгеймера. Острое начало заболевания встречается при инфекционных поражениях центральной нервной системы, инсультах, метаболических расстройствах, токсическом действии лекарственных препаратов; подострое начало характерно для объемных образований головного мозга, болезни Крейтцфельдта–Якоба и нормотензивной гидроцефалии. Оценивая характер прогрессирования заболевания, следует учитывать и то, что метаболические расстройства могут развиваться не только остро, но и постепенно. Быстрое возникновение нарушений с флюктуациями уровня сознания характерно для делирия.
Особое внимание должно быть уделено возможному наличию очаговой неврологической симптоматики (нарушения полей зрения, гемипарез, гемигипестезия, асимметрия глубоких рефлексов, односторонние разгибательные подошвенные рефлексы и др.), экстрапирамидных нарушений и расстройств ходьбы.
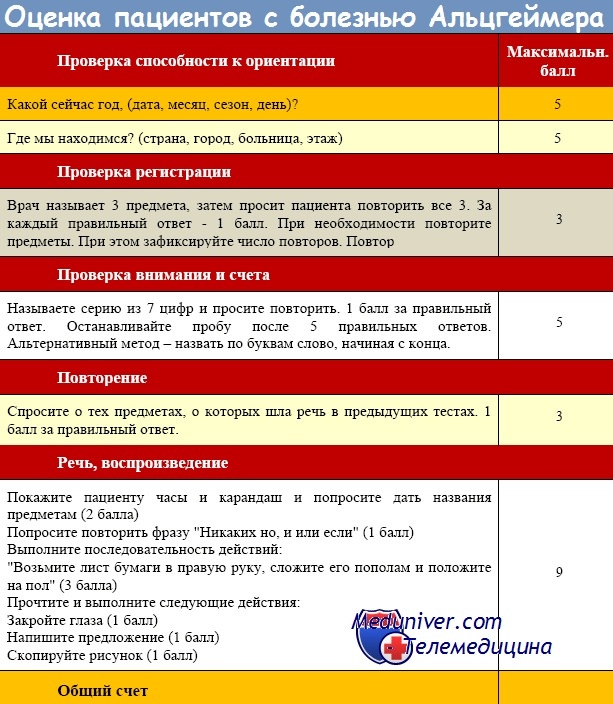
Хотя нет необходимости в проведении нейропсихологического тестирования всем больным, это обследование может быть полезно в ряде случаев (табл. 3) Нейропсихологическое тестирование имеет значительную ценность при лонгитудинальной диагностике деменции, когда наличие существенного когнитивного дефекта трудно объективизировать, что часто отмечается у активно работающих лиц, у пациентов с задержкой психического развития и лиц с крайне низким уровнем образования.
Исследование когнитивной сферы должно включать оценку уровня внимания, ориентировку, память на недавние и отдаленные события (события, происшедшие в последнюю неделю, месяц, год), речь, праксис, зрительно-пространственные функции, счет и способность к выработке суждений. Анализируя ответы пациента, следует учитывать его преморбидный интеллектуальный уровень. При беседе с больным также оценивается его эмоционально-аффективная сфера и самосознание.
Важную информацию можно получить при использовании скрининговых кратких шкал, однако сами по себе эти шкалы не позволяют определить этиологию заболевания в случае, если у пациента имеется деменция. Кроме того, существующие в настоящее время шкалы, которые позволяют оценить тяжесть деменции и степень прогрессирования процесса (при длительном наблюдении за больным), были разработаны для болезни Альцгеймера, их ценность при других причинах деменции менее ясна.
Имеющиеся у некоторых больных когнитивные нарушения могут не соответствовать критериям деменции, хотя сами больные или их близкие отмечают изменения интеллектуальных функций. В эту группу могут входить социально активные лица с высшим образованием, больные психиатрического профиля (с депрессией, тревожностью) и больные с ранней или очень легкой деменцией, у которых в последующем может развиться тяжелая деменция. Этим больным показано динамическое наблюдение с повторным осмотром, обычно через 6–12 мес .
Параклиническое обследование
Результаты параклинического обследования занимают важное место в дифференциальной диагностике деменций. Детали параклинического обследования определяются конкретной ситуацией, однако оно должно включать указанные в табл. 4 тесты.
Параклиническое обследование пациентов с достоверно подтвержденной деменцией следует начинать с компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) головного мозга. Если при этом не выявляется грубой структурной патологии, характерной для болезни Альцгеймера, сосудистой деменции, первичных и метастатических церебральных опухолей, нормотензивной гидроцефалии, – необходимо тщательное лабораторное обследование, включая биохимическое исследование крови, определение уровня гормонов щитовидной железы и т.д. Следует подчеркнуть, что диагностика деменции не может проводиться лишь на основе данных методов нейровизуализации (КТ или МРТ) без учета клинической картины.
Анализируя результаты КТ/МРТ, необходимо учитывать низкую специфичность (особенно для диагностики болезни Альцгеймера) таких нейровизуализационных феноменов, как лейкоареоз или умеренно выраженная диффузная церебральная атрофия. Больным с выявленными при нейровизуализационном исследовании изменениями, характерными для сосудистой деменции, показано тщательное кардиологическое обследование – ЭКГ, ЭхоКГ, УЗДГ магистральных артерий головы и т.д. для поиска причины эмболии и ряд лабораторных исследований для поиска васкулита.
Определенное значение при деменциях различного генеза придается методам функциональной нейровизуализации, включая однофотонную эмиссионную компьютерную томографию и позитронную эмиссионную томографию (ПЭТ).
Диагностической ценности при деменциях люмбальной пункции в настоящее время придается небольшое значение, и этот метод не рекомендуется в качестве рутинной процедуры. Однако с ее помощью можно получить ценную информацию при подозрении на инфекционное поражение центральной нервной системы, при нормотензивной гидроцефалии (при подозрении на это состояние диагностическую ценность имеет так называемый tap-тест с выведением 30–50 мл цереброспинальной жидкости), а также при положительных результатах серологических проб на сифилис. Кроме того, проведение люмбальной пункции желательно при быстром прогрессировании или необычных симптомах деменции, у пациентов с деменцией моложе 55 лет, с иммуносупрессией или подозрением на церебральный васкулит (особенно у больных с заболеваниями соединительной ткани).
Проведение ЭЭГ показано при наличии эпизодов потери сознания или преходящей спутанности. В качестве рутинного этот метод не рекомендуется, однако результаты ЭЭГ помогают в дифференциальной диагностике депрессии или делирия от деменции, а также у больных с подозрением на энцефалит, болезнь Крейтцфельдта–Якоба или эпилепсию. При подозрении на дисметаболическую или токсическую энцефалопатию ЭЭГ также является весьма ценной методикой. При наиболее частой причине деменции у пожилых – болезни Альцгеймера – изменения ЭЭГ носят неспецифичный характер в виде диффузного замедления биоэлектрической активности и дезорганизации ритма.
Дифференциальная диагностика деменции
Состояние пациентов с деменцией может потребовать повторной переоценки, например, в случае неожиданно быстрого нарастания когнитивного дефекта, что может быть обусловлено сопутствующей патологией – делирием, инфекционным процессом, инсультом и т.п. Кроме того, усугубление нарушений у больного может быть связано с возникновением аритмии, отека легких, побочным действием лекарств либо с наличием депрессии. Это необходимо учитывать, планируя диагностические и лечебные мероприятия, поскольку некоторые из подобных расстройств потенциально обратимы и хорошо поддаются лечению.
Некоторые анамнестические, клинические и параклинические особенности помогают в проведении дифференциальной диагностики. Так, для фронтотемпоральной деменции как одно из первых проявлений заболевания характерны изменения настроения, аффективные и поведенческие расстройства. При хорее Гентингтона деменция носит субкортикальный характер, результаты клинико-нейровизуализационных сопоставлений выявляют соответствие между выраженностью когнитивных нарушений и снижением кровотока в лобно-височных отделах. В диагностике этого заболевания помогают оценка семейного анамнеза и наличие в неврологическом статусе хореического гиперкинеза. Однако клиническая диагностика хореи Гентингтона практически невозможна, если деменция возникла до появления хореического гиперкинеза, а семейный анамнез не отягощен по этому заболеванию. Для прогрессирующего надъядерного паралича характерно наличие вертикального паралича взора, нарушений ходьбы, ригидности, брадикинезии, псевдобульбарных расстройств, пирамидной симптоматики и когнитивных расстройств, которые отмечаются примерно у 40% больных. Быстрое нарастание когнитивных расстройств в сочетании с генерализованными миоклониями, экстрапирамидными расстройствами и атаксией при ходьбе заставляет заподозрить болезнь Крейтцфельдта–Якоба.
Причиной деменции может быть прогрессирующая мультифокальная лейкоэнцефалопатия. При этом заболевании в неврологическом статусе отмечаются выраженная очаговая симптоматика (атаксия, пирамидные и псевдобульбарные расстройства и т.д.) и подострый склерозирующий панэнцефалит, который преимущественно встречается у детей и в молодом возрасте. Также возможно возникновение деменции у больных синдромом приобретенного иммунодефицита как вследствие оппортунистических инфекционных поражений или опухоли головного мозга, так и в результате непосредственного воздействия вируса иммунодефицита на центральную нервную систему. Еще одной причиной деменции являются опухоли головного мозга, особенно лобной или височной локализации. В основном это менингиомы и глиомы. Возможно сдавление опухолью путей ликворооттока, что приводит к картине гидроцефалии. Чем более выражена деменция, тем хуже прогноз операции в плане восстановления когнитивного дефекта. Деменция может возникнуть и при опухолях соматической локализации. Причины когнитивных нарушений в этих случаях весьма многообразны – метастазирование в головной мозг, связанный с иммуносупрессией инфекционный процесс, токсические и дисметаболические (печеночная, почечная) энцефалопатии, лимбический энцефалит и др. Кроме того, как осложнение химиотерапии возможно возникновение лейкоэнцефалопатии, которая также может протекать с клинической картиной деменции.
Для нормотензивной гидроцефалии характерно подострое начало деменции в сочетании с нарушениями ходьбы лобного типа и недержанием мочи (триада Хакима–Адамса). Частой и потенциально обратимой причиной деменции является алкоголизм. У больных с дисметаболической энцефалопатией вследствие гипонатриемии, гипогликемии или аноксии обычно отмечаются нарушения сознания, таким образом, эти пациенты редко попадают к неврологу с клинической картиной собственно деменции. Энцефалопатия может возникать при патологии щитовидной и паращитовидной желез, повышении или понижении уровня кальция крови, печеночной недостаточности, в этих случаях правильной диагностике помогает исследование крови.
К ятрогенной энцефалопатии может привести использование антипсихотических, седативных, снотворных, противоэпилептических (даже в терапевтических дозах!) и антихолинергических препаратов. Особенно чувствительны к токсическому действию лекарств пожилые больные. Следует помнить, что иногда даже у пациентов с болезнью Альцгеймера может отмечаться значительное улучшение после отмены седативных или антипсихотических препаратов.
Инфекционные заболевания центральной нервной системы, вызванные бактериями, являются редкой причиной деменции, однако некоторые клиницисты рекомендуют проведение люмбальной пункции больным с длительностью деменции менее 6 мес для исключения нейросифилиса или хронического менингита. К возникновению деменции могут приводить также вирусные поражения центральной нервной системы.
Дифференциальная диагностика болезни Альцгеймера и деменции с тельцами Леви. В последнее время все большее внимание специалистов привлекает деменция с тельцами Леви (ДТЛ). Предполагается, что это заболевание имеется у 14–20% больных с деменцией, первоначально ошибочный диагноз болезни Альцгеймера выставляется 12–27% больных с ДТЛ. Основными клиническими признаками ДТЛ являются когнитивные расстройства, выраженность которых может существенно варьировать даже в течение одного дня, зрительные галлюцинации и паркинсонизм. Также могут отмечаться вегетативные расстройства и миоклонии. Следует заметить, что примерно в 20–25% случаев этого заболевания паркинсонизм носит леводопа-чувствительный характер. Важным является и то, что у пациентов с ДТЛ могут возникать выраженные осложнения на фоне назначения нейролептиков (вплоть до летального исхода).
Более подробную информацию по дифференциальной диагностике болезни Альцгеймера и деменции с тельцами Леви см. в статье И.В. Дамулина “ Дифференциальная диагностика и терапия деменций” , опубликованной в журнале “Consilium medicum”, т. 5, №12, 2003.
Терапия деменций
Тактика ведения больных с деменцией представлена в табл. 5.
Первым этапом является подтверждение диагноза деменции. Как уже отмечалось выше, в практической деятельности сложности могут возникнуть при проведении дифференциального диагноза деменции с депрессией, делирием и проявлениями нормального старения. Поэтому важным является использование разработанных в настоящее время критериев диагноза деменции, а также нетрудоемких в проведении скрининговых шкал, позволяющих объективно оценить когнитивную сферу. В сложных случаях необходимо применять более информативные батареи нейропсихологических тестов. При этом особое значение имеет выявление преддементных состояний, терапевтические возможности при которых более значительны. После установления синдромального диагноза деменции дальнейший поиск, в первую очередь с использованием параклинических методов исследования, должен быть направлен на установление причины заболевания.
Лечение больных с деменцией должно быть направлено, по возможности, на этиопатогенетические механизмы заболевания, лежащего в основе когнитивных нарушений. Широко применяются препараты ноотропного и метаболического действия. Лечение артериальной гипертензии у пожилых позволяет вдвое снизить риск возникновения деменции. Что удивительно, снижается не только риск возникновения сосудистой деменции, но также и болезни Альцгеймера. Предполагается, что это может быть связано с протективным эффектом антагонистов кальциевых каналов, используемых в качестве гипотензивных средств.
Таблица 1. Причины деменции
Наиболее частые причины (около 80% случаев):
- сосудистая деменция
- их сочетание (так называемая смешанная деменция)
источник
Дифференциальная диагностика. Диагностика болезни Альцгеймера (деменции альцгеймеровского типа), особенно на относительно ранних этапах ее течения
Диагностика болезни Альцгеймера (деменции альцгеймеровского типа), особенно на относительно ранних этапах ее течения, вызывает нередко серьезные трудности и требует дифференциации с иными формами психической патологии, сопровождающимися нарушениями разных сторон познавательной деятельности, поведения и социальной адаптации больного.
Особенно актуальна задача своевременного отграничения болезни Альцгеймера от ряда нейрохирургических заболеваний (объемные церебральные процессы, нормотензивная гидроцефалия), ибо ошибочная диагностика болезни Альцгеймера в этих случаях не позволяет своевременно использовать единственно возможный для спасения больного хирургический метод лечения. Не менее важна правильная диагностическая квалификация случаев вторичной деменции, т.е. обусловленной иными, например, общесоматическими (инфекционными, интоксикационными, метаболическими, эндокринными) или иными церебральными процессами (энцефалиты, травма головного мозга, субдуральная гематома и др.), случаев слабоумия, которые при правильно выбранной терапевтической тактике могут быть частично или полностью обратимыми.
Столь же значимо отграничение начальных проявлений болезни Альцгеймера (особенно у больных с депрессивными или тревожно-депрессивными реакциями на болезнь) от не редких в позднем возрасте депрессивных состояний, сопровождающихся картиной кажущейся деменции (псевдодеменция). С частыми диагностическими трудностями врач также сталкивается при необходимости дифференцировать болезнь Альцгеймера с сосудистой (мультиинфарктной) деменции и других атрофических процессов позднего возраста.
Необходимость в отграничении болезни Альцгеймера от опухоли головного мозга обычно возникает при преобладании на ранних стадиях болезни тех или иных корковых расстройств, опережающих по темпу прогредиентности нарушения мнестико-интеллектуальных функций. Например, в тех случаях, когда при относительно неглубокой деменции обнаруживаются выраженные нарушения речи, тогда как нарушения других высших корковых функций значительно отстают от них по прогредиентности и могут быть выявлены только при специальном нейропсихологическом исследовании. Или, наоборот, при нерезко выраженных речевых расстройствах и умеренном психоорганическом снижении обнаруживаются отчетливые нарушения письма, счета, чтения и агностические симптомы (т.е. речь идет о преимущественном поражении теменно-затылочных областей). Правильной диагностической дифференциации в этих случаях помогает отсутствие общемозговых нарушений (головная боль, рвота, головокружение и др.) и локальных неврологических симптомов. Появление локальных неврологических симптомов и эпилептических припадков на этапе, предшествующем развитию деменции, или присутствие общемозговых симптомов ставит диагноз болезни Альцгеймера под сомнение и требует обязательного проведения исследования глазного дна, электрофизиологического обследования, эхографии, нейроинтраскопического исследования и т.п. для исключения наличия новообразования.
Гидроцефалическая деменция или нормотензивная гидроцефалия – наиболее хорошо известная курабельная деменция (своевременная операция шунтирования дает высокий терапевтический эффект и почти в половине случаев устраняет симптомы деменции), характеризуется триадой расстройств: постепенно прогрессирующей деменцией, нарушениями походки и недержанием мочи. Эти симптомы в отличие от болезни Альцгеймера появляются на относительно ранних этапах заболевания. В отдельных случаях, однако, не все структурные компоненты “триады” бывают представлены равномерно. Как правило, мнестико-интеллектуальные нарушения при нормотензивной гидроцефалии определяются нарушениями запоминания и памяти на недавние события, а также ориентировки, тогда как при болезни Альцгеймера нарушения памяти носят более тотальный характер, страдает не только запоминание и память на недавние события, но и прошлые знания и опыт. В отличие от эмоциональной сохранности больных, страдающих болезнью Альцгеймера, больным с нормотензивной гидроцефалией свойственны равнодушие, эмоциональная тупость или расторможенность. Больные нормотензивной гидроцефалией не обнаруживают обычно нарушений праксиса и речи, а нарушения походки отличаются своеобразием (медленная, на негнущихся, широко расставленных ногах).
Необходимость дифференцирования болезни Альцгеймера с эндогенной депрессией возникает преимущественно на относительно ранней стадии болезни обычно при неглубокой еще степени распада мнестико-интеллектуальных функций и эмоциональной сохранности больных, когда больные дают реакции тревоги и растерянности на происходящие с ними изменения и высказывают общие жалобы на утомляемость, затруднения в работе, трудности в концентрации внимания, снижение активности. Наиболее часто выраженные депрессивные реакции встречаются при так называемом моноочаговом типе начала болезни Альцгеймера.
Разграничение между болезнью Альцгеймера и “псевдодеменцией” при эндогенной депрессии у больных пожилого возраста основывается на тщательном выяснении анамнестических данных и всесторонней оценке психического состояния и особенностей его динамики. В анамнезе больных с эндогенной депрессией нередко выявляются предшествующие субдепрессивные эпизоды или необъяснимые периоды “плохого самочувствия”. Кроме того, больные с депрессией обычно могут указать хронологический период или даже дату начала болезни, а при болезни Альцгеймера инициальные симптомы нарастают настолько медленно и малозаметно, что больные затрудняются датировать их начало. Сниженный аффект при депрессивной “псевдодеменции” обычно стабилен, в то время как выраженность нарушений памяти и интеллектуальной деятельности может колебаться по интенсивности не только в течение более или менее длительного временного промежутка (недель, месяцев), но даже в течение одного дня. В противоположность этому при болезни Альцгеймера депрессивные расстройства, как правило, непостоянны и изменчивы, а нарушения познавательной деятельности стабильны и имеют тенденцию к медленному прогрессированию. Различается также отношение больных к своим интеллектуальным расстройствам. Если депрессивные больные тревожатся по этому поводу, склонны к самоупрекам и усилению (по самооценке) тяжести имеющихся у них нарушений интеллектуальной деятельности и собственной несостоятельности, то при болезни Альцгеймера они могут скрывать или преуменьшать их. Специальное исследование памяти и высших корковых функций с применением несложных нейропсихологических тестов (см. соответствующий раздел) позволяет обнаружить даже на ранней стадии болезни Альцгеймера описанные нарушения памяти, а также дефекты зрительно-пространственной деятельности, элементы афатических и апрактических расстройств.
Необходимость разграничения болезни Альцгеймера с сосудистой (мультиинфарктной) деменцией возникает преимущественно при так называемых псевдоальцгеймеровских формах сосудистой деменции, сопровождающихся нарушениями высших корковых функций (афато-апракто-агностическими расстройствами). Правильной диагностической оценке в этих случаях помогает анализ объективных анамнестических данных. Информация об остром начале заболевания, транзиторных нарушениях мозгового кровообращения с появлением преходящих неврологических расстройств или кратковременных эпизодов помрачения сознания, а также сведения о ступенеобразном нарастании деменции свидетельствуют о вероятном сосудистом генезе заболевания. Выявление очаговых неврологических симптомов повышает вероятность этого диагноза.
Для распознавания сосудистой (мультиинфарктной) деменции, сопровождающейся корковыми очаговыми расстройствами, и отграничения ее от болезни Альцгеймера полезно использование соответствующих шкал, в частности ишемической шкалы Хачински (V. С. Hachinski, 1975), оценочной шкалы для диагностики болезни Альцгеймера, разработанной L.Gustafson и L. Nilsson (1982). Оценка свыше 6 баллов по шкале Хачински свидетельствует о большой вероятности сосудистой этиологии деменции. Оценка свыше 5 баллов и особенно 8 баллов (в зависимости от продолжительности деменции) по шкале L. Gustafson L. Nilsson является доводом в пользу диагноза болезни Альцгеймера. Но наиболее существенную помощь в диагностике псевдоальцгеймеровской формы сосудистой (мультиинфарктной) деменции оказывает исследование больного с помощью компьютерной томографии. Для мультиинфарктной деменции характерно сочетание очаговых изменений плотности вещества головного мозга и нерезко выраженного диффузного расширения как желудочков, так и субарахноидальных пространств.
Отграничение болезни Альцгеймера от болезни Пика, также сопровождающейся нарушениями высших корковых функций и развитием тотальной деменции, основывается на определенных качественных различиях в структуре деменции и динамике ее развития. В отличие от болезни Альцгеймера, при болезни Пика уже на ранних этапах возникают глубокие личностные изменения с аспонтанностью и оскудением речевой и двигательной активности или с дурашливостью и расторможенностью, стереотипными формами деятельности. В то же время инструментальные функции интеллекта (память, внимание, ориентировка, счет и др.) остаются длительное время сохранными, хотя наиболее сложные стороны мыслительной деятельности (обобщение, абстрагирование, критика) нарушаются уже на начальном этапе развития болезни. Корковые очаговые расстройства также имеют определенные особенности.
Преобладают нарушения речи, которые представляют собой не только обязательные, но и ранние проявления болезни. Наблюдается постепенное обеднение речи, снижение речевой активности до “кажущейся немоты” и появление речевых стереотипий, “стоячих оборотов”, которые на поздних этапах болезни представляют единственную форму речевой продукции. Для поздних этапов болезни Пика характерно полное разрушение речевой функции (тотальная афазия), тогда как симптомы апраксии появляются довольно поздно и обычно не достигают степени тяжелого распада, характерного для болезни Альцгеймера. Неврологические симптомы (за исключением амимии и мутизма) обычно отсутствуют даже на отдаленной стадии болезни Пика.
Дифференциальный диагноз с хореей Гентингтона приходится проводить при наличии в клинической картине деменции хореоподобных гиперкинезов. Однако при болезни Альцгеймера гиперкинезы возникают только на отдаленных этапах течения на фоне далеко зашедшей деменции и выраженных корковых очаговых расстройств, что не характерно для хореи Гентингтона.
Дата добавления: 2016-12-18 ; просмотров: 321 | Нарушение авторских прав
источник
Синонимы: первичная дегенеративная деменция, пресенильная и сенильная деменция = деменция, тип Альцгеймера
Определение болезни Альцгеймера. Необратимое, прогрессирующее, дегенеративное заболевание мозга с типичными неврологическими изменениями (накоплением сенильных бляшек и клубков утолщенных спиралевидно извивающихся нейрофибрилл в тканях мозга), клинически — с утратой когнитивных способностей (память, мышление)
Эпидемиология. Наиболее частый вид деменции, в нашей стране более 1 млн больных, рост количества заболевших вследствие увеличения продолжительности жизни, так как это возрастное заболевание: риск развития у лиц старше 65 лет составляет 2-6%, у лиц старше 85 лет — 25-33%.
Этиопатогенез болезни Альцгеймера:
— Генетические факторы: 4-й тип аполипопротеина Е, пресенилин-1. Изменения в 4-й и 21-й хромосомах при пресенильном варианте болезни Альцгеймера; амилоидная теория
— Патологические отложения: амилоидные бляшки, нейрофибриллярные клубки в тканях мозга —> дегенерация нервных клеток
— Увеличение продукции предшественника амилоидного бета-протеина; интрацеребральное отложение гиперфосфорилированного тау-протеина
— Холинергический дефицит (снижение уровня ацетилхолина, а также серотонина и норадреналина), переизбыток глутамата
— Аутоиммунный процесс
— Церебральный дефицит адреналина
Факторы риска: возраст, 4-й тип аполипопротеина Е
К декомпенсации основных пусковых механизмов могут привести, например, перемена места жительства, уединение, оперативное вмешательство (наркоз) и эмоциональные нагрузки.
Классификация болезни Альцгеймера:
• Ранняя форма (в период до 65 лет), поздняя форма (после 65 лет)
• Наследственно обусловленные случаи (лишь около 5%)
Основные симптомы болезни Альцгеймера:
• В начале — затяжные расстройства кратковременной памяти, нарушения абстрактного мышления, сокращение инициативности и стимулов
• Ранние симптомы некогнитивной сферы: дискретные изменения поведения, пассивность, эмоциональная замкнутость, лабильность настроения, снижение добросовестности и небрежность во всем, беспомощность
• На следующей стадии появляются нарушения кортикальных функций и неврологические симптомы: амнезия, амнестическая афазия (проблемы выбора слов), акалькулия (неспособность считать), апраксия, прозопагнозия (неспособность узнавать лица); нарушения поведения (двигательная активность —> «убегание»); нарушение восприятия, пищевого поведения; изменения ритма дня и ночи, симптоматика бреда
Важно: На ранней стадии можно наблюдать значительное сходство клинической картины с картиной депрессии («депрессивная псевдодеменция»).
Значительные проблемы дифференциальной диагностики: наблюдение и лечение антидепрессантами.
Согласно МКБ-10:
— снижение памяти (объективно, оценка степени тяжести)
— потеря интеллектуальных способностей (снижение способности высказывать суждения и мыслить)
— снижение контроля аффекта, стимулов, социального поведения (раздражительность, апатия)
— разрушение высших кортикальных функций (афазия, апраксия)
— минимальная продолжительность — 6 мес.
Диагностика:
— нейропсихологические исследования: рейтинговые шкалы, такие как Mini Mental Status Test (MMST), DemTec, тест на определение времени по часам
— лабораторные исследования: в ликворе (спинномозговая жидкость) повышение тау-протеина, снижение А-бета-пептида, исключение сифилиса нервной системы, ВИЧ-инфекции, гипотиреоза, гиповитаминоза
— ЭЭГ: замедление ритма
— МРТ: атрофия (прежде всего в области гиппокампа)
I. Сомнительные признаки болезни Альцгеймера:
• Наличие документированного (например, по результатам психологического теста MMST) прогрессирующего дементного синдрома с дефицитами в двух и более сферах познания
• Непрерывно прогрессирующее ослабление памяти и других когнитивных функций
• Отсутствие расстройства сознания
• Замедленное развитие заболевания в возрасте между 40 и 90 годами, преимущественно в возрасте после 65 лет
• Исключение иных заболеваний (болезней мозга или системных заболеваний), способных вызвать развитие деменции
II. Вероятные признаки болезни Альцгеймера:
• Прогрессирующее ухудшение специфических когнитивных функций, таких как речь (афазия), двигательные способности (апраксия) или восприятие (агнозия)
• Странности в поведении и неспособность справляться с различными бытовыми видами деятельности
• Наличие подобных заболеваний в семейном анамнезе, особенно имеющих невропатологическое подтверждение
• Следующие результаты инструментальных исследований: ликвор — без патологии, ЭЭГ — без патологии или содержит неспецифические изменения (например, замедление ритма), указание на атрофию мозга при КТ с увеличением при исследовании продольного среза
III. Достоверные признаки болезни Альцгеймера:
• Диагноз может быть поставлен на основании одного дементного синдрома при отсутствии других заболеваний, которые могут быть причиной деменции, при наличии основных признаков инициации, картины болезни или клинического течения
• Также при наличии другого системного заболевания или болезни мозга, которая сама по себе способна вызвать развитие деменции, но не рассматривается в качестве единственной причины
• Если при исключении других возможных причин заболевания присутствует только прогрессирующий тяжелый когнитивный дефицит, то он должен подвергнуться тщательному изучению
Диагностические критерии болезни Альцгеймера по МКБ-10:
• Наличие деменции
• Постепенное начало с медленно прогрессирующим слабоумием
• Отсутствие клинических указаний или специальных данных обследования, указывающих на наличие системного заболевания или заболевания мозга, которые могли бы спровоцировать развитие деменции
• Отсутствие внезапного апоплектического начала или указания на неврологический очаг
Важно: Типичный пациент чувствует себя вполне здоровым, не жалуется на забывчивость, старается быть незаметным, «обычным», избегает отвечать на вопросы, обращается к врачу не по собственной инициативе. Болезнь Альцгеймера — диагноз исключения. Подтвердить диагноз возможно только неврологически.
• Депрессивная псевдодеменция: наиболее часто фигурирует в дифференциальной диагностике, но не обладает патогномо-ничными признаками • Сосудистая деменция: волнообразное течение, очаговые симптомы поражения нервной системы; на МРТ множественные микроинфаркты
• Другие органические процессы мозговой деятельности, ведущие к деменции, такие как болезнь Пика, болезнь Паркинсона, болезнь Крейтцфельдта-Якоба, хорея Гентингтона, прогрессирующий паралич и др. • Гидроцефалия с нормальным давлением
• Корсаковский синдром: амнезия, конфабуляции, нарушения глазодвигательных функций и походки
• Легкие когнитивные расстройства; при «доброкачественной» возрастной забывчивости забываются, прежде всего, определенные «вещи» и «предметы»; при болезни Альцгеймера забываются, прежде всего, «происшествия» и «события».
• Медикаментозная терапия:
— антидементные препараты, блокаторы ацетилхолинэстеразы (галантамин, донепезил, ривастигмин) или антагонист рецепторов К-метил-О-аспартата (NMDA) мемантин
— при наличии депрессии возможно применение антидепрессантов
— при состоянии беспокойства, замешательства и расстройствах сна возможно применение (атипичных) нейролептиков
Важно: Антидементные препараты замедляют прогрессирование болезни, но не излечивают.
| Действующее вещество | Торговое название | Механизм действия | Суточная доза | Побочные действия | Показания |
| Донепезил | Арисепт | Улучшение сигнальной трансдукции посредством ацетилхолина | 5-10 мг | Потеря аппетита, тошнота, рвота, диарея, потеря массы тела | Болезнь Альцгеймера легкой и средней степени тяжести |
| Галантамин | Реминил | Улучшение сигнальной трансдукции посредством ацетилхолина | 16-24 мг | Потеря аппетита, тошнота, рвота, диарея, потеря массы тела | Болезнь Альцгеймера легкой и средней степени тяжести |
| Ривастигмин | Экселон | Улучшение сигнальной трансдукции посредством ацетилхолина | 6-12 мг | Потеря аппетита, тошнота, рвота, диарея, потеря массы тела | Болезнь Альцгеймера легкой и средней степени тяжести |
| Мемантин | Акатинол Мемантин | Нормализация сигнальной трансдукции посредством глутамата | 10-20 мг | Беспокойство, расстройство сна | Болезнь Альцгеймера средней и тяжелой степени |
| Гинкго двулопастный | Танакан, Билобил | Нейтрализация вредных продуктов обмена веществ, повышение выброса медиаторов, улучшение перфузии | 120-240 мг | Тошнота, головные боли | Расстройства памяти и концентрации внимания при психоорганическом синдроме |
—>
• Немедикаментозное лечение:
— тренинг когнитивных способностей
— психосоциальная помощь
— поведенческая терапия
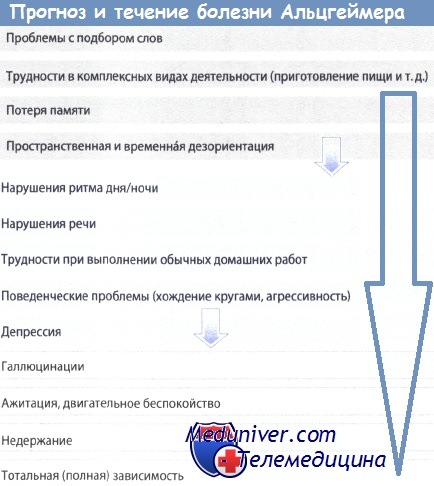
Течение/Прогноз болезни Альцгеймера:
— Хроническое прогрессирующее течение, после постановки диагноза продолжительность жизни — 8-10 лет
— Ранняя стадия (MMST=20-25) — средняя стадия (MMST=10-20) — тяжелая поздняя стадия (MMST
источник
Геронтологическая психиатрия. Психические заболевания позднего возраста. Дифференциальная диагностика болезни Альцгеймера и сосудистой деменции.
Геронтологическая психиатрия — раздел психиатрии, изучающий все, что связано с психическим состоянием пожилых людей.
Непатологические изменения в психике и поведении пожилых:
1) снижение функции анализаторов, ухудшение коммуникаций
2) непатологическое снижение когнитивных функций: чаще памяти на недавние события
3) уменьшение потребности во сне
4) часто снижение либидо и потенции
5) снижение уровня социальных притязаний, амбиций, стремлений; консерватизм, удовлетворенность жизнью
6) понижение уровня в головном мозге серотонина, норадреналина, ГАМК, АХ, что повышает подверженность пожилых депрессии в ответ на воздействие психострессоров
| Особенности пресенильных психозов | Особенности сенильных психозов |
| Раннее начало 45-50 лет | Позднее начало 55-65 лет и более |
| Не приводят к деменции | Приводят к демении |
| Отсутствует патологоанатомический субстрат | Есть патологоанатомический субстрат — атрофия коры головного мозга |
| Обратимы | Прогредиентны, необратимы |
1. депрессия — часто похожа на деменцию (псевдодеменция); прием антидепрессантов быстро редуцирует симптоматику
2. пресенильный инволютивный параноид — бред малого размаха (ограничен кругом семьи, квартиры, соседей), синдром «плюшкина», бред ревности
Сенильные психозы (синоним — деменции, хронический мозговой синдром) — синдром заболевания головного мозга, который проявляется повреждением когнитивной сферы, снижением интеллектуальных и других высших корковых функций (абстрактного мышления, памяти, сообразительности, уровня суждений, способности к обучению, счета, письма, речи):
1. Болезнь Альцгеймера (БА) — первичное дегенеративное заболевание головного мозга, главным проявлением которого является постепенно прогрессирующая деменция.
Этиопатогенез: причины достоверно неизвестны, есть наследственная предрасположенность; факторы среды влияют на степень проявления генетического дефекта, в результате происходит постепенная диффузная атрофия мозга с расширением мозговых желудочков (начинается с атрофии теменно-затылочно-височных долей), при этом в головном мозге возникают характерные патоморфологические проявления болезни (сенильные бляшки из бета-амилоида, зернисто-васкулярная дегенерация нейронов вокруг бляшек, нейрофибриллярные клубки внутри нейронов в коре); высказывается также роль изменения содержания в головном мозге нейромедиаторов (серотонина, АХ).
Клинически эти изменения проявляются прогрессирующим слабоумием. Заболевание начинается чаще после 65 лет (БА, тип 1), реже до 65 лет (БА, тип 2) всегда постепенно, очень растянуто во времени. У пациента происходит медленное и неуклонное снижение интеллекта, памяти, сообразительности. Ухудшается моторная координация, присоединяются расстройства речи, счета, письма, праксиса, постепенно утрачиваются прежние знания, умения и навыки. Сознание нарастающей катастрофы на ранних стадиях болезни сохранено, поэтому возникает тревога, чувство вины, растерянность, попытки как-то замаскировать свою несостоятельность. В последующем сознание болезни исчезает, поведение пациента становится все более монотонным и нецеленаправленным, утрачиваются элементарные навыки самообслуживания. Течение болезни необратимо, продолжительность от первых признаков до смерти 7-10 лет.
Лечение: этиотропное отсутствует, патогенетическое: такрин, арисепт — ингибиторы ацетилхолинэстеразы, уменьшающие прогрессирование деменции, также применяют антиоксиданты, селективные ингибиторы МАО типа В; социально-средовые и психологические воздействия, правильный уход, помощь членов семьи, осуществляющие уход за пациентом (привычная обстановка в квартире, рутинный распорядок дня, освещение в ночное время квартиры, система ориентиров, соблюдение навыков опрятности, устранение причин возможной агрессии и т.д.); работа с семьей.
2. Сосудистая деменция (F01) — вторая после БА группа состояний деменции в пожилом возрасте, ступенчато нарастающее снижение интеллекта и когнитивных функций вследствие повторяющихся нарушений мозгового кровообращения, преимущественно в мелких и средних сосудах, и следующих за ними паренхиматозных повреждений.
Этиопатогенез: причина деменции — накопление в головном мозге очагов некроза, которые возникают в результате мнокократных повторяющихся инсультов (чаще ишемических); определенную роль играет и сужение сосудов мозга вследствие атеросклероза.
Клиника: начало заболевания острое и отчетливое, после нескольких эпизодов нарушения мозгового кровообращения. Прогрессирование деменции идет ступенчато, с каждым новым эпизодом, при этом бывают периоды относительной стабилизации и улучшения когнитивных функций. Характерны эмоциональная лабильность, слезливость, сосудистые жалобы, колебания АД, очаговая неврологическая симптоматика. Сознание болезни и личностные особенности сохраняются дольше, чем при БА.
Варианты сосудистой деменции: мультиинфарктная деменция; сосудистая деменция с острым началом («постинсультное слабоумие»); субкортикальная сосудистая деменция (энцефалопатия Бинсвангера).
Лечение: антиагреганты (аспирин), средства, улучшающие мозговой кровоток (циннаризин, винпоцетин), ноотропы (пирацетам, энцефабол), танакан; коррекция сопутствующих заболеваний; социально-средовые и психологические воздействия, правильный режим, обучение членов семьи.
3. Более редкие формы деменции:
а) деменция при болезни Гентингтона — наследственное заболевание, обширная атрофия мозга с поражением базальных ганглиев
б) деменция при болезни Пика — атрофия преимущественно лобных долей с ранней утратой социальных навыков, расторможенностью влечений, потерей ядра личности
в) деменция при болезни Паркинсона и т.д.
Дифференциальная диагностика БА и сосудистой деменции:
| Признак | Сосудистая деменция | Болезнь Альцгеймера |
| Пол | чаще мужчины | в 2 раза чаще женщины |
| Типичный возраст начала | 50-60 лет | 65 лет и старше |
| Характер начала | более острое | очень постепенное |
| Течение | ступенчатое, с периодами улучшений | неуклонно прогрессирующее |
| Характер деменции | более лакунарная | более тотальная |
| Критика и сознание болезни | относительно долго | рано исчезают |
| Очаговые неврологические нарушения | весьма часты | редки |
| Сосудистые жалобы | часты | редки |
| Гипертензия в анамнезе | характерна | не характерна |
| Инсульты в анамнезе | характерны | не характерны |
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
источник
Диагностика базируется на характерных анамнестических, клинических и инструментальных данных. Прижизненный диагноз всегда носит вероятностный характер: достоверный диагноз может быть установлен только на основании патоморфологического исследования.
Анамнестически болезнь Альцгеймера характеризуется незаметным началом: больной и его родственники с трудом определяют время появления первых симптомов. Заболевание носит неуклонно прогрессирующий характер. Наибольший темп прогрессирования отмечают в стадиях лёгкой и умеренной деменции. На додементном этапе и в стадии тяжёлой деменции темп прогрессирования уменьшается, иногда симптомы носят почти стационарный характер. Следует отметить, что хотя длительные остановки прогрессирования заболевания считают не характерными для болезни Альцгеймера, их наличие всё же не исключает этого заболевания, особенно у лиц пожилого и старческого возраста.
Основной диагностический признак болезни Альцгеймера — характерная клиническая картина деменции: нарушения памяти преимущественно на недавние события в сочетании с другими когнитивными расстройствами в отсутствие очаговой неврологической симптоматики. Диагностические критерии болезни Альцгеймера в соответствии с Международной классификацией болезней (10-го пересмотра) предусматривают следующие проявления.
• Нарушения памяти, проявляющиеся в нарушении способности к запоминанию нового материала, а в более тяжёлых случаях — в затруднении припоминания ранее усвоенной информации. Нарушения про являются как в вербальной, так и в невербальной модальности. Мнестические расстройства следует объективизировать с помощью нейропсихологических тестов.
• Нарушение других когнитивных функций, что проявляется нарушением способности к суждениям, мышлению (планированию, организации) и переработке информации. Эти нарушения следует объективизировать, желательно с использованием соответствующих нейропсихологических тестов. Необходимое условие диагностики деменции — снижение когнитивных функций по сравнению с более высоким исходным мнестико-интеллектуальным уровнем.
• Нарушение когнитивных функций на фоне сохранного сознания.
• Нарушение эмоционального контроля, мотиваций или изменение социального поведения, по меньшей мере одно из следующих: эмоциональная лабильность, раздражительность, апатия, асоциальное поведение.
Для достоверной диагностики перечисленные признаки должны присутствовать по меньшей мере в течение 6 мес, при более коротком наблюдении диагноз может быть только предположительным.
Лабораторные и инструментальные методы исследования имеют вспомогательное значение в диагностике болезни Альцгеймера. Рутинные анализы крови, мочи и ликвора не выявляют какой-либо патологии. В то же время, определение в ликворе специфических маркёров дегенеративного процесса может служить дополнительным подтверждением клинического диагноза. В качестве таких маркёров в настоящее время рассматривают содержание в ликворе фрагмента амилоидного белка ( α — β -42) и тау-протеина. Болезнь Альцгеймера характеризуется уменьшением концентрации α — β -42 и одновременным увеличением концентрации тау-протеина. Этот признак имеет особенно важное диагностическое значение в додементных стадиях болезни Альцгеймера, когда клиническая диагностика не может быть вполне надёжной в силу мягкости симптоматики. Диагностическое значение электрофизиологических методов исследования невелико. Обычно при ЭЭГ фиксируют увеличение медленноволновой активности, особенно в задних отделах коры головного мозга. Весьма характерно также удлинение латентных периодов поздних компонентов когнитивных вызванных потенциалов (Р300) . Однако указанные изменения неспецифичны и присутствуют также при когнитивных нарушениях иной природы, расстройствах функционального ряда.
Обязательный этап обследования больных с подозрением на болезнь Альцгеймера — нейровизуализация (КТ или МРТ головного мозга) . Цели нейровизуалиции — исключить другие поражения головного мозга с клинической картиной деменции и получить дополнительное позитивное подтверждение диагноза.
Первую задачу считают более важной: диагноз «болезнь Альцгеймера» остаётся правомерным и при отсутствии каких-либо специфических нейровизуализационных изменений, но при наличии характерной клиники.
Характерный (но не патогномоничный) нейровизуализационный признак болезни Альцгеймера — атрофия гиппокампа, выявляемая на коронарных срезах. Диффузная церебральная атрофия менее значима для диагностики, однако высокий темп атрофического процесса, выявляемый при повторных КТ или МРТ, также считают дополнительным подтверждением диагноза. Методами функциональной нейровизуалиазции (например, ПЭТ, однофотонная эмиссионная КТ) выявляют снижение метаболизма и кровотока в медиобазальных отделах лобных долей, глубинных и задних отделах височных долей и в теменных долях головного мозга.
Болезнь Альцгеймера следует дифференцировать от других заболеваний, сопровождающихся картиной прогрессирующей деменции.
В первую очередь следует исключить потенциально обратимые виды деменции: дисметаболическую энцефалопатию вследствие соматических и эндокринных заболеваний, дефицитарные состояния, интоксикации, нормотензивную гидроцефалию, опухоли головного мозга, нейроинфекции. Для выявления указанных состояний всем больным с деменцией показано полноценное клиническое, лабораторное и инструментальное исследование, включая нейровизуализацию (см. «Нарушение когнитивных функций» ) .
Чаще всего проводят дифференциальную диагностику между болезнью Альцгеймера и сосудистой деменцией, другими нейродегенеративными заболеваниями.
Для сосудистой деменции в большинстве случаев характерно преобладание в структуре когнитивных нарушений, дизрегуляторных расстройств (нарушение планирования, организации деятельности) при относительно сохранной памяти на события жизни в начале деменции. Другим важным отличительным признаком служит наличие уже в стадии лёгкой деменции выраженной очаговой неврологической симптоматики, прежде всего в виде псевдобульбарного синдрома, нарушений походки. При КТ /МРТ головного мозга выявляют последствия острых нарушений мозгового кровообращения и/или выраженный лейкоареоз, нередко гидроцефалию. В то же время наличие сердечно-сосудистых заболеваний не считают дифференциально-диагностическим признаком, так как артериальная гипертензия, атеросклероз и сахарный диабет — факторы риска не только сосудистой деменции, но и болезни Альцгеймера.
Следует отметить, что не менее чем в 15% случаев деменции в пожилом возрасте отмечают сосуществование сосудистого поражения головного мозга и альцгеймеровского дегенеративного процесса (так называемая смешанная деменция). В этих случаях в клиническом статусе одновременно отмечают признаки обоих заболеваний.
При деменции с тельцами Леви на первый план клинической картины выступают выраженные нарушения динамики психических функций, приводящие к значительной замедленности и заторможенности, колебаниям концентрации внимания (так называемые флюктуации) . Другая отличительная особенность — повторяющиеся зрительные галлюцинации в виде образов животных или людей.
В нейропсихологическом статусе наряду с умеренными нарушениями памяти важное место занимают нарушения зрительно-пространственного гнозиса и праксиса, однако отсутствуют речевые расстройства. Двигательные нарушения представлены различными по выраженности экстрапирамидными расстройствами, такими, как гипокинезия, ригидность, постуральная неустойчивость, реже — акционный и/или статический тремор. Также весьма характерна периферическая вегетативная недостаточность. Специфический нейровизуализационный признак — значительное расширение задних рогов боковых желудочков.
Лобно-височная лобарная дегенерация обычно начинается в пресенильном возрасте (50-65 лет) . Характеризуется в первую очередь снижением критики и связанными с этим поведенческими нарушениями: импульсивностью, бестактностью, пренебрежением принятыми в обществе нормами поведения, изменением пищевого и сексуального поведения. Обычно эти расстройства сочетаются с нарушениями речи по типу акустико-мнестической и/или динамической афазии.
В редких случаях заболевание может начаться с речевых нарушений (так называемая первичная прогрессирующая афазия) . В отличие от болезни Альцгеймера, память на события жизни, пространственный гнозис и праксис, ориентировка в месте и времени длительное время остаются сохранными. В неврологическом статусе определяют симптомы орального автоматизма, хватательный рефлекс, феномен «противодержания» при исследовании мышечного тонуса, в редких случаях — симптомы паркинсонизма. Специфическим (но не обязательным для диагноза) нейровизуализационным признаком является локальная атрофия лобных и передних отделов височных долей головного мозга, нередко односторонняя.
источник
Проблема диагностики сосудистой деменции (СД) и болезни Альцгеймера (БА) является крайне важной. Это обусловлено не только тем, что эти два типа деменции встречаются в практической деятельности наиболее часто, но и тем, что у пожилых они нередко похожи феноменологически и имеют сходный характер прогрессирования.
При СД у больных в анамнезе нередко имеются указания на перенесенные ОНМК, а в неврологическом статусе выявляются существенно более разнообразные и значительные очаговые расстройства, чем при БА. Однако трудности дифференциальной диагностики нередко обусловлены атипичностью течения этих заболеваний: при БА возможно наличие очаговой неврологической симптоматики, внезапное начало, ступенеобразное прогрессирование; при СД, даже при таком ее варианте, как мультиинфарктная деменция, — незаметное начало и постепенное прогрессирование.
Прогрессирование БА, помимо нарастания нарушений памяти, речи, счета и других когнитивных функций, сопровождается весьма любопытным вариантом анозогнозии, проявляющемся в том, что пациент все меньше беспокоится об имеющихся у него нарушениях и в конечном итоге перестает их осознавать . Выраженность данного феномена при БА больше, чем при СД. Нарушения в эмоциональной сфере, такие как депрессия и тревожность, встречаются при обоих заболеваниях. Эти расстройства несколько преобладают среди пациентов с БА с легкими и умеренными когнитивными нарушениями – по сравнению с мультиинфарктной деменцией, однако среди больных с грубыми когнитивными нарушениями они встречаются чаще при мультинфарктной деменции, чем при БА. Это может свидетельствовать о характерном для БА обеднении эмоциональной сферы по мере прогрессирования заболевания.
При помощи параклинических методов исследования, таких как ультразвуковая доплерография церебральных артерий, в ряде случаев при сосудистой деменции можно выявить признаки поражения сосудистой системы, однако ведущее значение придается методам нейровизуализации. Для БА характерно наличие атрофии височных долей и гиппокампа. рассматривая значение диффузной корковой атрофии у пожилых больных с деменцией, следует отметить то, что она встречается как при сосудистой патологии головного мозга, так и при БА, однако выраженность атрофических изменений, при сходной степени когнитивных расстройств, при БА носит более значительный характер. Для СД более характерным признаком считается асимметричность церебральной атрофии.
Для СД характерна большая выраженность лейкоареоза и наличие церебральных инфарктов. Несмотря на то, что лейкоареоз чаще встречается и более выражен у больных СД, этот феномен, как и множественные кисты, может наблюдаться практически у здоровых людей пожилого и старческого возраста и у пациентов с БА.
С помощью методов функциональной нейровизуализации (ОФЭКТ, ПЭТ) можно оценить мозговой кровоток и метаболизм. По данным ОФЭКТ при БА отмечается гипоперфузия в теменно-височных отделах, при СД – множественные асимметричные очаги гипоперфузии. Данные ПЭТ помогают выявить характерное для БА снижение метаболизма глюкозы и в меньшей степени – снижение регионарного мозгового кровотока в ассоциативной коре височных, теменных и затылочных долей, несколько позже присоединяются изменения в лобных отделах, при сохранности первичных корковых зон, базальных ганглиев, ствола мозга и мозжечка. Эти изменения отличны от выявляемых при СД «пятнистых», асимметричных изменений, обусловленных множественными мелкими ишемическими очагами или инфарктами.
В последнее время используются и определенные биологические маркеры, помогающие в дифференциальной диагностике. В частности, при БА выше, чем при СД (и фронто-темпоральной деменции), уровень тау-протеина в цереброспинальной жидкости. При этом сколь либо значимого влияния тяжести деменции, возраста больных, длительности заболевания или степени церебральной атрофии по данным МРТ на этот показатель не отмечено. Диагностическая значимость этого теста возрастает, если его использовать одновременно с определением уровня бета-амилоида в цереброспинальной жидкости. Вследствие значительной индивидуальной вариации значений этого параметра сам по себе он не может использоваться в качестве маркера БА, а скорее помогает в дифференциальной диагностике этого заболевания с СД.
Особенно трудна дифференциальная диагностика в случае наличия сосудистых изменений у пациентов с БА либо в случае дифференциальной диагностики смешанной деменции и СД. Следует заметить, что в патогенезе БА, особенно с началом в позднем возрасте, имеют значение и сосудистые нарушения. При этом патологические изменения затрагивают белое вещество полушарий головного мозга, что находит и патоморфологические подтверждения.
Смешанная деменция в настоящее недооценивается как ведущая причина деменции у пожилых. При этом СД и БА не просто сосуществуют у одного и того же больного, а довольно тесно взаимодействуют. Это приводит к тому, что наличие сосудистых факторов риска и изменений головного мозга сосудистого характера способствует клинической манифестации БА. Кроме того, эти процессы имеют и общие патогенетические механизмы.
Прежде чем диагностировать болезнь Альцгеймера, исключают другие причины деменции , в том числе устранимые: заболевания щитовидной железы , авитаминозы , опухоли головного мозга , лекарственные интоксикации , употребление наркотиков , хронические инфекции и тяжелую депрессию ( депрессивную псевдодеменцию ). Изменения на КТ и МРТ неспецифичны, а на ранней стадии болезни Альцгеймера вообще отсутствуют. Однако эти исследования позволяют исключить новообразования головного мозга (в том числе метастатического происхождения), мультиинфарктную деменцию , болезнь Бинсвангера и нормотензивную гидроцефалию . По мере прогрессирования болезни Альцгеймера развивается диффузная атрофия коры мозга , а прицельная МРТ выявляет атрофию гиппокампа ( рис. 367.1 , А). ЭЭГ не изменена или выявляет неспецифичное замедление ритма. Состав СМЖ также обычно не изменен. Лишь специальные исследования выявляют снижение в СМЖ уровня ацетилхолина и бета-амилоидного белка и повышение уровня тау-белка . Однако такие же изменения часто находят и у здоровых, поэтому их диагностическое значение до конца не ясно.
Появились данные о том, что при болезни Альцгеймера повышены зрачковые реакции на тропикамид . Клиническая значимость этого факта не подтверждена, поэтому в настоящее время в качестве диагностического теста реакция на тропикамид не используется.
Медленное прогрессирование деменции , нормальные лабораторные показатели, диффузная атрофия коры , в том числе в области гиппокампа, на КТ или МРТ — характерные признаки болезни Альцгеймера.
Диагноз, установленный на основании тщательного анализа клинических данных, подтверждается на аутопсии в 85-90% случаев. В остальных случаях деменция обусловлена другим заболеванием. В дифференциальной диагностике помогают относительно простые клинические признаки. Так, выраженные нарушения походки лишь при небольшом расстройстве памяти на ранней стадии заболевания характерны для нормотензивной гидроцефалии . Тремор покоя , сгорбленная поза , гипокинезия и маскообразное лицо свидетельствуют о болезни Паркинсона . При алкоголизме часто бывает авитаминоз . Нарушение проприоцептивной чувствительности и нарушение вибрационной чувствительности в сочетании с патологическими разгибательными рефлексами — признак дефицита витамина В12 . Эпилептические припадки на ранней стадии заболевания характерны для первичных и метастатических новообразований головного мозга . Затяжная депрессия в анамнезе заставляет исключить депрессивную псевдодеменцию .
Медикаментозное лечение по поводу бессонницы , тревожности , других психических нарушений или эпилепсии требует исключить хроническую лекарственную интоксикацию. Быстро прогрессирующая деменция (в течение нескольких недель или месяцев) в сочетании с повышением мышечного тонуса и миоклонией встречается при болезни Крейтцфельдта-Якоба . Деменция у родственников может указывать на одну из семейных форм болезни Альцгеймера или на иное наследственное заболевание, проявляющееся деменцией, — например, болезнь Гентингтона , болезнь Пика , наследственные формы прионных болезней или редкие формы наследственных атаксий .
В диагностике деменций альцгеймеровского типа (болезни Альцгеймера), особенно на относительно ранних этапах ее течения, встречаются серьезные трудности; нередко требуется дифференциация с иными формами психической патологии, сопровождающимися нарушениями разных сторон познавательной деятельности, поведения и социальной адаптации больного.
Особенно актуальна задача своевременного отграничения болезни Альцгеймера от некоторых нейрохирургических заболеваний (объемные мозговые процессы, нормотензивная гидроцефалия), так как ошибочная диагностика болезни Альцгеймера в этих случаях не позволяет своевременно использовать единственно возможный для спасения больного хирургический метод лечения. Не менее важна правильная диагностическая квалификация вторичной деменций, т. е. обусловленной иными, например общесоматическими (инфекционными, интоксикационными, метаболическими, эндокринными) или церебральными процессами (энцефалиты, травма головного мозга, субдуральная гематома и др.) случаев слабоумия, которые при правильно выбранной терапевтической тактике могут быть частично или полностью обратимыми.
Столь же значимо отграничение начальных проявлений болезни Альцгеймера (особенно у больных с депрессивными или тревожно-депрессивными реакциями на болезнь) от нередких в позднем возрасте депрессивных состояний, сопровождающихся картиной кажущейся деменций (псевдодеменция). Нередко возникают трудности при дифференциации болезни Альцгеймера от сосудистой (мультиинфарктной) деменций или других атрофических процессов позднего возраста.
Необходимость в отграничении болезни Альцгеймера от опухоли головного мозга обычно появляется в том случае, если на ранних стадиях болезни преобладают те или иные корковые расстройства, опережающие по темпу прогредиентности нарушения мнестико-интеллектуальных функций. Например, в тех случаях, когда при относительно неглубокой деменций обнаруживаются выраженные нарушения речи, а нарушения других высших корковых функций значительно отстают от них по прогредиентности и могут быть выявлены только при специальном нейропсихологическом исследовании. Или, наоборот, если при нерезко выраженных речевых расстройствах и умеренном психоорганическом снижении обнаруживаются отчетливые нарушения письма, счета, чтения и агностические симптомы (т. е. речь идет о преимущественном поражении теменно-затылочных областей). Правильной диагностической квалификации в этих случаях помогает отсутствие общемозговых нарушений (головная боль, рвота, головокружение и др.) и локальных неврологических симптомов. При появлении локальных неврологических знаков и эпилептических припадков на этапе, предшествующем развитию деменции, или в случае присутствия общемозговых симптомов диагноз болезни Альцгеймера вызывает сомнение и при этом требуется проведение исследования глазного дна, электрофизиологического обследования, эхографии, нейроинтраскопического исследования и т. д. для исключения новообразования.
Гидроцефалическая деменция, или нормотензивная гидроцефалия, — наиболее хорошо известная курабельная деменция (своевременная операция шунтирования дает высокий терапевтический эффект и почти в 50 % случаев устраняет симптомы деменции), характеризующаяся триадой расстройств — постепенно прогрессирующей деменцией, нарушениями походки и недержанием мочи. Эти симптомы в отличие от болезни Альцгеймера появляются на относительно ранних этапах заболевания. В отдельных случаях не все структурные компоненты указанной триады бывают представлены одинаково. Как правило, мнестико-интеллектуальные расстройства при нормотензивной гидроцефалии определяются нарушениями запоминания и памяти на недавние события и расстройством ориентировки, тогда как при болезни Альцгеймера нарушения памяти носят более тотальный характер (страдают не только запоминание и память на недавние события, но и прошлые знания и опыт). В отличие от эмоциональной сохранности пациентов с болезнью Альцгеймера больным с нормотензивной гидроцефалией свойственны равнодушие, эмоциональная тупость или расторможенность. У больных нормотензивной гидроцефалией обычно не бывает нарушений праксиса и речи, а нарушения походки отличаются своеобразием (медленная, на негнущихся, широко расставленных ногах).
Необходимость в дифференцировании болезни Альцгеймера от эндогенной депрессии возникает преимущественно на относительно ранней стадии заболевания при неглубокой еще степени распада мнестико-интеллектуальных функций и эмоциональной сохранности, когда больные дают реакции тревоги и растерянности на происходящие с ними изменения и высказывают общие жалобы на утомляемость, затруднения в работе, трудности в концентрации внимания, снижение активности. Наиболее часто выраженные депрессивные реакции встречаются при моноочаговом типе начала болезни Альцгеймера.
Разграничение между болезнью Альцгеймера и депрессивной псевдодеменцией основывается на тщательном выяснении анамнестических данных и всесторонней оценке психического состояния и особенностей его динамики. В анамнезе больных с эндогенной депрессией нередко выявляются предшествующие субдепрессивные эпизоды или необъяснимые периоды «плохого самочувствия». Кроме того, больные с депрессией обычно могут указать хронологический период или даже дату начала болезни, а при болезни Альцгеймера инициальные симптомы нарастают настолько медленно и малозаметно, что больные затрудняются датировать их начало. Сниженный аффект при депрессивной псевдодеменции обычно стабилен, в то время как выраженность нарушений памяти и интеллектуальной деятельности может колебаться по интенсивности не только в течение более или менее длительного временного промежутка (недель, месяцев), но даже в течение одного дня. В противоположность этому при болезни Альцгеймера депрессивные расстройства, как правило, непостоянны и изменчивы, а нарушения познавательной деятельности стабильны и имеют тенденцию к медленному прогрессированию. Различается также отношение больных к своим интеллектуальным расстройствам. Если больные депрессией тревожатся по этому поводу, склонны к самоупрекам и преувеличенной оценке тяжести имеющихся у них нарушений интеллектуальной деятельности и собственной несостоятельности, то пациенты с болезнью Альцгеймера могут скрывать или преуменьшать их. Специальное исследование памяти и высших корковых функций с применением несложных нейропсихологических тестов позволяет обнаружить даже на ранней стадии болезни Альцгеймера указанные нарушения памяти, а также дефекты зрительно-пространственной деятельности, элементы афатических и апрактических расстройств.
Необходимость разграничения болезни Альцгеймера с сосудистой деменцией возникает преимущественно при так называемых псевдоальцгеймеровских формах сосудистой деменции, сопровождающихся нарушениями высших корковых функций (афато-апракто-агностическими расстройствами). Правильной диагностической оценке в этих случаях помогает анализ объективных анамнестических данных. Информация об остром начале заболевания, о транзиторных нарушениях мозгового кровообращения с появлением преходящих неврологических расстройств или кратковременных эпизодов помрачения сознания, а также сведения о ступенеобразном нарастании деменции свидетельствуют о вероятном сосудистом генезе заболевания. Выявление очаговых неврологических симптомов повышает вероятность этого диагноза.
Для распознавания сосудистой деменции, сопровождающейся корковыми очаговыми расстройствами, и отграничения ее от болезни Альцгеймера полезно использование соответствующих шкал, в частности ишемической шкалы Хачински [Hachinski V. C., 1975], а также оценочной шкалы, применяемой для диагностики болезни Альцгеймера, разработанной L. Gustafson и L. Nilsson (1982). Оценка свыше 6 баллов по шкале Хачински свидетельствует о большой вероятности сосудистой этиологии деменции. Оценка свыше 5 баллов и особенно 8 баллов (в зависимости от продолжительности деменции) по шкале L. Gustafson и L. Nilsson является доводом в пользу диагноза болезни Альцгеймера. Наиболее существенную помощь в диагностике псевдоальцгеймеровской формы сосудистой деменции оказывает исследование больного с помощью КТ. Для мультиинфарктной деменции характерно сочетание очаговых изменений плотности вещества головного мозга и нерезко выраженного расширения желудочков, особенно асимметричного, и субарахноидальных пространств.
Отграничение болезни Альцгеймера от болезни Пика, также сопровождающейся нарушениями высших корковых функций и формированием тотальной деменции, основывается на определенных качественных различиях в структуре деменции и динамике ее развития. В отличие от болезни Альцгеймера при болезни Пика уже на ранних этапах возникают глубокие личностные изменения с аспонтанностью и оскудением речевой и двигательной активности или с дурашливостью и расторможенностью, стереотипными формами деятельности. В то же время инструментальные функции интеллекта (память, внимание, ориентировка, счет и др.) остаются длительное время сохранными, хотя наиболее сложные стороны мыслительной деятельности (обобщение, абстрагирование, критика) нарушаются уже на начальном этапе развития болезни. Корковые очаговые расстройства также имеют определенные особенности.
Преобладают нарушения речи, представляющие собой не только обязательные, но и ранние проявления болезни. Наблюдается постепенное обеднение речи, снижение речевой активности до «кажущейся немоты» и появление речевых стереотипии, «стоячих оборотов», которые на поздних этапах болезни представляют единственную форму речевой продукции. Для поздних этапов болезни Пика характерно полное разрушение речевой функции (тотальная афазия), тогда как симптомы апраксии появляются довольно поздно и обычно не достигают степени тяжелого распада, характерного для болезни Альцгеймера. Неврологические симптомы (за исключением амимии и мутизма) обычно отсутствуют даже на отдаленной стадии болезни Пика.
Дифференциальный диагноз с хореей Гентингтона необходимо проводить при наличии в клинической картине деменции хореоподобных гиперкинезов. В случаях болезни Альцгеймера гиперкинезы возникают только на отдаленных этапах течения на фоне далеко зашедшей деменции и при выраженных корковых очаговых расстройствах, что нехарактерно для хореи Гентингтона, когда они появляются с самого начала заболевания.
Диагностика базируется на характерных анамнестических, клинических и инструментальных данных. Прижизненный диагноз всегда носит вероятностный характер: достоверный диагноз может быть установлен только на основании патоморфологического исследования.
Анамнестически болезнь Альцгеймера характеризуется незаметным началом: больной и его родственники с трудом определяют время появления первых симптомов. Заболевание носит неуклонно прогрессирующий характер. Наибольший темп прогрессирования отмечают в стадиях лёгкой и умеренной деменции. На додементном этапе и в стадии тяжёлой деменции темп прогрессирования уменьшается, иногда симптомы носят почти стационарный характер. Следует отметить, что хотя длительные остановки прогрессирования заболевания считают не характерными для болезни Альцгеймера, их наличие всё же не исключает этого заболевания, особенно у лиц пожилого и старческого возраста.
Основной диагностический признак болезни Альцгеймера — характерная клиническая картина деменции: нарушения памяти преимущественно на недавние события в сочетании с другими когнитивными расстройствами в отсутствие очаговой неврологической симптоматики. Диагностические критерии болезни Альцгеймера в соответствии с Международной классификацией болезней (10-го пересмотра) предусматривают следующие проявления.
• Нарушения памяти, проявляющиеся в нарушении способности к запоминанию нового материала, а в более тяжёлых случаях — в затруднении припоминания ранее усвоенной информации. Нарушения про являются как в вербальной, так и в невербальной модальности. Мнестические расстройства следует объективизировать с помощью нейропсихологических тестов.
• Нарушение других когнитивных функций, что проявляется нарушением способности к суждениям, мышлению (планированию, организации) и переработке информации. Эти нарушения следует объективизировать, желательно с использованием соответствующих нейропсихологических тестов. Необходимое условие диагностики деменции — снижение когнитивных функций по сравнению с более высоким исходным мнестико-интеллектуальным уровнем.
• Нарушение когнитивных функций на фоне сохранного сознания.
• Нарушение эмоционального контроля, мотиваций или изменение социального поведения, по меньшей мере одно из следующих: эмоциональная лабильность, раздражительность, апатия, асоциальное поведение.
Для достоверной диагностики перечисленные признаки должны присутствовать по меньшей мере в течение 6 мес, при более коротком наблюдении диагноз может быть только предположительным.
Лабораторные и инструментальные методы исследования имеют вспомогательное значение в диагностике болезни Альцгеймера. Рутинные анализы крови, мочи и ликвора не выявляют какой-либо патологии. В то же время, определение в ликворе специфических маркёров дегенеративного процесса может служить дополнительным подтверждением клинического диагноза. В качестве таких маркёров в настоящее время рассматривают содержание в ликворе фрагмента амилоидного белка ( α — β -42) и тау-протеина. Болезнь Альцгеймера характеризуется уменьшением концентрации α — β -42 и одновременным увеличением концентрации тау-протеина. Этот признак имеет особенно важное диагностическое значение в додементных стадиях болезни Альцгеймера, когда клиническая диагностика не может быть вполне надёжной в силу мягкости симптоматики. Диагностическое значение электрофизиологических методов исследования невелико. Обычно при ЭЭГ фиксируют увеличение медленноволновой активности, особенно в задних отделах коры головного мозга. Весьма характерно также удлинение латентных периодов поздних компонентов когнитивных вызванных потенциалов (Р300) . Однако указанные изменения неспецифичны и присутствуют также при когнитивных нарушениях иной природы, расстройствах функционального ряда.
Обязательный этап обследования больных с подозрением на болезнь Альцгеймера — нейровизуализация (КТ или МРТ головного мозга) . Цели нейровизуалиции — исключить другие поражения головного мозга с клинической картиной деменции и получить дополнительное позитивное подтверждение диагноза.
Первую задачу считают более важной: диагноз «болезнь Альцгеймера» остаётся правомерным и при отсутствии каких-либо специфических нейровизуализационных изменений, но при наличии характерной клиники.
Характерный (но не патогномоничный) нейровизуализационный признак болезни Альцгеймера — атрофия гиппокампа, выявляемая на коронарных срезах. Диффузная церебральная атрофия менее значима для диагностики, однако высокий темп атрофического процесса, выявляемый при повторных КТ или МРТ, также считают дополнительным подтверждением диагноза. Методами функциональной нейровизуалиазции (например, ПЭТ, однофотонная эмиссионная КТ) выявляют снижение метаболизма и кровотока в медиобазальных отделах лобных долей, глубинных и задних отделах височных долей и в теменных долях головного мозга.
Болезнь Альцгеймера следует дифференцировать от других заболеваний, сопровождающихся картиной прогрессирующей деменции.
В первую очередь следует исключить потенциально обратимые виды деменции: дисметаболическую энцефалопатию вследствие соматических и эндокринных заболеваний, дефицитарные состояния, интоксикации, нормотензивную гидроцефалию, опухоли головного мозга, нейроинфекции. Для выявления указанных состояний всем больным с деменцией показано полноценное клиническое, лабораторное и инструментальное исследование, включая нейровизуализацию (см. «Нарушение когнитивных функций» ) .
Чаще всего проводят дифференциальную диагностику между болезнью Альцгеймера и сосудистой деменцией, другими нейродегенеративными заболеваниями.
Для сосудистой деменции в большинстве случаев характерно преобладание в структуре когнитивных нарушений, дизрегуляторных расстройств (нарушение планирования, организации деятельности) при относительно сохранной памяти на события жизни в начале деменции. Другим важным отличительным признаком служит наличие уже в стадии лёгкой деменции выраженной очаговой неврологической симптоматики, прежде всего в виде псевдобульбарного синдрома, нарушений походки. При КТ /МРТ головного мозга выявляют последствия острых нарушений мозгового кровообращения и/или выраженный лейкоареоз, нередко гидроцефалию. В то же время наличие сердечно-сосудистых заболеваний не считают дифференциально-диагностическим признаком, так как артериальная гипертензия, атеросклероз и сахарный диабет — факторы риска не только сосудистой деменции, но и болезни Альцгеймера.
Следует отметить, что не менее чем в 15% случаев деменции в пожилом возрасте отмечают сосуществование сосудистого поражения головного мозга и альцгеймеровского дегенеративного процесса (так называемая смешанная деменция). В этих случаях в клиническом статусе одновременно отмечают признаки обоих заболеваний.
При деменции с тельцами Леви на первый план клинической картины выступают выраженные нарушения динамики психических функций, приводящие к значительной замедленности и заторможенности, колебаниям концентрации внимания (так называемые флюктуации) . Другая отличительная особенность — повторяющиеся зрительные галлюцинации в виде образов животных или людей.
В нейропсихологическом статусе наряду с умеренными нарушениями памяти важное место занимают нарушения зрительно-пространственного гнозиса и праксиса, однако отсутствуют речевые расстройства. Двигательные нарушения представлены различными по выраженности экстрапирамидными расстройствами, такими, как гипокинезия, ригидность, постуральная неустойчивость, реже — акционный и/или статический тремор. Также весьма характерна периферическая вегетативная недостаточность. Специфический нейровизуализационный признак — значительное расширение задних рогов боковых желудочков.
Лобно-височная лобарная дегенерация обычно начинается в пресенильном возрасте (50-65 лет) . Характеризуется в первую очередь снижением критики и связанными с этим поведенческими нарушениями: импульсивностью, бестактностью, пренебрежением принятыми в обществе нормами поведения, изменением пищевого и сексуального поведения. Обычно эти расстройства сочетаются с нарушениями речи по типу акустико-мнестической и/или динамической афазии.
В редких случаях заболевание может начаться с речевых нарушений (так называемая первичная прогрессирующая афазия) . В отличие от болезни Альцгеймера, память на события жизни, пространственный гнозис и праксис, ориентировка в месте и времени длительное время остаются сохранными. В неврологическом статусе определяют симптомы орального автоматизма, хватательный рефлекс, феномен «противодержания» при исследовании мышечного тонуса, в редких случаях — симптомы паркинсонизма. Специфическим (но не обязательным для диагноза) нейровизуализационным признаком является локальная атрофия лобных и передних отделов височных долей головного мозга, нередко односторонняя.
Самыми распространенными причинами когнитивных нарушений являются болезнь Альцгеймера и цереброваскулярные заболевания. Дифференциальный диагноз между сосудистыми и нейродегенеративными когнитивными нарушениями базируется на нейропсихологических, неврологических особенностях и результатах нейровизуализации. При болезни Альцгеймера преобладают нарушения памяти, отсутствует очаговая неврологическая симптоматика, обнаруживается атрофия преимущественно височных и теменных отделов головного мозга. При цереброваскулярной патологии превалируют нарушения внимания и управляющих функций, в неврологическом статусе определяются псевдобульбарный синдром и нарушения ходьбы, а нейровизуализация выявляет инфаркты мозга и лейкоареоз. В большом числе случаев, особенно у пожилых людей, наблюдаются признаки как сосудистого, так и нейродегенеративного поражения головного мозга. Существуют определенные отличия ведения пациентов в зависимости от причины когнитивных нарушений. Однако как при нейродегенеративных, так и при сосудистых когнитивных нарушениях используются нейрометаболические препараты с нейропротективным эффектом.
Когнитивные нарушения представляют собой одно из наиболее распространенных в клинической практике неврологических расстройств, особенно среди пациентов пожилого возраста. Согласно эпидемиологическим данным, не менее 5% лиц пожилого возраста страдают деменцией, причем в старших возрастных группах этот показатель прогрессивно возрастает [1, 2]. Кроме того, у 3–24% лиц старше 60 лет выявляются когнитивные нарушения, выходящие за пределы возрастной нормы, но не вызывающие зависимости от посторонней помощи [1, 2]. Согласно общепринятой классификации, подобные когнитивные нарушения определяются как «легкие» или «умеренные» [3].
В последние годы особое внимание уделяется так называемым субъективным когнитивным нарушениям, когда жалобы на снижение когнитивных функций не подтверждаются результатами объективных тестов. Лонгитудинальные наблюдения свидетельствуют, что значительный процент «субъективных» когнитивных нарушений со временем трансформируется в деменцию или легкие и умеренные когнитивные нарушения. Поэтому данный синдром часто знаменует собой начальные стадии деменции [4]. Исследований распространенности «субъективных» когнитивных нарушений не проводилось, но можно обоснованно предположить, что они не уступают по частоте встречаемости «объективным» (легким и умеренным) когнитивным нарушениям.
Оценка когнитивных функций пациента представляет собой неотъемлемую составляющую клинического исследования неврологического статуса. Количественные и качественные особенности обнаруженных когнитивных нарушений играют немаловажную роль в синдромальной, топической, нозологической, дифференциальной диагностике заболеваний нервной системы. На практике наиболее частыми причинами когнитивных нарушений, в особенности среди пожилых пациентов, являются болезнь Альцгеймера, цереброваскулярные заболевания и сочетание болезни Альцгеймера с цереброваскулярным заболеванием [1, 2].
Болезнь Альцгеймера – одно из наиболее распространенных нейродегенеративных заболеваний и самая частая причина деменции в пожилом возрасте. Это заболевание отвечает не менее чем за 40% выраженных когнитивных расстройств в пожилом возрасте [5]. В основе патогенеза болезни Альцгеймера лежит накопление в паренхиме головного мозга патологического нейротоксического белка – бета-амилоида, что ведет к постепенному повреждению и гибели нейронов. Результатом данного процесса становится прогрессирующая церебральная атрофия, максимально выраженная в височно-теменных отделах головного мозга.
Цереброваскулярные заболевания – вторая по частоте причина когнитивных нарушений, которая определяется по меньшей мере в 10–15% случаев [5]. К цереброваскулярным заболеваниям, согласно общепринятой классификации, относятся инсульт и хроническая недостаточность мозгового кровообращения (дисциркуляторная энцефалопатия). Когнитивные нарушения, развившиеся вследствие указанных заболеваний, принято обозначать как сосудистые когнитивные нарушения.
Проведение дифференциальной диагностики между болезнью Альцгеймера и сосудистыми когнитивными нарушениями имеет большое значение для выбора наиболее адекватной тактики ведения пациентов, прогноза и консультирования родственников. Дифференциальный диагноз базируется на количественных и качественных особенностях когнитивных расстройств, анализе другой неврологической симптоматики и данных нейровизуализации.
Важно подчеркнуть, что наличие сердечно-сосудистых заболеваний в анамнезе само по себе не может рассматриваться как неоспоримое доказательство исключительно сосудистой природы когнитивных нарушений. В настоящее время установлено, что артериальная гипертензия, гиперлипидемия, сахарный диабет и другие патологические состояния, которые традиционно трактуются как сосудистые факторы риска, повышают вероятность развития не только сосудистых когнитивных нарушений, но и болезни Альцгеймера [6, 7]. Согласно международным наблюдениям, даже деменция, впервые манифестировавшая после острого нарушения мозгового кровообращения, в ряде случаев связана с декомпенсацией болезни Альцгеймера, которая до инсульта была бессимптомной [8, 9].
Особенности когнитивных нарушений при болезни Альцгеймера и цереброваскулярных заболеваниях
Согласно DSM-V, к когнитивным функциям относятся внимание, память, праксис, гнозис, речь, управляющие функции и социальный интеллект (табл. 1) [10].
Для дифференциальной диагностики между болезнью Альцгеймера и сосудистыми когнитивными нарушениями исключительно важно провести нейропсихологический анализ мнестических расстройств, для чего используют специальные методики, облегчающие запоминание и воспроизведение (например, тест «12 слов», табл. 2) [11].
Нарушения памяти встречаются при обоих заболеваниях, однако имеют принципиальные различия. Выраженные и прогрессирующие нарушения памяти – самый ранний и важный для клинической диагностики симптом болезни Альцгеймера. Как правило, он появляется еще до других когнитивных расстройств, то есть до развития деменции. В первую очередь страдают запоминание текущих событий и воспоминания о недавнем прошлом, в то время как отдаленные события жизни сохраняются в памяти вплоть до стадии выраженной деменции (закон Рибо). Кроме того, болезни Альцгеймера свойствен такой дисмнестический симптом, как посторонние вплетения при воспроизведении (конфабуляции) [12–14].
Нарушения памяти при сосудистых когнитивных нарушениях выражены в значительно меньшей степени, чем при болезни Альцгеймера, и носят стационарный или малопрогредиентный характер. Преимущественно страдает оперативная память: пациент не может припомнить, что куда положил, забывает, что нужно сделать, не может усвоить новые алгоритмы деятельности (например, как пользоваться новым сотовым телефоном). В то же время нарушения памяти не распространяются на текущие события, отсутствует присущая болезни Альцгеймера преимущественная уязвимость воспоминаний о недавнем прошлом по сравнению с отдаленными событиями [15–18].
Большое значение для дифференциальной диагностики имеет также анализ речевого статуса пациента. При сосудистых когнитивных нарушениях, в отсутствие инсультов в анамнезе с типичной локализацией патологического очага, дисфазия не наблюдается. Нарушения речи могут быть представлены дизартрией и диспросодией, связанной с наличием псевдобульбарного паралича и/или амиостатическим синдромом [15–18].
При болезни Альцгеймера, наоборот, прогрессирующая дисфазия – типичный когнитивный симптом, который присутствует в подавляющем большинстве случаев. На начальных стадиях болезни Альцгеймера дисфазия представлена недостаточностью номинативной функции речи: пациент не может правильно назвать демонстрируемый предмет, часто вместо названия говорит предназначение предмета (например, «то, чем пишут» вместо «ручка»). В дальнейшем изменяется речевая продукция: из нее исчезает большинство существительных, что делает речь малосодержательной. Может частично страдать понимание обращенной речи. Наиболее быстро речевые нарушения прогрессируют при пресенильных формах болезни Альцгеймера, хотя и у пожилых пациентов практически всегда можно обнаружить дисфазию различной степени выраженности [12–14].
Нарушения внимания и управляющей функции (планирование и контроль) в большей степени присущи сосудистым когнитивным нарушениям [15–18]. Обычно данные нарушения развиваются раньше других и достаточно выражены уже на стадии умеренных когнитивных расстройств. Весьма характерно снижение темпа познавательной деятельности: на любую интеллектуальную активность затрачивается больше времени, чем в норме, пациенты быстрее устают и отвлекаются от начатого дела. Другой ранний когнитивный симптом – снижение интеллектуальной гибкости: пациенты испытывают нерешительность и подчас непреодолимые трудности при необходимости смены привычной парадигмы деятельности. Из-за этого пожилые люди с сосудистыми когнитивными нарушениями становятся более консервативными и осторожными, с подозрением и нежеланием относятся к любым переменам привычного уклада жизни.
При болезни Альцгеймера внимание и управляющие функции длительное время остаются относительно сохранными. В небольшой степени они могут нарушаться у пациентов более пожилого возраста и обычно уже на стадии деменции [12–14]. В нейропсихологии для оценки внимания и управляющих функций используются тесты, в которых оценивают время выполнения задания. В качестве примера такого теста, который, по мнению международного научного сообщества, весьма чувствителен к самым ранним проявлениям сосудистых когнитивных нарушений, можно привести тест цифр и букв (табл. 3) [11].
Нарушения зрительно-пространственного гнозиса и праксиса присущи и болезни Альцгеймера, и сосудистым когнитивным нарушениям, поэтому не могут служить надежным дифференциально-диагностическим признаком. Могут возникать проблемы при рисовании трехмерных геометрических фигур (например, кубика) или расположения стрелок на циферблате часов на заданное время (тест рисования часов). Однако при сосудистых когнитивных нарушениях пространственные расстройства достаточно редко приводят к трудностям ориентирования на местности, в то время как при болезни Альцгеймера это почти облигатный когнитивный симптом. Поэтому у пациентов с болезнью Альцгеймера раньше возникают сложности с ориентированием в малознакомых местах, позже у них нарушается способность путешествовать по хорошо знакомым маршрутам [12–18].
Другие нарушения гнозиса и праксиса (проблемы с узнаванием предметов, знакомых лиц, идеаторная, идеомоторная и кинетическая апраксия) проявляются при болезни Альцгеймера достаточно поздно, на стадии развернутой деменции и поэтому тоже не могут служить надежным ориентиром в дифференциальной диагностике.
Как при болезни Альцгеймера, так и при цереброваскулярном заболевании так называемый социальный интеллект нарушается не сразу. Следует отметить, что на стадии развернутой деменции проведение нейропсихологического тестирования и интерпретация его результатов крайне затруднительны из-за общей выраженности когнитивных нарушений, трудностей коммуникации с пациентом, снижения его мотивации.
Важнейшая отличительная особенность болезни Альцгеймера – отсутствие на стадии легкой и умеренной деменции первичных двигательных, сенсорных и тазовых нарушений. В неврологическом статусе не обнаруживается какой-либо очаговой симптоматики. Однако как у здоровых пожилых людей, так и у пациентов с болезнью Альцгеймера иногда могут присутствовать умеренный хоботковый рефлекс, легкая гипомимия и гипокинезия. Приблизительно в 10% случаев гипомимия и гипокинезия могут достигать клинической значимости и сопровождаться повышением мышечного тонуса. Предполагается, что речь идет об особом морфологическом варианте болезни Альцгеймера, при котором наряду с типичными для основного заболевания признаками имеются также тельца Леви. В нейропсихологическом статусе таких пациентов помимо типичных когнитивных симптомов определяются более выраженные нарушения внимания и управляющих функций (планирования и контроля). Возможно, в таких случаях могут сочетаться два нейродегенеративных заболевания – болезнь Альцгеймера и деменция с тельцами Леви [12, 19, 20].
На поздних стадиях болезни Альцгеймера в неврологическом статусе появляются так называемые примитивные рефлексы: хватательные, орального автоматизма, феномен противодержания. Характерны миоклонии, иногда наблюдаются генерализованные тонико-клонические эпилептические припадки. Ослабляется контроль над тазовыми органами. В последнюю очередь нарушается самостоятельная ходьба [12, 21, 22].
Напротив, при сосудистых когнитивных нарушениях на фоне цереброваскулярных заболеваний очаговая неврологическая симптоматика формируется достаточно рано, обычно еще на стадии умеренных когнитивных нарушений. Совсем недавно пристальное внимание уделялось так называемой микросимптоматике: симметричному повышению сухожильных рефлексов, оживлению хоботкового рефлекса, незначительному постурально-кинетическому тремору при выполнении координаторных проб и т.д. Между тем вышеперечисленные симптомы представляют собой весьма распространенный вариант нормы и часто встречаются не только при сосудистых когнитивных нарушениях, но и при болезни Альцгеймера, а также у здоровых пожилых людей. Следовательно, так называемая микросимптоматика не может рассматриваться в качестве аргумента в пользу сосудистой этиологии когнитивных нарушений. Существенно большее значение имеют специфические нарушения походки, псевдобульбарный синдром (не только рефлексы орального автоматизма!) и раннее развитие тазовых нарушений.
Хроническая недостаточность мозгового кровообращения, как известно, приводит к формированию диффузных изменений белого вещества (лейкоареозу). Поражение белого вещества влечет за собой нарушение связей между корковыми и подкорковыми отделами головного мозга, включая мозжечок. В результате одной из первых страдает система постурального контроля. Изменяется походка пациентов: укорачивается шаг и увеличивается база ходьбы (лобная дисбазия) [23]. Имеют место падения, которые чаще всего возникают в начале ходьбы, при поворотах и остановках. По данным международных исследований, риск падений в пожилом возрасте достоверно коррелирует с выраженностью лейкоареоза [24].
Пациенты с лобной дисбазией обычно жалуются на головокружение, которое носит несистемный характер и описывается как чувство неустойчивости и пошатывания во время ходьбы. В то же самое время системное (вестибулярное) головокружение хронической недостаточности мозгового кровообращения не свойственно [25].
Лобная дисбазия – достаточно ранний неврологический симптом хронического цереброваскулярного заболевания. Позже, как правило, на стадии сосудистой деменции, присоединяется псевдобульбарный синдром, обычно в сочетании с асимметричным пирамидным тетрасиндромом и тазовыми нарушениями по центральному типу. Следует подчеркнуть, что о псевдобульбарном синдроме правомерно говорить при наличии наряду с рефлексами орального автоматизма дизартрии и дисфонии, реже дисфагии, а также насильственного плача или смеха. Сочетание псевдобульбарного синдрома и пирамидного тетрапареза свидетельствует о поражении моста, который наряду с подкорковыми базальными ядрами и внутренней капсулой представляет собой типичную локализацию гипертензивных лакунарных инфарктов [12, 23, 26].
Неоспоримо доказывает сосудистое поражение головного мозга наличие церебральных инфарктов при структурной нейровизуализации – компьютерной рентгеновской или магнитно-резонансной томографии головного мозга. При этом обнаруженные в ходе нейровизуализации инфаркты мозга не всегда свидетельствуют об инсультах в анамнезе. В настоящее время установлено, что на каждый инсульт приходится не менее четырех-пяти «немых» инфарктов, которые развиваются без клинических симптомов острого нарушения мозгового кровообращения [27]. Обычно «немые» инфаркты небольшие по величине, соответствуют критериям лакунарного инфаркта (не более 10–15 мм в диаметре). Причина формирования «немых» лакунарных инфарктов – микроангиопатия при артериальной гипертензии, сахарном диабете, реже церебральной амилоидной ангиопатии, системных васкулитах и др. В типичных случаях поражение головного мозга локализуется в области подкорковых базальных ганглиев и глубинных отделах белого вещества, поскольку данные структуры кровоснабжаются пенетрантными артериями небольшого калибра, особенно уязвимыми при заболеваниях с микроангиопатией.
Другим признаком сосудистого поражения головного мозга являются диффузные изменения белого вещества головного мозга – лейкоареоз. Лейкоареоз гиперинтенсивен на Т2-взвешенных изображениях с подавлением сигнала от свободной воды (так называемый FLAIR-режим), в то время как последствия церебральных инфарктов в данном режиме нейровизуализации изоинтенсивны. В отличие от инфарктов головного мозга лейкоареоз не абсолютно специфичен для цереброваскулярного заболевания. Аналогичные изменения белого вещества могут наблюдаться при нейродегенеративных, демиелинизирующих, дисметаболических заболеваниях, хронических цефалгических синдромах, нормальном старении. Поэтому дифференциально-диагностическое значение лейкоареоза относительно. Как проявление сосудистого заболевания данный феномен может расцениваться лишь при соответствующем анамнезе, одновременном наличии инфарктов мозга, характерных клинических симптомах [16, 23, 26, 28].
Инфаркты мозга и лейкоареоз свидетельствуют в пользу наличия сосудистого поражения головного мозга, но при этом не доказывают, что все имеющиеся когнитивные расстройства связаны с цереброваскулярным заболеванием. Следует иметь в виду высокий процент коморбидных состояний, когда цереброваскулярное заболевание сочетается с нейродегенеративным процессом. Окончательное суждение о природе когнитивных нарушений в таких случаях делается на основании анализа всей совокупности имеющихся клинических и параклинических данных, включая особенности когнитивных нарушений (см. выше).
К нейровизуализационным признакам болезни Альцгеймера относится церебральная атрофия, которая максимально выражена в височно-теменных отделах головного мозга. Наиболее специфичны атрофические изменения в медиальных отделах височной доли, в том числе в гиппокампе. Дополнительное наличие легкого или умеренного лейкоареоза, особенно возле задних рогов боковых желудочков, не противоречит диагнозу [12, 29, 30].
Проблема смешанной деменции
Обычно о смешанной деменции (или смешанных когнитивных нарушениях) говорят при наличии сочетанного сосудистого и дегенеративного поражения головного мозга. Однако данный термин остается слишком неопределенным и поэтому его лучше избегать. Как известно, коморбидность в пожилом возрасте является скорее правилом, чем исключением, поэтому велика вероятность сочетания не только дегенеративного и цереброваскулярного патологического процесса, но и двух дегенеративных заболеваний (например, болезни Альцгеймера и деменции с тельцами Леви, о чем уже говорилось выше). В этой связи, с нашей точки зрения, более корректен диагноз «болезнь Альцгеймера с цереброваскулярным заболеванием».
По данным клинико-морфологических сопоставлений, выполненных на рубеже ХХ и ХХI веков, в 48–77% случаев деменций в пожилом возрасте определяется сочетание патологоанатомических признаков болезни Альцгеймера и цереброваскулярного заболевания [20, 31, 32]. Однако не во всех указанных случаях можно говорить о смешанной природе когнитивных нарушений. Болезнь Альцгеймера, как и цереброваскулярное заболевание, длительное время остается бессимптомной. Поэтому наличие морфологических изменений не обязательно свидетельствует об их связи с клиническими проявлениями. Для обоснованного суждения о комплексной этиологии когнитивных нарушений необходимо наличие не только морфологических и/или нейровизуализационных, но и клинических признаков двух заболеваний [33]. В таком случае одновременно наблюдаются прогрессирующие в соответствии с законом Рибо нарушения памяти, дисфазические расстройства и угнетение управляющих функций, внимания, нарушения походки с расстройствами равновесия, падениями и другие характерные неврологические симптомы. При указанном диагностическом подходе обычно до 15% деменций в пожилом возрасте признаются «смешанными» [5]. Сочетанная цереброваскулярная и нейродегенеративная патология чаще встречается в пожилом и особенно старческом возрасте (после 75 лет). Напротив, «чистые» сосудистые или нейродегенеративные расстройства наблюдаются у более молодых пациентов.
Основные подходы к ведению пациентов с сосудистыми и дегенеративными когнитивными нарушениями
При болезни Альцгеймера с синдромом выраженных нейрокогнитивных нарушений (деменцией) показаны ингибиторы ацетилхолинэстеразы (донепезил, ривастигмин, галантамин) и/или мемантин. На фоне применения данных препаратов достоверно улучшаются память и другие когнитивные функции, пациенты становятся более самостоятельными в повседневной жизни, уменьшается нагрузка на родственников, осуществляющих уход. Высказывается мнение о целесообразности максимально ранней нейротрансмиттерной терапии, хотя данные о ее эффективности на стадии недементных когнитивных нарушений противоречивы. К сожалению, ацетилхолинергическая терапия или мемантин не могут остановить прогрессирование патологического процесса при болезни Альцгеймера, но могут несколько его замедлить. В настоящее время активно разрабатываются новые подходы к патогенетической терапии болезни Альцгеймера, направленные на то, чтобы предотвратить накопление в мозге амилоидного белка или уменьшить его нейротоксический эффект. Подобная терапия теоретически могла бы надолго остановить прогрессирование нейродегенеративных когнитивных нарушений [29, 30].
При преимущественно сосудистой природе когнитивных нарушений в первую очередь необходимо лечить базисное сосудистое заболевание – артериальную гипертензию, церебральный атеросклероз, гиперлипидемию, сахарный диабет и др. В настоящее время накоплено достаточно подтверждений тому, что своевременная и корректная антигипертензивная терапия достоверно уменьшает риск развития деменции в пожилом возрасте [34]. Менее определена роль антитромбоцитарной и гиполипидемической терапии [35, 36]. Однако антитромбоцитарные и гиполипидемические препараты по соответствующим показаниям должны назначаться для профилактики повторных острых нарушений мозгового кровообращения. Безусловно, рекомендованы немедикаментозные методы (оптимизация питания и образа жизни, умственная и физическая активность), которые, как было продемонстрировано в исследовании FINGER, замедляют прогрессирование нарушений внимания и управляющих функций, то есть тех когнитивных расстройств, которые обычно вызываются цереброваскулярным заболеванием [37].
Имеется положительный опыт использования ингибиторов ацетилхолинэстеразы и мемантина на стадии сосудистой деменции, однако терапевтический эффект этих препаратов несколько меньше того, который они оказывают при болезни Альцгеймера [38].
Несмотря на значительные различия патогенеза и клинических проявлений, наряду с приведенными выше особенностями существуют общие подходы к терапии болезни Альцгеймера и сосудистых когнитивных нарушений. И в том, и в другом случае показаны нейрометаболические препараты с нейропротективными свойствами. К числу таких препаратов относится Актовегин®.
Актовегин® представляет собой производное крови молодых телят, которое содержит несинтетические биологически активные соединения. Препарат оказывает антиишемический, антиоксидантный и инсулиноподобный эффект. В экспериментальных условиях Актовегин® продемонстрировал способность уменьшать нейротоксическое действие церебрального амилоидного белка и препятствовать процессам перекисного окисления липидов [39].
Недавно с помощью методов капилляроскопии и лазерной допплероскопии было продемонстрировано благоприятное влияние препарата на эндотелиальную функцию, которую в настоящее время большинство экспертов рассматривают в качестве основного механизма формирования лейкоареоза при хронической недостаточности мозгового кровообращения. При этом увеличение капиллярной перфузии ассоциировалось с регрессом выраженности сосудистых когнитивных нарушений [40]. Таким образом, Актовегин® исходя из своего механизма действия имеет точки приложения как при болезни Альцгеймера, так и при цереброваскулярных заболеваниях.
Клиническая эффективность препарата Актовегин® при когнитивных нарушениях как сосудистой, так и нейродегенеративной этиологии подтверждается результатами многочисленных международных и отечественных исследований и многолетним опытом практического применения.
В. Херрманн и соавт. оценивали эффективность препарата Актовегин® в дозе 250 мл 20%-ного раствора внутривенно капельно в течение четырех недель по сравнению с плацебо у пациентов с сосудистой деменцией и деменцией при болезни Альцгеймера [41]. Актовегин® способствовал достоверному улучшению когнитивных функций и повышению самостоятельности пациентов в повседневной жизни. Улучшение когнитивных функций на фоне терапии препаратом Актовегин® у пациентов с деменцией легкой или умеренной степени различной этиологии наблюдали также S. Kanowski и соавт. [42].
Актовегин® может применяться как при деменциях, так и при когнитивных нарушениях, не вызывающих дезадаптации в повседневной жизни (легких или умеренных когнитивных нарушениях). В работе B. Saletu и соавт. препарат Актовегин® назначался в виде внутривенных вливаний пожилым пациентам с недементными когнитивными нарушениями различной этиологии. Уже через две недели от начала приема было отмечено достоверное улучшение памяти, внимания и других когнитивных функций. Одновременно наблюдались нормализация биоэлектрической активности головного мозга по данным электроэнцефалографии и увеличение амплитуды когнитивного вызванного потенциала Р300 [43].
Аналогичные результаты были получены в работе W.D. Oswald и соавт. Пациенты с недементными когнитивными нарушениями сосудистой и предположительно нейродегенеративной природы принимали Актовегин® перорально в дозе 400 мг три раза в день в течение восьми недель. На фоне лечения отмечался достоверный регресс выраженности когнитивных и других нервно-психических расстройств органической природы [44].
В исследование В. Янсена и Г. Брукнера вошли пациенты с недементными сосудистыми когнитивными нарушениями. В течение 12 недель они принимали препарат Актовегин® перорально по 1200 и 1800 мг/сут. Прием препарата в указанных режимах способствовал достоверному улучшению когнитивных функций при сопоставимом терапевтическом эффекте, что свидетельствует о нецелесообразности повышения дозы до 1800 мг/сут [45].
В нашей стране недавно было завершено два небольших исследования эффективности препарата Актовегин® при умеренных когнитивных нарушениях сосудистой этиологии. О.Д. Остроумова и соавт. применяли Актовегин® в дозе 2000 мг внутривенно в течение первых семи дней и далее перорально по 1200 мг/сут в течение 11 недель у пациентов с умеренными когнитивными нарушениями на фоне артериальной гипертензии второй и третьей стадии [46]. У пациентов достоверно улучшались память, внимание и самочувствие. В работе С.И. Гаврилова и соавт. было показано достоверное улучшение когнитивных функций и общего клинического статуса в целом на фоне внутримышечного введения препарата Актовегин® в течение 28 дней пациентам с умеренными сосудистыми когнитивными нарушениями [47].
Во всех исследованиях отмечается благоприятный профиль безопасности и переносимости препарата Актовегин®, в том числе у пожилых лиц с сопутствующими хроническими сердечно-сосудистыми заболеваниями.
Стратегия ведения пациентов с когнитивными нарушениями во многом определяется этиологией и выраженностью имеющихся расстройств. Однако во всех случаях можно применять нейропротективные препараты, влияющие на универсальные конечные механизмы повреждения нейронов. Использование таких препаратов, как Актовегин®, способствует регрессу когнитивных и других нервно-психических расстройств, позволяет пациентам с цереброваскулярными расстройствами и нейродегенеративными заболеваниями быть более самостоятельными.
источник