К сожалению, возникновение миопии, а позже и катаракты – явление частое. И если диагностированы сразу оба недуга, значит, больной подвергается риску, когда он может полностью потерять зрение. При наличии такого нарушения, как близорукость, ситуацию можно исправить, не прибегая к оперативному вмешательству. Другими словами, пациент должен использовать очки, контактные линзы и так далее. Но в дальнейшем, когда появляется катаракта при близорукости, необходимо прибегать лишь к одному методу. Больному поможет только операция.
Кроме того, стоит сказать о близорукости прогрессирующей и непрогрессирующей.
В первом случае, болезнь имеет течение замедленное и исчезает, когда организм прекращает расти. Хотя бывают ситуации, когда недуг продолжает развиваться. Как результат – определенные осложнения и существенное понижение зрительных функций. Это так называемая миопическая болезнь.
Вторая разновидность заболевания отличается отсутствием потребности в лечебной терапии. Она без проблем поддается корректировке.
В целом миопия может провоцироваться:
- Наследственностью. Установлено, что если оба родителя имеют нормальное зрение, риск появления недуга у ребенка минимальный.
- Неправильным питанием. Глазам нужны различные микроэлементы. При их недостатке со зрением появятся проблемы.
- Сильным перенапряжением зрительных органов. Глаза часто страдают от длительных нагрузок, плохого освещения на рабочем месте, несоблюдения правил при чтении и письме. В частности, современная молодежь серьезно нагружает зрительный аппарат, проводя много времени за компьютером.
- Неправильной коррекцией. Если при начальных проявлениях близорукости зрение не было откорректировано, болезнь продолжает усугубляться. Следует быть очень внимательным при подборе очков либо контактных линз, иначе глазные мышцы будут получать еще большую нагрузку.
- Слабыми мышцами глаз. Если аккомодационная мышца зрительного органа развита отлично, человек видит предметы, на каком бы расстоянии они ни находились. В противном случае появление близорукости – дело времени.
При миопии наблюдается растяжение задней области зрительного органа. Оно, в свою очередь, приводит к тому, что возникают искажения анатомического и физиологического характера.
Зрительная функция особенно страдает от проблем с сетчаткой и сосудистой оболочкой. В результате отмечаются такие изменения с глазным дном, которые считаются типичными для миопии.
При растяжении глазных оболочек сосуды становятся ломкими, что выражается в повторных кровоизлияниях в сетчатку и стекловидное тело. Подобное состояние заметно влияет на остроту зрения. Кроме того, ситуация может осложниться развивающейся катарактой.
Заболевание опасно тем, что из-за его прогрессирования больной может стать полностью слепым.
Проблемы с естественной оптической линзой глаза могут возникнуть абсолютно у каждого. Однако в первую очередь следует наблюдаться у офтальмолога людям после 60.
В зависимости от конкретных условий хрусталик меняет кривизну и фокусирует на сетчатке поток лучей. Если в его структуре происходят нарушения, это обязательно отобразится на способности хорошо видеть окружающие предметы.
Помутнение хрусталика развивается от:
- Чрезмерного ультрафиолетового облучения.
- Недостатка антиоксидантов, которые должны поступать с пищей.
- Возрастных нарушений.
- Воспалительных глазных недугов, которые возникают довольно часто.
- Анемии, истощения.
- Токсического воздействия.
- Болезней эндокринного характера.
- Травм зрительного аппарата.
- Сильной близорукости.
Также катаракта бывает врожденной, что говорит о негативном воздействии, которое имело место во время беременности.
Заболевание может созревать на протяжении длительного времени (10-15 лет), при этом отмечаются определенные стадии. Хотя иногда бывает достаточно и нескольких месяцев. Все будет зависеть от причин и сопутствующих условий.
Часто врачам приходится иметь дело с пациентами, у которых одновременно обнаруживается и катаракта, и миопия. Что касается близорукости, то больному прописываются очки, контактные линзы, а также применяются другие методы для коррекции зрения. Но если при миопии возникла катаракта, тогда выход один – операция. Другие средства окажутся бесполезными.
Наиболее современный и эффективный способ – факоэмульсификация. То есть речь идет о хирургическом вмешательстве, во время которого хрусталик заменяется искусственной линзой.
Благодаря тому, что разновидностей искусственных хрусталиков существует достаточно много, врачи выбирают самый лучший вариант в зависимости от ситуации.
Чтобы острота зрения максимально была восстановлена, пациенту, у которого диагностирована катаракта и близорукость, помимо факоэмульсификации проводят процедуру лазерной коррекции. Хотя если имеется катаракта, подобная процедура противопоказана. Поэтому сначала избавляются от нее, а потом переходят к корректировке близорукости.
Во время операции делается прокол, через который пораженный хрусталик удаляется. В накладывании швов нет необходимости. После проведенной факоэмульсификации происходит быстрое заживление глаз. Когда естественный хрусталик удаляется, способность к аккомодации исчезает. Другими словами, пациент должен будет пользоваться очками, чтобы видеть предметы вблизи.
Если катаракту не начать вовремя лечить, глаза могут навсегда потерять способность видеть. Особенно врачи настаивают на своевременном обследовании в тех случаях, когда до появления помутнения хрусталика человек страдает от близорукости. Сочетание двух недугов – серьезный повод для немедленного обращения за помощью.
источник
Снижение остроты зрения — проблема, с которой все чаще сталкивается современный человек. Катаракта и близорукость, диагностированные вместе, требуют незамедлительного принятия мер. Специальные очки, контактные линзы, комплекс процедур смогут замедлить развитие близорукости. Однако в случае с катарактой терапия неэффективна, необходимо хирургическое вмешательство. Отсутствие своевременного лечения приводит к полной потере зрения.
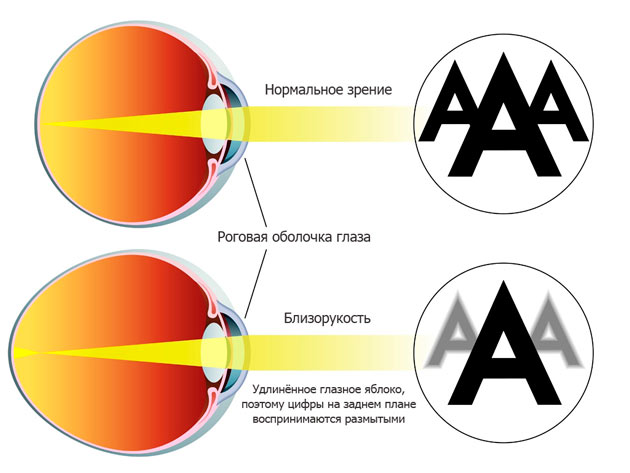
Близорукость или миопия — распространенное заболевание, при котором изображения предметов, находящихся на расстоянии, различаются нечетко. Этот дефект зрения объясняется тем, что проходя через роговицу и хрусталик, лучи света попадают не на сетчатку глаза, а перед ней. Таким образом, изображение получается размытым. При миопии глазное яблоко имеет больший размер и более растянутые сетчатку глаза и сосудистую оболочку. Основными причинами возникновения и развития близорукости являются:
- Длительное напряжение на глаза. Например, продолжительная работа за компьютером, чтение при недостаточном освещении и прочие нагрузки на органы зрения.
- Слабые мышцы глаз. С помощью аккомодационной мышцы хрусталик наводит фокус, обеспечивая четкость изображения. При недостаточном ее развитии возникает миопия.
- Генетическая предрасположенность. Существует высокая вероятность, что у детей, чьи родители предрасположены к этому дефекту зрения, также может прогрессировать близорукость.
- Нехватка микроэлементов в организме. Неправильное питание также провоцирует развитие патологий в работе зрительного аппарата.

Одним из последствий осложненной прогрессирующей близорукости, также именуемой как миопическая болезнь, является катаракта. Характерный признак заболевания — частичное или полное помутнение хрусталика, сопровождающееся резким снижением остроты зрения и в запущенных случаях приводящее к слепоте. Хрусталик выступает «естественной» линзой глаза. Если он утрачивает прозрачность, ухудшается процесс проникновения света и снижается четкость изображения.
В первую очередь катаракта наблюдается у пожилых людей, потому в возрасте от 60 лет настоятельно рекомендуется регулярно проходить осмотр у врача-офтальмолога, чтобы своевременно предотвратить риск возникновения и развития заболевания. Установлено, что катаракта прогрессирует под воздействием таких заболеваний, как глаукома, воспаления соединительных тканей, диабет, авитаминоз, патологии работы эндокринной системы, а также при чрезмерном употреблении алкогольных напитков, курении, неправильном питании.
В здоровом глазу зрачок равномерно окрашен в черный цвет, при катаракте его покрывает так называемая пелена белого и желтого цвета. Симптомы заболевания носят индивидуальный характер и зависят от расположения помутнения на глазу. К наиболее распространенным характерным признакам относятся:
- постепенное ослабление остроты зрения;
- нечеткость и размытость изображения;
- непереносимость яркого света;
- искажение восприятия цветов;
- двоение предметов;
- возникающие темные пятна при ярком освещении.
Вернуться к оглавлению
Современная медицина разработала наиболее эффективный метод устранения катаракты на фоне близорукости — факоэмульсификацию. При этой хирургической операции осуществляется прокол, после чего естественный хрусталик глаза извлекается и заменяется искусственной мультифокальной линзой. Период восстановления и заживления проходит быстро благодаря тому, что процедура не требует наложения швов. После того как родной хрусталик удален, необходимость функционирования аккомодационных мышц отпадает. Однако при работе, требующей внимание к деталям, и при просмотре с ближнего расстояния могут понадобиться очки.
Катаракта при близорукости не корректируется посредством лекарственных средств и специальных линз, единственным методом лечения остается операция.
Пациенты, страдающие от катаракты, видят окружающий мир, будто в тумане. Удаление помутнений на глазу возвращает все краски и оттенки, улучшая качество жизни человека. Мультифокальная линза выполняет роль родного хрусталика, обеспечивая комфорт и четкость изображения почти с любого расстояния.
источник
Главный врач, офтальмохирург
/ Доктор медицинских наук, профессор
/ Кандидат медицинских наук
/ Кандидат медицинских наук
Мартышка к старости слаба глазами стала;
А у людей она слыхала,
Что это зло еще не так большой руки:
Лишь стоит завести Очки.
Очков с полдюжины себе она достала;
Вертит Очками так и сяк:
То к темю их прижмет, то их на хвост нанижет,
То их понюхает, то их полижет;
Очки не действуют никак.
«Тьфу пропасть! — говорит она, — и тот дурак,
Кто слушает людских всех врак:
Всё про Очки лишь мне налгали;
А проку на-волос нет в них»…..
Сочетание катаракты с близорукостью или дальнозоркостью – довольно распространенное явление в повседневной практике врачей-офтальмологов. Катаракта сама по себе считается весьма серьезной патологией, требующей особого подхода и не корригирующейся методами консервативной терапии. Если же к ней прибавляется миопия и гиперметропия (именно этими терминами обозначаются близорукость и дальнозоркость), ситуацию можно исправить только с помощью специалиста, владеющего методиками современного высокотехнологичного лечения глазных болезней.
В возникновении катаракты на фоне близорукости или дальнозоркости нет строго определенного патогенетического фактора – их обычно несколько:
- Возраст после 40 лет, когда повышается вероятность проявления глазных патологий;
- Сердечно-сосудистые заболевания, регулярное повышение артериального давления;
- Генетическая предрасположенность к близорукости или дальнозоркости;
- Вредные привычки, особенно табакокурение;
- Работа в условиях яркой освещенности (работники кинотеатров, водители, врачи);
- Рацион, бедный витаминами и микроэлементами;
- Недостаточная физическая активность, ожирение.
Риски повышаются при наличии эндокринологических заболеваний и проживании в экологически неблагоприятной зоне.
Анатомическое строение глаза при близорукости отличается от обычной конфигурации глазного яблока. Чем больше «минус», тем больше растягивается оболочка и увеличивается объем глаза. Соответственно, растягиваются сосуды и сетчатка, из-за чего все структуры (в том числе и хрусталик) получают меньше питательных веществ. Одновременно ухудшается выведение токсинов, накопление которых ускоряет переход белков в непрозрачную форму. Чем меньше прозрачность хрусталика, тем хуже зрение, потому на сетчатку попадает недостаточное количество света для формирования четкого изображения. Очковая коррекция эффективна при обычной близорукости, но бесполезна при катаракте. Устранить дисфункции зрительного анализатора при подобной сочетанной патологии возможно лишь хирургическим вмешательством. Грамотный выбор тактики особенно важен при сопутствующих нарушениях, потому что среди всех модификаций операции нужно обеспечить пациенту высокий функциональный результат с максимально быстрым восстановлением.
Близорукость при катаракте повышает риск различных осложнений при удалении пораженного хрусталика, поэтому вопросам безопасности уделяется особое внимание. Врачу приходится сталкиваться с дополнительными трудностями, обусловленными анатомией и физиологией измененного глазного яблока. При миопии высокой степени сложнее визуально контролировать рабочую область из-за меняющейся глубины передней камеры глаза и повышения риска травматизации связочного аппарата хрусталика (как указывалось выше, он растягивается при близорукости). В клинике внедрены современные модификации операции факоэмульсификации, которые обеспечивают успешные результаты для пациентов с миопией – опыт врачей позволяет работать даже с очень высокими степенями близорукости. Факоэмульсификация с установкой ИОЛ считается самой продвинутой технологией в катарактальной хирургии. Мутный хрусталик измельчается и выводится через 2-миллиметровый разрез, а вместо него устанавливается индивидуально подобранная искусственная линза. Параметры ИОЛ подбираются в соответствии с потребностями пациента, поэтому после операции удается добиться высокого качества зрения.
Катаракту часто причисляют к возрастным заболеваниям – действительно, 85-90% случаев ухудшения зрения в пожилом возрасте связано с помутнением хрусталика. Но это не единственное заболевание, подстерегающее людей после 45 лет. Анатомо-морфологические особенности зрительного анализатора по достижении этого рубежа предрасполагают к возникновению дальнозоркости – ухудшению зрению на близком расстоянии. Даже если убрать измененный хрусталик, дальнозоркость остается, поэтому в подобных случаях применяется иной подход. Можно, конечно, обойтись очками после удаления хрусталика и имплантации обычной ИОЛ, однако возможности современной хирургии предлагают более технологичный способ восстановления зрения. Сегодня специалисты избавляют от катаракты и дальнозоркости, проводя операцию факоэмульсификации с имплантацией мультифокальной ИОЛ. Вмешательство выполняется в режиме 1 дня, не требует применения наркоза, ограничивается 30-40 минутами с полным комфортом пациента во время процедуры. Удивительно, но для совершения ювелирных по своей точности действий врачу достаточно разреза в 2-2.5 мм, причем методика не требует накладывания швов. Разрез, который больше похож на мини-прокол, стягивается самостоятельно – именно благодаря малоинвазивности операция заслужила широкую популярность и признание как врачей, так и пациентов с дальнозоркостью любого генеза.
Изолированное удаление мутного хрусталика при катаракте не решает проблему плохого зрения – для восстановления утерянных функций нужно поместить в глаз элемент, выполняющий роль природной линзы. Эту роль успешно выполняют современные интраокулярные трифокальные линзы, создающиеся из биосовместимых материалов. Благодаря инновационным трифокальным линзам полный отказ от очков стал реальностью. Такая трифокальная линза не просто возвращает способность глаза к аккомодации, но и обеспечивает комфортное зрение и вблизи, и вдали. Мультифокальные ИОЛ сконструированы особым образом – в них несколько фокусов, поэтому оптическая часть рассчитана на четкую «идентификацию» предметов без дополнительного применения очков. Это кажется немыслимым, но искусственные хрусталики полностью воссоздают работу природных структур глаза, возвращая пациентам с близорукостью или дальнозоркостью желанное ясное зрение, не замутненное катарактой. После операции факоэмульсификации с внедрением мультифокальной ИОЛ более 85% пациентов не пользуются никакими средствами коррекции (очки, контактные линзы), потому что в этом нет необходимости – глаз автоматически подстраивается под меняющееся расстояние, никакого напряжения, сухости или дискомфорта при этом не возникает.
На предварительном обследовании врач обсуждает с пациентом все нюансы предстоящего вмешательства и параметры искусственного хрусталика.
При установке традиционной ИОЛ можно ожидать следующих результатов:
- При миопии с «минусом» в 2-3 диоптрии зрение вблизи остается нормальным, для работы за компьютером и вдали понадобятся очки с соответствующей силой стекол;
- При отсутствии «минуса» очки для дали не требуются, а при работе с близкими предметами или чтения назначаются очки для коррекции возрастной дальнозоркости.
Возвращаясь к мультифокальным линзам, стоит отметить, что большинство пациентов предпочитают выбирать именно такую коррекцию из-за желания максимального восстановления зрительных функций. Все зависит от потребностей, образа жизни, характера работы и, конечно, финансовых возможностей. Из современных ИОЛ особенно популярны хрусталики марки Alcon Acrysof Panoptix, которые обеспечивают комфортное зрение на близком и далеком расстоянии. Заслуженное признание также заслужили линзы Zeiss AT Lisa tri, превосходно работающие на средних расстояниях. Без очковой коррекции также можно обойтись, выбрав более доступный вариант – асферические монофокальные линзы Alcon AcrySof IQ или Tecnis ZCB00. Более развернутую информацию о подходящем типе линз вы можете получить на консультации. В клинике проводятся все виды операций по устранению катаракты с сопутствующей близорукостью или дальнозоркостью. Минимальный самогерметизирующийся разрез, надежная фиксация искусственного хрусталика, солидный опыт хирургов обеспечивают отличные результаты лечения с быстрой социальной реабилитацией пациентов.
источник
Близорукость, или миопия — одна из самых распространенный рефракционных патологий в офтальмологической практике. Она поражает зрительные органы людей самых разных возрастов. Если слабую и среднюю формы аномалии можно скорректировать с помощью оптики или контактных линз, то высокая степень лечится только хирургически.
При близорукости глаз человека не различает очертания предметов, находящихся на дальних от него расстояниях, при этом ближние объекты видит достаточно хорошо. Это происходит по причине деформации глазного яблока, которое выглядит более длинным, чем здоровый глаз. Роговица значительно отдаляется от задней зоны зрительного органа, преломление светового потока происходит неправильно, а лучи проецируются не на сетчатку, а перед ней.
Степень миопии измеряется в диоптриях и обозначается знаком «-». Большой показатель близорукости начинается с -6 дптр. Порой при тяжелой форме аномалии человеку трудно разглядеть даже лицо собеседника.
Близорукость накладывает на жизнь человека серьезные ограничения, в том числе в профессиональной деятельности, занятиях спортом. Помимо прочего, патология безостановочно прогрессирует, если нет должного лечения. Как уже упоминалось ранее, при начальных и средних формах заболевания офтальмолог назначает пациенту очки или контактные линзы. Однако важно понимать, что данные средства лишь корректируют зрительный дефект, но не способны вылечить его. Полностью избавиться от высокой близорукости можно только с помощью замены естественного хрусталика на искусственный.

Замена хрусталика при близорукости высокой степени
Ключевая причина, по которой необходимо произвести замену хрусталика (двояковыпуклой естественной линзы в зрительной системе) — высокая степень миопии с показателем – 20 диоптрий. Но офтальмологи предупреждают, что это одна из крайних мер, необходимость такого хирургического вмешательства наступает при наличии:
- врожденных заболеваний глаз;
- противопоказаний для проведения лазерной коррекции зрения;
- искривлении или помутнении прозрачного тела.
Далеко не всем людям, имеющим большую степень отклонения, показана имплантация искусственного хрусталика, или, как говорят специалисты, интраокулярной линзы. Так, операцию нельзя проводить пациентам, которые не достигли возраста 18 лет, постольку их зрительная система еще находятся на стадии формирования, поэтому показатели миопии могут меняться как в лучшую сторону (даже без помощи врача), так и в худшую.
Помимо этого, удаление естественного хрусталика противопоказано делать людям с прогрессирующей аномалией. Это объясняется наличием огромного количества факторов, которые могут влиять на значительное ухудшение зрения. Поэтому профессионалы обязаны выяснить точную причину развития миопии и устранить ее, только после этого можно приступать к операции.
Оптимальный возраст по мнению офтальмологов для замены хрусталика при высокой степени близорукости — 40 лет и выше. Именно в этот период у человека утрачивается аккомодативная способность, естественная двояковыпуклая линза теряет свою эластичность, могут проявиться первые симптомы катаракты.
Существует несколько методов вживления искусственного хрусталика в глаза. Одни из наиболее распространенных — ленсэктомия (рефракционная замена хрусталика сильной близорукости). Эта процедура необходима тогда, когда способность естественной линзы к аккомодации полностью утрачена.
Первоначально специалист удаляет прозрачный хрусталик из глаза, после чего вживляет имплантат (интраокулярную линзу) с необходимыми оптическими показателями. Офтальмологи предварительно предупреждают пациента о том, что даже при тяжелой степени миопии оптическая сила хрусталика глаза равна 20 дптр, именно поэтому глаз не может фокусировать изображение на сетчатку. Так, при большой степени миопии нередко вживляется искусственный хрусталик с отрицательными параметрами, а, к примеру, при сильной гиперметропии (дальнозоркости) в капсульный мешок, где находилась ранее естественная линза, помещается два искусственных хрусталика.
Подобные процедуры производятся с помощью факоэмульсификации. То есть природная двояковыпуклая линза подвергается разрушению до состояния эмульсии через ультразвуковое воздействие и выводится из глаза. Процесс происходит под местной анестезией, поэтому пациент легко переносит операцию и быстро восстанавливается вне зависимости от возраста. Специалист делает микроскопический надрез, который не требует наложения швов и прочих травматических действий. Операция замены естественного хрусталика не подразумевает госпитализации, поскольку она длится не более 15-20 минут, а через пару часов пациент может отправляться домой.
Перед тем как произвести замену хрусталика при высокой степени близорукости, офтальмологу необходимо подобрать пациенту подходящий имплантат. При этом он будет опираться на состояние зрительной системы человека, его род деятельности и возраст.
Самые распространенные виды искусственных линз, которые используют в офтальмологической практике:
- Мультифокальные — особая конструкция этих оптических изделий, помимо обеспечения функций естественной двояковыпуклой линзы, повышает остроту зрения на дальних и ближних расстояниях, избавляя пользователя от необходимости носить очки, компенсирует утраченную ранее способность к аккомодации. Предназначены для людей, которым необходима зрительная адаптация на различных расстояниях.
- С нанесением специального желтого фильтра — такой фильтр является аналогом фильтра естественного хрусталика глаза, он необходим для защиты сетчатки от негативного воздействия ультрафиолетовых лучей и снижения риска развития различных заболеваний сетчатой оболочки.
- Асферические — имеют асферическою форму и оснащены желтым фильтром. Их особый дизайн обеспечивает контрастное зрение при плохом освещении. Такие линзы отлично подходят для людей, чья рабочая деятельность в большей степени происходит в темное время суток.
Метод имплантации факичной линзы применяется в тех случаях, когда зрительная система пациента еще не утратила аккомодативной функции, наблюдаются лишь значительные рефракционные аномалии. Существует ошибочное мнение о том, что для вживления таких имплантатов необходима замена хрусталика при сильной близорукости. На самом деле такие линзы устанавливаются на глаза без его удаления, то есть на заднюю или переднюю камеру зрительного органа, а хрусталик остается на месте. Все манипуляции во время процедуры врач также осуществляет через микронадрез, который не требует наложения швов. Преимущество операции в том, что при помощи факичных линз можно скорректировать миопию до – 25 дптр.
Перед тем, как определить, какой из типов операции подойдет пациенту, проводится полное обследование зрительной системы пациента, также ему необходимо сдать ряд анализов для терапевта. Если противопоказаний нет, можно приступать к назначенной процедуре, каждая из которых проходит быстро и безболезненно.
источник
Высокую степень миопии называют сложной или сильной. Степень нарушения измеряется в диоптриях по шкале минуса. Миопия высокой степени — отклонение от -6 диоптрий и выше. Люди с высокой степенью миопии хорошо видят лишь те объекты, которые расположены непосредственно у лица.
Обычно развитие близорукости обусловлено влиянием внешних и внутренних факторов, хотя в редких случаях встречается врожденная близорукость высокой степени. Причинами такого нарушения называют генетическую предрасположенность, либо преждевременные или тяжелые роды. Выявить врожденную близорукость можно даже у младенцев, хотя чаще всего ее признаки становятся заметны у детей до 6 лет.
Факторы риска:
- наследственность;
- зрительные нагрузки и перенапряжение;
- несоблюдение гигиены зрения;
- врожденные дефекты структуры глазного яблока;
- неправильное питание;
- влияние плохой экологии.
Чаще всего миопия является приобретенной. Миопия высокой степени является результатом игнорирования симптомов, неточной диагностики, отсутствия лечения или его неэффективности. При первых симптомах нарушения необходимо срочно обращаться к офтальмологу.
В здоровом глазу изображение видимых предметов фокусируется роговицей и хрусталиком на сетчатку, а информация о нем передается в мозг по волокнам зрительного нерва. При близорукости, когда форма глазного яблока меняется из сферической в овальную, расстояние между роговицей и сетчаткой увеличивается, поэтому фокус больше не попадает в нужную точку.
Поскольку мозг не получает достаточно информации о видимом объекте, он не может его полноценно обработать и обеспечить нормальное зрение. Окружающий мир видится человеку размытым. Симптомы высокой степени повторяют симптомы слабой близорукости: головные боли, быстрая зрительная утомляемость, напряжение глаз.
У большинства людей близорукость имеет свойство стабилизироваться в период между 20-ю и 30-ю годами. После этого зрение можно улучшить при помощи лазерной операции или другой операции.
Прогрессирующая близорукость повышает риск развития опасных осложнений, хотя негативные последствия может иметь и стабильная форма заболевания. Это обуславливается тем, что даже при отсутствии прогресса миопии глазное яблоко больного остается удлиненным.
Осложнения сложной близорукости:
- Отслоение сетчатки – следствие удлинения глаза и истончения сетчатки. Любая нагрузка может привести к разрыву или отслоение, когда сетчатка отделяется от сосудистой оболочки. Без срочной медицинской помощи возможна необратимая потеря зрения.
- Глаукома – повышение внутриглазного давления. Это явление также может стать причиной слепоты при отсутствии адекватного лечения.
- Дистрофия сетчатки – дегенеративные процессы в ее центральной части, которая обеспечивает четкость видимого изображения.
- Катаракта – помутнение хрусталика, при котором значительно ухудшается качество зрения. Перезрелая катаракта может привести к слепоте.
Нередко миопия высокой степени сочетается с астигматизмом. Поскольку при рефракционном нарушении от -15 диоптрий лазерная коррекция противопоказана, проводят комбинированную операцию по коррекции обеих патологий. Близорукость устраняют при помощи интраокулярных линз, а астигматизм путем лазерной коррекции.
Осложнения близорукости диагностируют у пациентов в любом возрасте. При наличии высокой степени рефракционного нарушения следует регулярно посещать офтальмолога и контролировать состояние глаз, чтобы вовремя выявить дефекты и разрывы сетчатки.
Искажение предметов, вспышки и затемнения в поле зрения являются поводом срочно обратиться к врачу и пройти обследование. Примечательно, что дегенеративные процессы могут развиваться даже после хирургического лечения миопии, поэтому операция не избавляет от необходимости посещать офтальмолога.
Современная офтальмология предлагает пациентам несколько способов лечения сильной близорукости, основным из которых до сих пор остается оптическая коррекция. Даже при использовании контактных линз очки нужны для ношения вечером и утром, когда глазам нужен отдых от линз.
Миопия высокой степени требует ношения очков с очень сильными линзами, которые утолщаются от центра к периферии. Линзы с большой оптической силой толстые и тяжелые, к ним подходят не все оправы, а только широкие, которые не удобны в использовании.
Существуют линзы из специального высокопреломляющего материала, индекс преломления которых выше показателя у пластика и стекла. Чем выше индекс преломления, тем тоньше будет линза. Очки, необходимые людям с высокой степенью миопии, очень тонкие и обладают достаточной оптической силой для коррекции зрения.
Однако вес линзы из минерального стекла напрямую зависит от индекса преломления. Хоть такие линзы вполовину тоньше обычных, по весу они могут быть одинаковы. Только линзы из высокопреломляющих полимеров легкие и тонкие одновременно.
Линзы, изготовленные из высокопреломляющих материалов, более эффективны, если имеют просветляющее антирефлексное покрытие, которое пропускает много света и устраняет блики. Такое покрытие делает линзы максимально прозрачными.
Высокую степень миопии можно исправить при помощи контактных линз. Современные оптические системы корригируют рефракционные нарушения до -16 диоптрий. Существует множество разных видов и типов контактных линз, поэтому выбор следует доверить своему окулисту.
Существует несколько способов хирургического улучшения зрения при миопии. Выбор зависит от состояния зрительной системы, степени нарушения и наличия противопоказаний. Любую из операций по коррекции миопии проводят только при стабильном состоянии зрения. Нужно понимать, что большинство операций по лечению близорукости помогают устранить симптомы нарушения, а вытянутая форма глазного яблока и дефекты глазного дна сохраняются. Поэтому даже после лечения нужно посещать врача.
Самым популярным методом лечения близорукости средней и высокой степеней является лазерная коррекция. Такая операция дает возможность улучшить зрение при миопии до -13 диоптрий. Офтальмохирург меняет форму роговицы при помощи лазера, выпаривая часть ткани, которая искажает фокус света на сетчатке.
На данный момент существует три основные методики лазерной коррекции зрения: ФРК, ЛАСЕК и ЛАСИК. Выбор методики зависит от степени близорукости и анатомии глаза конкретного пациента. Врач определяет наилучший способ только по результатам комплексной диагностики.
Методики лазерной коррекции близорукости:
- Фоторефракционная кератэктомия (ФРК) – методика лечения слабой близорукости, основанная на лазерном изменении кривизны роговицы.
- Лазерный субэпителиальный кератомилез (ЛАСЕК) – формирование лоскута из эпителия роговицы, который после лазерной коррекции фиксируют в качестве естественной контактной линзы. После такого лечения уменьшаются проявления роговичного синдрома (слезотечение, светобоязнь, дискомфорт).
- Лазерный интрастромальный кератомилез (ЛАСИК) – комбинирование лазерного и хирургического лечения. Операция показана при высокой степени миопии. Сначала врач срезает тончайший слой роговицы, проводит лазерную коррекцию в глубоких слоях и укладывает лоскут обратно.
Существует еще одна методика – Супер ЛАСИК. Это индивидуальная коррекция, которая учитывает все особенности и параметры глаз, поэтому позволяет добиться максимального результата. Другими словами, это разработка плана и анализ всех деталей операции под конкретного пациента. После коррекции Супер ЛАСИК удается получить стабильно высокое зрение.
Факичные интраокулярные линзы могут имплантировать в переднюю или заднюю камеру глазного яблока. Операция показана в том случае, если естественный хрусталик не утратил прозрачность и эластичность. ИОЛ работает аналогично контактным линзам, только их помещают внутрь глаза для создания единой оптической системы. Существуют переднекамерные и заднекамерные ИОЛ, а также линзы, которые фиксируют на радужке или зрачке. Для коррекции близорукости обычно используют заднекамерные линзы.
Преимуществом факичных интраокулярных линз является возможность исправить миопию до -25 диоптрий. Операцию проводят через разрез в 1,6 мм. Поскольку швы не накладывают, после процедуры пациента почти сразу отпускают домой.
Ленсэктомию проводят при близорукости до -20 диоптрий, когда дополнительно имеются симптомы катаракты или есть противопоказания к эксимер-лазерной коррекции. Собственный хрусталик глаза удаляют, а на его место устанавливают искусственный.
Операцию проводят по методике факоэмульсификации, когда хрусталик разрушают и выводят из глаза. Такое вмешательство требует капельной анестезии, которая хорошо переносится большинством пациентов в любом возрасте. Хирург проводит все манипуляции через разрез в 1,6-1,8 мм, что избавляет от необходимости накладывать швы и госпитализировать пациента.
Интраокулярные линзы выбирают индивидуально, учитывая степень нарушения, сопутствующие патологии, возраст человека и род деятельности. Мультифокальные ИОЛ будут обеспечивать хорошее зрение на любой дистанции, а асферические помогут четко видеть в темное время суток.
Данная операция призвана восстановить форму и функции роговицы путем ее полной или частичной замены. Кератопластика позволяет устранить многие врожденные и приобретенные патологии роговицы. В качестве трансплантата используют донорский или искусственный материал.
Трансплантат имплантируют в толщу роговицы, на передние слои или вместо определенного слоя. По этому принципу кератопластику подразделяют по размерам заменяемого участка (локальная, тотальная, субтотальная) и по слоям (сквозная, передняя и задняя послойная).
Кератопластику проводят под местной анестезией. Офтальмохирург удаляет определенный участок роговичной ткани и накладывает трансплантат соответствующего размера. Новая ткань присоединяется к периферии роговицы, а врач проверяет равномерность при помощи кератоскопа. Для операции отбирают только максимальное ровные ткани правильной формы.
Женщины, которые имеются прогрессирующие рефракционные нарушения, во время беременности и после родов должны регулярно посещать офтальмолога. Врач может рекомендовать устранить близорукость до родов, поскольку в процессе родоразрешения повышается внутриглазное давление, увеличивается риск отслойки сетчатки и разрыва сосудов.
Состояние зрительной системы женщины во многом определяет действия акушеров-гинекологов. Только с разрешения офтальмолога такие пациентки могут рожать самостоятельно, в противном случае ограничивают период потуг. Однако это может негативно отразиться на состоянии матери и ребенка, поскольку врачам приходится сдерживать естественный процесс и затягивать роды. Поэтому чаще всего женщинам с прогрессирующей миопией высокой степени рекомендуют кесарево сечение, чтобы избежать отслойки сетчатки и глазного кровотечения.
После родов нужно в первые дни посетить офтальмолога, чтобы проверить сетчатку и вовремя обнаружить осложнения. Обследование зрительной системы не вредит матери и не влияет на лактацию.
Близорукость высокой степени нередко становится противопоказанием к прохождению воинской службы и донорству. У человека могут возникнуть трудности при получении лицензии водителя, спасателя и подобных статусов.
Миопия высокой степени может стать причиной слепоты, что является основанием для получения группы инвалидности:
- первой при частичной или полной слепоте;
- второй при плохом зрении, которое затрудняет выполнение социально-бытовых функций;
- третьей при умеренном снижении остроты зрения и необходимости социальной защиты человека.
Сложная миопия сама по себе значительно повышает риск отслойки сетчатки, а злоупотребление алкоголем, посещение бани или сауны, аттракционы, скачки артериального или внутричерепного давления, тяжелые физические и эмоциональные нагрузки могут усугубить положение. Поэтому людям с высокой степенью близорукости нужно проявлять осторожность и отказаться от опасных видов деятельности.
Имея сложную близорукость, нужно соблюдать гигиену зрения и постоянно контролировать состояние сетчатки. Когда миопия стабилизируется, рекомендуется проводить хирургическое лечение, поскольку сильное ухудшение зрение снижает качество жизни и накладывает множество ограничений. Высокая степень миопии – постоянный риск, поэтому лучше всегда заботиться о здоровье своих глаз.
источник

Орган зрения у всех людей имеет практически одинаковые параметры, отличаясь всего на доли миллиметров. Степень миопии зависит в основном от передне-заднего размера глаза – так называемой внутренней оси. У близоруких она слишком велика. Из-за этого роговая оболочка глаза находится на большом расстоянии от сетчатки, находящейся в задних отделах. Лучи света, пройдя сквозь роговицу и преломившись во внутренних структурах и средах глаза, попадают не на сетчатку, а концентрируются перед ней. При этом изображение приобретает размытые формы.
При сильной близорукости добиться нормального зрения с помощью обычных линз или очков бывает трудно. Однако за последние годы наука и медицина достигли немалых результатов в области рефракционной хирургии.
Сейчас с помощью интраокулярных линз (далее – ИОЛ) можно провести коррекцию зрения практически любой степени тяжести. Альтернативным методом хирургии глаза стало вживление ИОЛ при миопии высокой степени (8 диоптрий и выше).
Линзы такого типа – одно из наиболее значимых достижений современной науки в области офтальмологии. Для устранения тяжелых степеней близорукости используют импланты в виде факичных ИОЛ.
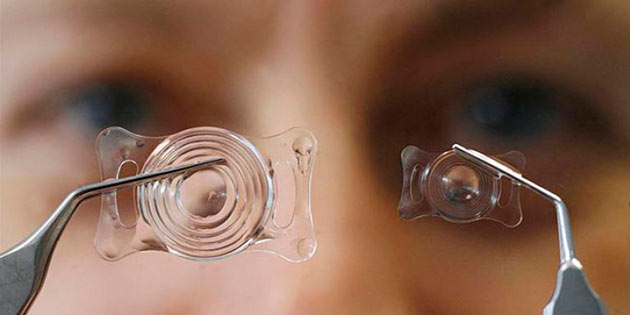
Факичные линзы имеют вид вогнутых пластин, повторяющих форму передних отделов органа зрения, толщина которых – всего 30 микрон. Они имплантируются в глаз, причем хрусталик не удаляется. Изготавливаются из высококачественных гипоаллергенных видов медицинского силикона. Он полностью биосовместим и сохраняет свои свойства в течение 80-100 лет. Иными словами, это те же контактные линзы, только гораздо более усовершенствованные. Они не надеваются на глаз, а вживляются хирургическим способом. С их помощью пациент приобретает способность хорошо видеть как вблизи, так и вдаль.
Линзы имплантируют в переднюю либо заднюю камеры глаза. Они несколько отличаются по форме. Первые имплантируются в пространство между роговицей и радужкой, вторые – в пространстве между радужной оболочкой и хрусталиком.
Операция является малотравматичной и проводится без госпитализации пациента. Проведя предварительно диагностику больного, при отсутствии противопоказаний на следующий день может быть назначена операция.
Манипуляция занимает около 15 минут времени. Для вживления линз производится небольшой разрез в 3 миллиметра под местной (капельной) анестезией, имплант вводится по месту своего назначения – в переднюю или заднюю камеру глаза. В первом варианте делается только один шов, заднекамерный имплант не требует дополнительной фиксации. Линза прекрасно держится между хрусталиком и радужной оболочкой. Если позволяет состояние пациента, то спустя два часа его отпускают домой.
- хирургическое вмешательство является малотравматичным, высокоточным и почти безболезненным;
- обеспечивает в большинстве случаев 100%-е стабильное зрение;
- исключает развитие дистрофических явлений в тканях глаза;
- материал и технологии обеспечивают отличную биосовместимость с тканями органа зрения;
- сохраняются роговица в неизмененном виде и хрусталик;
- остаются прежними эстетические свойства глаза – линза совершенно не видна;
- достигается быстрый результат – восстановление зрения за1-3 часа после операции.
Внимание! Постановка факичных ИОЛ обеспечивает более предсказуемый эффект, нежели коррекция с помощью лазера. Это особенно важно при сильной близорукости.
Перед хирургическим лечением необходимо обследование больного, в случае наличия хронических заболеваний – лечение и перевод в стадию ремиссии.
- степень миопии от -3,5 до -30 диоптрий;
- тонкая роговая оболочка или ее дистрофия;
- невозможность провести коррекцию лазером;
- молодой возраст (21-45 лет);
- стабильная степень миопии в течение последних 12 месяцев;
- длинная внутренняя ось глаза с размером передней камеры 2,8 мм.
Внимание! Вживление ИОЛ осуществляется с сохранением хрусталика, при этом он не должен быть патологически изменен.
Вопрос о возможности проведения операции пациент обсуждает с оперирующим хирургом. К основным противопоказаниям относятся соматические заболевания тяжелых степеней, а также те, при которых не представляется возможным провести анестезию. Хирургическое вмешательство не рекомендуется при патологиях глаз: катаракте, кератоконусе, глаукоме, хронических формах увеитов, кератитов, заболеваниях сетчатки и патологии зрительного нерва.
Исход заболевания после операции всегда благоприятный. Спустя максимум 3 часа пациент четко начинает различать предметы. Методика очень проста в исполнении, прогнозируема, безопасна и обратима. При желании линзу можно легко удалить из глаза. Гарантируются точность коррекции, стабильный результат и быстрый период реабилитации.
источник
Еще в прошлом веке выдающийся немецкий естествоиспытатель Герман Гельмгольц не без горечи заметил, что если бы ему пришлось создавать человеческий глаз, то он сделал бы его более совершенным, нежели это сделал господь бог.
Да, наша биологическая оптическая система, увы, не застрахована от поломок. Более 2,5 миллиона операций делается в мире ежегодно только по поводу катаракты.
С помутнением хрусталика, то есть с катарактой, сегодня приходится бороться так же, как и десятки лет назад — хирургически удалять. Никакие лекарства не в силах ее уничтожить, не рассасывается катаракта и со временем.
Стало быть, операция. Действие — так переводится это слово с латинского. Здесь, в операционной Московского научно-исследовательского института микрохирургии глаза, многое кажется необычным. Например, то, как хирург обрабатывает руки. Вместо обычного десятиминутного мытья в проточной воде он всего несколько мгновений полощет пальцы в тазу с какой-то жидкостью.
—Мы предпочитаем пользоваться раствором муравьиной кислоты с пергидролью,— объясняет директор института Святослав Николаевич Федоров (именно он готовится к операции).— Быстро. Удобно. На полчаса пальцам гарантирована стерильность. А большинство наших операций длится не больше этого срока. Ну, а если больше — процедуру легко повторить.
Проходит еще несколько минут. Роговица уже разрезана по самому краю, и в глаз сведен инструмент. Как и большинство присутствующих, наблюдаю за операцией по цветному телевизионному монитору, присоединенному к микроскопу. Отчетливо видны укрупненные в десятки раз детали глаза.
— Хрусталик похож чем-то на виноградину: сверху кожица, внутри студенистая вязкая масса, но не с множеством косточек, а с единственным плотным ядром. Все это необходимо из глаза извлечь, причем как можно скорее,— комментирует свои действия Святослав Николаевич.— Мы считаем, что не стоит ждать, пока катаракта глаза, как говорится, созреет — мутные хрусталиковые массы пагубно, а иногда и необратимо воздействуют на глаз.
— Почему же большинство врачей ждут созревания катаракты, откладывая операцию? — спрашиваю я.
— Дело в том, что затуманенный хрусталик виден невооруженным глазом, поэтому его легче удалять. А полупрозрачный (как в нашем случае) надо суметь и увидеть и убрать. Здесь не обойтись без микроскопа и тонкого инструмента, а это есть еще не во всех наших глазных клиниках.
Операция продолжается. Радужная оболочка отведена в сторону. Катарактная «виноградина» рассекается острым крючком-гарпуном. Извлекается плотное ядро, а затем рыхлые части хрусталика отсасываются полой иглой с насосом.
Исчезла, наконец, та мутная завеса, что мешала глазу видеть. Впрочем, настоящего зрения еще нет — мир вокруг ярок, светел, но размыт. Ведь теперь, когда естественная линза — хрусталик — изъята, фокус находится далеко позади сетчатки.
Правда, стекла очков, устрашающе толстые и тяжелые, могут отчасти исправить положение. Но ощущение пространства, глубина изображения исчезнут. Вот почему в мире ежегодно около полумиллиона человек, даже после успешно удаленной катаракты, вынуждены расставаться со своей профессией, если она требует зоркого зрения.
Нашему пациенту это не грозит. Хирург извлекает из миниатюрного стерильного контейнера нечто крошечное, прозрачное, поблескивающее — вроде застывшей слезы. Это внутриглазная линза — знаменитый искусственный хрусталик. Взяв эту кроху микропинцетом, врач быстрым и точным движением вставляет ее в зрачок.
Искусственный хрусталик крепится к радужке примерно так же, как клипсы к женскому уху. Видимо, поэтому такую модель стали называть «ирис-клипс-линза» («ирис» — по латински «радужка»).
Искусственный хрусталик — детище С. Н. Федорова и его коллеги В. Д. Захарова запатентован в США, ФРГ, Великобритании, Голландии, Италии. По оптическим свойствам, простоте введения в глаз, низкому проценту послеоперационных осложнений превосходит образцы, разработанные за рубежом.
В США ежегодно 5 тысячам человек заменяют помутневший хрусталик искусственным, конструкции Федорова — Захарова. Он преобразил жизнь почти 15 тысячам больных, прооперированных в самом Московском институте микрохирургии глаза. Причем около 12 тысяч человек не просто освободились от слепоты, а смогли вернуться к прежней профессии.
—Ну, вот и все. Операция закончена,— говорит профессор Федоров.— Сейчас рану зашьют, больному наложат стерильную повязку и отвезут в палату. Через два часа он сможет встать с постели и пройтись по коридору. Ведь теперь мы имплантируем хрусталик через узкий семимиллиметровый разрез, а это вдвое меньше, чем прежде.Значит, и заживает быстрее.
Сегодня в мире создано более 150 моделей внутриглазных линз. Но абсолютно идеальной среди них пока нет. И, вообще, может ли искусственный хрусталик полностью заменить естественный? С этим вопросом мы обратились к заведующей отделом имплантации искусственного хрусталика Э. В. Егоровой.
—Современные внутриглазные линзы делаются, как правило, из полиметилметакрилата. Вес их ничтожен, но он есть. И, следовательно, инородное тело все-таки давит на ткани глаз. Вот почему мы так упорно искали и, наконец, нашли такой материал, линза из которого внутри глаза оказывается как бы невесомой.
Это силиконы. Собственно, кремнийорганические полимеры уже давно применяются в медицине — при пластике сосудов или при оперативном лечении отслойки сетчатки. Правда, здесь используются жидкие силиконы.
Нас же интересовали твердые и в то же время эластичные. И они были получены. Удельный вес подобных полимеров такой же или даже меньше, чем у внутриглазной жидкости. В глазу силиконовая линза обладает «невесомостью», будто находится в космосе. По нашим подсчетам, клетки глаза выдерживают инерционные нагрузки, десятикратно превышающие их массу. Вес силиконовых линз по сравнению с этим — пустяк.
— В нашем институте уже начали вживлять силиконовые линзы больным,— продолжает Элеонора Валентиновна.— Несколько десятков человек смотрят теперь на мир через такой хрусталик. Три года мы наблюдаем за ними, результат хороший. Никаких воспалительных процессов после операции. Никаких повреждений близлежащих клеток. А оптика даже лучше, чем у хрусталика из твердой пластмассы.
Сейчас мы ищем такой способ изъятия из глаза мутного хрусталика, что бы разрез был как можно меньше — всего три с половиной — четыре миллиметра. А еще пытаемся создать очень эластичную силиконовую линзу с высоким показателем преломления, но гораздо более тонкую, чем сейчас. Это нужно дня того, чтобы вводить ее в глаз свернутой в трубочку. Там гибкая линза расправится и сама займет нужнее положение.
Сегодня в мире этим недугом страдает примерно 800 миллионов человек. И число близоруких растет. Ведь зрение перегружают теперь с малолетства — читают, смотрят телевизор, пишут. Конечно, выручают очки. Но это далеко не лучший выход из положения. Оки сужают поле зрения, меняют внешность, бьются, ломаются, запотевают.
Не спасает и последнее слово оптической техники — контактные линзы. Во-первых, не все хорошо их переносят. А во-вторых, при резких движениях они нередко выпадают из глаза, смещаются, их может смыть вода. К тому же контактным линзам нужен особый уход.
В Московском НИИ микрохирургии глаза ищут выход не в оптических протезах, каковыми, по сути, являются очки и контактные линзы, а в хирургической реконструкции самого глаза.
…Снова операционная. Здесь одновременно идут три операции. Диагноз у всех общий:миопия, то есть близорукость.
Рассказывает кандидат медицинских наук А. И. Ивашина, заместитель директора института по лечебной работе.
—Мы можем теперь избавить человека от близорукости, причем высокой — в 10— 12 диоптрий, нанося радиальные насечки на роговицу глаза. Этот оперативный метод коррекции близорукости мы зовем радиальной кератотомией (от греческих слов «кератос» — роговица и «томия»— рассечение). Перед операцией каждый глаз тщательно обследуется. Измеряется степень близорукости. Толщина роговицы в разных точках, радиус кривизны, упругость и диаметр.
Внутриглазное давление, расстояние между роговой и сетчатой оболочками и многое другое. По формуле, разработанной институтскими математиками, компьютер определяет диаметр неприкосновенной оптической зоны, количество насечек, их длину и глубину, то есть рассчитывается технология предстоящей операции и прогнозируется ее эффект.
Прошло 15 минут с того момента, как врач, приникнув к микроскопу, сделал первую насечку. И вот роговица, точно торт, разделена на 16 секторов. Сейчас пациенту наложат повязку на глаз, и он отправится домой. Радиальную кератотомию делают амбулаторно. На следующий день он придет — проверить зрение.
Если все будет в порядке, через неделю можно будет оперировать второй близорукий глаз. Пройдет несколько месяцев — и человек забудет, что когда-то пользовался очками. Всего же в НИИ микрохирургии глаза проведено уже более 10 тысяч таких операций. Девяти тысячам пациентов возвращено нормальное зрение. Остальным оно значительно улучшено.
—А не опасны ли такие операции? Все-таки вы вторгаетесь в святая святых глаза — в прозрачную роговицу,— возникает у меня невольный вопрос.
—Да, манипуляции на столь чувствительной ткани, как роговая оболочка, сопряжены с определенным риском,— отвечает Альбина Ивановна. — Поэтому, наверное, объяснима та настороженность, с какой был воспринят поначалу этот метод.
Идея исправлять близорукость насечками пришла японскому офтальмологу Тутоми Сато еще в 1952 году. Но он не мог до конца объяснить механизм действия операции и наносил слишком много надрезов, притом коротких. Кроме того, Сато делал насечки не только с наружной стороны роговицы, но и с внутренней, вскрывая переднюю камеру глаза.
В результате повреждался охранный слой клеток, отвечающий за питание роговой оболочки. Она сжималась, а через полгода — год мутнела. Словом, операция оказалась и сложной и чрезвычайно рискованной. Сделав около трех десятков попыток, Саго от своего метода отказался.
Советские офтальмологи под руководством профессора С. Н. Федорова разработали свою технику операции, сделали ее абсолютно безопасной и потому возможной для широкого применения.
10 лет прошло с тех пор, как в нашей стране была сделана первая операция по хирургическому исправлению близорукости. Наблюдая все это время за оперированными, врачи убедились, что улучшенное зрение у их бывших пациентов не портится.
По методу, получившему за рубежом название «русский», в мире уже прооперировано свыше 50 тысяч человек, страдавших близорукостью и астигматизмом — более сложным нарушением рефракции глаза, вызванным неправильной формой роговицы.
За счет чего же ликвидируется близорукость? Этот вопрос я задаю профессору С. Н. Федорову.
— Мы как бы омолаживаем коллаген — соединительную ткань, составляющую основу роговицы,— говорит Святослав Николаевич.— Как это удается? Коллаген — важнейший животный белок, присутствует во всех более или менее твердых тканях тела. Подобно индийскому богу Шиве он способен постоянно возрождаться. Каждое коллагеновое волокно в роговице — это как бы веревка, скрученная в основном из нитей — аминокислот пролина, оксипролина и глицина.
Это довольно крупная молекула. Крошечные волоконца — микрофибриллы соединены в ней друг с другом поперечными связями. С возрастом их становится все больше — веревка скручивается все туже, фибриллы уплотняются, становятся менее подвижными. Оттого-то роговичный коллаген и теряет эластичность.
— Когда мы рассекаем коллагеновую молекулу, разъятые части, пытаясь соединиться, начинают вырабатывать новую соединительную ткань. Изменяется структура периферического пояса роговой оболочки — он становится более эластичным.
Под действием внутриглазного давления эта часть роговицы как бы выбухает, центральная же, наоборот, уплощается. А этого уже достаточно, чтобы изображение фокусировалось на сетчатке. Таким образом, близорукость отступает или вовсе ликвидируется.
— Насколько я понимаю, не всякие надрезы на роговице могут свести на нет близорукость. Какое главное условие надо соблюсти?
— В идеале следует рассекать скальпелем поверхность площадью не больше одной коллагеновой молекулы. Однако для этого нужен небывало острый режущий инструмент. Длина коллагеновоймолекулы — 3 тысячи ангстрем. А стальные лезвия, которыми мы до недавних пор оперировали глаз, имеют режущую кромку шириной не менее 10—15 тысяч ангстрем. Выходит, орудуя таким лезвием, мы превращаем в месиво слой в пять, а то и десять молекул.
Коллагеновая «стружка» мешает прорастать новой ткани. Сегодня основным инструментом офтальмохирурга становится алмазный скальпель, на острие которого лишь 60— 80 атомов углерода. А это всего около 300 ангстрем. Сейчас, после радиальной кератотомии, сделанной в Московском НИИ микрохирургии глаза, роговица, как правило, заживает так хорошо, что через год рубцы не видны даже при 12-кратном увеличении.
Внешне такая операция кажется очень несложной. Достаточно сказать, что она длится обычно не более 15 минут. Но это видимость простоты. Специалисты считают ее одной из самых трудных в офтальмологии на сегодня. Слишком многое зависит от того, насколько тверда и искусна рука хирурга, остры и удобны инструменты, точен расчет, зорок микроскоп, удобен операционный стоп.
Поэтому в институте ищут способ сделать ее одновременно и более точной и более массовой. Такое возможно, если автоматизировать операцию, го есть доверить ее электронным роботам-манипуляторам, наподобие тех, что работают при изготовлении электронных приборов. А руководить их действиями будет ЭВМ.
Доверить хирургический скальпель роботу? Согласитесь, звучит, мягко говоря, непривычно. Но специалисты института, все рассчитав и взвесив, с энтузиазмом взялись за разработку такой компьютерной системы.
Самое главное, считают здесь,— это прочная и точная фиксация на глазу хирургического автомата. Тогда операция будет абсолютно безопасной, а ее скорость и точность возрастут многократно. Врачу останется лишь следить за правильностью установки глазного робота-микрохирурга.
Есть в институте отдел, где о хирургии говорят только таблички на дверях кабинетов. Ни операционных столов, ни инструментов с их пугающе — холодным блеском здесь нет и в помине. Это отдел лазерной хирургии. Лазерный луч дает уникальную возможность оперативных вмешательств без вскрытия глазного яблока и прямого соприкосновения с пораженной тканью.
Сотрудник отдела А. С. Сорокин подводит меня к сложному аппарату и объясняет:
— Лазерный комплекс «Лиман-2»находится у нас на апробации около двух лет и все время совершенствуется. Эта установка позволяет избирательно воздействовать на различные преломляющие среды глаза — роговицу, хрусталик, стекловидное тело — и на все десять слоев сетчатки. Пока в мире у этого прибора нет аналогов. Мы выполняем на нем массу лечебных процедур, в том числе абсолютно новые типы операций.
Снова обращаюсь за комментарием к директору института.
— Возможно, со временем мы научимся не только старить роговичный коллаген, но и омолаживать его без надрезов, лишь при помощи энергетического воздействия, не обязательно лазерного,— говорит профессор С. Н. Федоров.— Например, станем применять что-то вроде мощного ультразвукового шока, который, действуя одну миллионную долю секунды, обеспечит разрыв всего одного слоя коллагеновых молекул.
Если мы научимся вмешиваться в механизмы старения тканей глаза и сможем управлять ими, это откроет фантастические возможности не для одной глазной хирурги — для медицины вообще.
Московский НИИ микрохирургии глаза не только клиника, это крупный исследовательский центр. Это и научно-производственное объединение.
Глазные клиники страны, к сожалению, пока недостаточно оснащены современным медицинским оборудованием. Промышленность не выпускает необходимых для офтальмологической хирургии приборов и инструментов.
Это вынудило искать выход из положения в создании системы: клиника — инженерная служба — служба испытаний — производственные цеха — клиника. Появилась реальная возможность быстро реализовать новые оригинальные предложения и разработки клиницистов.
В институте трудятся 40 инженеров, имеется и свое конструкторское бюро, есть токари, слесари, фрезеровщики высшей квалификации. Пятая часть сотрудников НИИ—170 человек — работники большого экспериментально — производственного отдела.
Он, кстати, работает на хозрасчете.Искусственные хрусталики, роговицы, тонкие инструменты и приспособления делают тут же, на месте. Например, за последний год выпущено более 3 тысяч комплектов специального офтальмологического инструментария. Они направлены в 150 клиник страны.
Продукцией отдела интересуются и за рубежом. В прошлом году импортерами были многие социалистические страны, Япония, США, ФРГ, Италия. В клинике постоянно действуют курсы повышения квалификации для советских и иностранных специалистов.
Офтальмологический центр в Бескудникове уникален и, к сожалению, не может принять всех желающих. Что делается для того, чтобы последние достижения офтальмологии стали общим достоянием?
—Действительно, глазные клиники страны буквально переполнены больными,— говорит профессор С. Н. Федоров.Людям приходится подолгу стоять в очереди на операцию. Как же быть? Строить новые больницы, увеличивая количество «койко-мест»?
Мне кажется, что бесконечное расширение больничного фонда — бесполезная трата сил и средств. Какая бы светлая голова, какие бы золотые руки ни были у врача, без специальных инструментов даже обычную глазную операцию не сделаешь, не говоря о сложных.
А оснастить все глазные отделения и больницы, число которых, как я говорил, растет, дорогими приборами и дефицитными инструментами просто нереально. Да и нужны ли они, к примеру, в районной больнице? Ведь большую часть времени они будут там простаивать, устаревать и не использоваться в полной мере.
Я вижу выход в хозяйском использовании того, что имеем, и в организации 10— 12 крупных региональных центров глазной микрохирургии. Оснастить их самым совершенным оборудованием уже не составит большого труда. Тем более если сами центры тоже станут кое-что для себя изготавливать. А на местах офтальмологи будут оказывать больным только неотложную помощь.
—А сможет ли ограниченное число центров пропустить «через себя» всех, кто нуждается в хирургическом лечении глаз?
—Сможет, если использовать все резервы рационально организовать работу врачей. Пример тому — опыт нашего института. Бригадный метод труда помог нам увеличить пропускную способность стационара в три с лишним раза. В среднем по стране на одной койке лечится за год 13—14 пациентов, у нас — 37. Выросло и количество, и качество операций, ибо в хирургии действует закон: чем больше, тем лучше. Рука обретает навык,твердость.
Другой путь — четкое разделение труда.
Собственно, этот принцип давным-давно действует в медицине: хирург высокого класса поручает начинать и завершать операцию ассистентам, а сам сосредоточивается на наиболее ответственном этапе.
Сегодня наша клиника — первая и пока единственная в мире, где рискнули поставить микрохирургию на конвейер. С недавних пор операцию у нас проводят сразу пять хирургов Каждый работает на своем участке. Ритм: 3—5 минут на этап.
Это значит, что каждые 3—5 минут с «линии прозрения» (почему бы не назвать ее так?) сходит оперированный больной. Офтальмологи, работая впятером на таком конвейере, могут за день прооперировать 60—70 пациентов. А раньше, в одиночку, каждый успевал за день сделать максимум 7 операций.
К тому же самый ответственный этап операции (надрезы в центральной части оптической зоны роговицы) делают наиболее квалифицированные офтальмомикрохирурги. Это, на мой взгляд, главное преимущество медицинского конвейера.
В последние месяцы мы делаем на конвейере по 800 операций и, представьте себе, не имеем серьезных осложнений. В нашем стационаре сейчас более 300 коек. Учитывая последние достижения, мы можем вылечивать 12—13 тысяч человек в год. Со временем эта цифра вырастет.
Если же будет создано еще 10—12 региональных центров микрохирургии глаза такого же типа, появится возможность быстро помочь всем, кто нуждается в сложном хирургическом лечении глаз.
источник