Все мы слышали понятие «близорукость» или «миопия». Человек с этим заболеванием плохо видит объекты, расположенные на большом расстоянии. Отсюда и произошло название болезни – хорошее зрение сохраняется только на расстоянии вытянутой руки. Начинать лечить близорукость нужно как можно раньше – тогда можно избежать многих осложнений и не придется прибегать к оперативному вмешательству. Однако, в некоторых случаях консервативные методы не помогают и врачом назначается ленсэктомия — рефракционная замена хрусталика с помощью которой можно вернуть пациенту нормальное зрение.
Замена хрусталика при близорукости назначается в следующих случаях:
- 1) Близорукость высокой степени – от -15 до -20 D
- 2) Аномалии рефракции
- 3) Изменение формы хрусталика
- 4) Наследственные заболевания хрусталика
- 5) Помутнения хрусталика
- 6) Противопоказания к лазерной коррекции зрения.
- 7) Нежелание пациента носить очки или контактные линзы
Замена хрусталика при миопии проводится только пациентам, достигшим 18 лет.
До этого возраста глаз продолжает расти и его системы и ткани находятся в стадии формирования. Также не делают операцию при быстро ухудшающемся зрении – близорукость необходимо сначала «стабилизировать». Помните – операция крайний метод, ее назначают только, когда другие способы борьбы с болезнью оказались не эффективными. На ранних стадиях пробуют скорректировать зрение с помощью очков, склеропластики, кератотомии.
Замена хрусталика глаза при близорукости осуществляется методом факоэмульсификации, который практически не дает осложнений.
Операция занимает 15-30 минут и проводится под микроскопом в амбулаторных условиях.
Через разрез с помощью ультразвука хрусталик пациента превращается в эмульсию и затем удаляется. На его место имплантируется интроокулярная линза искусственный хрусталик, которая и будет в дальнейшем отвечать за фокусировку изображения на сетчатке. Иногда возникает необходимость поставить не одну, а две линзы, что также не является большой проблемой. Иол при близорукости и других операциях на хрусталике подбираются индивидуально с учетом особенностей зрения больного. Сделать это может только врач.
Осложнения при оперативном лечении близорукости (миопии) связаны прежде всего с течением основного заболевания. Дело в том, что при миопии происходит увеличение глазного яблока, что влияет на все системы органа зрения. Могут возникнуть:
- 1) Дистрофические изменения в сетчатке
- 2) Разрывы сетчатки вследствие ее истончения
- 3) Уменьшение толщины наружной оболочки глаза (склеры)
- 4) Отслоение сетчатки
Именно поэтому замена хрусталика при миопии высокой степени назначается только после тщательного обследования и учета всех возможных последствий.
Оптимальный возраст проведения хирургического вмешательства – после 40 лет.
К этому времени способность к аккомодации частично утрачивается, и могут появиться первые признаки катаракты . Пациенту после операции необходимо регулярно посещать офтальмолога, чтобы следить за зрением и обнаружить осложнения на самой ранней стадии.
Замена хрусталика при близорукости достаточно отработанная операция. Послеоперационный период обычно переносится хорошо. Больного выписывают на следующий день после контрольного осмотра, а зрение восстанавливается практически сразу. Однако, необходимо соблюдать некоторые меры предосторожности, которые связаны, в основном, с необходимостью беречь прооперированный глаз от повреждений. Рекомендуется:
|
Цена замены хрусталика при близорукости определяется в основном стоимостью искусственной линзы. Вы можете выбрать монофокальный хрусталик – он дешевле, но вам понадобятся очки для коррекции, так как видеть хорошо вы будете только на определенном расстоянии. Если же отдать предпочтение мультифокальному хрусталику, то очки не понадобятся – такая иол имеет несколько точек фокусировки для разных расстояний. Также в цену входят расходные материалы. Точную стоимость вы можете узнать в нашем прайсе в разделе операции при катаракте – факоэмульсификация.
Можно с уверенностью сказать, что близорукость после замены хрусталика полностью исчезает и к пациенту возвращается нормальное зрение. Только иногда люди, перенесшие операцию, жалуются на незначительный дискомфорт в глазах – двоение предметов при некоторых ракурсах или мутность предметов на определенных расстояниях.
В целом, только около 5% больных отмечают в отзывах неудобства или появившиеся побочные эффекты.
Также отметим, что особенности организма у всех разные и это может оказывать влияние на послеоперационный период. Отзывы вы можете прочитать в соответствующем разделе сайта. Методика оперативного вмешательства такая же, как и при лечении катаракты.
источник

Однако все сложности только впереди.
Для достижения быстрого восстановления зрительного восприятия потребуется пройти нелегкий реабилитационный период со множеством запретов и ограничений.
Период восстановления имеет не меньшее значение, чем операция. Эта ее часть длительная, но успешная, если пациент выполняет все требования, беспрекословно следует рекомендациям офтальмолога, проводившего операцию.
После замены мгновенного чуда не наступает. Зрительное восприятие значительно улучшается, но полностью восстанавливается в течение 3 часов.
Ощущения пациента после замены хрусталика:
- Незначительные боли в окологлазничной области . Данный признак не является осложнением. Он указывает на вторжение в зрительную систему глаза.
- Затуманенность зрения . Ощущение будто перед глазами густой туман. Пациент не может читать, рассмотреть мелкие предметы. Постепенно симптом проходит. Туман рассасывается, и видение становится четче.
- Яркость . Через несколько часов зрение становится ясным и ярким. Окружающий мир кажется красочным и интересным, но резкий свет ослепляет глаза и режет. Лучи проходят через новую прозрачную искусственную линзу, достигая сетчатки, поэтому яркость повышается. Это нормально, со временем прооперированный орган привыкает.
- В первые часы после оперативного вмешательства пациенты испытывают песок в глазу, повышенную чувствительность к свету.
- Возможна незначительная головная боль.
- К новому хрусталику привыкаешь не сразу . Необходимо тренироваться. Врачи советуют читать, смотреть телевизор и работать за компьютером, чтобы настроить фокусировку, но не переусердствовать во время восстановления. Первое время создается чувство постороннего предмета.
Все это считается нормой, ведь было осуществлено вмешательство в глаза, и установлен инородный предмет — интраокулярная линза.
Безоперационное лечение глаз за 1 месяц.

Здоровый, белый вид глаза приобретают ближе к вечеру в день проведения процедуры или на следующие сутки.
После любой операции появляется отечность. Это считается вариантом нормы и проходит самостоятельно при соблюдении пациентом постоперационных требований офтальмолога.
Искусственный орган человека не отличается от естественного хрусталика по внешнему виду. ИОЛ не способна к аккомодации.
Сразу после операции нельзя покидать клинику. Врач повторно осматривает зрительный орган, назначает глазные капли или другие препараты для предотвращения инфекционного заражения, уменьшения воспалительного процесса и контроля внутриглазного давления.
Назначают антибактериальные, противовоспалительные или комбинированные капли. График закапывания препаратов определяет лечащий доктор. Назначение и порядок дозирования индивидуальны.
После завершения процедуры закрывают прооперированный глаз стерильной повязкой. Она выполняет роль защитной кулисы от всевозможных загрязнений. Снимать ее не рекомендуется в первые 2 дня, затем надевать при выходе на улицу.
Меняется повязка ежедневно, повторно использовать нельзя . Для приготовления потребуется стерильная марля и лейкопластырь. Она не мешает пациенту и позволяет выполнять большинство домашних дел. Острота зрения из-за нее не изменится.
Перед заменой повязки протирать веки специальными растворами. Подойдет 0,02% Фурацилин, 0,25% Левомицетин. Наносить ватным диском, предварительно вымыв или продезинфицировав руки.
Через 30 минут после процедуры можно передвигаться, вставать и кушать. Нельзя слишком холодные или твердые продукты. Уехать домой разрешается через 1 час.
В день процедуры и в первые сутки после нее появляются ощутимые боли в глазном яблоке или окологлазничной области. Рекомендуется употреблять обезболивающие лекарства. Например, Кетанов, Кеторол или Анальгин. Употреблять препараты согласно инструкции или обратиться к доктору.
По приезду домой необходимо 2–5 часов отдохнуть или поспать. Организм перенес операцию, а значит и стресс. Для восстановления сил требуется полноценный сон.
Через несколько часов после операции большинство пациентов могут смотреть телевизор, работать за компьютером, но непродолжительное время.
Первые 2 суток зрение размытое. Оптической системе требуется немного времени, чтобы исцелится и функционировать по-прежнему. Также нормой считается зуд, легкий дискомфорт.

Большинство людей могут возобновить повседневную деятельность через 24 часа после операции по замене хрусталика, есть несколько правил, которые требуется соблюдать. Рекомендации в послеоперационный период после замены хрусталика, которые потребуется соблюдать до полного заживления:
- Следить за регулярным опорожнением кишечника . Не допускать запоров минимум 2 недели. При напряжении во время дефекации в глазах повышается давление жидкости, это приводит к осложнениям. При возникновении запоров обратиться к лечащему доктору, он пропишет эффективное лекарство.
- Соблюдать установленный график посещения врача. На приеме рассказать обо всех беспокоящих признаках. При необходимости офтальмолог назначит особый порядок наблюдения и более частые визиты. Осмотры врача проводятся в первые сутки и на 4 день, поскольку высок риск проявления инфекции в этот период. Затем обследование проводится в таком порядке — 7 день, 2 недели, месячный осмотр, 3-х месячный осмотр, 6 месяцев и год.
- Умывать лицо водой комнатной температуры . Не использовать водопроводную воду.
- Не садиться за руль . Лечащий доктор скажет, когда пациент готов для возобновления безопасного вождения.
- Следовать указаниям врача относительно антибиотиков и противовоспалительных глазных капель. Они важны для предотвращения инфекции и воспаления, обеспечения надлежащего заживления. Если возникли трудности с их применением, попросить друга или члена семьи помочь.
Важной частью поздней реабилитации является правильное питание. Накладывают ограничения на некоторые продукты. Например, нельзя употреблять мясо высокой жирности, жареные, копченые и острые блюда. Рекомендуется добавить в рацион почки, печень и морскую рыбу.
Употреблять больше фруктов и овощей, богатых витаминами A и C. Через 30 дней данные ограничения отменяются. Пациенту разрешается вернуться к привычному образу жизни .
Глазные капли начинают применять в день операции и продолжают, пока врач не посчитает нужным прекратить их использование. Обычно график применения лекарственных средств следующий:
- 1 неделя — 5 р/д;
- 2 неделя — 4 р/д;
- 3 неделя — 3 р/д;
- 4 неделя — 2 р/д;
- 5 неделя — 1 р/д;
- 6 неделя — отмена.

Наиболее распространенными трудностями, возникающими после операции, являются стойкое воспаление, изменение глазного давления (глаукома), инфекция или отек сетчатки на задней поверхности глаза (цистоидный макулярный отек) и отслойка сетчатки.
Если тонкий мешок, в котором находится объектив, поврежден, то ИОЛ может потребоваться поместить в другое место. В некоторых случаях интраокулярная линза перемещается и нуждается в репозиции, замене или удалении.
Все эти осложнения редки, но приводят к значительной потере зрения . Поэтому после операции требуется тщательное наблюдение и соблюдение мер предосторожности. Если уже есть макулярная дегенерация или повреждение зрительного нерва, они не будут улучшены при замене хрусталика.
Другие последствия замены хрусталика глаза:
- Часто в течение месяцев или лет после операции тонкая капсула хрусталика становится мутной, вызывая помутнение зрения. Возникают ощущения, что катаракта возвращается, потому что зрительное восприятие снова становится размытым. Этот процесс называется вторичной катарактой. Для восстановления зрения используется лазер, чтобы создать отверстие в затуманенном мешке (задняя капсулотомия). Эта процедура занимает всего несколько минут в кабинете офтальмолога, и зрение сразу улучшается.
- Кровоизлияние в полости между роговицей и радужкой. Виной данного осложнения является неправильная установка ИОЛ или значительные нагрузки в восстановительном периоде.
- Выпадение радужки. Осложнение редкое. Возникает, если оперативное вмешательство проводилось с небольшим разрезом. Выпадение радужной оболочки проявляется врастанием кожи и неравномерным рубцеванием, астигматизмом и сильной отечностью.
После операции потребуется соблюдать ряд мер, направленных на ускоренное выздоровление. На некоторые действия и виды деятельности накладываются ограничения. К подобным ограничениям относят:
- Избегать резких и долгих наклонов головы вниз
- Тряска повышает риск дислокации интраокулярной линзы, поэтому нельзя бегать, заниматься верховой ездой и на велотренажере
- Не окрашивать волосы и не делать химическую завивку
- Исключить употребление алкоголя, крепкого чая и кофе
- Отказаться от употребления никотина до заживления
- Мужчинам рекомендуется отказаться от использования электрических бритв, создающих вибрацию
- В первые 7 дней рекомендуется исключить любые зрительные нагрузки. Не употреблять газированных и спиртных напитков.
- Никаких физических нагрузок на протяжении 14 дней. Избегать сложных упражнений и тяжелой атлетики. Это касается и специальной гимнастики. Не поднимать более 5 килограммов, поскольку напряжение вызывает рост давления жидкости внутри глаза.
- Держаться подальше от пыльных мест. После процедуры глаза чувствительны к воздушным аллергенам, таким как пыль. Важно, чтобы в доме было убрано до приезда прооперированного человека.
- Не тереть. Трение — быстрый способ развития инфекции.
- Избегать большого перепада температур, не посещать сауну и бассейн. Избегать нахождения на холоде и ветре. Если необходимо выйти в магазин, надевать повязку и солнцезащитные очки.
- Женщинам запрещается пользоваться косметикой. Когда можно возобновить ее использование через несколько недель после операции.
- При мытье головы не наклоняться вперед. Отклонять назад, чтобы вода и мыло не попали в прооперированный орган.
- Спать на спине или стороне, противоположной прооперированному органу зрения.

Чтобы ускорить процесс восстановления зрительного восприятия, требуется соблюдать правила реабилитационного периода и не нагружать оперированный орган. Через 3 часа зрение улучшается, пациенты отмечают, что могут различить человека и цвета становятся ярче.
Полное восстановление видения наблюдается через 21–28 дней. Быстрота заживления зависит от сопутствующей офтальмологической патологии.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Развившаяся истинная близорукость самостоятельно не разрешается и без медицинского вмешательства сохраняется на всю оставшуюся жизнь. В то же время, соблюдение определенных правил и ограничений позволит предотвратить дальнейшее прогрессирование заболевания. При миопии слабой степени этого может быть достаточно, для того чтобы пациент жил нормальной жизнью, ни в чем себя не ограничивая. В то же время, при более выраженной близорукости необходимо использовать различные методы коррекции или лечения заболевания, так как в противном случае повышается риск развития грозных осложнений.
Сразу стоит отметить, что на современном этапе развития медицины можно восстановить нормальное зрение даже пациентам с высокой степенью миопии, однако лишь при своевременном начале лечения, пока не развились осложнения со стороны сетчатки и других внутриглазных структур.
Для коррекции и лечения близорукости можно использовать:
- очки;
- контактные линзы;
- факичные линзы;
- лазерную коррекцию;
- замену хрусталика;
- хирургическое лечение;
- глазные капли;
- витамины;
- медикаментозное лечение.
Наиболее простым и доступным методом коррекции миопии является ношение очков со специальными рассеивающими линзами. Данный метод позволяет пациенту нормально видеть вдаль, а также прерывает цепь патологических процессов в глазу, которые могли бы привести к развитию осложнений. Сразу стоит отметить, что очковая коррекция показана лишь при близорукости слабой и средней степени.
Подбор очков при миопии проводится во время исследования остроты зрения. Пациент садится перед специальной таблицей с буквами различного размера, а ему на глаза надевают оправу со съемными линзами. Затем врач начинает помещать перед глазом пациента линзы с определенной рассеивающей силой, причем вначале более слабые, а затем – более сильные. Для изготовления очков должна использоваться минимальная (по силе) рассеивающая линза, которая обеспечивает оптимальную остроту зрения (0,9 – 1,0, то есть практически 100%). Пациент при этом должен с легкостью читать буквы в 10 ряду таблицы, используемой для определения остроты зрения.
Важно отметить, что показания к ношению очков зависят от степени близорукости. Так, например, при миопии слабой степени (до 3 диоптрий) очки следует использовать лишь при рассматривании далеко расположенных предметов (например, ими могут пользоваться водители во время управления автомобилем). Во время чтения, работы за компьютером или просмотра телепередач очки следует снимать, так как в противном случае это усугубит тяжесть миопии и приведет к ее прогрессированию.
При миопии средней степени очками можно пользоваться во время работы с предметами, расположенными на более близком расстоянии (например, находясь на лекции в аудитории). В то же время, таким пациентам очки для чтения обычно не нужны. В данном случае идеальным решением могут стать бифокальные очки, в линзах которых устанавливаются две рассеивающие полусферы (одна выше, а другая ниже), причем нижняя полусфера должна быть на 2 – 3 диоптрии слабее верхней. В данном случае при необходимости посмотреть вдаль пациент смотрит через верхнюю часть линзы, а при работе с предметами на более близком расстоянии – через нижнюю часть. Это позволяет предотвратить прогрессирование миопии, которое может наблюдаться при постоянном использовании чрезмерно сильных линз.
Контактные линзы можно использовать для коррекции слабой, средней и высокой степени миопии. Основным преимуществом контактных линз перед очками является то, что они плотно прилегают к роговице, формируя с ней почти единую преломляющую систему. Это позволяет добиться более точной и постоянной коррекции миопии (при использовании очков рассеивающие линзы могут отдаляться от глаза или, наоборот, приближаться к нему, что будет в определенной степени влиять на остроту зрения).
Также линзы рекомендуется использовать при анизометропии – патологическом состоянии, при котором преломляющая сила правого и левого глаза различается. Анизометропию до 3 диоптрий можно попытаться корригировать обычными очками (при этом преломляющая сила каждой линзы должна соответствовать преломляющей силе глаза, напротив которого она будет устанавливаться). При анизометропии более 3 диоптрий предпочтение следует отдавать контактным линзам.
Подбор контактных линз производится по тем же правилам, что и подбор очков. Стоит отметить, что при высокой степени миопии проводить полную коррекцию сразу не рекомендуется (особенно у детей и подростков), так как аккомодационная функция глаз пациента может быть просто недоразвита. В данном случае полная коррекция близорукости (то есть назначение очков, обеспечивающих чтение пациентом букв из 10 ряда специальной таблицы) замедлит дальнейшее развитие аккомодации, тем самым, снизив вероятность уменьшения степени миопии в процессе роста и взросления. Вот почему при первом назначении очков рекомендуется корригировать миопию лишь на 80 – 90%, а в дальнейшем (при отсутствии положительной динамики) увеличивать силу используемых линз до достижения оптимального результата.
Лазерное лечение является одним из современных и высокоэффективных методов устранения близорукости и восстановления нормальной остроты зрения. Суть метода заключается в изменении (уменьшении) кривизны центрального отдела роговицы с помощью лазера. Это приводит к уменьшению ее преломляющей способности и восстановлению нормального зрения. Лазерная коррекция может применяться при слабой и средней степени близорукости, а также при высокой степени миопии, не превышающей 12 – 15 диоптрий.
В процессе подготовки к выполнению процедуры проводится тщательное обследование пациента, включающее компьютерную кератотопографию и другие высокоточные методы исследования. Полученные данные о состоянии роговицы, хрусталика и глазного яблока заносятся в компьютер, который рассчитывает оптимальные параметры для проведения лазерной коррекции. Сама процедура также контролируется компьютерными программами, в связи с чем риск случайной ошибки сводится к минимуму.
Процедура лазерной коррекции миопии выполняется в течение нескольких минут. Вначале пациент заходит в специально оборудованную комнату и ложится на стол, над которым установлен лазерный аппарат. Ему в глаза закапывают капли местного анестетика, который временно блокируют все виды чувствительности. Это необходимо, для того чтобы во время выполнения процедуры пациент не моргал и не реагировал на действия врача. Также в глаза закапывают препараты, расширяющие зрачок, что необходимо для точности выполняемых манипуляций.
После того как подействует анестетик, пациента просят зафиксировать голову в строго вертикальном положении и не шевелить ею. Чтобы предотвратить случайные моргания во время работы лазера, веки пациента фиксируются с помощью специальных фиксаторов (процедура безболезненна, однако может показаться неприятной). Затем врач еще раз проверяет положение головы пациента, устанавливает лазерный аппарат прямо над оперируемым глазом и просит пациента зафиксировать взгляд на мигающей красной лампочке аппарата.
Когда все приготовления выполнены, приступают непосредственно к коррекции. Первым делом на поверхности роговицы производится неглубокий круговой разрез, после чего верхний ее слой поднимается в виде лоскута. После этого в дело вступает непосредственно лазер. По заранее заданной программе он производит удаление (испарение) небольшого слоя ткани роговицы, уменьшая ее кривизну. Данный этап процедуры может длиться несколько секунд или минут. После окончания коррекции отделенный лоскут возвращается на место. Пациент при этом должен оставаться в неподвижном состоянии еще несколько минут, чтобы он (лоскут) подсох и прочно зафиксировался на роговице.
После выполнения операции проводятся проверки зрения и общего состояния пациента, которые занимают не более двух часов. Пациент может оправляться домой в тот же день, однако в течение 7 – 10 дней он должен в точности соблюдать все рекомендации, которые ему даст врач.
После выполнения лазерной коррекции миопии рекомендуется:
- Закапывать в глаза антибактериальные капли, которые назначит врач, строго соблюдая установленную им дозировку (обычно по 1 – 2 капли в каждый глаз в течение 3 – 5 дней). Это позволит предотвратить развитие инфекционных осложнений в послеоперационном периоде.
- В течение первых 3 – 5 дней после выполнения процедуры спать только на спине, так как в противном случае повышается риск сдавливания или травмирования глаза (например, рукой или подушкой).
- Посещать врача через 1, 3, 7 и 14 дней после выполнения операции для контроля ее эффективности и выявления возможных осложнений. Последнее контрольное посещение офтальмолога проводится через полтора месяца после выполнения коррекции.
- При появлении чрезмерно выраженного покраснения, при возникновении сильного жжения или боли, а также при ухудшении зрения следует незамедлительно связаться с лечащим врачом.
После выполнения лазерной коррекции строго запрещается:
- Мыть глаза грязной водой. Пациентам рекомендуется воздержаться от посещения бассейна, сауны, бани. Также следует временно отложить купание в открытых водоемах, включая море. Недопустимо попадание в глаза мыла, шампуня или других средств личной гигиены. Мыть глаза следует только теплой кипяченой водой, а протирать стерильными салфетками, слегка прикасаясь ими к поверхности сомкнутых век.
- Тереть глаза. В послеоперационном периоде возможно усиленное слезотечение или слабое жжение в области глаз. Категорически запрещается тереть глаза или протирать их грязными полотенцами, платками или другими материалами. При чрезмерно выраженном слезотечении следует промокнуть слезу стерильной салфеткой, которая при этом не должна соприкасаться с самим глазным яблоком. При несоблюдении данного правила повышается риск травмирования передней поверхности роговицы и занесения инфекции.
- Выполнять физические упражнения. Следует временно воздержаться от посещения спортзала, а также избегать любой работы, связанной с поднятием тяжестей или чрезмерной физической нагрузкой.
- Пользоваться косметикой. Женщинам запрещается красить глаза в течение нескольких дней, так как случайно попавшая в глаз косметика может привести к развитию побочных реакций. Также рекомендуется воздержаться от использования лака для волос, так как его распыленные частицы также могут попасть на роговицу.
- Находиться на солнце. По возможности следует избегать прогулок в дневное время, особенно в солнечные дни. При выходе на улицу следует использовать солнцезащитные очки.
- Перенапрягать глаза. В течение первых суток после операции запрещено читать, работать за компьютером или смотреть телевизор. В дальнейшем (в течение последующих 7 – 14 дней) данный вид деятельности допускается, однако в строго ограниченном количестве (не более 15 – 20 минут непрерывной работы или чтения, после чего следует сделать небольшой перерыв и дать глазам отдохнуть).
Замена хрусталика показана при высокой степени миопии, не превышающей 20 диоптрий. Суть операции заключается в следующем. Под местной анестезией врач производит небольшой разрез в области края роговицы. Затем с помощью специального ультразвукового аппарата вещество имеющегося у пациента хрусталика разрушается, то есть превращается в эмульсию, которая удаляется через имеющееся отверстие. Затем на место хрусталика (в его капсулу) помещается искусственная линза с необходимой преломляющей силой (обычно меньшей, чем преломляющая сила хрусталика).
После выполнения процедуры проделанное в передней глазной стенке отверстие самопроизвольно закрывается. Пациенту дают рекомендации по поводу образа жизни в течение последующих нескольких дней (не мыть глаза грязной водой, не тереть их пальцами и так далее) и назначают даты контрольных посещений офтальмолога, после чего отпускают домой.
К хирургическому лечению прибегают при тяжелых формах миопии, которые продолжают прогрессировать со скоростью более 1 диоптрии в год, несмотря на проводимые корригирующие и лечебные мероприятия. Основной задачей хирургического вмешательства при этом является укрепление задней стенки глазного яблока (склеропластика), что замедлит ее растяжение и развитие связанных с этим осложнений со стороны сетчатки и сосудистой оболочки глаза. С целью укрепления задних отделов склеры могут использоваться различные пластические вещества (измельченная хрящевая ткань, специальные губки, коллаген, различные гели и так далее). Их вводят в область позади глазного яблока с помощью специальной изогнутой иглы.
Сама операция относительно проста, практически не имеет противопоказаний и выполняется в течение 1 дня, после чего пациент может отправляться домой. После выполнения операции следует избегать перенапряжения глаз (то есть длительного, непрерывного чтения или работы за компьютером) в течение 1,5 – 2 лет, так как это может способствовать дальнейшему прогрессированию миопии. Остальные ограничения (отказ от посещения бассейна, ограничение физических нагрузок и так далее) следует соблюдать в течение 2 – 4 недель после выполнения процедуры.
Стоит отметить, что после операции сама миопия не устраняется, однако замедляется или прекращается дальнейшее ее развитие. Такая методика позволяет остановить прогрессирование близорукости у 70% детей и у 95% взрослых. После выполнения склеропластики возможно применение других методик, направленных на устранение миопии (использование очков, линз или лазерной коррекции).
Специальные капли могут использоваться для лечения (купирования) ложной близорукости. Данное состояние характеризуется спазмом аккомодации, при котором человек плохо видит далеко расположенные предметы из-за чрезмерно выраженного и стойкого сокращения ресничной мышцы (что приводит к увеличению преломляющей силы хрусталика).
Спазм аккомодации обычно проходит самостоятельно после устранения вызвавшей его причины. Если этого не происходит, врач может назначить специальные капли, которые расслабляют ресничную мышцу.
Для лечения ложной близорукости можно использовать:
- Капли тропикамид – закапывать по 1 – 2 капли в каждый конъюнктивальный мешок 4 – 6 раз в сутки.
- Капли скополамин – закапывать в каждый конъюнктивальный мешок по 1 – 2 капли 0,25% раствора 1 – 2 раза в сутки.
Курс лечения обычно не превышает 1 недели. Важно помнить, что данные препараты приводят к расширению зрачка и параличу аккомодации (то есть ресничная мышца расслабляется и остается в таком положении в течение всего периода действия препарата). Человек при этом будет плохо видеть близко расположенные предметы, то есть не сможет читать, работать за компьютером и так далее.
Также стоит отметить, что использование данных препаратов может привести к повышению внутриглазного давления (ВГД) и спровоцировать обострение глаукомы (заболевания, характеризующегося стойким повышением ВГД). Вот почему использовать их следует только по назначению врача и после проведения тщательного обследования.
Витамины – это особые вещества, которые не образуются в человеческом организме и поступают в него только с употребляемой пищей, однако жизненно необходимы для функционирования практически всех органов и систем, включая орган зрения.
Несомненно, все витамины по-своему влияют на состояние и функции глазного яблока, сетчатки, зрительного нерва и других компонентов зрительного анализатора. Тем не менее, дефицит некоторых из них может существенно нарушить функцию органа зрения и даже способствовать развитию различных осложнений при прогрессирующей миопии.
Витамины при близорукости
 Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.
Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.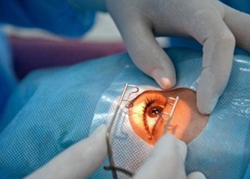 Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.
Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.