Правда ли, что их нельзя предотвратить или замедлить
Текст: Наталия Закураева
Сейчас в мире более пятидесяти миллионов людей с деменцией, и риск повышается по мере роста продолжительности жизни: после 65 лет он каждую пятилетку удваивается. Диагноз деменции означает нарушение функций головного мозга с постепенной утратой знаний и навыков — и он есть у каждого шестого человека старше 80 лет, у каждого третьего старше 85, у каждого второго после 90 лет. Предполагается, что через десять лет будет более 80 миллионов людей с деменцией, а ещё через тридцать — 152 миллиона. В США эта болезнь каждый год уносит больше жизней, чем рак груди и рак предстательной железы, вместе взятые. При этом за самим диагнозом тянется шлейф домыслов и мифов — разбираемся в самых распространённых.
В действительности деменция — это синдром (то есть комбинация симптомов), у которого может быть множество причин, и одна из них — болезнь Альцгеймера. Именно этой болезнью объясняется до 70 % всех случаев деменции. Реже к ухудшению когнитивной функции могут приводить нарушения мозгового кровообращения, болезнь Паркинсона, снижение функции щитовидной железы, хронические инфекции головного мозга и даже приём некоторых лекарств. Это ещё не всё: иногда под деменцию маскируется глубокая депрессия, а в других случаях депрессия — один из симптомов деменции. Такая путаница, конечно, затрудняет диагностику.
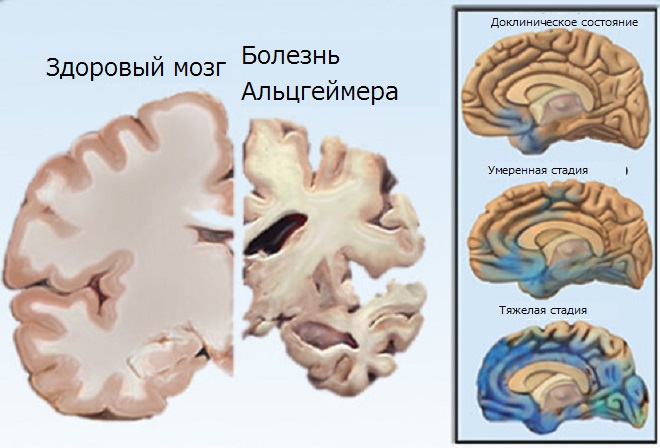
О болезни Альцгеймера сейчас известно, что она возникает из-за аномального накопления определённых белков в клетках мозга и межклеточном пространстве. Один из этих белков — амилоид, который откладывается в виде бляшек вокруг нервных клеток. Второй — так называемая аномальная белковая структура тау, или тау-белок, которая видна в виде клубков в самих нервных клетках. В норме тау-белок должен стабилизировать микротрубочки (компоненты каркаса, поддерживающего клетки целыми), но при болезни Альцгеймера этот белок меняет свою структуру. Пока неизвестно, почему это происходит — но учёные уже знают, что эти изменения начинаются за много лет до появления первых симптомов. Такое накопление белков в клетках мозга и вокруг них меняет биохимические свойства этих клеток и не даёт им нормально работать — нарушается передача сигналов между ними. Первыми обычно поражаются участки головного мозга, ответственные за память.
Хотя возраст и правда является серьёзным фактором риска, деменция встречается и у молодых людей. При этом человек постепенно теряет накопленные за жизнь навыки, скорость мышления, смекалку, речь, возможность управлять настроением и телом — а причинами могут стать злоупотребление алкоголем, пристрастие к наркотикам, опухоли мозга, черепно-мозговые травмы или инфекции. Образование амилоидных бляшек также характерно для синдрома Дауна, то есть у людей с ним вероятность деменции повышена. У болезни Альцгеймера тоже есть ранние формы, когда диагноз ставят в возрасте около сорока лет. Каждый двадцатый пациент с болезнью Альцгеймера ещё не перешёл рубеж шестидесяти пяти лет.
Ген повышенной предрасположенности к болезни действительно обнаружен, он называется APOE epsilon 4 — но даже среди людей с этим геном лишь у половины к девяноста годам развивается деменция. Консультация генетика может быть полезной тем, у кого деменция встречалась в нескольких поколениях семьи — существуют, например, семейные формы болезни Альцгеймера, но они достаточно редкие. И хотя точные причины деменции и болезни Альцгеймера не установлены, уже понятно, что гены — не главное. В частности, фактическое увеличение риска из-за генетических поломок намного ниже, чем из-за сидячего образа жизни.
Выявленные факторы риска — это возраст старше 65 лет, черепно-мозговые травмы и заболевания сердечно-сосудистой системы. Врачи методично призывают бороться с курением, ожирением, артериальной гипертензией и повышенным уровнем холестерина — это факторы, способствующие не только инфарктам миокарда, инсультам, некоторыми злокачественным опухолям, но и развитию болезни Альцгеймера. Кроме того, последние исследования показывают важность других факторов, косвенно отвечающих за развитие болезни. Это потеря слуха, невылеченная депрессия, социальная изоляция и сидячий образ жизни.
Если вы регулярно пытаетесь вспомнить, выключен ли утюг и закрыта ли дверь на замок — не паникуйте. Небольшое ухудшение памяти может быть связано с возрастными изменениями, стрессом на работе или недостатком сна. Хотя нарушение кратковременной памяти действительно может быть самым ранним проявлением надвигающейся болезни Альцгеймера, обычно это ухудшение как минимум более выражено, чем можно ожидать для возраста пациента. Другие типичные для начальной стадии деменции признаки — это трудности с отсчётом времени, нарушение ориентации в собственной квартире, проблемы с речью и задачами вроде оплаты счетов.
Чтобы диагностировать деменцию и определить её тип, врачу нужно поговорить с пациентом и членами его семьи — в том числе действительно провести тесты, помогающие оценить память, мышление и уровень отклонений. Но причиной деменции может быть, например, инфекция, опухоль, травма или заболевание щитовидной железы. Поэтому обследование должно включать анализы крови, подробный расспрос и, возможно, МРТ головного мозга. Существуют строгие диагностические критерии деменции и болезни Альцгеймера, описанные в руководствах для врачей.
Иммунотерапия — применение препаратов, помогающих активировать собственную иммунную систему против вредоносных клеток или веществ — произвела революцию в нескольких областях онкологии (например, у некоторых пациентов она позволила устранить все проявления меланомы, ранее смертельной в 100 % случаев). Предполагается, что иммунотерапевтические средства могут перевернуть и лечение деменции — и сейчас несколько таких препаратов находятся в разработке. Исследования занимают много лет, и некоторые потенциальные лекарства уже сошли с дистанции. И всё же как минимум три иммунотерапевтических антитела (гантенерумаб, кренезумаб и BAN2401) изучаются или вот-вот начнут изучаться в исследованиях третьей фазы, в том числе у людей с ранней стадией болезни.
Результаты исследования второй фазы BAN2401 были представлены в июле 2018 года: пациенты с ранней стадией болезни Альцгеймера, получавшие лекарство, значительно лучше справлялись с когнитивным тестом, чем те, кто получал плацебо. Также было зарегистрировано уменьшение количества амилоида в головном мозге. Результаты сохранялись через шесть и двенадцать месяцев и были признаны обнадёживающими. Возможно, в ближайшие годы начнётся следующая фаза исследований, BAN2401 обретёт полноценное название и, если всё пройдёт хорошо, будет зарегистрирован.
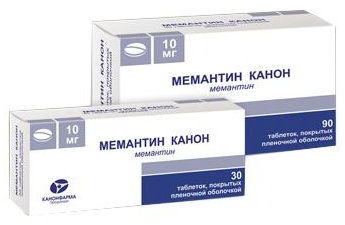
Уже есть лекарства, способные контролировать отдельные проявления болезни Альцгеймера. При нарушениях памяти используют ингибиторы холинэстеразы (донепезил, ривастигмин, галантамин) — подавляя фермент холинэстеразу, они повышают уровень ацетилхолина, вещества, которое помогает нейронам взаимодействовать друг с другом. Раньше эти лекарства назначали только на ранних стадиях, но недавно была подтверждена их эффективность и при тяжёлых стадиях деменции. Ещё один препарат (мемантин) несколько отличается по механизму действия и может назначаться в комбинации с ними. В зависимости от сопутствующих деменции проблем используются антидепрессанты, противотревожные, снотворные препараты.
Отдельные симптомы болезни поддаются нефармакологической поведенческой терапии. Это может быть когнитивно-стимулирующая терапия, которая предполагает групповые упражнения, направленные на улучшение памяти и навыков решения проблем. Врач может посоветовать поощрение физической активности, исключение триггеров плохого настроения (например, убрать с видного места определённую фотографию), общение с приятными людьми. Ещё один метод лечения — использование феномена реминисценции в цифровой или реальной версии. Он основан на разговоре о предметах или событиях из прошлого. Это обсуждение фотографий, памятных вещей или музыки, помогающих улучшить настроение и самочувствие.
К сожалению, нет гарантии, что тренировки мозга и изменения образа жизни предотвратят все виды деменции — но это не повод не попробовать. Есть способы, которые снижают риск болезни или отодвигают её начало — они могут быть скучными, банальными и трудоёмкими, но зато работают. Суть в том, чтобы не позволять головному мозгу бездействовать: нужно тренировать кратковременную память, внимание, речь, логику, время реакции, координацию рук и глаз.
Работе мозга способствуют новые впечатления — поэтому стоит научиться хотя бы размешивать сахар в кофе левой рукой (или правой, если вы левша). Изучение новых языков, заучивание стихов, запоминание списка дел на день, новая музыка, рисование, лекции в ближайшем институте или онлайн-курсы, волонтёрство — всё это обогащает нас новыми впечатлениями, а значит, тренирует мозг. Кроме того, стоит поддерживать вес в пределах медицинской нормы, разнообразно питаться, высыпаться, побольше двигаться и бросить курить.
источник
Зачастую с возрастом человек сталкивается с некоторыми проблемами неврологического характера, которые могут проявляться в нарушении работы памяти, повышенной раздражительности или даже агрессивности, неспособности усваивать новый материал и другими симптомами. Подобные проявления могут быть связаны не только с возрастными проявлениями, но и с развитием серьезного недуга, который носит название деменция альцгеймеровского типа. Данное заболевание имеет ряд особенностей, но обо всем по порядку…
Деменция или по-простому — старческое слабоумие развивается в результате поражение головного мозга и характеризуется частичной или полной утратой интеллекта, когнитивных функций организма, а также памяти.
Чем деменция отличается от болезни Альцгеймера? Чтобы ответить на этот вопрос необходимо понять, что это за заболевание — болезнь Альцгеймера? Это, не поддающееся лечению дегенеративное заболевание, которое характеризуется расстройством психики больного в результате поражения головного мозга. Другими словами, деменция и болезнь Альцгеймера это одно и то же, одинаковая нозологическая единица.
Код болезни Альцгеймера по МКБ −10 — G30
В настоящее время по всему миру официально зафиксировано 26 млн случаев постановки подобного диагноза, в то время, как в России эта цифра составляет 2 млн. Самое страшное, что это неточные данные и реальное число заболевших данной болезнью может быть намного больше. Всему виной пресловутый русский авось и наивность, ведь как говорится либо само пройдет, а если не пройдет, значит, старость и никуда от нее не деться, другими словами — такое тотальное нежелание обращаться к специалистам у людей в крови.
Современная неврология и психиатрия различает несколько форм и стадий деменции, в том числе:
- Сенильная форма.
- Пресенильная форма.
Сенильная (старческая) деменция развивается в возрасте после 65 лет и дальше, в то время, как пресенильный (предстарческий) тип болезни может начаться намного раньше. Однако, второй тип встречается намного реже, лишь 5% от общего числа заболевших. Если различать эти два понятия, то пресенильная форма — развивается в пожилом возрасте, а сенильная в старческом.
Само понятие деменции подразумевает под собой несколько вариантов формирования. Так, причиной развития, помимо болезни Альцгеймера могут стать:
- сосудистые заболевания головного мозга;
- болезнь Пика;
- болезнь Паркинсона;
- болезнь Леви;
- амиотрофический боковой склероз;
- атеросклероз;
- СПИД;
- опухолевые процессы в головном мозгу;
- гипертония;
- осложненные формы менингита;
- красная волчанка.
Зачастую примерно в 15% случаев, у пациента диагностируют смешанный тип болезни, который вызван воздействием нескольких из вышеперечисленных факторов.
Тем не менее наибольшую распространенность получила деменция при болезни Альцгеймера, процент заболевших которой составляет примерно 50% от общего числа.
Список, именуемый группа риска, обширен и помимо людей, страдающих вышеперечисленными заболеваниями, включает лиц:
- старше 75–80 лет;
- имеющих среди близких родственников людей, страдавших подобной болезнью;
- имеющих проблемы с лишним весом;
- получавших черепно-мозговые травмы различной степени тяжести;
- занятые в низкоинтеллектуальной сфере деятельности три и более лет;
- с низким содержанием гемоглобина и страдающие анемией;
- имеющих вредные привычки (курение и алкоголь);
- имеющих повышенное содержание липидов в крови;
- женского пола.
У представительниц слабого пола также имеется своя зона риска, которая характеризуется пониженным содержанием эстрогенов.
Постановка диагноза — деменция альцгеймеровского типа на основании клинических проявлений дает 90% гарантию его точности. Так, к признакам недуга можно отнести:
- нарушение когнитивных функций организма (происходят постепенно с нарастанием);
- снижение профессиональной компетенции больного и его социальной активности;
- нарушение памяти (выражается в проблемах с запоминанием новой информации и забывании старой).
Для точного понимания симптомов, правильней будет соотнести их со стадиями развития недуга. Деменция при болезни Альцгеймера классифицируется по степени тяжести, следующим образом:
В некоторых источниках встречается название начальная стадия. Данная стадия характеризуется незначительными изменениями личности больного, которые подразумевают под собой:
- потеря способности ориентироваться на знакомой местности;
- повторение одних и тех же историй или задавание одного и того же вопроса длительное время;
- проблемы с решением финансовых вопросов (невозможность самостоятельно оплатить коммунальные услуги, расплатиться в магазине и т. п.);
- снижение скорости при выполнении любых действий;
- больной не в состоянии объективно оценить ту или иную ситуацию и принять правильное решение;
- утрата личных вещей или забывание информации о местах их последнего хранения.
Ранняя деменция и болезнь Альцгеймера неплохо поддается лечению, которое позволит затормозить или на некоторое время полностью остановить развитие недуга.
Чем дольше прогрессирует заболевание, тем серьезней симптомокомплекс, сопутствующий ему. Так, умеренная (средней выраженности) деменция при болезни Альцгеймера характеризуется следующими клиническими проявлениями:
- нарушения в работе памяти становятся более явными, а проблемы с запоминанием могут доходить до абсурда (больной не может запомнить двух элементарных слов);
- близкие родственники или друзья становятся для больного незнакомыми людьми и он перестает их узнавать;
- больной не в состоянии распознать ту или иную вещь, ровно, как и правильно применить ее (неумение пользоваться вилкой, зубной щеткой);
- спутанность сознания;
- больной не в состоянии выполнять последовательные действия;
- чрезмерная агрессивность и вспыльчивость;
- возможно, развитие мании величия или формирование неестественных зачастую бредовых идей;
- гиперсексуальность (может развиться ввиду ослабления рамок дозволенного);
- булимия, относящаяся преимущественно к сладким продуктам;
- может развиться синдром бродяжничества (больной на несколько часов или даже дней может отсутствовать дома).
Умеренный тип патологии серьезней начальной стадии, но и на данном этапе есть вероятность затормозить развитие болезни.
Данная степень является крайней и наиболее тяжелой стадией. Больной не в состоянии вести самостоятельную жизнедеятельность и ему требуется уход со стороны близких родственников либо персонала медицинского учреждения. Симптомы недуга на данной стадии, следующие:
- утрачивается способность произносить слова;
- пациент не в состоянии покинуть постель;
- неконтролируемое мочеиспускание и стул;
- отсутствие способности самостоятельно принимать пищу и воду;
- развивается нарушение глотательного рефлекса (причиной может послужить паралич);
- снижение веса;
- проблемы психического характера;
- развитие кожных заболеваний;
- возможно, появление судорожных припадков;
- пациент кряхтит и сопит, находится в постоянном сонном состоянии.
В связи с нарушением глотательных функций у больного может развиться пневмония, в связи с попаданием в бронхолегочную систему частичек пищи.
Нередко деменция при болезни Альцгеймера тяжелой стадии приводит к впаданию больного в коматозное состояние и летальным итогом.
Для постановки диагноза клинических проявлений недостаточно и больному показана консультация как невролога, так и психиатра. Данные специалисты по совокупности клинической картины делают предварительный диагноз, и назначают пациенту перечень аппаратных и клинических методов исследований.
Так, для постановки диагноза — деменция при болезни Альцгеймера показано:
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ);
- биохимический анализ крови;
- анализ на наличие витамина В12 и фолиевой кислоты в крови пациента;
- электрокардиограмма (ЭКГ);
- электроэнцефалограмма (ЭЭГ);
- пункция спинномозговой жидкости;
- изучение функций щитовидной железы;
- определение наличия генных нарушений;
- исследование реакции зрачков на действие мидриатиков.
Данные исследования позволят дифференцировать деменцию альцгеймеровского типа от других видов данной болезни. К примеру, от лакунарного слабоумия (данное заболевание характеризуется нарушениями в памяти, тогда как интеллектуальная сфера не затрагивается). Аппаратные методы исследования наиболее точно позволяют найти различия.
Помимо перечисленных анализов, специалисты проводят ряд тестов с пациентом на определение деменции, в том числе:
- нейропсихологическое тестирование;
- мини-психологическое тестирование;
- тесты с рисованием;
- тесты со скрытым текстом.
Комплексная оценка состояния личности позволит точно поставить диагноз и выработать правильно, с точки зрения эффективности, лечение.
Чем отличается сосудистая деменция от болезни, рассматриваемой в рамках данной статьи? Исходом лечения. Если при лечении болезни сосудов головного мозга возможно надеяться на остановку развития слабоумия, то в данном случае прогнозы менее утешительные.
Дело в том, что болезнь Альцгеймера, а значит и слабоумие, которое она вызывает, не поддается лечению, с точки зрения устранения причины недуга, а лишь позволяет устранить на время ее проявления и затормозить развитие.
При данном заболевании основной целью лечения — является устранение симптомов и замедление развития недуга. Очень часто у больного присутствуют сопутствующие болезни, провоцирующие ускоренное течение основного заболевания. Лечение данных недугов входит в общий план. К таким болезням относят:
- Гипертония.
- Атеросклероз.
- Ожирение.
- Сахарный диабет.
Комплексное лечение в себя включает:
- препараты ноотропного и миотропного типа (Резерпин, Дибазол);
- лекарства, направленные на улучшение кровообращения;
- антиоксиданты (Мексидол, Омега-3);
- антипсихотики;
- препараты, стимулирующие работу ЦНС и памяти (Мемантин);
- лекарства, активизирующие деятельность клеток коры головного мозга;
- гомеопатические средства.
Помимо приема лекарственных средств, больному показана психологическая терапия. С ним проводят беседы, профилактического характера. Разрабатываются специальные упражнения для осуществления тренировок памяти, математических навыков и т. п.
На последней стадии болезни, пациент должен находиться под постоянным контролем, так как самостоятельно выполнять простейшие действия он не сможет. Кроме того, для поддержания его тела в жизнеспособном состоянии и жизненно важных функций организма, ему показаны физиотерапевтические процедуры.
Исследования показали, что назначение специализированной диеты с повышенным содержанием йода и морепродуктов способствует замедлению развития болезни.
К сожалению, данный недуг неизлечим и в настоящее время специалисты могут лишь отсрочить неминуемую смерть пациента на несколько лет, а при хорошем стечении обстоятельств и на несколько десятков лет. Прогноз жизни рассчитать сложно, кто-то не проживет и года, а кто-то 10 лет. Это достигается своевременным обращением за помощью к врачам и грамотным лечением.
Деменция довольно серьезная патология, предугадать которую довольно тяжело, однако, есть возможность ее предотвратить. Для этого необходимо придерживаться простых правил, например:
- необходимо придерживаться здорового питания (это предотвратит развитие атеросклероза сосудов головного мозга, являющегося одной из причин развития болезни);
- исключение или снижение времени проведения на предприятиях с токсичным производством;
- контроль артериального давления и поддержание его на уровне, не превышающем 130/90 уд/мин;
- исключение черепно-мозговых травм, инсультов, а в случае их наличия грамотные и своевременные реабилитационные мероприятия;
- стимулирование мозговой активности не реже 2–3 раз в неделю;
- физическая активность (занятие интересующими видами спорта);
- занятие выращиванием растений или цветов (дома либо на даче);
- путешествия (не реже 1 раза в год, причем это необязательно должны быть дорогостоящие туры заграницу, достаточно и путешествий в пределах своей страны — главное — это смена обстановки);
- по возможности изучать или закреплять имеющиеся знания иностранных языков.
Неплохой результат дает деятельность, направленная на разгадывание кроссвордов, разучивание стихов или песен.
Таким образом, данный недуг является серьезным заболеванием, не терпящий откладывания в долгий ящик. Поэтому в случае малейших подозрений, не стоит шутить со здоровьем, немедленно обратитесь к специалисту. И если вы тешили себя мыслью, что интернет поможет вам победить старческое слабоумие — выбросите ее из головы и не занимайтесь самолечением (не в этом случае)! Берегите себя и своих близких!
источник
Для данного варианта характерно наличие общих признаков болезни Альцгеймера, начало заболевания до 65 лет, быстрое прогрессирование симптомов. В семейном анамнезе отмечаются: атрофические деменции, болезнь Дауна, лимфоидоз.
Для данного варианта свойственны общие признаки болезни Альцгеймера при начале после 65 лет или, чаще, после 75 лет, и медленное прогрессирование с нарушением памяти, часто по закону Рибо.
К этим вариантам относятся комбинации болезни Альцгеймера и сосудистой деменции, а также атипичные варианты болезни. Близка к описанному в отечественной литературе синдрому Геккебуша — Гейера — Геймановича. Течение болезни периодическое, с нарастающим когнитивным дефицитом. К этой же группе относится диффузная болезнь с тельцами Леви. На инициальном этапе для нее характерны ажитация, вербальный галлюциноз, бред преследования, ортостатическая гипотензия, дисфагия, иногда паркинсонизм. Далее развиваются амнестические нарушения.
Следует дифференцировать болезнь Альцгеймера с аффективными расстройствами, особенно часто с затяжными депрессивными эпизодами, начинающимися в позднем возрасте. Депрессии могут сопровождаться клиникой псевдодеменции, описанной Вернике. Кроме того, продолжительная депрессия может приводить к когнитивному дефициту в результате вторичной депривации. Для разграничения имеют значения анамнестические сведения, данные объективных методов исследования. У депрессивных пациентов чаще присутствуют характерные суточные колебания настроения и относительная успешность в вечернее время, у них не нарушено внимание. В мимике депрессивных пациентов отмечается складка Верагута, опущенные углы рта и нет характерного для болезни Альцгеймера растерянного изумления и редкого мигания. При депрессии также не отмечается жестовых стереотипии. При депрессии, как при болезни Альцгеймера, отмечается прогрессивная инволюция, в том числе снижение тургора кожи, тусклые глаза, повышенная ломкость ногтей и волос, но указанные расстройства при мозговой атрофии чаще опережают психопатологические расстройства, при депрессии они отмечаются при большой продолжительности сниженного настроения. Снижение веса при депрессиях сопровождается снижением аппетита, а при болезни Альцгеймера аппетит не только не снижается, но и может возрастать. Пациенты с депрессиями более отчетливо реагируют на антидепрессанты повышением активности, но при болезни Альцгеймера они могут увеличивать аспонтанность и астенизацию, создавая впечатление загруженности больных.
В XIX веке впервые была описана vesanic dementia, которую Ganser K. в 1898 году назвал «минимальной мозговой слабостью», Weknicke называл ее псевдодеменцией, хотя позже подобные клинические проявления стали относить к диссоциативным (истерическим). Автор, однако, предполагал, что она занимает промежуточное место между органическими и аффективными расстройствами. Для нее, по мнению исследователя, были характерны периодическое течение, снижение настроения, ответы мимо и фон органических нарушений. В течение последующих лет клинических наблюдений стало понятно, что депрессия всегда содержит когнитивный дефицит, особенно если она продолжается более трех месяцев и начинается в возрасте после 40 лет. R. Abrams в 1997 году в своем обзоре по электрошоковой терапии депрессий указывает на синдром Rip Van Winckle, который впервые описан у пациента 72 лет. Ему в возрасте 58 лет был поставлен диагноз Альцгеймеровской деменции, однако затем, через 14 лет, был проведен курс электрошоковой терапии, после которого пациент полностью выздоровел. На протяжении всего времени наблюдения он лаконично отвечал на вопросы, не концентрировал внимание, у него была маскообразная мимика, он безразлично относился к контакту и не реагировал на собственный когнитивный дефицит. Price T.R., McAlister T.W. в 1989 году описали 22 случая депрессий, начинавшихся в среднем возрасте 64,2 года 6 мужчин и 16 женщин, продолжительность заболевания от 12 до 14 лет, которые протекали с клиникой, маскирующей деменцию. Среди других клинических компонентов в структуре аффекта были включены навязчивости, депрессивный ступор, паркинсонизм, мышечная ригидность, тромбофлебиты и тахикардия, таламические головные боли. Авторы впервые предложили начинать лечение деменций в возрасте после 50 лет электрошоком, изофлураном, наркопсихотерапией или трициклическими антидепрессантами. Однако они не предложили достаточно убедительных критериев разграничения депрессий и деменций в возрасте после 50 лет и предположили, что длительные депрессии в позднем возрасте на самом деле лишь предваряют деменций, поскольку позже они все равно начинались. Cromwell R.L., Snyder C.R. в 1993 году обнаружили, что при лечении больных шизофренией в возрасте после 50 лет формируется нейролептический синдром, который типологически сходен с клиникой затяжной анестетической депрессии и «мягкой» деменций, они также обнаружили, что это явление связано с органическими изменениями в области бледного шара и других подкорковых структур. Эти пациенты были неразговорчивы, гипомимичны, заторможены и обнаруживали снижение внимания и обучаемости.
Состояния амнестической дезориентировки и психозы при болезни Альцгеймера приходится дифференцировать с астенической спутанностью и растерянностью, когнитивным дефицитом при других органических расстройствах, например, после черепно-мозговых травм, перенесенных инсультов, при авитаминозах, эндокринных заболеваниях. Эти состояния являются чаще преходящими, сопровождаются нарушениями сознания, в клинике присутствует очаговая неврологическая симптоматика. Решающими для дифференциальной диагностики являются данные КТ или ядерно-магнитнорезонантного исследования.
Шизофрения, протекающая на органическом фоне, на стадии дефекта в позднем возрасте, также может напоминать Альцгеймеровскую деменцию. Особенно труден дифференциальный диагноз, когда отсутствуют анамнестические данные. Однако наличие у больных шизофренией формальных расстройств мышления, например паралогического, в том числе аутистического, символического, идентифицирующего, контрастирует с амнестическим синдромом. При психологическом исследовании у больных шизофренией выявляются опора на латентные признаки, разноплановость и суждения на основе собственных установок, наличие когнитивного дефицита не характерно, хотя возможна семантическая афазия. Труднее проводить дифференциальный диагноз при наличии мутизма. Эмоционально-волевые расстройства, свойственные для шизофрении, характеризуются холодностью, утратой социальных связей и регрессированием поведения без адекватного для такого регрессирования когнитивного дефицита.
Часто деменция при болезни Альцгеймера дифференцируется с деменцией при болезни Пика. На отдаленных этапах эти расстройства клинически не различимы, но если болезнь Альцгеймера начинается с расстройств памяти, то болезнь Пика с расстройств поведения, которые обусловлены поражением лобных отделов.
Апраксию при болезни Альцгеймера приходится дифференцировать с аналогичными расстройствами при кортикодентонегралъной дегенерации, однако при последней она сочетается с маскообразным лицом, ригидностью и тремором конечностей, утратой способности к тонким движениям руки. То есть это не столько апраксия, сколько диспраксия.
Мнестические нарушения при болезни Альцгеймера дифференцируют с нормотензивной гидроцефалией (болезнь Хакима —Адамса). Для нее наряду с прогрессирующими изменениями памяти, обычно также в позднем возрасте, характерны медлительность, неустойчивость походки, на поздней стадии — недержание мочи.
В лечении следует ограничить применение транквилизаторов и нейролептиков в связи с быстрым развитием явлений интоксикации. Обычно их применение возможно в периоды острого психоза и в минимальных дозах. Основное внимание уделяется предотвращению вторичной депривации с помощью специального инструктирования родственников, средств борьбы с когнитивным дефицитом, противопаркинсонических и сосудистих средств. Определенное место принадлежит методам снижения давления спинномозговой жидкости, гормональным препаратам.
Вторичная депривация преодолевается увеличением сенсорной обогащенности среды, то есть родственников следует убедить в необходимости «учить пациента заново». Настойчивое повторение и заучивание забытого должно стать правилом, важны постоянное общение и занятость пациента, которые планируются на весь день. У родственников под влиянием наблюдения пациента могут развиться чувство вины, невротические состояния.
К средствам борьбы с когнитивным дефицитом относится терапия ноотропами, ингибиторами холинэстераз, эта терапия должна быть постоянной и в больших дозах, мегавитаминная терапия (мегадозы витаминов В5, В12, В2, Е). Наиболее испытанными средствами среди ингибиторов холинэстераз являются такрин, донепезил, ривастигмин, физостигмин и галантамин. Среди противопаркинсонических средств наиболее эффективен юмекс. Периодическая терапия небольшими дозами ангиовазина и кавинтона (сермион) влияет на сосудистый компонент. Наиболее эффективным средством против ликворной гипертензии является шунтирование (кранио-перитонеальное, кранио-фасциальное, кранио-лимфатическое). Сочетание шунтирования с активным обучением и ноотропами дает возможность значительно затормозить дементирующий процесс. К средствам, влияющим на процессы кратковременной и долговременной памяти, относятся соматотропин, префизон и окситоцин. Короткие курсы этих препаратов особенно показаны в случаях сочетания атрофии с ускоренной инволюцией.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2015
Название протокола:Деменция при болезни Альцгеймера
Деменция Альцгеймера – это первичная дегенеративная болезнь головного мозга неизвестной этиологии с характерныминейропатологическими и нейрохимическими проявлениями. Болезнь обычно начинается незаметно и медленно, но неуклонно прогрессирует в течение нескольких лет. [1]
Код протокола:
Коды МКБ-10:
F00.0* Деменция при болезни Альцгеймера с раннимначалом (до 65 лет).
F00.1* Деменция при болезни Альцгеймера с поздним началом (65 лет и старше).
F00.2* Деменция при болезни Альцгеймера, атипичная или смешанноготипа.
F00.9* Деменция при болезни Альцгеймеранеуточненная.
Сокращения, используемые в протоколе:
| АЛТ – | аланинаминотрансфераза |
| АСТ – | аспартатаминотрансфераза |
| ВВК – | военно-врачебная комиссия |
| В\м – | внутримышечно |
| В\в – | внутривенно |
| КТ – | компьютерная томография |
| ЛС– | лекарственные средства |
| МЗСР– | Министерство здравоохранения и социального развития |
| МНН– | международное непатентованное название (генерическое название) |
| МРТ– | магнитно-резонансная томография |
| МСЭК – | медико-социальная экспертная комиссия |
| ОАК– | общий анализ крови |
| ОАМ– | общий анализ мочи |
| ОКИ– | острые кишечные инфекции |
| ПЭТ – | позитронно-эмиссионная томография |
| РЭГ– | реоэнцефалография |
| РК – | Республика Казахстан |
| Р-р– | раствор |
| СИОЗС – | селективные ингибиторы обратного захвата серотонина |
| СПЭК – | судебно-психиатрическая экспертная комиссия |
| ЭКГ – | электрокардиограмма |
| ЭПО – | экспериментально-психологическое обследование |
| ЭЭГ – | электроэнцефалограмма |
| ЭхоЭГ – | эхоэлектроэнцефалограмма |
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: врачи-психиатры (психотерапевты).
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Диагностические критерии [1,8-10]:
Жалобы и анамнез:
Жалобы: ухудшение памяти,дезориентировка в собственной личности, утрата бытовых навыков.
Анамнез: постепенное интеллектуальное снижение.
Клинические признаки:
Требуется наличие обоих признаков:
Ухудшение памяти, наиболее заметное в области усвоения новой информации, хотя в более тяжелых случаях может нарушаться и воспроизведение ранее усвоенной информации. Расстройство касается как вербального, так и невербального материала. Снижение памяти должно подтверждаться объективно надежным анамнезом от информанта и, по возможности, дополняться данными нейропсихологического тестирования или количественной оценки когнитивных способностей. Уровни выраженности ухудшения памяти следует оценивать следующим образом (пороговое диагностическое значение имеет легкое нарушение памяти):
Легкое расстройство памяти. Повседневная деятельность затруднена, хотя все же возможно независимое проживание. Нарушено главным образом усвоение нового, материала. Например, могут отмечаться трудности в повседневной жизни в фиксации, хранении и воспроизведении, касающиеся местонахождения бытовых предметов, социальных договоренностей или информации, полученной от родственников.
Умеренное расстройство. Нарушение памяти представляет собой серьезное препятствие для повседневной жизни. Удерживается только очень хорошо усвоенный или очень знакомый материал. Новая информация удерживается лишь случайно или на очень короткое время. Больной не в состоянии вспомнить основные сведения о том, где он живет, что он недавно делал или как зовут его знакомых.
Тяжелое расстройство. Эта степень нарушения памяти характеризуется полной неспособностью усвоенной информации. Больной не в состоянии узнать даже близких родственников.
Снижение других когнитивных способностей характеризуется ослаблением критики и мышления, например, в планировании и организации, а также ухудшением общей обработки информации.
Подтверждение этому должно основываться, если возможно, на данных объективного анамнеза и по возможности дополняться нейропсихологическими тестами или количественными объективными оценками. Должно устанавливаться ухудшение по сравнению с предыдущим более высоким уровнем продуктивности.
Степень снижения должна оцениваться следующим образом (пороговое диагностическое значение имеет легкое нарушение):
Легкое нарушение. Снижение когнитивных способностей вызывает нарушение продуктивности в повседневной жизни, не обуславливая, однако зависимости больного от других. Невозможны более сложные повседневные задачи и формы досуга.
Умеренное нарушение. Снижение интеллектуальных способностей делает невозможным функционирование в повседневной жизни без посторонней помощи, включая покупки в магазинах и обращение с деньгами. В пределах дома может выполняться лишь простая работа. Интересы очень ограничены и поддерживаются плохо.
Тяжелое нарушение. Ухудшение характеризуется отсутствием или фактическим
отсутствием разумного мышления.
Общая тяжесть деменции лучше всего определяется уровнем нарушения памяти ИЛИ интеллекта, в зависимости от того, что более выражено (например, при легком расстройстве памяти и умеренном интеллектуальном нарушении деменция оценивается как деменция умеренной тяжести).
Снижение эмоционального контроля или мотивации, или изменение социального поведения, проявляющееся минимум одним из следующих признаков:
· эмоциональная лабильность;
· раздражительность;
· апатия;
· огрубение социального поведения;
Минимум одно из следующих требований:
· данные о прогрессировании;
· в дополнение к нарушению памяти должны отмечаться афазия (амнестическая или сенсорная), аграфия, алексия, акалькулия или апраксия (вовлечение височной, теменной и (или) лобной долей);
Отсутствие данных физического или специального обследования или данных из анамнеза о другой возможной причине деменции (например, о цереброваскулярном заболевании, заболевании, обусловленном БИЧ, болезни Паркинсона, болезни Гентингтона, гидроцефалии с нормальным внутричерепным давлением), системном заболевании (например, гипотиреоидизме, дефиците витамина В 12 или фолиевой кислоты, гиперкальциемии) или о злоупотреблении алкоголем или наркотиками.
Физикальное обследование: корковые нарушения при нейропсихологическом или неврологическом обследовании.
Диагностические исследования:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· экспериментально-психологическое обследование.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· ОАК;
· ОАМ;
· биохимический анализ крови (печеночные пробы);
· ЭКГ – проводятся с целью мониторинга изменений соматического состояния на фоне основной терапии;
· ЭЭГ – при эпилептических и эпилептиформных пароксизмах;
· ЭхоЭГ – при появлении симптомов угнетения сознания;
· РЭГ – при признаках нарушения кровообращения в головном мозге;
· КТ, МРТ – проводятся с целью уточнения области головного мозга, преимущественно вовлеченной в патологический процесс.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые в стационаре:
· ОАМ – не реже 1 раза в месяц;
· ОАК – не реже 1 раза в месяц;
· биохимический анализ крови (АЛТ, АСТ, билирубин (прямой и непрямой, уровень глюкозы в крови) – не реже 1 раза в месяц;
· ЭКГ – не реже 1 раза в месяц;
· ЭПО (для поступивших впервые в жизни или впервые в текущем году).ЭПО для иных категорий пациентов – по решению лечащего врача.
Дополнительные диагностические обследования, проводимыев стационаре:
· ЭЭГ – при эпилептических и эпилептиформных пароксизмах;
· ЭхоЭГ – при появлении симптомов угнетения сознания;
· РЭГ – при признаках нарушения кровообращения в головном мозге;
· КТ, МРТ – проводятся с целью уточнения области головного мозга, преимущественно вовлеченной в патологический процесс.
Инструментальное обследование: нарастание медленно-волновой активности (преимущественно ее q-диапазона, чаще низкой или средней амплитуды) и D-активности, а также редукция a-ритма в виде снижения его амплитуды и сглаженности региональных различий по сравнению с возрастной нормой. Выраженность b-активности, как правило, была снижена. Довольно часто (у трети больных) наблюдаются генерализованные билатерально-синхронные q- и D-волны, превышающие по амплитуде основную активность Наибольшей диагностической информативностью обладает такой признак, как нарастание медленно-волновой активности, степень его диагностической значимости колеблется от 68 до 91%.
Показания для консультации специалистов:
· консультация терапевта (педиатра) – исключение соматических заболеваний;
· консультация невропатолога – исключение текущих неврологических расстройств;
· консультация гинеколога (для женщин) – исключение гинекологических расстройств;
· консультации иных узких специалистов – сопутствующие соматические заболевания и\или патологические состояния.
Дифференциальный диагноз [8-10]:
источник
Деменция при болезни Альцгеймера (F00) — это психическое расстройство при болезни Альцгеймера, характеризующееся нарушением высших корковых функций (памяти, внимания, мышления, речи), нарушением адаптации больного в обществе (невозможность осуществлять профессиональную деятельность, необходимость посторонней поддержки и ухода).
Болезнь Альцгеймера выявляют в 50 и более процентах случаев деменции. Женщины страдают в 2 раза чаще мужчин.
В начале развития заболевания отмечаются затяжные и неподдающиеся терапии неврозы, депрессии, параноидные эпизоды, психотические расстройства. Снижение памяти отмечает сам пациент, старается его компенсировать. Нарушается ориентирование в незнакомых местах, затрудняется счет, письмо.
В поведении пациентов отмечаются неопрятность, частые «сборы в дорогу», стереотипность поступков. Затем нарушение памяти не осознается больными, распространяется на привычные действия — больные забывают бриться, одеваться, умываться. В последнюю очередь нарушается память, связанная с профессиональными навыками.
По мере прогрессирования заболевания присоединяются нарушения других высших корковых функций — праксиса, гнозиса, речи. Возможны эпилептические приступы, психотические эпизоды. В постели пациенты совершают стереотипные движения (накрываются с головой, «обшаривающие» движения) или лежат неподвижно. Нарастают ригидность мышц, общая скованность, возможны явления паркинсонизма. Присоединение соматической патологии может вызвать делирий.
- Общеклинические анализы крови и мочи, биохимический анализ крови.
- ЭЭГ.
- КТ/МРТ головного мозга.
- Нейропсихологическое тестирование.
- Консультации терапевта, невролога.
- Медикаментозная терапия (ноотропы, ингибиторы холинэстераз, витаминотерапия, противопаркинсонические препараты, сосудистые препараты, нейрометаболиты; ограниченное применение транквилизаторов и нейролептиков).
- Инструктирование родственников.
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Имеются противопоказания. Необходима консультация специалиста.
- Ипидакрин (антихолинэстеразное средство). Режим дозирования: внутрь, в начальной дозе 20 мг/сут. (в два приема), затем ее увеличивают в тече-ние 2-4 нед. до терапевтической (40-80 мг/сут. в два приема). Длительность курса лечения — не менее 3 мес.
- Галантамин (антихолинэстеразное средство). Режим дозирования: внутрь, в начальной дозе 8 мг/сут. (по 4 мг утром и вечером) в течение 4 нед. При хорошей переносимости с 5-й нед. суточную дозу увеличивают до 16 мг (по 8 мг утром и вечером). При недостаточной эффективности и хорошей переносимости с 9-й нед. лечения суточную дозу можно увеличить до 24 мг (по 12 мг утром и вечером). Длительность лечения — не менее 3-6 мес.
- Мемантин (нейропротективное средство). Режим дозирования: внутрь, в начальной дозе 5 мг (однократно утром), каждые 5 дней суточную дозировку увеличивают на 5 мг (в два приема) до достижения терапевтической дозы. Курс лечения — не менее 3 мес.
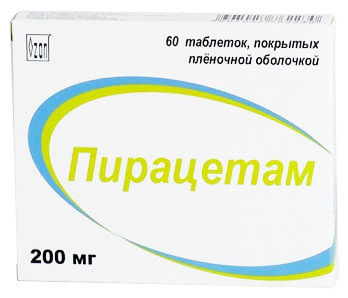
- Пирацетам (ноотропное средство). Режим дозирования: внутрь, запивая жидкостью в дозе 400-800 мг в 3 приема.
- Церебролизин (ноотропное средство). Режим дозирования: внутривенно, в дозе 20-30 мл препарата в 100 мл 0,9% раствора хлорида натрия, на курс — 20 инфузий. Рекомендуется курсовое лечение церебролизином 1-2 раза в год.
Рекомендуется консультация психиатра, нейропсихологическое тестирование.
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 2 | 800 | 1 | 500 | ||||||||||
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Снижение памяти (ухудшение памяти, плохая память, нарушения памяти, забывчивость) | 100% |
| Снижение мышления | 90% |
| Инверсия суточного ритма (нарушение ритма сна и бодрствования) | 80% |
| Сниженное настроение (плохое настроение) | 80% |
| Повышенная раздражительность (нервность, психованность) | 70% |
| Расторможенность | 70% |
| Зрительные галлюцинации | 20% |
Москва, Рубцовская набережная, дом 2
Москва, Каширское шоссе, 74 к1
Москва, Юных Ленинцев, 71 к1
Москва, Волков переулок, дом 4, подъезд 1
Москва, Зубовский бульвар, 13 ст1
Москва, Клары Цеткин, 33 к28
Москва, Варшавское шоссе, 125
Москва, Хорошёвское шоссе, 80
Москва, Старый Толмачёвский переулок, 3
Москва, ул. Правды, д. 24, стр. 11
Москва, Партийный переулок, 1 к57 ст3
Москва, Хорошёвское шоссе, 25
Москва, Верхняя Радищевская, 15
Москва, Спиридоньевский пер, 5 ст1
Москва, 2-й Боткинский проезд, 8
| Online диагноз |
Размещение рекламы, сотрудничество: info@online-diagnos.ru
Сайт не несет ответственность за содержание и достоверность размещенного пользователями на сайте контента, отзывы посетителей сайта. Материалы сайта носят исключительно информационно-ознакомительный характер. Содержание сайта не является заменой профессиональной консультации врача-специалиста, диагностики и/или лечения. Самолечение может быть опасно для здоровья!
источник
Первичная дегенеративная деменция альцгеймеровского типа, или деменция при болезни Альцгеймера — наиболее распространённая форма первичных дегенеративных деменций позднего возраста с постепенным началом в пресенильном или старческом возрасте, неуклонным прогрессированием расстройств памяти, высших корковых функций вплоть до тотального распада интеллекта и психической деятельности целом, а также характерным комплексом нейропатологических признаков.
Болезнь Альцгеймера с поздним началом (сенильная деменция альцгеймеровского типа) с другими симптомами, преимущественно бредовыми; стадия умеренно выраженной деменции.
Болезнь Альцгеймера с ранним началом (пресенильная деменция альцгеймеровского типа) без дополнительных симптомов; стадия тяжёлой деменции.
Болезнь Альцгеймера смешанного типа (с наличием признаков сосудистой деменции) с другими симптомами, преимущественно депрессивными; стадия мягкой (лёгкой) деменции.

Болезнь Альцгеймера — самая частая причина деменции в пожилом и старческом возрасте. По данным международных исследований, распространённость болезни Альцгеймера после 60 лет удваивается с каждым пятилетием, достигая 4% в возрасте 75, 16% — в 85 и 32% — в 90 лет и старше. По данным выполненного в Москве эпидемиологического исследования психического здоровья пожилого населения, болезнью Альцгеймера страдает 4,5% населения в возрасте 60 лет и старше, причём возрастные показатели заболеваемости растут по мере увеличения возраста обследованных (в возрастной группе 60-69 лет распространённость заболевания составляла 0,6%, в возрасте 70-79 лет — до 3,6% и в возрасте 80 лет и старше — 15%). Показатели распространённости болезни Альцгеймера среди пожилых женщин существенно выше по сравнению с мужчинами того же возраста.
Болезнь Альцгеймера — самая частая причина деменции в западном полушарии, на ее долю приходится более 50% ее случаев. Распространенность болезни Альцгеймера увеличивается с возрастом. У женщин заболевание встречается чаще, чем у мужчин. В США более 4 миллионов больных с болезней Альцгеймера. Ежегодные прямые или косвенные затраты, связанные с заболеванием, достигают 90 миллиардов долларов.
Распространенность болезни Альцгеймера среди лиц в возрасте 65,75 и 85 лет составляет соответственно 5, 15 и 50%.

Генетически обусловленные («семейные») формы болезни Альцгеймера составляют не более 10% случаев заболевания. Выявлены три гена, ответственные за их развитие. На хромосоме 21 расположен ген амилоидного предшественника: на хромосоме 14 — пресенилин-1 и на хромосоме 1 — пресенилин-2.
Мутации в гене амилоидного предшественника ответственны за 3-5% случаев всех пресенильных семейных форм болезни Альцгеймера (наследование происходит по аутосомно-доминантному типу), мутации в гене пресенилина-1 выявляются в 60-70% (для мутаций в этом гене характерна полная пенетрантность, заболевание обязательно проявляется в возрасте от 30 до 50 лет). Мутации в гене пресенилина-2 выявляются чрезвычайно редко и они обусловливают развитие как ранних, так и поздних семейных форм болезни (для них характерна неполная пенетрантность).
Роль мутаций или полиморфизмов генов пресенилинов при развитии спорадических случаев поздней болезни Альцгеймера (сенильной деменции альцгеймеровского типа) пока остаётся недостаточно выясненной. Выявленный недавно е4-изоморфный вариант гена аполилопротеина Е в настоящее время считают основным генетическим фактором риска развития поздней болезни Альцгеймера.
Выполненные к настоящему времени многочисленные нейрогистологические и нейрохимические исследования позволили установить несколько каскадов биологических событий, происходящих на клеточном уровне, которые предположительно вовлечены в патогенез заболевания: нарушение процессов превращения бета-амилоида и фосфорилирования т-белка. изменения в метаболизме глюкозы, эксайтотоксичность и активация процессов перекнсного окисления липидов. Высказано предположение, что каждый из таких каскадов патологических событий или их совокупность могут в конечном итоге приводить к структурным изменениям, которые лежат в основе дегенерации нейронов и сопровождаются развитием деменции.

В соответствии с диагностическими рекомендациями, разработанными международными экспертными группами, и в соответствии с утверждённой ВОЗ МКБ-10 прижизненный диагноз болезни Альцгеймера основан на присутствии нескольких облигатных признаков.
Облигатные прижизненные диагностические признаки болезни Альцгеймера:
- Синдром деменции.
- Множественный дефицит познавательных (когнитивных) функций — сочетание расстройств памяти (ухудшение запоминания новой и/или воспроизведения ранее усвоенной информации) и признаков, по крайней мере, одного из — следующих когнитивных нарушений:
- афазии (нарушение речевой функции);
- апраксии (нарушение способности к выполнению двигательной активности, несмотря на сохранные двигательные функции);
- агнозии (невозможность распознавать или идентифицировать объекты, несмотря на сохранное чувственное восприятие);
- нарушения собственно интеллектуальной деятельности (её планирования и программирования, абстрагирования, установления причинно-следственных связей и др.).
- Снижение социальной или профессиональной адаптации больного по сравнению с её прежним уровнем вследствие нарушения памяти и когнитивных функций.
- Малозаметное начало и неуклонное прогрессирование заболевания.
- При клиническом исследовании необходимо исключить другие заболевания ЦНС (например, заболевания сосудов головного мозга, болезнь Паркинсона или Пика, хорею Гентингтона, субдуральную гематому, гидроцефалию и др.) или иные заболевания, которые могут вызывать синдром деменции (например, гипотиреоз, недостаточность витамина В12, или фолиевой кислоты, гиперкальциемия, нейросифилис, ВИЧ-инфекция, тяжёлая органная патология и др.), а также интоксикацию, в том числе медикаментозную.
- Признаки вышеперечисленных когнитивных нарушений должны выявляться вне состояний помрачения сознания.
- Анамнестические сведения и данные клинического исследования исключают связь расстройств когнитивных функций с каким-либо другим психическим заболеванием (например, с депрессией, шизофренией, умственной отсталостью и др.).
Применение перечисленных диагностических критериев позволило повысить точность прижизненной клинической диагностики болезни Альцгеймера до 90-95%, однако достоверное подтверждение диагноза возможно только с помощью данных нейроморфологического (как правило, посмертного) исследования головного мозга.
Необходимо подчеркнуть, что достоверная объективная информация о развитии заболевания играет часто значительно более важную роль по сравнению с многочисленными лабораторными и/или инструментальными методами исследования. Однако ни одно из прижизненных параклинических исследований, в том числе и данные КТ/МРТ-исследования, не обладает высокой специфичностью и несомненной диагностической значимостью.
Нейроморфология болезни Альцгеймера к настоящему времени изучена детально.
Типичные морфологические признаки болезни Альцгеймера:
- атрофия вещества головного мозга;
- утрата нейронов и синапсов;
- граиуловакуолярная дегенерация;
- глиоз;
- наличие сенильных (нейритических) бляшек и нейрофибриллярных клубков;
- амилоидная ангиопатия.
Однако только сенильные бляшки и нейрофибриллярные клубки рассматривают как ключевые нейроморфологические признаки, имеющие диагностическое значение.
Жалобы самого больного или его родственников на нарушения памяти и других интеллектуальных функций, а также данные об очевидной дезадаптации больного в профессиональной деятельности и/или повседневной жизни должны заставить врача выполнить ряд последовательных действий для выяснения их предположительной природы.
Только совокупность достоверных анамнестических данных, особенности клинической картины болезни, динамическое наблюдение за её течением при исключении других возможных причин деменции клиническими и параклиническими методами [общесоматическое, неврологическое, лабораторное и нейроинтраскопическое (КТ/МРТ) обследование] позволяют поставить прижизненный диагноз болезни Альцгеймера.
Вопросы, которые врач должен задать родственнику или другому лицу, хорошо знающему больного, касаются прежде всего нарушений у больного различных когнинитивных функций, в первую очередь памяти, речи, ориентировки, письма, счёта и собственно интеллектуальных функций, а также выполнения привычных видов профессиональной и повседневной деятельности и др.
Нарушения в инструментальных видах деятельности:
- профессиональная деятельность;
- финансы;
- ведение хозяйства;
- обращение с корреспонденцией;
- самостоятельные путешествия (поездки);
- использование бытовой техники;
- хобби (игра в карты, шахматы и др.).
Нарушения в самообслуживании:
- выбор подходящей одежды и украшений;
- надевание одежды;
- гигиенические процедуры (туалет, причёска, бритьё и др.).
При расспросе лица, хорошо знающего больного, следует также обратить внимание на выявление признаков психопатологических и поведенческих расстройств, которые сопровождают деменцию на том или ином этапе её развития. Выяснять информацию о наличии тех или иных проявлений болезни следует в отсутствие больного, так как родственники могут скрывать эту информацию из-за опасений причинить больному психологическую травму.

- аффективные расстройства (чаще депрессивные);
- галлюцинации и бред:
- тревога и страхи;
- состояние амнестической спутанности.
- аспонтанность;
- неряшливость;
- агрессивность;
- расторможенность влечений;
- возбудимость; блуждание;
- нарушение ритма «сон-бодрствование».
Полученная информация и данные первичного обследования больного позволяют провести первичную дифференциацию синдрома деменции — разграничение между деменцией к депрессивной псевдодеменцией, а также между деменцией и расстройством сознания, что даёт возможность правильно спланировать дальнейшую тактику ведения больного. При соответствии анамнестических данных и клинической картины диагностическим признакам депрессии больного необходимо направить на консультацию к психиатру для уточнения диагноза и назначения антидепрессантов. При подозрении на спутанность сознания или делирий больного необходимо в экстренном порядке госпитализировать для выявления возможной причины расстройства сознания (возможны интоксикация, в том числе медикаментозная, острое или обострение хронического соматического заболевания, субарахноидальное кровоизлияние и др.) и оказания неотложной медицинской помощи.
После исключения нарушения сознания или депрессии следует провести более детальную оценку когнитивных способностей больного — выполнить несколько простых нейропсихологических тестов (например, провести оценку психического состояния по шкале MMSE и тест рисования часов, позволяющий выявить нарушения оптико-пространственной деятельности, — одно из наиболее характерных и ранних проявлений синдрома деменции альцгеймеровского типа). Детальное нейропсихологическое обследование необходимо, как правило, только на ранней стадии заболевания, когда необходимо отграничить болезнь Альцгеймера от незначительного (мягкого) снижения когнитивных функций или связанной со старением забывчивости.
На начальном диагностическом этапе необходимо также провести общепринятое физикальное и неврологическое обследование и выполнить необходимый минимум лабораторных тестов: общий анализ крови, биохимический анализ крови (глюкоза, электролиты, креатинин и мочевина, билирубин и трансаминазы), определить уровень витамина В12 и фолиевой кислоты, гормонов щитовидной железы, скорость оседания эритроцитов, провести исследования для диагностики сифилиса, инфекции вирусом иммунодефицита человека (ВИЧ).
При неврологическом обследовании больных на стадии мягкой и даже умеренно выраженной деменции обычно не выявляют патологических неврологических признаков. На стадии умеренно тяжёлой и тяжёлой деменции выявляют рефлексы орального автоматизма, некоторые симптомы синдрома паркинсонизма (амимия, шаркающая походка), гиперкинезы и др.
Если после завершения диагностического обследования и выполнения повторной оценки когнитивных функций остаётся подозрение на болезнь Альцгеймера, больного желательно направить на консультацию к специалистам в области психо- и нейрогериатрии.
Из инструментальных методов для диагностики болезни Альцгеймера наиболее широко используют КТ и МРТ. Они входят в диагностический стандарт при обследовании больных, страдающих деменцией, так как позволяют выявить заболевания или повреждения головного мозга, которые могут быть причиной её развития.
К диагностическим КТ/МРТ-признакам, подтверждающим диагноз деменции альцгеймеровского типа, относят диффузную (лобно-височно-теменную или на ранних этапах — височно-теменную) атрофию (уменьшение объёма) вещества головного мозга. При сенильной деменции,альцгеймеровского типа также выявляют поражение белого вещества головного мозга в перивентрикулярной зоне и области полуовальных центров.
Диагностически значимые линейные КТ/МРТ-признаки, позволяющие отграничить болезнь Альцгеймера от возрастных изменений:
- увеличенное по сравнению с возрастной нормой межкрючковое расстояние; расширение перигиппокампальных щелей;
- уменьшение объёма гиппокампа — один из ранних диагностических признаков болезни Альцгеймера.
- Наиболее диагностически значимые функциональные характеристики мозговых структур при болезни Альцгеймера:
- билатеральное уменьшение кровотока в височно-теменных отделах коры по данным однофотонной эмиссионной компьютерной томографии (ОФЭКТ): атрофия височных долей и уменьшение кровотока в височно-теменных отделах коры по данным КТ и ОФЭКТ.
Современная классификация болезни Альцгеймера основана на возрастном принципе.
- Болезнь Альцгеймера с ранним (до 65 лет) началом (тип 2 болезни Альцгеймера, пресенильная деменция альцгеймеравского типа). Эта форма соответствует классической болезни Альцгеймера, и в литературе её иногда обозначают как «чистая» болезнь Альцгеймера.
- Болезнь Альцгеймера с поздним (после 65 лет) началом (тип 1 болезни Альцгеймера, сенильная деменция альцгеймеровского типа).
- Атипичная (сочетанная) болезнь Альцгеймера.
Основные клинические формы заболевания различаются не только по возрасту больных к началу заболевания (тем более что возраст появления первых симптомов бывает, как правило, невозможно точно установить), но имеют существенные различия в клинической картине и особенностях прогрессирования.
Атипичная болезнь Альцгеймера, или деменция смешанного типа, характеризуется сочетанием проявлений, свойственных болезни Альцгеймера и сосудистой деменции, болезни Альцгеймера и болезни Паркинсона или же болезни Альцгеймера и деменции с тельцами Леви.

- Деменция альцгеймеровского типа
- Сосудистая деменция
- Деменция с тельцами Леви
- СПИД-деменция
- Деменция при болезни Паркинсона
- Лобно-височная деменция
- Деменция при болезни Пика
- Деменция при прогрессирующем надъядерном параличе
- Деменция при болезни Ентинттона
- Деменция при болезни Крейцфелыгга-Якоба
- Деменция при нормотензивной гидроцефалии
- Деменция, вызванная токсическими веществами
- Деменция при опухолях мозга
- Деменция при эндокринопатиях
- Деменция при дефиците питания
- Деменция при нейросифилисе
- Деменция при криптококкоэе
- Деменция при рассеянном склерозе
- Деменция при болезни Галлервордена-Шпатца

Этот вид терапии очень важен для улучшения или поддержания когнитивных способностей больных и сохранения уровня их повседневной деятельности.
Организация помощи больным с болезнью Альцгеймера и другими формами слабоумия в позднем возрасте
Её признают в большинстве экономически развитых стран одной из важнейших проблем здравоохранения и системы социальной помощи. Это помогло создать систему оказания помощи больным с деменцией и их семьям, основные особенности которой состоят в непрерывности поддержки больного и его семьи на всех этапах течения болезни и в неразрывном взаимодействии разных видов медицинской помощи и социальных служб. Эту помощь начинает оказывать врач общей практики, затем больных направляют в разного рода амбулаторно-диагностические подразделения. При необходимости их госпитализируют в диагностические отделения краткосрочного пребывания психогериатрических, гериатрических или неврологических стационаров. После установления диагноза и назначения терапии больной получает необходимое лечение амбулаторно, иногда в условиях дневных стационаров под наблюдением психиатра или невролога. Для более длительного пребывания больных госпитализируют в психиатрическую больницу только в случае развития продуктивных психопатологических расстройств, не поддающихся лечению в амбулаторных условиях (выраженная депрессия, бред, галлюцинации, делирий, спутанность сознания). Если больные из-за грубых когнитивных нарушений и социальной дезадаптации не могут жить самостоятельно (или если члены семьи не справляются с уходом), их помещают в психогериатрические интернаты с постоянным медицинским уходом.
К сожалению, в России такая система оказания медицинской и социальной помощи больным, страдающим деменцией, отсутствует. Больных можно обследовать в психиатрических или неврологических (редко в специализированных психогериатрических) клиниках или стационарах, а также в амбулаторно-консультативных подразделениях этих учреждений. Амбулаторную долговременную помощь оказывают в психиатрических диспансерах, а стационарную — в гериатрических отделениях психиатрических больниц или в психоневрологических интернатах. В Москве и некоторых городах России организована психогериатрическая консультативно-лечебная помощь в первичном звене здравоохранения, гериатрические кабинеты с полустационаром в психиатрическом диспансере и амбулаторные консультативно-диагностические подразделения на базе психиатрического стационара.
В начальном периоде заболевания больные могут быть опасны для окружающих вследствие расторможенности влечений или из-за бредовых расстройств. При развитии выраженного слабоумия они опасны как для окружающих, так и для себя (случайные поджоги, открывание газовых кранов, антисанитария и др.). Тем не менее при возможности обеспечения ухода и надзора рекомендуют как можно дольше оставлять больных с болезнью Альцгеймера в привычной домашней обстановке. Необходимость приспособления больных к новой, в том числе больничной, обстановке может привести к декомпенсации состояния и развитию амнестической спутанности.
В больнице особое значение придают обеспечению правильного режима больных и уходу за ними. Забота о максимальной активности больных (в том числе трудовая терапия, лечебная физкультура) помогает в борьбе с различными осложнениями (лёгочные заболевания, контрактуры, потеря аппетита), а правильный уход за кожей и забота об опрятности больных могут предотвратить пролежни.
На заключительном этапе диагностического процесса уточняют нозологическую природу синдрома деменции. Проводят дифференциальную диагностику между болезнью Альцгеймера и связанным с возрастом снижением памяти или синдромом мягкого (лёгкого) снижения когнитивных функций («сомнительная деменция»), другими первичными нейродегенеративными процессами (болезнь Паркинсона, деменция с тельцами Леви, мультисистемная дегенерация, лобно-височная деменция (болезнь Пика), болезнь Крейтцфельдта-Якоба, прогрессирующий надъядерный паралич и др.). Необходимо также исключить вторичный по отношению к основному заболеванию синдром деменции. По разным данным, существуют от 30 до 100 возможных причин развития недостаточности когнитивных функций у пожилых людей (вторичная деменция).
Наиболее частые причины вторичной деменции:
- заболевания сосудов головного мозга;
- болезнь Пика (височно-лобная деменция);
- опухоль головного мозга;
- нормотензивная гидроцефалия;
- ЧМТ (субарахноидальное кровоизлияние);
- сердечно-лёгочная, почечная, печёночная недостаточность;
- метаболические и токсические нарушения (хронический гипотиреоз, недостаточность витамина В12, фолиевой кислоты);
- онкологические заболевания (внецеребральные);
- инфекционные заболевания (сифилис, ВИЧ-инфекция, хронический менингит);
- интоксикация (в том числе медикаментозная).

Наиболее часто болезнь Альцгеймера приходится дифференцировать с сосудистой деменцией. Особую значимость при этом приобретает анализ объективных анамнестических сведений. Острое начало заболевания, ранее перенесённые транзиторные нарушениях мозгового кровообращения с преходящими неврологическими расстройствами или кратковременными эпизодами помрачения сознания, ступенеобразное нарастание деменции, а также изменение выраженности её симптомов на протяжении относительно короткого промежутка времени (даже в течение одного дня) свидетельствуют о вероятном сосудистом генезе заболевания. Выявление объективных признаков церебрального сосудистого заболевания и очаговых неврологических симптомов повышает вероятность этого диагноза. Для сосудистой деменции также характерны неравномерность поражения высших корковых и нарушение подкорковых функций.
Для распознавания сосудистой деменции и отграничения её от болезни Альцгеймера полезно использовать соответствующие диагностические шкалы (в частности, ишемическую шкалу Хачински). Оценка больше 6 баллов по шкале Хачински свидетельствует о большой вероятности сосудистой этиологии деменции, менее 4 баллов — в пользу болезни Альцгеймера. Но наиболее существенную помощь в дифференциальной диагностике с сосудистой деменцией оказывает КТ/ МРТ-исследование головного мозга. Для мультиинфарктной сосудистой деменции характерно сочетание очаговых изменений плотности вещества головного мозга и нерезко выраженного расширения как желудочков, так и субарахноидальных пространств; для сосудистой деменции при энцефалопатии Бинсвангера характерны КТ/МРТ-признаки выраженного поражения белого вещества головного мозга (лейкоараиозис).
Отграничение от болезни Пика (височно-лобной деменция) основано на определённых качественных различиях в структуре синдрома деменции и динамике её развития. В отличие от болезни Альцгеймера при болезни Пика уже на ранних этапах возникают глубокие личностные изменения с аспонтанностью, оскудением речевой и двигательной активности или дурашливостью и расторможенностью. а также стереотипные формы деятельности. В то же время основные когнитивные функции (память, внимание, ориентировка, счёт и др.) долго остаются сохранными, хотя наиболее сложные стороны мыслительной деятельности (обобщение, абстрагирование, критика) нарушаются уже на начальном этапе развития болезни.
Корковые очаговые расстройства также имеют определённые особенности. Преобладают нарушения речи — не только обязательные, но и ранние проявления болезни. Происходит постепенное её обеднение, снижение речевой активности до «кажущейся немоты» или появляются речевые стереотипии, стереотипные высказывания или рассказы «стоячие обороты», которые на поздних этапах болезни выступают единственной формой речи. На поздних стадиях болезни Пика характерно полное разрушение речевой функции (тотальная афазия), тогда как симптомы апраксии появляются довольно поздно и обычно не достигают тяжёлой степени, характерной для болезни Альцгеймера. Неврологические симптомы (за исключением амимии и мутизма) обычно отсутствуют даже на поздних стадиях заболевания.
Большое значение придают своевременному отграничению болезни Альцгеймера от ряда нейрохирургических заболеваний (объёмные образования головного мозга, нормотензивная гидроцефалия), так как ошибочная диагностика болезни Альцгеймера в этих случаях не позволяет своевременно использовать единственно возможный для спасения больного хирургический метод лечения.
Опухоль головного мозга. Необходимость отграничения болезни Альцгеймера от опухоли головного мозга обычно возникает в том случае, если на ранних стадиях болезни преобладают те или иные корковые расстройства, опережающие по темпу прогрессирования нарушения памяти и собственно интеллектуальной деятельности. Например, соответствующую дифференциальную диагностику необходимо проводить, если при относительно невыраженной деменции возникают выраженные нарушения речи, тогда как другие высшие корковые функции остаются в значительной степени сохранными и их можно выявить только при специальном нейропсихологическом исследовании, а также если при нерезко выраженных речевых расстройствах и умеренном когнитивном снижении возникают отчётливые нарушения письма, счёта, чтения и/или агностические симптомы (преимущественное поражение теменно-затылочных областей головного мозга).
При дифференциальной диагностике учитывают, что при болезни Альцгеймера отсутствуют общемозговые нарушения (головная боль, рвота, головокружение и др.) и очаговые неврологические симптомы. Появление общемозговых и очаговых неврологических симптомов или эпилептических припадков на ранних стадиях заболевания ставит диагноз болезни Альцгеймера под сомнение. В этом случае необходимо выполнить нейровизуализирующие и другие параклинические исследования для исключения новообразования.
Гидроцефалическая деменция, или нормотензивная гидроцефалия, — наиболее хорошо известная излечимая форма деменции, при которой своевременная операция шунтирования даёт высокий терапевтический эффект и почти в половине случаев устраняет симптомы деменции.
Для заболевания характерна триада расстройств: постепенно прогрессирующая деменция, нарушения походки и недержание мочи, причём последние два признака появляются, в отличие от болезни Альцгеймера, уже на относительно ранних стадиях заболевания. Однако в отдельных случаях не все симптомы «триады» бывают представлены равномерно. Как правило, интеллектуально-мнестические нарушения при нормотензивной гидроцефалии проявляются нарушениями запоминания и памяти на недавние события, а также нарушениями ориентировки, тогда как при болезни Альцгеймера они обычно носят более тотальный характер (страдают не только запоминание и память на недавние события, но и прошлые знания и опыт).
В отличие от эмоциональной сохранности больных, страдающих болезнью Альцгеймера с ранним началом, для больных с нормотензивной гидроцефалией свойственны равнодушие, эмоциональная тупость, иногда расторможенность. У больных нормотензивной гидроцефалией обычно отсутствуют нарушения праксиса и речи, возникает своеобразная походка (медленная, на негнущихся, широко расставленных ногах).
Показания к консультации других специалистов определяют в зависимости от наличия у больного сопутствующих заболеваний. При подозрении на опухоль головного мозга, нормотензивную гидроцефалию, субарахноидальное кровоизлияние необходима консультация нейрохирурга.
После завершения диагностического обследования необходимо определить функциональную стадию (тяжесть) деменции, обусловленной болезнью Альцгеймера, применяя, например, шкалу оценки тяжести деменции или шкалу общего ухудшения когнитивных функций. После этого разрабатывают тактику ведения больного и прежде всего выбирают наиболее адекватный и доступный для него вид медикаментозного лечения, а также оценивают возможность использования реабилитационных методов (когнитивный и функциональный тренинг, создание «терапевтической среды» и др.).
Поскольку до сих пор этиология большинства случаев болезни Альцгеймера не установлена, этиотропная терапия не разработана. Можно выделить следующие основные направления терапевтического воздействия:
- компенсаторную (заместительную) терапию, которая направлена на преодоление нейротрансмиттерного дефицита;
- нейропротективную терапию — применение препаратов с нейротрофическими свойствами и нейропротекторов; коррекцию нарушений свободнорадикальных процессов, а также обмена кальция и др;
- противовоспалительную терапию;
- психофармакотерапию поведенческих и психотических расстройств;
- психологическую коррекцию (когнитивный тренинг).
Компенсаторные терапевтические подходы основаны на попытках восполнения нейротрансмиттерной недостаточности, которой отводят ведущую роль в патогенезе нарушений памяти и когнитивных функций.

Наиболее эффективный подход в холинергической терапии болезни Альцгеймера основан на использовании ингибиторов ацетилхолинестеразы.
Ипидакрин — отечественный ингибитор ацетилхолинестеразы, также обладающий способностью активировать проводимость нервных волокон. Препарат улучшает интеллектуально-мнестические функции (по результатам тестовой оценки), повышает спонтанную активность больного при одновременном положительном влиянии на организацию поведения, уменьшает проявления раздражительности, суетливости, а у части больных — также проявления амнестической спутанности. Начальная суточная доза составляет 20 мг (в два приёма), затем её увеличивают в течение 2-4 нед до терапевтической (40-80 мг/сут в два приёма). Длительность курсового лечения должна составлять не менее 3 мес. Необходимо контролировать частоту сердечных сокращений из-за возможности развития брадикардии.
Ривастигмин — представитель нового поколения ингибиторов ацетилхолинестеразы — псевдообратимый ингибитор ацетилхолинэстеразы карбаматного типа, оказывающий селективное влияние на ацетилхолинэстеразу в ЦНС. Препарат рекомендуют использовать для лечения больных с мягкой и умеренно выраженной деменцией альцгеймеровского типа. Особенность применения препарата заключается в подборе оптимальной индивидуальной терапевтической дозы (максимально переносимой данным больным дозы в диапазоне от 3 до 12 мг/сут в два приёма). Оптимальную терапевтическую дозу подбирают путём постепенного ежемесячного увеличения (на 3 мг в месяц) начальной дозы, которая составляет 3 мг/сут (по 1,5 мг утром и вечером). Препарат возможно сочетать с другими лекарственными средствами, часто необходимыми больным пожилого возраста. Длительность терапии должна составлять не менее 4-6 мес, хотя в большинстве случаев (при хорошей переносимости и эффективности) необходим длительный приём препарата.
В настоящее время в США, Канаде и в десятке стран Европы впервые зарегистрирована новая лекарственная форма для ингибиторов холинэстераз — пластырь Экселона (трансдермальная терапевтическая система, содержащая ривастигмин) .
Использование пластыря Экселон позволяет поддерживать стабильную концентрацию препарата в крови, при этом улучшается переносимость лечения, и большее число пациентов может получать препарат в терапевтических дозах, что в свою очередь ведёт к улучшению эффективности. Пластырь наклеивается на кожу спины, грудной клетки и плечевого пояса, при этом обеспечивается постепенное проникновение препарата через кожу в организм на протяжении 24 часов.
Выраженность и частота побочных эффектов со стороны желудочно-кишечного тракта, часто отмечающиеся при применении препаратов ингибиторов холинэстеразы, при использовании пластыря Экселон значительно снижаются: число сообщений о возникновении тошноты или рвоты в три раза меньше, чем при использовании Экселона в капсулах. Эффект пластыря Экселона сопоставим с таковым при применении Экселона в капсулах в максимальных дозах, целевая доза препарата (9,5 мг/24 часа) хорошо переносилась пациентами.
Уникальная в своём роде система доставки препарата обеспечивает гораздо более простой путь введения препарата как для пациента, так и для опекуна, и позволяет улучшить эффективность за счёт быстрого достижения эффективной дозы при минимальных нежелательных явлениях. При использовании пластыря можно легко контролировать процесс получения необходимого пациенту лечения, а пациент, в свою очередь, продолжает вести привычный образ жизни.
Галантамин — ингибитор ацетилхолинэстеразы с двойным механизмом действия. Он усиливает эффекты ацетилхолина не только посредством обратимого ингибирования ацетилхолинэстеразы, но и через потенцирование никотиновых ацетилхолиновых рецепторов. Препарат зарегистрирован для лечения больных с мягкой и умеренно выраженной деменцией при болезни Альцгеймера. Рекомендуемые терапевтические дозы составляют 16 и 24 мг/ сут в два приёма. Начальную дозу — 8 мг/сут (по 4 мг утром и вечером) назначают в течение 4 нед. При хорошей переносимости с 5-й нед суточную дозу увеличивают до 16 мг (по 8 мг утром и вечером). При недостаточной эффективности и хорошей переносимости с 9-й нед лечения суточную дозу можна увеличить до 24 мг (по 12 мг утром и вечером). Длительность лечения должна составлять не менее 3-6 мес.

Галантамин (Реминил) относится к новому поколению ингибиторов ацетилхолинэстеразы (АХЭ) с уникальным двойным механизмом действия, который включает ингибирование АХЭ и аллостерическую модуляцию никотиновых холинергических рецепторов, что усиливает действие ацетилхолина на никотиновые рецепторы.
Экспериментальные исследования показали, что галантамин обладает нейропротективными свойствами, которые реализуются через а-никотиновые ацетилхолиновые рецепторы. Он защищает нейроны от нейротоксического действия глутамата и бета-амилоида in vitro и повышает их устойчивость к аноксии.
Галантамин (Реминил) вызывает положительный терапевтический эффект при болезни Альцгеймера и смешанной деменции. В отечественных и зарубежных клинических исследованиях доказано, что препарат улучшает когнитивные функции и поведение у пациентов с мягкой и умеренно выраженной деменцией.
Эффект галантамина при смешанной деменции оценивался в многочисленных испытаниях. Показаны также хорошая переносимость галантамина и относительная стабильность когнитивных нарушений при длительной терапии (24-36 мес) у пациентов пожилого возраста со смешанной деменцией. Есть данные о том, что первичное улучшение когнитивных функций сохраняется, по крайней мере, на протяжении года.
В двойном плацебо-контролируемом исследовании М. Raskind и соавт. (2004) при изучении эффективности галантамина у пациентов с болезнью Альцгеймера в условиях долговременной терапии (36 мес) установлено, что при деменции лёгкой и умеренной степени в 80% наблюдений темп прогрессирования деменции замедляется примерно на 50% по сравнению с группой плацебо. Таким образом, галантамин существенно задерживает прогрессирование болезни Альцгеймера.
Чем раньше начинают терапию деменции галантамином, тем лучше прогноз, что свидетельствует о важности её своевременной диагностики. В разных исследованиях отмечалось, что у пациентов, получавших постоянное фармакологическое лечение с начала заболевания, в целом долговременный прогноз лучше.
Доказано также, что после 5-месячной терапии галантамином значительно улучшается повседневная деятельность пациентов по шкале ADL, причём это не зависит от исходного уровня деменции.
Терапия галантамином не только улучшает качество жизни пациентов, но и облегчает уход за ними, уменьшает нагрузку, в том числе психологическую, на опекуна. Приведённые данные подтверждаются и результатами работы, в которой проанализировано влияние галантамина на поведенческие нарушения. Установлено, что терапия галантамином замедляет прогрессирование болезни Альцгеймера и смешанной деменции. Он хорошо переносится больными, позволяя значительно уменьшить нагрузку на родственников больного связанную с уходом за ним, а также сократить стоимость лечения. Его обоснованно считают препаратом первого выбора в лечении деменции альцгеймеровского типа.
Донепезил — производное пиперидина — высокоспецифичный обратимы, ингибитор центральной ацетилхолинэстеразы с высокой биодоступность»’ и длительным периодом полувыведения, что позволяет назначать препарат один раз в сутки. Его эффективность подтверждена в многоцентровых двойных слепых плацебо-контролируемых исследованиях у больных с мягкой и умеренно выраженной деменцией. Лечение начинают с дозы 5 мг 1 раз в сут (вечером), при хорошей переносимости через 4 нед суточную дозу повышают до 10 мг (однократно вечером). Длительность терапии должна составлять 3 мес и более до «истощения» терапевтического эффекта.
В последние годы получены убедительные доказательства вовлечения в нейродегенеративный процесс, лежащий в основе болезни Альцгеймера, не только холинергический, но и других нейротрансмиттерных систем, в первую очередь, глутаматергической.
Мемантин — модулятор глутаматергической системы, играющей важную роль в процессах обучения и памяти, который обладает нейропротективной активностью. Он успешно прошёл клинические испытания в России, а также в США и ряде европейских стран. Препарат показан для лечения больных как с мягкой и умеренно выраженной, так и с тяжёлой деменцией на фоне болезни Альцгеймера. Кроме улучшения когнитивных функций, препарат оказывает положительное воздействие на моторные нарушения, приводит к повышению уровня спонтанной активности больных, улучшению концентрации внимания и увеличению темпа интеллектуальной деятельности.
У больных с тяжёлой деменцией улучшаются навыки самообслуживания (пользование туалетом, приём пищи, уход за собой), уменьшается выраженность поведенческих нарушений (агрессии, тревоги, апатии). Установлена хорошая переносимость препарата и отсутствие серьёзных побочных эффектов. Его суточная доза составляет 20 мг (10 мг утром и днём). Лечение начинают с дозы 5 мг (однократно утром), каждые 5 дней суточную дозировку увеличивают на 5 мг (в два приёма) до достижения терапевтической дозы. Курс лечения должен составлять не менее 3 мес.
При использовании пирацетама, пиритинола, улучшающих обмен веществ в головном мозге и когнитивные функции за счёт стимулирования выброса ацетилхолина, не получено достоверных позитивных результатов при лечении деменции альцгеймеровского типа. Более того, назначение больших доз этих препаратов может оказать отрицательный эффект из-за возможного нейротрансмиттерного истощения.
Достоверные данные о терапевтических эффектах сосудистых препаратов до последнего времени отсутствовали. Однако при исследовании клинической эффективности ницерголина при болезни Альцгеймера установлено статистически достоверное улучшение состояния больных по показателям трёх различных оценочных шкал после 6 и 12 мес его приёма. Терапевтическое действие препарата связано с его способностью увеличивать мозговой кровоток и улучшать энергетический обмен в голодном мозге. В стандартных дозах (30 мг/сут, по 10 мг 3 раза в день) препарат не вызывал серьёзных побочных эффектов, Ницерголин рекомендуют назначать в качестве средства дополнительной терапии у больных наиболее старшего возраста и при наличии сочетанной альцгеймеровской и сосудистой деменции.
На основе полученных в последнее десятилетие доказательств вовлечения в патогенез первичных нейродегенеративных заболеваний (в первую очередь болезни Альцгеймера) дефицита нейротрофических ростовых факторов разработана нейротрофическая стратегия терапии. Поскольку было установлено, что фактор роста нервной ткани и некоторые другие нейротрофические ростовые факторы препятствуют развитию апоптоза клеток головного мозга, использованию нейротрофических препаратов придают большое значение в нейропротективной терапии болезни Альцгеймера. Они, с одной стороны, усиливают функциональную активность и защиту ещё интактных нейронов и синапсов, с другой — улучшают когнитивные функции. Несмотря на значительные экспериментальные достижения в этой области, пока отсутствуют доступные для периферического введения препараты, содержащие фактор роста нервной ткани и способные проникать через гематоэнцефалический барьер.
Открытие нейротрофических эффектов церебролизина, сходных с активностью фактора роста нервной ткани, вызвало новый интерес к этому препарату, который в течение многих лет широко применяли в неврологии для лечения инсульта и других форм сосудистых заболеваний головного мозга. Церебролизин состоит из аминокислот и биологически активных нейропептидов с низкой молекулярной массой. Он регулирует метаболизм головного мозга, проявляет нейропротективные свойства и уникальную нейронспецифическую активность. Препарат замедляет процесс аномального амилоидогенеза, препятствует активации клеток нейроглии и выработки воспалительных цитокинов, тормозит апоптоз клеток головного мозга и способствует образованию стволовых клеток (предшественников нейронов), росту дендритов и формированию синапсов, таким образом препятствуя реализации патогенетических механизмов, ведущих к нейродегенерации и гибели нейронов при болезни Альцгеймера.
В отличие от фактора роста нервной ткани олигопептиды церебролизина легко преодолевают гематоэнцефалический барьер, оказывая непосредственное воздействие на нейрональные и синаптические системы головного мозга в условиях периферического введения препарата.
Доказана эффективность курсовой терапии церебролизином для лечения болезни Альцгеймера при внутривенном введении 20-30 мл препарата в 100 мл 0,9% раствора хлорида натрия (на курс 20 инфузий). Начальная доза препарата — 5 мл на 100 мл 0,9% раствора натрия хлорида; затем на протяжении следующих 3 дней её постепенно повышают (на 5 мл ежедневно) до рекомендуемой терапевтической. Курсовое лечение церебролизином с периодичностью 1-2 раза в год входит в комплекс сочетанной патогенетической терапии для больных с мягкой и умеренно выраженной деменцией при болезни Альцгеймера в сочетании с холинергическими или глутаматергическими препаратами.

Оксидативный стресс в настоящее время рассматривают как одну из основных причин развития различных нейродегенеративных процессов, включая и болезнь Альцгеймера. В развитии антиоксидантной терапии при болезни Альцгеймера существуют два альтернативных направления: применение «внешних» антиоксидантов (экзогенного или эндогенного происхождения) и стимуляция внутриклеточных антиоксидактных систем. Исследование эффективности ряда «внешних» антиоксидантов (витамин Е и его синтетические аналоги, экстракт листьев гинкго двулопастного, селегилина и др.) не привели к однозначным результатам.

Антиамилоидная терапия, направленная на ключевой патогенетический механизм болезни Альцгеймера (аномальный амилоидогенез), в настоящее время находится ещё в стадии разработки или клинических исследований.
Основные направления терапии:
- уменьшение образования бета-амилоида из белка-предшественника;
- замедление перехода бета-амилоида из растворимой в агрегированную (нейротоксическую) форму;
- устранение бета-амилоидных агрегатов с нейротоксическими свойствами.
В основу принципиально нового направления разработки антиамилоидного лечения болезни Альцгеймера положена идея снижения содержания бета-амилоида в головном мозге путём повторных иммунизаций АРР-трансгенных мышей с помощью сыворотки, содержащей бета-амилоид человека. Такая иммунизация приводит к выработке антител к бета-амилоиду, что может способствовать выведению отложений этого белка из головного мозга. Другой подход связан с периферическим введением антител против бета-амилоидного пептида (пассивная иммунизация).

Противовоспалительная (нестероидные противовоспалительные средства) и заместительная гормональная терапия (препараты эстрогенов) пока находятся в стадии клинического изучения. Основанием к разработке соответствующих видов терапии послужили эпидемиологические данные, свидетельствующие о том, что у лиц, длительно принимавших противовоспалительные (нестероидные) или эстрогеннные препараты, достоверно реже возникала болезнь Альцгеймера.
Из-за продуктивных психопатологических расстройств и поведенческих нарушений могут возникать трудности при обследовании больных, проведении лечебно-реабилитационных мероприятий и при уходе за больными, поэтому их лечение приобретает особую значимость.
Психопатологические и поведенческие симптомы чаще, чем когнитивные нарушения, служат показанием для госпитализации больных с болезнью Альцгеймера. Поведенческие расстройства (бесцельная активность, попытки ухода из дома, агрессия и др.) заметно ухудшают качество жизни как самих больных, так и ухаживающих за ними лиц, а также и статистически достоверно увеличивают расходы на содержание больных.
При лечении больных с деменцией чрезвычайно важно правильно оценить происхождение психотических симптомов, в частности состояния спутанности сознания. Делирий, спутанность сознания и другие психотические состояния экзогенного типа обычно развиваются у страдающих деменцией больных при дополнительных воздействиях, чаще всего при интеркуррентных соматических заболеваниях или при обострении хронических заболеваний, а также в результате лекарственной или других интоксикаций. Каждый случай возникновения расстройств экзогенного типа требует обязательного тщательного (с проведением необходимых клинических и лабораторных исследований) выяснения его причины и её устранения соответствующими лечебными мерами.

При болезни Альцгеймера психофармакологические препараты следует применять с большой осторожностью. Неадекватное назначение психотропных средств может вызвать утяжеление симптомов деменции и даже развитие амнестической спутанности. Наиболее часто такими эффектами сопровождается применение препаратов с анткхолинергическим действием [например, трициклических антидепрессантов (ТА)], а также нейролептиков, бета-адреноблокаторов, бензодиазепинов и седативных гипнотиков, поэтому избегание (по возможности) назначения таких препаратов составляет один из принципов медикаментозного лечения болезни Альцгеймера.
Нейролептики следует использовать только у больных с тяжёлыми поведенческими или психотическими симптомами, причём можно назначать препараты, не обладающие холинергическим действием. ТА таким больным противопоказаны, а бензодиазепиновые производные, в том числе гипнотики, можно назначать кратковременно. Только при резко выраженной агрессивности используют нейролептики: назначают 20-100 мг/сут тиоридазина в качестве монотерапии или в комбинации с ингибиторами обратного захвата серотонина. Кратковременное назначение галоперидола (в дозе 2,5 мг внутримышечно 2 раза в сутки) возможно только в условиях стационара при резко выраженном возбуждении и агрессии (не более 3-5 дней).
Атипичные антипсихотические препараты имеют значительные преимущества по сравнению с традиционными нейролептиками, поскольку в низких, но клинически эффективных для пожилых больных дозах они практически не вызывают экстрапирамидных и холинергических побочных эффектов.
Рисперидон назначают в дозе от 0,5 мг до 1 мг/сут. При необходимости дозу можно увеличить до 1,5-2 мг/сут (в 2 приёма). Кветиапин назначают в дозе от 25 до 300 мг/сут (оптимальная дозировка составляет от 100 до 200 мг/сут) в два приёма.(утро, вечер).
Эти препараты назначают на 3-4 нед, после прекращения психотических и поведенческих расстройств постепенно (на протяжении 1-2 нед) снижают их дозы, а затем отменяют. Если на фоне отмены или снижения дозы психотическая симптоматика появляется вновь или усиливается, лечение продолжают в прежней терапевтической дозе.

источник