Профилактический мелатонин значительно снижает невропатологию Альцгеймера и связанные с ним когнитивные дефициты, не зависящие от антиоксидантных путей у мышей AβPPswe / PS1
Болезнь Альцгеймера (AD) лежит в основе слабоумия для миллионов людей во всем мире, и ее появление будет удвоено в следующие 20 лет. В настоящее время одобренные препараты для лечения АД лишь незначительно улучшают когнитивные дефициты и обеспечивают ограниченное симптоматическое облегчение, в то время как более новые вещества, находящиеся в терапевтическом развитии, потенциально могут уйти от использования пациентов. Мелатонин (MEL) для бессонницы оказался безопасным с более чем 15-летним внебиржевым доступом в США. MEL оказывает множество дополнительных механизмов действия против AD на животных моделях; таким образом, это может быть отличная лечебная терапия. Хотя предполагается, что он обеспечивает нейропротекцию посредством активации известных рецепторов мелатонина, связанных с G-белком (MTNR), некоторые данные указывают на то, что MEL действует внутриклеточно для защиты митохондрий и нейронов путем продувки активных форм кислорода и уменьшения образования свободных радикалов. Мы проанализировали, отменяет ли генетическое удаление MTNR нейропротекторные действия MEL в мышиной модели AβPPswe / PSEN1dE9 AD (2xAD). Начиная с 4-месячного возраста, как мышей AD, так и контрольных мышей с или без обоих MTNR, вводили MEL или носитель в питьевой воде в течение 12 месяцев.
Поведенческие и познавательные оценки 15-месячных мышей AD выявили рецептор-зависимые эффекты MEL на пространственное обучение и память (лабиринт Барнса, водный лабиринт Морриса), но рецептор-независимые нейропротекторные действия MEL на непространственную когнитивную эффективность (Novel Object Тест распознавания). Аналогичным образом, нагрузки на амилоидную бляшку в гиппокампе и лобной коре, а также уровни Аβ1-42 в плазме были значительно снижены с помощью MEL независимо от рецептора, в отличие от эффективности MEL в снижении экспрессии кортикального антиоксидантного гена (Catalase, SOD1, Glutathione Peroxidase -1, Nrf2) только при наличии рецепторов. Повышенная активность оксидазы цитохрома c наблюдалась у мышей с 16 мг AD по сравнению с мышами, не контролирующими AD. Это увеличение было полностью предотвращено методом MEL для мышей 2xAD / MTNR +, но только частично предотвращалось у мышей 2xAD / MTNR, что соответствовало смешанным рецептор-зависимым и независимым эффектам MEL на этом показателе митохондриальной функции.
Эти данные показывают, что профилактический MEL значительно снижает невропатологию AD и связанные с ней когнитивные дефициты таким образом, который не зависит от антиоксидантных путей. Будущая идентификация прямых молекулярных мишеней для действия MEL в мозге должна открывать новые перспективы для развития лучшей терапии AD.
Текущая терапия и лекарства для улучшения потери памяти у пациентов с болезнью Альцгеймера (AD) лишь незначительно улучшают когнитивный дефицит и предоставляют пациентам только ограниченное симптоматическое облегчение [1-3]. Многие соединения, находящиеся в терапевтическом развитии, находятся вдали от пациентов, получающих AD. Таким образом, существует настоятельная необходимость быстрого развития безопасной и эффективной терапии против AD. Аналоги аналогов мелатонина могут обеспечить такой терапевтический эффект.
Известно, что мелатонин (MEL) модулирует многие физиологические функции [4-6]. С возрастом и определенными возрастными заболеваниями эндогенная секреция MEL заметно снижается, и добавление MEL может улучшать расстройства сна у взрослых [7]. Сообщалось, что снижение уровня крови и уровня CS в MLS у пациентов с болезнью Альцгеймера параллельно с развитием невропатологии [8, 9]. Хотя MEL регулярно назначалось пациентам AD для подавления захода солнца, в нескольких публикациях исследовали когнитивные эффекты применения MEL у пациентов с AD. MEL стабилизировала когнитивную функцию у пациентов с АД в течение 2-3 лет [10] и улучшала когнитивные характеристики у лиц с легкой когнитивной недостаточностью (MCI) [11]. 3-летний курс лечения MEL одной из пары монозиготных близнецов AD привел к более умеренному когнитивному ухудшению для обработанного двойника [12]. Несмотря на эти эпидемиологические и анекдотические сообщения, все из которых включали низкие дозы MEL (≤9 мг / сут), не было опубликовано никаких контролируемых клинических исследований влияния MEL на познание у пациентов с АД. MEL является амфифильным, поэтому он способен проникать во все клеточные клетки и свободно проникать в мозг, особенно из CSF [13, 14]. Фармакокинетика и пероральная биодоступность экзогенно вводимых MEL и аналогов были хорошо установлены в доклинических и клинических исследованиях [15].
Значительные данные in vitro подтверждают предположение, что MEL оказывает антиамилоидный β (Аβ) эффект агрегации [16-18]. Было показано, что MEL защищает от A-индуцированной нейротоксичности in vitro и in vivo [17-22]. Мы и другие также продемонстрировали значительное снижение нагрузки на бляшку амилоида у мышей AD, которые лечились в течение нескольких месяцев [23, 24]. Интересно отметить, что нейропротекция, получаемая MEL у мышей AD, по-видимому, зависит от возраста [25], так как лечение мышей с 4 до 8 месяцев оказалось не очень полезным, тогда как MEL от 8 до 12 месяцев (или от В возрасте от 4 до 12 месяцев) значительно сохранили познание, уменьшая нагрузку на амилоидную бляшку у этих животных. В другом исследовании [26] очень малую дозу MEL (0,08 мг / день) вводили мышам Tg2576 (APPswe) старшего возраста с 14-18 месяцев. Ни в растворимых Aβ-уровнях, ни в осаждении Aβ не было затронуто в коре, что заставило авторов сделать вывод о том, что MEL вряд ли будет лечением уже установленных AD. Однако низкая доза MEL, используемая в их исследовании, очень поздний период лечения, отсутствие когнитивной оценки и неощущение любых других ключевых маркеров, явно контрастируют с нашими предыдущими исследованиями и настоящим исследованием.
Сообщалось, что MEL часто обладает противовоспалительными (и иногда провоспалительными) свойствами у многих видов, включая людей [27-29]. Следует отметить, что введение MEL снижает A-индуцированные уровни провоспалительных цитокинов в мозге крыс и мышей [23, 30]. Действительно, MEL может представлять новый класс противовоспалительного средства [31] с накоплением доказательств значимой роли в снижении нейровоспаления с помощью различных механизмов (Hardeland et. 2015 ibid). Мелатонин предлагает нейропротекцию на уровне митохондриальной функции [32, 33]. В соответствии с этой идеей наши опубликованные работы указывают на снижение окислительного стресса в мышиной модели AD (AβPPswe / PSEN1dE9) после введения MEL в течение 1 месяца [23, 33] и опосредованного MEL снижения активности СОХ в полосатом теле наших двойных мышей AD. Наконец, доказательства показывают, что MEL может уменьшить гиперфосфорилирование тау в клеточных культурах [34]. Другим механизмом, посредством которого MEL может защитить от когнитивных нарушений, является стабилизация и усиление дендритной структуры. Предварительные исследования показали, что MEL способен предотвращать потерю дендритной длины и числа для предлобных корковых нейронов крыс, подвергшихся глобальной ишемии [35-37]. Сообщалось также, что MEL способствует дендритогенезу в гиппокампе [38]. Таким образом, MEL проявляет множественные взаимодополняющие механизмы действия в головном мозге и, следовательно, может быть отличным терапевтическим средством против AD.
Несмотря на эти последовательные и значимые действия MEL на познание и патологию мозга мышей AD, механизмы действия MEL остаются неясными. В двух последних сообщениях [39, 40] когнитивная функция трансгенных мышей AD оценивалась после лечения специфическим, неселективным лигандом MTNR, Ramelteon® (Takeda Pharmaceuticals) на срок до 6 месяцев. Ramelteon® представляет собой коммерчески доступный, клинически протестированный (для бессонницы) высокоспецифичный агонист на обоих MTNR, не имеющий прямой внутриклеточной активности [41]. Интригующе, и несмотря на доказательства снижения окисления белков гиппокампа [40], Ramelteon® в этих двух исследованиях был неэффективен в снижении нагрузки на бляшку амилоида или сохранении когнитивных функций. Самая скудная интерпретация этих результатов заключается в том, что MEL действует через MTNR-независимые механизмы для когнитивной защиты мозга, страдающего амилоидом.
Чтобы обеспечить ясность в этом вопросе, мы создали трансгенных мышей AβPPswe / PSEN1dE9 (2xAD), у которых отсутствуют известные MTNR (MTNR-), чтобы определить, обладает ли MEL нейропротекторными возможностями, которые не зависят от этих рецепторов. Когнитивные характеристики, нагрузка бляшки гиппокампа Aβ, уровни Aβ1-40 и Aβ1-42 крови и ключевые маркеры окислительного стресса мозга оценивались у мышей 2xAD с или без MTNR, которые получали долгосрочную MEL. По сравнению с мышами NonAD у животных 2xAD развился значительный когнитивный дефицит, который был уменьшен MEL. В некоторых когнитивных областях эта нейропротекция наблюдалась даже в отсутствие MTNR. Аналогично, активность амилоидной бляшки в гиппокампе и лобной коре, а также уровни циркуляции Aβ1-42 были значительно снижены с помощью MEL в независимом от MTNR способе. Эти результаты убедительно свидетельствуют о том, что MEL обеспечивает нейропротекторные эффекты в мозге AD таким образом, который в какой-то степени не зависит от двух известных мембранных рецепторов.
Никаких доказательств сенсомоторного дефицита не было обнаружено в тестах на платформу или в тестах Rota-rod в любом из испытуемых возрастов (рис.1). Статистических различий между группами, испытаниями или взаимодействием в тесте на распознавание платформы не наблюдалось и никаких существенных различий (p> 0,05) не наблюдалось в отношении характеристик Рота-стержня между двумя генотипами в любом возрасте. Стоит отметить, что у этих мышей явно не было визуального дефицита, несмотря на их фон C3H, скорее всего, потому, что они были пересечены в течение нескольких поколений к линии C57BL / 6. 1 Поведенческая оценка сенсомоторной функции и активности у мышей 12 и 15 месяцев, обработанных либо мелатонином (MEL), либо носителем (EtOH). Рота-стержень не обнаружил существенных различий в любом возрасте в течение временного баланса на вращающемся горизонтальном стержне, который ускорялся от 4 до 40 об / мин. Испытание визуальных и моторных навыков в лабиринте в воде. Тест на распознавание платформы не выявил существенных различий. Животные в обеих группах могли видеть, плавать и подниматься на платформу. Локомоторную активность оценивали с помощью теста Open Field. Никаких существенных различий не было обнаружено у контрольных (NonAD) или 2xAD мышей либо с рецепторами мелатонина (MTNR +), либо без рецепторов мелатонина (MTNR-). Все тесты были оценены с помощью двухпозиционного ANOVA; 12-месячный n = 11-14; 15-месячный n = 4-7; полосы ошибок представляют собой SEM; р> 0,05
Оценка локомоторной активности проводилась с использованием теста Open Field. Никаких статистически значимых различий в количестве линий, пересекаемых в течение одного исследования, не наблюдалось в 12-месячном возрасте, хотя мыши 2xAD на фоне MTNR пересекали больше линий, чем мыши с MTNR. К 15-месячному возрасту эти различия в значительной степени ослаблены, как недавно было описано для мышей NonAD / MTNR [42].
Определение тревоги / эмоциональности выполнялось с использованием лайнера повышенной лабиринта, который включает как открытые, так и закрытые руки, мыши обычно предпочитают закрытые руки. Таким образом, чем больше время, затрачиваемое на распростертые объятия, считается мерой снижения беспокойства. Как видно на фиг.2, мышей NonAD и 2xAD в возрасте 12 и 15 месяцев проводили аналогичные промежутки времени в открытых объятиях, несмотря на четкую тенденцию к меньшему беспокойству (больше времени, проведенного в открытых объятиях) в 2xAD / MTNR-мышей в возрасте 12 месяцев. Кроме того, в возрасте 12 месяцев, но еще более очевидным через 15 месяцев, MEL, как правило, увеличивало время, затрачиваемое на распростертые объятия, то есть уменьшало беспокойство. Однако этот эффект наблюдался только у мышей MTNR +. Существенных групповых различий в отношении позиций открытых рычагов к записям с закрытыми рычагами не было. 2.Определение уровней беспокойства по времени в проведенных в открытых объятиях лабиринта повышенной высоты. Никаких существенных различий не наблюдалось ни у 12-месячного, ни у 15-месячного контролера NonAD или у мышей 2xAD, независимо от того, обладают ли они мелатониновыми рецепторами (MTNR +) или не имеют их (MTNR-). Оценивается с помощью двухстороннего ANOVA; 12-месячный n = 10-13; 15-месячный n = 4-7; полосы ошибок представляют собой SEM; р> 0,05
источник
Научные данные показывают, что Мелатонин имеет более широкие возможности, чем просто улучшать сон.
Мелатонин способен улучшить исходы лечения онкологических больных и продлить им жизнь. Дополнительный прием Мелатонина защищает нервную систему от дегенеративных заболеваний, таких как болезнь Альцгеймера. Также Мелатонин хорошо подходит для профилактики инсульта и мигрени.
Мелатонин вырабатывается в шишковидной железе мозга. Он координирует физиологические ритмы организма.
Основным фактором, влияющим на выработку Мелатонина является свет, который тормозит секрецию этого гормона. Темнота имеет противоположный эффект. Темнота служит сигналом для шишковидной железы к повышению секреции Мелатонина.
Нормальные циклы производства Мелатонина изменяются вследствие таких факторов, как старение, действие лекарств и освещенностью в ночное время.
Долгосрочные последствия для здоровья нарушенной секреции Мелатонина науке еще до конца не ясны, но некоторые ученые предполагают, что многолетняя работа в ночное время может повлечь за собой неблагоприятные последствия для здоровья и даже рак.
К счастью, прием экзогенного Мелатонина может безопасно и эффективно восстановить его баланс в организме и наладить работу внутренних часов для долгой и здоровой жизни.
Мелатонин-это мощный антиоксидант широкого спектра действия. Он защищает липиды и белки от повреждения, и защищает организм от опасных свободных радикалов. В отличие от других антиоксидантов, Мелатонин легко проникает во все клетки, и даже проникает через гематоэнцефалический барьер, что играет очень важную роль для защиты мозга!
К сожалению, выработка собственного Мелатонина снижается с возрастом, оставляя пожилых людей ограниченными в антиоксидантной защите от состояний, связанных с окислительным стрессом, в частности от нейродегенеративных заболеваний.
Добавки, содержащие Мелатонин могут помочь пожилым людям повысить их антиоксидантную защиту против наиболее опасных болезней старения, таких как болезнь Альцгеймера, болезнь Паркинсона и инсульт.
Обычно, наиболее низким уровень Мелатонина бывает у пациентов с болезнью Альцгеймера. Большинство таких больных страдают нарушениями сна, повышенной спутанностью сознания и
психомоторным возбуждением.
Добавки Мелатонина пациентам с болезнью Альцгеймера улучшают сон и уменьшают обострения симптомов.
Также было обнаружено что Мелатонин снижает когнитивные ухудшения у пациентов с болезнью Альцгеймера, защищая клетки мозга от токсичного белка бета-амилоида.
Мелатонин может играть и важную роль в оказании помощи пациентам, страдающим от болезни Паркинсона. Болезнь Паркинсона также связана с нарушениями секреции Мелатонина в мозге, и дополнительный Мелатонин может помочь таким больным в улучшении эффективности сна.
Инсульт наносит мозгу непоправимый ущерб. Изучая инсульт на животных моделях, ученые выяснили, что Мелатонин может стать хорошей защитой. Исследователи считают, что защитное действие Мелатонина связано с его антиоксидантной деятельностью и предполагают, что Мелатонин является многообещающим препаратом для улучшения исходов инсульта у человека.
Мелатонин может помочь управлять одним из ведущих факторов риска инсульта—повышенным артериальным давлением. В более ранних исследованиях сообщалось, что у гипертензивных мужчин, принимавших мелатонин снижалось ночное артериальное давление, последние исследования подтверждают такой же эффект и для женщин.
В дневное время показания артериального давления оставались неизменными по сравнению с плацебо, а в ночное время Мелатонин достоверно снижал давление, не изменяя частоты сердечных сокращений.
Мелатонин является одним из самых важных препаратов в борьбе с широким спектром раковых образований, включая рак груди и рак печени, немелкоклеточный рак легких, мозга и
метастазы.
В нижеприведенном исследовании женщины с метастатическим раком молочной железы принимали Мелатонин (20 мг ежедневно вечером), в результате чего значительно улучшилась реакция на химиотерапию. Данные показывают, что, Мелатонин помогает подавлять рост клеток рака молочной железы.
Лабораторные исследования показывают, что Мелатонин может помочь в борьбе с раком молочной железы путем ингибирования фермента ароматазы, который отвечает за локальный синтез
эстрогенов.
Новые исследования свидетельствует о том, что Мелатонин может помочь в борьбе с одной из наиболее распространенных злокачественных опухолей у стареющих мужчин—рак предстательной железы.
Было проведено много исследований, изучающих эффекты Мелатонина на пациентах с различными видами рака. Добавки Мелатонина снизили относительный риск смерти в один год на внушительные 34% вне зависимости от типа рака или дозировки Мелатонина. Но самое главное — не было зафиксировано никаких побочных эффектов.
Кроме явных преимуществ для лечения рака, Мелатонин может также помочь нейтрализовать токсичность химиотерапии.
Страдающим мигренью Мелатонин может уменьшить частоту, интенсивность и продолжительность головных болей.
Получение достаточного количества качественного сна является абсолютной необходимостью для хорошего здоровья и долголетия.
Бессонница возникает из-за различных факторов — долгих часов работы, стресса, частых позывов к мочеиспусканию и др.
Пожилые люди могут быть особенно чувствительны к проблемы со сном и ночных пробуждений, из-за снижения уровня Мелатонина, связанного со старением. Добавка Мелатонина помогает улучшить качество сна, независимо от причины бессонницы.
В обзоре 15 исследований сна у здоровых взрослых людей, отмечается, что введение Мелатонина существенно сокращает время, необходимое для засыпания, одновременно повышая качество и продолжительность сна.
Мужчины с ДГПЖ (доброкачественной гиперплазией предстательной железы) или аденомой простаты, часто имеют нарушения сна из за частых позывов к мочеиспусканию. Мелатонин и в этом случае может быть полезен, уменьшая позывы к мочеиспусканию.
Люди, работающие в ночную смену, часто страдают хронической усталостью из-за трудностей с засыпанием днем. Добавки, содержащие Мелатонин имеют свойство улучшать продолжительность и качество дневного сна у этих лиц, в виду того, что Мелатонин оказывает снотворные и седативное действие, снимая тревожность, не зависимо от дозировки и
времени суток.
Путешествия на самолете связаны с быстрой сменой часовых поясов, что часто приводит к усталости и бессоннице. Добавки, содержащие Мелатонин могут помочь предотвратить или уменьшить последствия быстрой смены часовых поясов, помогая адаптироваться к местному времени и синхронизировать
циркадные ритмы организма.
Если возникают проблемы со сном, то наиболее вероятная причина — низкий уровень выработки Мелатонина. Проблему можно решить двумя способами — спать в полной темноте для полноценной секреции собственного мелатонина, или же принимать экзогенный Мелатонин при возрастном снижении его выработки.
Для улучшения сна Мелатонин применяется в дозах до 5,0 мг. Наиболее распространенными являются дозировки 1-3 мг.
В исследованиях, рассматривающих противораковые свойства Мелатонина использовались дозы от 3 до 50 мг в день.
Таким образом, Мелатонин может значительно улучшить качество и увеличить количество жизни за счет улучшения качества сна, нейропротекции, снижения частоты и тяжести головных болей при мигрени а также за счет своей противораковой активности.
Купить Мелатонин можно ЗДЕСЬ .
Рекомендую также прочесть:
есть ли противопоказания к приему мелатонина? Спасибо за статью
В официальной инструкции по приему Мелатонина отмечены такие противопоказания — гиперчувствительность, хроническая почечная недостаточность, аллергические, аутоиммунные заболевания, лимфогранулематоз, лейкоз, лимфома, миелома, эпилепсия, сахарный диабет, беременность, кормление грудью.
Надо ли делать перерыв в приеме МЕЛАТОНИНА?
До 40 лет обычно не требуется принимать Мелатонин для улучшения сна, а после 50 уже можно принимать постоянно. Я принимаю ежедневно на ночь по 1 таблетке 3 мг. Как для геропротекции, так и для улучшения сна.
Есть ли смысл принимать мелатонин в возрасте 22 лет?
Пожалуй нет. Для нормального сна должно хватать собственного Мелатонина в этом возрасте. Можно для повышения его выработки принимать витамин В6. Можно принимать пожалуй только в случае если есть онкология или желчнокаменная болезнь. При этих заболеваниях Мелатонин может помочь. А для улучшения качества сна можно просто ложиться во время занавешивать окна так, чтобы спать в полной темноте.
Почему при лимфогранулематозе нельзя принимать мелатонин?
При лимфогранулематозе нельзя принимать мелатонин, потому что есть противопоказания для его приема. Это тяжелые эндокринные заболевания и заболевания крови. Лимфогранулематоз это лимфопролиферативное заболевание. Формальных доказательств ухудшения течения таких заболеваний при приеме мелатонина нет, но сами заболевания сложные и могут войти в непредсказуемое течение, поэтому рекомендуют не рисковать. Все перечисленные состояния регулируются эпифизом. Поэтому мелатонин противопоказан, что бы не разрегулировать сложную каскадную систему реакций при вышеперечисленных состояниях.
Мелатонин помогает и лечит рак молочной и предстательной желёз. Какова приблизительно тактика лечения — 10 мг\сут. сколько месяцев пить? и сколько перерыв, что бы не было (не образовалась) резистентность у раквых клеток к мелатонину.
Мелатонин не лечит рак, а помогает улучшить исходы онкологических заболеваний — он тормозит рост опухоли груди за счёт того, что он ингибирует ароматазу, что помогает прерывать чрезмерное превращение тестостерона в эстрогены, а значит способствует снижению роста рака груди. Его можно применять как дополнение к химиотерапии вплоть до 10 мг 2 раза в день. На период химиотерапии. К тому же Мелатонин нейтрализует токсичность химиотерапии.
Подскажите а мелатонин не будет блокировать выработку собственного мелатонина?
Блокировать он не будет, просто организм может «облениться» и уменьшить выработку собственного Мелатонина. Поэтому в молодом возрасте его пить не надо. Но, с возрастом, выработка собственного эндогенного Мелатонина снижается и поэтому нарушается сон. И вполне уместно восполнять недостаток эндогенного Мелатонина экзогенным, то есть принимая препарат. Также можно использовать Магний. Он помогает увеличить выработку собственного Мелатонина.
Спасибо за статью. Как вы относитесь к триптофану? Может его принимать, что бы организм не обленился?
Триптофан сокращает продолжительность жизни. Чем меньше триптофана — тем больше продолжительность sciencedirect.com/science/article/pii/0047637488900991
Скажите пожалуйста, если аспирин мешает выработке мелатонина, то лучше принимать кардиомагнил утром, а мелатонин перед сном вечером? А то я принимаю вместе, перед сном.
Да Аспирин лучше утром или днем.
Здравствуйте! У меня тоже вопрос про выработку собственного мелатонина. Я журналист, стрессы на работе, постоянные перелеты привели к тому, что очень тяжело засыпала и просыпалась. Мелатонин помог, пью его постоянно уже полгода. Недавно его не было с собой в поездке, и я не смогла заснуть совсем. Лежала всю ночь, хотела спать, но не могла. На следующий день не смогла уснуть тоже. Значит, все-таки привык организм? Если вам известно, подскажите, пожалуйста, как теперь действовать, чтобы все же быть способной спать самой? Мне 29 лет.
Видимо да, привыкли. Рановато конечно до 30 лет пить Мелатонин. В больших ли дозировках пили? Думаю, что это скорее психологическая зависимость, чем фармакологическая. У Мелатонина нет эффекта привыкания.Попробуйте постепенно сокращать дозу. В командировках сложно соблюдать какие то условия. Для хорошего сна можно пробовать побыть на свежем воздухе, погулять. Но когда сильно устаете, то гулять уже не хочется. Или же нет возможности по другим причинам. Можно попробовать принять теплую расслабляющую ванну. Можно выпить что-то успокоительное — валерьянку, пустырник, Глицин. Все препараты есть в аптеке и стоят копейки. Снотворное пить не надо, т.к. там то уж точно создается привыкание. На худой конец, можно налить себе немного алкоголя, включить телевизор и заснуть под него. Если уж совсем никак не получится, ну что ж делать — большого греха не будет, если вы иногда будете пить Мелатонин для хорошего сна. Хороший сон важнее.
Знакома ли Вам информация о том, что по-мнению ученых дозировка мелатонина 3 мг и более избыточна?
«Эти данные подтверждают мудрость использования самой низкой полностью эффективной дозы гормона для лечения недостатков в его уровнях в плазме и обеспечения цели лечения нормализации уровней гормона плазмы. Таким образом, как и у молодых добровольцев, пытающихся засыпать ( 5 — 9), пожилые бессоницы отвечали на физиологическую дозу мелатонина (0,3 мг) со статистически значимым улучшением качества сна и без последующих изменений в нормальном циркадианном образце циркулирующих уровней мелатонина. Супрафизиологическая доза (3,0 мг) мелатонина была несколько менее эффективной; кроме того, он не только повышал ночные уровни мелатонина в плазме, но и превышал их нормальный диапазон, но также продолжал эту отметку на следующий день и произвел значительную гипотермию. »
https://academic.oup.com/jcem/article/86/10/4727/2849013
UpToDate, база данных исследований золотого стандарта, используемая врачами, согласуется с этими низкими дозами. «Мы предлагаем использовать низкие физиологические дозы (от 0,1 до 0,5 мг) для бессонницы или реактивного запаздывания (класс 2B). Препараты высокой дозы повышают концентрацию плазменного мелатонина до супрафизиологического уровня и изменяют нормальные ритмы дня и ночи мелатонина.
. Избыточный мелатонин не является чрезвычайно опасным, но имеет тенденцию вызывать толерантность и может испортить вашу хронобиологию другими способами.
Нет пока такая информация не знакома. Почитаю, поизучаю, подумаю.
источник
Роль эпифиза — железы, трансформирующий фоторецептивную информацию в гормональный ответ. Место гиппокампа в реализации активности мелатонина в отношении предупреждения развития деменции. Терапевтические возможности гормона при болезни Альцгеймера.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
HTML-версии работы пока нет.
Cкачать архив работы можно перейдя по ссылке, которая находятся ниже.
Нейродегенеративные заболевания: характерно постепенно развивающееся разрушение различных структур мозга, вызванное массовой гибелью нейрональных и глиальных клеток. Болезнь Альцгеймера: биохимия и морфология развития болезни. Клинические проявления.
реферат [26,7 K], добавлен 31.03.2009
Определение и распространенность болезни Альцгеймера. Исследование патогенеза и патоморфологии заболевания. Различия между пресенильной и сенильной формами болезни. Особенности течения и прогноза. Лечение и когнитивно-ориентированные методы терапии.
курсовая работа [40,8 K], добавлен 06.04.2014
Пресенильная и сенильная формы болезни Альцгеймера. Клинические симптомы заболевания. Носительство патологического гена и риск развития БА. Ее основные гистологические признаки. Описание механизма нарушения метаболизма предшественника амилоидного белка.
реферат [558,8 K], добавлен 26.11.2014
Болезнь Альцгеймера или деменция (слабоумие). Характерные клинические и патологоанатомические признаки заболевания. Основные факторы риска болезни, дифференциальная диагностика. Развитие диффузной атрофии коры мозга. Генетические факторы и гены.
курсовая работа [49,4 K], добавлен 28.10.2009
Эпидемиологические исследования болезни Альцгеймера как наиболее распространенного нейродегенеративного заболевания. Атрофия вещества головного мозга. Клинические стадии. Пресенильная деменция. Радионуклидный анализ. Сенсорная интегративная терапия.
презентация [1,3 M], добавлен 29.03.2014
Этиология болезни Альцгеймера — хронического прогрессирующего дегенеративного заболевания головного мозга, проявляющегося нарушениями памяти и когнитивных функций. Пресенильная деменция альцгеймерского типа. Схема приема ингибиторов ацетилхолинэстеразы.
презентация [402,8 K], добавлен 02.03.2016
Дегенеративное заболевание головного мозга с нейропатологическими признаками. Деменция при болезни Альцгеймера. Клинические формы деменций альцгеймеровского типа. Стратегии терапевтического воздействия. Развитие сохранившихся способностей больных.
контрольная работа [32,3 K], добавлен 20.11.2011
Болезнь Альцгеймера — это неизлечимое дегенеративное заболевание центральной нервной системы, характеризующееся постепенной потерей умственных способностей, ее причины возникновения. Симптоматика на ранней и поздней стадиях. Методика лечения болезни.
презентация [673,9 K], добавлен 08.04.2014
Причины болезни Альцгеймера — дегенеративного расстройства мозга. Факторы ее усиливающие. Первые признаки и симптомы. Оказание помощи больному в налаживании общения с окружающим миром. Характеристика препаратов, применяемых для лечения заболевания.
презентация [2,0 M], добавлен 18.12.2014
Дыхательная и сердечно-сосудистая система. Неврологический статус. Шкала оценки психического статуса. Монреальская оценка когнитивных функций. Этиология, патогенез болезни Альцгеймера. Перечень заболеваний, которые могут сопровождаться деменцией.
история болезни [1016,8 K], добавлен 13.05.2016
Работы в архивах красиво оформлены согласно требованиям ВУЗов и содержат рисунки, диаграммы, формулы и т.д.
PPT, PPTX и PDF-файлы представлены только в архивах.
Рекомендуем скачать работу.
источник
Я.И.Левин
ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздравсоцразвития РФ
XXI в. вполне уместно назвать веком мелатонина и мелатониномиметиков с учетом все возрастающей роли в современной медицине самого мелатонина и создания новых поколений гипнотиков и антидепрессантов, воздействующих на мелатониновые церебральные рецепторы.
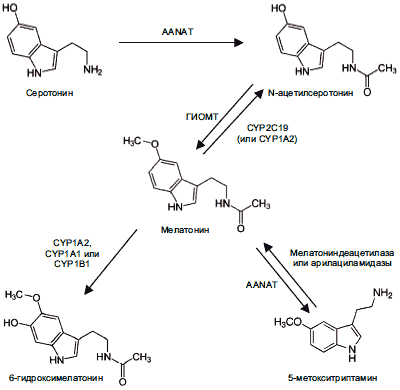
Мелатонин N-ацетил-5-метокситриптамин) представляет собой индольное соединение и вырабатывается эпифизом, сетчаткой и кишечником. Его метаболизм представлен на рис. 1.
Рис. 1. Метаболизм мелатонина.
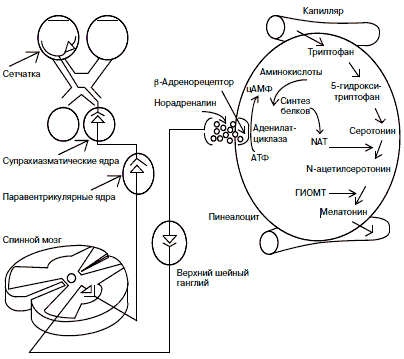
Хорошо изучены основные этапы биосинтеза мелатонина и временная динамика его образования (рис. 2). Синтез мелатонина осуществляется в эпифизе, его источником служит триптофан, который поступает в пинеалоциты из сосудистого русла и через 5-окситриптофан превращается в серотонин. Лимитирующим фактором в синтезе гормона служит активность фермента арилалкиламин-N-ацетилтрансферазы (AANAT), контролирующего образование предшественника — N-ацетилсеротонина, в дальнейшем при участии гидрокси-индол-О-метилтрансферазы (ГИОМТ), превращающегося в сам мелатонин. Принципиально важным является факт циркадианной (околосуточной) периодичности выработки в пинеалоците биологически активных соединений. Синтез мелатонина эффективно происходит только с наступлением темноты и резко снижается в светлую фазу суток — факт, впервые показанный R.Wurtman в 1960 г. Достаточно короткого светового импульса (силой 0,1-1 лк), чтобы подавить этот процесс. В дневные часы в ткани железы, напротив, накапливается серотонин.
Дневной ритм продукции мелатонина зависит от активности AANAT в сетчатке, которая в свою очередь зависит от ионов кальция, дофамина и γ-аминомасляной кислоты (ГАМК).
Сетчатка является независимым и важным местом продукции мелатонина, по содержанию которого она стоит на втором месте после эпифиза. По-видимому, сетчатке принадлежит определенная роль в поддержании уровня плазменного мелатонина в случае ослабления эпифизарной активности. Предполагается, что дофамин (биохимический аналог света) передает пигментному эпителию сигнал о свете, а мелатонин (биохимический аналог темноты) — о темноте, причем баланс между этими двумя нейрогормонами регулирует функцию пигментного эпителия при изменении адаптации.
На образовании мелатонина заметно сказывается целый ряд внешних и внутренних факторов. Особенно значима длина фотопериода, поскольку величина секреции находится в обратных отношениях с продолжительностью светового дня. В случае инверсии светового режима через несколько суток извращается и суточная динамика уровня мелатонина. Повреждение любого звена пути регуляции синтеза гормона, начиная с сетчатки, приводит к снижению ночной секреции мелатонина, распаду циркадианного ритма на отдельные ультрадианные составляющие. Из эндогенных факторов существенное значение могут иметь характер гормональной активности, особенно состояние гонад, а также возраст. Из-за возрастной инволюции железы наблюдается прогрессивное снижение амплитуды и величины секреции гормона на протяжении суток.
Мелатонин является многофункциональным гормоном, что определяется в том числе и значительной представленностью его рецепторов в разных образованиях головного мозга. Наиболее высоки уровень гормона и плотность мелатониновых рецепторов (МТ1, МТ2 и МТ3) в переднем гипоталамусе (преоптическая, медиобазальная области), за которыми следуют промежуточный мозг, гиппокамп, стриатум и неокортекс. Через эти рецепторы мелатонин способен ограничивать поведенческие нарушения, обусловленные стрессом, прямо вмешиваясь в работу эндокринных центров гипоталамуса и неэндокринных стрессорганизующих структур мозга. Мелатониновые рецепторы описаны в различных эндокринных органах, начиная с гонад, где их содержание особенно велико, и кончая надпочечниками. Значительная плотность специализированных рецепторов обнаружена и в клетках самого эпифиза. Повышение концентрации мелатонина в крови с наступлением темноты снижает у человека температуру тела, уменьшает эмоциональную напряженность, индуцирует сон, а также незначительно угнетает функцию половых желез, что отражается в задержке пролиферации опухолевых клеток молочной и предстательной желез. Мелатонин участвует в гормональном обеспечении околосуточного и сезонного периодизма поведенческой активности.
Рис. 2. Основные этапы биосинтеза мелатонина в эпифизе и нервные пути регуляции этого процесса (по Э.Б.Арушанян, 1991, с дополнениями).
Мелатонин является одним из самых мощных эндогенных антиоксидантов, а также обладает протективными свойствами в отношении свободнорадикального поражения ДНК, белков и липидов. Мелатонин способен связывать свободные радикалы (гидроксил, свободный кислород, пероксинитрит и т.д.) и стимулировать активность антиоксидантной системы (ферменты супероксид дисмутаза, глутатион пероксидаза, глутатион редуктаза, глюкозо-6-фосфат дигидрогеназа). Мелатонин обеспечивает защиту клеток мозга по меньшей мере двумя способами: разложением пероксида водорода до воды и утилизацией свободных гидроксильных радикалов.
Доказанные биологические эффекты мелатонина многообразны: снотворный, гипотермический, антиоксидантный, противоопухолевый, адаптогенный, синхронизационный, антистрессовый, антидепрессантный, иммуномодулирующий.
В настоящее время роль мелатонина эпифиза в таких явлениях, как внутрисуточная и сезонная ритмика, сон-бодрствование, репродуктивное поведение, терморегуляция, иммунные реакции, внутриклеточные антиокислительные процессы, старение организма, опухолевый рост и психиатрические заболевания, -представляется несомненной.
Исходя из перечисленных биологических эффектов мелатонина, следует предположить его важную роль в терапии многих неврологических заболеваний.
Нарушения цикла «сон-бодрствование»
Первые прямые исследования действия мелатонина на сон человека с использованием полиграфической регистрации были выполнены в 1970-е годы. Испытуемым вводили внутривенно большие дозы мелатонина — от 50 мг до 1 г. Результаты таких исследований были противоречивы: вечернее внутривенное введение 50 мг мелатонина здоровым испытуемым вызывало приступ сонливости и значительно сокращало период засыпания без изменений структуры ночного сна; при утреннем и вечернем оральном приеме такой же дозы сонливость не наступала; вечерний пероральный прием 80 мг мелатонина на фоне инсомнии, вызванной предъявлением звукового шума, значительно улучшал структуру ночного сна. Ежедневный прием 1 г мелатонина в течение 6 дней увеличивал представленность II стадии медленного сна у здоровых испытуемых, снижал представленность IV стадии и увеличивал плотность быстрых движений глаз во время периодов быстрого сна.
В серии исследований P.Lavie и соавт. (1994, 1995 г.) мелатонин (5 мг) достоверно ускорял засыпание, увеличивал представленность II стадии в последующем сне независимо от времени его приема и удлинял продолжительность сна.
В наших исследованиях (А.М.Вейн, Я.И.Левин и соавт. 1998-1999) проведено изучение действия ежевечернего приема Мелаксена (содержит 3 мг мелатонина) в течение 5 дней на субъективную оценку качества ночного сна у 40 больных первичной инсомнией (возраст 25-75 лет). Считали себя «совами» ½ испытуемых и ½ — «жаворонками». Жаловались на трудности засыпания 90% человек, на частые ночные пробуждения -70%, на поверхностный сон — 60%, на трудности засыпания после пробуждения среди ночи — 50%, на ранние утренние пробуждения — 65%. В качестве причины инсомнии испытуемые чаще всего называли жизненные события и стресс, 2/3 из них уже имели опыт применения снотворных, как правило бензодиазепинов. За неделю до начала исследований все испытуемые прекращали прием любых снотворных и успокоительных препаратов. До и после применения Мелаксена пациенты заполняли анкеты субъективной балльной оценки сна. Полученные данные подвергались математическому анализу с применением методов непараметрической статистики. Обнаружено достоверное улучшение субъективных показателей сна по группе в целом, причем наиболее выражено — в ускорении засыпания. Это важный показатель эффективности Мелаксена в качестве снотворного, неоднократно ранее описанный в литературе. В целом эффективность Мелаксена как снотворного была оценена и врачами, и пациентами одинаково и составила по 5-балльной шкале 3,55. Безопасность Мелаксена оказалась очень высокой; ее также оценили одинаково в 4,9 балла, что означает, что Мелаксен практически не дает побочных эффектов и осложнений. При разделении испытуемых на 2 возрастные группы — до 40 лет (20 человек) и старше (20 человек) было обнаружено, что эффективность Мелаксена одинакова в 2 группах. При разделении испытуемых на 2 группы по эффекту воздействия Мелаксена на сон — «слабую» (медиана суммарной балльной оценки качества сна возросла не более чем на 3 единицы, 20 человек) и «сильную» (возрастание более чем на 3 балла, 20 человек) — обнаружено, что во 2-й группе достоверно преобладали испытуемые с исходно более резко выраженными субъективными нарушениями сна. Это означает, что чем хуже исходные субъективные показатели сна, тем сильнее положительное влияние Мелаксена.
Согласно гипотезе А.Борбели (Borbely) и соавт. (1988 г.), циркадный и гомеостатический «осцилляторы» являются независимыми друг от друга, так что состояние человека в каждый данный момент является результатом «алгебраического суммирования» воздействия этих двух механизмов. В настоящее время теория Борбели является общепризнанной для описания состояний бодрствования и медленного сна, хотя и остается неприменимой для описания быстрого — парадоксального сна.
В соответствии с этой концепцией и исходя из корреляции между субъективно ощущаемым и объективно подтвержденным ежевечерним нарастанием сонливости, с одной стороны, и началом роста уровня мелатонина в крови — с другой, предполагается, что циркадные осцилляции человека, его «биологические часы», определяются деятельностью двух реципрокных механизмов — выбросом мелатонина эпифизом и ритмической импульсацией нейронов супрахиазмального ядра (СХЯ). По мнению ряда авторов, роль мелатонина состоит скорее в открытии так называемых «ворот сна» (sleep gates), в создании «предрасположенности ко сну», в торможении механизмов бодрствования, чем в прямом воздействии на сомногенные структуры. Открытию «ворот сна» предшествует период повышенной активации человека — так называемый «запретный период» («запретная зона» — forbidden zone) для сна, который довольно резко сменяется «открытием ворот». Имеются некоторые свидетельства в пользу предположения о том, что эта «запретная временная зона» сна представляет собой пик ежедневного цикла бодрствования, поскольку сочетается с суточным пиком температуры тела. Начало секреции мелатонина у человека, приходящейся обычно на середину «запретного периода», способствует сглаженному, плавному переходу от бодрствования ко сну.
Однако возникает вопрос: связаны ли мягкие седативные и гипногенные эффекты мелатонина с его прямым воздействием на мозговые системы поддержания бодрствования и механизмы медленного сна или же они лишь отражают способность мелатонина вызывать фазовый сдвиг циркадного осциллятора? Похоже, что оба эффекта имеют место при введении физиологичных доз мелатонина, причем они могут алгебраически суммироваться друг с другом в зависимости от момента введения. Из-за высокой насыщенности СХЯ и прилежащих областей преоптической области высокоаффинными рецепторами мелатонина этот гормон наряду с рядом других физических (яркий свет) и биохимических факторов (в числе последних — нейромедиаторы глутаминовая кислота и серотонин, а также нейропептиды NPY — «нейропептид тирозин» и SP — «вещество П») способен оказывать мощные модулирующие воздействия на активность главного осциллятора в организме млекопитающих. Если мелатонин вводится в утренние часы, то он вызывает задержку циркадной фазы, а если в вечерние — то, наоборот, сдвиг фазы «вперед». Эти фазовые сдвиги у человека не превышают 30-60 мин/сут. Таким образом, путем ежедневного приема мелатонина можно добиться сдвига суточного цикла «активность-покой» на несколько часов в ту или другую сторону, что бывает необходимо при трансмеридиональных перелетах или сменной работе.
Мозговой инсульт, как правило, приводит к грубым расстройствам ночного сна. Эти расстройства проявляются изменениями как его структуры, так и циркадных характеристик. Если в первом случае имеют место качественные изменения, проявляющиеся серьезными нарушениями механизмов генерации и поддержания сна, то во втором — либо сон становится полифазным, либо происходит его инверсия (смещение цикла «сон-бодрствование»). Нами (А.М.Вейн, Я.И.Левин, РЛ.Гасанов, 2000) проведено изучение действия ежевечернего перорального приема Мелаксена в течение 10 дней на субъективную оценку качества ночного сна и его объективные характеристики у 15 больных в острейшем периоде ишемического инсульта. Их показатели сравнивались с таковыми у 15 здоровых добровольцев (контроль), соответственно подобранных по полу и возрасту. Все исследуемые прошли клинико-неврологическое обследование. Для объективизации динамики восстановления применяли также Скандинавскую шкалу инсульта. С помощью анкетных методов подробно уточняли сомнологический анамнез, субъективную оценку сна, уровень депрессии (опросник Бэка), личностной и реактивной тревоги (шкала Спилбергера). До и после 10-дневного приема препарата проводилась полисомнография c регистрацией электроэнцефалограммы, электроокулограммы и электромиограммы. Анализ структуры сна проводился с помощью программы Центра сомнологических исследований, где кроме стандартных параметров изучается сегментарная структура сна.
У всех больных регистрировались расстройства сна разной степени выраженности. Исследования показали, что в результате приема Мелаксена у больных отмечались: достоверное уменьшение длительности засыпания (с 35 до 21 мин), представленности I стадии -дремоты (с 12 до 8%), количества сегментов (с 89 до 66), увеличение времени II стадии — (с 32 до 44%). Индекс качества сна (интегративный показатель; чем он ниже, тем лучше структура сна) снижался с 29 до 24. Однако на фоне улучшения этих показателей сна имело место некоторое снижение длительности фазы быстрого сна (с 17 до 13%), при этом длительность глубокого медленного сна («дельта-сна») изменялась незначительно (с 18 до 20%). Особенностью Мелаксена являлось также то, что при инверсии сна (3 пациента) он восстанавливал нарушенный биоритм «сон-бодрствование». Отмечалось также достоверное снижение уровня депрессии. Личностная и реактивная тревожность оставалась без динамики. В неврологической картине динамики не наблюдалось, что, по-видимому, связано с недостаточностью этого срока для выявления положительных сдвигов. Сделан вывод, что Мелаксен оказывает положительное влияние на качество сна при его нарушениях, вызванных мозговым инсультом.
Но не только улучшение цикла «сон-бодрствование» делает Мелаксен интересным для применения у больных с инсультом. Целый ряд исследований (как экспериментальных, так и клинических) выявляет важнейшие свойства мелатонина для лечения этих пациентов:
- Мелатонин увеличивает церебральную реперфузию у крыс с экспериментальной артериальной окклюзией.
- Мелатонин уменьшает мозговой отек у крыс с экспериментальным инсультом.
- Мелатонин повышает нейропластичность в условиях стресса, вызванного экспериментальным инсультом.
- При врожденной гипоплазии эпифиза повышается риск мозгового инсульта и инфаркта миокарда
- Изменения иммунного статуса при инсульте, возможно, связано с нарушенной ночной секрецией мелатонина.
- Мелатонин повышает нейропластичность у пожилых.
Хроническая церебральная сосудистая недостаточность
Инсомния серьезным образом модифицирует и отягощает клинические проявления и течение хронической церебральной сосудистой недостаточности (ХЦСН) и требует специального лечения. С этой целью проведено российское многоцентровое (в 23 неврологических центрах) открытое несравнительное исследование эффективности и безопасности препарата Мелаксен, содержащего 3 мг мелатонина.
С помощью клинико-неврологических и анкетных (анкета балльной оценки субъективных характеристик сна; шкала сонливости — Epworth; анкета для скрининга синдрома апноэ во сне; госпитальная шкала тревоги и депрессии) методов и протокола нарушений сна (www.sleepmed.ru) обследованы 2063 пациента с ХЦСН и инсомнией [средний возраст пациентов — 55,7±9,0 года; женщины — 74,1% мужчины — 25,8%; продолжительность нарушений сна 49,7±56,2 мес (от 1 до 480 мес)] до, в процессе (14-й день) и после (28-й день) лечения Мелаксеном. Мелаксен назначался однократно за 40 мин до укладывания в постель в рамках стандартной комплексной терапии.
Исследованные пациенты характеризовались низким баллом по анкете сна (14,4 балла, норма — более 21), повышенной дневной сонливостью (8,2 балла, норма -5 и менее), субклинически выраженными тревогой и депрессией (9,6 и 8,3 балла соответственно). На трудности поддержания сна жаловались 93,8% пациентов, раннее утреннее пробуждение — 86,5%, нарушенное засыпание — 80%, дневную сонливость — 70% и на полное отсутствие сна (по мнению больных) — 8%.
На фоне лечения Мелаксеном уже во время 2-го визита суммарная балльная оценка субъективных характеристик сна возрастала на 36,6 и 57,7% по окончании лечения, составляя 22,7 балла. При этом уже ко 2-му визиту достоверно снижались баллы по шкалам дневной сонливости (6,4 балла), апноэ, тревоги (6,1) и депрессии (6,4). В конце лечения все перечисленные позитивные сдвиги усиливаются и нарастают. Все пациенты завершили курс терапии. Пациенты и врачи практически одинаково оценивали эффективность и безопасность препарата. Проведенное исследование демонстрирует эффективность Мелаксена для лечения нарушений сна по типу инсомнии у больных с ХЦСН в условиях амбулаторной и стационарной практики, он хорошо переносится и не создает проблем в комплексной терапии этих пациентов.
Достаточное количество исследований свидетельствует о снижении ночной секреторной активности эпифиза у больных эпилепсией, при этом отмечаются более низкие уровни мелатонина у больных с частыми приступами.
Исследование содержания мелатонина у взрослых больных эпилепсией с оценкой вечерней (за 1 ч до сна), ночной концентрации (утром) экскреции мелатонина у 54 больных фокальной симптоматической эпилепсией в возрасте от 21 до 47 лет показало, что эпилептические припадки провоцируют снижение концентрации мелатонина в организме. В отличие от здоровых субъектов пациенты обнаруживают также резкое усиление экскреции с мочой 6-сульфатоксимелатонина. Таким образом, в результате подобных сдвигов складывающаяся в организме недостаточность мелатонина может быть одной из причин повышенной генерации в мозговой ткани свободных радикалов, которая неизменно сопутствует эпилептическому процессу. Длительное применение противосудорожных препаратов повышает образование свободных радикалов, что ведет к оксидантному стрессу с последующей гибелью нейронов. Повышение концентрации свободных радикалов само по себе ведет к прогрессированию заболевания (дегенерация нейронов в результате перекисного окисления липидов и снижения синтеза глутатиона в эпилептическом очаге). С учетом описанных антистрессовых и антиоксидантных возможностей мелатонина становится понятной необходимость его применения у этих пациентов. Мелатонин необходимо добавлять к базисной противосудорожной терапии и в связи с наличием у него нейропротективных свойств как ингибитора глутаматных рецепторов и активатора ГАМК-рецепторов.
Паркинсонизм
При болезни Паркинсона ночная секреция мелатонина значительно снижается. У больных паркинсонизмом применяли мелатонин в рамках комплексной терапии. Выявлены улучшение ночного сна, повышение уровня дневного бодрствования и снижение уровня дневной сонливости, а также некоторое повышение двигательных возможностей и снижение уровня депрессии.
Болезнь Альцгеймера
Показано, что при болезни Альцгеймера ночная секреция мелатонина резко снижается. Ряд исследований позволяет предположить позитивное влияние мелатонина (в рамках комплексной терапии этих пациентов) на хронобиологические расстройства, такие как инверсия цикла «сон-бодрствование». Нарушение чувствительности МТ1-типа мелатонинергических рецепторов, возможно, участвует в снижении секреции таких нейропептидов, как вазопрессин и вазоинтестинальный пептид в центральной нервной системе при болезни Альцгеймера.
Фибромиалгия
Клиническая картина фибромиалгии складывается из мышечных болей, депрессии и инсомнии. Проведено изучение действия ежевечернего приема 1,5 мг мелатонина (Мелаксен) в течение 10 дней на субъективную
оценку качества ночного сна и его объективные характеристики у 11 больных фибромиалгией (А.М.Вейн, Я.И.Левин, И.Г.Ханунов, 1998-2000). Полисомнография подтвердила нарушения ночного сна в виде затрудненного засыпания, удлинения латентного периода поверхностного и парадоксального сна, подавления глубокого сна, уменьшения количества завершенных циклов сна, увеличения периодов бодрствования и движений во сне и т.д. После завершения курса лечения отмечалось субъективное улучшение сна, подтвержденное полиграфической регистрацией: облегчение засыпания, укорочение периодов бодрствования внутри сна и т.д. Отмечались также улучшение самочувствия, снижение уровня депрессии и улучшение тонкой моторики рук в дневное время. Сделан вывод, что мелатонин оказывает положительное влияние на качество сна при его нарушениях. У этих же пациентов несколько снизился уровень боли и депрессия.
С учетом описанного многообразия биологических эффектов мелатонина ясно, что далеко не все его возможности активно используются в современной неврологии и его перспективы представляются оптимистичными.
Индекс лекарственных препаратов:
Мелатонин: Мелаксен (ЮНИФАРМ, Инк.)
Список использованной литературы
- Арушанян Э.Б. Эпифизарный гормон мелатонин и нарушения познавательной деятельности головного мозга. РМЖ. 2006; 9: 1657-63.
- Арушанян Э.Б. Эпифизарный гормон мелатонин и неврологическая патология. РМЖ. 2006; 23: 1657-63.
- Гасанов РЛ. Функционирование мозга в цикле «бодрствование-сон» у больных, перенесших мозговой инсульт. Ав-тореф. дис. д-ра мед. наук. М., 2000.
- Левин ЯИ. и др. Инсомния, современные диагностические и лечебные подходы. М., 2005.
- Левин ЯИ. Мелатонин (мелаксен) в терапии инсомнии. РМЖ. Человек и лекарство. 2005; 13 (7): 498-501.
- Левин Я.И. Мелатонин и сосудистые заболевания головного мозга. РМЖ. Неврология и психиатрия. 2008; 26: 1732-4.
- Левин ЯИ. Нарушения сна. В кн: Национальное руководство по неврологии. Под ред. ЕИГусева, АНКоновалова, ВИ.Скворцовой,АБГехт. М: ГЭОТАР-Медиа, 2009; с.548-65.
- Левин Я.И. Нейрофизиологические, нейрохимические, вегетативные и хронобиологические аспекты медицины сна. Рос. физиол. журн. им. ИМ.Сеченова. 2011; 97 (4): 388-403.
- Олейникова О.М., Карева Е.Н., Богомазова М.А. и др. Эпилепсия и гормон эпифиза: современное состояние проблемы. Эпилепсия. 2011; 4:22- 7.
- Табеева ГР, Левин ЯИ, Короткова СБ., Ханунов ИГ. Лечение фибромиалгии. Журн. неврол. и психиатр. 1998; 98 (4): 40-3.
- Cardinali D, Furio A, Brusco L. Clinical Aspects of Melatonin Intervention in Alzheimer’s Disease Progression Curr Neuropharmacol. 2010; 8 (3): 218-27.
- Critchley PH et al. Fatigue and melatonin in Parkinson’s disease. Neurol Neurosurg Psychiatry 1991; 54 (1): 91 -2.
- Lemoine P, Nir T, Laudon M et al. Prolonged-release melatonin improves sleep quality and morning alertness in insomnia patients aged 55 years and older and has no withdrawal effects. J Sleep Res 2007; 16:372-80.
- Lewy AJ. Light suppresses melatonin secretion in humans. Science 1980;210 (4475): 126j7-9.
- Mahlberg R et al. Normative data on the daily profile of urinary 6-sulfatoxymelatonin in healthy subjects between the ages of 20 and 84. Psychoneuroendocrinology. 2006;31 (5): 634-41. Epub 2006Apr 3.
- Wade AG, Ford I, Crawford G et al. Efficacy of prolonged release melatonin in insomnia patient aged 55-80years: quality of sleep and next-day alertness outcomes. Curr Med Res Opin 2007; 23 (10): 2597-605.
источник
Болезнь Альцгеймера является разрушительной болезнью, но уникальные методы лечения, такие как гормон мелатонин, могут улучшить такие сложные симптомы, как бессонница и закат.
Мелатонин играет важную роль в организме, но он особенно важен для регуляции сна. Мелатонин вырабатывается в мозге шишковидной железой. Эта железа выделяет свой пиковый уровень мелатонина в сумерках, и гормон, по-видимому, играет важную роль в каскаде изменений, которые мы называем засыпанием.
Исследования давно установили, что уровень мелатонина естественным образом снижается с возрастом, но люди с болезнью Альцгеймера имеют особенно низкие уровни — иногда вдвое меньше, чем люди того же возраста, у которых нет этой болезни. Кроме того, нарушения сна часто являются симптомом болезни Альцгеймера. В последние годы в ряде исследований сообщалось о преимуществах дополнительного приема мелатонина не только для уменьшения проблем со сном, связанных с болезнью Альцгеймера, но и для загара.
Заход солнца относится к поведенческим нарушениям, которые довольно распространены при болезни Альцгеймера и, как правило, возникают ранним вечером. По причинам, которые не совсем ясны, многие люди с болезнью Альцгеймера проявляют повышенную растерянность, беспокойство, волнение и даже агрессию в конце дня. По данным Ассоциации Альцгеймера, почти пятая часть людей с болезнью Альцгеймера будет испытывать периоды захода солнца, обычно на средних стадиях заболевания. Заход солнца наносит урон тем, у кого болезнь Альцгеймера, и значительно способствует уходу за больным стрессом и усталостью. К счастью, есть свидетельства того, что мелатонин может помочь при закате и связанных с этим нарушениях сна.
Мелатонин также может иметь и другие преимущества. Это мощный антиоксидант, противодействующий вредным химическим реакциям, которые могут повредить клетки. Похоже, что он обладает специфическими нейропротекторными свойствами, что означает, что он помогает защитить нервные и мозговые клетки от повреждений. Есть также доказательства того, что недостаток мелатонина играет роль в депрессии.
Некоторые исследования предполагают, что гормон может улучшать легкие когнитивные нарушения, хотя исследователи подчеркивают, что эффект ограничен и что мелатонин не является «лекарством» от полномасштабной болезни Альцгеймера.Некоторые исследователи предупреждают, что влияние гормона на поздней стадии болезни Альцгеймера будет относительно меньше.
Исследователи начали разработку «мелатонинергических» или лекарств типа мелатонина, которые действуют дольше и имеют более конкретные цели. Например, Rozerem (ramelteon) получил одобрение FDA для долгосрочного лечения нарушений сна. Но до сих пор не было разработано лекарств типа мелатонина специально для лечения болезни Альцгеймера или заката.
Необходимо больше научных исследований по использованию добавок мелатонина при болезни Альцгеймера, чтобы действительно понять его истинную пользу (или нет).
Но поскольку мелатонин классифицируется как добавка, он доступен без рецепта. При этом, прежде чем давать гормон кому-то с болезнью Альцгеймера, вы должны проконсультироваться с его или ее врачом, который сможет определить, имеет ли это смысл.
ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ: Информация на этом сайте только для образовательных целей. Он не должен использоваться лицензированным врачом в качестве замены для личной гигиены. Пожалуйста, обратитесь к врачу для диагностики и лечения любых симптомов или состояния здоровья.
источник
Снижение риска развития болезни Альцгеймера
Josh Mitteldorf, Preventing Dementia
Перевод Евгении Рябцевой, портал «Вечная молодость» http://vechnayamolodost.ru
Ссылки см. в оригинале статьи.
Деменция (слабоумие) развивается неожиданно. Страдающие ею люди ощущают себя беспомощными заложниками своих генов. Однако это заблуждение. Насколько наводящий страх ген ApoE4 повышает риск развития деменции? Это нельзя узнать с помощью точных математических расчетов, так как данная корреляция зависит от множества факторов образа жизни, которые не менее важны, чем генетические особенности. Для женщин, унаследовавших ApoE4 от одного из родителей, риск развития болезни Альцгеймера увеличивается вдвое, однако этот эффект без труда корректируется рационом питания, физическими нагрузками и пищевыми добавками. Для мужчин эффект одной копии ApoE4 настолько мал, что практически не оказывает влияния на уровень риска. Для женщин и мужчин, имеющих две копии ApoE4, риск развития болезни Альцгеймера очень высок, однако даже в таком случае поддающие контролю человека факторы могут значительно улучшить ситуацию.
Ниже перечислены факторы, которые, по основанному на анализе литературных источников мнению автора, могут значительно снижать риск развития старческого слабоумия даже при наличии генетической предрасположенности.
1) физические нагрузки (они наиболее важны);
2) умственная стимуляция и социальные факторы;
3) метаболический синдром / чувствительность к инсулину;
5) препараты и пищевые добавки, избирательно воздействующие на головной мозг.
В начале анализа автор предполагал, что наиболее важным фактором окажется №2 из приведенного выше списка. Для долголетия социальные контакты важны как ничто другое, поэтому можно предположить, что эта закономерность еще более актуальна для поддержания здоровья головного мозга в преклонном возрасте.
Однако неожиданно оказалось, что умственная стимуляция и социальные факторы эффективны в одних исследованиях, но неэффективны в других. Неоспоримым лидером при обработке литературных источников оказался фактор №1.
Существуют убедительные доказательства того, что физические нагрузки снижают риск развития деменции. Наиболее показательными являются опубликованные в 2011 году мета-анализ и в 2017 году – обзор литературных источников. Умеренное количество физических нагрузок значительно лучше лежания на диване. Регулярное посещение спортивного зала еще лучше, однако выраженность положительного влияния не пропорциональна повышению интенсивности нагрузок.
Социальные взаимоотношения и умственная стимуляция
Наиболее убедительное исследование, в котором была выявлена взаимосвязь между социальными факторами и замедлением угасания познавательной функции, было проведено в 2001 году. Группа ученых из университета Калифорнии в Лос-Анджелесе наблюдала за 1 200 женщинами и мужчинами в течение более чем 7,5 лет и пришла к выводу, что наиболее важным из социальных факторов является «эмоциональная поддержка».
Однако в последующих исследованиях важность эмоциональной поддержки не подтвердилась. В обзоре 2010 года ни одна социальная переменная не попала в список защитных факторов. А в исследовании 2016 года было показано существование взаимосвязи между социальными связями и базовыми уровнями познавательной функции в среднем возрасте и ее отсутствие для изменения уровня когнитивной деятельности на протяжении 20-летнего периода.
Из нескольких диет, прошедших тестирование на нейропротективное действие, наиболее хорошо описана диета MIND (Mediterranean-DASH Intervention for Neurodegenerative Delay diet), разработанная Мартой Моррис (Martha Morris) из университета Раша в Чикаго. Согласно заявлению Моррис, эта диета снижает риск развития болезни Альцгеймера на 50%. Диета MIND является вариантом средиземноморской диеты (буква М в названии взята из английского слова Mediterranean – средиземноморский). Основными компонентами средиземноморской диеты являются листовая зелень, ягоды, орехи, фрукты, овощи, оливковое масло, цельное зерно и рыба в качестве источника белка и омега-3-жирных кислот. В случае варианта MIND упор делается на чернику (голубику) и грецкие орехи, предположительно являющиеся особенно полезными для головного мозга. [Подробную информацию можно получить на WebMD.]
Регулярное употребление кофе ассоциировано с умеренным повышением риска, однако у чая, особенно зеленого, репутация намного лучше. Проведенное в Японии исследование продемонстрировало выраженное положительное влияние употребления большого количества зеленого чая на познавательную функцию. Судя по всему, кофеин оказывает умеренное нейропротективное действие, однако, по большей части, польза чая обусловлена содержащимися в нем катехинами или полифенолами, содержащимися и декофеинированном чае. Зеленый чай является компонентом диеты MIND.
20 лет назад впервые была выявлена ассоциация между метаболическим синдромом и болезнью Альцгеймера. Наблюдения показали, что терапия инсулином усугубляла риск, и действительно, избыток инсулина, судя по всему, является ключевым фактором этой взаимосвязи. Метформин является стандартным препаратом для лечения сахарного диабета и в одном из исследований было продемонстрировано, что прием метформина понижает риск развития болезни Альцгеймера у пациентов с сахарным диабетом до уровней, сопоставимых с показателями для не имеющих диабета людей такого же возраста. Однако другое исследование показало, что в действительности метформин повышает риск развития болезни Альцгеймера. Согласно достаточно убедительной гипотезе, метформин истощает запасы витамина В12. Этот витамин необходим для функционирования нейронов и поэтому концентрируется в ткани головного мозга. Многие люди страдают дефицитом В12 даже и без приема препаратов, поэтому метформин всегда следует применять в комплексе с В12. Существует ли остаточный риск развития болезни Альцгеймера из-за приема метформина даже при условии применения В12, еще предстоит выяснить, однако, возможно, что В12 следует назначать не только пациентам, принимающим метформин. Диеты с низким содержанием белка защищают о многих аспектов старения и диета MIND также преимущественно вегетарианская. В12 является важным соединением, которое можно получить из растительных продуктов.
Лекарственные препараты, гормоны и пищевые добавки
Наиболее распространенный фармацевтический подход заключается в увеличении концентрации нейротрансмиттера ацетилхолина. Ацетилхолин содержится везде, где есть нервы, и необходим для познавательной функции, чувствительности, управления двигательной функцией и, в особенности, для памяти. Альфа-глицерилфосфорилхолин является предшественником ацетилхолина, который можно принимать перорально. Было проведено исследование, в рамках которого 132 пациента с болезнью Альцгеймера, принимавшие препарат этого соединения, через 90 и 180 демонстрировали улучшение симптомов по сравнению периодом начала заболевания, по сравнению с ухудшением состояния, наблюдаемым в пациентов группы плацебо. Однако пока непонятно, каким именно действием обладает альфа-глицерилфосфорилхолин: ноотропным или нейропротективным. С библиографией по этому вопросу можно ознакомиться на Examine.com.
Еще одним потенциальным антивозрастным агентом являются препараты класса блокаторов ангиотензиновых рецепторов. Наиболее известный из них – лозартан. Существуют научные данные, согласно которым прием препаратов этого класса на 25% снижает риск развития болезни Альцгеймера, а в экспериментах на мышах они продемонстрировали способность увеличивать продолжительность жизни. Механизм действия этих препаратов заключается в расслаблении стенок артерий и снижении артериального давления, что ослабляет выраженность процессов, ведущих к развитию всех заболеваний сердечно-сосудистой системы. Однако люди не любят принимать эти препараты, так как их прием часто сопровождается апатией и слабостью. У некоторых пациентов развивается кашель. Наименьшее количество нежелательных побочных эффектов из препаратов этого класса имеет телмизартан.
Как мужские, так и женские половые гормоны обладают защитным эффектом в отношении деменции. Умеренным способом использования этого эффекта без приема половых гормонов является прием дегидроэпиандростерона. Уровни этого гормона снижаются с возрастом, также его содержание в сыворотки крови ниже у пациентов с болезнью Альцгеймера, что свидетельствует о возможном положительном влиянии препарата, но не доказывает его.
Прегненолон – это еще один предшественник гормонов, фактически в организме дегидроэпиандростерон синтезируется из прегненолона. Его концентрация в организме также снижается по мере старения. Исследования на мышах показали, что прегненолон повышает сохранность памяти в модели упреждения. Однако доказательства его нейропротективного действия отсутствуют.
Плохое качество сна, сон в течение более 8 или менее 7 часов в сутки, а также апноэ во сне являются факторами риска развития деменции. Их эффект велик, однако данных по этому вопросу мало. При болезни Альцгеймера сон обычно нарушен, при этом уровни мелатонина снижены и не синхронизированы с циркадианным циклом. Закономерно приходит на ум проверить эффективность содержащих мелатонин пищевых добавок, и уже имеются данные об ограниченном успехе применения мелатонина в терапии болезни Альцгеймера. Не удалось найти данных о возможном профилактическом действии мелатонина, однако применение альтернативных фармацевтических снотворных ассоциировано с повышенным риском развития заболевания.
Считается, что перечисленные ниже пищевые добавки обладают нейропротективным или ноотропным действием, либо их комбинацией.
Преимущественно ноотропное действие
источник